肺部囊性病变
肺部囊性病变

肺部分切除术
对于局限于肺部的较小囊性病变, 可以考虑进行肺部分切除术,以
保留更多的正常肺组织。
引流术
对于存在囊性积液的肺部囊性病 变,可以考虑进行引流术,以缓
解症状和减轻病情。
其他治疗方式
呼吸功能锻炼
肺部囊性病变可能导致呼吸功能下降,因此进行适当的呼吸功能锻炼是必要的。 可以通过进行深呼吸、吹气球等练习来提高肺活量和改善呼吸功能。
并发症
肺部囊性病变可能并发感 染、出血、气胸等并发症, 严重时可危及生命。
02
肺部囊性病变的诊断
影像学检查
胸部X线检查
可以初步判断肺部是否存 在囊性病变,观察病变的 位置、大小和形态。
胸部CT扫描
更精确的检查手段,可以 清晰显示病变的内部结构 和边缘,有助于鉴别良恶 性病变。
MRI检查
在特殊情况下,如需要进 一步了解病变与周围组织 的关系时,可能会使用 MRI进行检查。
咳嗽、咳痰
肺部囊性病变可能导致咳嗽、咳痰等症状,影响患者的生活质量。
心理压力
肺部囊性病变可能导致患者心理压力增大,影响生活质量。
谢谢观看
发病机制
先天性囊性病变
通常是由于胚胎发育过程中肺组织结 构异常或发育不全所致,可能与遗传 因素有关。
后天性囊性病变
多由炎症、创伤、肿瘤等因素引起, 导致肺组织结构破坏,形成囊性病变 。
临床表现
01
02
03
症状
肺部囊性病变患者可能出 现咳嗽、咳痰、呼吸困难 等症状,严重时可出现咯 血。
体征
肺部听诊可能闻及呼吸音 减弱或消失,部分患者可 出现杵状指等体征。
肺部囊性病变
目录
• 肺部囊性病变概述 • 肺部囊性病变的诊断 • 肺部囊性病变的治疗 • 肺部囊性病变的预防与护理 • 肺部囊性病变的预后与转归
肺部疾病的超声诊断

肺部疾病的超声诊断肺部疾病的超声诊断虽然早在20世纪50年代已有研究,但论著不多,也未能推广应用。
主要原因在于肺组织是一个充满气体的脏器,人体软组织与气体的声阻差别极大,声束难以穿透肺组织而在其表面出现近似全反射的强烈回声,使超声对肺部疾病的诊断有很大的局限性。
一、肺脏解剖概要肺脏为不规则的半圆锥体,上为肺尖,突出于胸廓上口,底向下,依附膈肌。
肺脏左右各一,正常肺组织轻松柔软,富有弹性,左肺高而窄,右肺低而宽。
左肺由左侧斜裂将其分为上、下二叶,右肺则由斜裂将其分为上叶与下叶,并以横裂将中叶与上叶相分开。
肺组织由各级支气管和同气体交换的大量肺泡所构成,因肺泡内含有大量气体,比重仅为0.345~0.746。
二、肺部囊性病变声像图1.支气管囊肿声像图肺支气管囊肿在肺的良性肿瘤中最为多见,为先天性的瘤样病变,内含黏液。
肺内的支气管囊肿位置靠近胸壁或体积巨大时,声像图上常能显示一个相应的无回声区,周围为一圈规则整齐的包膜回声,远侧回声有增强现象。
由于周围肺组织产生的强烈回声,囊肿的两侧壁往往不显示。
囊肿与支气管沟通时,在肿块区呈现液平线,线上方为强烈的气体反射,下方则为黏液的无回声区。
2.肺脓肿声像图肺脓肿是由化脓性细菌所引起的肺实质炎变、坏死和液化所致。
可以是单发,也可为多发,右肺较左肺多见,好发于上叶后段及下叶背段。
肺脓肿一般多接近肺表面,当其一边紧贴于胸膜或纵隔,或脓肿壁与胸壁间肺组织有炎症浸润而水肿、充血、炎性渗出时,超声检查常能显示其大小和内部回声,脓肿周围一般呈较低弱回声,与正常肺组织及脓肿内的回声强度不同。
当脓肿完全液化,则常显示为低弱回声,其周围则为较高回声;如脓肿内坏死物被部分咳出,并有空气进入时,声像图上可见脓肿区出现液平线,其上方为气体的强烈回声,下方为坏死液化的低弱回声。
3.肺包虫囊肿声像图肺包虫囊肿较少见,多发生在我国西北和内蒙古等地。
当病变靠近胸壁者,超声检查显示病变区呈无回声区,内部可见子囊的圆形小无回声区。
肺部囊样病变的鉴别诊断

病理学检查
组织活检
通过获取病变组织进行病理学检查,可以明确病变性质,是 确诊的金标准。
痰液检查
对于某些囊状病变,如肺脓肿,痰液的细菌培养和药敏试验 有助于指导治疗。
临床表现和病史
症状
肺部囊状病变的症状可能包括咳嗽、咳痰、胸痛、呼吸困难等,但症状无特异性 ,需结合影像学检查结果进行鉴别。
病史
了解患者的既往病史、家族史、职业暴露史等,有助于推测病变的可能原因和鉴 别诊断。例如,长期接触有害化学物质或粉尘的患者,可能更容易患某些肺部囊 状病变。
液体。
肺脓肿
感染引起的肺部化脓性 病变,形成脓肿。
囊状支气管扩张
支气管扩张形成的囊状 结构,常伴有慢性咳嗽
、咳痰等症状。
03
CATALOGUE
鉴别诊断方法
影像学检查
X线胸片
可以初步观察肺部病变的位置、形态和大小,有助于鉴别囊状病变与其他肺部 病变。
CT扫描
高分辨率CT能更清晰地显示囊状病变的内部结构、边缘特征和与周围组织的毗 邻关系,有助于确诊和鉴别诊断。
未来的研究将更加关注肺部囊 样病变的个体差异和异质性, 以制定更加精准的治疗方案和 预后评估体系。
THANKS
感谢观看
正确的鉴别诊断对于制定治疗方案和 预后评估具有重要意义,可以提高患 者的生存率和治愈率。
展望随着Βιβλιοθήκη 学影像技术和分子生物 学的发展,肺部囊样病变的鉴
别诊断将更加准确和可靠。
未来将有更多的无创性检查方 法应用于临床,如功能成像和 代谢成像等,可以更全面地了
解病变的性质和范围。
基因检测和蛋白质组学等分子 生物学技术的应用将有助于发 现肺部囊样病变的病因和发病 机制,为治疗和预防提供新的 思路。
肺部基本病变的影像学表现

肺气肿 指肺实质过度充气状态。基本病理变化是终末细支气管至外围肺泡腔内的过度充气,体积异常扩张,可有肺泡壁的破裂。按病因、病变性质和范围可分为弥漫性肺气肿、局限阻塞性肺气肿、代偿性肺气肿和间质性肺气肿,其中以弥漫性肺气肿最常见,主要由慢性支气管炎和哮喘引起,而X线平片发现局限阻塞性肺气肿要排除早期肺癌。 弥漫性肺气肿X线平片表现为:①横膈低平,运动受限,可显示锯齿状附着点,肋膈角钝平;②肺透亮度增高、不均,局部出现肺大泡;③肺血管纹理稀疏、纤细、变直;④深吸气时肺体积变化明显减小;⑤心影窄小,心尖离开膈肌;⑥胸骨后间隙增大;⑦肋骨变平,肋间隙增宽。 高分辨力CT可以显示肺小叶的结构及异常改变,对肺气肿的检出率很高,甚至在肺功能发生异常之前即可发现早期的肺气肿。 肺气肿以病理解剖为基础可分为: 1.小叶中心型肺气肿 病理特点为小叶中心部分呼吸细支气管及其壁上的肺泡扩张,而小叶周围的肺泡无扩张,早期多见于肺上部。高分辨力CT可见小叶中心部呈0.5~1cm的无壁透明区。病变进展透亮区可以增多,范围扩大,严重时与全小叶型肺气肿不易区分。 2.全小叶型肺气肿 高分辨力CT可见病变累及整个肺小叶,在两肺形成较大范围的无壁低密度区,好发于中下叶,呈弥漫性分布,肺气肿区血管纹理明显减少,多合并肺大泡形成(肺泡壁破裂融合致含气腔隙大于10mm时可称肺大泡,无壁)。 3.间隔旁肺气肿 病变累及小叶边缘部分,多在胸膜下,可沿胸膜、叶间裂及纵隔旁分布,表现为胸膜下的小气泡。常同时伴有较大的胸膜下肺大 4.瘢痕旁肺气肿 病变多发生在肺内慢性炎症、结核或尘肺纤维化病变的周围,表现为局限的低密度区或较小的肺大泡。
肺不张 病理上系不同原因引起的肺泡内含气量减少或完全无气,导致肺泡不能完全张开,肺体积缩小。可由支气管完全阻塞、肺外压迫及肺内瘢痕组织引起。 X线影像上的直接征象有叶间裂移位、向病变肺叶靠拢、病变肺叶体积缩小且密度增高;不全不张时可见病变肺叶内肺血管纹理聚拢。间接征象包括:肺门移位,向病变肺叶靠拢,患侧膈肌抬高,纵隔向患侧移位,邻近肺叶代偿性过度充气,无支气管充气征(仅见于阻塞性),患侧肋间隙变窄,等等。 1.各肺叶不张的表现 右上叶肺不张:上叶体积缩小,肺门升高,右中下叶膨胀代偿,大多数中叶向上向外代偿。右下叶代偿至不张上叶的后方,偶可伸展至其内侧。如右中叶的顺应性良好,则右下叶决不会伸展至不张上叶的外侧。正确诊断右上叶完全不张的要点为:肺门上升,右肺门影变小,右侧肺透亮度加大,其中肺血管稀少。CT表现为右肺上叶支气管层面以上可见缩小的肺叶呈右侧纵隔旁的三角形或窄带状阴影,尖端指向肺门,边缘清楚。 左上叶肺不张:左上叶体积缩小,左下叶向上膨胀至其后方,常伸至肺尖区。另外,左下叶伸至不张上叶的外侧也常见,偶尔左下叶也可向内侧伸延。左肺空间的重新分布使左上叶部分不张的典型的X线表现为左侧肺尖区充气良好,这是由于左下叶过度膨胀所致。从锁骨向下,肺野呈不同形状大片面纱状密度增高,系不张的上叶重叠在下叶的前方所致,左肺门常模糊。舌段支气管起源于尖后和前段支气管开口附近,因此单独的舌叶不张相对少见。 CT表现为在支气管隆突以上层面三角形软组织密度阴影,尖端指向肺门,边缘清楚。 右中叶不张:完全不张时,其继发性X线征象如肺门下移、膈肌抬高及纵隔移位等均不明显。其肋面从胸壁回缩成极薄的薄片,其外侧的空间则被部分上叶及部分下叶所占据,正位胸片易漏诊;内下缘相对较厚,较易显示,且紧贴右心缘,并使其模糊不清,呈“剪影征”。但如重度不张时,右下叶向前膨胀,可使右心缘清晰,不出现“剪影征”。CT表现为中间支气管层面右心缘旁三角形软组织密度阴影,尖端指向外侧,边缘清楚。 两下叶肺不张:下叶体积变小,以下肺韧带为枢纽向后向内移位。随不张程度增加,则斜裂更加朝向外侧,终致在正位胸片上显影。因为下叶不张,下叶肺动脉不显影,致使肺门影变小,此种“小肺门征”可能是诊断下叶肺不张的重要指征。如下叶不张极为严重,下叶在纵隔旁明显变薄,正位片表现为椎旁心脏后方的楔形影,而侧位片通常不能显示。下叶不张的主要表现包括:正侧位胸部内侧后下方的三角形阴影;小肺门征;肺门影向下、内移位;上叶透亮度加大,纹理稀少;水平裂下移或后下移,斜裂向后下移;同侧膈肌稍上升,心脏稍向患侧移位。cT表现为脊柱旁三角形软组织密度阴影.尖端指向肺门,其前外缘锐利。 2.圆形肺不张 或称球形肺不张,为肺不张的少见类型。与胸膜病变有密切关系。本病受累为大叶的一部分,与肺段的解剖无关。为紧靠胸膜的圆形或卵圆形致密影,少数紧贴膈面,通常位于下叶的后部。附近的支气管血管束聚集成束状,而且进入不张内,像彗星尾。手术证明它以胸腔积液为核心,周围绕以不张的肺组织,再向外为增厚的胸膜。X线平片及CT上表现为圆形、椭圆形、分叶或不规则形的病灶,常见于下叶侧、后基底部,一般密度均匀,边缘锐利或模糊,与胸膜呈锐角相交,直径为2.5~5cm,可双侧或多发,有血管集束现象,周围有正常或气肿的肺组织,故与膈肌分界清楚;常伴胸膜增厚、肋膈角变钝、半侧胸腔萎缩或叶间裂移位等。 3.压迫性肺不张 大量胸腔积液或气胸、液气胸可将一侧肺完全压缩,表现为肺门部的均匀软组织密度影。中量积液可使邻近液体的脏层胸膜下产生部分性压迫性肺不张,CT表现为在积液前缘胸膜下,有弧形带状软组织密度影。
肺部病变的基本X线1-2

CT表现: • 支气管血管束增粗 • 双肺磨玻璃样影 • 肺门及纵隔淋巴结可肿大
肺脓肿
• 系化脓性细菌引起的肺组织坏死性炎 性疾病,分急性和慢性
• 感染途径: 1、吸入性 2、血源性:继发于金葡菌引起的脓毒 血症,为多发病灶 3、附近感染直接蔓延
X线与CT表现: 1、肺叶或肺段的大片实变 2、病变中心单或多个溶解空洞 3、空洞内有明显或较高液平 4、血源性肺脓肿:双肺结节或片影, 结节可伴有空洞,内有小液平
慢性肺脓肿
• • • • 厚壁空洞,内外壁较清晰 实性包块内多发小空洞 可以有液平 空洞周围纹理多,可见纤维条影; 胸膜增厚
左肺下叶肺脓肿
肺结核
• 分类(1998年8月,中华结核病学会) (1)原发型肺结核(Ⅰ型) (2)血型播散型肺结核(Ⅱ型) (3)继发型肺结核(Ⅲ型) (4)结核性胸膜炎(Ⅳ型) (5)其他肺外结核(Ⅴ型)
大叶性肺炎
小叶性肺炎
右下叶支气管内金属异物伴右下肺不张
右侧胸腔中量、大量积液
左侧胸腔包裹性积液
血源性肺脓肿
浸润性肺结核伴空洞形成
慢性纤维性空洞性肺结核
肺组织广泛的破坏,有大量纤维组织增生,并由 干洛坏死,
右肺上叶中央型肺癌伴右上肺不张
左肺上叶中央型肺癌伴左上肺不张
左主支气管中央型肺癌伴左肺不张
四、支气管阻塞征象
支气管阻塞原因有二:支气管阻塞及支气管 外压迫,前者阻塞物多味痰液、异物、结 核性肉芽组织及肿瘤等;后者多系受到肿 大淋巴结或肿瘤压迫,由于阻塞程度不同, 可以产生肺气肿及肺不张两种征象。
• 肺气肿 支气管不完全阻塞,可以产生活瓣作用, 吸气时气管扩张空气较易通过狭窄的支气管进入 肺泡; • 一侧肺气肿为主支气管受阻所致,常见于支气管 内异物,X线表现除肺野透亮度改变外,在透视 下可见纵隔摆动现象; • 双侧肺气肿为广泛的小支气管阻塞所致,多见于 喘息性慢性支气管炎,X线表现:肺透亮度增加, 肺纹理稀疏或增多,膈下降,肋间隙增宽,肋骨 上举,纵膈变窄,心脏下垂。
科室影像讲座系列肺大疱肺气囊和肺囊肿的影像鉴别

bulla(肺大疱),病理:大于1cm且与周围分界清晰的薄壁腔隙 (通常为数厘米),壁<1mm,通常肺大疱临近周围伴随肺气肿改变。
平片与CT扫描: 肺大疱表现为直径≥1cm的局灶性圆形透亮影或密度 减低区,以薄壁为界。多发肺大疱很常见,并常伴有肺气肿征象(小叶 中央型肺气肿、间隔旁型肺气肿)
该不该用“肺疱”这个词? bleb(疱) 解剖:“疱”是指在脏层胸 膜内或在胸膜下肺内的小含气腔 隙,直径小于1cm,即通常说的 “肺小疱”。 CT扫描:与胸膜相邻的薄壁 囊状含气腔隙。由于疱与大疱的 大小界定没有太多的临床意义, 因此不推荐影像科医生使用疱 (bleb)这个词。
更有不少书籍将“Cyst”涵盖为所有 的肺内薄壁囊性病变。、“肺大疱”进 行区分。
从上述描述我们可以发现其实对于不 符合“肺气囊”、“肺大疱”的薄壁空腔 都可以判断为“囊肿”。需要指出:不同 于之前“肺气囊”、“肺大疱”,肺囊肿 可以有液体和固体成分。
平片与CT扫描:呈肺内类圆形薄壁含气空 腔。
再看看《Core Radiology:A visual Approach to Diagnostic Imaging》的解 释:
肺气囊:一个含气的间隙,为既往肺 创伤或者感染所致。
如何诊断肺气囊?可以总结以下几点: 一、薄壁的含气空腔; 二、要有一定病史,是否有肺炎、创
伤、烃类流体吸入,该病与肺囊肿非常难 鉴别,因为影像表现基本相同;
三、肺气囊多为一过性,随访消失, 那么诊断就非常明确。
什么是肺囊肿
之前讲了“肺疱”、“肺大疱”、“肺气囊”,想 必有不少人有点儿晕,其实大多数的囊腔还是可以鉴别 的,但特殊情况下,即使再高水平的专家,在不随访的 情况下鉴别都是有困难的,所以我们要认识到90%的情 况,10%的情况要自圆其说。最后讲“肺囊肿”是因为 其存在争议。先看看Fleischner Society是如何解释的。
请您参考——肺部囊性病变的高分辨CT鉴别诊断
或遗传相关 ,它与结肠憩室在病因、发病 机制及预后等方面皆不相同 ,但二者有如
5 R b r V . Dvrclm dsae [ ] u— oet R i t uu i s J .C r ei e
r n o b e n S r e y, 1 8 e t Pr l ms i u g r 9 9, 2 6: 1 9. 3
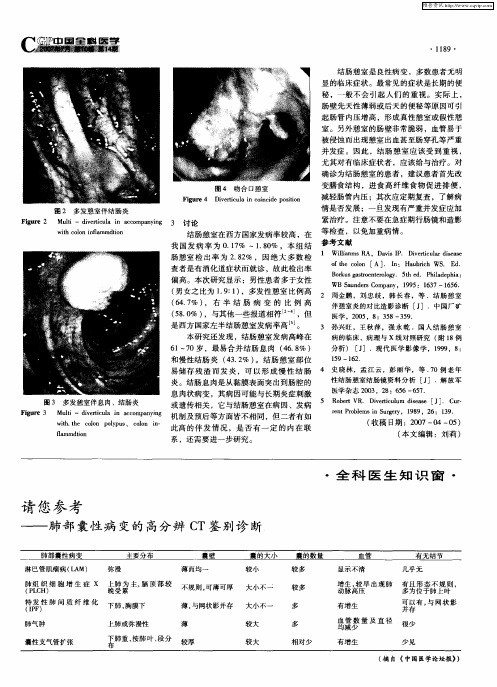
图 3 多发 憩室伴 息肉、结肠炎
Fi u e 3 g r Mu t — d v riu a n c o a yn l i i e t l i a c mp c n ig
性结肠憩室结肠镜资料分 析 [ ].解放军 J
医 学 杂 志 20 ,2 0 3 8:6 6— 5 . 5 6 7
( 自《 摘 中国医学论坛报》 )
1 9 一l 2. 5 6 和慢性结肠 炎 ( 3 2 ) 4 . % 。结肠 憩室部 位 7 易储 存 残 渣 而 发 炎 ,可 以 形 成 慢 性 结 肠 4 史 晓林 ,孟 江云 ,彭 丽华 ,等 .O例 老年
炎。结肠息 肉是从黏膜表面突出到肠腔的 息肉状病变 ,其病 因可能与长期炎症刺激
wi . h c l n o y u 、 c l n i — t t e oo p l p s h oo n
l f mmd in a t o
此高 的伴 发情 况 ,是 否有 一 定 的 内在 联
系 ,还 需 要 进 一 步 研 究 。
( 收稿 日期 :2 0 0 0 ) 07— 4— 5 ( 文编辑 :刘 莉 ) 本
肠 憩 室 检 出 率 为 2 8 % , 因 绝 大 多 数 检 .2 查 者 是有 消化 道 症 状 而 就 诊 ,故 此 检 出率
1 W i i msRA , Da i I la l n v s P. Di etc l rd s a e v r u a ie s i
肺囊性病变儿科患者的饮食与营养管理

肺囊性病变儿科患者的饮食与营养管理摘要:目的:探究肺囊性病变的儿科患者,在治疗中正确饮食与营养管理策略。
方法:选择将医院在2020年1月-2021年1月间收治的30例儿科患者作为研究对象,探究分析肺囊性病变患者在开展切除术后的护理结果,并完成饮食积营养等管理。
结果:在治疗肺囊性病变儿科患者时,为患者提供正确的饮食方案,保障营养的正常摄入,对患者自身健康恢复起到推动作用。
结论:为肺囊性病变儿科患者提供专业的饮食指导,对其疾病恢复有着重要意义,值得在临床上推广使用。
关键词:肺囊性病变;儿科患者;饮食与营养管理前言:肺囊肿是一种比较常见的肺部发育异常问题,该疾病大多发生在婴幼儿时期,新生儿也可能会发病,囊肿的出现可能是单个也可能是多个。
在幼儿胚胎发育的第4-6周期间,此时支气管已经开始萌芽,出现肺囊性病变主要是因为在支气管萌芽的过程中出现发育异常问题,继而导致支气管出现一段或者是多段完全或不完全闭锁,从而与肺芽呈现分离,支气管远端在不断扩张的过程中出现了盲囊,在囊内细胞的不断分泌中,黏液在不断积聚中出现了囊肿。
患者在治疗期间,身体较为虚弱,需要在科学的饮食指导下,实现对营养摄入的正确管理。
1、资料与方法1.1一般资料选择将医院在2020年1月-2021年1月间收治的30例儿科患者作为研究对象,探究分析肺囊性病变患者在开展切除术后的护理结果。
患者年龄在2个月-19个月,平均年龄为6个月,患者一般资料经过对比数据间存在的差异具有统计学意义,具有可比性。
1.2方法患者接受治疗后,医护人员要根据患者实际情况,制定出更加详细的护理措施,并完善各项检查工作,为患者提供正确饮食指导,在手术开展之前要食用一些流质物品,手术之前需要禁食水8h等[1]。
手术当天患者需要按照医嘱禁食、禁饮,在禁食期间保障口腔护理,在完成手术1天后,为其提供流质饮食,例如米汤、陈皮瘦肉汤等饮食,对患者肠蠕动起到有效促进作用,避免在治疗恢复期间服用豆浆、牛奶等多种甜食,避免出现肠胀气,在饮食中采取少量多次的进食方法,在完成肛门排气后采取半流质饮食[2]。
高分辨CT对肺部囊性空腔病变诊断应用价值论文

高分辨CT对肺部囊性空腔病变的诊断应用价值[摘要] 目的探讨高分辨ct对引起肺部囊性空腔的三种疾病(即肺嗜酸性肉芽肿,肺淋巴管肌瘤病和肺气肿)的诊断价值。
方法回顾性分析经病理证实的8例肺嗜酸性肉芽肿、7例肺淋巴管肌瘤病、8例肺气肿和4例正常对照组的高分辨ct片,提出诊断结果,并将诊断可信度分为3度。
结果在分析高分辨ct片后,肺嗜酸性肉芽肿的诊断正确率为85%,肺淋巴管肌瘤病诊断正确率为75%,肺气肿诊断正确率为96%。
在明确诊断的病例中,正确性为100%。
在高分辨ct片上,肺嗜酸性肉芽肿和肺淋巴管肌瘤病的空腔好发部位各不相同,肺气肿的空腔无明显好发部位;三种疾病中,仅肺气肿的空腔无可见的囊壁,所有的淋巴管肌瘤病例患者肺实质内均未见结节,而大多数肺嗜酸性肉芽肿的肺实质内均可见结节。
结论高分辨ct检查对诊断肺嗜酸性肉芽肿、肺淋巴管肌瘤病及肺气肿有重要价值。
[关键词] 肺部空腔性病变; hrct;诊断[中图分类号] r563[文献标识码] b[文章编号] 1005-0515(2011)-07-321-01肺实质多发或广泛囊性或囊样改变,主要由肺嗜酸性肉芽肿、肺淋巴管肌瘤病、肺气肿、肺间质纤维化晚期和囊状支气管扩张等多种疾病引起。
肺嗜酸性肉芽肿、肺淋巴管肌瘤病及肺气肿因临床表现和影像特征相互重叠,鉴别困难。
肺嗜酸性肉芽肿是一种原因不明的肺部疾病,其病理特征是郎罕组织细胞的肺部浸润。
肺淋巴管肌瘤病是一种少见疾病,其特征性表现是非典型性平滑肌细胞在淋巴管、支气管及肺小血管壁上的进行性增生,该病几乎仅见于育龄期妇女。
肺气肿是一种常见的肺部疾病,吸烟是中央小叶性肺气肿的主要致病因素。
肺嗜酸性肉芽肿及肺淋巴管肌瘤病均可引起肺实质囊变,病灶为一含气囊腔,边界清楚,周围为一层不可再分的薄壁包绕。
肺气肿是终末细支气管远端气腔的持久性异常增大,伴有肺泡壁破坏而引起肺实质囊样改变。
很多研究表明,高分辨ct对诊断具有特征性的肺部各种弥漫性间质性疾病有很大价值。
胸部空腔性病变CT表现

胸部空腔性病变CT表现胸部空腔性病变是指胸内病理性的局限性空气聚集,周围包绕一层完整的壁。
根据胸部空腔性病变的发生机理和部位,可以分为三种类型:1肺部空洞性病变肺部病变的中心部分发生坏死、液化、液化物经支气管排出后空气进入而形成空洞。
常见于结核病灶的干酷坏死、液化;化脓性炎症的组织坏死、液化;肿瘤组织增生阻塞了供应血管,而使其中心部分缺血坏死;肺梗塞因肺动脉栓塞,血流淤滞,血性渗出,产生肺组织坏死、殂成空洞。
2囊肿性病变肺部囊肿性病变有完整的壁,内含液体或粘液,含有其他病理成分(如肺包虫囊种内可有头节、子囊),根据囊壁细胞的形态及囊内病理成分,可确定囊肿的病理性质。
当囊肿和支气管相通后,液体部分或全部排出而有空气进入成含气囊肿,能观察囊壁的情况。
另外,囊肿性病变也可由多个肺泡因过度充气膨胀破裂而成大小不等的气囊。
3局限性气胸或液气胸一般的气胸为胸膜腔积气包围于肺的外側,呈弧形的透光区,其中无肺纹理,将肺组织压向肺门方向。
如同时有胸膜粘连存在时,则形成局限性气胸,如有液体伴存,则形成局限性液气胸。
对肺部空洞性及囊肿性病变的CT诊断,主要依据空腔的CT特征及患者临床征象。
对肺部空腔可以从下列几方面加以分析。
空腔部位:有些病变有好发生部位,故空腔的形成也有其好发部位。
如局限气胸常位于肺周围部,而结核空洞多在肺上部。
空腔壁情况:空腔壁的厚度,如薄壁还是厚壁;空腔壁外边缘情况,如外壁清晰还是模糊,边缘光整还是有分叶状,腔的内壁是光滑还是凹凸不平,有时内壁有孤立性肿块向腔内突出称壁内结节,常为肿瘤之征。
空腔内是否存在内容物及其特征:如内容物已排空则呈一环状空腔,如有液体存留于其中时可见液平。
但有些疾病的空腔内容物有持征的CT表现,如曲菌感染所形成的曲菌球。
洞内的凝血块或干涸的脓液也可形成球状;肺包虫囊肿皮裂,咳出大量囊液,空气进入,内容物干涸皱缩亦可成球状影,有时它们在空洞内可自由活动,可随体位的变化而改变位置。
肺部弥漫性囊性病变影像诊断

肺部弥漫性囊性病变1.肺含气囊腔:肺含气囊性病变主要包括腔(含气囊腔/囊性气腔)和洞(空洞)两大类;含气囊腔包括:肺囊肿、肺大泡、肺气囊、蜂窝、肺气肿、支气管扩张和囊性肺病。
2.肺囊肿(cyst):边界清晰的圆形透亮区,壁薄(<2mm)、均匀完整,囊内可含液。
3.肺大泡(bulla):圆形或不规则形、≥ 1cm 的肺气肿,无壁或无完整薄壁,位于胸膜下;常合并小叶中心型或间隔旁型肺气肿。
4.肺气囊:肺内薄壁、含气的腔,常见病因:急性炎症、创伤和与吸入碳氢化合物有关,多为一过性。
5.蜂窝:为6-10mm含气囊腔,分布于胸膜下为主,亦可弥漫全肺分布,为肺纤维化的晚期表现。
6.肺气肿:终末细支气管以远的含气腔隙的过度充气,扩大同时伴有不可逆的肺泡壁破坏;分为小叶中心型、全小叶型、间隔旁型和疤痕旁型四种。
7.肺部弥漫性囊性病变:肺部弥漫性囊性病变(Diffuse Cystic Lung Disease,DCLD):是一组以肺实质内多发规则或不规则形、薄壁、与正常肺组织分界清楚的透亮含气腔隙为特征的病理生理学机制各异的肺疾病;根据病理生理学机制分为:肿瘤性、先天/遗传/发育性、淋巴组织增生性、感染性、炎症性和吸烟相关性。
8.肺淋巴管平滑肌瘤病(LAM):LAM是一种罕见的先天性疾病,病因不明;可分为TSC 相关性(TSC-LAM)和散发性(S-LAM);病理:淋巴管、小血管、小气道管壁及其周围的类平滑肌细胞进行性增生;免疫组化HMB-45阳性具特异性;多见于育龄女性,平均发病年龄为35岁;临床症状无特殊,多表现为咳嗽、咳痰,活动后胸闷、气促、呼吸困难;治疗:抗雌激素、免疫抑制剂、肺移植。
M影像表现:典型表现:双肺弥漫、薄壁、圆形或椭圆形、2-5mm的含气囊腔,邻近肺组织正常;不典型表现:小叶中心结节、局灶性磨玻璃影(平滑肌细胞增殖、出血、含铁血黄素沉着);间隔增厚、乳糜胸(淋巴道梗阻)。
10.朗格汉斯细胞组织细胞增生症(LCH):LCH是一组罕见的单核-巨噬细胞异常增生性疾病,好发部位依次为骨骼、肺、垂体、皮肤、眼、肝、淋巴结、心脏和骨髓等;病理:朗格汉斯细胞大量增殖、浸润,电镜下胞浆内见特征性的Birbeck颗粒;免疫组化CDla阳性具有极高特异性;好发人群:年轻(20-40岁)、吸烟、男=女;临床症状:无特殊,主要表现为咳嗽、活动后气短、气胸;治疗:戒烟、糖皮质激素、化疗。
肺内囊性病变,还需要考虑这些疾病

肺内囊性病变,还需要考虑这些疾病在临床工作上常常遇到肺囊性病变和类囊性病变,主要表现为圆形的实质透光区或低衰减区,与正常肺分界清楚。
囊壁厚度不等,囊性病变常为薄壁(<2 mm)大部分内含气体,少数可含液体,是一种非特异性影像表现,可见于多种疾病。
根据囊的分布和形态有助于鉴别诊断。
本文总结影像表现上肺囊性/类囊性病变的几种疾病,与大家一同学习。
01、肺气肿肺气肿是慢性阻塞性疾病的一个组成部分,指终末支气管以远气腔的永久性扩大,并伴有壁的破坏,但无明显纤维化,它没有可识别的囊壁,非真性囊肿。
可分为小叶中心型、全小叶型、间隔旁型和瘢痕旁型。
小叶中心型肺气肿:最常见的肺气肿类型,与吸烟有关,HRCT 表现为小叶中央的小圆型低密度区,直径 2-10 mm,主要以两肺上叶为主,下肺相对较轻。
全小叶型肺气肿:在亚洲国家罕见,与α1-抗胰蛋白酶缺乏有关,HRCT 表现为小叶内较均匀的破坏而形成较大范围的低密度区,肺血管影变细、稀疏,以肺基底部多见。
间隔旁型肺气肿:主要位于胸膜下和支气管血管旁边,破裂可产生自发性气胸。
瘢痕旁型肺气肿:主要位于局部肺内瘢痕附近,当 CT 上见到肺内纤维灶旁小灶性透亮灶时,容易作出该型肺气肿的诊断。
图一小叶中心型肺气肿图二全小叶型肺气肿图三间隔旁型肺气肿图四瘢痕旁型肺气肿肺气肿02、肺炎部分肺炎可导致短暂性薄壁囊肿,通常在肺炎病程后期出现,称为肺气囊。
肺炎球菌性肺炎中可高 30%,多见于 AIDS 或吸毒患者。
图五金葡菌肺炎患者后期肺内可见多发气囊形成03特发性肺纤维化特发性肺纤维化是原因不明的弥漫性纤维性肺泡炎,可能与免疫、遗传相关。
本病多见于中年,男女无差别。
初期在临床上无任何症状,主要症状为进行性呼吸困难和干咳。
影像表现:双肺斑片状磨玻璃影、网状阴影,晚期伴有肺结构变形、牵拉性支气管扩张、蜂窝肺改变等,病灶分布以胸膜下和基底部为主,逐步向中央发展。
图六、图七显示两肺外周蜂窝状影,近肺底部更明显特发性肺纤维化04、肺朗格汉斯细胞组织细胞增生症肺朗格汉斯细胞组织细胞增生症(pulmonary Langerhans cell histiocytosis,PLCH),LCH是罕见的单核-巨噬细胞异常增生性疾病,其病因和发病机制不清楚,可能与病毒感染或吸烟导致的朗格汉斯组织细胞与免疫炎症细胞的相互作用有关。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
先天性囊状腺样畸形是指肺局部发育不全,肺组 织结构紊乱,终末细支气管过度生长,形成的多 囊性不成熟的肺泡组织;是肺内囊肿和腺瘤样改 变混合存在的一种畸形,临床表现主要为呼吸障 碍伴有发绀等症状。通常表现为肺内肿块伴有大 小不等透光区,向同侧胸腔扩展并压迫纵隔移位 ,甚至疝入对侧胸腔。
年龄常大于50岁,隐匿起病,活动后气短或干咳为主 要表现。HRCT上病变以下肺及近胸膜下为主, 周 围与网状结节影并存,还可见牵张性支气管扩张。 肺容积常减少。如果病变沿支气管血管束分布,出 现磨玻璃样改变,有明显的小叶间隔增厚,出现小叶 中心性结节以及气体陷闭则不支持IPF的诊断。 HRCT对IPF的正确诊断率大于90%。
终末细支气管的异常、持久性增大,伴有气腔壁的 破坏而没有纤维化的一种肺部状态,表现为肺泡的 固有结构破坏并丧失。这一定义提示本病应出现 肺泡结构的破坏而没有纤维化。临床上常见于吸 烟者,表现为反复的咳嗽、咯痰或呼吸困难。肺功 能有阻塞性通气功能障碍及残气量/肺总量增加。 胸片可见肺内过度充气及膈肌变平等表现,而 HRCT上血管纹理的稀疏往往是肺气肿的较特征 性表现。另外患者的双肺透光度增高,囊壁显示欠 清晰。病变以上肺为主,或呈弥漫性改变。
属于弥漫性肺实质疾病(DPLD)的一种。主要见于育龄女性 ,以淋巴管、气道、血管及肺泡间隔的平滑肌异常增生为特 征,常可导致反复自发性气胸、乳糜胸、咯血及肺内囊性改 变,最终出现呼吸衰竭。本病的病变为双肺弥漫性分布,上 、下肺野病变差异不大。囊壁非常纤细,且均一,直径一般 在5~15 mm,也可见较大的囊腔,常为多个小囊融合而成,即 使肺内的囊性病变非常弥漫,肺血管却基本保持正常而没有 明显的变形扭曲。疾病进入终末期,则较大的囊腔趋于融合 ,周围的边界清楚的囊壁被破坏。LAM的囊性病变壁薄, 应 进行HRCT检查。LAM与终末期IPF的不同之处在于,后者 的蜂窝肺之囊腔更小而壁较厚,且病变更多位于周边,下叶 为主。
患者中90%以上有吸烟史,儿童患者可以有骨骼、 肺、垂体及皮肤等多系统受累。其HRCT的特点 是,在疾病早期,病变主要位于上叶,膈顶较少受累, 与LAM不同,可见多发的形态不规则的结节及空心 结节,结节和空腔的大小常不均一,肺容积不缩小。 一系列的HRCT可以看到疾病的进展过程,即空心 结节逐渐演变成空腔并最终融合。这些形态奇特 的空心结节有时类似扩张的支气管,但却缺乏扩张 的支气管连续性和节段性。
是由肺孢子菌引起的间质性浆细胞性肺炎,为条 件性肺部感染性疾病。近10年来随着免疫抑制剂 的应用、肿瘤化疗的普及、HIV感染的出现,发 病率明显上升,已成为HIV感染患者最常见的机 会感染与致死的主要病因。 典型的X线表现为弥漫性肺间质浸润,以网状结节 影为主,由肺门向外扩展,并迅速发展为肺泡实 变,病变广泛而呈向心性分布,与肺水肿相似。 在实变病灶中夹杂有肺气肿和小段肺不张,以肺 的外围最明显。亦有以局限性结节阴影,单侧浸 润为表现。
肺转移瘤是指原发于其他部位的恶性肿瘤 经血液或淋巴液转移到肺脏组织。死于恶 性肿瘤的患者中,20%~30%有肺转移。肺 转移发生的时间长短不一,少数肺转移瘤 比原发肿瘤更早发现。结节多见于下叶的 外1/3,距胸膜表面3厘米以内。空洞、钙 化更易发现。高分辨力CT薄层扫描显示肺 间质呈网状改变,伴细小结节,小叶间隔 不规则增厚。
是呼吸系统少见的良性肿瘤,有一定恶变倾向。 目前认为,其发病与人乳头状瘤病毒(HPV)感 染有关。文献报道,在全世界其发病约占所有肺 部肿瘤的0.38%,占肺部良性肿瘤的-8%。 自1978年以来国内相继报道了14例。因多位于支 气管内,故X 线胸片很少见到瘤体,常需CT 或支 气管体层像检查,CT 可证实为非腔外生长肿瘤及 无纵隔淋巴结肿大。支气管镜可见活动性肿瘤及 继发于肿瘤的支气管膨胀性扩张。
宣城市人民医院呼吸内科
肺部囊性病变用来描述有明显壁结构的充 气空腔病变。肺部囊性病变包括类似囊样 改变的一组弥漫性肺部疾病。胸部高分辨 CT 有助于这一类病变的鉴别诊断。常见的 以囊性病变或类似囊性病变为特征的疾病 包括:淋巴管肌瘤病 (LAM)、肺组织细胞增 生症、肺气肿、寻常型间质性肺炎 (UIP)/特 发性肺间质纤维化(IPF)和囊性支气管扩张等 。
肺囊肿是胚胎发育障碍引起的先天性疾病,可分 为支气管源性囊肿和肺实质囊肿。好发于幼年或 青年。可单发或多发,一般囊壁菲薄,与支气管相 通可形成液气囊肿或含气囊肿,邻近肺组织无炎 性浸润病变,纤维性变不多,囊肿破裂可形成气 胸。
肺大泡是指由于各种原因导致肺泡腔内压力升高 ,肺泡壁破裂,互相融合,在肺组织形成的含气 囊腔。表现为肺野内大小不等、数目不一的薄壁 空腔,腔内肺纹理稀少或仅有条索状阴影。大泡 周围可有受压致密的肺组织阴影,有时(如合并 感染)泡腔内可见液平。
是支气管扩张的一种类型,由柱状及囊柱状 支气管扩张进展而来。患者在临床上有反 复的咳嗽、咯脓痰史。肺功能也表现为阻 塞性通气功能障碍。在HRCT上囊壁常常增 厚,且有较明显的按肺叶、段分布的特点 , 病变严重时很难分清何者是扩张的支气管, 何者是囊性气腔,但囊腔一般与支气管相 通。
感谢聆听!
