胎儿宫内发育受限的分娩时机和分娩方式选择
各种分娩方式的优缺点及选择方法

各种分娩方式的优缺点及选择方法对于很多准妈妈而言,产房是一个既让人向往,又令人畏惧的地方。
然而经历了十月“煎熬”,如何轻松“卸货”成为妈妈们关切的问题!分娩主要分成两种:传统的阴道分娩(顺产)和新式的剖宫产分娩。
而阴道分娩中又有两种分娩方式自然分娩和无痛分娩。
哪种方式最合适开启你和宝贝的这份最特别的缘分。
阴道分娩1. 自然分娩「自然分娩」是在有安全保障的前提下,通常不加以人工干预手段,让胎儿经阴道娩出的分娩方式。
我们日常生活最常见的就是如上图所示的「卧式待产法」。
孕妇平卧于孕妇平卧于产床上,靠子宫收缩力、腹肌收缩力等娩出胎儿。
合产妇类型自然分娩适合理性和配合度较高的孕妇。
2. 无痛分娩「无痛分娩」的推行,是超怕疼准妈妈的福音!「无痛分娩」在医学上称之为「分娩镇痛」,是用各种方法使分娩时的疼痛减轻甚至使之消失。
目前最常用的是「硬膜外麻醉」,麻醉师将麻药注入产妇的硬膜外腔,阻止产妇下肢的感觉神经,让产妇的疼痛明显下降,但不会阻止运动神经,所以产妇还可以自行用力。
很多家庭担心麻醉药是否会对母子有不良影响,特别解释下,硬膜外麻醉的麻醉药用量,仅仅是剖宫产麻醉药的10%-20%,几乎影响不到胎儿,所以对产妇和宝宝来说都是非常安全。
敲黑板并不是所有的准妈妈都适合无痛分娩!如果有阴道分娩禁忌症、麻醉禁忌症、凝血功能异常、药物过敏、腰部有外伤史、穿刺部位有感染等症状的产妇是不可以选择的。
适合产妇类型尤为适合对疼痛过于恐惧,以及高血压、心脏病等严重基础疾病患者身体不能承受过度压力的产妇。
顺产的优点1. 于准爸妈的优点1. 顺产是一个生理过程,它对于妈妈们的创伤很小,“卸货”后恢复更快。
2. 顺产的过程中身体会分泌催产素,它不仅能够促进产程的进展,还能促进产后妈妈的乳汁分泌。
3. 经过扩张的阴道,绝经后萎缩的程度小,更有利于长远以后的夫妻生活。
4. 虽然每个医院收费标准不同,但顺产的费用更低。
2.宝宝的优点1. 宫缩时短暂的缺氧状态,可以促进宝宝脑细胞的分裂与发育。
如何选择顺产与剖宫产

如何选择顺产与剖宫产俗话说:“十月怀胎,一朝分娩”。
对于准妈妈来说,分娩既是一种企盼,也是一种恐惧。
如今的大多数女性,生育的机会只有一次,可生育方式却有两种:自然分娩和剖宫产。
她们必须面临着一种抉择,要么自己生产,要么剖宫产。
那么究竟哪种分娩方式好呢?什么情况可以选择自然分娩,什么情况下必须剖宫产呢?自然分娩(顺产)自然分娩是指在有安全保障的前提下,通常不加以人工干预手段,让胎儿经阴道娩出的分娩方式。
虽说生孩子是一个生理过程,但对于大多数准妈妈来说,对于自然分娩的全过程还是不太了解。
了解何时预产及生产的全过程对于分娩方式的选择很有帮助。
自然分娩的全过程自然分娩按时间进程分为三个阶段。
第一产程是从有规律的子宫收缩起到宫口开全。
这一过程时间长短因人而异,对于初产妇来说大致需要4~12小时,因为宫口要慢慢扩张。
在这个过程中还会分成两段,从规律性宫缩到宫口开三个厘米之前叫潜伏期,从宫口开三厘米直到宫口开十厘米,正常情况下三四个小时就能走过,这一段叫活跃期。
在这时间段里,应该保持镇静乐观的心态,按时进食,补充足够的营养:按时排尿,使膀胱空虚,以免阻碍胎头下降;如果胎膜未破,经医生同意,可在待产室内行走活动;宫缩时也可做一些辅助的减痛动作。
第二产程是从宫颈口完全扩张到胎儿娩出为止。
初产妇需半个小时到两个小时的时间。
在这个时间段,刚开始时胎头因宫缩移动到接近阴道口,外阴和肛门部位由于胎头压迫骨盆底而显得膨出,胎头随着每次宫缩向前移动,当宫缩消失时,可能又会稍向后滑进少许。
当胎头扩张阴道口时,孕妇会有刺痛感,随之而来的是麻木感,这是因为阴道组织扩张得很薄时,阻滞了神经的传导所造成的。
当胎头的顶部可以看见时,助产士会告诉孕妇不要盲目用力,因为如果太用力胎头娩出太快,可能会使孕妇会阴处的皮肤撕裂。
根据情况,助产士会对产妇进行会阴侧切术。
第三产程是从胎儿娩出后到胎盘娩出为止。
初产妇需十分钟到一个半小时。
胎儿娩出后,仍会有宫缩促使胎盘娩出,只是这时的宫缩相对来说是无疼痛的。
2023年武汉市第一期助产专科护士专科理论考试卷

一、单选题(每题2 分,共60 分)1. 关于分娩机制描述正确的是: () [单选题] *A.衔接—下降—府屈—内旋转—仰伸—复位及外旋转—胎儿娩出(正确答案)B. 衔接—下降—府屈—内旋转—仰伸—外旋转及复位—胎儿娩出C. 衔接—府屈—下降—内旋转—复位—仰伸及外旋转—胎儿娩出D. 府屈--衔接—下降—内旋转—仰伸—复位及外旋转—胎儿娩出2.关于胎方位指示点描述不正确的是: () [单选题] *A.枕先露以枕骨B.面先露以额骨(正确答案)C.臀先露以骶骨D.肩先露以肩胛骨3.会阴裂伤已累及到骨盆底肌肉与筋膜,未伤及肛门括约肌,诊断会阴裂伤程度为: () [单选题] *A. Ⅰ度裂伤B. Ⅱ度裂伤(正确答案)C. Ⅲ度裂伤D. Ⅳ度裂伤4.骨产道异常中,主要影响胎头府屈和内旋转,常浮现持续性枕横位或者枕后位等异常胎位,应考虑为: () [单选题] *A.入口平面狭窄B. 中骨盆平面狭窄(正确答案)C. 出口平面狭窄D.单纯性扁平骨盆5.子宫痉挛性狭窄环常发生于以下哪种产力异常情况: () [单选题]*A.协调性宫缩过强B.不协调性宫缩过强(正确答案)C.协调性宫缩乏力D. 不协调性宫缩乏力6.关于产程异常描述正确的是: () [单选题] *A.初产妇潜伏期﹥14 小时为潜伏期延长B.进入活跃期后,宫口再也不扩张达2 小时以上称为活跃期延长C.活跃晚期,胎头下降速度初产妇﹤0.5cm/h,称为胎头下降延缓D.第二产程达1 小时胎头下降无发展,称为第二产程停滞(正确答案)7.某孕妇,入院时内诊检查结果如下:宫口未开,宫颈管消退70%,胎先露s-2,宫颈硬度质软,宫口位置居中,如采用Bishop 宫颈成熟度评分法,该产妇评分为: () [单选题] *A. 6 分B. 7 分(正确答案)C. 8 分D. 5 分8.子宫收缩具有正常的节律性、对称性和极性,但宫缩持续时间短而间歇时间长,宫缩最强时按压子宫肌壁仍有凹陷,应考虑为: () [单选题]*A. 不协调性宫缩过强B. 协调性宫缩过强C. 不协调性宫缩乏力D. 协调性宫缩乏力(正确答案)9.对于不协调性宫缩乏力,临床处理不正确的是: () [单选题] *A. 应用催产素加强宫缩(正确答案)B. 赋予哌替啶肌内注射C. 保证产妇充分歇息D. 住手一切操作10.某孕妇行骨盆外测量,测得如下径线值,不正常的是: () [单选题] *A. 髂棘间径为24cmB. 髂嵴间径为27cmC. 骶耻外径为17cm(正确答案)D. 坐骨结节间径为9cm11.某产妇, 内诊检查:宫口开大5cm,头先露,s-1,大囟门位于11 点,小囟门位于5 点,胎方位应为: () [单选题] *A. 枕左前位B. 枕左后位(正确答案)C. 枕右前位D. 枕右后位12. 关于产后出血休克指数的描述正确的是() [单选题] *A. 休克指数=0.5 为轻度休克B. 休克指数=1.0 为中度休克C. 休克指数=2.0 以上为重度休克(正确答案)D. 休克指数=1.0,出血量估计在1500ml13. 初产妇,产后第二天开始发热,体温38 度摆布, 已持续2 天。
IUGR(FGR)胎儿宫内生长受限——妇产科学精品课件

胎儿宫内生长受限 IUGR(FGR)
1
要求
• 掌握FGR的定义 • 掌握FGR产科处理原则
FGR/IUGR
2
定义
FGR/IUGR
• 胎儿出生体重低于同孕龄胎儿平均体重 的两个标准差或第十百分位数 ,称胎儿 生长受限(fetal growth restriction, FGR), 以前又称作胎儿宫内生长迟缓 ( IUGR , intrauterine growth retartation) 。
脉点滴复方氨基酸,改善胎儿营养供应
⑺口服小剂量阿司匹林
14
治疗
2.胎儿宫内情况的评估 ⑴羊水量: ⑵胎心电子监护及B超 ⑶胎盘成熟度及胎盘功能检查
FGR/IUGR
15
治疗
FGR/IUGR
3.产科处理:关键在于分娩时机和分娩方 式选择
时机:接近预产期的IUGR,尽快终止 孕龄小的IUGR,治疗效果好,期待;
10
诊断
FGR/IUGR
2.外因性不均称型IUGR:常见,多继发于 PIH、糖尿病、过期妊娠等疾病。其特点 是:①胎儿各器官细胞数量正常,但体 积小;②身长和头径与孕周相符,但体 重偏低;③新生儿特点为大头、外观呈 营养不良,发育不均称。
11
诊断
FGR/IUGR
3.外因性均称型IUGR:为上述两种的混合 型,常由于营养不良所致。其特点为: ①体重、身长、头径均减小,但相称; ②外表有营养不良表现;③各器官体积 均小,尤以肝脾为著;④胎儿无缺氧表现。
。 根据胎儿的生长特征,一般将胎儿 宫 内发育迟缓分为3型:
9
诊断
FGR/IUGR
1.内因性均称型IUGR:少见。多因染色体 异常,感染性疾病及环境有害物质胚胎 早期受损。其特点是:①脑重量轻,常 有脑神经发育障碍;②生长相称,但与 孕周不相符;③新生儿发育不全或身材 矮小,外观无营养不良;④半数有先天 畸形。
未足月胎膜破分娩方式的选择及分娩注意事项

根 据 孕 周 选 择 。早 产 相 关 的 主 要 并 发 症 有 : 吸窘 迫 综 合 呼 征 、 内 出 血 、 血 症 、 发 育 不 良。 2 颅 败 肺 4周 前 胎 肺 的 解 剖 发 育 还 不 健 全 , 表 面 活 性 物 质 已产 生 但 转 移至 肺 泡 表 面 的 量 很少 , 肺 娩
手 术更 是 创 伤 性 大 、 增 加 颅 内 出血 的 可 能 。 因 此 , 于 未 足 月 有 对 胎 膜 破 阴 道 分 娩 , 该 尽 可 能 避 免 阴道 助 产 术 , 早 选 择 剖 宫 产 应 及
术为宜。
孕周 以后的早产儿肺基本成 熟 , 活率 接近足 月儿。 因此 , 存 在选 择 分 娩 方 式 时 , 结 合 我 国 的 国 情 , 据 孕 周 考 虑 分 娩 方 式 。 不 应 根
分娩过程 中 , 要密切关注产程进展 , 产程进展欠佳 时及 时 在
处 理 , 要 时 即行 剖 宫 产 术 。 必 避 免 阴道 助 产
出的早产儿成活率极低 。2 以后 , 5周 胎肺的解剖发育 已完 善 , 但 在2 8孕周前 , 有很少 量 的肺表 面活性 物产 生 , 时分 娩的早 仅 此 产儿存活 率 仍很 低 。从 2 8孕 周 开 始 , 表面 活 性物 质 产生 增 肺
时 , 肺 已 有 一 定 程 度 的成 熟 , 胎 阴道 分 娩 时 , 方 面 由于  ̄ J d , 一 L, 经 阴道 自然 分 娩 容 易 , 另 一 方 面 , 道 分 娩 也 给 胎 儿 带 来 很 大 但 阴 的不 利 。首 先 , 由于 胎 膜 破 裂 后 羊 水 流 尽 , 能 缓 解 宫 缩 时 对 胎 不 儿 的压 迫 , 带 容 易 受 压 , 易 出现 胎 儿 窘 迫 ; 次 , 于 胎 儿 各 脐 容 其 由
胎儿生长受限的影响因素及分娩方式与新生儿结局分析

胎儿 生长 受限的影 响因素及分娩方式 与新 生儿结局分析
田聪 贵
( 深圳市龙岗区第二 人民医院妇产 科 ,广东 深 圳 5 1 8 1 1 2 )
【 摘要】 目的 分析胎 儿生长 受限 的影响 因素 及 分娩 方 式 与新 生 儿结局 。 方 法 选 择我 院 2 0 0 0 年 6月至 2 0 1 2 年 6月 1 0 2 例胎 儿生 长受限 ( F G R) 产 妇 资料 ,分别按 首诊 孕周 > 3 2周 与 ≤ 3 2周 、有 无产科 并 发症 、不 同分娩 方 式进行 分 组 ,观 察 以上各 种 因素 对新 生 儿结局 的影 响 。结 果
观察新 生儿体质 量 、新 生) L A p g a r 评分 、新生 儿病死率 、转新 生 儿科率 。
1 . 5统计学方法
因素对 新生儿结 局的 影响分析显 示 ,本 组1 0 2 例 胎儿生 长受 限中5 8 例
在孕周≤3 2 孕周是确诊,通过制定个性化的治疗方案,在积极控制并
发症的 同时给予促胎儿生 长治疗 。本组新 生儿体质量 明显 高于首诊 > 3 2 孕 周组 ,A p g a r 评分 明显高于 >3 2 孕周组 ,病死率 与转新 生儿科率 均低于 >3 2 孕周组 ,两组 比较差异 具有 显著性 。结果 提示早期诊 断, 及 时干预对新 生儿体质量增加 ,降低病死率具有积极 的作用 。 另一个 影响新生儿结局 的重要 因素 是妊期并发症 ,特别是妊娠 高
义 ( P >0 . 0 5 )。
注 :和 无并 发症 组比较 , 表示P <0 . 0 5 2 _ 3分娩方 式对新 生儿 结局的影响
根据分娩方 式分组 比较 显示 ,剖宫产组 8 1 例产妇新 生儿体质量 、
【疾病名】胎兒生長受限【英文名】fetalgrowthrestriction【縮寫】fgr

【疾病名】胎儿生长受限【英文名】fetal growth restriction【缩写】FGR【别名】胎儿营养不良综合征;胎盘功能综合征;胎儿宫内发育迟缓【ICD号】P05.9【概述】胎儿生长受限(fetal growth restriction ,FGR)亦称胎盘功能不良综合征或称胎儿营养不良综合征,系指胎儿体重低于其孕龄平均体重第10百分位数或低于其平均体重的2个标准差。
胎儿生长发育与多种因素有密切关系,如孕妇外环境,孕妇身体的病理生理条件,胎盘和脐带,胎儿本身的内环境等,还有妊娠前的精子情况亦有关。
这些因素如影响胎儿细胞数目减少,或细胞大小异常者,则可导致小样儿或巨大儿等。
20世纪50年代后,儿科与产科医师们注意到一些出生体重低于2500g 的新生儿,其孕龄并非早产,而是已经足月或过期,这提示了体重与孕龄并不符合,后经研究了解到这组婴儿不仅在体格外表上,与早产儿和正常足月儿不同,且其内在生理变化亦有独特之处。
因此就将这组婴儿称为小样儿(small for date),亦有称之为宫内生长迟缓儿(intrauterine growth retardation infant,IUGR)或宫内营养不良儿,目前称之为FGR儿。
以后国内外学者累积资料,将新生儿的出生体重,按孕龄列出百分位数,画出10百分位数及90百分位数二根曲线,在10百分位以下者称小于胎龄儿(small for gestational age,SGA),在90百分位以上称大于胎龄儿(large for gestational age,LGA),在90和10百分位之间称适于胎龄儿(appropriate for gestational age,AGA)。
20世纪60年代后上海地区将小于胎龄儿统称为小样儿,有早产小样儿、足月小样儿及过期小样儿之分。
1963年Lubchenco等发表了胎龄和出生体重的比较,并取得了孕周与出生体重的预期胎儿大小的平均数。
分娩试题及答案

分娩试题及答案1. 生理性分娩与剖腹产有哪些区别?请简要描述。
生理性分娩和剖腹产是常见的分娩方式。
它们之间存在一些区别,主要有以下几点:1) 分娩方式:生理性分娩是通过自然的阴道分娩完成,剖腹产则是通过切开腹部进行手术分娩。
2) 手术指征:生理性分娩适用于孕妇在无特殊情况下,胎儿在合适位置且没有胎儿宫内窘迫等情况下的分娩。
而剖腹产则适用于胎儿宫内窘迫、胎位异常、孕妇盆腔手术史等情况下的分娩。
3) 分娩方式的选择:生理性分娩可以选择自然分娩、产钳分娩或产瓜器助产等方式。
剖腹产则是通过手术进行分娩,一般选择经腹中线切口或经横切口。
4) 恢复时间:生理性分娩后,因为没有手术切口,母亲可以更快地恢复体力,一般在几天到几周内即可恢复正常活动。
而剖腹产后,由于手术切口需要更长时间的愈合,通常需要较长的恢复期,一般需要数周甚至数月。
2. 请列举一些促进生理性分娩顺利进行的方法。
为了促进生理性分娩的顺利进行,以下是一些常见的方法:1) 运动:孕妇可以进行适度的运动,如散步、游泳、产前瑜伽等。
这些运动可以帮助保持良好的身体状态,增强产力,有利于分娩的进行。
2) 均衡饮食:孕妇需要保持均衡的饮食,摄入适量的蛋白质、维生素、矿物质等,以满足分娩时的能量需求和身体恢复。
3) 学习产前知识:通过参加产前教育课程或阅读相关书籍,孕妇可以了解分娩的过程、注意事项,学会正确运用产力等,提高对分娩的信心。
4) 放松心情:情绪紧张和焦虑可能对产妇的分娩过程产生不利影响。
孕妇应该寻找舒适和安静的环境,放松身心,保持积极乐观的心态。
5) 与医生和助产士的沟通:孕妇应与医生和助产士建立良好的沟通,并按时进行产前检查。
及时向医生和助产士报告分娩过程中的不适或异常情况。
3. 描述一下产程的三个阶段。
产程是指从宫缩开始到胎儿及胎盘娩出的整个过程,一般分为三个阶段:1) 开始期:这一阶段开始于宫缩开始,结束于宫口扩张至4-5厘米。
宫缩逐渐增强,宫颈开始发生改变,逐渐变薄、变软、变短。
胎儿生长受限100例临床分析

内窘迫率 、 围产 儿 死亡 率 均高 。F R或 G
3 中 国社 区 医师 ・ 4 医学专业半月刊 2 1 0 0年第 1 期 ( 2 总 第2 6 1 第1卷 3 期
∞
疗 , 7~1 每 0天为 1 疗程 , 休息 5— 7天后
进行第 2疗程 。同 时观察胎 心 、 胎动 、 宫 高 、 围、 腹 胎儿双顶 径 的变 化。如宫 高每
2周 增 加 >lm、 超 见 胎 儿 双 顶 径 每 2 c B 周 增 加 >02 m, 为 治 疗 有 效 , 组 3 .c 作 本 6
F R之胎儿 处 于慢性 宫 内窘 迫状 态 , G 阴 道分娩显然对胎儿 是一种考验和威胁 , 常 可导致胎儿 心率改 变而致死 胎死产 。本 组生长发育受 限制者剖 宫产与 阴道分娩 的围产儿 病 死率 各为 2 .% 和 9 . % , 17 o 25 o 说 明剖宫产确有一定的优越性 。 阴道分娩 : 组凡孕龄 ≥3 本 6周 , 儿 胎 体重  ̄20 g阴道分娩均 存活 , > 00 亦无重度 窒息发生 。因此对此类孕妇 , 尤其对 治疗 反应 良好者 , 以阴道分娩为主 。为减 少新 生儿窒息 的发生 、 产时应 密切监 护 , 量 尽
以剖宫产 为宜 , 但术 前 B超 应 注意 检查 胎儿的肾脏有无 缺如 , 以排除 P tr oe 综合 t 征 。羊水 过多常合并胎儿先天异常 , 而本
文 的 3种 异 常 目前 B超 尚难 辨 认 , 好 避 最
免剖宫产。
F R之胎 儿 处 于 慢 性 宫 内窘 迫 状 G
态 : 组 F R孕 妇 有 并 发 症 者 ( 8 ) 宫 本 G 5% ,
无法确定 其 畸形而 剖宫 产。10例 F R 0 G 合并羊水 过少 l 6例 , 剖宫产 1 (5 ) 2例 7 % 均存 活。阴道分 娩 4人 中围产儿 死亡 2 例, 围产儿病死率 5 0 1 0%。 9
胎儿宫内生长受限与胰岛素样生长因子—Ⅱ关系的研究

是 一 个 有 7 氨 基 酸 残 基 的 单 链 碱 性 蛋 白 ,分子 量 为 74 Da O个 69 ; I — GF I则 为 一 含 6 7个 氨 基 酸 残 基 的单 链 酸 性 蛋 白 ,分 子 量 为
胎 儿 宫 内 生 长 受 限 (nrueieGr w h R sr t n Ita trn o t e ti i , co
I UGR)是 指 胎 儿 的 出 生 体 重 低 于其 胎 龄 应 有 体 重 的第 1 0个 百
分 位 数 , 低 于 其 胎 龄 平 均 体 重 的 2个 标 准 差 。UGR 发 病 率 国 或 I 外 报 道 为 4 5 ~ 1 % ,国 内报 道 为 3 ~ 1 % , 目前 I .% O % 4 UGR 的 发 病 机 理 尚不 清 楚 。近 年 来 国外 报 道 一 些 细 胞 因子 ,尤 其 是 胰 岛素 样 生 长 因子 (GF I )在 细 胞 的 分 化 、 殖 、 体 的 生 长 发 育 增 个
组 阴道分娩 1 8例 ,剖 宫 产 2 。 例 12 方 法 .
传 因素 、 营 养 不 良 、宫 内 感 染 、妊 娠 并 发 症 及 合 并 症 等 ,绝 大 多 数 病 因 归 结 于 影 响 胎 盘 功 能 , 宫 内胎 儿 营 养 及 氧 的 供 应 受 使
影 响 而 致 生 长 受 限 。UGR 与 成 人 时 期 发 生 冠 心 病 、 胖 、 尿 I 肥 糖
【 摘 要 】 为 探 讨 胎 儿 宫 内生 长 受 限 (UGR) 与 胰 岛 素 样 生 长 因子 一I (G — I I F I) 的 关 系 ,采 用 放 射 免 疫 法 检 测 正常足 月妊娠 2 8例 ( 常 组 )和 足 月  ̄ 正 I UGR2 0例 (UG 组 )的 母 血 、脐 血 和 羊 水 中 I — I R GF I水 平 。结 果 : UGR 组 I
胎儿宫内生长受限

概念
胎儿生长受限(FGR):估计胎儿体重小 于对应孕龄体重第10百分位数的胎儿。 小于胎龄儿的术语(SGA):出生的新生 儿体重小于对应孕龄体重的第10百分位数。 不足:仅描述体重位于正常低限,不指示 病理性生长异常
先天性小发育正常,体重正常但生长 发育速度异常 。
病因
母体因素 胎盘因素 胎儿因素
遗传咨询与产前诊断
确诊IUGR 后,如有可疑胎儿畸形的,超 声软指标阳性的,或无明显胎盘血流灌注 不足证据的,应行创伤性检查来排除多倍 体畸形胎儿。
相关治疗
鱼类,低脂肉类,谷物,水果和蔬菜的摄 入增加;食用低盐饮食;补充铁,锌,钙, 蛋白质,镁和维生素D。(无效,不推荐) 卧床休息(无效) 由于胎盘血流灌注不足引起的IUGR,没有 证据明确药物干预有效。 肝素(不推荐)
3. International standards for fetal growth based on serial ultrasound measurements: the Fetal Growth Longitudinal Study of the INTERGROWTH-21st Project. Lancet 2014;384:869-79. 柳叶刀 21世纪生长项目
生物测量指标可以是组合起来计算出胎儿估计重量量。 95%的病例估计体重可能偏离出生体重高达20%, 5%的病例偏差甚至超过20%。 如果超声检测估计胎儿体重低于孕龄的第10个百分位, 则应考虑进一步评估,如羊水评估和脐动脉多普勒血 流评估。
诊断
胎儿估重 <10th 胎儿腹围 <10 th
多普勒血流评估
生长发育标准
1. Racial/ethnic standards for fetal growth: the NICHD Fetal Growth Studies. Am J Obstet Gynecol 2015;213:449.e1-41. 美国标准
胎儿生长受限的相关因素及分娩方式与新生儿结局关系的分析

本 院 2 0 ~ 0 8年 F 0 6 20 GR患者 1 5例 , 龄 2 ~ 8岁 , 7 年 33 平 均 2 . , 均孕 周 3 . 。 85岁 平 62周
12 方 法 .
312胎 儿 因素 基 因及 染 色 体 异 常 、 毒感 染 、 触放 射 线 .. 病 接 物质 及 其他 有 毒 物 质 ,使 胎儿 在 孕早 期 的生 长 发 育受 到 抑
1 . 断 标 准 3诊
原体 、 梅毒 感染 。有学 者 所做 豚 鼠试 验研 究发 现孕 中期 以前 发生 巨细胞 病 毒 血 症 的豚 鼠比孕 中期 以后 感 染 者 更 易于 发
生F GR。母 体 病毒 血症 时 间长 , 孕早 期 开始 的病毒 感染 者 且 妊娠 结局 最差 。
减少 . 盘 功能减 退 发生 F 胎 GR。
21F R 发 生 的 相 关 因 素 . G
1 5例 中孕妇 因素 5 7 2例 (9 %)妊 娠高 血压疾 病 2 例 , 2. : 7 5
多胎 妊 娠 6例 , 过期 妊 娠 4例 , 宫 畸 形 3例 , 养 因素 ( 子 营 孕 妇偏 食 、 娠 剧 吐 ) 妊 5例 , 置 胎 盘 4例 , 前 胎盘 早 剥 2例 , 贫血 3例 : 儿 因素 1 ( .%)染 色 体 异 常 8例 , 胎 1例 63 : 梅毒 3例 ; 胎 盘 因素 1 O例 (.%) 胎盘 钙化 4例 , 57 : 羊水 过 少 6例 ; 带 因 脐 素3 5例 (00 : 带 过 长 6例 , 细 l 2 %) 脐 过 3例 , 转 1 扭 5例 , 脐 带 打结 1 ; 明 确原 因 6 例 无 7例 (83 。 3 .%)
合 并症 及并 发 症 , 当放 宽剖 官产 指 征 , 适 有利 于改 善 F R患儿 的 预后 。 G
最新胎儿生长受限专家共识推荐条款

最新胎儿生长受限专家共识推荐条款胎儿生长受限(fetaIgrowthrestriction,FGR)是导致围产儿患病和死亡的重要原因,还可能带来远期的不良结局。
为规范和指导我国FGR的临床诊治工作,中华医学会围产医学分会胎儿医学学组联合中华医学会妇产科学分会产科学组,组织全国专家讨论并制定了我国FGR专家共识。
本共识围绕FGR的定义、筛查、预防、诊断、宫内监护及临床处理等方面的临床问题,参考最新发表的各国FGR指南和高质量临床研究结果,运用德尔菲法,通过3轮专家意见调查及多学科专家的讨论,町成相对应的推荐及共识。
1、如何定义FGR?1-1小于胎龄(smaIIforgestationaIage,SGA)胎儿的定义:指超声估测体重或腹围低于同胎龄应有体重或腹围第10百分位数以下的胎儿。
并非所有SGA 胎儿均为病理性的生长受限。
SGA胎儿还包含了部分健康小样儿。
建立种族特异性生长标准,能够提高产前筛查SGA的敏感性(推荐等级:专家共识)。
1-2FGR是指受母体、胎儿、胎盘等病理因素影响,胎儿生长未达到其应有的遗传潜能,多表现为胎儿超声估测体重或腹围低于相应胎龄第10百分位(推荐等级:专家共识)。
2、对FGR应该筛查哪些母体相关疾病?2-1建议对FGR进行母体因素的评估,包括各种妊娠合并症及并发症(推荐等级:B)o2-2当临床怀疑FGR的病理因素来自子宫胎盘灌注不良时,应考虑筛查自身抗体,以排除母体自身免疫系统疾病(推荐等级:专家共识)。
3、对FGR应该筛查哪些胎儿疾病?3-1对于FGR,建议行详细的胎儿结构超声筛查。
FGR胎儿合并结构异常或中孕期超声软指标异常时,建议介入性产前诊断,进行染色体微阵列及核型分析(推荐等级:B)o3-2对于V孕24周或估计胎儿体重(estimatedfetaIweight,EFW)<500g的FGR孕妇,无论是否合并胎儿结构异常,均建议提供遗传咨询和产前诊断(推荐等级:B)o4、引起FGR的胎盘和脐带的病理因素有哪些?(暂无推荐意见)胎盘及脐带异常是引起FGR的常见病因,包括胎盘局部梗死、胎盘形态异常(轮廓胎盘、副胎盘等)、胎盘染色体异常、胎盘肿瘤(如绒毛膜血管瘤)、单脐动脉、脐带帆状或边缘附着、脐带水肿和脐带过度螺旋等[30-32]。
孕妇怎样正确选择分娩方式?

孕妇怎样正确选择分娩方式?每一个准妈妈在孕育小生命的同时都将面临一个最终的选择:究竟用什么样的分娩方式来迎接宝宝的到来呢?这对所有孕妇来说都是一个困惑的问题,她们对分娩时的疼痛多少回产生恐惧心理,使得大多数准妈妈为了减轻分娩时的痛苦而选择剖腹产,轻易放弃的放弃了自然分娩的方式。
据调查现在医院的剖宫产率也是相当高的,而“我们始终如一地提倡自然分娩。
那么孕妇应该怎样正确选择分娩方式呢?自然分娩好在哪里1.妈妈出血少、恢复快顺产的妈妈平均出血量明显少于剖宫产的妈妈,一般分娩后2小时就可以下地活动,72小时就能出院,一般6周后身体能完全恢复,但剖宫产的妈妈下地活动时间明显晚于顺产的妈妈,一般要7天才能出院,尽管一般6周后身体能完全恢复,但术后早期身体恢复较顺产的妈妈明显慢。
剖宫产妈妈需要再次分娩的手术产率明显高于顺产妈妈,产后出血、胎盘植入、子宫破裂等严重的并发症也明显高于顺产妈妈,产科临床将有过剖宫产史的孕妇作为严重高危妊娠孕妇进行管理。
2.对宝宝的好处?首先,宝宝在通过母亲产道时会受到挤压,口腔内的羊水减少,不易出现吸入性肺炎;其次,自然分娩的时候,宝宝要通过完成两次身体旋转才的过程才能顺利出生,这是宝宝人生第一次心智的锻炼的机会,剖宫产的宝宝就失去了这次宝贵的、也是唯一的机会。
顺产的妈妈可尽早进行哺乳,剖宫产妈妈由于伤口疼痛哺乳时间或相对晚一些,很容易出现泌乳不足的现象。
呼吸系统并发症:窒息,湿肺,羊水吸入,肺不张和肺透明膜病等,剖宫产儿多,尤其是吸入性肺炎的发生率的高。
剖宫产儿湿肺的发生率8%,阴道分娩儿湿肺的发生率1%。
自然分娩对婴儿肺部有挤压的作用,对孩子的今后的发育有好处。
感觉综合:剖宫产属于一种干扰性分娩,没有胎儿的主动参与,完全是被动的在短时间被迅速娩出,无这些必要的刺激考验,日后易发生“感觉综合失调”。
手术和麻醉的风险:剖宫产多并发症(如脏器损伤,羊水栓塞,术中出血及术后伤口感染,远期粘连,劳动力减弱,异位妊娠等),剖宫产切口常在1-5年出现症状,发生率0.03—0.47%。
胎儿宫内发育受限的分娩时机和分娩方式

胎儿宫内发育受限的分娩时机和分娩方式禹亮红(邵阳县人民医院,湖南 邵阳 422200)摘要:目的 探讨胎儿宫内发育受限(FGR)的分娩时机及选择不同分娩方式的治疗效果比较。
方法 取胎儿宫内发育受限的患者60例,并将这60例患者随机分为两组,其中观察组为30例,对照组为30例,对于观察组的患者用羊膜腔内灌注的方式进行治疗,对照组的患者选用一般的传统方法,在经过治疗之后对两组患者的情况进行比较,为了降低围产期胎儿的病死率及病残儿出生率,要根据宫内发育受限胎儿以及孕妇的治疗效果、孕周、胎儿大小等综合考虑来进行分娩时机以及分娩方式的选择。
结果 这两组孕妇在体重的增长值以及分娩的孕周方面进行比较,差异没有显著性意义(P>0.05)。
结论 对于胎儿宫内发育受限的患者用羊膜腔内灌注来进行治疗有较好的效果。
对分娩时机以及分娩方式的问题进行了初步的探讨,找到了合适的时机以及方式,对日后的临床操作有一定的借鉴意义。
关键词:胎儿宫内发育受限;分娩时机;分娩方式中图分类号:R 715.7 文献标识码:B孕妇发生胎儿宫内发育受限是其在围产期重要的并发症中的一种,严重时可以导致孕妇发生高危妊娠,且这种病的发病率一般在3%到10%之间 ,计算平均值为7.01% ,胎儿宫内发育受限容易使胎儿发生呼吸窘迫、低氧血症的综合征等一系列影响,从而围产其的胎儿的死亡率也就达到了正常的胎儿的4到6倍,对胎儿宫内发育受限的孕妇的分娩时机以及分娩方式进行探讨分析,选择最好的治疗方法是医学的重要研究方向,本次研究采用了羊膜腔内灌注治疗胎儿宫内发育受限与普通的治疗方法相对比的方法,对这个问题进行了探讨,现报道如下。
1 资料与方法1.1 一般资料本次研究的对象是选择了2006年1月到2011年1月在我院进行治疗的60例胎儿宫内发育受限患者,都是单胎而且没有内科合并症,孕妇的孕周在28-36周之间,将患者随机的分为观察组合对照组,其中观察组患者的年龄在23.1-27.2岁,孕周在29.2-36周,对照组患者的年龄在21.2-27.5岁之间,孕周在30.3-36.2周之间,经统计学比较,两组患者在年龄以及孕周方面没有显著性差异,且所有的孕妇孕周情况都已经得到核实。
胎儿宫内生长受限(FGR)

胎儿宫内生长受限(FGR)产房徐艳定义胎儿宫内生长受限指孕37周后,胎儿出生体重小于2500g,或低于同孕龄平均体重的两个标准差,或低于同孕龄正常体重的第10百分位数。
病因病因多而复杂,约40%病因尚不明确。
主要危险因素有:(1)孕妇因素:最常见,占50%~60%。
包括①遗传因素:胎儿遗传性疾病。
②营养因素:孕妇偏食、妊娠剧吐等。
③妊娠病理:如妊娠高血压病、多胎妊娠、前置胎盘、胎盘早剥、过期妊娠、妊娠期肝内胆汁淤积症等。
④其他:孕妇年龄、体重、身高、子宫发育畸形、吸毒、酗酒、接触放射线或有毒物等。
(2)胎儿因素:胎儿基因或染色体异常、胎儿代谢紊乱、各种因子缺乏等。
(3)胎盘脐带因素:胎盘的各种病变导致胎盘血流量减少、胎儿血供不足,脐带过长过细、脐带扭转、打结等。
分类(1)内因性均称型FGR:属原发性FGR,抑制生长的因素在妊娠早期,致使胎儿内部异常,或由遗传因素引起。
(2)外因性不均称型FGR:属继发性FGR,多在孕晚期才受到有害因素的影响。
(3)混合型FGR:多由双方的影响和缺乏营养物质,或有害物质的影响所致,在整个妊娠期间均产生影响。
临床表现(1)内因性均称型胎儿宫内发育迟缓:胎儿的体重、头径、身高相称,但比孕周小;各器官细胞数少、脑重量轻;半数新生儿有畸形,危及生存。
(2)外因性不匀称型胎儿宫内发育迟缓:妊娠早期胎儿发育正常,多在妊娠中晚期发生异常。
胎儿的身高、头围一般不受影响,但体重轻,发育不均,不成比例;胎儿可出现营养不良或过熟表现。
胎儿常发生缺氧,代谢不良表现,各器官细胞数正常,但体积小。
出生后易发生低血糖,常有神经损伤。
(3)混合型胎儿宫内发育迟缓为上述二类的混合型。
胎儿头围、身材、体重均减少,有营养不良现象;缺氧一般少见,但常出现代谢不良现象;各器官体积均小,细胞数减少,尤以肝脾为重。
诊断(1)病史:有FGR的高危因素。
诊断FGR时胎龄确定必须准确。
(2)临床指标监测:测量宫高、腹围、体重,推测胎儿大小。
宫内生长受限29例临床分析

29倒皮 内缝 合术 者 , 1例剖宫 产术后 肠 线排异 反应 3 除
外 所 有 伤 口均 为 甲级 愈 合 , 1 感 染 。不 增 加 产 ( ) 病 无 倒 术 后
率 。会胡切 口多为正 中切开后 行皮 内缝台 , 产妇产后 2 h疼 4 痛基本消失 , 可下床 括动 , 自行母乳 喂养 。若 无母婴 其它 疾
例, 剖宫产术 5 例 , 6 子宫 切除术 3铡 , 宫外孕等附件手 术 5例 。均 采用皮 内缝 合技 术关闭切 I。结果 : : 1 凡使 用皮 内 缝合技术 , 术后 ( 产后 ) 不需拆线 , I盘合好 。无 1 感染 。蛄论 ; 内缝合术改进 了传统的丝线外缝 切 I法 , 切: 1 倒 皮 : 1 免除
31 住院 时间短 , . 节约开支, 位周转快 床
皮 内缝合 可用于
腹 部 小 切 口及 会 阴 切 开 的 缝 合 。 。产 时 会 阴切 口皮 内缝 合 。 】 产后 2h可 出 院 。我 院将 传统 礁壁 纵 切 口 改 为 横 切 口 , 1 4 切 2 1 张力小 , 者在术后 4 患 d即 可 出 院 。产 ( ) 不 需 拆 线 。 缩 术 后 短 了 产( ) 住 院 时间 3— d 避 免 了 手 术 后 拆 线 的 痛 苦 和 术 后 4,
切 口的剖 腹 手 术 及皮 内缝 合结 合会 阴正 中 切 口的 阴 道 分 娩 , 均 由 于皮 肤 张 力 小 , 痛 轻 , 痛 消失 快 , 疼 疼 促进 产 妇 早 期 下 床
内行水平褥式连 续缝合 , 缝毕缝线末端埋于皮 内。
122 缝 针 选 择 : 三 角针 。 .. 小
病, 可在 产后 2h后 出 院 , 4 产后 住 院 时 间 缩短 3 4 。剖 腹 手 d
妊高征对胎儿生长发育的影响分娩时机和方式的探讨
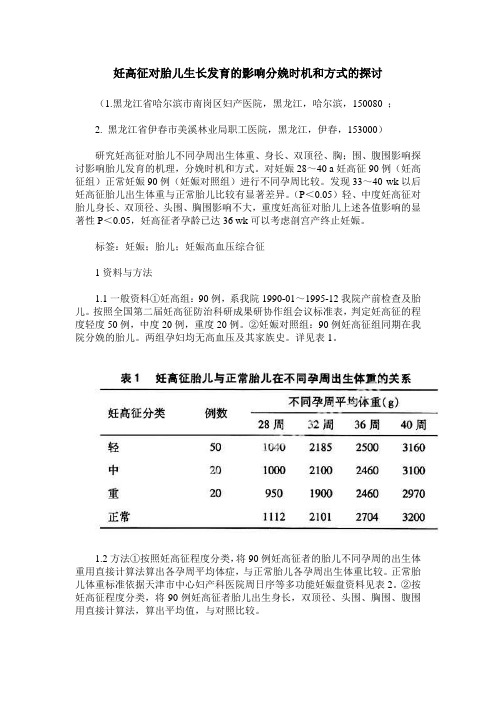
妊高征对胎儿生长发育的影响分娩时机和方式的探讨(1.黑龙江省哈尔滨市南岗区妇产医院,黑龙江,哈尔滨,150080 ;2. 黑龙江省伊春市美溪林业局职工医院,黑龙江,伊春,153000)研究妊高征对胎儿不同孕周出生体重、身长、双顶径、胸;围、腹围影响探讨影响胎儿发育的机理,分娩时机和方式。
对妊娠28~40 a妊高征90例(妊高征组)正常妊娠90例(妊娠对照组)进行不同孕周比较。
发现33~40 wk以后妊高征胎儿出生体重与正常胎儿比较有显著差异。
(P<0.05)轻、中度妊高征对胎儿身长、双顶径、头围、胸围影响不大,重度妊高征对胎儿上述各值影响的显著性P<0.05,妊高征者孕龄已达36 wk可以考虑剖宫产终止妊娠。
标签:妊娠;胎儿;妊娠高血压综合征1资料与方法1.1一般资料①妊高组:90例,系我院1990-01~1995-12我院产前检查及胎儿。
按照全国第二届妊高征防治科研成果研协作组会议标准表,判定妊高征的程度轻度50例,中度20例,重度20例。
②妊娠对照组:90例妊高征组同期在我院分娩的胎儿。
两组孕妇均无高血压及其家族史。
详见表1。
1.2方法①按照妊高征程度分类,将90例妊高征者的胎儿不同孕周的出生体重用直接计算法算出各孕周平均体症,与正常胎儿各孕周出生体重比较。
正常胎儿体重标准依据天津市中心妇产科医院周日序等多功能妊娠盘资料见表2。
②按妊高征程度分类,将90例妊高征者胎儿出生身长,双顶径、头围、胸围、腹围用直接计算法,算出平均值,与对照比较。
2结果2.1妊高征胎儿出生体重妊高征胎儿的出生体重大部分低于正常胎儿孕周的出生体重。
从28~32 wk妊高征胎儿的平均体重与正常胎儿相应孕周的出生体重相比相差不大;(P>0.05)自36~40 wk以后有显著差异P<0.05,并与妊高征的程度成正比36 wk以后体重有逐渐下降的趋势。
2.2妊高征胎儿身长、双顶径、头围、胸围、腹围妊高征胎儿身长、双顶径、头围、胸围、腹围均较正常胎儿各值无显著差异(P>0.05);然而20例重度妊高征胎儿出生身长、双顶径、头围、胸围、腹围明显小于正常胎儿(P>0.05)有显著差异。
选择性胎儿生长受限的产前管理策略及妊娠结局

·临床论著·选择性胎儿生长受限的产前管理策略及妊娠结局张春妤 赵扬玉 魏 瑗(北京大学第三医院妇产科,北京 100191) 【摘要】 目的 探讨选择性胎儿生长受限(selectivefetalgrowthrestriction,sFGR)的产前管理策略及妊娠结局。
方法回顾性分析2015年1月~2020年6月184例sFGR孕妇及新生儿的临床资料。
其中sFGRⅠ型77例,Ⅱ型89例,Ⅲ型18例。
产前采用射频或微波消融减胎手术20例(均为Ⅱ型),期待治疗164例。
结果 减胎手术20例,获得活产儿14个,分娩孕周(36.1±3.5)周,出生体重(2378.6±741.6)g,保留胎儿活产率70.0%(14/20),围产儿存活率93.3%(14/15),无早期新生儿死亡。
期待治疗164例,获得活产儿293个,分娩孕周(33.1±2.0)周,活产儿出生体重(1682.2±519.3)g,胎儿活产率89 3%(293/328),围产儿存活率89.6%(283/316),早期新生儿死亡10例。
结论 Ⅰ型sFGR妊娠结局良好,期待治疗是其主要的管理方式。
选择性减胎手术是Ⅱ型sFGR产前管理的一个选择,可能有利于改善大胎儿的结局。
【关键词】 选择性胎儿生长受限; 产前管理策略; 妊娠结局文献标识:A 文章编号:1009-6604(2021)02-0097-05doi:10.3969/j.issn.1009-6604.2021.02.001PrenatalManagementStrategiesandObservationofPregnancyOutcomesofSelectiveFetalGrowthRestriction ZhangChunyu,ZhaoYangyu,WeiYuan.DepartmentofObstetricsandGynecology,PekingUniversityThirdHospital,Beijing100191,ChinaCorrespondingauthor:WeiYuan,E mail:weiyuanbysy@163.com【Abstract】 Objective Toinvestigatetheprenatalmanagementstrategiesandpregnancyoutcomesofselectivefetalgrowthrestriction(sFGR). Methods Clinicaldataof184pregnanciesdiagnosedwithsFGRandtheirnewbornsfromJanuary2015toJune2020wasretrospectivelyanalyzed.Ofallthe184pregnancies,77werediagnosedasType Ⅰ,89withType Ⅱand18withType Ⅲ,respectively.Atotalof20Type ⅡsFGRpatientsunderwentprenatalradiofrequencyablationormicrowaveablationforselectivefeticide,while164patientsweremanagedexpectantly. Results Atotalof14livebirthswereobtainedinthe20patientswhounderwentselectivefeticide.Themeangestationalageatdeliverywas(36.1±3.5)weekswithameanbirthweightof(2378.6±741.6)g.Theconservedfetalsurvivalratewas70.0%(14/20),theperinatalsurvivalratewas93.3%(14/15),andtherewasnoearlyneonataldeath.Atotalof293livebirthswereobtainedin164patientsmanagedexpectantly.Themeangestationalageatdeliverywas(33.1±2.0)weekswithameanbirthweightof(1682.2±519.3)g.Thefetalsurvivalratewas89.3%(293/328),theperinatalsurvivalratewas89.6%(283/316),andtherewere10earlyneonataldeaths. Conclusions Thepregnancyoutcomeoftype ⅠsFGRisgoodandexpectanttreatmentisthemainmanagementmethod.SelectivefeticideisanoptioninprenatalmanagementforType ⅡsFGR,whichmaybebeneficialforimprovingtheoutcomeoflargefetuses.【KeyWords】 Selectivefetalgrowthrestriction; Prenatalmanagementstrategy; Pregnancyoutcome 选择性胎儿生长受限(selectivefetalgrowthrestriction,sFGR)是单绒毛膜双胎特有的并发症,占单绒毛膜双胎的12%~25%[1]。
双胎之一胎死宫内的终止妊娠时机和方式选择

双胎之一胎死宫内的终止妊娠时机和方式选择妊娠是母体承受胎儿在其体内发育成长的过程。
卵子受精为妊娠的开始,胎儿及其附属物即胎盘、胎膜自母体内排出是妊娠的终止。
妊娠全程为280天,28天为1个妊娠月,故全程为10个妊娠月或40周,由于卵子受精的日期不易准确确定,故有预产期(EDC)之称。
妊娠期间胎儿及其附属组织在孕妇体内发育,母体也发生许多变化。
这些是生理性的变化,但变化超过一定限度就成为病理现象。
随着辅助生殖技术的不断发展和促排卵药物的广泛应用,多胎妊娠发生率逐年增高。
同时,双胎之一胎死宫内的病例也越来越多,如果处理不当,可威胁母儿健康,甚至出现生命危险。
随着围生医学的发展,B超等检测手段的进步,在严密监视下,适时选择相应方式终止妊娠,可改善存活胎儿的预后。
现对我院1997年1月~2006年12月收治的18例双胎之一死亡病例,进行回顾性分析,以探讨终止妊娠的时机和方式。
临床资料一般资料:18例中,初产妇12例,经产妇6例;年龄23~32岁,平均26.8岁;双胎之一胎死宫内的时间,34周9例入院后给予期待治疗3~7天后,行剖宫产,新生儿均存活。
<34周9例,除1例难免流产,1例放弃保胎给予利凡诺引产终止妊娠外,其余7例均期待治疗至孕34周后终止妊娠,最早分娩孕周为35-2周,最晚分娩孕周为36+1周。
期待过程中均未发现有死胎的促凝物质进入母体及存活儿体内的迹象,未发生DIC,母儿预后良好。
笔者认为,确诊双胎之一胎死宫内后,可给予期待治疗至孕34周,在促胎肺成熟治疗后终止妊娠,在无母婴并发症的前提下,可适当延长孕龄至足月或接近足月,以提高围生儿存活率。
根据产科指征决定分娩方式,并尽力取得儿科医师的积极配合。
参考文献1 苏琦枫.双胎之一胎死宫内监测与处理.中国实用妇科与产科杂志,2002,18(2):75.2 刘伯宁.双胎妊娠的胎盘病理.实用妇产科杂志,1993,9(3):12.3 Carlson NJ,ToWers CV.Multiple gestation compl icated by the death of one fetus. Am obstet and Gynecol,1989,73:685.4 Zorlu CG,Yalcin HR,Caglar T,et al.Conservative management of twin pregnancies with one dead fetus:is it safe?Acta Obstet Gynecol Scand,1998,77:473-475.。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
胎儿宫内发育受限的分娩时机和分娩方式选择
发表时间:2016-08-26T09:43:27.753Z 来源:《航空军医》2016年第13期作者:谭琳
[导读] 探究胎儿宫内发育受限产妇分娩时机选择,以及应用不同分娩方式的临床治疗效果差异。
湘乡市妇幼保健院湖南湘乡 411400
【摘要】目的:探究胎儿宫内发育受限产妇分娩时机选择,以及应用不同分娩方式的临床治疗效果差异。
方法:62例胎儿宫内发育受限产妇随机划分为研究组和参照组,每组各31例,研究组产妇行羊膜腔内灌注治疗,参照组产妇行传统常规治疗,比较两组产妇治疗效果。
依照胎儿宫内发育受限的具体表现情况、以及产妇的治疗效果、孕周、胎儿体重大小等因素综合考量并选择产妇的分娩时机和分娩方式。
结果:两组产妇在接受治疗过程中的体重增长程度和胎儿分娩孕周等因素大致相当,组间数据差异不具有统计学意义(P>0.05)。
研究组产妇的治疗有效率(61.29%)显著高于参照组(35.48%),组间数据差异具有统计学意义(P<0.05)。
结论:针对胎儿宫内发育受限产妇实施羊膜腔内灌注治疗能够取得较好效果,适宜临床推广应用,全面综合考虑产妇自身条件以及胎儿发育状态因素,对确保产妇分娩时机和分娩方式选择的科学性具有深刻的保证支持作用。
【关键词】胎儿宫内发育受限;分娩时机;分娩方式;选择
胎儿宫内发育受限是典型的围产期并发症,病情严重条件下极易导致产妇出现高危妊娠,且其报告发病率介于7.10%-10.00%之间,给产妇和胎儿的生命健康状态造成严重不良影响[1]。
宫内发育受限通常能够导致宫内婴儿发生呼吸窘迫以及低氧血症等临床并发症,同时导致围产期胎儿死亡率成倍提升[2]。
2011年1月-2016年1月我院针对部分胎儿宫内发育受限产妇应用了羊膜腔内灌注治疗,在此基础上研究了产妇的分娩方式和分娩时机选择问题,现报告如下:
1资料与方法
1.1一般资料
择取2011年1月-2016年1月我院产科收治的62例胎儿宫内发育受限产妇作为本次研究对象,全部产妇均系单胎且未并发内科疾病。
按照产妇的入院时间先后顺序随机划分为研究组和参照组,每组各31例,研究组产妇年龄介于23-27岁之间,平均年龄为(25.5±2.1)岁,孕周基于28-36周之间,平均孕周为(31.9±2.2)周;参照组产妇年龄介于21-28岁之间,平均年龄为(25.4±2.3)岁,孕周介于30-36周之间。
平均孕周为(32.7±1.7)周,两组产妇在年龄,孕周等一般资料无明显差异经统计学计算P>0.05,具有可比性。
1.2临床治疗方法
研究组患者:治疗过程中应用的主要仪器设备包括四维超声仪及其探头,输液管、长期留置穿刺针,以及30ml注射器。
在四维超声仪的观察指导条件下,基于严格消毒控制对羊膜腔实施穿刺,在观察到显著性羊水物质基础上,实施药物注射:参麦30.00ml,小儿氨基酸100.00ml,地塞米松10.00mg以及其他抗生素类药物。
在手术治疗前和治疗后,借由为患者口服硫酸舒喘灵方式预防其出现早产。
参照组患者:复方氨基酸250.00ml和ATP40.00mg溶于500ml5%葡萄糖注射液为患者实施静脉滴注,用药频次为每天1次,连续用药时间为5天,同时为患者口服锌制剂。
1.3统计学方法
针对本次研究中涉及的数据选择统计学软件包——SPSS19.0进行处理,对计数资料选择(n,%)来进行表示,采用卡方检验。
若P <0.05,证明组间数据差异明显,具有统计学意义。
2结果
两组产妇在接受治疗过程中的体重增长程度和胎儿分娩孕周等因素大致相当,组间数据差异不具有统计学意义(P>0.05)。
研究组产妇的治疗有效率(61.29%)显著高于参照组(35.48%),组间数据差异具有统计学意义(P<0.05)。
详情见表1:
注:P=0.042<0.05
3讨论
胎儿宫内发育受限的发生与其胎盘组织的生理功能具有直接相关性[3]。
在胎儿宫内发育受限明确确诊且排除胎儿宫内发育畸形条件下,应当尽早实施针对性的治疗干预手段,纠正胎儿在宫内发育过程中的非正常生理状态,降低围产期胎儿的病死率和致残率,并根据产妇的临床表现做好分娩时机选择。
(1)针对妊娠早期和中期确诊的胎儿宫内发育受限,由于其多由染色体异常和先天畸形导致,因此在确诊后应当及时实施终止妊娠[4]。
(2)如果在针对胎儿宫内发育受限产妇实施适当治疗干预后,胎儿生长发育状态恢复正常,并且产妇未出现显著并发症,常规检查手段确认胎盘功能正常,则可以指导产妇实施继续妊娠直至足月。
(3)如果经过治疗干预后胎儿治疗效果不显著,且常规产科检查显示胎儿已经遭遇生理损害,在胎儿已经发育成熟条件下应当立即终止妊娠,在胎儿尚未发育成熟条件下应当运用皮质类激素促使其成熟,以此降低肺透明膜病的发生可能性。
本次研究中针对研究组产妇应用了羊膜腔内灌注治疗,两组产妇在接受治疗过程中的体重增长程度和胎儿分娩孕周等因素大致相当,组间数据差异不具有统计学意义(P>0.05)。
研究组产妇的治疗有效率(61.29%)显著高于参照组(35.48%),组间数据差异具有统计学意义(P<0.05)。
上述结果证实了该种治疗方法在胎儿发育受限产妇治疗过程中的应用有效性。
宫内发育受限胎儿与正常体重胎儿相比,在分娩过程中的压迫耐受能力一般比较小。
由于此类产妇通常存在胎盘功能障碍症状,直接引致宫内发育受限胎儿会长期处于低氧和糖原物质储存量不足状态[5]。
在产妇子宫处于静息条件下,胎儿可以借由减少活动方式规避存储能量物质的消耗行为。
而在分娩过程中,由于子宫收缩频率不断加快且强度不断增加,直接导致胎儿绒毛间隙结构中的血流量显著降低,严重影响产妇母体与胎儿之间的氧气输送状态。
加重胎儿的缺氧症状严重程度。
因此在产妇孕周达到37周且胎儿发育状况基本良好条件
下,可以为其实施引产。
结语:
针对胎儿宫内发育受限产妇实施羊膜腔内灌注治疗能够取得较好效果,适宜临床推广应用,全面综合考虑产妇自身条件以及胎儿发育状态因素,对确保产妇分娩时机和分娩方式选择的科学性具有深刻的保证支持作用。
参考文献:
[1]禹亮红.胎儿宫内发育受限的分娩时机和分娩方式[J].中国医学工程,2012,20(08):128+131.
[2]石静芳,辛俊英.胎儿宫内发育受限的分娩时机和分娩方式选择[J].中国误诊学杂志,2008,8(20):4871-4872.
[3]李俊男,漆洪波.双胎妊娠适宜的分娩时机与分娩方式[J].中国实用妇科与产科杂志,2015,31(07):617-621.
[4]李建萍,徐美玲.胎儿宫内发育迟缓的分娩时机和分娩方式[J].中国社区医师(综合版),2006,8(07):4.
[5]杨静.胎儿生长受限158例临床分析[J].中国妇幼保健,2014,29(19):3092-3094.。
