血管源性、细胞毒性和间质性脑水肿影像及病生解析
脑水肿的研究进展

版权所有, 1997 (c) Dale Carnegie & Associates, Inc.
脑水肿的定义
脑水肿是指脑组织液体增加导致脑 的容积的增大,是引起颅内压增高最 常见的因素,也是脑血管病、颅内占 位性病变、颅脑损伤和炎症等引起 神经功能障碍的主要病理生理改变
脑水肿的分类
流体静力压性脑水肿
任何因素引起的脑毛细血管的动脉
端和静脉端的静力压增高,都将导致 压力平衡的紊乱而产生流体静力压 性脑水肿脑水肿,亦称细胞外脑水肿
脑水肿可在脑组织遭到损伤后立即发 生,24h后最为明显,并由病灶区向脑实 质区和临近区扩展,水肿持续时间一般 在3-4周。临床上同一病因常可同时 或先后发生不同类型的脑水肿,很少以 单一类型出现,因此要注意以哪种类型 脑水肿为主
─────────────────────────── 中 心 区 周 边 区 ─────────────────────────── △T1(A) 9.08±2.75 16.71±4.06* △T2(A) 3.57±1.34 6.17±1.65* △T1(B) -14.69±2.42 -8.67±2.86* △T2(B) -5.21±1.38 -2.57±0.98* ─────────────────────────── (A)指A组病人, (B)指B组病人 *示与中心区比较p<0.01
脑水肿的治疗
改变血浆渗透性药物
此类药物注入 血管内可使血渗透压增高,形成血管 内和脑组织内渗透压梯度,吸取脑组 织液进入血管,导致脱水和降低颅内 压(ICP),常用药物如甘露醇、甘油、 白蛋白、速尿等
脑水肿的治疗
常用20%甘露醇(0.3-1g/kg)静滴,于 30min滴完,大部分4h左右经肾脏排出,故 临床上以间隔4-6小时用药一次 近来研究发现,用20%甘露醇250ml和 125ml的作用一样,但后者的副作用更小 kaufmann发现连用5个剂量后出现一逆 向渗透压梯度(脑组织:血浆为2.69:1)。在 5次用药后,脑水分含量反而增高3%
脑水肿和脑积水影像诊断

小脑幕裂孔(颞叶钩回)疝
• 同侧第Ⅲ对脑神经(动眼神经)可受压,导致瞳孔扩张和第Ⅲ对脑神 经麻痹(眼球向下、外侧凝视)。
• 同侧大脑后动脉(PCA)受压可引起颞叶内侧/枕叶梗死。
小脑幕裂孔(颞叶钩回)疝
• 上部脑干脑桥出血是由于脑干受到向下的压力剪切穿支血管所致。 • 对侧大脑脚压迫Kenohan(颞叶疝)切迹导致脑疝侧偏瘫。
Luschka孔(侧孔)单个Magendie孔(正中孔)。
脑脊液循环
• 脑脊液由脉络丛产生,而脉络从位于脑室系统的特定区域: • 每一个侧脑室体部、颞角。 • 第三脑室顶部。 • 第四脑室顶部。 • 中脑导水管和侧脑室枕角、额角无脉络丛存在。
脑脊液
• 脑室容积约25mL。蛛网膜下腔容积约125mL,因此脑脊液总量约 150mL。
• 正常颅压脑积水(NPH)是交通性脑积水的一种,以平均脑脊液压力 正常,以及痴呆、共济失调、尿失禁三联征为特点。
• NPH是一个很重要的诊断,因为该病有可能治愈,是潜在可逆性痴 呆病因。影像学上常表现为侧脑室和第三脑室增大。
脑积水(非交通性)
• 非交通性脑积水是由于梗阻性病变所致的脑积水,如第三脑室胶 样囊肿或后颅窝肿块阻塞第四脑室。
脑疝
• 颅骨内的总容积是固定的。颅内压增高可导致脑组织经硬膜反折 处疝出。
• 脑疝可由占位性病变(如肿瘤或血肿)或大面积卒中继发的脑水肿 导致。
• 由于后颅窝空间特别受限,小脑梗死容易引起脑疝。
大脑镰下疝
• 大脑镰下疝是指扣带回滑至大脑镰下。 • 少数情况下,大脑镰下疝可将大脑前动脉(ACA)挤向大脑镰,导致
• 血管源性水肿是由毛细血管通透性增加所导致的间质性水肿,主 要见于脑白质,因此处有较宽的细胞间隙。
脑水肿的病生进展

2 细胞毒性脑水肿(细胞内水肿)
由于脑缺血缺O2、Na+、K+、CL-、泵的能量 ATP很快耗竭,细胞内Na+、Ca2+、CL-、水潴留, 细胞内渗透压高于细胞外液而细胞肿胀,称细胞毒 性脑水肿。水肿液浓度成份与血浆中显著不同。多 见于早期脑缺血O2。
3.渗透性脑水肿
当低血钠和水中毒时血浆内水分由于 渗透压低而进入脑细胞内,形成脑水肿, 以白质内更明显。此时细胞处间隙不扩大。 血脑屏障完整。
有人用自体血注入小鼠尾状核,发现同侧基底 节区水肿在24h内进行性加重达高峰,直到第5 天开始消退。水肿在出血灶周围最严重,对侧 皮质及基底节区也有水肿,血肿周围的水肿有 血管源性也有细胞毒性,远离病灶是血管源性 水肿扩散的结果。
脑出血
凝血瀑布反应
补体活化
红细胞溶解
凝血块固缩 凝血酶形成
炎症 反应
3.自由基学说: 1972年Demopoulos提出自由基是脑水肿的
重要机制之一,并认为无论何种脑水肿均由细 胞膜的过氧化所致。自由基形成于血脑屏障开 放的第二阶段,提示脑血管内皮细胞的继发性 损害。自由基加重了屏障的破坏,其反应还可 因脑出血,血液中的Fe2+、Cu2+等催化作用使
脂质过氧化反应加重。
4.离子学说:
在能量代谢障碍同时,由于PH值↓H+、K+、 大量排除细胞外,Na+、CL-进入细胞内伴随水的 进入而细胞急骤肿胀。这便是细胞毒性水肿的重 要机制,在细胞毒性作用下Ca2+通道开放,大量 Ca2+内流,Mg2+外流,Mg—Ca泵失活,线粒体、 内质网的Ca2+释放→Ca2+超载,线粒体肿胀,氧 化磷酸化过程中断→细胞死亡。可见Ca2+超载催 化了脑水肿继发性脑损害的一系列病理生理过程。
脑水肿的教学课件

脑积水
脑室系统扩大,中线结构无移位,与脑 水肿的影像学表现有明显差异。
04
脑水肿治疗方法探讨
药物治疗策略与选择原则
药物选择
首选渗透性利尿剂如甘露醇、高渗盐 水等,通过提高血浆渗透压,促进脑 组织内水分向血管内转移,从而减轻 脑水肿。
给药途径
用药时机与剂量
应根据患者的颅内压、脑水肿程度及 肾功能等因素,及时调整药物剂量和 使用时机。
初始病情严重程度
初始病情严重程度与预后密切相关。病情越重,预后可能越差。
治疗措施及时性和有效性
及时有效的治疗措施对于改善脑水肿患者的预后至关重要。
随访计划制定和执行情况反馈
制定Байду номын сангаас性化随访计划
定期评估病情变化和生活质量
根据患者的具体病情和治疗方案,制定个 性化的随访计划,包括随访时间、检查项 目、评估指标等。
02
CT增强扫描
可更清晰地显示病变范围和程 度,以及病变与周围组织的关
系。
03
CT检查特点
快速、便捷,对急性脑水肿有 较高的敏感性和特异性。
MRI检查方法及特点
03
MRI平扫
MRI增强扫描
MRI检查特点
T1WI上脑水肿区域呈低信号,T2WI上呈 高信号,DWI上呈高信号。
可进一步显示病变的血流动力学特点和血 脑屏障破坏情况。
根据病情严重程度和患者情况,可选 择口服、静脉注射或持续静脉滴注等 不同给药途径。
手术干预时机和方式选择
手术时机
对于严重脑水肿、药物治疗无效 或颅内压持续升高的患者,应及
时考虑手术治疗。
手术方式
常用手术方式包括去骨瓣减压术、 内减压术、脑脊液引流术等,应根 据患者具体情况选择合适的手术方 式。
有几种脑水肿分不清?一次搞定!并附扩散受限分析及强化分析。

有几种脑水肿分不清?一次搞定!并附扩散受限分析及强化分析。
先说分类,三个!细胞毒性水肿,血管源性水肿,间质性水肿。
细胞毒性水肿常见于急性脑梗,什么地方有病,什么部位水肿,不管灰质还是白质。
DWⅠ高信号。
ADC低信号。
这种是真正的扩散受限。
再看个病例flairdwiadc再再看个dwiadc血管源性水肿,是指血管通透性增加,即血脑屏障的破坏(你懂得),血浆过多进入细胞外间隙,常见于脑肿瘤周围、血肿周围、炎症、脑梗塞、外伤等等。
由于白质结构相对灰质疏松,是最好发部位,形态如伸展的手指状。
看个病例。
平扫白质区为主水肿,扩散成像无异常。
即dwi不亮。
大多数情况下,这种血脑屏障破坏轻微,增强扫描不强化或强化轻微(CT和MR的对比剂均是大分子,不易通过血脑屏障)。
比如一二级脑胶质瘤均强化不明显,三级胶质瘤往往对血脑屏障破坏程度大而强化。
脑膜瘤等脑外肿瘤因无血脑屏障,往往均明显强化。
炎症因破坏血脑屏障力度也比较大,也容易强化。
另外,脑梗死也能破坏血脑屏障,形成沟回状边缘强化。
再看个病例。
回过头来再说说脑梗。
急性期脑梗死以细胞毒性水肿为主,真正扩散受限,即dwi亮,adc黑。
慢性期以血管源性水肿为主,没有真正的扩散受限,可以理解为假的扩散受限,即dwi亮,adc是白的。
看个有意思的脑梗死。
左侧小脑有2个脑梗。
dwi均是高信号。
后内侧的脑梗是急性的,adc是黒的。
细胞毒性水肿。
左前方的脑梗adc是白的,属于慢性期。
dwi亮是血管源性水肿引起的T2穿透效应所致,不是真正的扩散受限。
间质性水肿是脑室压力过大(一般是脑积水所致),脑脊液透过室管膜渗透到脑白质形成的,当然也和脑白质相对疏松相关。
回过头来还得总结一下真正扩散受限(dwi亮,adc黑)的几种情况。
可以从在马路上一群行人走不动了来比喻。
第一种情况,细胞毒性水肿所致。
马路正常,行人(细胞)突然变成了大胖子,挤啊挤的走不动了。
第二种情况,马路没有变化,细胞密集性(行人多了走不动路)所致,多见于肿瘤,犹其是肝癌前列腺癌等表现突出。
脑水肿ppt课件

•6
机 制 : 正 常 情 况 下 , 脑 组 织 中 CSF 和 ECF (细胞外液)渗透压<血浆渗透压; 若血浆稀释(如:水分摄入过多, SIADH ),组织中 CSF 和 ECF (细胞外 液)渗透压>血浆渗透压 →水分渗入脑 组织→脑水肿 特点: 血脑屏障完整 细胞内和细胞外同时受累 常见病因: 急性水中毒,低钠血症等
脑水肿
•1
脑水肿是由物理、化学、生物性等多种因素 , 作 用 于 脑 组 织 , 引 起 脑 组 织 内 (intracellular and/or extracellular) 水分异常增多的一种病 理状态。
•2
脑水肿是继发性过程。
全身系统疾病:如严重心、肺、肾疾病,休克,中毒,严重贫 血等,多引起全脑水肿。 脑部疾病:如外伤、肿瘤、脑血管病、炎症、寄生虫等,多引 起局部脑水肿
神经外科最常见临床问题,引起颅高压最常见原因。
脑组织易发生水肿与解剖生理特点有关:
血脑屏障的存在限制了血浆蛋白通过脑毛细血管的渗透性运动; 脑组织无淋巴管运走过多的液体。
•3
血管源性脑水肿
细胞毒性脑水肿
渗透性脑水肿 间质性脑水肿
•4
机制:血脑屏障(BBB, blood brain barrier) 受损 → 内皮细胞通透性 ↑→ 渗 出→脑水肿 特点: 水分积聚在细胞外间隙 白质更明显,灰质可受累 常见病因:见于创伤、肿瘤、炎症、 脑缺血晚期等
•10
脑水肿本身一般不造成直接的临床症状 多由脑水肿诱发的颅内压增高,造成局 部缺血和占位效应,最常见症状为头痛 和呕吐 与原发病的性质、部位、发生发展速度 及并发症等因素有关
•11
•12
脑水肿常见临床病因分析及治疗现状

脑水肿常见临床病因分析及治疗现状关键词脑水肿病因治疗现状综述脑水肿是物理的、化学的、生物的等各种外源性或内源性有害因素的刺激所致的一种组织病理学反应,引起脑组织内水分异常增多,使脑体积增大,重量也增加,颅内压增高、脑疝,甚至死亡,危害严重。
水分聚积于脑间质内称为细胞外水肿,聚积于细胞内包括胶质细胞或神经细胞内称为细胞内水肿[1],二者常同时存在。
脑组织的液体含量较多,引起脑容积增大称为脑水肿。
脑梗死后脑水肿有两类:细胞毒性脑水肿和血管源性脑水肿。
前者发生于缺血后1~3天;后者发生于1~6天,第3~4天为高峰。
脑细胞毒性脑水肿特点:水肿液主要分布于细胞内。
包括神经细胞,神经胶质细胞和血管内皮细胞等。
细胞外间隙不但不扩大,反而缩小,灰质虽有弥漫性病变分布,但主要变化见于白质。
此种脑水肿主要见于多种原因引起的急性缺氧如心跳骤停、窒息、脑循环中断。
分类和特点:①血管源性脑水肿:是最常见的一类。
见于脑的外伤、肿瘤、出血、梗死、脓肿,化脓性脑膜炎、铅中毒脑病及实验性脑冻伤等。
血管源性脑水肿(vasogenic brain edema)的主要发病机制是毛细血管通透性增高,其主要特点是白质的细胞间隙有大量液体积聚,且富含蛋白质,灰质无此变化。
灰质主要出现血管和神经元周围胶质成分的肿胀(胶质细胞水肿)。
②细胞中毒性脑水肿:临床多种原因引起的急性缺氧如心脏停跳、窒息、脑循不中断(缺血)等均可引起细胞中毒性脑水肿(cytotoxic brain edema),也称细胞性脑水肿。
某些内源性中毒(尿毒症、糖尿病)、急性低钠血症(水中毒)、化脓性脑膜炎等也可引起这种水肿。
动物实验中,局部涂搽或灌注毒毛旋花子苷(G-strophanthin),或用二硝基酚、三乙基锡(triethyl tin)或3-乙酰吡啶(3-acetylpyridine)等代谢抑制物注射或涂擦,也可引起这种水肿。
本类脑水肿的主要特点,是水肿液主要分布于细胞内,包括神经细胞、神经胶质细胞和血管内皮细胞等,细胞外间隙不但不扩大,反而缩小。
血管源性脑水肿机制探究进展课件

手术治疗需要注意的是,手术风险较高,需要在医生的建议和指导下进行决策。
其他治疗方法
01
其他治疗方法包括高压氧治疗、 低温治疗等,这些方法在一些特 殊情况下可能会起到一定的作用 。
02
其他治疗方法需要注意的是,这 些方法的使用需要结合病情和医 生的建议来确定,有些方法可能 会产生一定的副作用。
VS
心理支持
血管源性脑水肿患者常常存在焦虑、抑郁 等心理问题,应及时给予心理支持和辅导 。
05
CHAPTER
研究展望与未来挑战
深入探究发病机制
深入研究血管源性脑水肿的发病 机制,包括其发生、发展及转归 过程,有助于为治疗提供更有针
对性的方案。
探索血管源性脑水肿与相关疾病 (如高血压、糖尿病等)之间的 联系,有助于发现潜在的治疗靶
药物治疗需要注意的是,长期使用可 能会产生副作用,如电解质紊乱、肾 功能损害等,因此在使用过程中需要 密切监测不良反应。
常用的药物包括高渗盐水、甘露醇、 速尿等,这些药物可以通过静脉注射 或口服给药,具体使用方法需要根据 病情和医生的建议来确定。
手术治疗
对于严重的血管源性脑水肿,手术治疗可能是必要的。
点。
深入研究细胞分子水平上的血管 源性脑水肿机制,如细胞信号转 导、基因表达等,有助于揭示其
本质。
优化治疗方案
基于对血管源性脑水肿发病机 制的深入了解,开发更为有效 的治疗策略。
针对不同病因和病情的血管源 性脑水肿,制定个性化的治疗 方案,以提高治疗效果。
关注药物的研发与优化,寻找 更安全、有效的药物来治疗血 管源性脑水肿。
颅脑常见疾病的MRI表现

畸形、肿瘤、炎症、代谢或中毒脑病 ? 使用EPI技术,扫描速度快
MRI技术
? Standard MRI (T1W,T2W,FLAIR,T2*W) ? MR angiography (MRA,CeMRA,MRV)
? MRI新技术
? 高b值弥散成像DWI(DiffusionWeighted Imaging,TraceDWI,ADC Map)
? 动态灌注成像(PWI,rCBV,rCBF,rMTT)
? 弥散张量成像DTI (Diffusion Tensor Imaging) ? 脑频谱成像MRS(magnetic resonance spectroscopy) ? 实时脑功能成像(FMRI)
中枢神经系统应用
负性增强图 (NEI) rCBV
弥散加权成像(DWI)
? 3、 DWI在早期脑梗死的应用价值 ? 脑梗死的发生和发展是动态变化的过程,当脑部血流灌注
量下降到一定程度后,其中心区由于持续低灌注造成神经 细胞肿胀,细胞生理功能消失(细胞毒性水肿阶段)进一 步发展则细胞发生不可逆破坏,脑血流灌注量下降的周围 区,灌注量虽然低于正常,但高于中心区,神经细胞功能 还存在—“半暗带”(该区域若能及时恢复灌注量则可恢复 正常功能)。脑梗死发生的6小时内—超急性期,此期做 出诊断并有效治疗可将梗死控制在最小范围内。 ? 一般认为溶栓治疗的时间窗为起病后的3~6小时,故上 海华山医院陈星荣教授认为“时间就是脑子”。DWI诊 断急性期脑梗死的敏感性和特异性分别为88%~100 %和86%~100%,对超急性脑梗死的诊断价值远优 于CT和常规T2加权像(T2WI,包括FLAIR成 像)。目前在超急性和急性脑梗死的诊断和鉴别诊断中, DWI MRI已属不可缺少的手段。
中枢神经系统疾病影像表现

转移瘤
转移瘤
皮髓质交界区多发病灶、结节或环形强化、水肿明显
脑膜转移T1WI+C冠状位
颅骨转移瘤
脑血管疾病
脑梗死
超急性期:6Hr以内,细胞毒性水肿 急性期:6~72Hr,细胞毒性水肿及血管性 水肿并存,神经细胞坏死。 亚急性期:4~10D,血管性水肿,修复开始 慢性期:11D以上,囊腔、胶质增生
大脑中动脉高密度征
突发口角歪斜5个小时及48小时对比
DWI检测超急性脑梗死
T1WI
T2WI
DWI
女,54岁,突发右侧肢体乏力5小 时
急性脑梗死
起病时间:6~72Hr,细胞毒性水肿及血管性 水肿并存,神经细胞坏死。CT:动脉高密度 征、局部脑肿胀、脑实质密度降低。MR: T1WI呈低信号,T2WI、 PDWI、 T2Flair、 DWI呈高信号,ADC下降。 PWI病灶低灌 注,再通可见高灌注。占位效应不明显、脑 回样强化。病变范围与某一血管供血区域一 致。
细胞毒性水肿
间质性水肿
梗阻性脑积水时,脑脊液通过室管 膜进入脑室周围的细胞外间隙。 CT:低密度,无强化 MR:长T1、长T2信号,无强化
flair 序列呈高信号。
肿块?血管性脑水肿?间质性脑水肿?
脑萎缩
脑组织减少继发的脑室和蛛网膜下腔扩大 范围:弥漫性、局限性脑萎缩 部位:皮质、白质、小脑、脑干 病因:老年脑、皮层下动脉硬化性脑病、
中枢神经系统疾病 影像表现
基本表现
血管性水肿 细胞毒性水肿 间质性水肿 脑萎缩 占位效应
血管性水肿
最常见 机制:血脑屏障破坏 C T:均匀低密度,无强化 M R:长T1、长T2信号,无强化 见于:肿瘤、炎症、梗死、外伤
血管性水肿
临床血管源性脑水肿、细胞性脑水肿和间质性脑水肿致病因素、指示疾病、影像学表现及鉴别诊断
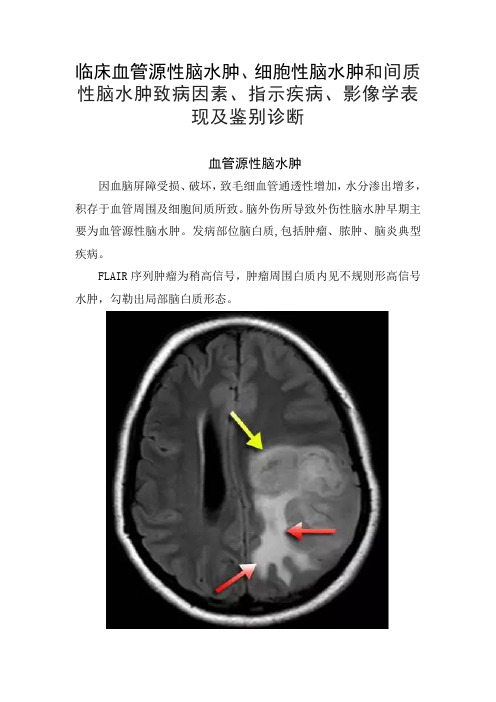
临床血管源性脑水肿、细胞性脑水肿和间质性脑水肿致病因素、指示疾病、影像学表现及鉴别诊断血管源性脑水肿因血脑屏障受损、破坏,致毛细血管通透性增加,水分渗出增多,积存于血管周围及细胞间质所致。
脑外伤所导致外伤性脑水肿早期主要为血管源性脑水肿。
发病部位脑白质,包括肿瘤、脓肿、脑炎典型疾病。
FLAIR序列肿瘤为稍高信号,肿瘤周围白质内见不规则形高信号水肿,勾勒出局部脑白质形态。
T1增强扫描可以看到肿瘤实体呈花环状强化,而周围水肿无强化波谱显示Cho峰明显增高,NAA峰减低细胞性脑水肿细胞性脑水肿是不同致病因素,使细胞内外环境改变,脑组织缺氧,影响神经细胞代谢,细胞膜系统功能障碍,线粒体三磷酸腺苷生成减少,神经细胞膜钠-钾泵、钙-镁泵等活性降低,使神经细胞内外的钠钾钙等离子交换障碍,这些因素均可导致细胞内水肿。
此类水肿时,血脑屏障可不受影响,血管周围间隙及细胞外间隙无明显扩大,细胞内水肿液不含蛋白,钠、氯离子水平增高,特点为细胞内水钠聚集,水肿部位累及灰、白质,典型疾病为缺血缺氧早期。
下图为急性期脑梗死的患者,DWI示左侧额叶见明显片状高信号,责任血管为左侧大脑中动脉额叶分支。
间质性脑水肿间质性脑水肿又称脑积水性脑水肿,常见于梗阻性脑积水,不同病因引起梗阻性脑积水,使脑室系统扩大,以侧脑室扩大为甚,致使脑室内压力显著高于脑组织内压力。
产生脑室内-脑组织内压力梯度,这种压力梯度显著差别使脑室内液体透过脑室室管膜到脑室周围脑组织中,形成脑室周围白质脑水肿。
下图为一例梗阻性脑积水的患者,双侧侧脑室明显扩张,侧脑室前角旁可见新月形长T2信号的水肿带。
DWI序列中髓母细胞瘤组织细胞排列紧密,呈典型高信号T1增强矢状位四脑室的病灶呈轻度不均匀强化。
脑水肿形成分类及意义的影像诊断

I 概述
l 定义 :由于物理、化学、生物性等多种因素 ,作用于脑组织 ,引起脑 组织内水分异常增多的一种病理状态 ,是颅内压增高的重要原因之一。
l 临床表现 :最常见症状为头痛、 呕吐等颅内压增高的症状 ,非特异性 , 与继发性占位效应、血管损害和脑疝形成有关。
l 脑组织易发生水肿的解剖生理特点 : ①血脑屏障的存在限制了血浆通过毛细血管的渗透性运动。 ②脑组织无淋巴管以运走过多的液体。
T2WI
T1WI
FLAIR
F-7Y 颅咽管瘤术后1月 ,意识不清1周余
I 混合性水肿—缺血缺氧性脑病
l CT表现为低密度;MRI呈长T1、长T2信号(原因是相关水肿或脑软化)。 l 增强如有强化,提示存在持续性的损伤,预后较差。 l DWI和ADC图显示弥散受限。
DWI
ADC
T1WI+C
F-7Y 颅咽管瘤术后1月 ,意识不清1周余
I 病理分类
1 细胞毒性水肿 2 血管源性水肿 3 间质性水肿
4 混合性水肿
I 细胞毒性水肿
l 为各种原因导致的细胞能量代谢障碍引起脑细胞肿胀。
l 发病机制 :脑组织缺氧 ,细胞代谢障碍 ,ATP生成减少 ,钠-钾泵活性减低 ,钠在
细胞内潴留 ,细胞内渗透压升高 ,细胞外间隙的水分子进入细胞内 ,造成细胞肿胀 , 细胞外间隙减小。
l特点 :神经细胞、胶质细胞、内皮细胞肿胀 ,细胞外间隙减小 ,水分子扩散受限;
血脑屏障完整 ,细胞外水不增加;早期灰质由于其高代谢活性和更大的星形胶质细 胞密度而受累 ,后期灰质和白质都受累。
l MRI:脑回增宽 ,脑沟变浅;T1WI、T2WI呈等信号 ,DWI高信号 ,相应ADC图
血管源性水肿

血管源性水肿临床病史65岁,女性,有乳腺癌病史结果图1-1 轴位对比增强显示水肿侵及放射冠/半卵圆中心。
左额顶叶病变与周围白质分别呈环状强化、低信号(白星)。
图1-2和1-3 轴位T2WI和FLAIR显示肿块被高信号水肿(黑星)包围,水肿以手指状的方式延伸到放射冠/半卵圆中心和皮质下的白质区,脑回状皮层保留(白箭)。
中央沟由于占位效应显示不清。
图1-4 轴位ADC图显示水肿区信号增高,表明扩散系数增加,缺乏扩散受限。
鉴别诊断:血管源性水肿,细胞毒性水肿,脑炎,原发性恶性肿瘤,转移,弓形虫病,脓肿最终诊断:脑转移瘤继发血管源性水肿讨论CT和MRI均能显示血管源性水肿的特征。
在CT上,血管源性水肿表现为相对于正常脑实质的斑片状低密度区。
当水肿侵犯脑组织结构时,主要涉及到白质,而皮层相对保留。
它向皮质下白质延伸时,产生占位效应而使脑沟消失。
在深层结构中,它累及内囊,外囊和最外囊,而不涉及基底节区或丘脑。
在MRI上,血管源性水肿表现为T1WI斑片状低信号区,FLAIR和T2WI显示相应的高信号区(虽然没有达到正常脑脊液的强度)。
典型的手指样伸入皮质下白质更好地表现在FLAIR上,由于该序列抑制了脑脊液信号。
此外,血管源性水肿在DWI上为等信号或低信号,ADC图上有相应的高信号(细胞毒性水肿在DWI上为高信号,而在ADC图上为低信号)。
它不扩散受限,随着水肿的大小,不可避免地会出现弥漫性占位效应。
水肿的根本原因在这里为转移性乳腺癌。
血管源性水肿的原因包括转移瘤、原发性恶性或高级别脑肿瘤,如胶质母细胞瘤、胶质肉瘤和少突胶质细胞瘤,以及炎性病变或感染,如瘤样脱髓鞘和脓肿。
在某些形式的脑炎中,血管源性水肿可能就是这种疾病的表现。
它也可以出现在亚急性脑挫伤和血肿周围。
血管源性水肿是由于破坏正常的血脑屏障和动脉壁的紧密连接所致。
通常是血管内的蛋白质和血浆通过破坏的血脑屏障进入脑实质和细胞外间隙。
血管外液体主要影响白质,并沿白质纤维束传播,很少影响灰质。
脑梗死脑水肿的分类

脑梗死脑水肿的分类英文回答:Classification of Cerebral Infarction and Cerebral Edema.Cerebral infarction, also known as ischemic stroke, occurs when there is a blockage or narrowing of the blood vessels supplying the brain. This leads to a lack of blood flow and oxygen to certain areas of the brain, resulting in tissue damage. Cerebral edema, on the other hand, refers to the accumulation of fluid in the brain, causing swelling and increased pressure within the skull.There are different classifications for both cerebral infarction and cerebral edema, based on various factors such as the underlying cause, location, severity, and clinical presentation. Let's take a look at each of them separately.Classification of Cerebral Infarction:1. Ischemic Stroke Types: Ischemic strokes can be classified into different types based on the underlying cause:Thrombotic Stroke: This type of stroke occurs when a blood clot forms within one of the arteries supplying the brain.Embolic Stroke: An embolic stroke happens when a blood clot or other debris forms elsewhere in the body and travels to the brain, blocking a blood vessel.Lacunar Stroke: Lacunar strokes occur when there is a small blockage in one of the smaller blood vessels deep within the brain.2. Location: Cerebral infarctions can also beclassified based on their location within the brain, such as:Anterior Circulation Infarcts: These occur in the front part of the brain and are commonly caused by blockages in the carotid arteries.Posterior Circulation Infarcts: These occur in the back part of the brain and are often caused by blockages in the vertebral or basilar arteries.3. Clinical Presentation: Cerebral infarctions can be classified based on the clinical symptoms and presentation, such as:Transient Ischemic Attack (TIA): This is a temporary episode of stroke-like symptoms that usually resolve within 24 hours.Minor Stroke: A minor stroke is characterized by mild symptoms that do not significantly impair daily functioning.Major Stroke: A major stroke refers to a more severe episode with significant impairment and lasting effects.Classification of Cerebral Edema:1. Vasogenic Edema: This type of cerebral edema occurs when there is disruption of the blood-brain barrier, leading to increased permeability and leakage of fluid into the brain tissue. It is commonly seen in conditions such as brain tumors or brain abscesses.2. Cytotoxic Edema: Cytotoxic edema is caused by cellular damage and swelling of the brain cells themselves. It is often seen in conditions such as traumatic brain injury or metabolic disorders.3. Interstitial Edema: Interstitial edema refers to the accumulation of fluid within the spaces of the brain, such as the ventricles. It is commonly seen in conditions such as hydrocephalus.中文回答:脑梗死和脑水肿的分类。
脑水肿的分型及MRI影像表现

间质性脑水肿分类
• 1级:与额角、 枕角及侧脑室 三角区相连的 局灶性高信号。
• 2-3级:完全包 绕脑室周围,厚 度不同。
• 4级:弥漫白质 异常,延伸至灰 白质交界处。
治疗原则
除针对病因外,主要对症治疗,原则是消肿,缩 小脑容量或外科减压。
糖皮质激素疗法。 脱水疗法。 外科减压疗法。
病理学分为:血管源性脑水肿、细胞毒性脑水肿、间质性 脑水肿。
血管源性与细胞毒性多混合存在,与多病灶、全身性疾病 及病变的病理生理进展变化相关。
血管源性脑水肿
好发于脑肿瘤,出血,静脉血栓形成、创伤或炎症等。多分布于脑白 质区域。
发病机制:当毛细血管内皮细胞-紧密连接受损,血管屏障发生障碍或 新生毛细血管未生成血脑屏障时,血管通透性增加,血液中富含蛋白 质的血浆大量渗入细胞外间隙。
MR表现:指状分布,长T1长T2信号,DWI不呈高信号,ADC常高 于正常脑组织 (高级别胶质瘤:DWI会相对增高)。
脑脓肿
转移瘤 胶质母细胞瘤
细胞毒性脑水肿
好发于超急性期缺血性脑血管病,多累及灰白质。 发病机制:脑组织缺氧,细胞代谢障碍,ATP生成减少,
钠-钾泵活性减低,钠在细胞内潴留,细胞内渗透压升高, 细胞外间隙的水分子进入细胞内,造成细胞肿胀,细胞外 间隙狭窄。 MR表现:脑回肿胀,脑沟变浅;FLAIR序列皮质信号可 增高;T1WI、T2WI等信号;DWI高信号(<30min), ADC明显降低(CT6h;T2WI6-12h)。
呈高信号, ADC明显 减低
T1WI略低 信号,T2I 较高信号
不呈高信 号,ADC 常轻度升 高
谢谢
脑水肿的分型及 MRI影像表现
脑水肿的磁共振(MRI)表现

脑水肿的磁共振(MRI)表现脑水肿脑部疾病是临床 MRI 检查中非常常见的一类病变。
脑水肿是指在细胞内及细胞外间隙中液体过多积累。
病理学上把脑水肿分为三种类型:血管源性水肿、细胞毒性水肿及间质性脑水肿。
血管源性水肿和细胞毒性水肿常见于外伤、多发性硬化、脑梗塞和低氧血症脑病等。
间质性脑水肿主要见于水中毒,低渗血症以及继发于各种原因造成的脑积水等。
常规的磁共振(MRI)扫描很难区别这三者的差别,只有借助DWI才能将此分辨开来。
一、血管源性脑水肿血管源性水肿是最常见的脑水肿,发生机制主要是由于血-脑屏障的破坏,病理标本可见血浆从血管内漏出到细胞外间隙,导致细胞外间隙扩大。
血管源性脑水肿常见于脑肿瘤周围、血肿周围、炎症、脑梗塞、外伤、可逆性后部脑病综合征等多种脑部疾病。
发生于肿瘤或血肿周围的血管源性水肿多见于脑白质,脑灰质由于结构较为致密相对不易发生间质性脑水肿。
但炎症、脑梗塞及外伤等引起的间质性脑水肿在脑灰质和脑白质均可发生。
磁共振表现:1.血管源性水肿主要以自由水增加为主,因此在 T1WI 上表现为低信号,在 T2WI上表现为高信号。
存在于细胞外间隙的水分子扩散运动相对自由,在 DWI 上信号由于受到T2对比的影响,信号表现多样化可为低信号、等信号或稍高信号,测量得到的ADC 值往往高于正常脑组织。
2.部分病例在 T1WI和 T2WI 上,肿瘤不易与周围血管源性脑水肿完全区分,可进行 Gd-DTPA增强扫描。
肿瘤和血肿周围的血管源性水肿由于血脑屏障破坏较轻微,Gd-DTPA一般不易透过被轻微破坏的血脑屏障,一般无强化。
炎症和脑梗塞可引起较严重血脑屏障破坏,增强扫描Gd-DTPA可以透过,因此常有强化,且更多见于脑灰质区。
二、细胞毒性脑水肿细胞毒性水肿是由于细胞渗透压调节异常引起的细胞质液体异常摄取。
其病理学表现主要有:1.由脑缺血缺氧引起能量的衰竭,神经细胞的 ATP 生成明显减少,依赖 ATP工作的钠-钾泵失活,大量的钙、钠进入细胞内潴留,细胞内渗透压升高,水分子由细胞外进入细胞内,从而造成细胞肿胀。
脑水肿影像学

脑水肿影像学脑水肿是指由于各种因素导致头颅内部脑组织细胞外液体增多或代谢功能紊乱引起的脑实质体积增大,从而导致颅内压力升高的一种疾病。
在临床上,脑水肿通常是由于脑损伤、肿瘤压迫、脑血管病变等引起的,对患者的健康带来严重威胁。
通过影像学检查可以对脑水肿进行准确诊断,下面我们就来详细了解一下脑水肿的影像学表现。
1. 脑CT检查在脑CT检查中,脑水肿的影像学表现主要包括脑室扩大、脑回变宽、脑实质密度减低、脑沟变浅、脑池变窄等特征。
其中,脑室扩大是脑水肿的一个重要指标,由于脑水肿引起的脑组织水分增多,导致脑室膨大,从而使得脑室在CT图像上呈现扩大的表现。
此外,脑回的变宽也是脑水肿的一个明显表现,脑回在CT图像上呈现为粗胖、宽厚,与正常脑回相比较有明显差异。
通过脑CT检查可以直观地观察到脑水肿引起的脑组织改变,为临床诊断和治疗提供重要依据。
2. 脑MRI检查脑MRI检查是一种更为精细和准确的影像学检查方法,对于脑水肿的诊断有着独特的优势。
在脑MRI检查中,脑水肿的影像学表现主要包括T1加权成像和T2加权成像两种序列的变化。
在T1加权成像中,脑水肿呈现为脑实质信号减低,脑回变宽,与周围脑组织呈现清晰的对比;在T2加权成像中,脑水肿呈现为T2高信号,脑组织水肿造成的信号改变在MRI图像上表现得更为明显。
通过脑MRI检查,医生可以对脑水肿做出更为准确的诊断,为患者的治疗提供及时有效的指导。
3. 脑水肿的影像学类型根据脑水肿的病因和部位不同,影像学表现也会有所差异。
常见的脑水肿类型包括继发性脑水肿、炎症性脑水肿、低蛋白性脑水肿等。
继发性脑水肿通常是由于颅内占位性病变、脑血管病变等引起的,CT和MRI检查中可见脑室扩大、脑组织水肿等表现;炎症性脑水肿主要是由感染性疾病引起的,MRI检查中可见脑实质信号异常增高、病灶边缘模糊等特征;低蛋白性脑水肿常见于肝功能不全等情况下,影像学表现为脑室扩大、脑实质密度减低等改变。
对不同类型的脑水肿进行影像学分型,有助于医生制订个体化的治疗方案,提高治疗效果。
脑水肿如何鉴别诊断?

脑水肿如何鉴别诊断?血管源性脑水肿:是最常见的脑水肿。
实验模型为脑冷冻后所产生的脑水肿,继发于血脑屏障的破坏,因脑血管通透性增加所致。
其特点为:①水肿以白质为主;②在灰质是细胞容积的增大(细胞内水肿),在白质却是细胞外间隙的扩大;③不论白质或灰质,细胞成分中变化最基础突出的是星形细胞(一种神经胶质细胞,充填于毛细血管和脑神经细胞之间),有明显的胞饮现象;④在病灶区血脑屏障受损,血管通透性增加;⑤水肿同时组织的水,Na+,Clˉ含量均增高,血管通透性增高主要发生在毛细血管内皮细胞及内皮细胞的紧密抗体连接部,CT脑扫描表明此类脑水肿有如下特点:①水肿区密度值低;②水肿有着主要位于白质;③可有占位效应并伴脑室及脑中线结构的移位;④水肿常呈指状伸向正常大脑灰质;⑤增强后再扫描水肿更清晰,此类水肿常见于脑肿瘤(尤其通过是脑转移瘤,恶性胶质瘤),脑脓肿,脑血管意外,脑外伤等病,在脑受压症状培养方面,脑水肿所起作用比原来的占位病变更大,细胞毒性脑水肿:常与神经细胞,神经胶质细胞和室管膜细胞肿胀合并细胞外间隙减少有关,典型的实验模型是三乙基锡-氨基烟酰胺-二硝基酚中毒所诱发的脑水肿,此类脑水肿与脑细胞的能量代谢有密切关系,细胞膜的Na+主动迁移过程(Na+/K+/ATP酶,钠泵)对维持细胞容量起决定性的作用,钠泵的能源是三磷酸腺苷(ATP),故任何影响这些高能磷酸化合物代谢的因素都将导致钠泵的失效,Na+大量停留于细胞内,大量的Clˉ随Na+进入细胞,使细胞内液的渗透压高于细胞外液,细胞靠吸入水分和排出K+来使细胞内外渗透压平衡,于是发生细胞肿胀,因此学士,细胞膜Na+迁移过程的障碍,渗透压调节机制的障碍和能量代谢障碍是细胞毒性水肿的机制,Ca+内稳态的失衡也是脑水肿的重要原因,正常状态下细胞外Ca+浓度高于细胞内,万倍,如此高的浓度差全依赖Ca泵来维持,脑缺氧缺血时,Ca 离子早期进入细胞内,激活磷脂酶A,和磷脂酶C,使膜磷脂代谢障碍,大量多价不饱和脂肪酸,特别建立是花生四烯酸大量释放,游离的在一些酶的作用下形成一系列生物活性物质如白三烯,这些生物活性物质对细胞膜和微循环均可产生有害作用,加速细胞死亡,多价不饱和脂肪酸还可和氧自由基反应,产生大量过氧化脂质,加重膜结构损害,促进脑水肿,本身也是强烈破坏血脑屏障物质,更会促进脑水肿,本类脑水肿有如下特点:①无血管损伤,血脑屏障相对完整;②水肿在细胞内,细胞外间隙不扩大;③水肿液不含蛋白质,有血浆超滤液的特点,CT脑扫描显示:弥漫性占位效应合并双侧脑室受压和两半球弥漫性低密度区;增强前后扫描无变化,一般而言,大脑白质和灰质同时受累且伴脑室变小,脑沟,脑池消失则为细胞毒性脑水肿,常见于脑缺血,脑缺氧和中毒性脑病。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
血管源性、细胞毒性和间质性脑水肿影像及病生解析
血管源性、细胞毒性和间质性脑水肿影像
及病生解析
脑水肿分为血管源性脑水肿、细胞性水肿和间质性脑水肿。
血管源性脑水肿
主因因血脑屏障受损、破坏,致毛细血管通透性增加,水分渗出增多,积存于血管周围及细胞间质所致。
此时,由于一些蛋白物质随水分经血管壁通透到细胞外液中,使细胞外液渗透压升高,水分由血管壁渗出增多,致使脑水肿继续发展,脑外伤所导致的外伤性脑水肿早期主要为血管源性脑水肿。
发病部位脑白质。
典型疾病如肿瘤、脓肿、脑炎。
下图为胶质母细胞瘤,肿瘤使周围脑组织受压或阻塞脑静脉回流,静脉压升高,脑脊液循环机吸收障碍,以及肿瘤生物毒性作用等,使肿瘤周围的脑组织受影响,血脑屏障损害或破坏,血管壁通透性增加,产生局限性血管源性脑水肿。
FLAIR序列肿瘤为稍高信号,肿瘤周围白质内见不规则形高信号水肿,勾勒出局部脑白质形态。
T1增强扫描可以看到肿瘤实体呈花环状强化,而周围水肿无强化。
波谱显示Cho峰明显增高,NAA峰减低。
细胞性脑水肿
细胞性脑水肿是不同的致病因素,使细胞内外环境改变,脑组织缺氧,影响神经细胞代谢,细胞膜系统功能障碍,线粒体三磷酸腺苷生成减少,神经细胞膜的钠-钾泵、钙-镁泵等活性降低,使神经细胞内外的钠、钾钙等离子交换障碍。
这些因素均可导致细胞内水肿。
此类水肿时,血脑屏障可不受影响,血管周围间隙及细胞外间隙无明显扩大,细胞内水肿液不含蛋白,钠、氯离子水平增高。
特点为细胞内水钠聚集,水肿部位累及灰、白质,典型疾病为缺血缺氧早期。
下图为急性期脑梗死的患者,DWI示左侧额叶见明显片状高信号,责任血管为左侧大脑中动脉额叶分支。
间质性脑水肿
又称脑积水性脑水肿,常见于梗阻性脑积水。
不同病因引起梗阻性脑积水,使脑室系统扩大,尤以侧脑室扩大为甚,致使脑室内压力显著高于脑组织内的压力。
产生脑室内-脑组织内压力梯度,这种压力梯度的显著差别,使脑室内液体可以透过脑室室管膜到脑室周围脑组织中,形成脑室周围白质脑水肿。
下图为一例梗阻性脑积水的患者,双侧侧脑室明显扩张,侧脑室前角旁可见新月形长T2信号的水肿带。
DWI序列中由于髓母细胞瘤组织细胞排列紧密,呈典型的高信号。
T1增强矢状位四脑室的病灶呈轻度不均匀强化。
谨以此文献给敬爱的老爷!。
