漏出液和渗出液鉴别表
漏出液和渗出液鉴别表
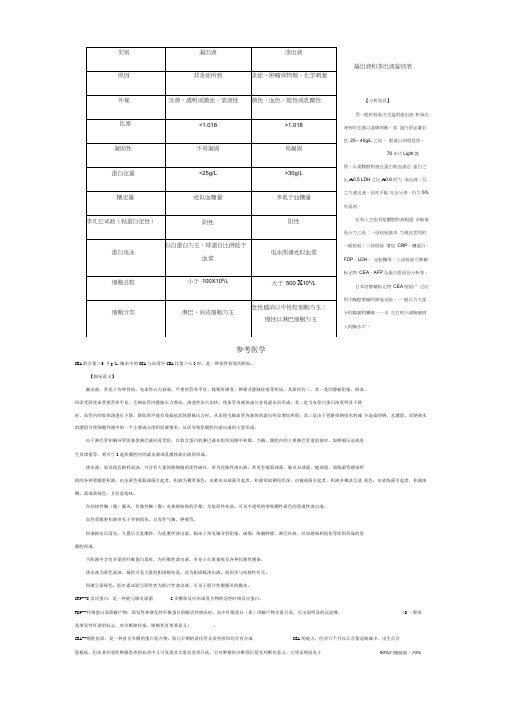
漏出液和渗出液鉴别表【分析变异】用一般的检验方法鉴别滤出液 和渗出液有时也难以准确判断,如 蛋白质定量若在 25〜40g/L 之间, 则难以判明性质。
70年代Light 推荐,以浆膜腔积液总蛋白和血清总 蛋白之比A 0.5 LDH 之比A 0.6时为 渗出液;反之为滤出液。
但亦不能 完全分清,仍为5%的误判。
也有人主张将浆膜腔积液根据 诊断难易分为三级:一级检验基本 为现在常用的一般检验;二级检验 增加 CRP 、糖蛋白、 FDP 、LDH 、 淀粉酶等;三级检验为肿瘤标记物 CEA 、AFP 及蛋白质级份分析等。
日本将肿瘤标记物 CEA 检验广 泛应用于胸腔肿瘤的筛选试验,一 般认为大部分的腺癌和鳞癌、一半 左右的小细胞癌病人的胸水中,90%的胰腺癌、70% 参考医学CEA 的含量>5卩g/L.胸水中的CEA 与血清中CEA 比值>4.3时,是一种恶性病变的指标。
【临床意义】漏出液:常见于各种肾病、充血性心力衰竭、严重的营养不良、晚期肝硬变、肿瘤及静脉栓塞等疾病。
其原因有三,其一是因静脉阻塞、瘀血、回流受阻使血管壁营养不良,毛细血管内静脉压力增高,渗透性加大加快,使血管内液体成分容易滤出而形成;其二是当血浆白蛋白浓度明显下降时,血管内的胶体渗透压下降,降低到不能有效抵抗流体静脉压力时,从而使毛细血管内液体的滤出明显增加所致;其三是由于肾脏排钠排水的减 少造成的钠、水潴留,而钠和水的潴留可使细胞外液中的一个主要成分组织间液增多,从而导致浆膜腔内滤出液的大量形成。
由于淋巴管和胸导管阻塞使淋巴液回流受阻,以致含蛋白的淋巴液在组织间隙中积聚。
当胸、腹腔内的主要淋巴管道阻塞时,如肿瘤压迫或寄生虫堵塞等,则可弓I 起浆膜腔内的滤出液或乳糜样滤出液的形成。
渗出液:如发现乳酪样混浊,并含有大量的脓细胞的变性破坏,常为化脓性渗出液。
常见有葡萄球菌、脑炎双球菌、链球菌、放线菌等感染所致的各种浆膜腔积液。
由金黄色葡萄球菌引起者,积液为稠厚黄色;由肺炎双球菌引起者,积液常浓稠而色深;由链球菌引起者,积液多稀淡呈淡 黄色;由放线菌引起者,积液浓稠、黄或黄绿色,且有恶臭味。
漏出液和渗出液鉴别

漏出液和渗出液鉴别从而使毛细血管内液体的滤出明显增加所致;其三是由于肾脏排钠排水的减少造成的钠、水潴留,而钠和水的潴留可使细胞外液中的一个主要成分组织间液增多,从而导致浆膜腔内滤出液的大量形成。
由于淋巴管和胸导管阻塞使淋巴液回流受阻,以致含蛋白的淋巴液在组织间隙中积聚。
当胸、腹腔内的主要淋巴管道阻塞时,如肿瘤压迫或寄生虫堵塞等,则可引起浆膜腔内的滤出液或乳糜样滤出液的形成。
喷出液:例如辨认出乳酪样浑浊,并所含大量的脓细胞的变性毁坏,常为化脓性喷出液。
常用存有葡萄球菌、脑炎双球菌、链球菌、放线菌等病毒感染所致的各种浆膜腔积液。
由金黄色葡萄球菌引发者,积液为若丽鱼黄色;由肺炎双球菌引发者,积液常黏稠而色浅;由链球菌引发者,积液多稀淡呈圆形淡黄色;由放线菌引发者,积液黏稠、徐或黄绿色,且存有恶臭味。
在结核性胸(腹)膜炎,化脓性胸(腹)炎和癌转移的早期,及胶原性疾病,可见半透明的带粘稠性黄色的浆液性渗出液。
血性浆膜腔积液常见于外科手术脑损伤、自发性气胸、肿瘤等。
积液抽出后清亮,久置后呈乳糜样,为乳糜性渗出液。
临床上常见胸导管阻塞、破裂;纵膈肿瘤、淋巴结核、丝虫感染和创伤等原因形成的浆膜腔积液。
当积液中所含多量的纤维蛋白原时,为纤维性喷出液。
多见于红斑狼疮及各种化脓性病毒感染。
渗出液为黄色混浊,镜检可见大量的胆固醇结晶。
此为胆固醇渗出液。
病因多与结核性有关。
积液呈圆形黄绿色,胆红素试验呈圆形阴性者为胆汁性喷出液,可知于胆汁性腹膜炎的腹水。
crp--c反应蛋白:就是一种能够与肺炎球菌c多糖体反应构成复合物的急性时相反应蛋白。
fdp--纤维蛋白原水解产物:原发性和继发性纤维蛋白熔化活性升高时,血中纤维蛋白(原)水解产物含量增高,可以发生显著的结晶峰。
(d二聚体就是继发性纤溶的标志,对确诊肺栓塞、肺先天性存有关键意义)。
cea--癌胚抗原:是一种富含多糖的蛋白复合物。
胎儿早期的消化管及某些组织均含有合成cea的能力,但孕六个月以后含量逐渐减少,出生后含量极低。
漏出液和渗出液鉴别表
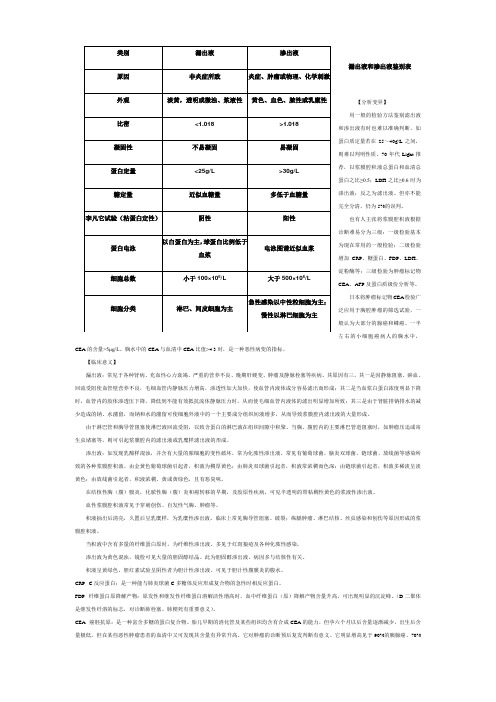
漏出液和渗出液鉴别表【分析变异】用一般的检验方法鉴别滤出液和渗出液有时也难以准确判断,如蛋白质定量若在25~40g/L之间,则难以判明性质。
70年代Light推荐,以浆膜腔积液总蛋白和血清总蛋白之比≥0.5;LDH之比≥0.6时为渗出液;反之为滤出液。
但亦不能完全分清,仍为5%的误判。
也有人主张将浆膜腔积液根据诊断难易分为三级:一级检验基本为现在常用的一般检验;二级检验增加CRP、糖蛋白、FDP、LDH、淀粉酶等;三级检验为肿瘤标记物CEA、AFP及蛋白质级份分析等。
日本将肿瘤标记物CEA检验广泛应用于胸腔肿瘤的筛选试验,一般认为大部分的腺癌和鳞癌、一半左右的小细胞癌病人的胸水中,CEA的含量>5μg/L。
胸水中的CEA与血清中CEA比值>4.3时,是一种恶性病变的指标。
【临床意义】漏出液:常见于各种肾病、充血性心力衰竭、严重的营养不良、晚期肝硬变、肿瘤及静脉栓塞等疾病。
其原因有三,其一是因静脉阻塞、瘀血、回流受阻使血管壁营养不良,毛细血管内静脉压力增高,渗透性加大加快,使血管内液体成分容易滤出而形成;其二是当血浆白蛋白浓度明显下降时,血管内的胶体渗透压下降,降低到不能有效抵抗流体静脉压力时,从而使毛细血管内液体的滤出明显增加所致;其三是由于肾脏排钠排水的减少造成的钠、水潴留,而钠和水的潴留可使细胞外液中的一个主要成分组织间液增多,从而导致浆膜腔内滤出液的大量形成。
由于淋巴管和胸导管阻塞使淋巴液回流受阻,以致含蛋白的淋巴液在组织间隙中积聚。
当胸、腹腔内的主要淋巴管道阻塞时,如肿瘤压迫或寄生虫堵塞等,则可引起浆膜腔内的滤出液或乳糜样滤出液的形成。
渗出液:如发现乳酪样混浊,并含有大量的脓细胞的变性破坏,常为化脓性渗出液。
常见有葡萄球菌、脑炎双球菌、链球菌、放线菌等感染所致的各种浆膜腔积液。
由金黄色葡萄球菌引起者,积液为稠厚黄色;由肺炎双球菌引起者,积液常浓稠而色深;由链球菌引起者,积液多稀淡呈淡黄色;由放线菌引起者,积液浓稠、黄或黄绿色,且有恶臭味。
漏出液与渗出液的鉴别
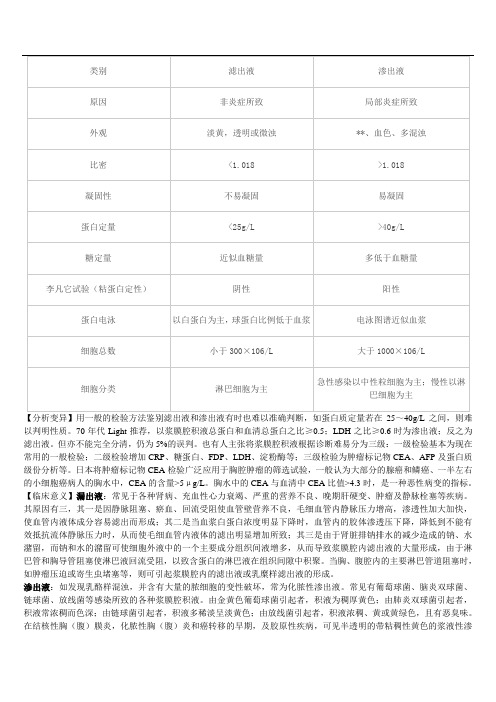
【分析变异】用一般的检验方法鉴别滤出液和渗出液有时也难以准确判断,如蛋白质定量若在25~40g/L之间,则难以判明性质。
70年代Light推荐,以浆膜腔积液总蛋白和血清总蛋白之比≥0.5;LDH之比≥0.6时为渗出液;反之为滤出液。
但亦不能完全分清,仍为5%的误判。
也有人主张将浆膜腔积液根据诊断难易分为三级:一级检验基本为现在常用的一般检验;二级检验增加CRP、糖蛋白、FDP、LDH、淀粉酶等;三级检验为肿瘤标记物CEA、AFP及蛋白质级份分析等。
日本将肿瘤标记物CEA检验广泛应用于胸腔肿瘤的筛选试验,一般认为大部分的腺癌和鳞癌、一半左右的小细胞癌病人的胸水中,CEA的含量>5μg/L。
胸水中的CEA与血清中CEA比值>4.3时,是一种恶性病变的指标。
【临床意义】漏出液:常见于各种肾病、充血性心力衰竭、严重的营养不良、晚期肝硬变、肿瘤及静脉栓塞等疾病。
其原因有三,其一是因静脉阻塞、瘀血、回流受阻使血管壁营养不良,毛细血管内静脉压力增高,渗透性加大加快,使血管内液体成分容易滤出而形成;其二是当血浆白蛋白浓度明显下降时,血管内的胶体渗透压下降,降低到不能有效抵抗流体静脉压力时,从而使毛细血管内液体的滤出明显增加所致;其三是由于肾脏排钠排水的减少造成的钠、水潴留,而钠和水的潴留可使细胞外液中的一个主要成分组织间液增多,从而导致浆膜腔内滤出液的大量形成,由于淋巴管和胸导管阻塞使淋巴液回流受阻,以致含蛋白的淋巴液在组织间隙中积聚。
当胸、腹腔内的主要淋巴管道阻塞时,如肿瘤压迫或寄生虫堵塞等,则可引起浆膜腔内的滤出液或乳糜样滤出液的形成。
渗出液:如发现乳酪样混浊,并含有大量的脓细胞的变性破坏,常为化脓性渗出液。
常见有葡萄球菌、脑炎双球菌、链球菌、放线菌等感染所致的各种浆膜腔积液。
由金黄色葡萄球菌引起者,积液为稠厚黄色;由肺炎双球菌引起者,积液常浓稠而色深;由链球菌引起者,积液多稀淡呈淡黄色;由放线菌引起者,积液浓稠、黄或黄绿色,且有恶臭味。
漏出液和渗出液的鉴别要点表格

漏出液和渗出液的鉴别要点表格
关于漏出液和渗出液的鉴别,我们可以从以下几个方面进行观察。
1. 外观特征
漏出液:通常呈现出明显的流动状态,且液体稀薄,透明度高,不易凝固。
渗出液:表现为液体渗透至皮肤表面形成的泡状结构,观察到的液体比较黏稠,具有一定的黄色或绿色色泽。
2. 颜色
漏出液:颜色一般为透明或浅黄色。
渗出液:颜色呈现出黄色、绿色等暗色调。
3. 质地
漏出液:质地较为稀薄,口感清淡,不具有粘稠的特点。
渗出液:质地相对较为黏稠,触感比较黏腻。
4. 成因
漏出液:一般是由于自身组织损伤引起。
渗出液:通常是由于细菌感染、创伤或炎症引起的。
综上所述,从外观特征、颜色、质地和成因等方面入手,我们可以更好地鉴别漏出液和渗出液,确保及时给予正确的治疗和护理。
漏出液与渗出液之鉴别

凝固
凝固
比重
〈1.007
〈1.022
〉1.025
〉1.027
蛋白质
〈25g/l
25-50g/l
25-50g/l
25-55g/l
细胞数
〈500/ul
300-5500/ul
3000-5000/ulபைடு நூலகம்
3000-100000/ul
细胞种类
中性粒细胞
淋巴细胞
间皮细胞
中性粒细胞
淋巴细胞
间皮细胞
巨噬细胞
瘤细胞
中性粒细胞
淋巴细胞
巨噬细胞
瘤细胞
变性中性粒细胞
巨噬细胞
细菌
无
无
无
有
漏出液与渗出液之鉴别
纯漏出液
变更漏出液
非腐败渗出液
腐败渗出夜
原因
低蛋白血症、静脉滞留
胸导管破裂、新生瘤、肝脏和心脏被动性充血
胆囊和膀胱破裂、创伤、无菌的外来物、新生瘤
创伤、手术以及细菌、真菌、病毒、寄生虫感染
特征
无色清亮
微红或红色、云雾状
微红、红色或淡黄色、云雾状
微红、红色或淡黄色、云雾状
凝固性
不凝
渗出液和漏出液鉴别表
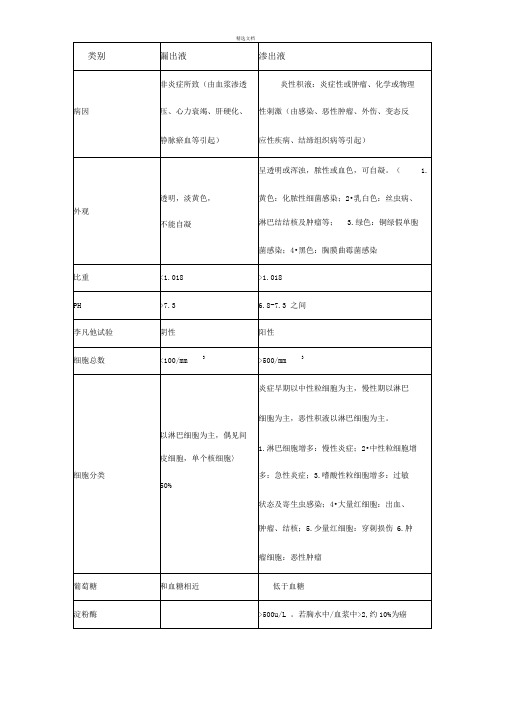
Light标准:
若胸水中蛋白质浓度在25-35g/L 者,符合以下任何 1条可诊断渗出液。
1. 胸腔积液/血清蛋白比例>0.5 ;
2. 胸腔积液/血清LDH比例>0.6;
3. 胸腔积液LDH水平大于血清正常高值的三分之二。
摘自内科学第7版P114 。
漏岀液:常见于各种肾病、充血性心力衰竭、严重的营养不良、晚期肝硬变、肿瘤及静脉栓塞等疾病。
其原因有三,其一是因静脉阻塞、瘀血、回流受阻使血管壁营养不良,毛细血管内静脉压力增高,渗透性加大加快,使血管内液体成分容易滤岀而形成;其二是当血浆白蛋白浓度明显下降时,血管内的胶体渗透压下降,降低到不能有效抵抗流体静脉压力时,从而使毛细血管内液体的滤出明显增加所致;其三是由于肾脏排钠排水的减少造成的钠、水潴留,而钠和水的潴留可使细胞外液中的一个主要成分组织间液增多,从
而导致浆膜腔内漏出液的大量形成。
由于淋巴管和胸导管阻塞使淋巴液回流受阻,以致含蛋白的淋巴液在组织间隙中积聚。
当胸、腹腔内的主要淋巴管道阻塞时,如肿瘤压迫或寄生虫堵塞等,则可引起浆膜腔内的漏出液或乳糜样漏出液的形成。
渗出液:如发现乳酪样混浊,并含有大量的脓细胞的变性破坏,常为化脓性渗出液。
常见有葡萄球菌、脑炎双球菌、链球菌、放线菌等感染所致的各种浆膜腔积液。
由金黄色葡萄球菌引起者,积液为稠厚黄色;由肺炎双球菌引起者,积液常浓稠而色深;由链球菌引起者,积液多稀淡呈淡黄色;由放线菌引起者,积液浓稠、黄或黄绿色,且有恶臭味。
在结核性胸(腹)膜炎,化脓性胸(腹)炎和癌转移的早期,及胶原性疾病,可见半透明的带粘稠性黄色的浆液性渗出液。
血性浆膜腔积液常见于穿刺创伤、自发性气胸、肿瘤等。
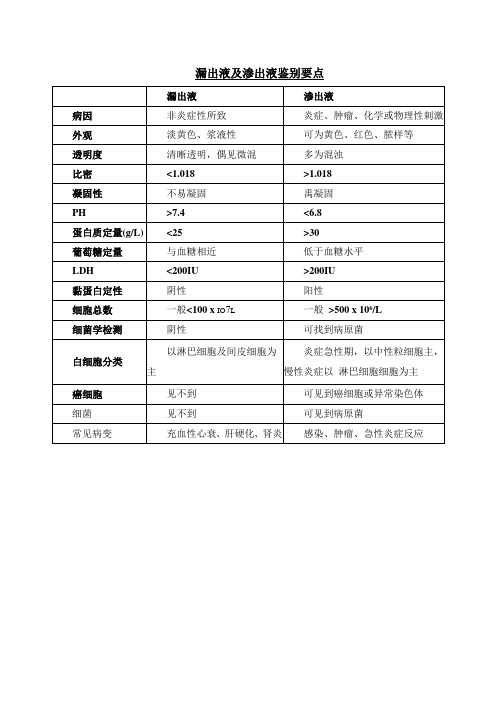
漏出液及渗出液鉴别要点
漏出液
渗出液
病因
非炎症性所致
炎症、肿瘤、化学或物理性刺激
外观
淡黄色、浆液性
可为黄色、红色、脓样等
透明度
清晰透明,偶见微混
多为混浊
比密
<1.018
>1.018
凝固性
不易凝固
禹凝固
PH
>7.4
<6.8
蛋白质定量(g/L)
<25
>30
葡萄糖定量(mmol/L)
与血糖相近
低于血糖水平
LDH
感染、肿瘤、急性炎症反应
<200IU
>200IU
黏蛋白定性
阴性
阳性
细胞总数
一般<100xio7l
一般>500x 106/L
细菌学检测
阴性
可找到病原菌
白细胞分类
以淋巴细胞及间皮细胞为主
炎症急性期,以中性粒细胞主,慢性炎症以 淋巴细胞细胞为主
癌细胞
见不到
可见到癌细胞或异常染色体
细菌
见不到
可见到病原菌
常见病变
充血性心衰、肝硬化、肾炎等
腹腔渗出液与漏出液的鉴别要点

腹腔渗出液与漏出液的鉴别要点
1. 渗出液和漏出液产生的原因可大不一样啊!就好像一个是精心准备的礼物,一个是不小心掉出来的东西。
比如炎症时产生的渗出液,那可是身体在激烈战斗后的成果呢;而漏出液可能只是因为压力变化等简单原因。
你说神奇不神奇?
2. 蛋白含量的差别也很关键呀!渗出液里的蛋白就像满满的宝藏,含量较高;漏出液的蛋白就显得有些“寒酸”了。
想想看如果把渗出液比作丰盛的大餐,漏出液可能就只是个小零食,这差别一下子就出来了,对吧?
3. 细胞数量也不同哦!渗出液里细胞那叫一个多呀,就像热闹的集市;漏出液里细胞就少很多啦,感觉冷冷清清的。
就像去两个不同的地方,一个熙熙攘攘,一个门可罗雀,是不是特别形象?
4. 比重也有差异呢!渗出液的比重像个沉甸甸的石头,比较大;漏出液的比重就相对较轻啦。
这不就像比较两个东西的重量,一掂量就清楚啦!
5. 外观上也能分辨出来呀!渗出液可能会比较浑浊,像混了杂质的水;漏出液相对就清澈许多。
好比一杯清水和一杯有点浑浊的水,一眼就能看出不同。
6. 还有黏蛋白定性也不一样喔!渗出液在这方面表现得很强势,阳性呢;漏出液就弱一些啦,常常是阴性。
这就如同两个人在比赛,一个很厉害,一个就稍逊一筹啦!
总之,腹腔渗出液和漏出液在很多方面都有着明显的差别,只要我们仔细观察和分析,就能准确鉴别它们。
渗出液与漏出液鉴别
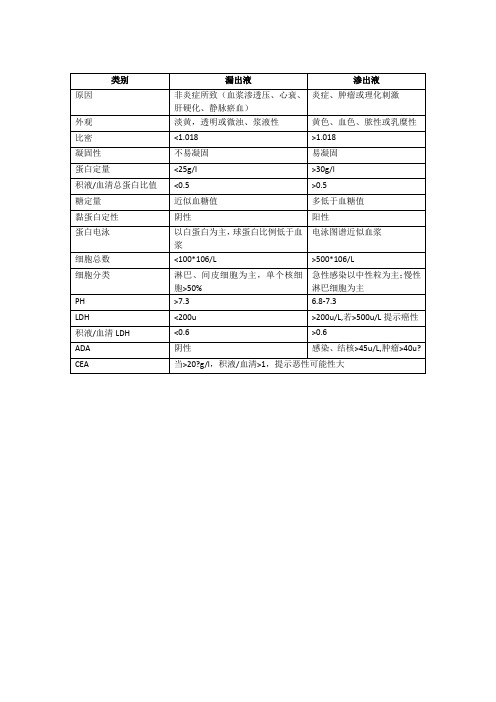
以白蛋白为主,球蛋白比例低于血浆
电泳图谱近似血浆
细胞总数
<100*106/L
>500*106/L
பைடு நூலகம்细胞分类
淋巴、间皮细胞为主,单个核细胞>50%
急性感染以中性粒为主;慢性淋巴细胞为主
PH
>7.3
6.8-7.3
LDH
<200u
>200u/L,若>500u/L提示癌性
积液/血清LDH
<0.6
>0.6
ADA
阴性
感染、结核>45u/L,肿瘤>40u?
CEA
当>20?g/l,积液/血清>1,提示恶性可能性大
类别
漏出液
渗出液
原因
非炎症所致(血浆渗透压、心衰、肝硬化、静脉瘀血)
炎症、肿瘤或理化刺激
外观
淡黄,透明或微浊、浆液性
黄色、血色、脓性或乳糜性
比密
<1.018
>1.018
凝固性
不易凝固
易凝固
蛋白定量
<25g/l
>30g/l
积液/血清总蛋白比值
<0.5
>0.5
糖定量
近似血糖值
多低于血糖值
黏蛋白定性
阴性
阳性
渗出液漏出液鉴别
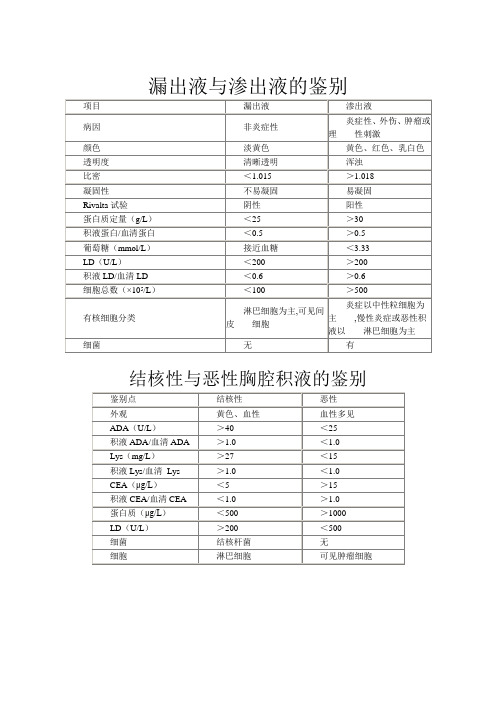
<200
>200
积液LD/血清LD
<0.6
>0.6
细胞总数(×105/L)
<100
>500
有核细胞分类
淋巴细胞为主,可见间皮 细胞
炎症以中性粒细胞为主,慢性炎症或恶性积液以 淋巴细胞为主
细菌
无
有
结核性与恶性胸腔积液的鉴别
鉴别点
结核性
恶性
外观
黄色、血性
血性多见
ADA(U/L)
>40
<25
积液ADA/血清ADA
>1.0
<1.0
Lys(mg/L)0
<1.0
CEA(μg/L)
<5
>15
积液CEA/血清CEA
<1.0
>1.0
蛋白质(μg/L)
<500
>1000
LD(U/L)
>200
<500
细菌
结核杆菌
无
细胞
淋巴细胞
可见肿瘤细胞
漏出液与渗出液的鉴别
项目
漏出液
渗出液
病因
非炎症性
炎症性、外伤、肿瘤或理 性刺激
颜色
淡黄色
黄色、红色、乳白色
透明度
清晰透明
浑浊
比密
<1.015
>1.018
凝固性
不易凝固
易凝固
Rivalta试验
阴性
阳性
蛋白质定量(g/L)
<25
>30
积液蛋白/血清蛋白
<0.5
>0.5
葡萄糖(mmol/L)
接近血糖
<3.33
漏出液与渗出液的鉴别要点

漏出液与渗出液的鉴别要点
1、漏出液:
(1)具有清晰的外界形态,一般是自表面溢出的液体。
(2)一般具有均匀的颜色,没有明显的浊清、事先积压。
(3)一般呈上升趋势,没有明显的清晰的渗出液被带走的溢现象。
(4)漏出液比较平坦,没有凹凸不平的情况。
2、渗出液:
(1)累积时间较长,有从表面慢慢渗出的情况,没有“一下子突变”的情况。
(2)渗出液比较浊,清晰程度不一,有时候表现出来会明显有事先积压的情况。
(3)颜色比较混和,中光透明,向上呈现趋于稀薄的情况。
(4)呈现出液体被带走的溢现象,有时候景观墙表面也会明显凹陷。
渗出液、漏出液区别
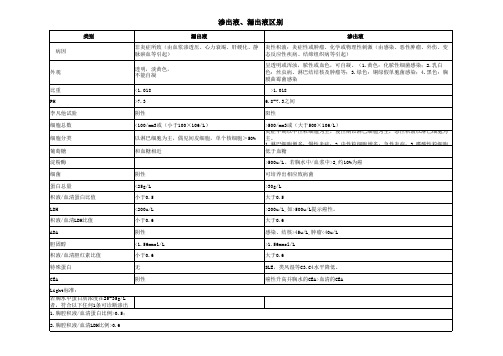
类别
漏出液
渗出液
病因
非炎症所致(由血浆渗透压、心力衰竭、肝硬化、静 炎性积液:炎症性或肿瘤、化学或物理性刺激(由感染、恶性肿瘤、外伤、变
脉瘀血等引起)
态反应性疾病、结缔组织病等引起)
外观
透明,淡黄色, 不能自凝
呈透明或浑浊,脓性或血色,可自凝。(1.黄色:化脓性细菌感染;2.乳白 色:丝虫病、淋巴结结核及肿瘤等;3.绿色:铜绿假单胞菌感染;4.黑色:胸 膜曲霉菌感染
比重
<1.018
>1.018
PH
>7.3
6.8-7.3之间
李凡他试验
阴性
阳性
细胞总数 细胞分类 葡萄糖
<100/mm3或(小于100×106/L) 以淋巴细胞为主,偶见间皮细胞,单个核细胞>50% 和血糖相近
>500/mm3或(大于500×106/L) 炎症早期以中性粒细胞为主,慢性期以淋巴细胞为主,恶性积液以淋巴细胞为 主。 1.淋巴细胞增多:慢性炎症;2.中性粒细胞增多:急性炎症;3.嗜酸性粒细胞 低于血糖
渗出液为黄色混浊,镜检可见大量的胆固醇结晶。此为胆固醇渗出液。病因多与结核性有关。
积液呈黄绿色,胆红素试验呈阴性者为胆汁性渗出液,可见于胆汁性腹膜炎的腹水。
CRP--C反应蛋白:是一种能与肺炎球菌C多糖体反应形成复合物的急性时相反应蛋白。 FDP--纤维蛋白原降解产物:原发性和继发性纤维蛋白溶解活性增高时,血中纤维 蛋白(原)降解产物含量升高,可出现明显的沉淀峰。(D二聚体是继发性纤溶的标志,对诊断肺栓塞、肺梗死有重要意义)。
渗出液:如发现乳酪样混浊,并含有大量的脓细胞的变性破坏,常为化脓性渗出液。常见有葡萄球菌、脑炎双球菌、链球菌、放线菌等感染所致的各种浆膜腔积液。由金 黄色葡萄球菌引起者,积液为稠厚黄色;由肺炎双球菌引起者,积液常浓稠而色深;由链球菌引起者,积液多稀淡呈淡黄色;由放线菌引起者,积液浓稠、黄或黄绿色, 且有恶臭味。
渗出液和漏出液的鉴别要点

渗出液和漏出液的鉴别要点
1. 渗出液是指由细胞内溶质通过细胞膜渗出的液体,其特征是细胞内溶质的浓度高于细胞外,主要由水和离子组成;
2. 漏出液是指细胞外溶质通过细胞膜渗入细胞内的液体,其特征是细胞外溶质的浓度高于细胞内,主要由有机物质组成;
3. 渗出液的pH值偏碱性,而漏出液的pH值偏酸性;
4. 渗出液的比重较低,而漏出液的比重较高;
5. 渗出液的电导率较高,而漏出液的电导率较低;
6. 渗出液的有机物含量较低,而漏出液的有机物含量较高。
渗出液与漏出液的区别light标准

渗出液与漏出液的区别light标准
渗出液和漏出液的区别有以下几个主要方面:
1.渗出原理:渗出液是指物质在溶质的作用下,从体内水和细胞壁逐渐渗出的液体。
与其相比,漏出液是液体,可以由容器被外力操作,从容器或渗漏间隙漏出的液体。
2.成分:渗出液和漏出液所含的成分有所不同:渗出液是由溶质本身产生,可能包含体内的物质,比如抗体、糖、蛋白质和细胞提取物等,以及食物添加剂、生物活性物质等;而漏出液主要由容器中的混合溶液产生,T包括各种液体原料和体外添加的添加剂。
3.结构:渗出液没有明显的结构形态,可以混合到溶质中,而漏出液是有规律性、明显形状的液体。
4.稳定性:在一定条件下,渗出液可以很好的维持原有的构造稳定性,且渗出液的温度不易轻易变化;但漏出液则容易受到环境的影响,温度变化较快,构造不稳定。
5.应用领域:渗出液主要用于体外生物学及药物调查,可以辅助各种药物组合;而漏出液主要用于诊断技术和放射治疗,用于检测病原体、放射性核素和各种病因检测。
以上就是渗出液和漏出液的区别。
渗出液用于体外生物研究,漏出液则主要用于诊断和治疗,因此,这两种液体都具有重要的应用价值。
腹水漏出液与渗出液的鉴别要点

腹水漏出液与渗出液的鉴别要点
一、外观
漏出液:清澈透明,无色或淡黄色,有时呈乳白色。
渗出液:混浊,可能呈黄色、黄绿色或咖啡色,也有的呈红色或锈色。
二、比重
漏出液:较低,一般在1.010-1.020之间。
渗出液:较高,通常在1.020以上。
三、粘蛋白定性
漏出液:阴性。
渗出液:阳性。
四、细胞计数
漏出液:白细胞计数通常较低,多在1000-2000/μl以下。
渗出液:白细胞计数较高,可能超过5000/μl,且伴有核左移和异常细胞的出现。
五、蛋白质定量
漏出液:蛋白质含量较低,常在30g/L以下。
渗出液:蛋白质含量较高,常超过30g/L,尤其是恶性渗出液,蛋白质含量更高。
六、pH值
漏出液:接近正常pH值(约7.4)。
渗出液:pH值可能较低,特别是在感染性渗出液中。
七、凝固
漏出液:不易凝固。
渗出液:可能由于纤维蛋白原等的含量增加而出现自凝现象。
八、病原学检查
漏出液:病原学检查阴性,通常没有感染的证据。
渗出液:病原学检查阳性,可能检测到引起感染的微生物或肿瘤细胞等。
