麻醉效果分析评价表
麻醉效果评定的规范与流程

麻醉效果评定的标准与流程一、组织治理1、由麻醉科医疗质量与平安操作小组为麻醉科麻醉效果评定小组,负责对本科室麻醉效果工作进行定期评定,每月一次,并形成书目材料交医务科,内容有分析、评价、总结及改进措施。
2、医务科,医疗质量督查办定期对麻醉效果工作进行不定期检查、督导,并进行总结分析,对存在的问题督促整改。
二、麻醉评级标准〔一〕、全麻效果评级标准Ⅰ级:1、麻醉诱导平稳、无躁动、无呛咳及血液动力学的变化,插管顺利无损伤。
2、麻醉维持期深浅适度,既无明显的应急反响,又无呼吸循环的抑制,肌松良好,为手术提供良好的条件。
3、麻醉结束,苏醒期平稳,既没有过早或过迟苏醒,呼吸和循环各项监测正常,肌松恢复良好,拔管恰当,无不良反响。
4、无并发症。
Ⅱ级:1、麻醉诱导时稍有呛咳和血液动力学的改变。
2、麻醉维持期深度掌握不够熟练,血液动力学有改变,肌松尚可,配合手术欠理想。
3、麻醉结实缝皮时病人略由躁动,血压和呼吸稍有不平稳。
4、难以预防的轻度并发症。
Ⅲ级:1、麻醉诱导经过不平稳,插管有呛咳、躁动,血液动力学不稳定,应激反响强烈。
2、麻醉维持期深浅掌握不熟练,致使应激反响剧烈,呼吸和循环的抑制或很不稳定,肌松不良,配合手术牵强。
3、麻醉结束,病人苏醒冗长伴有呼吸抑制或缝皮时病人躁动、呛咳;被迫进行拔管,拔管后呼吸恢复欠佳。
4、产生严峻并发症。
〔二〕、椎管内麻醉〔硬、腰、骶〕效果评级标准Ⅰ级:麻醉完善、无痛、肌松良好、安静,为手术提供良好条件,心肺功能和血流动力学保持相对稳定。
Ⅱ级:麻醉欠完善,有轻度疼痛表现,肌松欠佳,有内脏牵引痛,需用冷静剂,血流动力学有波动。
〔非病情所致〕Ⅲ级:麻醉不完善,疼痛明显或肌松较差,呻吟躁动,辅助用药后,情况有改善,但不够理想,牵强完成手术。
Ⅳ级:需该其他麻醉方法,才能完成手术。
〔三〕、神经阻滞效果评级标准〔颈丛、臂丛、下肢神经等〕Ⅰ级:阻滞范围完善,病人无痛、安静,肌松中意,为手术提供良好条件。
麻醉质量评估

麻醉质量评估麻醉质量评估是一项关键的临床实践,旨在评估患者在手术期间接受的麻醉是否达到预期效果,并确保患者的安全和舒适。
本文将详细介绍麻醉质量评估的标准格式,包括评估指标、评估方法和评估结果的解读。
一、评估指标1. 麻醉深度评估:通过监测患者的意识状态和生理指标来评估麻醉深度。
常用的评估工具包括脑电图(EEG)、瞳孔反应、血压、心率等指标。
2. 麻醉效果评估:评估麻醉药物是否达到预期效果,包括无痛、无意识、无运动反应等。
常用的评估工具包括BIS监测仪、观察患者的表情和肌肉松弛程度等。
3. 麻醉并发症评估:评估患者在麻醉过程中是否出现不良反应或并发症,如恶心呕吐、呼吸抑制、过敏反应等。
常用的评估工具包括术后问卷调查、生命体征监测等。
二、评估方法1. 临床观察法:通过观察患者的表情、呼吸、血压、心率等生理指标来评估麻醉质量。
观察的时间点可以根据手术的不同阶段进行选择,如诱导期、手术期和恢复期等。
2. 监测仪器法:通过使用各种麻醉监测仪器来评估麻醉质量。
常用的监测仪器包括BIS监测仪、脑电图监测仪、瞳孔反应仪等。
这些仪器可以提供客观的数据,帮助医生准确评估麻醉质量。
3. 问卷调查法:通过给患者或其家属发放问卷,了解他们对麻醉质量的评价。
问卷可以包括对麻醉过程中的疼痛感、恶心呕吐等不适症状的评估,以及对麻醉医生和护士的满意度评价等。
三、评估结果的解读1. 麻醉深度评估结果的解读:根据麻醉深度监测指标的变化,评估麻醉深度是否达到预期。
例如,脑电图监测结果处于合适的范围,瞳孔反应正常,血压和心率稳定等,表明麻醉深度良好。
2. 麻醉效果评估结果的解读:根据麻醉效果评估指标的变化,评估麻醉药物是否达到预期效果。
例如,BIS监测结果处于合适的范围,患者无痛、无意识、无运动反应等,表明麻醉效果良好。
3. 麻醉并发症评估结果的解读:根据麻醉并发症评估指标的变化,评估患者是否出现不良反应或并发症。
例如,术后问卷调查结果显示患者没有恶心呕吐、呼吸抑制等不适症状,生命体征监测结果正常等,表明麻醉过程中没有出现明显的并发症。
麻醉效果评价表

麻醉效果评价表
抽检患者:性别年龄住院号:日期
诊断手术名称
全身麻醉(是、否)
麻醉诱导诱导经过:平顺、兴奋、咳嗽、呕吐、呼吸道梗阻、其他气管插管:顺利、尚顺利、困难、失败
术中维持肌松效果:良好、一般、差
不良应激反应:有效控制、较难控制、不能控制
麻醉苏醒苏醒延迟:有无
肌张力恢复:满意、一般、欠佳、未恢复
循环系统:稳定、一般、较差、需辅助用药
呼吸系统:VT ________ RR ________
缺氧、CO2蓄积、呼吸道梗阻:有无
麻醉并发症:严重、轻微、无
椎管内麻醉(是、否)
精神情况:一般、安静、紧张、烦躁、淡漠
镇痛:无痛、轻度疼痛表现、疼痛明显、无镇痛效果
肌松效果:良好、一般、差
内脏牵拉反应:有无
血流动力学波动:有无
辅助用药:有无
麻醉并发症:严重、轻微、无
改用其他麻醉方法:有无
神经阻滞(是、否)
精神情况:一般、安静、紧张、烦躁、淡漠
镇痛:无痛、轻度疼痛表现、疼痛明显、无镇痛效果
肌松效果:良好、一般、差
血流动力学波动:有无
辅助用药:有无
麻醉并发症:严重、轻微、无
改用其他麻醉方法:有无
麻醉效果评级:ⅠⅡⅢⅣ。
麻醉科医疗质量考核标准及检查表

10
1.有麻醉过程中意外和并发症处理规范和步骤。
(1)有立即汇报步骤。(2)处理过程应该得到上级医师指导。(3)处理过程统计于病历/麻醉单中。
2.麻醉医师对规范和步骤知晓率100%。
3.各项麻醉意外和并发症预防方法落实到位。
麻醉复苏室
10
1.有麻醉复苏室患者转入、转出标准和步骤。
2.患者在复苏室内监护结果和处理全部有统计。
考评评分项目
分达标扣2分,直至本项0分)
得分
质量管理小组
10
1有以科主任为责任人质量控制小组,
2每个月有科内质量自查1次,自查有统计、有评价、有奖惩
授权管理
10
1.有麻醉医师资格分级授权管理相关制度和程序。
2.麻醉分级授权管理落实到每一位麻醉医师,权限设置和其资格、能力相符。
3.转出患者有评价标准(全身麻醉患者Steward评分),评价结果统计在病历中。
4.有患者转入、转出麻醉复苏室交接步骤和内容要求。
5.正确统计患者进、出麻醉术后复苏室时间。
术后镇痛
10
1.有术后、慢性疼痛、癌痛患者镇痛诊疗规范。
2.对参与疼痛诊疗相关医护人员进行定时培训和考评。
3.麻醉医师掌握操作规范和步骤,并能在镇痛诊疗中认真实施,镇痛诊疗效果正确评价,有统计。
4.相关器材和药品使用合理。
术中用血
10
1.有手术中用血相关制度和步骤,手术用血有严格指征。
2.有麻醉科和输血科沟通步骤。
3.主动开展自体输血。
4.有手术用血前评定和用血疗效评定。
5.相关人员知晓术中用血制度和步骤,并严格实施。
检验时间:检验者署名:
术前术后麻醉访视
10
1.手术前一天完成术前访视病人,和患者谈话,内容全方面,体检细心,风险评定具体,统计正确;麻醉同意书统计完整。
评价舒芬太尼在术后镇痛及临床麻醉中的应用效果和价值

· 药物与临床研究 ·162020年 第24期评价舒芬太尼在术后镇痛及临床麻醉中的应用效果和价值陈史伟1 张接玫11.西昌市人民医院 四川省西昌市 615000摘 要:目的:对舒芬太尼在术后镇痛以及临床麻醉中的应用效果进行评价,把握舒芬太尼的应用效果,以做好临床推广及实践应用。
方法:在研究中选择了我院全身麻醉患者共计42例,并对患者采取随机分组的方式分为观察组和对照组,每组患者为21例。
观察组患者利用舒芬太尼进行麻醉和镇痛;对照组患者则采取芬太尼进行麻醉,之后对比观察组和对照组的麻醉效果和镇痛效果。
结果:通过利用舒芬太尼进行镇痛及麻醉,取得的麻醉及镇痛效果要明显优于对照组,差异具有显著性(P<0.05)。
结论:在术后镇痛及临床麻醉过程中,要注重对舒芬太尼进行有效地应用,更好地满足患者的实际需要,以做好患者治疗工作,促进患者的早日康复。
关键词:舒芬太尼;镇痛效果;麻醉效果;应用价值前言:相对于传统的芬太尼麻醉和镇痛而言,舒芬太尼的应用,能够有效地保护患者的心肌功能,并且具有良好的麻醉和镇痛效果。
舒芬太尼是阿片类镇痛药物中的一种,在临床麻醉及镇痛中的应用,能够有效地满足患者的实际需要,对于促进患者手术工作的有效开展,起到了良好的促进作用。
本研究对舒芬太尼在术后镇痛及临床麻醉中的应用效果及价值进行了对比研究分析,把握舒芬太尼的应用效果,以做好临床推广及实践应用。
现就本研究报道如下。
1 资料与方法1.1一般资料在评价舒芬太尼应用效果及价值过程中,选择了我院全身麻醉患者共计42例,并对患者采取随机分组的方式分为观察组和对照组,每组患者为21例。
观察组患者当中,男性患者为11例,女性患者为10例,患者的年龄在22——70岁之间,平均年龄为(45.26±1.58)岁。
对照组患者当中,男性患者为为12例,女性患者为9例,患者的年龄在20——70岁之间,患者平均年龄为(45.21±1.59)岁。
麻醉镇痛效果评价
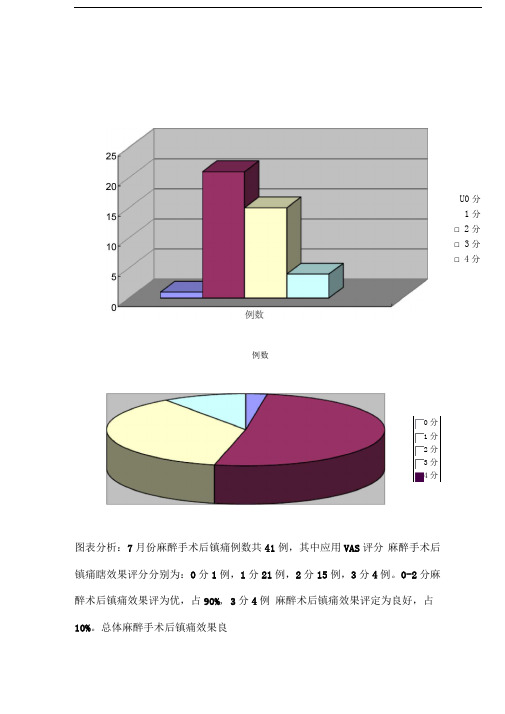
图表分析:7月份麻醉手术后镇痛例数共41例,其中应用VAS 评分 麻醉手术后镇痛瞎效果评分分别为:0分1例,1分21例,2分15 例,3分4例。
0-2分麻醉术后镇痛效果评为优,占90%, 3分4例 麻醉术后镇痛效果评定为良好,占10%。
总体麻醉手术后镇痛效果良例数U0分 1分 □ 2分 □ 3分 □ 4分□ 0分□ 1分 □ 2分 □ 3分 ■4分好,患者满意度高。
下一步工作过程中逐步提高麻醉手术后镇痛的使用,最大程度上减轻或消除因手术切口带给患者的疼痛刺激,减少术后并发症。
I 0分 1 1分 -1 2分 □ 3分 口 4分图表分析:8月份麻醉手术后镇痛例数共 93例,相比较7月份有了 很大的提高,这与7月份手术量增加有关。
其中应用 VAS 评分麻醉 手术后镇痛瞎效果评分分别为:0分3例,1分46例,2分33例,3 分5例,4分6例。
0-2分麻醉术后镇痛效果评为优,占 89%, 3-4分50 45 40 35 30 25 20 15 10 5 0U0分 1分 □ 2分 □ 3分 □ 4分例数例数麻醉术后镇痛效果评定为良好,占11%。
总体麻醉手术后镇痛效果良好,患者满意度高,对麻醉手术后镇痛认可程度加强。
评分为4 分的主要为骨科的患者,麻醉手术后疼痛刺激大,有些患者影响睡眠。
下一步工作过程中不断总结镇痛泵的配药剂量,制定个性化方案,做到持续改进。
■o分ni分丄2分ZI3分■4分一15分图表分析:9月份麻醉手术后镇痛例数共63例,相比较月份例数减少,这与9月份手术量较少有关。
其中应用VAS评分麻醉手术后镇痛瞎效果评分分别为:0分1例,1分29例,2分22例,3分4例,4 分6例,5分1例。
0-2分麻醉术后镇痛效果评为优,占82%, 3-4分□0分□1分□2分□3分LI4分□5分例数麻醉术后镇痛效果评定为良好,占16%,5 分镇痛麻醉手术后镇痛效果为一般,占2%。
总体麻醉手术后镇痛效果良好,较上月镇痛效果评定为优所占比有所下降。
麻醉质量评估

麻醉质量评估
标题:麻醉质量评估
引言概述:
麻醉质量评估是评估麻醉过程中各项指标是否达到安全、有效、舒适的标准,以确保手术患者在手术期间和术后得到适当的麻醉管理。
麻醉质量评估是麻醉科工作的重要组成部分,对于提高手术安全性和患者满意度具有重要意义。
一、麻醉质量评估的目的
1.1 确保手术患者的安全
1.2 保证手术过程的顺利进行
1.3 提高患者的手术满意度
二、麻醉质量评估的指标
2.1 麻醉深度
2.2 麻醉效果
2.3 麻醉期间的生命体征监测
三、麻醉质量评估的方法
3.1 临床评估法
3.2 生理参数监测法
3.3 麻醉药物浓度监测法
四、麻醉质量评估的重要性
4.1 预防手术期间的意外事件发生
4.2 优化手术过程,提高手术效果
4.3 降低患者术后并发症的发生率
五、麻醉质量评估的发展趋势
5.1 自动化麻醉监测技术的应用
5.2 个体化麻醉管理的发展
5.3 多学科合作,提高麻醉质量评估的科学性和准确性
结论:
麻醉质量评估是麻醉科工作中不可或缺的一环,通过科学准确的评估方法,可以提高手术安全性,提高患者满意度,为患者提供更加安全、有效、舒适的麻醉管理服务。
随着医疗技术的不断发展,麻醉质量评估的方法也在不断更新和完善,为麻醉科的发展带来新的机遇和挑战。
麻醉、精神药品处方点评表评价内容

麻醉、精神药品处方点评表评价内容
评价项目 代码 c-1 c-2 c-3 c-4 c-5 c-6 评价内容 医师开具麻醉药品和第一类精神药品处方时未按要求使用印刷用纸为淡红色。右上角标 注“麻、精—”的处方; 医师未取得麻醉药品和第一类精神药品处方权。在本机构开具麻醉药品和第一类精神药 品处方的,医师为自己开具麻醉药品和第一类精神药品处方的; 药师未取得麻醉药品和第一类精神药品调剂资格,在本机构开具麻醉药品和第一类精神 药品的; 药师未对处方进行适宜性审核(处方后记的审核、调配、核对、发药栏无审核调配药师 及核对发药药师签名。或者单人值班调剂未执行双签名规定); 处方的前记、正文、后记内容缺项,书写不规范或者字迹难以辨认的; 新生儿、婴幼儿处方未写明日、月龄的; 未使用药品规范名称开具处方的; 药品的剂量、规格、数量、单位等书写不规范或不清楚的; 用法、用量使用“遵医嘱”、“自用”等含糊字句的; 处方修改未签名并注明修改日期,或药品超剂量使用未注明原因和再次签名的; 开具处方未写临床诊断或临床诊断书写不全的; 麻醉药品注射剂带到医疗机构外使用的; 为门(急)诊患者开具的麻醉药品和第一类精神药品注射剂,每张处方超过1次常用量 的;控缓释制剂,每张处方超过7日常用量的;其他剂型,每张处方超过3日常用量的; 哌酸甲酯缓蚀剂用于治疗儿童多动症时,每张处方超过30日常用量的; 为门(急)诊癌症疼痛患者和中、重度慢性疼痛患者开具的麻醉药品、第一类精神药品 注射剂,每张处方超过3日常用量的;控缓释制剂,每张处方超过15日常用量的;其他 剂型,每张处方超过7日常用量的; 为住院患者开具的麻醉药品和第一类精神药品处方非逐日开具的;或每张处方超过1日 常用量的; 盐酸二氢埃托啡处方量超过1次常用量的;或在二级以下医院内使用的; 盐酸哌替啶处方量超过1次常用量的;或带到医疗机构外使用的 无适应证用药,或者是一种不适宜的; 遴选的药品不适宜的。如为癌痛患者选用哌替啶(杜冷丁)镇痛; 药品剂型或给药途径不适宜的。如癌痛患者或者慢性中重度疼痛患者长期镇痛未首选口 服给药方式、未使用控缓释制剂的,癌痛患者首选注射剂(如吗啡针)给药的; 用法、用量不适宜的; 联合用药不适宜的; 有配伍禁忌或者不良相互作用的; 其他用药不适宜情况的,如为门(急)诊癌症疼痛患者开具的麻醉药品、第一类精神药 品控缓释制剂,控制每张处方量过小。
麻醉质量评价记录评价报告

麻醉质量评价记录评价报告麻醉质量评价记录评价报告是对麻醉操作过程中麻醉质量的评价和记录,通过对麻醉质量的评价,可以及时发现和解决麻醉操作中存在的问题,提高麻醉质量,确保患者的安全和舒适。
麻醉质量评价记录评价报告需要包括麻醉操作的基本信息,如手术日期、手术名称、患者姓名、年龄、性别等等。
这些信息可以帮助医务人员对麻醉操作进行准确的评价。
麻醉质量评价记录评价报告需要对麻醉操作的过程进行详细的描述。
包括麻醉前的准备工作,如患者的体检情况、麻醉药物的选用、麻醉设备的准备等等;麻醉诱导的过程,如麻醉剂的给药方式、麻醉深度的监测等等;麻醉维持的过程,如麻醉药物的调整、呼吸道管理等等;麻醉恢复的过程,如患者意识恢复、呼吸功能的恢复等等。
通过对麻醉过程的描述,可以对麻醉质量进行全面的评价。
然后,麻醉质量评价记录评价报告需要对麻醉效果进行评价。
麻醉效果主要包括麻醉诱导的效果、麻醉维持的效果和麻醉恢复的效果。
麻醉诱导的效果可以通过患者的意识状态和反应性来评价;麻醉维持的效果可以通过监测患者的生命体征和麻醉深度来评价;麻醉恢复的效果可以通过患者的自主呼吸恢复和清醒程度来评价。
评价麻醉效果可以帮助医务人员及时调整麻醉药物的剂量和使用方法,提高麻醉的效果。
麻醉质量评价记录评价报告需要对麻醉操作中存在的问题进行分析和总结。
问题可以包括麻醉操作中的失误、麻醉药物的不良反应、麻醉设备的故障等等。
通过对问题的分析和总结,可以帮助医务人员改进麻醉操作,提高麻醉质量。
麻醉质量评价记录评价报告是对麻醉操作过程中麻醉质量的评价和记录。
通过对麻醉操作的评价,可以及时发现和解决问题,提高麻醉质量,确保患者的安全和舒适。
麻醉质量评价记录评价报告对于医务人员来说具有重要的指导意义,可以帮助他们改进麻醉操作,提高医疗质量。
麻醉质量评估

麻醉质量评估一、背景介绍麻醉质量评估是对麻醉过程中的各项指标进行评估和监测,以确保麻醉操作的安全性和有效性。
麻醉质量评估是医疗机构麻醉科的重要工作之一,旨在提高麻醉操作水平,减少麻醉相关的并发症和风险,保障患者的生命安全。
二、评估指标1. 麻醉深度评估:通过监测患者的意识状态、呼吸频率、瞳孔反射等指标,评估麻醉深度是否适当,避免麻醉过度或麻醉不足的情况发生。
2. 麻醉药物使用评估:评估麻醉药物的种类、剂量和使用方式是否符合标准操作规程,避免麻醉药物的过度或不足使用。
3. 麻醉监测评估:评估麻醉监测设备的使用情况,包括呼吸机、心电监护仪、血压监测仪等设备的正常工作状态,确保监测数据的准确性和可靠性。
4. 麻醉并发症评估:评估麻醉过程中是否出现并发症,如呼吸抑制、心律失常、低血压等,并及时采取相应的措施进行处理。
5. 麻醉操作评估:评估麻醉操作人员的技术水平和操作规范是否符合要求,包括麻醉医生、护士和麻醉师等人员的操作技巧和团队协作能力。
三、评估方法1. 临床观察法:通过观察患者的生理指标和行为反应,评估麻醉深度、药物使用和并发症情况。
观察项目包括意识状态、呼吸频率、瞳孔反射、血压、心率等。
2. 监测仪器法:通过使用麻醉监测仪器对患者进行监测,获取准确的生理参数数据,评估麻醉深度、药物使用和并发症情况。
监测仪器包括呼吸机、心电监护仪、血压监测仪等。
3. 问卷调查法:通过向患者和麻醉操作人员发放问卷,了解他们对麻醉质量的评价和意见,评估麻醉操作的满意度和改进空间。
四、评估结果分析1. 麻醉深度评估结果分析:根据麻醉深度监测数据和临床观察结果,评估麻醉深度的合理性和安全性。
如发现麻醉过深或麻醉不足的情况,需及时调整麻醉药物的使用和剂量。
2. 麻醉药物使用评估结果分析:根据麻醉药物使用记录和监测数据,评估麻醉药物的合理性和安全性。
如发现麻醉药物的过度使用或不足使用,需及时调整麻醉药物的种类和剂量。
3. 麻醉监测评估结果分析:根据麻醉监测仪器的使用记录和监测数据,评估麻醉监测设备的准确性和可靠性。
麻醉医师分级考评表全

黄冈市中心医院麻醉医师分级考评表
考评说明:
1.考评小组为科室质量与安全管理小组人员,由质控小组和质控员
主持,确定考核时间并填写该项考评表。
2.考评小组每月随机抽取各级医生的术前访视单、麻醉计划、知情
同意书、麻醉后交班及随访单各5份,内容完整无缺项为优,仅有1份不完整可为合格,超出者均为不合格。
3.考评小组每月随机抽查各级医生的2台手术麻醉前准备及安全核
查工作情况,将其检查结果记录备案,以备当月考评查用。
4.麻醉质量以麻醉记录单内容进行评估,包括麻醉方式选择和合理
用药,术中的意外和不良事件(外科、麻醉、患者本身)的及时准确处理。
麻醉效果的评价和麻醉并发症的总例数。
5.考评总分90分以上为优,70分以上为合格,70分以下为不合格。
黄冈市中心医院麻醉医师分级考评表。
麻醉药物使用及监测评分标准

麻醉药物使用及监测评分标准1.引言麻醉药物的使用及监测是麻醉过程中的重要环节,它们直接关系到患者的安全和手术的成功进行。
本文档旨在介绍麻醉药物使用及监测的评分标准,以帮助麻醉医生更好地进行麻醉操作。
2.麻醉药物使用评分标准麻醉药物使用评分标准是指根据患者的情况和手术类型,评估并选择适合的麻醉药物的标准。
以下是常见的评估指标:患者年龄:不同年龄段的患者对麻醉药物的敏感度不同,需选择相应的药物剂量。
患者体重:体重轻的患者通常需要较低剂量的麻醉药物。
手术类型:不同手术类型对麻醉药物的需求有所差异,需根据手术特点选择相应的药物。
评分标准根据具体情况进行调整,麻醉医生应根据临床经验和患者状况,合理选择麻醉药物。
3.监测评分标准监测评分标准是指麻醉过程中对患者生命体征的监测评估。
常用的监测项目包括:血压监测:麻醉过程中需要密切监测患者的血压情况,以及对血压异常的处理方法。
心率监测:监测患者心率的变化,及时发现心率过快或过慢等问题。
血氧饱和度监测:通过监测血氧饱和度,了解患者的氧气供应情况,及时调整麻醉药物剂量。
呼吸监测:监测患者的呼吸频率和深度,确保呼吸通畅。
麻醉深度监测:通过麻醉深度监测,了解患者的麻醉程度,避免麻醉过浅或过深。
以上是一些常见的监测项目,根据手术类型和患者情况,麻醉医生可以进行相应的调整和监测。
4.结论麻醉药物使用及监测评分标准对于麻醉过程的顺利进行至关重要。
麻醉医生应根据患者的特点和手术类型,合理选择麻醉药物,并进行恰当的监测,以确保麻醉的安全和手术的成功。
在实施麻醉操作时,麻醉医生需要根据自己的专业知识和经验,灵活运用评分标准,并及时调整药物和监测方法,确保患者的健康和安全。
麻 醉 药品处方点评1

调查医院癌痛规范化治疗的情况
根据癌痛规范化治疗的内容设计点评表 抽取使用阿片类缓控释制剂的病历 填写点评表 统计点评结果 反馈给临床并采取干预措施促进合理用药
医嘱点评表
医嘱点评表
经过临床药师三年的努力,我院示范病房起到了 一定的示范作用
2013年2季度 2014年2季度 2015年2季度
检查细则:
一例不符合扣1分,最多扣2分
目前癌痛治疗现状
癌痛评估不充分,盲目治疗 止痛治疗缺乏短效滴定阶段 给药途径、药物选择比较随意 爆发痛的治疗有待规范 对止痛药副作用的预防、治疗不规范 对协同镇痛药物缺乏使用经验
癌痛的评估
全面、动态、量化、常规
癌痛的评估
数字分级法 面部表情评估法
NRS
4. 电子处方更方便修改,不会象手工处方因为写错字而经常作废
5. 电子处方更规范,符合GPM疼痛规范化治疗要求
6. 对于药剂科等药品处方管理部门,电子处方清晰,更方便管理,并能防止处方 流弊
处方管理(8分)
能够结合患者的病情,给予合适剂量的止痛药物(2分)
评价方法:
取病区麻醉药品处方5张,根据病历号调取电子病历 审核药物选择是否符合疼痛评估,剂量是否符合滴定剂量 若是滴定用药,用药否符合滴定规范 是否有联用两种缓控释阿片类药物的不合理处方 是否有非术后癌痛处方“杜冷丁”的不合理处方
癌痛示范病房
点评总数 合格数量
74
74
普通病房(除外科)
点评总数 合格数量
201
22
71
68
318
60
81
76
510
298
100% 80% 60% 40% 20% 0%
100%
麻醉与镇痛评价用表

麻醉报表
项目名称
1. 麻醉总例数
全身麻醉例数
椎管内麻醉例数
神经阻滞例数
2.由麻醉医师实施镇痛治疗例数
2.1门诊患者例数
2.2住院患者例数
3.3其中手术后镇痛
3.由麻醉医师实施心肺复苏治疗例数
3.1复苏成功例数
2.可随时(24小时X7天)提供麻醉、心肺复苏、镇痛服务
3.开展院外的麻醉服务有管理制度与批准程序,有登记
1.2有麻醉工作质量和安全管理规章、岗位职责、各类麻醉技术操作规程
1.人员岗位职责明确,落实到每一位麻醉师
2.各项业务管理规章制度
3.各类麻醉技术操作规程
4.麻醉用具清洗、消毒符合感染管理规范要求
5.重大麻醉报告、审批制度
6.麻醉缺陷管理与意外应急处理预案,有具体措施
7.有麻醉风险评估的制度,实施分级(ASA 分级)管理
8.至少每季度召开一次质量和安全管理会,有记录,提出改进措施
1.3基本仪器设备
1.实施麻醉的手术必须具备麻醉机
2.每床配置有生命体征监护仪(至少包括无创血压、心电图、脉搏氧饱和度)
3.2心肺复苏高级教程培训
1.人员设置,至少做到每张手术台具一名主治医师以上麻醉专职人员
2. 每一位麻醉医师均经心肺复苏高级教程培训,能熟练掌握,有培训记录
4.麻醉前管理措施到位(应从随机抽查20份全麻出院病历,与麻醉管理团队人员交流与沟通中获得证实)
4.1由具有资质的人员开展麻醉前评估、麻醉诱导前再评估
1. 有制度与程序规定麻醉前由麻醉师与患者、家属或其它委托人进行充分说明与沟通
2. 说明所选的麻醉方案及术后镇痛有关的风险,益处和其它可供选择方案,说明与沟通的结果记录病程记录之中
麻醉医师能力考评表
(10分)
麻醉开始前核查2分
考核手术全过程核查情况,有缺陷的某一项不得分。
手术开始前核查2分
出手术室前核查2分
每一步核查均及时签字2分
核查项目完整2分
麻醉过程管理
(35分)
麻醉操作10分
沟通协作4分
流程熟悉4分
用药规范4分
监护到位4分
意外及并发症及处理4分
L考核麻醉操作:气管插管、动静脉穿刺、椎管内麻醉、神经阻滞等是否熟练、规范,无菌观念不强、操作不规范的酌情扣分。
2.观察麻醉过程:沟通协作不佳、流程不熟悉、用药不规范、监护不到位的酌情扣分。
3.现场考察:对可能出现的意外或并发症预防及处理原则不熟悉的酌情扣分。
麻醉效果综合评定(10分)
镇静、无痛、肌松满足手术要
求5分
生命体征平稳5分
现场评价:麻醉效果不佳的酌情扣分。
术后管理
(10分)
麻醉苏醒质量5分
术后疼痛管理5分
麻醉医师能力考评表
医师姓名
科室
职称
现任职称年限
从事目前专业年限
考核开始日期
考核结束日期
现麻醉级别
拟申请的麻醉级别
考核病历号一手术名称:手术级别:
麻醉方式:麻醉级别:麻醉日期:
考评项目
考评要点
考评标准
扣分及理由
麻醉前准备
(25分)
病情了解充分4分
现场抽查麻醉前病情评估和麻醉计划:麻醉医师术前对患者病情了解不充分、风险评估不准确、麻醉计划不全面、麻醉方法选择失当、临床思维不清晰的酌情扣分。
现场考察:苏醒质量不佳、术后疼痛管理方案不合理的酌情扣分。
麻醉记录
(10分)
文字工整、语言规范、记录真
麻醉效果评价

麻醉效果评定的规范与流程一、组织管理1.由麻醉科医疗质量与安全控制小组为麻醉科麻醉效果评定小组,负责对本科室麻醉效果工作进行定期评定,每月一次,并形成书目材料交医务科,内容有分析、评价、总结及改进措施。
2.医务科,医疗质量督查办定期对麻醉效果工作进行不定期检查、督导,并进行总结分析,对存在的问题督促整改。
二、麻醉评级标准(一)、全麻效果评级标准Ⅰ级:1、麻醉诱导平稳、无躁动、无呛咳及血液动力学的变化,插管顺利无损伤。
2、麻醉维持期深浅适度,既无明显的应激反应,又无呼吸和循环的抑制,肌松良好,为手术提供良好的术野。
3、麻醉结束,苏醒期平稳,既没有过早或过迟苏醒,呼吸和循环各项监测正常,肌松恢复良好,拔管恰当,无不良反应。
4、无并发症。
Ⅱ级:1、麻醉诱导期稍有呛咳和血流动力学的改变。
2、麻醉维持期深度掌握不够熟练,血流动力学有改变,肌松尚可,配合手术欠理想。
3、麻醉结束缝皮时病人略有躁动,循环和呼吸稍有不平稳。
4、难以防止的轻度并发症。
Ⅲ级:1、麻醉诱导经过不平稳,插管有呛咳、躁动,血流动力学不稳定,应激反应强烈。
2、麻醉维持期深浅掌握不熟练,致使应激反应强烈,呼吸和循环抑制或很不稳定。
肌松不良,配合手术勉强。
3、麻醉结束,病人苏醒冗长伴有呼吸抑制或缝皮时病人躁动、呛咳,被迫进行拔管,拔管后呼吸恢复欠佳。
4、产生严重并发症。
(二)、椎管内麻醉(硬、腰、骶)效果评级标准Ⅰ级:麻醉完善、无痛、肌松良好、安静、为手术提供良好条件,心肺功能和血流动力学保持相对稳定。
Ⅱ级:麻醉欠完善,有轻度疼痛,肌松欠佳,有内脏牵引痛,需用镇静剂,血流动力学有波动。
(非病情所致)Ⅲ级:麻醉不完善,疼痛明显或肌松较差,呻吟躁动,辅助用药后,情况有所改善,但不够理想,勉强完成手术。
Ⅳ级:需要改其它麻醉方法,才能完成手术。
(三)神经阻滞效果评定标准(颈丛、臂丛、下肢神经阻滞等)Ⅰ级:阻滞范围完善,病人无痛、安静、肌松满意、为手术提供良好条件。
基层医院手术室设立麻醉护士的效果评价

前 功尽弃 。所以应 根据具 体情况采取稳 妥的固定措施 。
1 . 1 O护士 的工作态度及心理状态也会直接影响到穿刺 的成败 。这就
要求护士要有端正 的T作态度及 良好 的心理素质 。在穿刺前应保 持
编辑/ 孙杰
基层医院手术室设 立麻醉护士的效果评价
王 又 七
( 重 庆 市 合 川 区人 民 医 院手 术 室, 重庆 4 0 1 5 2 0 )
冷静、 沉着 , 熟悉患者 的病情及血 管特点。并对患者进行 安抚 , 减少 患者紧张恐惧的心理 。对于婴幼 儿应向亲属做好耐心 的宣传 丁作 , 使亲属主动配合完成穿刺。
2总 结
肤 。若其它部位 , 如足背 、 前臂或小儿前额等部位侧需要穿刺 者用左
手母 指导和食 指将穿刺部位的皮肤 绷紧并 固定好静 脉。 1 . 7 进 针方法 直刺穿 刺法 成功率高于斜刺法 , 且直 刺法对组织产生
头与皮肤 的接 触点变小 , 表皮受损 范围小 , 痛觉也小 。由此可见 , 增 大进针角度 可减轻患者静脉穿刺带来 的痛 苦 ,使治疗顺 利进行 , 值 得采用。 J . 9 妥 善周定 , 这也是穿刺成 败的关 键所在 , 若 固定不妥针头 滑落将
