新生儿的临床用药
临床呋塞米适应症、用法用量、禁忌及使用注意事项

临床吠塞米适应症、用法用量、禁忌及使用注意事项一、适应症和用法用量1.水肿性疾病吠塞米可用于治疗充血性心力衰竭、肝硬化、肾脏疾病(肾炎、肾病及各种原因所致的急、慢性肾功能衰竭)。
尤其是应用其他利尿药效果不佳时,应用吠塞米仍可能有效。
另外,吠塞米可与其他药物合用治疗急性肺水肿和急性脑水肿等。
成人常用剂量常见剂型有注射剂和片剂,具体用法如下:(1)普通片剂:起始剂量为20-40mg,口服,每日1次,必要时6~8小时后追加20-40mg,直至出现满意利尿效果。
最大剂量虽可达每日600mg,但一般应控制在每日100nIg以内,分2~3次服用,以防过度利尿和不良反应发生。
部分患者剂量可减少至20~40mg,隔日1次,或每周中连续服药2~4日,每日20~40mg o或者,每次20mg,每日1、次,晨服为佳,必要时可增至40mg/do(2)注射剂:紧急情况或不能口服者可静脉注射,开始20-40mg,必要时每2小时追加剂量,直至出现满意疗效。
维持用药阶段,可分次给药。
治疗急性左心衰竭时,起始40mg静脉注射,必要时每小时追加80mg,直至出现满意疗效。
治疗急性肾功能衰竭时,可用200-400mg加于氯化钠注射液100m1.内静脉滴注,滴注速度每分钟不超过4mg o(有效者可按原剂量重复应用或酌情调整剂量,每日总剂量不超1g;利尿效果差时不宜再增加剂量,以免出现肾毒性,对急性肾衰功能恢复不利。
)治疗慢性肾功能不全时,一般每日剂量40〜120mgo儿童常用剂量(1)普通片剂:起始按体重2mg∕kg,口服,必要时每4〜6小时追加1~2mg/kg。
新生儿应延长用药间隔;或者,按体重2~3mg∕(kg∙d),分2〜3次服用。
≤28周新生儿,1mg/kg,口服,Q48h,PRN(每48小时1次,必要时用药);<37周新生儿,1mg/kg,口服,Q24h,PRN;N37周新生儿,1mg/kg,口服,Q12h,PRN;如无效,剂量可加倍。
新生儿临床用药

新生儿药效学特点
7/16/2020
4
中枢神经系统
1.药物敏感性增高 小儿中枢神经系统发育较迟,对作用于中枢 神经系统的药物反应多较成人敏感。
2.智力发育障碍 长期应用中枢抑制药,可抑制小儿学习和记 忆功能,出现智力发育迟缓或障碍。
7/16/2020
5
3.毒性反应 新生儿由于血脑屏障发育未完善,有些药物易 致神经系统反应。
经胃肠道给药 药物的口服吸收主要取决于胃酸度、 胃排空时间和病理状态。
胃酸缺乏会影响药物的溶解和解离,但因小儿多 用液体剂型,对药物吸收影响较小。
苯妥英钠、苯巴比妥、利福平及维生素B2在pH值 相对偏碱时,解离型增加,生物利用度降低。
新生儿胆汁分泌较少,脂溶性维生素吸收较差。
7/16/2020
➢ 应用影响垂体分泌促性腺激素的制剂可影响性 征发育,如人参、蜂皇浆等中药均可兴奋垂体 分泌促性腺激素,使小儿出现性早熟;
➢ 对氨基水杨酸、磺胺类及保泰松等可抑制甲状
腺激素的合成,造成生长发育障碍。
7/16/2020
9
2.影响营养物质吸收
➢ 药物可通过影响小儿的食欲、营养物质的吸 收、利用和代谢等影响小儿的营养;
7/16/2020
12
其他方面
1.灰婴综合征
➢ 新生儿应用氯霉素剂量大于100mg/kg/d时易发生, 表现为厌食、呕吐、腹胀,甚至出现循环衰竭, 全身呈灰色,病死率很高。
➢ 近年来由于耐氨苄西林的流感嗜血杆菌等感染的 出现,氯霉素在新生儿中再度应用,有条件时应 进行血药浓度监测,其治疗范围为10~25mg/L。
➢ 抗组胺药、氨茶碱、阿托品可致昏迷及惊厥; ➢ 氨基苷类抗生素引起第8对脑神经损伤; ➢ 呋喃妥因可引起前额头痛及多发性神经根炎; ➢ 四环素、维生素A等可致颅内压增高、囱门隆起
新生儿医嘱

新生儿医嘱第一天(即手术室时)母乳喂养&母婴同室(长期医嘱)新生儿油浴卡介苗 0.1ml 皮内注射维生素k1针 5mg 肌注乙肝疫苗 10μg 肌注(若有乙肝则同时乙肝免疫球蛋白针100U 生后即打,1月后补打第2针)胎膜早破青霉素针(5-10万单位/kg.次,q12h)im×3天第2-5天查房新生儿抚触新生儿沐浴(生后6小时)口腔护理(第2天) bid新生儿脐护(第2天) qd经皮测胆红素 bid(第2天)随母出院(出院具体小时可空出)口服及外用药维生素B2片 5mg po bid鲁米那片 5mg/kg.d 分两次口服(黄疸)5%NAHCO3 10ml×5支(口护用)NS 10ml×5支(口护用)双氧水 100ml×1瓶(脐护用)氧化锌软膏 20mg×1支(臀护用)炉甘石(脓疱)枯草杆菌二联活菌散 1g×1盒 bid(自费)双歧杆菌三联活菌1g×1盒 bid(医保)云南白药 4g×1支适量外用脐护 tid妥布霉素眼药水 5ml×1瓶茵栀黄口服液5ml,一日两次。
莫匹罗星软膏外用5g×1支(长期临时都要下)护理类型及项目监测微量血糖 q8h×3次(母有妊娠期糖尿病)10%GS 5ml q3h×3次(母糖尿病)入科查血糖过高时,用5%GS补液蒸馏水 1000ml 光疗用(增加湿度)远红外辐射台保暖心电血氧呼吸监护检查项目胆红素三项&肝功+肾功+电解质血培养×2(早产儿、胎膜早破、羊水污染等)血常规+血型(ABO+Rh)+H-CRP(黄疸用)新生儿溶血三项(自费)&网织红细胞计数G-6-PD筛查(黄疸用)&优生优育五项IgM(TORCH)遗传代谢病筛查(开奶后2-3整天后)地中海贫血基因诊断全套(自费)甲功五项(母甲减)约明日心脏、头颅彩超(第2天预约)(3整天)预约心电图 &听力筛查(2整天以后)头颅CT&胸片(生后4h)M RI、彩超无辐射 & CT有辐射窒息、羊水三度污染要用抗菌药及洗胃、胸片睁眼时间过长、烦躁不睡等需考虑脑损伤静脉用药☐NS 100ml☐肝素钠针 12500U☐动静脉置管护理 q12h(与最多药物的次数相同)止血敏针 12.5mg/kg.次 q8h☐小儿6%复方氨基酸 0.5ml/kg.d☐10%GS 稀释到2.5% 静滴(加1.4倍溶液) 10%GS 10ml头孢呋辛 37.5mg/kg.次,前7d,后改为50mg/kg.次☐头孢他啶 50mg/kg.次☐静脉泵入 5ml/h bid10%GS 5ml维生素k1 2.7mg(0.1mg/kg)(12:30执行)静脉泵入 5ml/h☐果糖注射液 200mg/kg.d (5g/50ml/瓶)☐静脉泵入半小时(毫克百位数×2=ml/h)5%NAHCO3 10mlN S 40ml配成1%NAHCO3 30ml洗胃1次☐2%NAHCO3口护(5%加1.5倍的NS配比)补液量60ml/kg(第1天)防止肺水肿及动脉导管开放。
浅谈婴幼儿临床合理用药

1 / 3的患者死于不合理用药 , 而不是疾病本身l 我国每年新增加聋 l l 。
哑儿 3 左 右 ,0 不 合理 用 药有 关口 万 5%与 。因此 , 儿 临 床合 理 用 婴幼
药应当引起临床医务工作者和社会各界的广泛关注。
1 婴幼儿 生理特 点
婴 幼 儿期 是 指 出生 后 2 d 3 的一 段 时 间 。 8至 岁
产生 的不 良反 应 、 理 作 用 的增 强 或减 弱 等 问题 。 药
3性较低 , 胃排空迟缓 , 肠蠕动不规
则, 特殊 转 运 能力 弱 , 些 易 受 胃酸 、 某 胃酶 和肠 道 酸碱 度 影 响 的 口
【 摘要】 本文根据婴幼儿生理特点和婴幼儿用药体 内过程特点 ,提 出了婴幼儿l 临床用药应注意 的一些 问题 和防范婴幼儿药 物滥用 的建议 , 以期能引起 临床 医务工作者对婴幼儿 临床合理用药的高度重视和关注 。
【 键 词】婴 幼 J ; 理 用 药 关 L合
【 中图分类号】R 6 . 99 3
力 学 差异 很 大 , 药稍 有不 慎 , 易产 生 不 良反 应 。 报道 , 球 有 用 极 据 全
22 药 物 分 布 .
药物的分布特点与治疗效果有密切关系。因为只有当药物进
入某 一 组 织器 官并 达 到 某种 必 要 的浓 度 时 , 才会 出现 药效 , 因此 只
有对药物在体 内的分布有所 了解 , 才能正确有效地指导用药。 影响 药物在体内分布的主要因素是脂肪含量 、 体液腔隙 比例 、 药物与蛋 白质结合程度等。 而婴幼儿脂肪含量较成人低 , 脂溶性药物不能充 分与之结合 ;且婴幼儿体液 占体重 的比例较成人大 ,细胞外液较 多, 出生后 6 月以内的婴儿血中 自蛋 白、 个 球蛋 白水平较低 , 蛋白 与药物结合的能力较低 , 两者均可导致血浆中游离药物浓度增加 , 继而引发不 良反应 。 新生儿及婴儿的血脑屏障发育未尽完善, 通透 性较大 , 有些药物易进人中枢神经系统而产生毒性反应。
108例新生儿纳络酮临床用药观察与分析

108例新生儿纳络酮临床用药观察与分析【摘要】目的:通过对新生儿缺氧缺血性脑病患儿使用纳络酮来进行临床治疗查看其影响。
方法:对108例新生儿随机分成观察组和对照组,观察组给予纳络酮治疗3~5d观察其症状改善情况,并且对新生儿行为神经(NBNA)20项评分。
结果:观察组总有效率86.21%,对照组总有效率68.52%。
结论:对HIE患儿早期应用纳络酮治疗会显著提高疗效。
【关键词】纳络酮;缺氧缺血;脑细胞损伤通常来讲新生儿缺氧缺血性脑病是指宫内或出生时窒息、缺氧缺血引起的脑细胞损伤或代谢障碍所致的脑病症状,是新生儿时期死亡和致残的主要原因,因此提高对该病的诊治水平尤为重要。
近年来随着对本病的广泛深入研究,新的认识和治疗措施报道较多。
由于纳络酮能有效逆转内源性阿片样物质介导的各种效应,我们自2005年3月至2009年3月对HIE患儿在传统治疗的基础上加用纳络酮,取得比较好的效果,对临床用药效果报告如下:1 临床资料所有病例均符合HIE的诊断标准和分度标准,且均经头颅CT证实,以随机方式分为观察组54例,其中男性30例,女性24例,出生体重为(2200~4100)g,对照组54例,其中男性28例,女性26例,出生体重为(2250~4000)g。
两组间性别、出生体重、病情、出生24h内NBNA评分具有可比性,均为足月儿。
具体情况如下表1、表2。
2 治疗方法两组均采用同样严格的支持治疗和对症处理,积极抑制惊厥,降低颅内压以及采用脑细胞代谢激活剂等。
在此基础上,治疗组给予纳络酮0.1mg/kg次,加入10%葡萄糖30~40ml,持续静滴6~8滴/min,每日一次,视病情而定,用药3~5d。
2.1 疗效评定标准:显效:治疗3~5d内患儿面色红润,呼吸平稳,哭声有力,心率>100次/分,肌张力恢复正常。
有效:治疗3~5d以上,意识转清,呼吸平稳,肌张力有所改善,拥抱及握持反射部分引出,抽搐减轻。
无效:以上指标均无明显好转,或继续恶化(包括放弃治疗或死亡)。
新生儿临床用药

精确控制用药剂量
在给药前应充分了解药物的适应症和禁忌 症,避免给新生儿使用不适当的药物。
由于新生儿的身体机能尚未完全发育,对 药物的反应较为敏感,因此应精确控制用 药剂量,避免过量或不足。
密切监测不良反应
遵循医生指导
在给药过程中应密切监测新生儿的不良反 应,如出现异常应及时停药并采取相应措 施。
新生儿临床用药应在医生指导下进行,家 长不应自行决定用药种类和剂量。
03 新生儿用药安全与风险
药物选择与剂量
药物选择
新生儿用药需根据其生理特点和 疾病类型选择合适的药物,尽量 选择安全、有效、副作用小的药 物。
剂量调整
新生儿用药剂量需根据体重、年 龄等参数进行计算和调整,以确 保药物在安全有效的范围内。
能出现过敏反应、肝肾功能损害、骨髓抑制等不良反应,需密切 观察并及时处理。
药物治疗与非药物治疗的结合
非药物治疗手段的探索
研究非药物治疗方法,如物理疗法、按摩、音乐疗法等,与药物 治疗相结合,提高治疗效果。
药物治疗与康复训练的结合
在药物治疗的基础上,结合康复训练和护理,促进新生儿的生长发 育和功能恢复。
药物治疗与心理支持的结合
关注新生儿的心理需求,在药物治疗的同时提供心理支持和安抚, 促进疾病的康复。
02 新生儿常见疾病及用药
新生儿黄疸
总结词
新生儿黄疸是由于新生儿肝脏功能发育不全,导致胆红素代谢异常,引起皮肤、 巩膜发黄。
详细描述
新生儿黄疸分为生理性和病理性两种,生理性黄疸通常在出生后2-3天出现,710天自行消退;病理性黄疸需要治疗,可能由溶血、感染、母乳性黄疸等原因引 起,表现为黄疸持续不退或加重,严重时可引起核黄疸,影响大脑发育。
4新生儿用药

新生儿药物监测的重要性
日龄,胎龄,病理等因素使不同的药物 代谢有较大差异. 新生儿时期个体差别较任何年龄组均大. 多数常用药物如抗生素,抗惊厥药等不 能只根据治疗反应来决定用药. 新生儿药物安全及中毒范围较窄,不良 反应发生率较儿童及成人高2~3倍.
需检测血药浓度的药物
庆大霉素; 头孢噻肟钠; 地高辛; 苯巴比妥; 氨茶碱; 氯霉素
新生儿静脉给药时应注意
①按规定速度给药; ②有些药物渗出可引起组织坏死; ③反复应用同一血管可产生血栓性 静脉炎,应变换注射部位; ④避免用高浓度溶液.
新生儿药物分布特点
体液及细胞外液容量大 脂肪含量低 血浆蛋白结合率低 血脑屏障发育不完善
药物的代谢
药物代谢的脏器是肝,代谢速度取决于肝 大小和酶系统的代谢能力. 脂溶性药物,需与葡萄糖醛酸,硫酸盐等 结合排出. 新生儿葡萄糖醛酸转移酶活性低,药物代 谢清除率减慢.
新生儿惊厥
常见原因 缺氧缺血性脑病,颅内出血及低血钙. 惊厥治疗 主要是积极治疗原发病,纠正生化代 谢失调和抗惊厥药物的应用.
新生儿惊厥的治疗
纠正生化代谢调
1.纠正低血糖 2.纠正低血钙 3.纠正低血镁 4 . 纠正维生素B6缺乏或依赖
抗惊厥药物的应用
1.苯巴比妥 2.苯妥英钠 3.地西泮 4.水合氯醛
药物的代谢
与葡萄糖醛酸结合后排泄的药物如吲哚 美辛,水杨酸盐和氯霉素,必须减量和 延长给药时间间隔. 氯霉素可产生"灰婴综合征" . 新生儿的硫酸结合能力好,可对葡萄糖 酸结合力不足起补偿作用.
药物的排泄
肾是药物排泄的主要器官. 新生儿肾组织结构未发育完全,肾小球 数量较少. 主要以原型由肾小球滤过及肾小管分泌 排泄的药物消除较慢. 新生儿肾对酸,碱与水,盐代谢调节能 力差,应用利尿剂时,易出现酸碱及水 盐平衡失调.
抗菌药物用法用量溶媒滴速、儿童、妊娠、哺乳用药
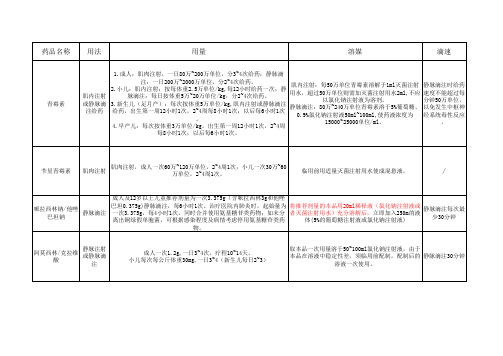
用量
溶媒
滴速
青霉素
1.成人:肌肉注射,一日80万~200万单位,分3~4次给药;静脉滴
肌内注射 或静脉滴
注给药
注:一日200万~2000万单位,分2~4次给药。 2.小儿:肌内注射:按每体重2.5万单位/kg,每12小时给药一次;静
脉滴注:每日按体重5万~20万单位/kg,分2~4次给药。 3.新生儿(足月产):每次按体重5万单位/kg,肌内注射或静脉滴注 给药,出生第一周12小时1次,2~4周每8小时1次;以后每6小时1次
50毫克/千克以 上时,婴儿以及 12岁以下儿童滴 注时间至少要30 分钟以上。新生 儿的静脉用量输 液时间应当超过 60分钟,以降低 发生胆红素脑病
糖、6-10%羟乙基淀粉静脉注射液、灭菌注射用水 的潜在风险。
。由于可能会产生药物间的不相容性,故不能将本
头孢噻肟
肌内注射 静脉注射 静脉滴注
配制肌内注射液时,0.5g,1.0g或2.0g的头孢噻肟
静脉缓慢 推注 静脉 滴注或肌
内注射
成人常用剂量:一次0.5g-1g,一日2-4次,严重感染可增加至一日 6g,分2-4次静脉给药。儿童常用剂量:一日50-100mg/kg,分2-3次 。本品用于预防外壳手术后感染时,一般为术前0.5-1小时肌注或静 脉给药1g,手术时间超过3小时者术中加用0.5-1g,术后每6-8小时
给药一次,总剂量为6g。3个月以上的患儿,每日每公斤体重50100mg,分3-4次给药。重症感染,每日每公斤体重,用量不低于 0.1g,但不能超过成人使用的最高剂量。骨和关节感染,每日每公斤
肌内注射给药时,每0.25g用1.0ml灭菌注射用水溶 解,缓慢摇匀得混悬液后,方可深部肌肉注射。
新生儿临床用药评价

能力差
3. 胆红素肠肝循环增加
2019/11/19
20
4.胆红素与白蛋白结合不足
游离脂肪酸,氢离子,磺胺类,头孢菌 素类和阿司匹林等竞争白蛋白结合位点
5.产程有窒息、产后受冻、饥饿
饥饿、败血症、呼吸窘迫或代谢性酸中 毒时,游离脂肪酸和氢离子升高
2019/11/19
2019/11/19
26
思考题
1. 简述新生儿与用药有关的基本特点 2. 影响新生儿经口给药吸收的因素 3. 影响新生儿药物分布的因素 4. 简述新生儿核黄疸产生的原因及药物治
疗方法
2019/11/19
27
胆红素的来源
80%来源于衰老红细胞的血红蛋白
分解
小部分来自造血过程中红细胞的
过早破坏
非血红蛋白血红素的分解
2019/11/19
28
2019/11/19
15
常用药物及注意事项
抗菌药物:过敏、第八对颅神经损伤 抗癫痫药物:中毒时发作增加
除卡马西平外,对认知功能的损伤 糖皮质激素:控制剂量,防止感染
2019/11/19
16
新生儿用药的特有反应
一 对药物反应超敏 吗啡的呼吸抑制 强心苷、水杨酸易发生中毒 氯丙嗪诱发的麻痹性肠梗阻 糖皮质激素诱发的胰腺炎
2019/11/19
6
注射给药的吸收 皮下注射容量小、吸收少 肌肉注射不宜较大剂量和多次注射
静脉给药问题 刺激性药物引起血栓性静脉炎 药物渗出引起组织损伤 药物高渗引起的颅内出血和坏死性肠炎
2019/11/19
7
药物分布的特点
1. 体液及细胞外液容量大 2. 脂肪含量低 3. 血浆蛋白结合率低 4. 血脑屏障发育不完全 5. 水盐代谢调解功能弱
新生儿的临床用药题库1-1-9

新生儿的临床用药题
库1-1-9
问题:
[单选]下列药物服用后在乳汁中含量较少的是()
A.异烟肼
B.乙醇
C.地高辛
D.甲硝唑
E.酮康唑
问题:
[单选]新生儿病情危重而病原菌不明时易选用()
A.庆大霉素
B.卡那霉素
C.甲硝唑
D.红霉素
E.头孢噻肟钠
问题:
[单选]新生儿惊厥首选的药物是()
A.苯妥英钠
B.苯巴比妥
C.地西泮
D.水合氯醛
E.吗啡
(森林舞会游戏 https://)
问题:
[多选]新生儿口服吸收效果较好的是()
A.青霉素G
B.氨苄西林
C.苯妥英钠
D.利福平
E.维生素B2
问题:
[多选]新生儿不宜皮下注射的原因有()
A.皮下脂肪少
B.注射容量有限
C.分布快
D.易损害邻近组织
E.吸收不良
问题:
[多选]下列药物中易引起新生儿溶血或黄疸的是()
A.非那西丁
B.伯氨喹
C.磺胺异噁唑
D.氯霉素
E.苯肼
问题:
[多选]新生儿黄疸治疗中的酶诱导剂是()
A.苯妥英那
B.尼可刹米
C.苯巴比妥
D.异丙嗪
E.氯丙嗪
问题:
[多选]灰婴综合征的症状有()
A.厌食
B.呕吐
C.腹胀
D.出血
E.循环衰竭。
新生儿科临床诊疗指南

新生儿诊疗常规早产儿管理一、早产儿诊断胎龄<37周得新生儿;体重<1500克为极低出生体重儿(VLBWI);体重<1000 克为超低出生体重儿(ELBWI);依据体重与胎龄得关系可诊断为;小于胎龄儿,适于胎龄儿与大于胎龄儿、二、早产儿常见得临床问题1、保温依据出生体重或生后得日龄选择合适得温箱温度,使体温维持在36、5C左右(见表1)、表1不同出生体重早产儿适中温度2、呼吸管理⑴氧疗:PaO2v50mmH或血氧饱与度(<85%)给予氧疗,维持血氧饱与度在90%~ 95%对有呼吸衰竭者得治疗,见我国制订得机械通气常规治疗、呼吸暂停得处理⑵呼吸暂停得处理去除病因,分析血气,血糖;紧急处理:①保持气道通畅;②刺激呼吸;③药物治疗:氨茶碱氨茶碱:负荷量4~6mg/kg,静滴,12氨茶碱小时后给维持量2mg/kg, 2-3次/天,维持血药浓度在5- 15卩g/ml、应用中注意血糖,尿量及心率等监测;④频发得呼吸暂停可应用CPAP或机械通气治疗、3、早产儿喂养问题⑴ 生后第一天30Kcal/kg,以后每天增加10Kcal/kg,至100-120Kcal/kg/d、⑵若有下列情况不应经肠道喂养:①消化道畸形明确诊断前;②活动性消化道出血;③肠麻痹(缺血缺氧或动力性等);④休克,严重得酸中毒或缺氧时⑶ 喂养得途径可经口,鼻胃或口胃管喂养(表2)、出生体重(克) 开始量(ml) 间隔时间(h) 备注<750 0 、5-1、0 1-2 病情不稳定时应延长或禁食751-1000 0 、5-1、0 1-21001-1250 2 、0 21251-1500 3 、0 31551-1750 5 、0 3 一般可经口奶瓶喂养1751-2000 7 、0 3>2000410 、0⑷ 每日奶量增加一般为15-20ml/kg、若有感染,酸中毒,循环功能不良等应调整奶量、⑸ 肠道外营养:一般可从生后24小时开始,氨基酸及脂肪得浓度从0、5-1、0g/kg/d开始,逐渐增加、脂肪选择中长链为宜,应注意输注得速度,0、08-0、12g/kg/h、(6)功能合理时,每日体重可增加10~20g、4、保持血糖稳定保持血糖稳定,应于2、2mmol/L~7、0mmol/L;5、保持液体平衡每天体重变化± 5%为宜、维持血压,体温,血气正常,控制输液或快速输注咼渗液体;6纠正低蛋白血症;7、黄疸得治疗;8、输血指征:⑴Hbv80-90g/L (HCTv25%),有缺氧表现(安静呼吸,心率增快,体重增加缓慢,可输血(RBC),10-15ml/kg;⑵若有感染,或有肺部疾病时,输血指征可放宽,一般Hbv125g/L(HCTv35%〉9、PDA得治疗⑴限制液体入量60-80ml/kg,监测体重,尿量,电解质变化;⑵口服消炎痛消炎痛,0、2mg/kg首剂;0、1mg/kg, 2,3 消炎痛剂间隔12-24小时、⑶布洛芬:首剂10mg/kg,2,3 剂每次5mg/kg,间隔24小时、10、对有高危因素得早产儿:⑴MRI检查评价脑发育与损伤;⑵ 听力及ROP 监测;⑶ 每周均应监测血气, 血糖, 血常规及CRP; ⑷ 出院后定期随访新生儿窒息一、概述新生儿窒息就是围生期高危因素所导致得急性呼吸循环障碍织得缺氧与灌注不良、, 本质就是组二、诊断要点⑴ 有影响母体与胎儿气血交换得各种原因;⑵ 胎儿心率增快>160 次/ 分,或<100 次/ 分, 持续一分钟以上;或胎心监护表现为晚期减速、羊水混胎便;⑶ Apgar 评分0-3 分为重度窒息,4-7 分为轻度窒息; ⑷器官功能障碍、注:神经系统发育畸形, 有神经肌肉疾病, 以及早产儿等,Apgar 评分常不能反映窒息得程度、重要得辅助检查:血气,血糖及电解质分析, 心肝肾功能得评价, 血常规、窒息得复苏要点:⑴ 正确复苏;⑵ 胸部按压得指征与方法见附图2,3;⑶ 气管插管得指征: ① 羊水胎粪污染,HR<100/min, 无自主呼吸; ② 气囊—面罩通气后,HR<100/min, 发绀不缓解;⑷ 复苏时药物得选择与应用方法:①肾上腺素:指征,胸外按压与辅助通气后,心率< 60次/min:(注意:充分得通气建立之前不要用肾上腺素)、剂量:1/10,000,0 、1-0、3ml/kg/ 次, 据情况3-5 分钟可重复, 可经气管插管滴入或静脉注射;②扩容指征: 给氧后仍苍白, 脉搏微弱, 低血压/ 低灌注, 对复苏反应不佳、可应用生理盐水,10ml/kg; 或白蛋白1g/kg; 或血浆10ml/kg 、应在充分建立有效得通气基础上, 5%碳酸氢钠3ml-5ml/kg,③碳酸氢钠,稀释后静脉注射;或根据血气计算:5%碳酸氢钠ml=- BEX体重X 0、5、④纳络酮, 对于分娩前 4 小时内母亲应用过各种麻醉药物所引起得新生儿呼吸抑制, 在有效得通气基础上应用、剂量,0 、1mg/kg, 气管滴入, 或静脉注射, 或皮下或肌肉注射、复苏后新生儿应密切监护, 监测生命体征, 生理生化指标, 必要时转入NICU 进一步治疗、表 3 气管插管得选择气管插管型号体重(kg )孕周深度(CM )2、5cm <1 、0 26-28 73、0cm 1 、0-2、0 28-34 83、5cm2、0-3、034-38 93、5-4、5cm>3 、0>389-10新生儿缺氧缺血性脑病一、 概述新生儿缺氧缺血性脑病(HIE )就是指围生期窒息导致脑得缺氧缺血性损害, 临床出现一系列神经系统异常得表现,就是新生儿窒息后得一种严重并发症,严 重病例得存活者可产生神经系统后遗症, 围生期窒息就是HIE 最主要得原因,缺氧就是脑损害发生得基础。
第7章小儿临床用药

四、内分泌及营养
➢苯妥英钠、苯巴比妥可诱导肝药酶,加速维生素 D代谢,造成缺钙,使骨发育延缓;
➢胃肠反应明显的药物可影响小儿的食欲,干扰营 养物质的吸收、利用和代谢;
➢有致泻作用的药物、活性炭等吸附药、广谱抗生 素等可干扰维生素的吸收;
➢异烟肼干扰维生素B6的利用; ➢抗叶酸药、苯妥英钠和乙胺嘧啶等干扰叶酸代谢。
2.影响智力发育
降低小儿的学习和记忆功能,出现智力发育迟缓 或障碍,影响患儿智力的发育。
➢ 苯二氮 类镇静催眠药 ➢ 苯巴比妥 ➢ 苯妥英钠 ➢ 丙戊酸钠
13
一、中枢神经系统学特点
3.毒性反应
➢抗组胺药、苯丙胺、氨茶碱、阿托品易致昏迷 及惊厥;
➢肾上腺皮质激素易引起手足搐搦; ➢氨基糖苷类抗生素易引起第VIII对脑神经损伤; ➢呋喃妥因易引起前额头痛及多发性神经根炎; ➢四环素、维生素A等易引起颅内压增高、囟门
19
五、免疫反应
新生儿体内有来自母体的一些免疫球蛋白; 6个月以上婴幼儿易受微生物感染; 新生儿免疫系统尚未发育成熟,过敏反应
发生率较低; 药物过敏反应的首次发生多在幼儿及儿童,
且反应较严重。
20
六、其他方面
1.灰婴综合征
新生儿应用氯霉素剂量大于100mg/(kg·d)时易发生该病。
2.牙齿色素沉着
卡马西平
8~28
21~36
茶碱
13~36
5~10
戊巴比妥
17~60
12~27
地高辛
60~70
30~60
四、排泄
婴儿、儿童与成年人某些药物的半衰期
药物
庆大霉素 地高辛 茶碱 对乙酰氨基酚 苯妥英钠
婴儿 3~6 35~88 24~36 49 25~100
儿科患者常用药物介绍

5.头孢他定:用于敏感革兰阴性杆菌所致的败血 症、下呼吸道感染、腹腔和胆道感染、复杂性 尿路感染和严重皮肤软组织感染等。对于由多 种耐药革兰阴性杆菌引起的免疫缺陷者感染医 院内感染以及革兰阴性杆菌或铜绿假单胞菌所 致中枢神经系统感染尤为适用。 用量:婴幼儿常用剂量为一日30~100mg/kg 分2~3次静脉滴注。小儿一日最高剂量不超过 6g.
8 .清热化湿口服液 清热利湿,化痰止咳。用于儿童急性支气管炎 湿热蕴肺证;症见:发热,咳嗽,痰液粘稠 ,兼见呕恶纳呆,便溏不爽,溲黄,舌红苔 腻等。 用法与用量: 口服,1~2岁:每次3~5ml;3~5岁:每次5~ 10ml;6~14岁:每次20ml;均为一日3次。
9.健儿清解液 适应症: 清热解毒、祛痰止咳、消滞和中。用 于口腔糜烂、咳嗽咽痛、食欲不振、脘腹胀 满等症。 用法用量: 口服,婴儿一次4毫升,五岁以内 8毫升,六岁以上酌加,一日3次。
2.阿洛西林钠: 功效主治:主要用于敏感的革兰阳性菌及阴性 菌所致的各种感染以及铜绿假单胞菌感染, 包括败血症、脑膜炎、心内膜炎、化脓性胸 膜炎、腹膜炎及下呼吸道、胃肠道、胆道、 泌尿道、骨及软组织和生殖器官等感染。 成人一日6~10 g,一般分2~4次滴注。 儿童按体重一日75 mg/kg,分2~4次滴注。 婴儿100毫克/公斤体重/日,分2-4次静滴。
儿童用量: 根据病情每日剂量按体重80~300mg/kg, 分4次给药。 4.氟氯西林:半合成青霉素类抗生素,主要用于 治疗耐青霉素金黄色葡萄球菌的严重感染,以及 呼吸道感染、急慢性气管炎、支气管炎、肺炎等 成人:每次0.25-1.0,每日4次。 小儿用药:小于2岁按成人量四分之一给药, 大于2岁按成人量的一半给 药。
六、消化系统用药 1.双歧杆菌乳杆菌三联活菌片 【适应症】 用于治疗肠道菌群失调引起的腹泻、慢性腹泻 、抗生素治疗无效的腹泻及便秘。 【儿童用药】 6个月内婴儿一次1片,一天2~3次;6个月至3 岁小儿一次2片,一天2~3次;3~12岁小儿一 次3片,一天2~3次。温开水或温牛奶冲服, 婴幼儿可将药片碾碎后溶于温牛奶冲服。 新生儿:一次半片,一天2次。
4章-5节小儿用药

灰婴综合征
灰婴综合征是氯霉素的严重不良反应之一。氯霉素是一种通 过抑制细菌蛋白质合成而起到抑菌作用,因其可诱发致命性 不良反应(抑制骨髓造血功能),临床已经严格控制使用。 氯霉素大剂量(100mg以上/kg/每日)使用可致氯霉素 药物中毒,表现为呼吸困难、进行性血压下降、循环衰竭、 皮肤苍白和发绀,称灰婴综合征。一般发生于治疗的第2至 第9天,停药后可恢复。症状出现2天内的死亡率可高达 40%,有时大龄儿童和成人也可发生类似的症状。 灰婴综合征的出现原因在于早产儿和新生儿肝脏内葡萄糖醛 酸基转移酶缺乏,使氯霉素在肝脏内代谢障碍,而早产和及 新生儿的肾脏排泄功能也不完善,造成氯霉素在体内的蓄积。 肝肾功能减退、葡萄糖-6-磷酸脱氢酶缺乏、婴儿、孕妇、 哺乳期妇女慎用或禁用。
给药方法
口服给药
注射法
适当进行解释 注射方法 三快法:进针快 注药快 拔针快
依据年龄选剂型
依据病情选方法 小婴儿喂药的方法 不宜欺骗患儿或将药物 与食物混合服用
给药方法
静脉给药
新生儿婴幼儿皮下脂肪少,肌肉未充分发育, 疾病时末梢循环欠佳,皮下注射给药吸收不良, 故病情较重时应以静脉给药途径为首选。
2、婴幼儿 (1)神经系统发育未完善,一些药物容易通过 血脑屏障到达神经中枢,引起神经症状。
(2)吗啡、杜冷丁等药物易引起中枢抑制,一 般不使用。
(3)对苯巴比妥,水合氯醛 等镇静药,敏感 性低,耐受性大,注意合理使用。
各年龄期体液的分布(占体重的%)
3. 儿童期 机体发 育不健全 (1)对镇静药、阿 托品、磺胺类、激 素类药耐受性大。 (2)对水、电解质 调节能力差,使用 酸碱类药物易发生 酸碱失衡,如利尿 剂易导致低血钾
小儿临床用药(0001)

分布
血浆蛋白结合率低
血浆蛋白浓度低; 蛋白与药物的亲和力低; 血pH较低; 血浆中存在竞争抑制物,如胆红素等。
血脑屏障未发育健全
婴幼儿,尤其是新生儿和早产儿血脑屏障发育不完善,
多种药物如镇静催眠药、吗啡等镇痛药、全身麻醉药、 四环素类抗生素等可透过血脑屏障,作用增强。另外, 小儿在酸中毒、缺氧、低血糖和脑膜炎等病理状况, 亦可影响血脑屏障功能,使药物较易进入脑组织。
某些药物耐受性差。
钙盐代谢
小儿钙盐代谢旺盛,易受药物影响。如苯妥英钠可影
响钙盐吸收,皮质激素除可影响钙盐吸收外还影响骨 质钙盐代谢,如加快骨骺融合,抑制小儿骨骼生长。 四环素能与钙盐形成络合物,可随钙盐沉积于牙齿及 骨骼中,使牙齿黄染,影响骨质,使生长发育受抑制。
遗传性疾病
葡萄糖-6-磷酸脱氢酶缺乏
撤药综合征
近年来对麻醉性镇痛药、镇静催眠药引起的“撤药综合征”在 临床上时可见到,由于孕妇长期用某些药物使胎儿成瘾,胎儿 娩出后由于药物供应中断而出现戒断症状。治疗方法是使小儿 安静并防止惊厥,一般主张用原药过渡,控制了戒断症状后, 再渐减用量至停药。
母乳中药物对婴儿的影响 孕妇应用某些可以通过胎盘的药物以预防、减轻或控制 某些新生儿疾患
我省常见,服用某些药物如磺胺类药、抗疟药、硝基
呋喃类药物、对乙酰氨基酚及砜类抗麻风药等可出现 溶血反应。
其他酶缺乏
乙酰化酶缺乏者异烟肼灭活缓慢; 对位羟化酶不足者苯妥英钠灭活减慢。
内分泌及营养代谢
药物对小儿内分泌的影响
长期应用糖皮质激素可对抗生长激素,抑制儿童骨成
长及蛋白质合成; 应用影响垂体分泌促性腺激素的制剂可影响性征发育, 如人参、蜂皇浆等中药均可兴奋垂体分泌促性腺激素, 使小儿出现性早熟; 对氨基水杨酸、磺胺类及保泰松等可抑制甲状腺激素 的合成,造成生长发育障碍。
新生儿万古霉素血药浓度监测和临床用药分析

42019 年第 6 卷第 12 期2019 Vol.6 No.12临床医药文献杂志Journal of Clinical Medical新生儿万古霉素血药浓度监测和临床用药分析张陶蓝,李 卓,郝 梦,谢纯学,邹渭洪*(南华大学附属第一医院药剂科,湖南 衡阳 421001)【摘要】目的 分析我院14例新生感染患儿使用万古霉素抗感染期间血药浓度监测及临床用药情况,为新生感染患儿万古霉素安全、合理应用提供参考。
方法 使用HPLC 检测万古霉素血药浓度,通过临床药学工作站和医院电子病历系统调取血药浓度监测结果以及患者相关信息、临床生化指标和用药情况等评价指标。
结果 研究显示我院新生儿感染情况较严重,使用万古霉素前均做了病原学检查,阳性菌检出率57.14%;万古霉素均以静脉泵入方式给药,均达稳态后采取血样,首次峰、谷浓度达标率分别为58.33%和57.14%,平均联用1.29种抗菌药物,不良反应发生率为21.43%,用药前后新生患儿血清肌酐存在显著性差异(P =0.04),其余肝、肾功能相关指标在用药前后没有显著性差异,临床总有效率为71.43%。
结论 本研究新生儿使用万古霉素首次峰、谷达标率偏低,不良反应发生率偏高,联用抗菌药物并不能提高临床获益,而阳性菌的检出以及血药浓度和肝、肾功动态监测有助于万古霉素精准用药以及毒副反应的规避和临床有效率的提高。
【关键词】新生儿、万古霉素、血药浓度监测、临床用药【中图分类号】R281 【文献标识码】A 【文章编号】ISSN.2095-8242.2019.12.4.03The blood drug concentration and clinical medication analysis ofVancomysin in infected newbornsZHANG Tao-lan,LI Zhuo,HAO Meng,XIE Chun-xue,ZOU Wei-hong*(Department of Pharmacy, First Affiliated Hospital of South China University,Hunan Hengyang421001,China)【Abstract 】Objective To evaluate the blood drug concentration monitoring data and the related clinical drug administrated information of Vancomysin in bacterial infected 14 newborns in our hospital, in order to provide clinical preferences for safe and rational utilization of Vancomysin in newborns. Methods The blood concentration of Vancomysin analyzed by HPLC and the information of the newborns such as age, sex, clinical biochemical indexes and drug usage got through station of clinical pharmacy and Electronic case system. Results The study reveals that the infection of 14 newborn was severe. All these newborns’ pathogenic specimens were sent to clinical laboratory in order to find out the exact bacteria. Before used Vancomysin, the inspection rate of pathogenic specimens is 100% and the positive detection rate is 57.14%. All these newborns were given Vancomysin through intravenous pumping and taken blood samples after the plasma concentration of Vancomysin reaching the steady state. The rates of the first peak and valley concentration of V ancomysin reaching the standards are 58.33% and 57.14% respectively. The average usage of other antibiotics combined with V ancomysin to patients is 1.29. The adverse reaction rate of V ancomysin in these infected newborns is 21.43%. There was significant difference in serum creatinine before and after administration of Vancomysin (P =0.04), but no statistic significance in other related biochemical indexes of hepatic and renal function. The total clinical cure rate of Vancomysin is 71.43%. Conclusion In this study, the rates of first peak and valley concentration of Vancomysin reaching the standards are a little low and the adverse reaction rate is a little high in infected newborns and combination with other antibiotics did no good to the clinical efficiency of Vancomysin. Detection of positive bacteria as well as dynamic monitoring of blood drug concentration and liver and kidney function contribute to vancomycin precise medication, avoiding toxic side effects and improving clinical efficiency.【Key words 】Newborn; Vancomysin; Blood drug concentration monitoring; The clinical medication由金黄色葡萄球菌、肠球菌等革兰阳性菌(G +)引起的肺部、颅内、皮肤等部位的重症感染是新生儿死亡的主要病因之一[1]。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
2020/10/21
13
2.牙色素沉着 ➢ 四环素、多西环素、米诺环素等可沉积于
骨组织和牙齿,引起永久性色素沉着。四 环素还可抑制骨的生长发育。 ➢ 妊娠4个月后、哺乳期母亲、8岁以下的儿 童除局部应用于眼科外都应禁用四环素。
2020/10/21
14
第二节 新生儿药物动力学特点
ADME过程
药物的吸收与给药途径
2020/10/21
17
新生儿静脉给药时应注意
①按规定速度给药; ②有些药物渗出可引起组织坏死; ③反复应用同一血管可产生血栓性静
脉炎,应变换注射部位; ④避免用高浓度溶液。
2020/10/21
18
药物的分布
➢ 机体构成变化 新生儿、婴幼儿体液含量大,脂肪 含量低而影响药物分布。
➢ 体液量大,使水溶性药物的分布容积增大,峰浓度 降低,消除减慢,作用时间延长。同时,由于新生 儿细胞内液较少,药物在细胞内浓度较成人高,使 水溶性药物能较快输送至靶细胞。
新生儿药效学特点
2020/10/21
4
中枢神经系统
1.药物敏感性增高 小儿中枢神经系统发育较迟,对作用于中枢 神经系统的药物反应多较成人敏感。
2.智力发育障碍 长期应用中枢抑制药,可抑制小儿学习和记 忆功能,出现智力发育迟缓或障碍。
2020/10/21
5
3.毒性反应 新生儿由于血脑屏障发育未完善,有些药物易 致神经系统反应。
➢ 有恶心副作用的药物、抗胆碱药等可使小儿 食欲下降;
➢ 广谱抗生素等可影响维生素的吸收;
➢ 抗叶酸药会影响小儿身体及智力的正常生长
发育。
2020/10/21
10
免疫反应
➢ 新生儿体内有来自母体的一些免疫球蛋白, 6个月以后逐渐消失。此时易受微生物感染。
➢ 此后缓慢地产生各种抗体,微生物感染对此 有促进作用。常用抗生素削弱了婴幼儿的抗 感染能力。
➢ 因此,小儿轻度感染加强护理即可促进其自
愈,以少用抗菌药物为宜。
2020/10/21
11
➢变态反应是经过后天接触后获得的异常免疫 反应,首次用药不致发生,因此新生儿注射 青霉素前不需作过敏皮试。
➢新生儿免疫系统尚未发育成熟,过敏反应发 生率较低,药物过敏反应的首次发生多在幼 儿及儿童,且反应较严重,应引起重视。
➢ 脂肪含量少,使脂溶性药物分布容积降低,血浆中
药物浓度升高,是新生儿易致药物中毒的原因之
一。——尤其易引起神经系统反应
2020/10/21
19
➢ 血浆蛋白结合率低 ①血浆蛋白浓度低; ②蛋白与药物的亲和力低; ③血pH较低; ④血浆中存在竞争抑制物,如胆红素等。
2020/10/度与成人相 同,也较易引起中毒。
经胃肠道给药 药物的口服吸收主要取决于胃酸度、
胃排空时间和病理状态。
➢ 胃酸缺乏会影响药物的溶解和解离,但因小儿多 用液体剂型,对药物吸收影响较小。
➢ 不耐酸药物如青霉素G、氨苄西林生物利用度增 高。
➢ 酸性药物如苯妥英钠、苯巴比妥、利福平及维生 素B2在pH值相对偏碱时,解离型增加,生物利用 度降低。
➢ 应用影响垂体分泌促性腺激素的制剂可影响性 征发育,如人参、蜂皇浆等中药均可兴奋垂体 分泌促性腺激素,使小儿出现性早熟;
➢ 对氨基水杨酸、磺胺类及保泰松等可抑制甲状
腺激素的合成,造成生长发育障碍。
2020/10/21
9
2.影响营养物质吸收
➢ 药物可通过影响小儿的食欲、营养物质的吸 收、利用和代谢等影响小儿的营养;
➢ 新生儿胆汁分泌较少,脂溶性维生素吸收较差。
2020/10/21
16
胃肠道外给药 : 皮下或肌内注射、静脉给药 新生儿皮下脂肪少,肌肉未充分发育,疾病时末梢
循环欠佳,皮下注射给药吸收不良,故病情较重时 应以静脉给药途径为首选。 新生儿皮肤角质层薄,皮肤粘膜给药易经皮肤吸收, 如长期涂用肾上腺皮质激素,甚至可以抑制肾上腺 皮质;甚至婴儿穿戴用樟脑丸保存的衣物时,部分 葡萄糖-6-磷酸脱氢酶缺乏者可因萘经皮吸收,导致 溶血性贫血的发生。
2020/10/21
12
其他方面
1.灰婴综合征
➢ 新生儿应用氯霉素剂量大于100mg/kg/d时易发生, 表现为厌食、呕吐、腹胀,甚至出现循环衰竭, 全身呈灰色,病死率很高。
➢ 近年来由于耐氨苄西林的流感嗜血杆菌等感染的 出现,氯霉素在新生儿中再度应用,有条件时应 进行血药浓度监测,其治疗范围为10~25mg/L。
➢ 抗组胺药、氨茶碱、阿托品可致昏迷及惊厥; ➢ 氨基苷类抗生素引起第8对脑神经损伤; ➢ 呋喃妥因可引起前额头痛及多发性神经根炎; ➢ 四环素、维生素A等可致颅内压增高、囱门隆起
等。
2020/10/21
6
水盐代谢
1.水、电解质平衡
新生儿及婴幼儿对泻药和利尿药特别敏感,易致失 水,因而对某些药物耐受性差。
2.钙盐代谢 小儿钙盐代谢旺盛,易受药物影响。
➢ 苯妥英钠可影响钙盐吸收
➢ 皮质激素除可影响钙盐吸收外还影响骨质钙盐代谢, 如加快骨骼融合,抑制小儿骨骼生长。
➢ 四环素能与钙盐形成络合物,可随钙盐沉积于牙齿
及骨骼中,使牙齿黄染,影响骨质,使生长发育受
抑制。
2020/10/21
7
遗传性疾病
1.葡萄糖-6-磷酸脱氢酶缺乏 多在小儿期间首 次用药时才发现。对如磺胺药、抗疟药、硝基 呋喃类抗菌药、对乙酰氨基酚及砜类抗麻风药 等可出现溶血反应。
新生儿的临床用药
2020/10/21
1
第一节 新生儿对药物反应的特点
新生儿:系指胎儿从出生至生后28d的小儿。
2020/10/21
2
新生儿的特点
➢ 脏器功能发育不全,酶系统发育尚未成熟, 药物代谢及排泄速度慢。
➢ 随出生体重、胎龄及生后日龄的改变,药物 代谢及排泄速度变化很大。
➢ 病儿之间个体差异很大。 ➢ 在病理状况下,各功能均减弱。 因此,新生儿所用药物剂量及给药间隔、途径 2020/等10/21,应随小儿成熟程度和病情不同而异。 3
2.其他酶缺乏 还有一些遗传性缺陷,影响药物 在体内灭活代谢,易致药物作用及毒性增强。
如乙酰化酶缺乏者异烟肼灭活缓慢;对位羟化
酶不足者苯妥英钠灭活减慢。
2020/10/21
8
内分泌及营养
1.影响内分泌 许多激素和抗激素制剂能扰乱小 儿内分泌而影响生长发育;
➢ 长期应用糖皮质激素可对抗生长激素,抑制儿 童骨成长及蛋白质合成;
