动眼神经解剖
动眼神经麻痹常见病因幻灯片课件

14
动眼神经核性麻痹
如果一侧动眼神经所支配的眼内、外肌完全麻痹,而对侧眼肌完全 正常,多为非核性损伤。
如果动眼神经支配的一部分眼肌受损,眼内肌保持正常,同时有对 侧眼外肌不全受损,则可能是核性损害。
15
动眼神经核性麻痹源自总之,动眼神经核性病损临床表现特点:动眼神经麻痹 多为双侧性、不完全性和其他中脑病损的体症等。
23
痛性眼肌麻痹综合征
本中老年人多见,男性稍多,急性或亚急性起病,病程平均4个月。 起病前多有上呼吸道感染, 患者可有额、颞部头痛或眼眶痛,单侧为 主 ;绝大多数患者在头痛一段时间后才出现眼肌麻痹 ,间隔时间由数 小时至3个月,这就提示我们对于头痛的患者,要仔细检查眼肌麻痹的 体征,特别是头痛数月的患者。
动眼神经核发出的纤维在中脑内合成动眼神经前行,经过红核、黑 质,由大脑脚脚间窝穿出
3
4
动眼神经后颅窝段
动眼神经走行于大脑后动脉及小脑上动脉
之间,其后有与后交通动脉伴行,而这三
支血管是动脉瘤的好发部位,所以颅内动
脉瘤常常可以导致动眼神经麻痹
5
动眼神经中颅窝段
也称海绵窦段。 动眼神经进入海绵窦以后,与动眼神经、滑车 神经、外展神经和三叉神经第 1 、 2 支受损的关 系密切,所以海绵窦病变常常导致以上神经的 联合损伤(海绵窦综合征)
6
7
动眼神经眶上裂段
在眶上裂与 IV 、 V1 及 VI 伴行,所以眶上列的病 变可以导致上述神经的联合损伤
8
9
动眼神经眶尖段
与II、IV、V1及VI伴行,所以眶尖的的病变可以 导致上述神经的联合损伤
10
12对脑神经

③ 混合性神经(第Ⅴ、Ⅶ、Ⅸ、Ⅹ对)
12对脑神经除面神经核下部及舌下神经核只受 对侧皮质脑干束支配外,其余脑神经运动核均受 双侧支配
脑神经连脑的部位
一端脑,二间脑,三腹四背在中脑 五六七八在脑桥,最后四对延髓找
12对颅神经进出脑的部位
一、嗅神经(Ⅰ) (Olfactory Nerve)
常见于颅内动脉瘤、结核性脑膜炎、颅底 肿瘤等
(2)滑车神经麻痹 单纯滑车神经麻痹少见,多合并动眼神经麻痹
其单纯损害表现为眼球位置稍偏上,向外下 方活动受限,下视时出现复视
(3)展神经麻痹 患侧眼球内斜视,外展运动受限或不能,伴 有复视 常见于脑动脉瘤、鼻咽癌颅内转移、桥小脑 角肿瘤、脑出血、脑疝或糖尿病等
(二)三叉神经核性损害 1. 感觉核 ① 分离性感觉障碍 痛温觉缺失而触觉和深感
觉存在 ② 洋葱皮样分布
2. 运动核
角膜反射通路
刺激角膜通过以下通路引起闭眼反应:
角膜
三叉神经眼支
三叉神经半月神经节
面神经
两侧面神经核
三叉神经感觉主核
眼轮匝肌(出现闭眼反应)
角膜反射是由三叉神经的眼神经与面神经共同完 成的。当三叉神经第1支(眼神经)或面神经损害时, 均可出现角膜反射消失
视野缺损类型
视神经损害:单眼全 盲
视交叉正中损害:双 颞侧偏盲
视交叉外侧部损害: 同向性鼻侧视野偏盲
视束损害 :对侧同 向性偏盲
视辐射、视中枢损害: 象限盲、偏盲
眼底检查
检查宜在暗室中进行,病人多取坐位。检查右眼 时,检查者位于患者的右侧,用右手持镜,右眼 观察;检查左眼时,则位于患者左侧,左手持镜, 用左眼观察。
正常人的视力为1.0或者5.0,视力减退<1.0,检查 时应注意排除影响视力的眼部病变。
脑神经的解剖与功能

脑神经的解剖与功能人类的大脑是一个复杂而神奇的器官,它控制着我们的思维、感知、运动和行为。
为了更好地理解大脑的内部结构和功能,本文将探讨脑神经的解剖和功能,并呈现一个整洁美观的排版。
一、脑神经的解剖结构脑神经是由大脑和脊髓的一系列神经纤维组成。
它们起源于大脑和脊髓,并分布到头部和颅外部。
脑神经总共有12对,每一对都有不同的名字和特定的功能。
1. 嗅神经(Ⅰ对)嗅神经负责嗅觉,将大脑中嗅觉区的信息传递到鼻子。
2. 视神经(Ⅱ对)视神经将视觉信息从眼睛传输到大脑的视觉区域,负责视觉感知。
3. 动眼神经(Ⅲ对)动眼神经控制眼球的运动,包括调节瞳孔大小和控制眼睛的水平和垂直运动。
4. 滑车神经(Ⅳ对)滑车神经协调眼睛的运动,使得视线能够保持稳定。
5. 三叉神经(Ⅴ对)三叉神经分为眼动神经、上颌神经和下颌神经。
它们负责面部感觉和咀嚼肌肉的运动。
6. 眼动神经(Ⅵ对)眼动神经控制外直肌的运动,使眼睛向外转动。
7. 面神经(Ⅶ对)面神经控制脸部肌肉的运动,包括表情和咀嚼。
8. 听神经(Ⅷ对)听神经将听觉信息从耳朵传递到大脑,负责听觉感知。
9. 舌咽神经(Ⅸ对)舌咽神经控制咽喉和舌头的肌肉,与吞咽和说话有关。
10. 迷走神经(Ⅹ对)迷走神经是自主神经系统中最重要的一部分,控制心跳、呼吸和消化系统。
11. 副神经(Ⅺ对)副神经控制颈部和肩膀肌肉的运动,与头部和颈部的转动有关。
12. 舌咽神经(Ⅻ对)舌咽神经负责舌头的运动,与说话和吞咽有关。
二、脑神经的功能脑神经在整个神经系统中扮演着关键的角色。
每一对脑神经都有自己独特的功能和特点。
1. 运动功能一些神经(如动眼神经和滑车神经)负责控制眼睛的运动,使我们能够注视和追踪物体。
2. 感知功能脑神经(如视神经和听神经)负责将感官信息传递到大脑,使我们能够感知世界。
3. 呼吸和消化功能迷走神经是自主神经系统的一部分,控制着心脏的跳动、呼吸和消化过程。
4. 面部表情面神经控制脸部肌肉的运动,使我们能够展现各种表情。
动眼神经麻痹

4、眶上裂和眶尖综合征
第III、IV、VI、V1脑神经穿出海绵窦后,经眶上裂进入 眼眶内,因此眶上裂综合征与海绵窦综合征在临床表现基 本相同而不易区别。但外展神经早期受损为眶上裂综合征 的特点。因为外展神经位于III、IV、V1脑神经的内侧, 故海绵窦综合征外展神经受损相对较晚。该病的病因多为 骨折、肿瘤、出血等。 由于视神经位于眶上裂的内侧,两者相距较近,特别是眶 尖处,两者几乎合并在一起,因此眶尖部的肿瘤和炎症病 变除表现为眶上裂综合征的症状外,还有视神经病损的症 状。 眶尖综合征除此3对脑神经损害外,常伴有视力障碍。
动眼神经核下性(周围性)麻痹
动眼神经从脚间窝出颅,行于小脑上动脉和大脑后动脉之间, 后交通动脉外侧。沿蝶鞍后床突外侧穿出硬脑膜入海绵窦,沿
该窦外侧壁上缘前行,经眶上裂出颅,入眼眶支配眼外肌。上
述通路任何部位病变均引起动眼神经麻痹,多为完全性麻痹。
动眼神经核性和核下性的病损鉴别
动眼神经核群在中脑内分布的区域较大,因此核性病损时眼 肌呈不完全性麻痹,瞳孔扩约肌往往不受影响,由于两侧动 眼神经核在中脑内相距很近,故核性损伤常为双侧动眼神经 麻痹,或呈不完全性麻痹。核下性动眼神经麻痹常为单侧且 都为完全性。
6、痛性眼肌麻痹综合征
非特异性炎症性免疫反应性疾病 常累及颈内动脉和海绵窦 一侧颞、额部和/或眼眶后疼痛,数日后或同时出现动眼神 经麻痹 本病中老年多见,男性稍多,急性或亚急性起病,病程平 均4个月。起病前多有上呼吸道感染,患者可有额颞部头 痛或眼眶痛,单侧为主;绝大多数患者在头痛一段时间后 才出现眼肌麻痹,间隔时间由数小时至3个月,提示我们 对于头痛的患者要仔细检查眼肌麻痹的体征,特别是头痛 数月的患者。
第1-6脑神经解剖

睫状神经节
• ③感觉根,来自鼻睫神经,穿过神经节随睫状短神经入眼球,传导眼 球的一般感觉。
• 睫状短神经般6~10条,自睫状神经节发出,经眼球后极,视神经 周围进入眼球。
睫状神经节
• 由于随动脉而来的交感神经纤维和鼻睫神经的感觉神经纤维都穿 过此节而达眼球,因此,阻滞麻醉此节及其附近的神经根,就可阻 断结膜、角膜、眼球中膜各部的感觉传入,作此神经节麻醉可达上 述目的,称球后麻醉。
四、滑车神经
• 滑车神经trochlearnerve为运动性脑神经,细小。起于中脑下丘平 面对侧的滑车神经核,自中脑下丘下方出脑,绕过大脑脚外侧前 行,穿经海绵窦外侧壁向前,经眶上裂入眶,越过上直肌和上睑提 肌向前内侧行,支配上斜肌。
五、三叉神经
• 三叉神经rigeminal neve为混合性脑神经、含一般躯体感觉 和特殊 内脏运动两种纤维。
脑神经
• 2.一般内脏感觉纤维分布于头、颈胸、腹部的内脏器官。 • 3.一般躯体运动纤维为脑干内一般躯体运动核发出的轴突,分布于
眼外肌和舌肌等骨骼肌。
脑神经
• 4.一般内脏运动纤维 为脑干内一般内脏运动核(副交感核)发出的 轴突(节前纤维),经位于器官旁或器官内的器官旁节或器官内节(节 后纤维)换神经元后,支配心肌、平滑肌的运动以及控制腺体的分 泌。
(二)上颌神经
• 在眶内入眶下沟、眶下管,最后穿出眶下孔达面部。上颌神经在 穿出眶下孔前,沿途发出分支分布于上颌牙、牙龈、鼻腔黏膜软腭 黏膜。
• 穿出眶下孔后分支分布于眼睑及睑裂与口裂之间的皮肤。 • 上颌神经的主要分支如下:
1.眶下神经
• 眶下神经infraorbital nerve是上颌神经主干的终末支,经眶下裂入 眶,经眶下沟、眶下管出眶下孔分数支,分布于下睑、鼻翼、上唇 的皮肤和黏膜。
动眼神经解剖_图文

动眼神经
上支 → 上直肌、上睑提肌 下支 → 下直肌、内直肌、下斜肌
滑车神经 动眼神经
睫状神经节
上支
展神经
下支
动眼神经核
中脑上丘的水平; 大脑导水管周围灰质腹侧部; 为一长形的细胞团块,长约5~6毫米。 下端与滑车神经核相连。 由三个主要细胞群组成。
质传至额叶皮质,再由额叶皮质发出 纤维至正中核,使两侧内直肌收缩。
3.集合运动瘫痪
中脑缩瞳核发出的神经纤维, 这种纤维包括在动眼神经中,
直到眶内进入睫状神经节。 并在其中交换神经元发出节后
纤维,形成睫状短神经,支配 瞳孔括约肌。 功能:使瞳孔缩小。
动眼神经解剖_图文.pptx
动眼支配眼外肌管理眼球运动
动眼神经(Ⅲ)
上睑提肌 上直肌(内上) 内直肌(内收)
下直肌(内下)
下斜肌(外上) 瞳孔括约肌和睫状肌
动眼神经
动眼神经核 (躯体运动纤维) 动眼神经副核(内脏运动纤维)动眼神经 脚间池 海绵窦外侧壁 眶上裂 上、下、内直肌,下斜肌,上睑提肌
多为双侧性 不完全性的眼肌麻痹 多合并有集合机能瘫痪及瞳孔障碍。
(一)、周围性眼肌麻痹
(1)动眼神经麻痹
1. 眼外肌麻痹 (外直肌、上斜肌除外)
上睑下垂;瞳孔斜向外下方 不能向上、内、下转动 2. 眼内肌麻痹 瞳孔散大 瞳孔直接与间接对光反射消失
集合反射通路: ห้องสมุดไป่ตู้由视神经传到枕叶皮质,再由枕叶皮
动眼神经核
外侧核 正中核(Perlia核) E-W核
上睑提肌
上直肌 下直肌 内直肌 下斜肌
辐辏运动
瞳孔括约肌和睫 状肌,参与缩瞳 与调节反射
眶上裂段动眼神经的应用解剖研究

经 及 鼻 睫 神经 等 支 配 眼球 感 觉 、 动 的 行 , 运 数据 采 用 游 标卡 尺 测 量 ( 确 到 00 与 视 神经 、 精 .2 眼动 脉相 邻 ; 下外 侧 与 鼻睫 神 神 经 均 由此 区通 过 入 眶 , 是颅 底 神 经 最 mm) 所 得 数据 以均 数± , 标准 差 表 示 , 图 经 、 神经 相接 触 , 展 外侧 隔 总腱 环 与滑 车 多 、 复 杂 的 区域 。 颅底 外 伤 、 颅 底 片采 用 数 码 相 机拍 摄 。 最 前 前
肿 瘤 或眼 动脉 瘤 侵 犯眶 上 裂后 均 可 引起 “ 眶上 裂 综 合 征 ” 。本 文 通 过研 究 该 段 … 2 结 果
神经 、 额神 经 、 腺神 经及 眼上静 脉相 邻 ; 泪 下 侧隔 总腱 环 与 眼 下静 脉相 邻 。眶 上 裂 段 动眼 神经 的毗邻 神 经 的直 径及 位 置 见
+ 侧 ) 其 中 男 6例 , 4例 ; , 女 年龄 2 5~ 6 ( . 6 02 )mm 。 5 17 _ .2
细 血管 网 。 3 讨 论
岁, 中位 年龄 4 5岁 。
22 眶 上 裂 段 动 眼 神 经 的 毗 邻 结 构 及 .
1 方法 . 2
l (0侧 ) 0例 2 头颅 标 本 均 小 关 系
・ 13 ・ 26
M o e n P a tc l e cn ,No e e 2 0,Vo . 2, d r r c i a dii e M v mb r 01 12 No 1 . 1
眶 上 裂 动 眼神 经 的应 用解 剖 研 究 段
郭徐 华 , 光烈 , 飞 宇 陈 陈 【 要 】目的 探 讨 眶 上 裂 段 动眼 神 经 的应用 解 剖 及 其 临床 意 义 。 方 法 摘
眼动神经

核性眼肌麻痹
动眼神经核性损害:双侧或单侧部分受累。 外展神经核性损害:常伴面神经核下麻痹。 滑车神经核性损害:对侧损害。
E-W核 正中核 下直肌核 内直肌核 下斜肌核 上直肌核 提上睑肌核
动眼神经核性麻痹和核下性麻痹的比较
区别点 影响侧别 麻痹程度 眼轮匝肌是否受累 眼内肌麻痹状况 其他症状
周围性眼肌麻痹
动眼神经麻痹:上睑下垂、眼球向上、向下、向 内活动受限,瞳孔散大,同侧直接间接光反射均 消失。 展神经麻痹:眼球外展受限。
滑车神经麻痹:眼球向下及向外运动减弱。
动眼神经麻痹的症状: 上睑下垂,外斜视, 眼球不能向上、向 内运动,向下运动 亦受到很大限制。 瞳孔散大,对光及 调节反射消失。 复视。
功能:
①协同眼外肌的运动和头颈部的运动 ②与眼肌的前庭反射(眼震)相关
Ⅲ、Ⅳ、Ⅵ—眼动神经
核间性眼肌麻痹:病变主要损害脑干的内侧纵束
前:脑桥侧视中枢与动眼神
经核之间的内侧纵束上行纤 维受损:患侧眼不能内收,
对侧眼球外展时伴有眼震。
后:脑桥侧视中枢与外展神 经核之间的内侧纵束下行纤
维受损:患侧眼球不能外展,
周围性眼肌麻痹
完全损害——固定:动眼、滑车、外展神经
合并麻痹 (海绵窦血栓、眶上裂综合征)
不全损害——复视
眼球运动神经合并损害产生的临床综合征
临 床 综 合 征 损 害 的 颅 神 经
眶尖综合征 眶上裂综合征 前海绵窦综合征 中海绵窦综合征 后海绵窦综合征 岩尖综合征
Ⅱ、Ⅲ、Ⅳ、Ⅵ、Ⅴ1 Ⅲ、Ⅳ、Ⅵ、Ⅴ1 Ⅲ、Ⅳ、Ⅵ、Ⅴ1 Ⅲ、Ⅳ、Ⅵ、Ⅴ1、Ⅴ2 Ⅲ、Ⅳ、Ⅵ、Ⅴ1、Ⅴ2、Ⅴ3 Ⅴ1、Ⅵ
神经系统的解剖生理和常见症状

瞳孔对光反射 (Pupillary light reflex)
光反射减弱或消失
传入纤维 (外侧膝状体前视觉径路病变)
传出纤维 (动眼神经损害)
眼球运动障碍-临床表现 (Eye Movement Disorders- Clinical Features)
中等大固定瞳孔 中脑水平病变
丘脑性瞳孔
瞳孔轻度缩小 光反射存在 丘脑占位性病变早
霍纳征
眼球运动障碍-临床表现 (Eye Movement Disorders- Clinical Features)
霍纳征(Horner sign)
颈上交感神经径路& 脑干网状结构
交感纤维损害 (图2-7)
眼球运动障碍-临床表现 (Eye Movement Disorders- Clinical Features)
静脉瘀血,多为双侧,可见点片状出血
球后视神经炎、多发性硬化、视神经受压
脑肿瘤、血肿和炎症导致颅内压增高
视觉障碍-临床表现
2. 视野缺损
解剖基础:图2-3
双颞侧偏盲
垂体瘤 颅咽管瘤等 使视交叉中部受损
视觉障碍-临床表现
2. 视野缺损
对侧同向性偏盲 两眼病变对侧 视野同向偏盲
黄斑回避 视中枢病变 中心视野常保留 (黄斑区纤维投射至 双侧枕叶视皮质)
眼球运动障碍-临床表现 (Eye Movement Disorders-Clinical Features)
要点提示
➢ 动眼(Ⅲ)神经麻痹导致睑下垂为完全性 ➢ 眼睑失交感神经支配引起睑下垂(如Horner综合征)
为部分性 ➢ 单侧睑下垂见于提上睑肌麻痹, 如动眼神经或上分支
病变, Horner征常伴瞳孔缩小, 用力睁眼可暂时克服 ➢ 双侧睑下垂提示动眼神经核受累\重症肌无力或眼肌
动眼神经麻痹课件

• 本病男女发病率相等,30~40岁多见。急性或亚急性起病,病前多有上呼吸道感染,开始为 眶上及眶内顽固性疼痛,单侧为主,数日后出现眼肌麻痹。主要表现为动眼(Ⅲ)、滑车(Ⅳ)、 外展(Ⅵ)和三叉神经第一支(Ⅴ1)麻痹,动脉周围交感纤维及视神经也可受损。持续数日或数 周后可自行缓解,数月或数年后可再发,有些病例经1~6月,即使未治疗症状也可消失,但
• 动眼神经中的副交感神经纤维从脑干发出后,到达海绵窦段位于动眼神经的上部,故天幕疝 时最先损伤的是动眼神经中的副交感纤维而表现为瞳孔的异常表现。体征为动眼神经麻痹的 早期表现。
• 动眼神经核下性(周围性)麻痹
• 动眼神经自中脑脚间窝下外侧壁出脑,经大脑后动脉与小脑上动脉间穿过,向前与后交通动 脉伴行,越过小脑幕游离缘前端的内侧,在后床突的外侧穿硬脑膜进入海绵窦侧壁上部,再 经眶上裂出颅,入眼眶支配眼外肌。(上述通路任何部位病变均引起动眼神经麻痹,多为完 全性麻痹。)
也可能遗留持久的动眼神经、视神经或视网膜损害。脑血管造影见颈内动脉虹吸部狭窄以及 眼上静脉和海绵窦间闭塞,但脑血管造影和手术探查均不能发现海绵窦外部病变。
• 眼肌麻痹性偏头痛(ophthalmopllegic migraine) 通常发生在年轻成年中,有阵发性中等程度 的一侧头痛,常在头痛开始减轻后出现同侧眼肌麻痹,并在头痛消退后仍持续相当时间。必 须指出眼肌瘫痪性偏头痛,常有颅内器质性病变为基础,必须注意鉴别,必要时可作CT或脑 血管造影检查。
生。多有糖尿病史,查血糖升高可明确诊断。病因可能是动眼神经受大脑后动脉、眼动脉分
支及硬脑膜下垂体动脉血液供应,其侧支循环不丰富,当出现血管闭塞时,神经内膜微血管 继发性缺氧易致动眼神经受损。
简答题-解剖神经系统

简答题1、神经系统的区分?答:神经系统分为中枢神经系统和周围神经系统。
前者包括脑和脊髓,两者都含有躯体神经和内脏神经中枢。
后者包括脑神经、脊神经和内脏神经,三者都包括躯体和内脏神经。
躯体神经分布于体表和运动系;内脏神经分布于内脏、心血管和腺体。
两种神经均含有感觉纤维和运动纤维。
其中内脏运动神经又分为交感和副交感神经。
2、脊髓位于何处?其外形可见哪些结构?答:脊髓位于椎管内,上端在枕骨大孔与延髓相连,下端在成人平第1腰椎体的下缘。
脊髓呈扁圆柱形,全长粗细不等,有颈和腰骶两处膨大,分别连有管理上、下肢的神经。
脊髓末端变细,称为脊髓圆锥,在其下端延为终丝,止于尾骨后面。
在终丝周围有马尾。
在前正中裂两侧有前外侧沟,在后正中沟两侧有后外侧沟。
在前后外侧沟分别连有脊神经前后根。
每一后根在与前根汇合前有膨大的脊神经节。
3、简述颈丛的组成?位置?及其主要分支分布?答:颈丛由第1-4颈神经前支和第5颈神经前支一部分组成。
位于胸锁乳突肌上部深面,中斜角肌和肩胛提肌起始端前方。
主要分支有:(1)皮支:枕小神经、耳大神经、颈横神经、锁骨上神经。
分布于枕部、耳廓、颈前区和肩部皮肤;(2)肌支:分布于颈深肌群、舌骨下肌群等。
(3)膈神经:混合神经,运动纤维支配膈肌。
感觉纤维分布于胸膜、心包、膈下面部分腹膜。
简述臂丛的组成?位置?及其主要分支分布?答:组成:第5-8颈神经前支和第1胸神经前支大部分。
位置:经斜角肌间隙向外侧突出,继而在锁骨中段后方行向外下进入腋窝,围绕腋动脉排列。
主要分支分布:尺神经、肌皮神经、正中神经、桡神经、腋神经。
主要分布到上肢。
简述腰丛的组成?位置?及其主要分支?答:组成:第12胸神经前支一部分和第1-3腰神经前支及第4腰神经前支一部分。
位置:腰大肌深面、腰椎横突前方。
主要分支:髂腹下神经、髂腹股沟神经、股外侧皮神经、股神经、闭孔神经、生殖股神昨夜星辰昨夜风,画楼西畔桂堂东。
身无彩凤双飞翼,心有灵犀一点通。
动眼神经麻痹

均引起动眼神经麻痹,
多为完全性麻痹。
核性眼肌麻痹
脑干病变(如梗死灶、 炎症、肿瘤)使动眼、 滑车和外展神经核受 损致核性眼肌麻痹。
2.由于支配瞳孔括约肌的副交感神经位于 动眼神经上方周边部位,而支配眼外肌 的纤维位于中心部,因此当动脉瘤压迫 动眼神经时,瞳孔纤维易受侵犯,眼肌 麻痹呈完全性。
动 脉 瘤(DSA)
动脉瘤
• DSA检查对诊断 动脉瘤肯定、可 靠, 而CTA及 MRA检查系无 创性, 可避免血 管损伤、痉挛、 脑梗死等优点, 易被患者接受, 可作为筛选检查 首选。
• 脑干血管病变性动眼神经 麻痹居第三位;
其 它:
肿瘤性、炎症性、多 发硬化性、外伤性、 先天性、原因不明性
动脉瘤性动眼神经麻痹
局部解剖:
临床特点:
多引起动眼、 外展神经麻 痹,常伴随 瞳孔散大, 可伴有患侧 眼痛或头痛。
1.与动眼神经在脚间池内紧邻后交通动 脉的内侧,动脉瘤的急性扩张、压迫、 牵拉或出血损伤动眼神经而致眼肌麻痹 及剧烈的头痛或蛛网膜下腔出血。
受损,但这些疾病具有原发病的症状和体 征,通过相关检查可以诊断。 • 还有一些病因不明的患者,随着病程发展 或使用激素治疗会好转,病因难以查找, 我们经常考虑为病毒感染或非特异性炎症, 而行腰穿脑脊液检查很少发现有特异性改 变,偶尔细胞数或蛋白略高一点。
定位诊断及鉴别诊断
• 诊断主要依赖详细的 • 因此,必须进行某些
眼部神经学检查:包
影象学检查(CT、MRI、
括眼睑下垂,眼位外
CTA、MRA、DSA) ,
斜,瞳孔扩张,两眼
排除掉一些进行性的
协调性不佳等等症状, 疾病;若是患者无特
另外一个检查的方向
殊的全身性疾病,则
十二对脑神经解剖(精析)
Ⅶ面神经
F成分 躯体运动
内脏运动 内脏感觉
起始C 面N核
出颅部位
内耳门 茎乳孔
上泌涎核 内耳门
膝N节 内耳门
分布 损伤表现
表情肌
面瘫、角 膜反射消 失
泪腺
舌下腺 分泌障碍
下颌下腺
舌前2/3 味蕾
味觉障碍
Ⅷ 前庭蜗N 躯体感觉
前庭N—— 传导平衡觉 包括 蜗 N —— 传导听觉
中枢突
前庭N
前庭N节 周围突 位觉感受器
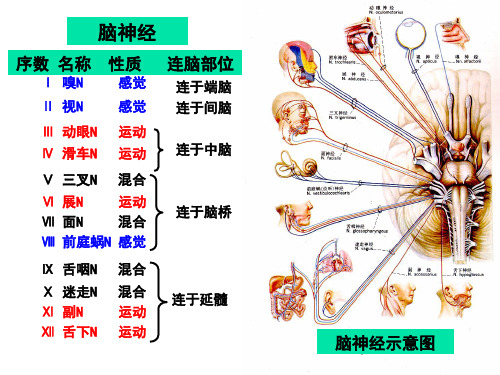
脑神经
序数 名称 性质
Ⅰ 嗅N
感觉
Ⅱ 视N
感觉
Ⅲ 动眼N 运动 Ⅳ 滑车N 运动
连脑部位
连于端脑 连于间脑
连于中脑
Ⅴ 三叉N 混合
Ⅵ 展N
运动
Ⅶ 面N
混合
Ⅷ 前庭蜗N 感觉
连于脑桥
Ⅸ 舌咽N Ⅹ 迷走N Ⅺ 副N Ⅻ 舌下N
混合 混合 运动 运动
连于延髓
脑神经示意图
脑神经名称顺序
1嗅2视3动眼 4滑5三叉6展 7面8庭9舌咽 10迷11副神经 12舌下要记清
Ⅹ迷走神经 行程
延髓橄榄后沟出脑
颈V孔出颅
行程
颈内V与颈内、总A间后下行 胸廓上口入胸腔
肺根后方下行
食管裂孔入腹腔。
左迷走N—在胸腔内走在主A前—左肺 丛——食管前方(食管前丛)—迷走N前干
右迷走N—越过右锁骨下A前方—右肺 丛—食管后方(食管后丛)—迷走N后干
Ⅹ迷走神经主要分支
1.颈部的分支 (1)喉上N
前庭蜗N
(双极N元)
蜗 N 中枢突 蜗 N 节 周围突 听觉感受器
内耳道
内耳门
延髓脑桥沟 前庭N核
十二对脑神经

面神经
解剖及功能:于延髓脑桥沟的外侧部附于脑,经内耳门入内耳道,穿过颞骨岩部骨质内
弯曲的面神经管,先水平走行,后垂直下行由茎乳孔出颅,向前穿过腮 腺到达面部。 面神经含: 运动纤维:最大的组成部分,完成面神经基本自主神经纤维,支配面部表情肌 自主神经纤维:控制泪腺、唾液腺和黏液分泌 特殊感觉纤维:支配舌前2/3味觉 一般感觉纤维:支配外耳道和耳部小部分皮肤
视神经的检查:
1、视力:代表视网膜黄斑中心处的视敏度。分为远视力和近视力,正常远视 力标准为1.0,如在视力表前1m处仍不能识别最大视标,可以从1m处逐渐移 近,辨认指数或眼前手动,记录距离表示视力。如不能辨认眼前手动,可在 暗室中用电筒照射眼,记录看到光亮为光感,光感消失为失明。
2、视野:是双眼向前方注视不动时所能看到的空间范围,分为周边视野和中 心视野。
异常表现和定位:
1、真性球麻痹和假性球麻痹的鉴别2、迷走神经受刺激时可出现咽肌、舌肌
和胃痉挛
延髓麻痹(球麻痹)
假性延髓麻痹(假性球麻痹)
下运动神经元损害
双侧上运动神经元损害
不影响一般精神状态
影响精神状态,包括精神错乱,痴呆,定向定位力差
软弱性失语 咽反射消失 发音困难有鼻音 情绪易变罕见
痉挛性失语 咽反射存在 构音障碍无鼻音 情绪易变常见
4.异常表现及定位: 三叉神经眼支、上颌支或下颌支区域内各种感觉缺失见于周围性病变; 洋葱皮样分离性感觉障碍见于核性病变; 咀嚼肌无力或萎缩见于三叉神经运动纤维受损; 前伸下额时,中枢性三叉神经损害下颌偏向病灶对侧,周围性(核性及神经本
身)三叉神经损害下颌偏向病灶同侧; 检查一侧角膜反射发现双侧角膜反射消失.见于受试侧三叉神经麻痹,此时
动眼神经资料

动眼神经
动眼神经是人类中枢神经系统中非常重要的一部分,负责控制眼球的运动。
动
眼神经的功能十分复杂,它与人体的视觉感知、身体平衡等许多方面密切相关。
本文将从动眼神经的结构与功能、异常情况以及相关疾病等方面展开讨论。
结构与功能
动眼神经是中枢神经系统中的一对神经之一,主要负责控制眼睛的运动。
它起
源于脑干,并穿过眶顶裂进入眼眶内。
动眼神经是一对运动神经,其主要功能是使眼球进行水平方向的运动。
此外,动眼神经还通过调节瞳孔大小来影响光线进入眼睛的数量,从而调节视觉对焦的效果。
异常情况
动眼神经的异常情况可能由于多种原因引起,例如中风、神经炎、颅脑外伤等。
如果动眼神经受损,可能导致眼球无法正常移动,视线不稳定或眼球无法对焦等问题,严重影响视觉功能。
通常情况下,患者会表现出眼球无法水平移动、斜视、瞳孔异常等症状。
相关疾病
与动眼神经相关的疾病有很多,其中最常见的是动眼神经麻痹。
动眼神经麻痹
是指动眼神经功能受损造成的眼球运动障碍,可能导致眼球无法做水平运动,患者在注视远处或近处时均有困难。
除此之外,动眼神经瘫痪也是一种重要的疾病,患者可能表现为斜视等症状。
结语
总的来说,动眼神经在人体中扮演着重要的角色,对于维持正常的视觉功能和
眼球运动至关重要。
因此,我们应该重视动眼神经的健康,避免受到外界因素的损害,保持良好的生活习惯是维持动眼神经功能的关键。
希望本文的介绍能够让更多人关注动眼神经的重要性,加强对健康的重视。
《动眼神经解剖》课件

总结
1
重要性
了解动眼神经的解剖知识非常重要,有助于预防和治疗眼部疾病。
2
应用前景
动眼神经研究的应用前景广阔,将为医学和生物学领经科学的不断进步,未来动眼神经的研究将更加深入和广泛。
致谢
感谢观看
感谢您耐心阅读本课件。希望您对动眼神经有更深 入的了解。
联系方式
如果您对本课件有任何疑问,欢迎随时联系我们, 我们将尽快回复您的问题。
疾病
治疗方法
许多眼部疾病都与动眼神经有关, 如偏头痛、斜视等。
手术治疗是一种有效的治疗动眼 神经障碍的方法。
研究进展
研究历史
动眼神经的研究可以追溯到19世纪。最初的研究主要集中在动眼神经的解剖结构和功能上。
热点研究
当前,动眼神经相关的研究正在不断涌现,如眼球定位控制、动眼神经疾病的神经机制等。
未来趋势
动眼神经的正常功能对于 人体的视觉和身体平衡都 非常重要。
解剖结构
起点
动眼神经起源于中脑的脑桥。脑桥位于脑干的中央位置。
走向
动眼神经进入眼眶后会分成多个分支,分别支配不同的眼部肌肉。
支配区域
动眼神经主要控制眼球的横向、纵向和旋转运动。
临床意义
损伤
动眼神经的损伤会导致一系列眼 部问题,如眼球运动障碍、视力 问题等。
动眼神经解剖PPT课件
通过本课件,您将了解动眼神经的定义、功能、解剖结构、临床意义以及研 究进展。深入浅出的介绍将帮助您更好地理解动眼神经。
概述
1 定义
动眼神经是头颅内最大的 脑神经之一,也是最为复 杂的脑神经之一。
2 功能
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
(三)动眼神经(oculomotor N)1、解剖(1) 核团位于中脑上丘、大脑导水管腹侧灰质中。
成对得外侧核从上而下有支配提上睑肌、上直肌、内直肌、下斜肌、下直肌得核团、Perlia正中核司调节会聚功能。
Edinger—Westphol缩瞳核,属副交感,支配瞳孔括约肌与睫状肌,司对光与调节反射。
动眼神经核发出纤维,于大脑脚动眼神经沟出脑,在大脑后动脉与小脑上动脉之间通过,经海绵窦外侧壁、颅中凹之眶上裂出颅,然后分上下两支,上支支配上直肌,提上睑肌;下支支配内直肌,下直肌、下斜肌、瞳孔括约肌及睫状肌。
故动眼神经为运动神经,司眼外肌、眼内肌运动、(2) 眼外肌得功能见表7-20、ﻫ因此,右上直肌、左下斜肌共同收缩,则眼球转向右上,右下直肌、左上斜肌共同收缩,则眼球转向右下、左上直肌、右下斜肌共同收缩,则眼球向外上转动,左下直肌、右上斜肌共同收缩,则眼球向下转动;右外直肌、左内直肌共同收缩,双眼球向右,其余类推。
(3) 两眼球共同运动分同向运动(侧方同向、垂直同向)与异向运动(会聚运动、分开运动)、皮质侧视中枢位于额中回后部8区(6区为头得转动中枢),8区与枕叶19区、颞叶22区视听反射性协同运动中枢有连系。
8区通过锥体束(皮质脊髓束)与锥体外系(额桥束)交叉连系桥脑得外侧副核(皮质下水平侧视中枢),进而连系不交叉得同侧外展神经(外直肌)与通过内侧纵束连系交叉得对侧动眼神经(内直肌)。
8区还连系中脑上丘达氏(Darckschenwitsch)核(皮质下垂直运动中枢),使动眼神经(上、下直肌、下斜肌)与滑车神经(上斜肌)协同垂直运动、ﻫ(4) 两眼球会聚运动物体由远而近时,光刺激由视神经通路传至视皮质后,经上纵束传至额叶→>额桥束→正中核(皮质下会聚中枢)→双侧内直肌收缩使两眼会聚。
ﻫ(5) 瞳孔对光反射与调节反应光刺激→视神经→视皮质→额桥束→缩瞳核→动眼神经→睫状神经节→睫状短神经→瞳孔括约肌同侧直接缩瞳,对侧间接缩瞳。
(如一侧瞳孔直接对光反射存在,而间接对光反应消失,则病损在对侧视神经,如一侧瞳孔直接对光反射消失,而间接对光反射存在,则病损在同侧视神经)。
物体由远而近亦出现缩瞳调节反射。
交感神经刺激引起扩瞳。
ﻫ2。
临床意义(1) 眼球运动障碍因眼肌瘫痪而出现斜视、复视(健侧实像,患侧虚像)、1) 动眼神经麻痹征①提上睑肌瘫痪上睑下垂,眼裂窄小、②上,下、内直肌,下斜肌瘫痪眼球外斜向下(上斜肌作用所致)。
③眼球向瘫痪肌运动方向转动则复视;向相反方向转动,不复视、④瞳孔括约肌瘫痪瞳孔扩大,对光反射、调节反应消失、2) 动眼神经核性病损因双侧核靠近而出现双侧性不完全性眼轮匝肌轻瘫(面神经亦有支配故)。
眼外肌先瘫(如上睑下垂),眼内肌后瘫(瞳孔调节障碍,会聚差)。
如中脑肿瘤。
3) 动眼神经核下性病损因两侧动眼神经较分开,多出现单侧性完全性麻痹。
无眼轮匝肌轻瘫、先眼内肌瘫,后眼外肌瘫、如海马沟回疝、后交通动脉瘤。
ﻫ无核上性瘫痪,因皮质脑干束双侧支配。
眼球运动障碍尚有两眼同向侧视障碍,两眼同向垂直运动障碍,如两眼上翻动眼危象,玩偶眼(doll eyes)现象等。
(2) 瞳孔变化正常瞳孔(pupil)直径2mm~5mm,圆形,对光反射(直接、间接)灵敏。
婴儿瞳孔较小,儿童较大。
1) 瞳孔扩大瞳孔大于5mm为扩大。
①交感神经兴奋少见,如颈交感神经节刺激性病损、纵隔肿瘤等。
②副交感神经抑制如睫状神经节前后之病损,动眼神经麻痹,中枢神经系统感染、肿瘤,阿托品类过量,使用扩瞳药(如后阿托品homatropine)及深昏迷时。
ﻫ2) 瞳孔缩小瞳孔小于2mm为缩小。
①交感神经麻痹Horner综合征。
②副交感神经兴奋颅内高压,昏迷,有机磷、不啡、巴比妥类中毒,脑桥病变,用缩瞳药如毛果芸香硷(pilocarpine)等。
3) 瞳孔大小不等见于脑干(尤中脑)与大脑病变,眼疾等。
一侧正常,一侧扩大或缩小较易判断,但一侧稍小,一侧稍大,不易判断何侧为正常,必要时需点眼药试验。
4) Horner综合征交感神经通路麻痹所致。
①级神经元位于丘脑下部,②级位于颈8~胸1脊髓睫状中枢,③级位于颈上交感神经节。
①②级间病损出现中枢性Horner综合征,②③级之间病损出现完全性Horner综合征,③级以下病损出现周围性Horner综合征。
以上分别见于下丘脑肿瘤、炎症,小脑后下动脉血栓,颈髓内肿瘤、颈部肿瘤、炎症、创伤;以及颈内动脉瘤、眶上裂病变等、ﻫH orner综合征有瞳孔缩小(为主症),上睑下垂(ptosis),或尚有眼球内陷,及面部不出汗,对光反射仍存在。
见表7—21、ﻫ5) Argyll-Robertson瞳孔为瞳孔近距离反应障碍,有瞳孔缩小,直接、间接对光反射消失,会聚反应存在。
中脑上丘顶盖前区或被盖下行交感纤维病损累及对光反射通路所致,见于神经梅毒、脊髓痨、脑炎、多发性硬化等。
反阿罗氏瞳孔有调节反应消失,而对光反射存在,无瞳孔缩小,见于脑炎。
6) Holmes—Adie强直性瞳孔一侧瞳孔扩大,直接对光反射消失,会聚与瞳孔调节反应极弱。
为睫状神经节或其前、后纤维损害所致,见于中脑、上颈髓病变。
一、动眼神经副核:Accessory Oculomotor nuclei1、含「后联合核、Darkschewitsch核、Cajal中介核」。
2、它们没有接受来自「视路得直接传入纤维」。
主要接受来自「前庭、上丘、大脑皮质得冲动」,进行综合。
※ 功能属于脑干,锥外系统。
二、后联合核:位于中脑导水管两侧1、接受来自上丘纤维、2、发出纤维,向动眼神经核投射。
3、双侧后联合核互有联系、三、Darkschewitsch核:位于间脑、中脑得移动区中,后联合核腹面1、传入纤维来自前庭核、小脑、舌下神经前位核、上丘、顶盖前区核、苍白球及额叶皮质。
2、传出纤维,可能加入内侧纵束与后联合核、3、※ 功能与「头与眼」得随意运动协调有关。
四、Cajal中介核:位于内侧纵束上方与腹面1、传入纤维:类似Darkschewitsch核。
2、传出纤维:支配动眼神经核及滑车神经核,进行双侧支配、3、其径路除经同侧与对侧得内侧纵束外,尚在后联合核交叉。
4、亦发生纤维至面肌与转头肌得运动神经核、5、与眼得垂直运动有关,也称「眼得垂直运动中枢」动眼神经动眼神经(Ⅲ)基本上就是运动神经,但也包括一些本体感觉得纤维。
此神经支配7块眼肌,其中有2块为平滑肌,在眼球得内部,由动眼神经得副交感纤维支配,即瞳孔括约肌及睫状肌;其余5块在眼球外,为横纹肌:即上直肌、下直肌、内直肌、下斜肌,这四块与眼球运动有关,另一块为上睑提肌,有提上眼睑得作用。
ﻫ动眼神经得纤维,起于动眼神经核。
此核位于中脑水管腹侧得灰质内,核长约5-—6mm,上端略高于中脑上界,下端达滑车神经核。
动眼神经核由许多小核组成,每一小核发出得纤维,支配特定得眼肌。
动眼神经内到眼内肌得自主神经纤维(副交感纤维),在神经干内有确定得位置:即由动眼神经得脑干发出处至海绵窦中部得一段,自主神经纤维集中在神经干得上部;继续向前,则自主神经纤维转移到下部,穿行到动眼神经下支、动眼神经分支(一)动眼神经上支动眼神经上支在眶内位于上直肌与视神经之间。
发支至上直肌后,绕过该肌内侧缘,止于上睑提肌。
ﻫ (二)动眼神经下支动眼神经下支沿视神经得下侧向前,又分成三支;一支经视神经下侧向内至内直肌;另一支至下直肌,第三支最长,向前沿下直肌与外直肌之间行,至下斜肌、由至下斜肌得支分出一个短支;到睫状神经节,称为睫状神经节短根、此根内得神经纤维,为副交感得节前纤维,与神经节细胞形成突触。
动眼神经得分支,支配直肌得,均于肌块球面进入肌内。
支配下斜肌得,除由该肌球面进入外,尚可由其后缘进入。
ﻫ三、睫状神经节睫状神经节位于眼眶后部、眶上裂前方约6mm处,距眶下缘约25—-30mm。
居视神经与外直肌之间,常在眼动脉得外侧,埋于脂肪组织中、为一方形小体,前后径约2mm。
此神经节属于副交感性神经节,节内神经细胞大多数就是多极神经元。
(一)睫状神经节得神经根睫状神经节得神经根主要有三个: 1.动眼神经根亦称副交感根,由副交感得节前纤维组成。
节前纤维来自中脑得动眼神经副核,入动眼神经,沿动眼神经得下支,经短根达睫状神经节;与节内得细胞发生突触交换神经元;由此发出节后纤维,组成睫状短神经,入眼球,支配瞳孔括约肌及睫状肌、 2.交感根这种交感神经纤维,为交感干颈上神经节得节后纤维。
经颈内动脉丛、海绵丛,继经鼻睫神经及其睫状神经节交通支达神经节。
或白海绵丛来得小支直接至睫状神经节、在睫状神经节内交感纤维不终止,经睫状短神经,进入眼球,分布于眼球得血管;有时,也可能分布至瞳孔扩大肌,这就是一种交感纤维,它没有按常规径路(经眼神经、鼻睫神经及睫状长神经至瞳孔扩大肌),而就是经睫状神经节、睫状短神经到达该肌、3、鼻睫根:又称感觉根,来自三叉神经得鼻睫神经,以睫状神经节交通支(即长根)连于神经节得后上角。
其纤维穿经该节,随睫状短神经入眼球。
ﻫ(二)睫状神经节得分支自神经节前缘,先分出3??6支睫状短神经向前再分为约20支,排列成上、下两组。
上组在视神经得上侧;下组在下侧。
与睫状后动脉伴行。
睫状短神经在前进中,有波状弯曲。
下侧一组有纤维与鼻睫神经得分支睫状长神经相结合。
睫状短神经在视神经周围穿入巩膜,并沿巩膜内面前进,其感觉纤维分布于角膜、虹膜及脉络膜;副交感纤维分布于瞳孔括约肌、睫状肌;交感纤维分布于眼球血管,有时至瞳孔扩大肌、眼球运动靠眼外肌收缩来完成。
眼球运动通常分为震荡型及转动型两种。
前者就是一种双眼不自主得、快得、大得运动如双眼同时注视运动目标所发生得视动性眼球震荡。
转动型运动就是双眼注视眼前静止目标,为使物体固定在黄斑上所发生微细运动,平均速度为8~20°弧/秒。
震荡型运动由粗大有髓神经支配得粗大肌肉纤维收缩来完成、转动型运动则由细小无髓神经支配得细小肌肉收缩来完成、此二型运动基本在于保持眼球不受体位、头位影响以保持视像由视网膜周边移向黄斑部或固定在黄斑部位、眼球保持水平位不受头部运动影响,靠颈肌、前庭来得体位反射,如当下颌紧贴前胸,则神经支配得兴奋刺激上转肌、抑制下转肌以及双眼保持向前瞧,反之抬起下颌引起相反作用、头斜向肩之一侧小于20°时,使角膜12点钟得垂直轴仍保持垂直位、黄斑固视在静止目标时,可以发生下列三型运动:①每秒频率30~70次,振幅为20秒弧度;②频率不规则,约每秒一次,振幅约为3分弧度;③频率不规则,振幅约为6分弧度得运动。
细小高速得运动在使新得视网膜感受器所接受得刺激在潜伏期视像不消失。
故振荡型运动就是矫正以前得震荡、若黄斑固视在运动目标,以小于每秒30°弧度角速度下,则能非常准确地追踪目标(跟踪运动)。
