腹主动脉旁淋巴结切除术技术操作规范
子宫内膜癌必须切除淋巴结吗

子宫内膜癌必须切除淋巴结吗在妇科恶性肿瘤当中,子宫内膜癌是十分常见的一种,在对早期患者治疗的过程中主要的手段就是手术,有着比较好的预后,但是在临床上一直存在着治疗子宫内膜癌的一些争议,比如子宫内膜癌必须要切除淋巴结吗?淋巴结切除术的范围等,下面一起来了解一下这些问题。
1.子宫内膜癌一定要切除淋巴结吗大多数早期子宫内膜癌患者,有着比较良好的预后,淋巴结转移的几率比较低,大概要小于15%,因此有学者建议,不要对早期子宫内膜癌患者切除淋巴结。
欧洲医学肿瘤协会依据子宫内膜癌的风险因素,将其分为三组,主要是低危组、中危组、高危组。
对于低风险组有着很低的淋巴结转移概率,该协会推荐不切除淋巴结,但是没有对中危组、高危组是不是切除淋巴结做指导。
由于子宫内膜癌有着分期、浸润、分级的特点,以往子宫内膜癌切除淋巴结主要是这些情况:Ⅱ型子宫内膜癌或者病理类型高级别的内膜癌;大于50%的肌层浸润;瘤体直径大于2 cm;附件或盆腔累及等。
在病理分级为Gl、G2,且浅肌层浸润的低危患者中,淋巴结发生转移的几率要低于5%,由于早期子宫内膜癌淋巴转移的发生率比较低,对该类患者切除淋巴结是不是必要?在一项子宫内膜癌患者研究之中,将4个国家1408例患者作为研究对象,研究人员通过最小化法随机分组,将患者分为两组,一组是标准手术组(704例),一组是标准手术加淋巴结清扫组。
为了对患者术后治疗存在的差异进行消除,对中高危复发风险的患者随机进入ASTEC放疗试验,对清扫盆腔淋巴结是不是影响终点时间生存率进行观察,对无瘤生存率的观察,结果显示早期子宫内膜癌患者没有获益于盆腔淋巴结清扫术。
同时腹主动脉旁淋巴切除术也没能使I/Ⅱ期子宫内膜腺癌患者获得生存率的提高。
还有一些相关研究提示,对早期子宫内膜癌患者来说,进行淋巴切除,似乎不能明显改善预后。
系统性淋巴结切除有利于对手术分期进行明确。
而对于子宫内膜癌来说,准确的手术分期是十分重要的预后因素,这是因为其能够为术后患者治疗提供准确的依据,能够对治疗不足、治疗过度进行有效的避免,对于非内膜样子宫体癌的总生存率来说,虽然系统性盆腔淋巴切除术没有什么影响,但是能够有效指导患者的预后。
外科手术教学资料:腹主动脉旁淋巴结清扫讲解模板

手Байду номын сангаас资料:腹主动脉旁淋巴结清扫
并发症:
1.伤口感染和坏死 坏死多发生于切口下 段皮瓣的近侧端中央部,在皮瓣坏死界限 清查后,施行锐性剪除清创有利促进愈合, 局部肉芽组织生长后予以湿性和干性敷料 包扎。如无放疗,必要时并用肌性皮瓣移 植覆盖创面。
手术资料:腹主动脉旁淋巴结清扫
并发症:
2.淋巴囊肿 其发生率为28%。如出现淋 巴囊肿可每天予以抽吸囊液,顽固不愈者 可囊内注射硬化剂(如无水乙醇等),也 有报道囊内注射灭菌碘溶液有所裨益。但 注意避免继发感染或引起皮下坏死。
手术资料:腹主动脉旁淋巴结清扫
手术步骤:
凡可见到均应取之。而通过腹膜判断LN是 否增大的准确性受限,故应切开腹膜判断。 另值得注意的是清扫淋巴时应准确判断LN 与大血管是否粘连。无粘连者切取之,否 则应选择LN穿刺细胞学检查。要求摘取LN 应完整,不应行部分切取,以防癌细胞污染 腹盆腔。
手术资料:腹主动脉旁淋巴结清扫
手术资料:腹主动脉旁淋巴结清扫
手术步骤: 手术范围包括髂外、髂内及闭孔LN。手术 操作首先是沿髂外血管轴线打开后腹膜, 即圆韧带和骨盆漏斗韧带间腹膜。
手术资料:腹主动脉旁淋巴结清扫
手术步骤:
显露髂外、髂内之动、静脉及闭孔窝之闭 孔神经,依次自上而下(近端至远端)或反 之,切除脂肪淋巴组织,撕拉剪切勿用力, 遇髂血管静脉分支用双极电凝或血管闭合 夹,以免出血。尤闭孔神经下方有丰富静 脉丛,切勿撕脱过深引起难以控制的大出 血。一旦发生,当机立断开腹处理。
手术资料:腹主动脉旁淋巴结清扫
注意事项: 管怎样,做为临床医生,应该将第1级SLN之 髂淋巴与闭孔淋巴一并清扫。
手术资料:腹主动脉旁淋巴结清扫
子宫颈透明细胞癌诊治指南(完整版)

子宫颈透明细胞癌诊治指南(完整版)子宫颈癌是女性主要癌症死因之一。
随着HPV疫苗使用和筛查技术提升,发病率下降。
近年来,子宫颈腺癌分类更新,分为HPV相关型和非HPV 相关型两大类。
非HPV相关型子宫颈腺癌由胃型腺癌(最常见)、透明细胞癌、中肾样癌和子宫内膜样癌组成。
其中子宫颈透明细胞癌(CCAC)非常罕见,目前对CCAC特有的诊疗知之甚少,缺乏明确的临床指引。
基于此,中国抗癌协会宫颈癌专业委员会组织本领域的相关专家对现有CCAC的临床证据进行总结,在我国临床实践特点背景下制定了国内首个《子宫颈透明细胞癌诊治指南(2024年版)》,以规范我国CCAC的诊断和治疗,更好地指导临床工作,提高我国子宫颈癌规范化诊治的整体水平。
本文梳理了该指南要点,欢迎了解~01、CCAC流行病学和病因学CCAC的形态与子宫内膜癌、卵巢癌和阴道透明细胞癌相似,这些肿瘤均来源于米勒管。
CCAC的发病年龄具有显著双峰特点,分别为年轻女性和绝经后女性。
CCAC发病常与HPV感染无关,可能与其他内源性和外源性因素作用有关。
1971年首次发现,CCAC与产前子宫内己烯雌酚(DES)暴露间有显著相关性。
DES是一种合成的非甾体雌激素衍生物,具有基因修饰功能和明确的致癌风险。
随着DES的停止使用,目前大多数CCAC为散发,这表明除DES外,还有其他因素在CCAC的发病过程中发挥了重要的作用。
研究表明部分CCAC可能与林奇综合征或错配修复蛋白丢失有关,但有待更大规模的研究加以验证。
02、CCAC诊断CCAC早期可无任何症状,随着病变进展症状可加重,出现异常阴道流血或排液,伴有下腹部不适、腰痛等,晚期可出现阴道大量流血,合并水样或米汤样白带。
当肿瘤侵犯其他器官时,将导致相应的症状:血尿、血便、腰痛、咳嗽、咯血等,终末期可发生肾衰竭及恶病质等情况。
需注意与子宫颈鳞癌、HPV相关型子宫颈腺癌、子宫内膜异位症、子宫颈肉瘤、非霍奇金淋巴瘤鉴别诊断。
妇科恶性肿瘤腹膜后淋巴结切除范围与技巧

妇科恶性肿瘤腹膜后淋巴结切除范围与技巧一、盆腔淋巴结切除的范围与技巧盆腔淋巴结切除要求切除包绕在盆腔侧壁大血管及其分支、神经周围的脂肪和淋巴结缔组织。
切除范围包括:上界达髂内外动脉交叉处上3 cm处,切除髂总血管表面的髂总淋巴结;下界为旋髂深静脉横跨髂外动脉处,此处表面为腹股沟深淋巴结;外界达腰肌表面与髂血管交界处;内界为输尿管外侧缘;底部常以闭孔神经为标志,也可以超越闭孔神经而达盆底肌肉表面。
该范围内所有淋巴脂肪组织均需全部切除,共包括双侧髂总淋巴结、髂外淋巴结、髂内淋巴结、闭孔淋巴结和腹股沟深淋巴结。
腹腔镜下进行盆腔淋巴结切除基本步骤与开腹盆腔淋巴结切除基本一致。
首先打开盆侧壁腹膜,分离盆侧壁浅层结构,将腹膜切口向下延伸至圆韧带近腹股沟韧带处,向上延伸至髂总动脉分叉以上3cm左右,同时向内侧分离腹膜显露髂内动脉主干。
随后沿髂外血管和髂腰肌之间的疏松间隙,逐步分离至闭孔肌表面,从而将髂总血管、髂外血管、闭孔神经、闭孔血管与其周围的淋巴脂肪组织同盆侧壁肌肉和骨骼等深层结构分离开来。
之后将髂动脉表面的动脉鞘膜切开,由上而下或者由下而上采用凝切的手法整块切除盆腔各组淋巴结。
强调手术操作步骤的标准化,可以减少操作失误和并发症,提高手术质量,缩短学习曲线。
二、腹主动脉旁淋巴结切除的范围与技巧腹主动脉旁淋巴结的切除包括两个水平:肠系膜下动脉水平和肾血管水平。
对肾血管水平的淋巴结切除,腹腔镜下手术野的暴露和操作相对困难,手术难度增加,手术风险也会增加。
腹腔镜下进行该组淋巴结切除时后腹膜切开要充分,在盆腔淋巴结切除、腹膜切开的基础上继续向上朝向横结肠系膜附着处打开后腹膜直达十二指肠横部下缘,充分暴露腹主动脉区手术野。
助手用血管钳牵拉后腹膜,充分暴露髂总动脉、腹主动脉、肠系膜下动脉周围及其上方的脂肪淋巴组织。
用超声刀或电钩打开动脉鞘膜,逐层分离血管鞘与淋巴脂肪组织间隙,注意游离跨越双侧髂总动脉上段的下腹下神经,在保护好血管神经的基础上,凝切淋巴脂肪组织蒂部,切除淋巴脂肪组织。
手术讲解模板:腹主动脉旁淋巴结清扫

手术资料:腹主动脉旁淋巴结清扫
并发症:
5.淋巴水肿,暂时地出现。但往往因放疗, 肥胖、深部静脉栓塞和静脉曲张而症状更 趋严重。治疗原则是卧床并抬高患肢,穿 弹力袜,间断性应用利尿药等,一般可治 愈。治疗无效者用淋巴水肿泵治疗。
手术资料:腹主动脉旁淋巴结清扫
术后护理: 补充血浆和电解质。
手术资料:腹主动脉旁淋巴结清扫
手术资料:腹主动脉旁淋巴结清扫
并发症:
1.伤口感染和坏死 坏死多发生于切口下 段皮瓣的近侧端中央部,在皮瓣坏死界限 清查后,施行锐性剪除清创有利促进愈合, 局部肉芽组织生长后予以湿性和干性敷料 包扎。如无放疗,必要时并用肌性皮瓣移 植覆盖创面。
手术资料:腹主动脉旁淋巴结清扫
并发症:
2.淋巴囊肿 其发生率为28%。如出现淋 巴囊肿可每天予以抽吸囊液,顽固不愈者 可囊内注射硬化剂(如无水乙醇等),也 有报道囊内注射灭菌碘溶液有所裨益。但 注意避免继发感染或引起皮下坏死。
手术资料:腹主动脉旁淋巴结清扫
并发症:
3.蜂窝织炎和淋巴管炎 多为β-溶血性 链球菌感染所致,起病急,高热寒战,皮 肤红肿热痛,对抗生素治疗多呈戏剧性反 应。蜂窝织炎也可引起淋巴回流障碍,并 加重下肢水肿。
手术资料:腹主动脉旁淋巴结清扫
并发症:
4.神经损伤 多源于股三角区的生殖股神 经和股神经的皮支损伤和慢性股部水肿所 致。股前部常有感觉异常多于数月内自然 缓解或消失。偶有感觉性异常性股痛。
手术资料:腹主动脉旁淋巴结清扫
手术禁忌: 快速病理证实有淋 巴结转移者,应行对侧腹股沟淋巴结切除。
手术资料:腹主动脉旁淋巴结清扫
手术禁忌: 3.微小表浅癌灶,行局部切除,而不行腹 股沟淋巴结切除。
手术资料:腹主动脉旁淋巴结清扫
【腹股沟淋巴结切除术】腹股沟淋巴结切除术手术详细步骤,腹股沟淋巴结切除术手术过程
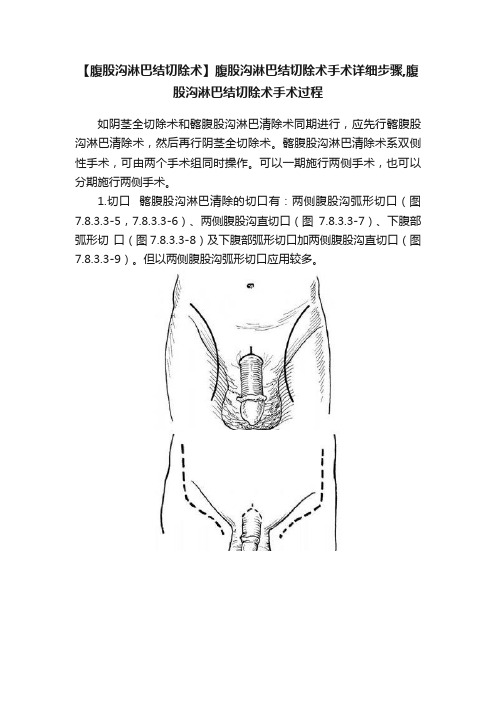
【腹股沟淋巴结切除术】腹股沟淋巴结切除术手术详细步骤,腹股沟淋巴结切除术手术过程如阴茎全切除术和髂腹股沟淋巴清除术同期进行,应先行髂腹股沟淋巴清除术,然后再行阴茎全切除术。
髂腹股沟淋巴清除术系双侧性手术,可由两个手术组同时操作。
可以一期施行两侧手术,也可以分期施行两侧手术。
1.切口髂腹股沟淋巴清除的切口有:两侧腹股沟弧形切口(图7.8.3.3-5,7.8.3.3-6)、两侧腹股沟直切口(图7.8.3.3-7)、下腹部弧形切口(图7.8.3.3-8)及下腹部弧形切口加两侧腹股沟直切口(图7.8.3.3-9)。
但以两侧腹股沟弧形切口应用较多。
腹股沟弧形切口上起髂前上棘上方3cm及内侧2cm,向下与腹股沟韧带平行,经腹股沟韧带中点再垂直下达腹股沟韧带下6~7cm至股三角部位。
2. 分离皮下沿切口线切开皮肤及浅筋膜,用组织钳夹起切口两侧之皮肤缘,紧贴皮下用手术刀将皮肤与皮下脂肪分离(图7.8.3.3-10),在内侧分离时注意不要损伤精索。
如淋巴结有明显转移或周围组织有癌肿侵犯,可切除部分皮肤。
皮下分离的范围:上起髂前上棘连线水平,下至股三角下缘平面,外侧达缝匠肌内侧,内侧抵内收肌。
3.清除腹股沟淋巴结牵开切口的上半部皮缘,从髂前上棘连线水平切除皮下脂肪和筋膜组织,经腹壁肌肉表面,向下直达腹股沟韧带下缘,以清除腹壁肌肉表面的皮下脂肪、筋膜、淋巴及血管等组织(图7.8.3.3-11)。
牵开切口的下半部皮缘,用同法在腹股沟韧带以下分离,沿阔筋膜表面,直达股三角内缘。
于股三角下端分离出大隐静脉,将其周围的脂肪和淋巴组织剥离。
如此可清除阔筋膜表面的皮下脂肪、筋膜、淋巴及血管等组织(图7.8.3.3-12)。
在股三角内下方切开股血管鞘,清除血管周围的脂肪淋巴组织,显露股动脉、静脉及神经,然后于大隐静脉进入股静脉部位高位结扎大隐静脉及其分支。
再将股血管轻轻向外牵开,继续向股静脉内侧分离。
至此已将一侧腹股沟部全部皮下脂肪、筋膜、浅深组淋巴组织及小血管整块切除,仅保留精索、股血管、神经及其分支和裸露的肌肉,完成腹股沟淋巴清除(图7.8.3.3-13)。
手术讲解模板:腹膜后淋巴结根治性切除术

手术资料:腹膜后淋巴结根治性切除术
手术步骤:
① 在阔韧带前叶、近骨盆漏斗韧带的外 侧下方无血管区切开该处腹膜。向圆韧带 方向继续剪开阔韧带前叶,钳夹、切断圆 韧带,向膀胱腹膜反折方向继续剪开阔韧 带前叶,至宫旁止。
手术资料:腹膜后淋巴结根治性切除术
手术步骤:
② 分别缝扎圆韧带远端、缝吊剪开的阔 韧带前叶外侧切缘圆韧带与骨盆漏斗韧带 中点处,提起这2处缝线,使阔韧带内之 疏松组织有张力。
手术资料:腹膜后淋巴结根治性切除术
术后处理: 1.平卧或半坐位。
手术资料:腹膜后淋巴结根治性切除术
术后处理: 2.ICU或专门护理。
手术资料:腹膜后淋巴结根治性切除术
术后处理: 3.已行气管切开术者,按气管切开术中常 规护理。
手术资料:腹膜后淋巴结根治性切除术
术后处理: 4.应用抗生素,控制创口感染。
手术资料:腹膜后淋巴结根治性切除术
并发症:
2.出血 多为手术中止血措施不当,如电 凝止血、血管结扎线滑脱、术后挣扎,血 管内压力增高等,如出血量不大,可压迫 止血;出血量大,压迫无效时应重新打开 创口,寻找出血血管,结扎止血。
手术资料:腹膜后淋巴结根治性切除术
术后护理: 注意补充营养。
谢谢!
手术资料:腹膜后淋巴结根治性切除术
概述:
术相同。② 认为盆腔淋巴结切除术也是 不完全的手术,要切除所有的盆腔淋巴结 在技术上是不可能的,特别是下臀淋巴结 位于坐骨棘部位。③ 在盆腔淋巴结转移 病例中,也有很多病例腹主动脉旁淋巴结 已有癌转移,而高位腹主动脉旁淋巴结是 不可能完全切除的。④ 80%~90%的患 者无淋巴结转移,不需要切
手术资料:腹膜后淋巴结根治性切除术
概述:
根治性子宫切除术时不做盆腔淋巴结切除 术,据文献报道,约有15%~20%的病例 盆腔淋巴结为阳性,这些患者做盆腔淋巴 结切除术后选择性加放疗,其效果比不做 盆腔淋巴结切除术而仅于术后加用放疗好。 ④ 文献报道,接受根治性子宫切除术和 盆腔淋巴结切除术的宫颈癌患者,其死亡 率和复发率明显降低。经
腹主动脉淋巴结取样手术记录

腹主动脉淋巴结取样手术记录引言:腹主动脉淋巴结取样是一种常见的外科手术,用于诊断和治疗某些恶性肿瘤。
本文将详细描述腹主动脉淋巴结取样手术的步骤、适应症、手术注意事项和术后护理,以帮助读者了解该手术的相关知识。
一、手术步骤:1. 麻醉:患者在手术前接受全身麻醉,确保患者在手术过程中没有疼痛感。
2. 术前准备:消毒手术区域,铺设无菌巾,保持手术区域清洁。
3. 切口:在腹部适当位置切开皮肤和肌肉,暴露出腹主动脉。
4. 淋巴结定位:通过触诊或超声引导,确定需要取样的淋巴结位置。
5. 淋巴结取样:使用手术器械小心地切开腹主动脉旁的淋巴结组织,并将其取出。
6. 出血控制:对于出血部位进行适当止血,确保手术区域干燥清洁。
7. 切口缝合:将切口层层缝合,确保切口愈合良好。
8. 术后处理:对手术区域进行消毒,覆盖敷料,确保术后伤口干燥。
二、适应症:1. 淋巴结转移:当恶性肿瘤扩散至腹主动脉淋巴结时,需要进行淋巴结取样,以确定肿瘤的分期和治疗方案。
2. 淋巴结炎症:对于患有淋巴结炎症的患者,淋巴结取样有助于确定病因,并指导后续治疗。
三、手术注意事项:1. 术前评估:在手术前,医生应对患者进行全面的评估,包括身体状况、过敏史和手术风险等方面,以确保手术的安全性。
2. 术中监测:手术过程中,医生应密切监测患者的生命体征,包括心率、血压和氧饱和度等,以及手术区域的出血情况。
3. 避免损伤:在操作过程中,医生应小心操作,避免对周围重要器官和血管造成损伤。
4. 术后观察:手术完成后,患者应在专业护理人员的监护下观察,以及时发现并处理术后并发症。
四、术后护理:1. 疼痛管理:根据术后疼痛情况,医生会给予适当的镇痛药物,并根据患者的疼痛程度进行调整。
2. 伤口护理:术后伤口应保持干燥清洁,避免感染,定期更换敷料,并注意伤口愈合情况。
3. 饮食指导:术后患者应遵循医生的指导,逐渐恢复正常饮食,避免食用过度刺激性的食物。
4. 术后复诊:术后定期复诊是必要的,以便医生对患者的康复情况进行评估,并调整治疗方案。
普外科根治性全胃切除术技术操作规范

普外科根治性全胃切除术技术操作规范【适应证】1.进展期贲门癌与胃上部癌,癌肿侵出肌层,或幽门上、下淋巴结,右侧大、小弯淋巴结有转移者。
2 .进展期胃中部癌,其癌肿边缘距贲门局限型癌不足3cm,浸润型癌不足5cm者,或贲门旁淋巴结有转移者。
3 .弥漫浸润型胃癌。
4 .多发性胃癌。
5 .残胃癌。
6 .复发性胃癌。
【禁忌证】1.有严重全身重要脏器病变,如,心、脑血管功能不全,肝、肾功能障碍,严重肺部病变等。
7 .有严重营养不良,恶病质者。
8 .有广泛腹膜转移,癌性腹水者。
【操作方法及程序】1.切口上腹正中切口,上至剑突上2~3cm,向下绕过脐至脐下2~3cm,切除剑突以利显露食管。
9 .探查以胃癌原发灶的浸润状况为中心进行腹腔内探查。
先探查有无肝转移及腹膜、大网膜转移。
然后轻轻展开横结肠,探查胃癌的浸润范围,若癌己侵出浆膜要用纱布覆盖,以防术中癌细胞脱落逸出。
再将横结肠向上翻起观察腹腔深部有无癌浸润,探查十二指肠空肠曲,探查腹主动脉旁淋巴结,探查DoUg1.aS窝有无转移结节。
放回横结肠,拉钩拉开切口左缘,左手伸入脾后以手掌将牌托向前内,在牌后方垫两块大纱垫,使脾、媵尾和胃向腹正中靠近。
10 大网膜右侧和胰头的剥离大网膜向右侧延长覆盖结肠肝曲,有时与腹壁粘连。
依次将大网膜从结肠、十二指肠、胰头上剥离。
将结肠推向下方,显露十二指肠降部全长。
行Kocher游离,切开右肾筋膜前叶,剥离十二指肠降部,进一步游离胰头后部,将胰头十二指肠向前内牵开,继续向左游离,显露下腔静脉,从下腔静脉的表面向左背静脉表面探查,如有可能,再向左游离至腹主动脉前面达左侧。
11 切除大网膜将横结肠向下牵引,大网膜向上牵引并展平,用电刀或小刀自横结肠剥离大网膜,将大网膜与横结肠系膜前叶一起剥离。
剥离过程中可显示结肠中动脉行向其位于胰腺背面的根部,而结肠中静脉行向胃结肠静脉干(Hen1.e干)。
剥离大网膜及横结肠系膜前叶达胰腺下缘,沿胃网膜右静脉向胰头前方剥离至胃结肠静脉干,进一步便可显示肠系膜上静脉和肠系膜上动脉,在此处仔细清除肠系膜淋巴结(#14淋巴结)。
腹膜外腹腔镜下腹主动脉旁淋巴结清扫术探讨34页PPT

55、 为 中 华 之 崛起而 读书。 ——周 恩来
腹膜外腹腔镜下腹主动脉旁淋巴结清
•
26、我们像鹰一样,生来就是自由的 ,但是 为了生 存,我 们不得 不为自 己编织 一个笼 子,然 后把自 己关在 里面。 ——博 莱索
•
27、法律如果不讲道理,即使延续时 间再长 ,也还 是没有 制约力 的。— —爱·科 克
•
28、好法律是由坏风俗创造出来的。 ——马 克罗维 乌斯
•
29、在一切能够接受法律支配的人类 的状态 中,哪 里没有 法律, 那里就 没有自 由。— —洛克
•
30、风俗可以造就法律,也可以废除 法律。 ——塞·约翰逊
扫术பைடு நூலகம்讨
谢谢!
51、 天 下 之 事 常成 于困约 ,而败 于奢靡 。——陆 游 52、 生 命 不 等 于是呼 吸,生 命是活 动。——卢 梭
腹主动脉旁淋巴结切除在子宫内膜癌治疗中的临床意义

腹主动脉旁淋巴结切除在子宫内膜癌治疗中的临床意义吴小容;黄东【摘要】目的探讨腹主动脉旁淋巴结切除在子宫内膜癌治疗中的意义及对患者预后的影响.方法选取2009年1月至2016年1月在湛江中心人民医院妇科行腹主动脉旁淋巴结切除的子宫内膜癌患者65例(观察组),同时选取未行腹主动脉旁淋巴结切除的子宫内膜癌患者78例(对照组),观察随访两组手术及预后情况.结果观察组手术时间、术中出血量、淋巴结阳性数均显著高于对照组(t值分别为4.84、4.77、13.53,均P<0.05),观察组有8例(12.31%)出现术中并发症和14例(21.54%)出现术后并发症,对照组有5例(6.41%)出现术中并发症和11(14.10%)例出现术后并发症,两组术中及术后并发症比较差异无统计学意义(χ2值分别为1.492、1.359,均P>0.05).两组随访率差异比较无统计学意义(χ2=0.13,P>0.05).观察组1年、3年和5年生存率分别为96.60%、73.70%和60.60%,对照组1年、3年和5年生存率分别为95.60%、69.80%和63.40%,两组生存曲线比较差异无统计学意义(χ2=0.055,P>0.05).结论子宫内膜癌治疗中行腹主动脉旁淋巴结切除是安全可行的,对手术病理分期和指导术后辅助治疗有重要意义,但对患者预后无明显影响.%Objective To investigate the significance of abdominal aortic lymph node resection in the treatment of endometrial carcinoma and its effect on the prognosis of patients.Methods From January 2009 to January 2016, 65 patients with endometrial carcinoma in Zhanjiang People's Central Hospital who undergoing abdominal aortic lymph node resection (observation group) were selected.At the same time, 78 cases (control group) of endometrial cancer not treated by abdominal aortic lymph node dissection were selected.Operation and prognosis were observed andfollowed up in two groups.Results The operation time, intraoperative blood loss and the number of positive lymph nodes in the observation group were significantly higher than those in the control group (t value was 4.84, 4.77 and 13.53, respectively, all P<0.05).In the observation group intraoperative complication occurred in 8 cases (12.31%) and postoperative complications in 14 cases (21.54%), while in the control group intraoperative complication occurred in 5 cases (6.41%) and postoperative complications in 11 cases (14.10%).The difference in two groups was not statistically sign ificant (χ2 value was 1.492 and 1.359, respectively, both P>0.05).The difference in follow-up rate was not statistically significant between two groups (χ2=0.13, P>0.05).In the observation group 1 year survival rate, 3 years survival rate and 5 years survival rates were 96.60%, 73.70% and 60.60%, respectively, and in the control group 1 year survival rate, 3 years survival rate and 5 years survival rates were 95.60%, 69.80% and 63.40%, respectively.The difference in survival curve was not statistically significant between two groups(χ2=0.055,P>0.05).Conclusion Abdominal aortic lymph node resection is safe and effective in the treatment of endometrial cancer.It is of great significance for accurate surgical staging and postoperative adjuvant therapy, but has no significant effect on the prognosis of patients.【期刊名称】《中国妇幼健康研究》【年(卷),期】2017(028)008【总页数】3页(P1014-1016)【关键词】腹主动脉;淋巴结切除;子宫内膜癌;预后【作者】吴小容;黄东【作者单位】湛江中心人民医院妇科,广东湛江 524000;湛江中心人民医院妇科,广东湛江 524000【正文语种】中文【中图分类】R713.4子宫内膜癌是一种常见的女性生殖系统恶性肿瘤,其发病率较高,可占所有妇科恶性肿瘤的7%,且近些年的发病率持续增高,严重威胁着人们的生命健康[1-2]。
手术讲解模板:腹腔淋巴根治性切除术

手术资料:腹腔淋巴根治性切除术
腹腔淋巴根治性切除 术
科室:普外科 部位:腹部
手术资料:腹腔淋巴根治性切除术
麻醉: 气管内插管、全身麻醉。
手术资料:腹腔淋巴根治性切除术
概述: 颈淋巴根治性切除术用于口腔颌面部恶性 肿瘤的手术治疗。
手术资料:腹腔淋巴根治性切除术
概述:
原发于头颈部和口腔颌面部的恶性肿瘤, 其转移途径多经淋巴系统,首先表现为颈 部淋巴结的转移,此种颈淋巴结转移灶对 放射线和化学药物均不敏感,治疗效果往 往不够理想。颈淋巴清扫术是根治头颈部 和口腔颌面部恶性肿瘤的一种不可缺少的、 有效的方法。在临床上常根据病人全身和 局部情况以及有无转移灶等具
手术步骤:
之上方(图1.1.5.1-7)。 7.于斜方肌之深处切断肩胛舌骨肌之下腹,可见被覆于臂丛上的脂肪组织, 膈神经位于臂丛和颈内静脉之间,位于前斜角肌上(图1.1.5.1-8)。 8.探查膈神经位于前斜角肌上,除非已被癌肿侵犯
手术资料:腹腔淋巴根治性切除术
手术步骤:
,应予保留,以免膈肌瘫痪。在膈神经的内侧即为颈血管鞘(图1.1.5.19A、B)。 9.切开颈血管鞘后,钝性解剖显露颈内静脉下段,并将其稍做游离,引入 两根不吸收线在锁骨上1横指水平上结扎颈内静脉(图1.1.5.1-10)。
手术资料:腹腔淋巴根治性切除术
术前准备:
手术前应维持电解质和体液平衡。恶性肿 瘤病人由于不断消耗,常发生低蛋白血症, 如进行肿瘤根治术,必然导致蛋白质分解 代谢亢进。因此在手术前必须纠正低蛋白 血症和贫血,应少量输血,和给予冻干血 浆及其他蛋白制剂。
手术资料:腹腔淋巴根治性切除术
手术步骤:
1.切口的方位应能使颈区充分显露。“ ”形切口是传统的基本切口,切口线的夹角尽量避免成锐角,可防止尖端 皮肤血运发生障碍。根据清除的范围和颈部的情况以保护术后皮瓣不发生 坏死和颈部大血管浅面有健康的软组织覆盖,也可选择其他类型的切口 (图1.1.5.1-1
「10步」完成腹腔镜下腹膜外腹主动脉旁淋巴结清扫术
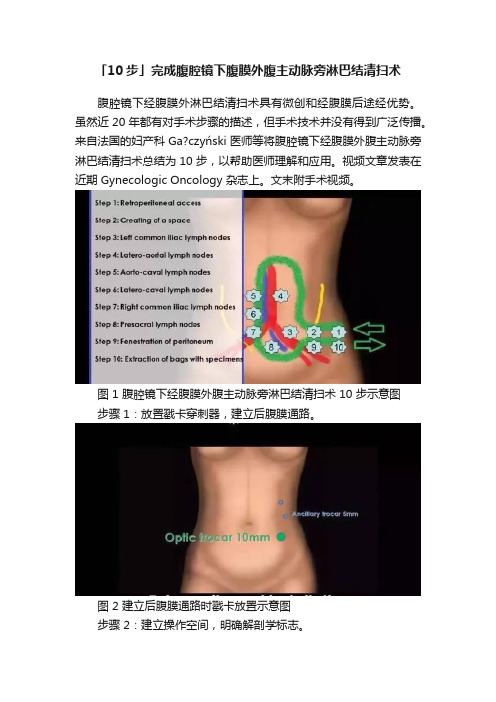
「10步」完成腹腔镜下腹膜外腹主动脉旁淋巴结清扫术腹腔镜下经腹膜外淋巴结清扫术具有微创和经腹膜后途经优势。
虽然近 20 年都有对手术步骤的描述,但手术技术并没有得到广泛传播。
来自法国的妇产科Ga?czyński 医师等将腹腔镜下经腹膜外腹主动脉旁淋巴结清扫术总结为 10 步,以帮助医师理解和应用。
视频文章发表在近期 Gynecologic Oncology 杂志上。
文末附手术视频。
图 1 腹腔镜下经腹膜外腹主动脉旁淋巴结清扫术 10 步示意图步骤 1:放置戳卡穿刺器,建立后腹膜通路。
图 2 建立后腹膜通路时戳卡放置示意图步骤 2:建立操作空间,明确解剖学标志。
图 3 操作空间建立示意图图 4 确认重要解剖学标志(肠系膜下动脉及主动脉分支)图5 确认重要解剖学标志(左侧卵巢静脉、左肾静脉及腰奇静脉)图 6 确认重要解剖学标志(右侧输尿管)图 7 确认重要解剖学标志(左侧输尿管及左侧卵巢静脉)图 8 确认重要解剖学标志(左髂总静脉及左髂总动脉)图9 确认重要解剖学标志(左侧卵巢静脉、左侧输尿管及左髂总动脉)步骤 3 切除左侧髂总淋巴结。
图 10 左侧髂总淋巴结切除步骤 4:切除腹主动脉外侧淋巴结。
图 11 腹主动脉外侧淋巴结切除步骤 5:切除主动脉下腔静脉间淋巴结。
图 12 主动脉下腔静脉间淋巴结切除步骤 6:切除下腔静脉外侧淋巴结。
图 13 下腔静脉外侧淋巴结切除步骤 7:切除右侧髂总淋巴结。
图 14 右侧髂总淋巴结切除步骤 8:切除骶前淋巴结。
图 15 骶前淋巴结切除步骤 9:打开腹膜。
图 16 打开腹膜步骤 10:取出标本袋。
图 17 取出标本袋结论腹腔镜下腹膜外腹主动脉旁淋巴结清扫术是一种有效的淋巴清扫术,患者和医师均可从中获益。
按逻辑顺序将手术步骤分为 10 步,使之更加符合人体工程学,也更加易于学习和实践。
创建手术空间以及明确解剖标志非常重要,应当在淋巴结切除之前完成。
标准化腹腔镜手术可缩短学习曲线。
腹膜外腹腔镜下腹主动脉旁淋巴结清扫术探讨

【五年级作文】小石子历险记从前在一座山上,有一颗小石子被掩没在荒草中,年复一年,历经风吹日晒,在慢慢的风化中,在绝望中等待岁月将它消失。
小卵石不愿意过这样单调乏味的生活。
它渴望获得自由,像鸟一样飞到它想去的地方,像云一样飘浮到天涯海角,感受不同的山脉和不同的天地。
小石子时常对身边的小草倾诉,要是有人能把它带到别的地方去该有多好,要是它自已能走动该有多好。
小石子每每说着,想着,都会羡慕地看着飞来飞去的鸟儿,游来游去的云朵,然后,黯然神伤。
一天,鹅卵石差点把一个踩在上面的小男孩扔到地上。
愤怒的小男孩把鹅卵石从山上踢到草地上。
鹅卵石欢快地滚动着,唱着民歌。
山脚下有一条小河。
小河通向大河,大河与大海相连。
碰巧卵石掉进河里,水溅了起来。
卵石静静地躺在河底,注视着水中的世界。
这条河是冰雪融化形成的,以高山为源头。
河床由高到低,水流湍急。
随着河流的流动,卵石一点一点地移动。
小狮子精神振奋,充满活力,期待着自由之旅。
有一天,小石子被鱼吞到肚中,然后这条鱼又游入大河,再顺水游到大海。
鱼因误食了小石子造成消化不良,死在了海中。
鱼的尸体被其它鱼食之,小石子便沉于大海底。
小石子在感受了一段黑暗之旅后,终于重见天日。
海中石子众多,小石子又多了许多新的朋友,听它们讲述着各自的传奇和海里的世界,在快乐与新鲜中度过了无数个春夏秋冬。
突然有一天,小石子感觉到了这个动作,并问他周围的其他石子。
其他的石头说:“它爆发了。
”小石子问:发生了什么事。
其他石头说,“海底火山即将喷发。
”于是,火山喷发产生的气流将卵石冲出大海。
这时,我碰巧遇到了火山喷发引起的龙卷风。
龙卷风带着海水、其他生物和小石头咆哮着冲向天空。
后来,由于这些小石头太小,它们被龙卷风卷走,落在了火山口的边缘。
惊恐未定的小石子终于可以喘一口气,静下心神的小石子往火山里望去,它怕掉落到火山里去,但它又很好奇,所以忍不住好奇心,重心一偏跳了下去。
因为火山里太热,温度太高,所以小石子变成了熔液。
孤勇的战士:结直肠癌孤立腹主动脉旁淋巴结转移的手术切除

孤勇的战士:结直肠癌孤立腹主动脉旁淋巴结转移的手术切除标题:孤勇的战士:结直肠癌孤立腹主动脉旁淋巴结转移的手术切除在医学的疆域中,每一次手术都像是一次精妙的战役,医生和护士是战士,而手术刀和仪器则是他们的武器。
在这场与结直肠癌(CRC)的斗争中,孤立腹主动脉旁淋巴结转移(PALNM)的手术治疗尤其显得孤独而艰难。
近年来,随着医学技术的不断进步,对于这种特殊类型的转移,手术治疗的可能性和有效性逐渐被认识到。
本文将深入探讨手术治疗在此类患者中的长期预后,以及当前面临的挑战和未来的发展方向。
背景结直肠癌是全球范围内致死率较高的癌症之一。
其中,腹主动脉旁淋巴结转移作为初始复发的模式,仅出现在2-6%的CRC患者中。
尽管如此,对于这部分患者的治疗策略,医学界尚未达成共识。
手术切除作为一种潜在的治疗手段,其效果和预后一直是研究的热点。
研究回顾通过对现有文献的系统回顾,我们发现手术治疗孤立PALNM的患者,其3年总生存率(OS)和5年OS分别为59.4–68%和53.4–87.5%,中位生存时间从25到84个月不等。
此外,3年无病生存率(DFS)和5年DFS分别为26.3–61%和0–60.5%,中位DFS在14到24个月之间。
值得注意的是,再次复发率在43.8%到100%之间,平均为62.1%。
治疗策略尽管手术切除可能为患者带来生存上的益处,但目前尚无法给出明确的治疗建议。
这主要是由于现有证据的局限性,包括研究的异质性、样本量小以及随访时间的不一致性。
此外,对于手术切除的适应症、手术范围以及术后辅助治疗的选择,目前仍缺乏统一的标准。
未来展望面对如此复杂的治疗决策,未来的研究需要更加深入地探讨手术切除的长期效果,以及如何精确地筛选出最有可能从手术中获益的患者群体。
此外,多中心、随机对照的临床试验对于验证现有发现和指导临床实践具有重要意义。
总结结直肠癌孤立腹主动脉旁淋巴结转移的治疗是一场充满挑战的战斗。
尽管手术治疗为部分患者带来了希望,但目前的治疗策略仍存在许多不确定性。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
腹主动脉旁淋巴结切除术技术操作规范
在部分妇科恶性肿瘤患者中,腹主动脉旁淋巴结切除术的主要目的包括以下三个方面:1.确定腹主动脉旁淋巴结转移情况;2.为制定治疗计划提供依据;3.评价疗效及评估患者的预后。
由于腹主动脉旁淋巴结切除术是在大血管和输尿管周围操作,在技术上比较复杂,手术彻底性受到影响。
即使在最理想的情况下进行腹主动脉旁淋巴结切除术也会遗漏1/4左右的淋巴结,也就是说彻底切除腹主动脉旁淋巴结是很困难的。
【适应症】
1.卵巢癌。
2.输卵管癌。
3.子宫内膜癌浆液性乳头状腺癌。
4.Ⅱ期以上子宫内膜癌。
5.宫颈癌盆腔淋巴结有转移者。
【禁忌症】
同盆腔淋巴结切除术。
【操作方法及程序】
手术范围:腹主动脉旁淋巴结切除范围包括双侧髂总动脉上端周围淋巴结及肠系膜下动脉水平(有条件者可达肾血管水平)以下的腹主动脉旁淋巴脂肪组织。
【并发症】
1.血管损伤致大出血。
2.肾动脉破裂、栓塞。
3.腹腔内脏器撕裂和损伤。
4.小肠缺血性坏死。
5.腹膜后淋巴囊肿。
6.乳糜腹。
7.胰腺炎。
8.输尿管损伤。
9.由于粘连而致肠梗阻。
10.其他:可出现盆腔淋巴结切除术的并发症。
【注意事项】
1.操作者须熟悉解剖,注意避免副损伤。
2.此术式可剖腹进行,也可经腹腔镜进行。
