2018年版CSCO肺癌指南
2018版 肺癌治疗方案总结 诊疗规范 CSCO指南 NCCN指南
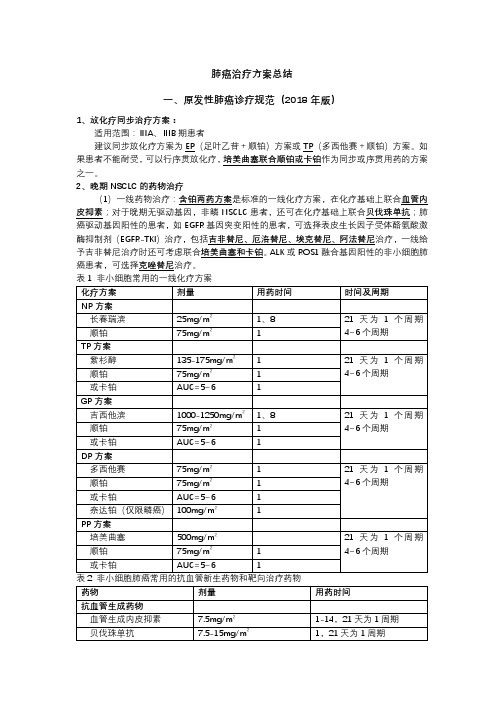
肺癌治疗方案总结一、原发性肺癌诊疗规范(2018年版)1、放化疗同步治疗方案:适用范围:ⅢA、ⅢB期患者建议同步放化疗方案为EP(足叶乙苷+顺铂)方案或TP(多西他赛+顺铂)方案。
如果患者不能耐受,可以行序贯放化疗,培美曲塞联合顺铂或卡铂作为同步或序贯用药的方案之一。
2、晚期NSCLC的药物治疗(1)一线药物治疗:含铂两药方案是标准的一线化疗方案,在化疗基础上联合血管内皮抑素;对于晚期无驱动基因,非鳞NSCLC患者,还可在化疗基础上联合贝伐珠单抗;肺癌驱动基因阳性的患者,如EGFR基因突变阳性的患者,可选择表皮生长因子受体酪氨酸激酶抑制剂(EGFR-TKI)治疗,包括吉非替尼、厄洛替尼、埃克替尼、阿法替尼治疗,一线给予吉非替尼治疗时还可考虑联合培美曲塞和卡铂。
ALK或ROS1融合基因阳性的非小细胞肺癌患者,可选择克唑替尼治疗。
对一线治疗达到疾病控制(完全缓解、部分缓解、稳定)的患者,可选择维持治疗。
目前同药维持治疗的循证医学证据支持的药物有培美曲塞(非鳞癌)、贝伐珠单抗(非鳞癌)和吉西他滨;有循证医学证据支持的换药维持治疗的药物有培美曲塞(非鳞癌),对于EGFR 基因敏感突变患者可以选择EGFR-TKI进行维持治疗。
(2)二线药物治疗:二线治疗可选择的药物包括多西紫杉醇、培美曲塞、纳武单抗、EGFR-TKI和克唑替尼。
肺癌驱动基因突变阳性的患者,如果一线维持治疗时没有应用相应的分子靶向药物,二线治疗时应优先应用分子靶向药物;一线EGFR-TKI治疗后耐药并且EGFR T790M突变阳性的患者,二线治疗时应优先使用奥希替尼。
对于ALK阳性,一线接受克唑替尼治疗后出现耐药的患者,二线治疗时可序贯使用塞瑞替尼。
对于一线接受EGFR-TKI或者克唑替尼治疗出现耐药,二线接受化疗治疗的患者,可根据患者的ECOG PS评分选择含铂双药或者单药治疗方案。
对于驱动基因阴性的患者,应优先考虑化疗,对于无驱动基因且组织学类型为鳞癌的患者,可选择使用阿法替尼(表3)。
《CSCO小细胞肺癌诊疗指南》解读

五、总结
本次演示对《CSCO小细胞肺癌诊疗指南》进行了全面解读,并举例说明了指 南在临床实践中的应用。指南旨在为临床医生提供小细胞肺癌诊疗的规范化指导, 以提高患者的生存率和生活质量。通过遵循指南,可以确保患者得到最合适的治 疗方案,避免不必要的治疗和减少不良反应的发生。因此,《CSCO小细胞肺癌诊 疗指南》对临床医生具有重要的参考价值,也是小细胞肺癌诊疗的重要依据。
指南解读
1、基因检测:指南建议对所有初诊的NSCLC患者进行基因检测,以了解是否 存在驱动基因突变,如EGFR、ALK等。基因检测不仅有助于预测患者对特定靶向 药物的敏感性,还有助于指导医生制定个性化的治疗方案。
2、免疫治疗:免疫治疗是近年来NSCLC治疗的重要进展之一。指南推荐对 PD-L1高表达(≥50%)的患者使用免疫治疗,可单独使用或联合化疗使用。
1、化疗:采用EP方案(依托泊 苷+顺铂),共进行4个周期
2、免疫治疗:采用帕博西尼+信 迪利单抗联合治疗,每2周进行 一次输注
经过8个周期的治疗,患者肿瘤缩小至1.0cm,且咳嗽、痰中带血等症状明显 减轻。后续随访至2023年5月,患者病情稳定,生活质量良好。
本例患者根据《CSCO小细胞肺癌诊疗指南》选择综合治疗方案,取得了良好 的疗效。这充分说明了指南在临床实践中的重要性和实用性。
3、化疗:指南建议对局部晚期或转移性NSCLC患者进行化疗,可选择的药物 包括培美曲塞、吉西他滨、顺铂等。化疗能够缩小肿瘤体积,缓解患者症状,延 长生存期。
4、靶向治疗:对于存在驱动基因突变的NSCLC患者,指南推荐使用靶向药物 治疗,如EGFR突变可使用吉非替尼、厄洛替尼等,ALK突变可使用克唑替尼、阿 来替尼等。靶向治疗具有高度的特异性,能够显著延长患者的生存期。
2018 CSCO肺癌指南更新说明

原发肿瘤和转移灶都适于进行EGFR突变/ALK融合/ROS1融合分子 检测[13]
原发肿瘤和转移灶都适于进行EGFR突变/ALK融合分子 检测[11]
为了避免样本浪费和节约检测时间,对于晚期NSCLC活检样本,应 根据所选用的技术特点,一次性切出需要诊断组织学类型和进行
EGFR突变/ALK融合/ROS1融合检测的样本量,避免重复切片浪费 样本;如果样本不足进行分子检测,建议进行再次取材,确保分子
*(2B类证据)[23-29]
#新辅助治疗模式包括:单纯化疗、序贯化放疗、同步放化疗、化疗后同步放化疗等,最佳模式尚未确定[13-17]。 *术后病理N2可以考虑术后放疗(2B类证据)或加入术后放疗随机分组研究[23-29]。
3. 可手术IIIA期原发性NSCLC的治疗
总体推荐:临床IIIA期NSCLC (经PET/CT、EBUS或纵隔镜进行淋巴结分期)
ADJUVANT
吉非替尼 (n=111):中位28.7个月 长春瑞滨+顺铂 (n=111):中位18.0个月
100
HR=0.60
95%Cl 0.42,0.87
80
P=0.005
3年DFS率
60
34% vs 27%
EVAN
厄洛替尼 (n=46):中位42.41个月 长春瑞滨+顺铂(n=33):中位21.19个月
• T790M检测:对于EGFR TKIs耐药病例,建议二次组织活 检进行继发耐药EGFR T790M检测(ARMS或Super ARMS 法)[22]。EGFR-TKIs耐药后不能获取组织的患者,建议行血 液ctDNA EGFR T790M检测(ARMS或Super ARMS法) (1A类证据)[23-26]
2018CSCO肺癌指南更新说明

T790M突变是一代EGFR-TKI主要耐药机制之一,占比超过50%,三代
EGFR-TKI奥希替尼作用于该靶点,AURA3[23]已证实可有效治疗EGFR-TKI 治疗进展伴T790M突变患者,奥希替尼在中国已获CSFDA批准用于T790M 阳性的一代EGFR-TKI耐药患者。研究报道血浆ctDNA可用来检测T790M突 变[24],可作为二次活检组织标本不可获取的替代标本,同时也是对可以组织
原发肿瘤和转移灶都适于进行EGFR突变/ALK融合/ROS1融合分子 检测[13]
原发肿瘤和转移灶都适于进行EGFR突变/ALK融合分子 检测[11]
为了避免样本浪费和节约检测时间,对于晚期NSCLC活检样本,应 为了避免样本浪费和节约检测时间,对于晚期NSCLC活
根据所选用的技术特点,一次性切出需要诊断组织学类型和进行
• 通过NGS技术对血GFR突变, KRAS突变,HER-2突变,ALK融合,ROS-1融合, BRAF V600E突变,RET融合,MET扩增和MET14外 显子跳跃突变等。(2B类证据)[36-43]
EGFR-TKI术后辅助治疗使 EGFR突变型N1N2 非鳞NSCLC患者获益
ADJUVANT
吉非替尼 (n=111):中位28.7个月 长春瑞滨+顺铂 (n=111):中位18.0个月
100
HR=0.60
95%Cl 0.42,0.87
80
P=0.005
3年DFS率
60
34% vs 27%
EVAN
厄洛替尼 (n=46):中位42.41个月 长春瑞滨+顺铂(n=33):中位21.19个月
Zhong WZ, et al. Lancet Oncol. 2018 Jan;19(1):139-148. Yue D, et al. 2017 WCLC OA16.04.
2018 版 CSCO 肺癌指南更新主要内容

2018版CSCO肺癌指南更新主要内容2018年4月21日,中国临床肿瘤学会(CSCO)指南会在南京召开。
原发性肺癌诊疗指南是CSCO发布的第一个指南,2016年首次发布,本次已迎来第2次更新。
整个指南凸显了精准医学的特点,旨在推进中国肿瘤治疗的规范化。
大会上,北京大学肿瘤医院的林冬梅教授、天津大学肿瘤医院的岳东升教授、中国医学科学院肿瘤医院的王志杰教授及广东省人民医院的周清教授分别对指南的更新进行了解读。
那么,2018版《CSCO原发性肺癌诊疗指南》中究竟更新了哪些内容?又是基于哪些证据呢?让我们一起来看一下。
分子分型部分的更新指南新增推荐相对早期(I〜IIIA期)非小细胞肺癌(NSCLC)进行分子检测(1B类证据),主要基于ADJUVANT和EVAN硏究中靶向药物辅助治疗获益的数据。
推荐对于I〜IIIA期NSCLC、N1/N2阳性的非鳞癌患者进行EGFR 突变检测(1B类证据)。
对于晚期NSCLC患者,除了过去推荐的EGFR和ALK检测,本次更新增加了ROS1重排的检测推荐。
EGFR突变的检测可采用ARMS或SuperARMS法(1类证据)。
ALK融合基因的检测可采用Ventana免疫组化、FISH或RT-PCR的方法(1类证据)。
ROS1融合基因的检测可采用RT-PCR或FISH的方法(1B类证据)随着EGFRTKIs继发性耐药和三代TKI的出现,推荐对EGFRTKIs耐药患者进行EGFRT790M检测。
组织学检测为金标准,在组织不可获取时,血液ctDNAEGFRT790M检测可作为有效补充(1A类证据)。
检测方法上,除了CFDA批准的试剂盒外,也可基于中国现有的检测平台使用Cobas、ddPCR、NGS等方法,并以血液检测作为组织检测的补充。
但是融合基因的血液检测技术尚不成熟,故仍应尽可能进行组织学检测。
而由于NGS的成本高,检测规范性、可靠性欠佳,指南将其列为可推荐但推荐级别不高。
基于病理类型、分期和分子分型的综合治疗部分的更新1.NSCLC治疗的更新(1)IA、IB期原发性NSCLC的治疗仍推荐进行解剖性肺叶切除(1类证据)+肺门纵隔淋巴结清扫术(2A类证据)。
中国肺癌低剂量螺旋CT筛查指南(2018年版)

周清华和范亚光为共同第一作者 本研究受国家重大研发计划项目(No.2016YFE0103400)资助 作者单位:610041 成都,四川大学华西医院肺癌中心/肺癌研究所(周清华);300052 天津,天津医科大学总医院肺癌研究所(周清华,范亚 光,王颖,王新允,韦森);610041 成都,中国肺癌早诊早治专家组(周清华,范亚光,乔友林,王贵齐,黄云超,王新允,吴宁);100021 北京,中国医学科学院肿瘤医院/国家癌症中心(乔友林,王贵齐,吴宁,石远凯,孙燕);650105 昆明,云南省肿瘤医院(黄云超);200040 上海,上海华东医院(张国桢,郑向鹏);610041 成都,四川大学华西医院病理科(步宏);450008 郑州,河南省肿瘤医院(李印);100853 北京,中国人民解放军总医院(陈良安);410008 长沙,中南大学湘雅医院(胡成平)(通讯作者:周清华,E-mail: zhouqh135@;孙 燕,E-mail: suny@)
Cancer Institute, Tianjin Medical University General Hospital, Tianjin 300052, China; 3China National Expert Group of Early Diagnosis and Treatment of Lung Cancer, Chengdu 610041, China; 4Cancer Hospital, Chinese Academy of Medical Sciences/China National Cancer Center, Beijing 100021, China; 5Cancer Hospital of Yunnan Province, Kunming 650105, China; 6Shanghai Huadong Hospital, Shanghai 200040, China; 7Department of Pathology, West China Hospital, Sichuan University, Chengdu 610041, China; 8Cancer Hospital of Henan Province, Zhengzhou 450008, China; 9General Hospital of People’s Liberation Army, Beijing 100853,
2018肺癌诊疗指南

1 概述3.1 肺癌的危险因素3.1.1 吸烟20世纪50年代首先发现吸烟与肺癌的关系,并提出了"吸烟可导致肺癌"的重要推论。
大量调查结果表明,吸烟和许多癌症发生有密切关系,尤以肺癌为甚。
通常认为,吸烟与鳞状细胞癌和小细胞癌的关系相对更为密切。
肺癌发生的高峰期往往滞后于吸烟高峰期,开始吸烟年龄越小、每日吸烟量越大、持续时间越长,引起肺癌的相对危险度越高。
被动吸烟也会增加肺癌的发生。
3.1.2 环境污染广义的环境污染包括室外大环境污染和室内小环境污染。
各种农业、工业废气、粉尘、汽车尾气等可导致呼吸系统疾病上升及心肺疾病死亡率的上升。
室内污染也是导致肺癌发生不容忽视的原因,例如室内烹饪燃烧的烟煤释放的大量苯并芘,其可导致肺癌发病率升高。
3.1.3 职业暴露长期接触铀、镭等放射性物质和石棉、氡、砷及其化合物等高致癌物质者更易罹患肺癌。
对于发达国家的非吸烟人群而言,氡是仅次于被动吸烟的室内致肺癌发生因素;另外,经常接触柴油废气者的肺癌发病率也会升高。
3.1.4 肺癌家族史及既往肿瘤史这类人群往往可能携带有异常基因改变。
在目前尚无可靠的肺癌基因筛查系统和公认方法时,更应关注患者的肺癌家族史及既往罹患肿瘤史。
有证据表明,一级亲属被诊断肺鳞状细胞癌的个体患肺癌的风险度明显升高。
3.1.5 年龄在我国,45岁以下人群肺癌发病率相对较低,45岁及以上人群呈现明显增加趋势。
3.1.6 其他肺结核、慢性阻塞性肺疾病、尘肺等慢性肺部疾病患者肺癌发病率高于健康人。
肺支气管慢性炎症及肺纤维瘢痕病变在愈合过程中的鳞状上皮化生或增生可能发展成肺癌。
3.2 肺癌的临床表现周围型肺癌早期可无明显症状,随着病情的发展,可出现相应的呼吸道症状或转移相关症状。
3.2.1 原发肿瘤表现(1)咳嗽、咳痰:咳嗽是肺癌患者就诊时最常见的症状,早期常表现为刺激性咳嗽,如果肿瘤增大影响到痰液引流,可继发阻塞性肺炎。
(2)痰血与咯血:由于肿瘤组织血管常较为丰富,部分患者肿瘤坏死可出现痰血,如果肿瘤侵袭较大血管,可引起咯血。
《原发性肺癌诊疗规范(2018年版)》要点

《原发性肺癌诊疗规范(2018年版)》要点一、概述原发性肺癌(PLC)是世界范围内最常见的恶性肿瘤。
从病理和治疗角度,肺癌大致可以分为非小细胞肺癌(NSCLC)和小细胞肺癌(SCLC)两大类,其中非小细胞肺癌约占80%~85%,其余为小细胞肺癌。
由于小细胞肺癌独特的生物学行为,治疗上除了少数早期病例外,主要采用化疗和放疗结合的综合治疗。
如果没有特别说明,肺癌指代非小细胞肺癌。
肺癌是我国30年来发生率增长最快的恶性肿瘤,20世纪70年代中期开展的我国第一次死因回顾调查资料表明,当时我国肺癌死亡率为5.47/10万,在癌症死因中,排在胃癌、食管癌、肝癌和宫颈癌之后,居第5位,占全部癌死亡的7.43%。
二、筛查和诊断(一)肺癌的危险因素1. 吸烟和被动吸烟2. 室内污染3. 室内氡暴露4. 室外空气污染5. 职业因素6. 肺癌家族史和遗传易感性(二)高危人群的筛查在高危人群中开展肺癌筛查有益于早期发现早期肺癌,提高治愈率。
低剂量螺旋CT(LDCT)对发现早期肺癌的敏感度是常规X线胸片的4~10倍,可以早期检出早期周围型肺癌。
按风险状态分为以下3组。
1. 高危组年龄55~74岁,吸烟史≥30包年,戒烟史<15年;或年龄≥50岁,吸烟史≥20包年,另外具有被动吸烟之外的危险因素。
2. 中危组年龄≥50岁,吸烟史或被动吸烟接触史≥20包年,无其他危险因素。
3. 低危组年龄<50岁和吸烟史<20包年。
NCCN指南建议高危组进行肺癌筛查,不建议低危组和中危组进行筛查。
(三)临床表现肺癌的临床表现具有多样性但缺乏特异性,因此常导致肺癌诊断的延误。
周围型肺癌通常不表现出任何症状,常是在健康查体或因其他疾病行胸部影像学检查时发现的。
肺癌的临床表现可以归纳为:原发肿瘤本身局部生长引起的症状,原发肿瘤侵犯邻近器官、结构引起的症状,肿瘤远处转移引起的症状以及肺癌的肺外表现(瘤旁综合征、副肿瘤综合征)等。
1. 原发肿瘤本身局部生长引起的症状时最常见的症状,50%以上的肺癌患者在诊断时有咳嗽症状。
中华医学会肺癌临床诊疗指南(2018版)

中华医学会肺癌临床诊疗指南(2018版)1 概述原发性支气管肺癌简称肺癌,起源于支气管黏膜上皮及肺泡,是我国及世界范围内发病率和死亡率最高的恶性肿瘤之一,严重危害人类健康。
在我国,随着工业化、城市化的进展所致的空气污染以及吸烟率的居高不下,肺癌的发病率和死亡率仍呈明显上升趋势。
据我国国家癌症中心统计,2014年我国肺癌发病率和死亡率均居首位,其中新发病例约78.1万,死亡病例约62.6万;男性高于女性,城市高于农村;发病率和死亡率亦存在区域差异,由高到低依次为东部、中部和西部。
早期肺癌多无明显症状,多数患者确诊时已属晚期,致肺癌整体5年生存率仅为16 %左右。
因此,在减少危险因素、发现高危人群、进行高危人群早期筛查、早期诊断以及对晚期肺癌进行除了病理检测以外的基因和分子分型的精准诊断和治疗等方面,制定诊疗指南是当务之急。
近年来,肺癌的诊断和治疗进展迅速。
对于早期肺癌,人们日益追求精细且创伤性更小的手术方式;对于晚期肺癌,靶向治疗深入人心,免疫治疗的出现给野生型肺癌患者带来了新的希望,肺癌患者的治疗选择较前显著增多。
为进一步提高我国肺癌的诊疗水平、改善患者的预后、给各级临床医师提供专业的循证医学意见,中华医学会组织全国的专家,整合近年来肺癌病理、基因检测、免疫分子标志物检测、新治疗手段等最新研究成果,并结合中国的国情,制定了此中国肺癌诊疗指南。
循证医学和精准医学是制定此指南的基本原则。
目前国际指南是基于当前国际上最新的研究结果和证据。
中国是一个发展中国家,必须考虑到药物和治疗措施的可及性。
欧美国家已批准上市的药物在我国可能一段时间内尚不可及,我国不同区域因发展的不平衡,在治疗的选择上存在差异,因此,结合国际指南和我国的国情,本专家组制定了中国肺癌临床诊疗指南。
根据循证医学级别进行了分类推荐,共分4个级别:1类推荐证据级别最高,为专家组一致推荐;2A类推荐证据级别稍低,为专家组一致推荐;2B类推荐证据级别低,为部分专家推荐;3类推荐证据为专家分歧较大。
CSCO肺癌指南更新说明ppt课件

EGFR突变/ALK融合的检测应在患者诊断为晚期NSCLC 时立即进行,早期患者演变为IV期时也应进行EGFR突 变/ALK融合的检测[11] 原发肿瘤和转移灶都适于进行EGFR突变/ALK融合分子 检测[11] 为了避免样本浪费和节约检测时间,对于晚期NSCLC活 检样本,应根据所选用的技术特点,一次性切出需要诊 断组织学类型和进行EGFR突变/ALK融合检测的样本量, 避免重复切片浪费样本;如果样本不足进行分子检测, 建议进行再次取材,确保分子检测有足够样本
EVAN
厄洛替尼 (n=46):中位42.41个月 长春瑞滨+顺铂(n=33):中位21.19个月 中位OS HR=0.327 95%Cl 0.160,0.669 P=0.002 2年DFS率 80.39% vs 47.54%
80
60 40
20
0
辅助2年的EGFR-TKI治疗较化疗显著延长DFS,显著降低疾病复发风险
• 对于血液ctDNA的检测方法除ARMS和Super ARMS法 之外,还包括cobas、微滴式数字PCR(ddPCR)和高通 量二代测序(NGS)。
• 通过NGS技术对血液或组织进行检测,可高效确定全 部具有临床意义的目标靶点变异如:EGFR突变, KRAS突变,HER-2突变,ALK融合,ROS-1融合, BRAF V600E突变,RET融合,MET扩增和MET14外 显子跳跃突变等。(2B类证据)[36-43]
中国临床肿瘤学会 (CSCO) 原发性肺癌诊疗指南 2018版:更新说明
更新的主要内容
分子分型
基于病理类型、分期和分子分型的综合治疗
随访
分子分型
• I~IIIA期NSCLC手术后采用组织进行分子检测,根据分子分型指导治疗 (1B类证据)
2018 CSCO肺癌指南更新说明

2018 CSCO肺癌指南更新说明肺癌,作为全球范围内发病率和死亡率都极高的恶性肿瘤,一直是医学界研究和关注的焦点。
而临床肿瘤学会(CSCO)发布的肺癌指南,对于肺癌的诊断、治疗和管理具有重要的指导意义。
2018 年,CSCO肺癌指南进行了更新,这些更新反映了肺癌领域的最新研究进展和临床实践经验,为广大医务工作者提供了更具针对性和实用性的指导。
在诊断方面,2018 年的更新强调了更为精准的检测方法。
例如,对于疑似肺癌的患者,推荐采用低剂量螺旋 CT 进行筛查,以提高早期肺癌的发现率。
同时,对于病理诊断,增加了免疫组化和分子检测的相关内容,以便更准确地确定肺癌的亚型和分子特征,为后续的个体化治疗提供依据。
治疗方面的更新更是此次指南的重点。
在手术治疗方面,对于早期肺癌患者,明确了手术的适应证和禁忌证,强调了手术的规范化操作和围手术期的管理。
对于可手术的患者,新指南推荐进行系统性的淋巴结清扫,以提高手术的根治效果。
在药物治疗方面,免疫治疗成为了一大亮点。
免疫检查点抑制剂,如 PD-1/PDL1 抑制剂,在肺癌治疗中的应用得到了进一步的拓展。
新指南根据不同的临床情况,如患者的 PDL1 表达水平、肿瘤突变负荷等,给出了更为细化的免疫治疗推荐方案。
同时,对于传统的化疗和靶向治疗,也根据最新的临床研究数据进行了调整和优化。
在靶向治疗方面,对于 EGFR 突变阳性的晚期非小细胞肺癌患者,新增了一些新一代的靶向药物,并明确了其使用顺序和时机。
对于ALK 融合阳性的患者,也有新的靶向药物推荐。
此外,对于驱动基因阴性的患者,化疗方案也进行了相应的更新,强调了联合化疗和维持治疗的重要性。
放疗在肺癌治疗中的地位也得到了进一步的明确。
对于不可手术的早期肺癌患者,立体定向放疗成为了一种重要的治疗选择。
对于晚期肺癌患者,放疗在缓解症状、控制局部肿瘤进展方面的作用也得到了更多的重视。
在患者管理方面,2018 年的指南强调了多学科综合治疗(MDT)的重要性。
2018版CSCO恶性肿瘤诊疗指南公布

2018版CSCO恶性肿瘤诊疗指南公布南京——2018年4月21日,中国临床肿瘤学会(CSCO)于南京召开了CSCO指南会,近千名来自全国各肿瘤领域的临床工作者,参加了会议,交流研究结果,见证指南更新。
4月21日早上8点,CSCO召开了新闻发布会,CSCO理事长李进教授,学会领导秦叔逵教授、吴一龙教授、梁军教授、徐瑞华教授、王绿化教授、程颖教授,秘书长江泽飞教授、郭军教授,出席新闻发布会并回答记者提问。
为积极响应建设“健康中国”的伟大部署,配合国家医药、卫生行政部门和社会保障部门进一步做好肿瘤防治工作,推动全国临床肿瘤学科的规范化建设,帮助各级医务人员提高诊治和研究水平,CSCO 本着“兼顾地区发展不平衡、兼顾药物和治疗措施的可及性、兼顾肿瘤治疗价值”基本原则及核心思想,制定一系列常见恶性肿瘤诊疗指南。
2016年,CSCO首次发布肺癌诊疗指南,2017年,CSCO发布了包括结直肠癌、乳腺癌、胃癌和恶性黑色素瘤等4种常见恶性肿瘤诊疗指南,指南发布以来,受到专业人士和社会各界的广泛认可。
2018年,CSCO指南工作委员会将更新肺癌、乳腺癌、胃癌、结直肠癌指南,同时还将新发布肾癌、头颈肿瘤、甲状腺癌、肉瘤、胰腺癌、肝癌、血液肿瘤、食管癌等八个指南。
CSCO指南特点基于循证医学证据、兼顾诊疗产品的可及性、吸收精准医学新进展,制定中国常见癌症的诊断和治疗指南,是CSCO的基本任务之一。
近年来,国际指南的制定出现了一个新趋向,即更多地考虑诊疗资源的可及性,这尤其适合发展中国家和地区差异性显著的国家及地区,CSCO指南需要兼顾地区发展差异、药物和诊疗手段的可及性以及肿瘤治疗的社会价值三个方面。
CSCO指南的具体特点可以概括为:针对恶性肿瘤的诊疗问题,以前分为基本策略和可选策略,基本策略属于可及性好的普适性诊疗措施,可选策略属于在国际或国内已有高级别证据,但可及性差或效价比超出国人承受能力的药物或质量措施,或临床实用但证据等级不高的措施。
2018年版CSCO肺癌指引

2017版CSCO肺癌指南2017年4月22日,中国临床肿瘤学会(CSCO)指南发布会在广州举行。
CSCO副理事长、吉林省肿瘤医院院长程颖教授就《CSCO原发性肺癌诊疗指南》2017年更新版进行了解读。
那么,2017版《CSCO原发性肺癌诊疗指南》中究竟更新了哪些内容?又是基于哪些证据呢?让我们一起来看一下。
在影像和分期诊断部分、病理学诊断部分以及随访部分,内容没有变化。
分子分型部分的更新在基本策略中,非鳞癌除了EGFR 和ALK 融合基因检测外,新增加了耐药后行二次活检对继发耐药T790M 进行检测,不能行组织学检测的患者可行血液ctDNA T790M 检测(I类证据)。
可选策略中,增加了ROS1融合基因RT-PCR检测(从IIA类提到IB证据)。
更新ROS1检测方法,主要是基于吴一龙教授牵头的东亚ROS1 阳性患者的II 期研究,入组127例病人,其中中国患者74例,使用RT-PCR方法,阳性患者使用克唑替尼治疗。
其中CR 14例,PR 74例,ORR 69.3%, PFS 13.4个月,ROS1成为克唑替尼治疗有效的第二个分子类型。
基于病理类型,分期和分子分型的综合治疗部分的更新1.非小细胞肺癌(NSCLC)治疗的更新(1)不可手术的IIIA或IIIB期NSCLCPS 0-1 者新增加了同步放化疗证据。
证据来自于王绿化教授的III 期研究,比较依托泊甙/ 顺铂和紫杉醇/ 卡铂同步放化疗随机对照研究,3 年OS 率分别是41.4% 和26.0%,因此推荐依托泊甙/顺铂为IIIA或IIIB期不能手术患者的优选同步放化疗方案。
(2)IV期EGFR突变患者的一线治疗PS 0-3 分者,按照上市时间,在基本策略里推荐吉非替尼,埃克替尼,厄洛替尼和阿法替尼,其中阿法替尼是今年增加的证据。
可选策略里,PS 0-1分者增加了联合化疗循证医学依据。
此推荐基于JMIT研究,EGFR突变患者使用吉非替尼培美曲塞,PFS达到近16个月。
中国原发性肺癌诊疗规范2018年版
Motic
影像学检查
? 肺癌的影像检查方法主要包括: X线胸片 CT 磁共振成像 (MRI) 超声 核素显像 正电子发射计算机断层扫描 (PET-CT)
? 主要用于肺癌诊断、分期、再分期、疗效监测及预后评 估等。在肺癌的诊治过程中,应根据不同的检查目的, 合理、有效地选择一种或多种影像学检查方法。
Motic
胸部CT检查
? CT薄层重建是肺结节最主要的检查和诊断方法。 ? 对于肺内≤2cm孤立性结节,应常规进行薄层重建和多平
面重建。 ? 对于初诊不能明确诊断的结节,视结节大小、密度不同
,给予 CT 随诊间隔。 ? 随诊中关注结节大小、密度变化,尤其是部分实性结节
中的实性成分增多和非实性结节中出现实性成分。
Motic
NCCN指南肺癌筛查风险评估因素
? 吸烟和被动吸烟 ? 室内污染 ? 室内氡暴露 ? 室外空气污染 ? 职业因素 ? 肺癌家族史和遗传易感性 ? 其他:营养及膳食、社会心理因素、免疫状态、雌激素
水平、感染、肺部慢性炎症、经济文化水平等
Motic
风险状态分组
? 高危组:年龄 55~74岁,吸烟史 ≥30包年,戒烟史 <15年 (1类);或年龄≥50岁,吸烟史 ≥20包年,另外具有被 动吸烟除外的项危险因素( 2B类)
中国原发性肺癌诊疗规范
(2018年版)
2019-04-12
目录
CONTENTS
一.概述 二.早期筛查 三.诊断与分期 四.手术治疗 五.放射治疗
六.化疗与靶向治疗 七.肺癌的分期治疗模式 八.诊疗流程与随访 .
Motic
概述
? 原发性肺癌(以下简称肺癌)是我国最常见的恶性肿瘤 之一
CSCO肺癌诊疗指南

CSCO肺癌诊疗指南一、肺癌的分类和病理学特点1.1肺癌的分类:根据组织学类型和病理学特征,将肺癌分为非小细胞肺癌和小细胞肺癌两大类。
1.2非小细胞肺癌(NSCLC)的分类:包括腺癌、鳞癌和大细胞癌等。
1.3小细胞肺癌(SCLC)的分类:根据细胞学形态和病理学特征,将其分为限制性和广泛性两种类型。
二、肺癌的诊断与评估2.1既往史和体格检查:包括病史、吸烟史、家族史等因素的评估,以及身体检查的指导。
2.2影像学检查:包括X射线、CT、MRI和PET-CT等影像学检查方法,以评估肺癌的部位、大小和转移情况。
2.3病理学检查:通过组织学和细胞学检查,明确肺癌的组织学类型和分级。
2.4分期与分级:根据肿瘤的TNM分期,确定肺癌的分期和预后。
2.5分子学检查:通过基因突变或异常的检测,指导肺癌的个体化治疗。
三、非小细胞肺癌的治疗3.1手术治疗:对早期非小细胞肺癌(Ⅰ期和Ⅱ期)可进行手术切除,以达到治愈的目的。
3.2放射治疗:对于无法手术切除、或手术后进展、或晚期非小细胞肺癌可考虑放射治疗、化疗或靶向治疗等综合治疗。
3.3化疗:对于晚期非小细胞肺癌可进行化疗,常用的化疗药物包括紫杉醇、顺铂和培美曲塞等。
3.4靶向治疗:根据EGFR、ALK、ROS1等基因突变情况,可以选择使用吉非替尼、埃克替尼和克唑替尼等靶向药物进行治疗。
四、小细胞肺癌的治疗4.1化疗:小细胞肺癌是一种高度恶性的肿瘤,常用的化疗方案包括顺铂和依托泊苷等。
4.2放疗:结合化疗,可以提高小细胞肺癌的治疗效果。
4.3预防和治疗肺癌相关并发症:包括放射性肺炎、肺不张、胸腔积液等并发症的预防和治疗。
五、肺癌的随访与复发处理5.1随访:对于手术切除的肺癌患者,需要进行定期的随访,以发现复发和转移的情况。
5.2复发处理:对于复发和转移的肺癌,可依据具体情况选择化疗、靶向治疗或放疗等方式进行处理。
CSCO肺癌诊疗指南的实施旨在提供临床实践的指导,并在肺癌的诊断和治疗中,进一步推动个体化治疗的应用。
肺癌术后辅助治疗

肺癌术后辅助治疗肺癌术后辅助治疗是一个复杂的问题,需要根据具体情况而定。
在肺癌的治疗中,手术是首选方法,但只有接受根治性手术的患者才有治愈的希望。
然而,只有20%左右的中早期肺癌患者有手术机会,这部分患者若没有接受后续的辅助治疗,5年生存率仍然令人失望。
因此,如何延长这部分患者的无病生存时间和总生存时间,一直是临床研究的重要方向。
目前NSCLC术后全身性辅助治疗的方式有化疗、放疗、靶向治疗及免疫治疗。
其中,含铂双药化疗是一种常用的治疗方法。
IALT研究是第一个证明NSCLCL完全切除术后辅助化疗能提高生存率的临床研究。
试验结果显示,含铂两药化疗组5年OS率提高4%。
虽然化疗带来的生存获益随时间推移而降低,但辅助化疗仍在预防疾病复发上有重要作用。
JBR.10研究显示,辅助化疗仅能使Ⅱ期患者获益,化疗组和对照组的中位OS分别为6.8年和3.6年。
这是第1项对所有患者舍弃术后放疗、采用第3代化疗对比观察组的临床试验,也是迄今辅助化疗提高生存率最显著的报道。
在进行肺癌术后辅助治疗时,需要根据具体情况选择合适的治疗方法。
虽然手术是肺癌治疗的首选方法,但对于无法接受手术的患者,化疗、放疗、靶向治疗及免疫治疗等也是有效的治疗方法。
因此,在进行肺癌治疗时,需要综合考虑患者的具体情况,选择最合适的治疗方法,以达到最佳的治疗效果。
CALGB9633研究评估了紫杉醇和卡铂治疗T2N0M0、Ⅰb期患者术后辅助化疗的效果。
研究纳入了344例患者,随机分为化疗组和术后观察组。
最终结果显示,两组间无统计学差异,但亚组分析发现化疗可以延长肿块直径≥4cm的患者的生存期。
虽然缺乏其他数据,但紫杉醇联合卡铂已成为NSCLC术后辅助治疗的常用方案,尤其适用于高龄患者。
XXX研究纳入了840例完整手术切除的Ⅰb-Ⅲa期NSCLC患者,随机分为XXX辅助化疗组和对照组。
与JBR10试验结果相似,化疗组能够耐受化疗药物的毒性反应。
中位随访76个月后,化疗组和对照组的中位生存期分别为65.7个月和43.7个月。
中国临床肿瘤学会CSCO原发性肺癌诊疗指引2018版更新说明

20
0
辅助2年的EGFR-TKI治疗较化疗显著延长DFS,显著降低疾病复发风险
Zhong WZ, et al. Lancet Oncol. 2018 Jan;19(1):139-148. Yue D, et al. 2017 WCLC OA16.04.
分子分型 总体推荐 – 注释部分的更新 (1)
• T790M检测:对于EGFR TKIs耐药病例,建议二次组织活 检进行继发耐药EGFR T790M检测(ARMS或Super ARMS 法)[22]。EGFR-TKIs耐药后不能获取组织的患者,建议行血 液ctDNA EGFR T790M检测(ARMS或Super ARMS法) (1A类证据)[23-26] • ALK融合Ventana免疫组化或FISH或RT-PCR检测 (1类证 据)[8-13,27-30] • ROS1融合RT-PCR或FISH法检测(1B类证据)[12,13,18,31-35 ]
尤其在标本量有限的情况下,可采用同时检测多个驱动 基因的技术,如PCR技术或NGS技术
EGFR突变/ALK融合的检测应在患者诊断为晚期NSCLC 时立即进行,早期患者演变为IV期时也应进行EGFR突 变/ALK融合的检测[11] 原发肿瘤和转移灶都适于进行EGFR突变/ALK融合分子 检测[11] 为了避免样本浪费和节约检测时间,对于晚期NSCLC活 检样本,应根据所选用的技术特点,一次性切出需要诊 断组织学类型和进行EGFR突变/ALK融合检测的样本量, 避免重复切片浪费样本;如果样本不足进行分子检测, 建议进行再次取材,确保分子检测有足够样本
*术后病理N2可以考虑术后放疗(2B类证据)或加入术后放疗随机分组研究[23-29]。
3. 可手术IIIA期原发性NSCLC的治疗
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
2017版CSCO肺癌指南
2017 年4 月22 日,中国临床肿瘤学会(CSCO)指南发布会在广州举行。
CSCO 副理事长、吉林省肿瘤医院院长程颖教授就《CSCO 原发性肺癌诊疗指南》2017 年更新版进行了解读。
那么,2017 版《CSCO 原发性肺癌诊疗指南》中究竟更新了哪些内容?又是基于哪些证据呢?让我们一起来看一下。
在影像和分期诊断部分、病理学诊断部分以及随访部分,内容没有变化。
分子分型部分的更新
在基本策略中,非鳞癌除了EGFR 和ALK 融合基因检测外,新增加了耐药后行二次活检对继发耐药T790M 进行检测,不能行组织学检测的患者可行血液ctDNA T790M 检测(I 类证据)。
可选策略中,增加了ROS1 融合基因RT-PCR 检测(从IIA 类提到IB 证据)。
更新ROS1 检测方法,主要是基于
吴一龙教授牵头的东亚ROS1 阳性患者的II 期研究,入组127 例病人,其中中国患者74 例,使用RT-PCR 方法,阳性患者使用克唑替尼治疗。
其中CR 14 例,PR 74 例,ORR 69.3%,PFS 13.4 个月,ROS1 成为克唑替尼治疗有效的第二个分子类型。
基于病理类型,分期和分子分型的综合治疗部分的更新
1. 非小细胞肺癌(NSCLC)治疗的更新
(1)不可手术的IIIA 或IIIB 期NSCLC
PS 0-1 者新增加了同步放化疗证据。
证据来自于王绿化教授的III 期研究,比较依托泊甙/ 顺铂和紫杉醇/ 卡铂同步放化疗随机对照研究,3 年OS 率分别是41.4% 和26.0%,因此推荐依托泊甙/ 顺铂为IIIA 或IIIB 期不能手术患者的优选同步放化疗方案。
(2)IV 期EGFR 突变患者的一线治疗
PS 0-3 分者,按照上市时间,在基本策略里推荐吉非替尼,埃克替尼,厄洛替尼和阿法替尼,其中阿法替尼是今年增加的证据。
可选策略里,PS 0-1 分者增加了联合化疗循证医学依据。
此推荐基于JMIT 研究,EGFR 突变患者使用
吉非替尼培美曲塞,PFS 达到近16 个月。
新版指南对阿法替尼进行I 类推荐。
推荐是基于
Lux-Lung 3 和Lux-Lung 6 研究,对比化疗,PFS 分别延长4.24 和5.4 个月;Lux-Lung 7 研究中,对比吉非替尼,PFS 延长0.1 个月,2017 年2 月CFDA 批准阿法替尼一线治疗EGFR 敏感突变患者。
讨论部分增加了石远凯教授的CONVINCE 研究,埃克替尼对比培美曲塞/ 顺铂培美曲塞维持化疗,ORR 增加一倍,PFS 分别是9.9 个月对比7.3 个月,19 外显子突变的PFS 分别是11.2 个月对比7.3 个月。
(3)IV 期EGFR 突变患者的耐药后治疗
PS 0-2 分快速进展患者建议行T790M 检测,阳性患者建议使用奥希替尼。
因价格问题,也推荐了含铂双药化疗。
奥希替尼的推荐基于奥希替尼对比双药化疗的AURA3 研究,入组274 例患者,奥希替尼和化疗的PFS 分别是10.1 个月对比 4.4 个月,缓解持续时间为9.7 个月对比4.1 个月,ORR 71% 对比31%。
各亚组奥希替尼均有优势。
脑转移患者PFS 分别是8.5 个月对比 4.2 个月,无脑转移患者是10.8 个月对比5.6 个月。
2017 年3 月24 日CFDA 批准奥希替尼治疗耐药后T790M 突变患者。
奥希替尼的获批仅用了7 个月,表明中国新药研究国际化进程提高。
(4)IV 期驱动基因阳性NSCLC 的治疗(靶向新药)
驱动基因阳性靶向新药增加了atezolizumab 和alectinib。
对于ALK 阳性患者,alectinib 缓解持续时间为14.9 个月,而且是二线治疗耐药后的效果。
Atezolizumab 的修订依据是II 期POPLAR 和III 期OAK 研究,对比多西他赛具有OS 明显获益。
(5)IV 期无驱动基因的非鳞NSCLC 的治疗
PS 0-1 分患者,一线增加含铂双药贝伐单抗(IIB 类证据)。
紫杉/ 卡铂贝伐单抗已是临床常用方案,但贝伐单抗未进入医保,故为可选策略。
根据29 项研究的meta 分析,贝伐单抗联合紫杉和非紫杉类药物疗效相当,但研究不是对照性,因此为IIB 类证据。
而A V APERL 研究,贝伐单抗培美曲塞两药维持的PFS 为7.4 个月,也是可选策略。
PS 2 分患者的一线治疗,可选策略中增加了培美曲塞
/ 卡铂和紫杉醇/ 卡铂(IIA 类推荐)。
证据发表在JCO 上文章,培美曲塞/ 卡铂联合方案对比培美曲塞单药具有OS 获益,紫杉醇/ 卡铂对比紫杉单药PFS 有延长,分别是 4.7 个月和 2.4 个月。
(6)IV 期无驱动基因的鳞癌NSCLC 的治疗
PS 0-1 分者推荐参加免疫靶向药物等的临床研究。
二线不适合化疗的患者推荐阿法替尼,依据是Lux-Lung 8 研究,阿法替尼对比厄洛替尼,PFS 延长0.7 个月,OS 延长1.1 个月,因此阿法替尼除了获批突变阳性一线治疗外,也批准用于晚期鳞癌的二线治疗。
2. 小细胞肺癌(SCLC)治疗的更新
SCLC 的治疗进展少,仅更新两处。
广泛期无脑转移、无局部症状的患者,推荐预防性脑放疗(IIA 类推荐)。
增加的新文献来自日本的III 期随机对照研究,一线缓解后 6
周进行预防性脑放疗,脑转移发生率降低,分别是69% 对比48%,但是未提高OS,因此应慎重选择。
参考文献增加nivolumab±ipilumumab 治疗,OS 7.9 个月,2 年生存率30%,用于复发SCLC 的IIA 类推荐。
小结
最后,程颖教授对《CSCO 原发肺癌诊疗指南》更新版进行了总结:
1. 提供了更多中国人群数据,包括AURA3,OO12-01,Lux-Lung 6,Lux-Lung 7 和CONVINCE 研究等;
2. 包括最新批准的适应证,如中国批准的奥希替尼,阿法替尼和国际上批准的alectinib 和atezolizumab 等;
3. 综合了可及性和效果费用比,希望进行更多新药研究,有更多中国研究临床数据来改变中国肺癌的临床实践。
