神经病学概论考点总结
神经病学完整版重点总结

1.感觉性失语(Wernicke失语):病变部位在优势半球颞上回后部听觉语言中枢(Wernicke区)。
患者口语理解障碍严重,对别人和自己的话语不理解,或者能理解个别词及短语,发音清晰,说话滔滔不绝,但用词错乱,呈典型的流利型语言。
不能对他人的提问或指令作出正确反应,可伴不同程度的失读失写症及复述障碍。
2.比弗综合征:胸8-胸11间病变时表现为腹直肌下半部无力,而腹直肌上半部正常;令患者仰卧,检查者以手按压患者前额,患者用力抬头时可见脐孔向上移动。
(胸髓T3-T12)3.放射性疼痛: 中枢神经、神经根或神经干刺激性病变时,疼痛不仅位于病变局部,而且可扩散到受累感觉神经的支配区。
如神经根肿瘤或椎间盘突出的压迫发生的放射性疼痛。
4. 闭锁综合征(locked-in syndrome):病变部位为脑桥基底部、双侧锥体束和皮质脑干束均受累。
患者意识清醒,因运动传出通路几乎完全受损而呈失运动状态,眼球不能向两侧转动,不能张口,四肢瘫痪,不能言语,仅能以瞬目和眼球垂直运动与周围联系。
5. Bell麻痹(特发性面神经麻痹或面神经炎):为面神经管中的面神经非特异性炎症引起的周围性面肌瘫痪。
6."马鞍回避"现象:髓外病变感觉障碍自下肢远端向上发展至受压节段;髓内病变早期出现病变节段支配区分离性感觉障碍,累及脊髓丘脑束时感觉障碍自病变节段向下发展,鞍区(S3-5)感觉保留至最后受累,称为“马鞍回避”。
7. 脊髓亚急性联合变性(维生素B12缺乏症):是由于维生素B12缺乏引起的神经系统变性疾病。
病变主要以脊髓后索和侧索,可以伴随周围神经以及脑损害。
临床表现为深感觉障碍、感觉性共济失调及痉挛性截瘫,部分患者出现周围神经以及脑病变等。
多数伴随有大细胞性贫血。
8.脑分水岭梗塞(边缘带梗死Borderzone infarcts):是指脑内相邻的较大血管(动脉)供血区之间边缘带局限性缺血造成梗塞,主要发生在半球的表浅部位。
神经病学重点总结

神经病学总论( 重点掌握,考试必考)一、1、神经元胞体、轴突2、灰质:产生命令白质:传递命令3、神经系统病变包括运动障碍和感觉障碍(男人和女人))。
运动障碍时病变在前,感觉神经为传入通路,感觉障碍时病变在后后。
运动系统由上运动神经元和下运动神经元组成。
上运动神经元:(老子,硬瘫,中枢性瘫痪)1.终止于脊髓前角细胞2.上运动神经元损伤导致中枢瘫又叫硬瘫,表现为肌张力增强,腱反射亢进,病理征(巴宾斯基征-最有意义)下运动神经元(儿子,软瘫,周围性瘫痪)1.起始于脊髓前角细胞2.下运动神经元损伤导致周围瘫又叫软瘫,表现为肌张力下降,腱反射消失,病理征阴性,最常见的疾病是小儿麻痹。
定位诊断:(必须掌握点,必考知识点)上运动神经元1.皮层:破坏导致对侧单瘫;刺激导致为杰克逊癫痫2.内囊:对侧三偏。
对侧偏身感觉障碍、对侧偏瘫、偏盲3.脑桥、脑干:同侧面部周围瘫,对侧躯体瘫硬瘫。
(TMDQ)(瞳孔没问题,因为动眼神经在中脑)4. 脊髓:1)颈膨大以上损伤导致上下肢均为硬瘫。
2)颈膨大损伤导致上肢的软瘫,下肢的硬瘫。
3)胸髓受损导致下肢的硬瘫,上肢正常。
4)腰膨大受损导致下肢软瘫,上肢正常。
(只要上面出问题,下面全是硬瘫,只要自己出问题就是软瘫)(考必考)5.脑神经所在部位:3.4 中,5-8 桥,9 、10 、12 在延脑下运动神经元损伤导致性节段性迟缓性瘫痪感觉障碍1. 浅感觉:指痛、温觉和粗触觉。
传导束:躯体皮肤黏膜痛温觉周围感受器→脊神经节(第一神经元)→脊神经后根后角细胞(二级神经元)灰质前联合交叉→脊髓丘脑侧束→脑干丘脑核团(第三级神经元)→丘脑皮质束→经内囊后肢→大脑皮层中央后回中上部。
2. 深感觉:觉震动觉、位置觉。
传导束:深部感受器和精细触觉感受器→脊神经节(I)→脊神经后根入脊髓后索组成薄束/楔束上行→延髓薄束核和楔束核(Ⅱ)→发出纤维交叉到对侧形成内侧丘系→丘脑核团(Ⅲ)→丘脑皮质束→内囊后肢→大脑皮层中央后回中上部。
神经病学笔记(彩色)

神经病学笔记第1节:神经病学概论一、常见症状、体征及其临床意义1、感觉障碍:(1)疼痛局部疼痛:局限于病变部位的疼痛。
放射痛:如椎间盘突出,病变在椎间盘,却放射到坐骨神经。
扩散性疼痛:从一个神经扩散到另一个神经。
(2)感觉过敏(3)感觉异常2、感觉系统损害的定位意义(1)周围神经:损伤后表现为手套和袜子感。
(2)脊神经后根:剧烈的根性疼痛。
注:脊髓前根管运动,后根管感觉,后根损害就会感觉障碍,表现为剧烈的根性疼痛。
(3)脊髓:受损平面以下感觉障碍,伴有肢体瘫痪(运动、感觉全没了)。
(4)脑干:(5偏瘫、偏盲、偏身感觉障碍(深浅感觉都障碍)。
(6)皮质:这里讲感觉障碍,就是指中央后回管(管感觉)损害①②如果受到破坏→对侧单个肢体感觉障碍,即单瘫。
3、运动系统损害:(1)上运动神经元损害时的瘫痪为中枢性/痉挛性瘫痪;(老子强硬,硬瘫)(2)下运动神经元损害时的瘫痪为周围性/弛缓性瘫痪;(儿子软弱,软瘫)典型疾病小儿麻痹症→出现肌肉萎缩,但这是运动中枢性瘫痪与周围性瘫痪的鉴别二、运动系统分为上运动神经元和下运动神经元,之间靠脊髓皮质束连接。
●注意:老子的根据地在中央前回,儿子的根据地在脊髓前角细胞。
与运动有关的都是在前的。
(一)上运动神经元瘫痪解剖生理、临床表现、定位诊断1.解剖生理。
2.临床表现:●上运动神经元瘫痪引起的是硬瘫(老子强硬)。
特点:病灶对侧瘫痪。
患肢肌张力增高、腱反射亢进、浅反射减弱或消失,出现病理反射,无肌萎缩和肌束震颤,但长期瘫痪后可见失用性肌萎缩,肌电图正常:神经传导速度正常,无失神经电位。
3.定位诊断:注意与感觉障碍相联系。
(1)皮层:病变部位在●中央前回。
①受损:对侧单瘫:表现为对侧的一边上肢、下肢或面部瘫痪。
②刺激:杰克逊癫痫:刺激性病灶还可引起对侧躯体相应部位局灶性抽动发作。
(2)内囊:对侧三偏征。
(3)脑干:交叉瘫:同侧面部,对侧躯体,还有个同侧动眼神经麻痹,对侧面神经、舌下神经及肢体上运动神经元瘫痪。
神经病学知识点总结

神经病学知识点总结关键信息项1、神经系统解剖大脑结构与功能脊髓结构与功能周围神经分布与功能2、神经病学常见症状头痛头晕意识障碍感觉障碍运动障碍认知障碍3、神经系统疾病诊断方法神经系统体格检查影像学检查(如 CT、MRI 等)实验室检查神经电生理检查4、常见神经系统疾病脑血管疾病(如脑梗死、脑出血)帕金森病阿尔茨海默病癫痫偏头痛周围神经病神经肌肉接头疾病脱髓鞘疾病5、神经系统疾病治疗原则药物治疗手术治疗康复治疗11 神经系统解剖神经系统由中枢神经系统和周围神经系统组成。
111 大脑结构与功能大脑分为左右半球,包括额叶、顶叶、颞叶、枕叶和岛叶等。
额叶主要负责运动控制、计划和决策等;顶叶处理感觉信息,如触觉、痛觉和温度觉等;颞叶与听觉、语言理解和记忆有关;枕叶负责视觉处理;岛叶参与内脏感觉和情感调节。
大脑内部结构包括基底节、丘脑、下丘脑、海马体等。
基底节在运动调节中起重要作用;丘脑是感觉信息的中继站;下丘脑控制内分泌和自主神经功能;海马体与记忆形成密切相关。
112 脊髓结构与功能脊髓呈圆柱形,位于椎管内。
脊髓由灰质和白质组成。
灰质包含神经元细胞体,分为前角、后角和侧角。
前角主要支配躯体运动;后角处理感觉信息;侧角与自主神经功能有关。
白质由神经纤维束组成,负责传递神经信号。
113 周围神经分布与功能周围神经包括脑神经和脊神经。
脑神经共 12 对,分别负责面部感觉、运动、味觉、听觉等功能。
脊神经共 31 对,分布于躯干和四肢,负责感觉和运动功能。
12 神经病学常见症状121 头痛头痛是常见的神经系统症状,可分为原发性头痛(如偏头痛、紧张型头痛)和继发性头痛(如颅内感染、脑血管疾病等引起)。
头痛的特点、部位、发作频率等有助于诊断病因。
122 头晕头晕可分为眩晕、头昏和失衡感。
眩晕通常与内耳或脑干病变有关;头昏多为非特异性症状;失衡感常与小脑或本体感觉障碍有关。
123 意识障碍意识障碍包括嗜睡、昏睡、昏迷等。
神经病学知识点归纳

神经病学知识点归纳神经学是研究神经系统结构、功能和疾病的科学领域。
以下是神经学的一些主要知识点:1.神经系统的组成:神经系统分为中枢神经系统(大脑和脊髓)和外周神经系统(脑神经和脊神经)。
中枢神经系统负责处理和存储信息,控制身体的各种活动。
外周神经系统将信息传递到中枢神经系统并将中枢神经系统的指令传递到身体的各个部分。
2.神经元和突触:神经系统的基本单位是神经元。
神经元通过化学和电信号在其之间的连接点(突触)之间传递信息。
神经元的三个主要部分是细胞体、树突和轴突。
3.神经传递:神经传递是指神经信号从一个神经元传递到另一个神经元的过程。
神经信号通过化学物质(神经递质)在突触间传递。
当神经信号到达轴突末端时,神经递质被释放,并与下一个神经元的树突结合,继续传递信号。
4.大脑功能区域:大脑被分为多个功能区域,每个区域负责不同的功能。
例如,前额皮质控制决策和情绪,顶叶处理感觉信息,颞叶负责记忆和语言,顶叶控制运动等。
不同区域的损伤或功能异常会导致不同的神经系统疾病。
5.神经系统疾病:神经学涉及诊断和治疗各种神经系统疾病,包括脑卒中、帕金森病、阿尔茨海默病、脊髓损伤、癫痫等。
这些疾病可以通过神经学评估、影像学检查和神经系统功能测试等手段进行诊断和监测。
6.神经退行性疾病:神经退行性疾病是一类由神经细胞死亡或退化引起的疾病。
常见的神经退行性疾病包括阿尔茨海默病、帕金森病和亨廷顿舞蹈病。
这些疾病通常导致神经元的损失和神经递质的不平衡,症状包括记忆障碍、运动障碍和认知障碍。
7.神经外科:神经外科是神经疾病和神经系统损伤的手术治疗。
神经外科可以包括脑手术、脊髓手术、神经刺激和植入物等。
神经外科通常在神经学和影像学的指导下进行,以最大限度地减少神经系统损伤风险。
8.神经学测试:神经学测试用于评估神经系统的功能和损伤程度。
包括神经系统体检、感觉和运动测试、神经传导速度测试、脑电图、脑成像(如CT扫描和MRI)、脑电波扫描等。
神经病学重点知识总结3

神经病学重点知识总结3八、周围神经疾病(一)三叉神经痛1、定义:是原发性三叉神经痛的简称,表现为三叉神经分布区内短暂的反复发作性剧痛2、病因(1)周围学说:病变位于半月神经节到脑桥间的部分,是由多种原因引起的压迫所致(2)中枢学说:认为三叉神经痛是一种感觉性癫痫发作(1)成年及老年人多见,40岁以上多见,女性多于男性(2)疼痛常局限于三叉神经2或3支分布区,以上颌支、下颌支多见(3)发作多为单侧,表现为以面颊上下颌及舌部明显的剧烈电击样、针刺样、刀割样或撕裂样疼痛,持续数秒或「2分钟,突发突止,间歇期完全正常(4)板机点/诱发点:患者口角、鼻翼、颊部或舌部为敏感区,轻触可诱发(5)严重病例可因疼痛出现面肌反射性抽搐,口角牵向患侧即痛性抽搐(6)病程呈周期性,发作可为数日、数周或数月不等4、诊断:典型的三叉神经痛根据疼痛发作部位、性质、面部板机点及神经系统无阳性体征可确诊5、鉴别诊断(1)继发性三叉神经痛:持续性疼痛,伴患侧面部感觉减退、角膜反射迟钝等,常合并其他脑神经损害症状(主要鉴别要点)(2)牙痛:持续性钝痛,局限于牙龈部,可因进食冷、热食物加剧(3)舌咽神经痛:局限于扁桃体、舌根、咽及耳道深部即舌咽神经分布区的阵发性疼痛;在咽喉、舌根扁桃体窝等触发点可用4%可卡因或1%丁卡因喷涂可阻止发作6、治疗(1)药物治疗:首选治疗手段1)卡马西平:首选治疗药物;首次剂量S1g,2次/日,每日增加0.1g,至疼痛控制为止,最大剂量不超过1.0g∕d;以有效剂量维持治疗2-3周,逐渐减量至最小有效剂量,再服用数月2)苯妥英钠、加巴喷丁、普瑞巴林(2)封闭治疗:适用于服药无效或有明显副作用、拒绝手术治疗或不适于手术治疗者,可试行无水乙醇或甘油封闭三叉神经分支或半月神经节,破坏感觉神经细胞,可达止痛效果(3)经皮半月神经节射频电凝疗法(4)手术治疗(二)特发性面神经麻痹1、定义:亦称面神经炎或贝尔麻痹,是因茎乳孔内面神经非特异性炎症所致的周围性面瘫2、病因与发病机制:可能与嗜神经病毒感染有关,病毒感染可导致局部神经的自身免疫反应及营养血管痉挛,神经缺血、水肿出现面肌瘫痪(1)任何年龄均可发病,多见于20-40岁,男性多于女性(2)通常急性起病,数小时至数天达高峰,主要表现为患侧面部表情肌瘫痪,额纹消失,不能皱额蹙眉,眼裂不能闭合或闭合不全;部分患者有患侧耳后持续性疼痛和乳突部压痛;鼻唇沟变浅,口角下垂,露齿时口角歪向健侧;鼓气、吹口哨漏气(口轮匝肌瘫痪);食物易滞留于患侧齿龈(颊肌瘫痪)(3)贝尔征:体格检查时,可见患侧闭眼时眼球向外上方转动,露出白色巩膜(4)面神经炎可因面神经受损部位不同而出现其他一些临床表现D鼓索以上面神经病变一一同侧舌前2/3味觉消失2)镣骨肌神经以上部位受损一一同时有舌前2/3味觉消失及听觉过敏3)膝状神经节受累(H1mt综合征)一一除了周围性面瘫,舌前2/3味觉丧失及听觉过敏外,还可有乳突部压痛,耳廓、外耳道感觉减退和外耳道、鼓膜疱疹4、诊断:根据急性起病、临床表现主要为周围性面瘫,无其他神经系统阳性体征,排除颅内器质性病变可确诊5、鉴别诊断(1)吉兰-巴雷综合征:多为双侧周围性面瘫,伴对称性四肢迟缓性瘫痪和感觉障碍,脑脊液检查有特征性的蛋白-细胞分离(2)耳源性面神经麻痹:常有明确的原发病史及特殊症状(3)后颅窝肿瘤或脑膜炎:周围性面瘫起病缓慢,常伴有其他脑神经受损及各种原发病的特殊表现(4)神经莱姆病:单侧或双侧面神经麻痹,伴发热、皮肤游走性红斑6、治疗:原则一一改善局部血液循环,减轻面神经水肿,缓解神经受压,促进神经功能恢复(1)药物治疗D皮质类固醇:急性期尽早使用;常选用泼尼松30-50mg∕d,每日一次顿服,连用5天,之后于7天内逐渐停用2)B族维生素3)阿昔洛韦:急性期患者可依据病情联合使用糖皮质激素和抗病毒药物;也可用于Hunt综合征患者(2)理疗:改善局部血液循环,减轻神经水肿(3)护眼:可戴眼罩,或滴左氧氟沙星眼药水,保护角膜,防止感染(4)康复治疗(三)吉兰-巴雷综合征(GBS)1、定义:是一种自身免疫介导的周围神经病,主要损害多数脊神经根和周围神经,也常累及脑神经2、分型(2)急性运动轴索性神经病(AMAN)(3)急性运动感觉轴索性神经病(AMSAN)(4)Mi11e1FiSher综合征(MFS)(5)急性泛自主神经病(APN)(6)急性感觉神经病(ASN)3、病因:确切病因未明,部分患者发病可能与空肠弯曲菌感染有关4、发病机制:分子模拟是目前认为最主要的机制之一,此学说认为病原体某些组分与周围神经某些成分的结构相同,机体免疫系统发生识别错误,自身免疫性细胞和自身抗体对正常的周围神经组分进行免疫攻击,致周围神经脱髓鞘5、A1DP的临床表现(1)任何年龄、任何季节均可发病;病前「3周常有呼吸道或胃肠道感染症状或疫苗接种史;急性起病,病情多在2周达高峰D多为首发症状,为肢体对称性迟缓性瘫痪无力,自远端渐向近端发展或自近端向远端加重2)严重病例可累及肋间肌和膈肌致呼吸麻痹1)患者多有肢体感觉异常如烧灼感、麻木、刺痛和不适感等2)感觉缺失相对较轻,呈手套-袜套样分布3)少数患者肌肉可有压痛4)偶有出现Kernig征和1asegue征等神经根刺激症状(4)脑神经麻痹1)以双侧面神经麻痹最常见,其次是舌咽、迷走神经2)部分患者可为首发症状(5)自主神经紊乱症状:表现为皮肤潮红、出汗增多、心动过速、心律失常、尿便障碍等6、AIDP的辅助检查(1)脑脊液检查D脑脊液蛋白-细胞分离是GBS的特征之一(2-4周内蛋白不同程度升高,细胞正常)2)部分患者脑脊液出现寡克隆区带3)部分患者脑脊液抗神经节甘脂抗体阳性(2)血清学检查:部分患者血抗神经节甘脂抗体阳性(3)部分患者粪便中可分离和培养出空肠弯曲菌,但目前国内不作为常规检测(4)神经电生理7、AIDP的诊断标准(1)常有前驱感染史,呈急性起病,进行性加重,多在2周左右达高峰(2)对称性肢体和脑神经支配肌肉无力,重症者可有呼吸肌无力,四肢腱反射减弱或消失(3)可伴轻度感觉异常和自主神经功能障碍(4)脑脊液出现蛋白-细胞分离现象(5)电生理检查提示远端运动神经传导潜伏期延长、传导速度减慢、F波异常、传导阻滞、异常波形离散等(6)病程有自限性8、不支持GBS诊断的表现(1)显著、持久的不对称性肢体无力(2)以膀胱或直肠功能障碍为首发症状或持久的膀胱和直肠功能障碍(3)脑脊液单核细胞数超过50X1()6∕1(4)脑脊液出现分叶核白细胞(5)存在明确的感觉平面9、AIDP的鉴别诊断(1)脊髓灰质炎:起病时多有发热,肢体瘫痪常局限于一侧下肢,无感觉障碍(2)急性横贯性脊髓炎:有发热病史,起病急,「2日出现截瘫,受损平面以下运动障碍伴传导束性感觉障碍,早期出现尿便障碍,脑神经不受累(3)低钾性周期性麻痹:迅速出现四肢弛缓性瘫痪,无感觉障碍;脑神经、呼吸肌一般不受累;脑脊液检查正常;血清钾降低;补钾治疗有效(4)重症肌无力:受累骨骼肌病态疲劳,症状波动,晨轻暮重;新斯的明试验阳性10、AIDP的治疗(1)一般治疗1)抗感染2)呼吸道管理3)营养支持4)对症治疗及并发症的防治(2)免疫治疗1)血浆置换:可迅速降低血浆中抗体和其他炎症因子;禁忌症包括严重感染、心律失常、心功能不全和凝血功能障碍等2)免疫球蛋白静脉注射(IVIG):可与大量抗体竞争性阻止抗原与淋巴细胞表现抗原受体结合,达到治疗作用;免疫球蛋白过敏或先天性IgA缺乏患者禁用3)糖皮质激素:不推荐使用(3)神经营养:B族维生素治疗(4)康复治疗九、中枢神经系统脱髓鞘疾病1、多发性硬化(MS):是一种免疫介导的中枢神经系统慢性炎性脱髓鞘性疾病(1)受累部位:脑室周围、近皮质、视神经、脊髓、脑干和小脑(无周围神经)(2)临床特点:空间多发性和时间多发性2、病因与发病机制(1)病毒感染与自身免疫反应:可能是CNS病毒感染引起自身免疫反应,分子模拟学说认为患者感染的病毒可能与MBP或髓鞘少突胶质细胞糖蛋白存在共同抗原(2)遗传因素:MS有明显的家族遗传倾向(3)环境因素:MS发病率随纬度增高而呈增加趋势(1)年龄和性别:20-40岁多见,男女患病之比约为1:2(2)起病形式:以急性/亚急性起病多见(3)临床特征:D空间多发性:是指病变部位的多发2)时间多发性:是指缓解-复发的病程(4)临床症状和体征:多种多样D肢体无力:最多见,大约50%的患者为首发症状,以不对称瘫痪常见,下肢比上肢明显,可表现为偏瘫、截瘫或四肢瘫2)感觉异常:浅感觉障碍常见,亦可有深感觉障碍3)眼部症状:视力障碍、眼肌麻痹或复视、眼球震颤4)共济失调:Charcot三主征(眼震、意向性震颤和吟诗样语言)仅见于部分晚期MS 患者5)发作性症状:是指持续时间短暂、可被特殊因素诱发的感觉或运动异常6)精神症状和认知功能障碍7)自主神经功能障碍:膀胱功能障碍等(1)脑脊液检查I)CSF单个核细胞数:轻度增高或正常,一般在15X106∕1以内,通常不超过50X106∕1 2)IgG鞘内合成检测:CSFTgG指数增高;CSFTgG寡克隆区带阳性(2)诱发电位:包括视觉诱发电位、脑干听觉诱发电位和体感诱发电位等3))MR1检查:是检测MS最有效的辅助手段1)可见大小不一类圆形的T1低信号、T2高信号,常见于侧脑室前角与后角周围、半卵圆中心及脱胀体,或为融合斑,垂直于侧脑室体部2)脑干、小脑和脊髓可见斑点状不规则T1低信号及T2高信号斑块5、诊断(I)MR1时间多发性证据:任何时间MR1检查同时存在Gd增强和非增强病灶,或基线后任意时间MRI检查有新发T2病灶和或Gd增强病灶(2)MRI空间多发性证据:4个CNS典型病灶区域(脑室周围、近皮层、幕下、脊髓)中至少有2个区域有21个T2病灶6、治疗:原则一一抑制炎性脱髓鞘病变的进展,防止急性期恶化及缓解期复发,对症支持治疗,减轻晚期神经功能障碍带来的痛苦(1)急性发作期治疗:目的一一以减轻症状、尽快减轻神经功能缺失、残疾程度为主D大剂量甲泼尼龙冲击治疗:是MS急性期治疗的首选治疗方案;治疗原则是大剂量、短疗程,不主张小剂量长时间应用2)对激素治疗无效者和处于妊娠或产后阶段的患者,可选择静脉注射大剂量免疫球蛋白或血浆置换治疗,但疗效不确切(2)疾病免疫修饰治疗:目的一一以减少复发、减少脑和脊髓病灶数、延缓残疾累积及提高生存质量为主1)复发型MS:一线药物包括b-干扰素和醋酸格拉默;二线药物包括米托慈醒、那他珠单抗、硫噗喋吟2)继发进展型MS:米托慈醒为主,环抱素A、甲氨蝶吟等可能有效3)原发进展型MS:尚无有效的治疗药物,主要是对症治疗和康复治疗(3)对症治疗D疲劳:金刚烷胺或莫达非尼2)行走困难:达方此咤3)膀胱功能障碍:抗胆碱药物4)疼痛:急性疼痛——卡马西平或苯妥英钠;神经病理性疼痛——度洛西汀;慢性疼痛一一巴氯芬等5)认知障碍:胆碱酯酶抑制剂6)抑郁:SSRI类十、中枢神经系统感染性疾病1、单纯疱疹病毒性脑炎(HSE):是由单纯疱疹病毒(HSV)感染引起的一种急性CNS感染性疾病,又称为急性坏死性脑炎,是CNS最常见的病毒感染性疾病2、病因及发病机制(1)HSV是一种嗜神经DNA病毒,分为HSVT和HSV-2两种血清型(2)在人类大约90%HSE由HSV-1引起;HSV-2所引起的HSE主要发生在新生儿,是新生儿通过产道时被HSV-2感染所致(3)患者和健康携带病毒者是主要传染源,主要通过密切接触与性接触传播,亦可通过飞沫传播(4)机体感染HSV后,特异性免疫力并不能彻底消除病毒,病毒以潜伏状态长期存在;HSVT主要潜伏在三叉神经节,HSV-2潜伏在舐神经节3、病理(1)主要病理改变:脑组织水肿、软化、出血、坏死,双侧大脑半球均可弥漫性受累,常呈不对称分布(1)任何年龄均可患病,约2/3的病例发生于40岁以上的成人(2)前驱期:发热、全身不适、头痛、肌痛、嗜睡、腹痛和腹泻等症状(3)多急性起病,约1/4患者有口唇疱疹史(4)临床常见有五大症状:1)精神行为异常:部分患者可为首发或唯一症状,表现为注意力涣散、反应迟钝、言语减少、情感淡漠等阴性症状2)癫痫发作:约1/3的患者出现全身性或部分性癫痫发作3)局灶性症状:包括失语、偏瘫、偏盲、共济失调、多动、脑膜刺激征等,多不对称4)意识障碍:表现为意识模糊或澹妄,随病情加重可出现嗜睡、昏睡、昏迷或去皮质状态5)高颅压:重症患者可因广泛脑实质坏死和脑水肿引起颅内压增高,甚至脑疝形成而死亡5、诊断(1)口唇或生殖道疱疹史,或本次发病有皮肤、黏膜疱疹(2)起病急,病情重,有发热、咳嗽等上呼吸道感染的前驱症状(3)明显精神行为异常、抽搐、意识障碍及早期出现的局灶性神经系统损害体征(4)脑脊液红、白细胞数增多,糖和氯化物正常(5)脑电图以颗、额区损害为主的脑弥漫性异常(6)头颅CT或MR1发现颍叶局灶性出血性脑软化灶(7)特异性抗病毒药物治疗有效支持诊断(8)确诊需作病原学检查(1)带状疱疹病毒性脑炎:多见于中老年人,病变程度相对较轻,预后较好;患者多有胸腰部带状疱疹的病史,头颅CT无出血性坏死的表现,血清及脑脊液检出该病毒抗体和病毒核酸阳性(2)肠道病毒性脑炎:多见于夏秋季,病程初期有胃肠道症状,一般恢复较快,脑脊液中PCR可检出病毒核酸(3)巨细胞病毒性脑炎:常见于免疫缺陷或长期应用免疫抑制剂的患者;临床上呈亚急性或慢性病程;约25%的患者MR1可见弥漫性或局灶性白质异常;体液检查可找到典型的巨细胞,PCR可检测出脑脊液中该病毒核酸(4)急性播散性脑脊髓炎:多在感染或疫苗接种后急性发病;表现为脑实质、脑膜、脑干、小脑和脊髓等多部位的受损,所以症状和体征多种多样;影像学显示皮质下脑白质多发病灶7、治疗:早期诊断和治疗是降低本病死亡率的关键(1)抗病毒药物治疗1)阿昔洛韦:首选,常用剂量为15-30mg∕(kg.d),分3次静注,连用14-21天;若病情较重,可延长治疗时间或再重复治疗一个疗程2)更昔洛韦:对阿昔洛韦耐药并有DNA聚合酶改变的HSV突变株对更昔洛韦亦敏感;常用剂量为5-10mg∕(kg.d),每12小时一次静脉滴注,疗程14-21天(2)肾上腺皮质激素:能控制HSE炎症反应和减轻水肿,对病情危重、头颅CT见出血性坏死灶以及白细胞和红细胞明显增多者可酌情使用(3)对症支持治疗:维持营养及水、电解质的平衡,保持呼吸道通畅,高热物理降温,颅内压升高者及时脱水降颅压,加强护理防止并发症十一、神经-肌肉接头和肌肉疾病(一)重症肌无力(MG)1、定义:是一种神经-肌肉接头传递功能障碍的获得性自身免疫性疾病(1)发病机制:主要由于神经-肌肉接头突触后膜上AChR受损引起(2)临床表现:部分或全身骨骼肌无力和极易疲劳,活动后症状加重,经休息和胆碱酯酶抑制剂(ChEI)治疗后症状减轻(1)受累骨骼肌病态疲劳:肌肉连续收缩后出现严重无力甚至瘫痪,休息后症状减轻晨轻暮重:肌无力于下午或傍晚因劳累后加重,晨起或休息后减轻(2)受累肌的分布和表现:全身骨骼肌均可受累,多以脑神经支配的肌肉最先受累(3)重症肌无力危象:指呼吸肌受累时出现咳嗽无力甚至呼吸困难,需用呼吸机辅助通气,是致死的主要原因(4)胆碱酯酶抑制剂治疗有效(5)病程特点:缓慢或亚急性起病,也有因受凉、劳累后病情突然加重;整个病程有波动,缓解与复发交替I眼肌型:病变仅限于眼外肌,出现上睑下垂和复视∏A轻度全身型:可累及眼、面、四肢肌肉,生活多可自理,无明显咽喉肌受累HB中度全身型:四肢肌群受累明显,除伴有眼外肌麻痹外,还有较明显的咽喉肌无力症状,但呼吸肌受累不明显In急性重症型:急性起病,常在数周内累及延髓肌、肢带肌、躯干肌和呼吸肌,肌无力严重,有重症肌无力危象,需做气管切开,死亡率较高IV迟发重症型:病程达2年以上,常由I、IIA.ΠB型发展而来,症状同ΠI型,常合并胸腺瘤,预后较差V肌萎缩型:少数患者肌无力伴肌萎缩(2)儿童型(3)少年型4、辅助检查(1)重复神经电刺激(RNS):为常用的具有确诊价值的检查方法;方法为以低频和高频重复刺激尺神经、正中神经和副神经等运动神经;MG典型改变为动作电位波幅第5波比第1波在低频刺激时递减10%以上或高频刺激时递减30%以上(2)单纤维肌电图(SFEMG):表现为间隔时间延长(3)AChR抗体滴度的检测:具有特征性意义;85%以上全身型重症肌无力患者的血清中AChR抗体浓度明显升高,但眼肌型患者的AChR抗体升高可不明显;抗体滴度的高低与临床症状的严重程度并不完全一致(4)胸腺CT、MR1检查:可发现胸腺增生和肥大(1)临床特点:受累肌肉在活动后出现疲劳无力,经休息或胆碱酯酶抑制剂治疗后可以缓解,肌无力表现为“晨轻暮重”的波动现象(2)辅助检查:药物试验、肌电图以及免疫学等检查(3)有助于MG诊断的试验1)疲劳试验(Jo11y试验):嘱患者持续上视出现上睑下垂或两臂持续平举后出现上臂下垂,休息后恢复则为阳性2)抗胆碱酯酶药物试验a、新斯的明试验:新斯的明0.5-Img肌内注射,20分钟后肌无力症状明显减轻者为阳性b、腾喜龙(依酚氯镂)试验:腾喜龙IOmg用注射用水稀释至1m1,静脉注射2mg,观察20s,如无出汗、唾液增多等不良反应,再给予8mg,1分钟内症状好转为阳性,持续10分钟后又恢复原状6、治疗(1)药物治疗1)胆碱酯酶抑制剂:通过抑制胆碱酯酶,减少Aeh的水解而减轻肌无力症状2)肾上腺糖皮质激素:可抑制自身免疫反应,减少AChR抗体的生成,适用于各种类型的MG3)免疫抑制剂:适用于对肾上腺糖皮质激素疗效不佳或不能耐受,或因有高血压、糖尿病、溃疡病而不能用肾上腺糖皮质激素者(2)胸腺治疗1)胸腺切除:适用于伴有胸腺肥大和高AehR抗体效价者;伴胸腺瘤的各型MG患者;年轻女性全身型MG患者;对抗胆碱酯酶药治疗反应不满意者2)胸腺放射治疗:适用于不适于做胸腺切除者(3)血浆置换:通过正常人血浆或血浆代用品置换患者血浆,能清除MG患者血浆中AChR抗体、补体及免疫复合物;仅适用于危象和难治性MG(4)大剂量静脉注射免疫球蛋白:外源性IgG可以干扰AChR抗体与AChR的结合从而保护AChR不被抗体阻断D肌无力危象:为最常见的危象,疾病本身发展所致,多由于抗胆碱酯酶药量不足;注射腾喜龙或新斯的明后症状减轻2)胆碱能危象:非常少见,由于抗胆碱酯酶药物过量引起,患者肌无力加重,并且出现明显胆碱酯酶抑制剂的不良反应如肌束颤动及毒蕈碱样反应;注射腾喜龙后症状加重3)反拗危象:由于对抗胆碱酯酶药物不敏感而出现严重的呼吸困难,腾喜龙试验无反应,此时应停止抗胆碱酯酶药,对气管插管或切开的患者可采用大剂量类固醇激素治疗,待运动终板功能恢复后再重新调整抗胆碱酯酶药物剂量处理原则:无论哪种危象,均应注意保持呼吸道通畅(早期进行气管插管或气管切开,人工呼吸器,停用胆碱酯酶药以减少气道分泌物);选用有效、足量的抗生素控制肺部感染;给予静脉药物(皮质类固醇激素、丙种球蛋白)治疗;必要时采用血浆置换(二)周期性瘫痪1、定义:是一组以反复发作的骨骼肌弛缓性瘫痪为特征的肌病,与钾代谢异常有关(1)分型根据发作时血清钾的浓度,可分为1)低钾型周期性瘫痪2)高钾型周期性瘫痪3)正常钾型周期性瘫痪(2)继发性周期性瘫痪:由甲状腺功能亢进、醛固酮增多症、肾衰竭和代谢性疾病所致低钾而瘫痪者2、低钾型周期性瘫痪:为常染色体显性遗传病;临床表现为发作性肌无力、血清钾降低、补钾后能迅速缓解,是最常见的类型D发病特点:以20-40岁男性多见;常见的诱因有疲劳、饱餐、寒冷、酗酒、精神刺激等2)症状:发病前可有肢体疼痛、感觉异常、口渴、多汗、恶心等前驱症状,常于饱餐或清晨起床时发现肢体肌肉对称性不同程度的无力或完全瘫痪(下肢和近端重),瘫痪肢体肌张力低,腱反射减弱或消失;脑神经支配肌肉一般不受累,膀胱直肠括约肌功能也很少受累;少数严重病例可发生呼吸肌麻痹、尿便潴留、心动过速或过缓、心律失常、血压下降等情况甚至危及生命;发作一般经数小时或数日逐渐恢复,持续时间短,发作间期一切正常3)体征:四肢肌力减弱、肌张力低,腱反射降低或消失;心音低钝、心动过速、心律失常(2)辅助检查1)发作期血清钾常低于3.5mmo1∕1,间歇期正常2)心电图呈典型的低钾改变,U波出现,T波低平或倒置,P-R间期和Q-T间期延长,ST段下降,QRS波增宽3)肌电图示运动电位时限短、波幅低,完全瘫痪时运动单位电位消失,电刺激无反应;膜静息电位低于正常(3)诊断:D遗传病史:常染色体显性遗传2)典型的临床表现:突发四肢弛缓性瘫痪,近端为主,无脑神经支配肌肉损害,无意识障碍和感觉障碍,数小时至一日内达高峰3)结合检查发现血钾降低4)心电图低钾性改变5)经补钾治疗肌无力迅速缓解(4)治疗1)发作期:给予10%氯化钾或10%枸椽酸钾40-50m1顿服,24小时内再分次口服,一日总量为10g;也可以静脉滴注氯化钾溶液以纠正低血钾状态2)发作间歇期:对于发作频繁者,可口服钾盐1g,3次/日;螺内能200mg,2次/日以预防发作3)对症处理:严重患者出现呼吸肌麻痹时予以辅助呼吸,严重心律失常者积极纠正4)预防:避免各种诱因(过度疲劳、受冻、精神刺激、低钠饮食等)十二、癫痫1、定义:是多种原因导致的脑部神经元高度同步化异常放电所致的临床综合征,临床表现具有发作性、短暂性、重复性和刻板性的特点(1)发作性:症状突然发生,持续一段时间后迅速恢复,间歇期正常(2)短暂性:发作持续时间非常短,通常为数秒钟或数分钟,除癫痫持续状态外,很少超过半小时(3)重复性:第一次发作后,经过不同间隔时间会有第二次或更多次的发作(4)刻板性:每次发作的临床表现几乎一致2、痫性发作:临床上每次发作或每种发作的过程,可表现为感觉、运动、意识、精神、行为、自主神经功能障碍或兼有之3、癫痫综合征:在癫痫发作中,一组具有相似症状和体征特性所组成的特定癫痫现象4、病因根据病因学不同,可分为三大类:(1)症状性癫痫:由各种明确的中枢神经系统结构损伤或功能异常所致(2)特发性癫痫:病因不明,可能与遗传因素密切相关,常在某一特定年龄段起病,具有特征性临床及脑电图表现(3)隐源性癫痫:临床表现提示为症状性癫痫,但现有的检查手段不能发现明确的病因;最常见的癫痫类型5、影响发作的因素(1)年龄:特发性癫痫与年龄密切相关,各年龄段癫痫的常见病因也不同(2)遗传因素:可影响癫痫易患性(3)睡眠:癫痫发作与睡眠-觉醒周期有密切关系(4)内环境改变:内分泌失调、电解质紊乱和代谢异常等均可影响神经元放电阈。
神经病学总结

Chapter1.2.3 神经病学概论1.神经系统的解剖以及病损的定位诊断(1)内囊以及丘脑内囊损害引起三偏——偏瘫、偏盲、偏身感觉障碍丘脑—对侧感觉缺失,深感觉和精细感觉障碍重于浅感觉,伴感觉异常和自发性疼痛(2)脑干1)延髓延髓背外侧综合症(wallenberg syndrome):交叉性感觉障碍,同侧面部浅感觉丧失,对侧偏身痛,浅感觉丧失;同侧软腭、咽喉肌瘫痪,表现为吞咽困难、构音困难、咽反射消失等2)脑桥脑桥腹外侧综合征(Millard-Gulber syndrome):同侧展神经、面神经麻痹,对侧中枢性偏瘫,对侧偏身感觉障碍。
脑桥腹内侧综合征(Foville syndrome):两眼向病灶对侧凝视,同侧展神经、面神经麻痹,对侧中枢性偏瘫闭锁综合征:又称去传出状态,是双侧脑桥基底部病变,典型临床症状为意识清醒,咽部、四肢不能活动,仅以眼部的某些动作与外界交流(2)中脑大脑脑脚综合症(weber syndrome):动眼神经交叉瘫,病侧动眼神经麻痹,对侧中枢性面舌瘫和上下肢瘫(3)脊髓1)不完全性脊髓损害•脊髓前角损害:节段性下运动神经元瘫痪,表现为下运动神经元瘫痪如肌肉萎缩、腱反射消失,无感觉障碍和病理反射。
•后角损害:同侧痛温觉缺失、触觉保留的分离性感觉障碍,常见于脊髓空洞症。
•侧角损害:C8~L2是脊髓交感神经中枢,受损出现血管舒缩功能障碍、泌汗障碍和营养障碍等,C8~T1病变时出现Horner综合征;S2~4侧角为副交感中枢,损害时产生膀胱直肠功能障碍和性功能障碍。
•前联合型:见于脊髓中央部病变(肿瘤、脊髓空洞症),双侧对称性节段性分离性感觉障碍(对称性、节段性、浅感觉障碍,而深感觉保留)•前索损害:对侧病变水平以下粗触觉障碍,刺激性病变出现病灶对侧水平以下弥散性疼痛•后索损害:振动觉、位置觉障碍,感觉性共济失调、精细触觉障碍。
•侧索损害:对侧肢体病变水平以下上运动神经元瘫痪和痛温觉障碍•脊髓束性损害:以选择性侵犯脊髓个别传导束为特点•脊髓半切综合征(Brown-Sequard Syndrome):表现为病变对侧浅感觉丧失,同侧深感觉丧失和上运动神经元瘫痪。
神经病学完整版重点总结

神经病学完整版重点神经病学是研究人类神经系统疾病的科学,包括头痛、癫痫、中风、帕金森病、多发性硬化症等疾病。
本文将对神经病学的重点内容进行和归纳。
神经系统结构与功能神经系统含有上万亿个神经元和支持细胞,可分为中枢神经系统和周围神经系统。
中枢神经系统包括大脑、小脑、脑干和脊髓,周围神经系统包括脑神经和脊神经。
大脑是人类最为复杂的器官,分为左右两个半球,每个半球分为额叶、顶叶、颞叶和枕叶。
大脑皮层由许多不同功能的区域组成,包括运动区、感觉区、视觉区、听觉区和语言区。
小脑位于脑干和脑室下方,在运动协调等方面发挥重要作用。
脑干连接大脑和脊髓,并且控制许多生命支持功能,如呼吸、循环和吞咽。
脊髓是连接大脑和周围神经系统的主要通道。
脑神经包括12对神经,分布在头颈部区域。
其中一、二、三、四对神经分别负责眼球的上下、内外运动,五对神经主要控制咀嚼和面部表情,七对神经负责面部感觉和味觉,八对神经控制听觉和平衡感。
脊神经由31对神经组成,处于背骨骨间隙内通过2个神经根进出脊髓,负责肢体的运动、感觉和自主神经系统的调节。
神经系统疾病神经系统疾病的类型很多,其中一些比较常见的神经系统疾病包括:脑中风脑中风是由于脑血管破裂或血栓形成导致脑部供血不足引起的疾病。
脑中风的症状包括局部肌肉无力、言语不清、头痛、晕厥等。
治疗方法包括血管扩张药物、血管手术等。
癫痫癫痫是由于脑部异常放电引起的一组障碍,表现为反复发作的癫痫发作,其特征是肌肉抽搐、意识丧失等。
治疗方法包括药物治疗和手术治疗。
帕金森病帕金森病是一种常见的慢性神经系统疾病,表现为肌肉僵硬、震颤、缓慢和头部姿势不稳定。
治疗方法包括药物治疗、手术治疗和物理疗法。
多发性硬化症多发性硬化症是一种自身免疫性疾病,表现为中枢神经系统的损害,主要症状有肌肉无力、感觉丧失和疼痛等。
治疗方法包括药物治疗和物理疗法等。
神经科学研究神经科学是研究神经系统结构、功能、发展、遗传和行为特征等方面的科学,包括神经学、神经生物学、神经生理学和认知神经科学等分支学科。
(完整word版)神经病学完整版重点总结

神经病学视神经:视锥视杆细胞→双级神经细胞→神经节细胞【视野损害】视神经损害→同侧视力下降或全盲。
视交叉损害→正中部:双眼颞侧偏盲、整个:全盲、外侧部:同侧眼鼻侧偏盲。
视束损害→双眼对侧视野同向性偏盲。
视辐射损害→下部:对侧视野同向性上象限盲。
枕叶视中枢损害→一侧完全损害引起偏盲,但偏盲侧对光反射存在,同侧视野的中心部常保存,称黄斑回避现象。
【视觉反射】瞳孔对光反射:光线刺激瞳孔引起的瞳孔缩小反射,视网膜→视神经→视交叉→中脑顶盖前区→E-W核→动眼神经→睫状神经节→节后纤维→瞳孔括约肌,上述经路任何一处损害均可引起光反射丧失和瞳孔散大。
外侧膝状体、视放射、枕叶病变光反射不消失辐辏及调节反射(集合反射):指双眼同时注视近物时双眼汇聚、瞳孔缩小的反应。
顶盖前区病变,不影响辐辏及调节反射,但影响瞳孔光反射。
Horner综合征:颈上交感神经经路损害可引起同侧的瞳孔缩小、眼裂变小(睑板肌麻痹)、眼球内陷(眼眶肌麻痹)、面部汗少、结膜充血。
三叉神经感觉纤维→三叉神经半月节→①眼神经,头顶前部、前额、上睑、鼻根,眶上裂入颅、②上颌神经,下睑与口裂之间、上唇、上颌、鼻腔、腭,圆孔入颅、③下颌神经,耳颞区、口裂以下、下颌,卵圆孔入颅→脑桥→深感觉-中脑核、触觉-主核、痛温觉-脊束核。
运动纤维→颞肌、咬肌、翼状肌、鼓膜张肌,司咀嚼、张口。
【周围性损害】刺激性为三叉神经痛、破坏性为分布区感觉消失。
半月节和神经根损害→分布区感觉障碍、角膜溃疡、角膜反射减弱、咀嚼肌瘫痪。
分支损害→范围内痛、温、触觉减弱。
【核性损害】三叉神经脊束核→同侧面部剥洋葱样分离性感觉障碍,痛温觉消失触觉存在。
运动核→同侧咀嚼肌无力、张口时下颌向患侧偏斜。
面神经运动纤维→支配面上部各肌(额肌、皱眉肌和眼轮匝肌)的神经元接受双侧皮质延髓束控制,支配面下部各肌(颊肌、口轮匝肌)的神经元仅接受对侧皮质延髓束控制。
味觉纤维→支配舌前2/3的味觉:鼓索神经-内膝状神经节-中枢支形成面神经的中间支进入脑桥,与舌咽神经的味觉纤维一起-孤束核-发出纤维-丘脑-中央后回下部。
神经病学知识要点整理

1、总论-定位诊断,体格检查,辅助检查◆症状分类1.缺失(破坏)症状(Destruction):神经损伤时,正常功能减弱或丧失2.释放症状(Release):指高级中枢受损后,受其制约的低级中枢出现功能亢进.3.刺激症状(Irritation):神经结构受激惹后所产生的过度兴奋4.联断休克症状(Shock):指中枢神经系统局部急性严重病变,引起在功能上与受损部位有密切联系的远隔部位神经功能暂时丧失◆大脑分叶:Frontal lobe额叶,Temporal lobe 颞叶,Parietal lobe顶叶,Occipital lobe 枕叶●☆☆十二对脑神经cranial nerves的英文名I-Olfactory, II-optic, III-oculomotor, IV-trochlear, V-trigeminal, VI-abducent, VII-facial, VIII-vestibulocochlear, IX-glossopharyngeal, X-vagus, XI-accessory, XII-hypoglossal●12对脑神经连接脑的部位(用于理解损伤的定位)I-端脑,II-间脑,III、IV-中脑,V-脑桥,VI、VII、VIII桥延沟,IX、X、XI、XII-延髓●☆☆除支配面下部肌的面神经核(即面神经核下半)和舌下神经核只接受单侧(对侧)皮质核束支配外,其他脑神经运动核均接受双侧皮质核束的纤维●黄斑回避视野检查时,在偏盲和全盲视野内,中心注视区功能保留的现象。
该现象见于视放射中后部或视觉皮质区的损害或病变。
如右侧枕叶视中枢损伤,双眼左侧视野同向性偏盲,黄斑回避。
●控制眼球运动的颅神经III-oculomotor nerve,IV-trochlear nerve,VI-abducent nerve●☆☆动眼神经支配的肌肉,动眼神经麻痹oculomotor nerve palsy的临床表现和常见病因肌肉:上睑提肌levator palpebrae superioris muscle,上直肌superior rectus,内直肌medial rectus,下斜肌inferior oblique,下直肌inferior rectus,瞳孔括约肌sphincter pupillae临床表现:上睑下垂ptosis,眼球向外下斜视outward & downward deviation of eyeball,不能向上、向下、向内转动,瞳孔散大mydriasis (dilation of pupil),光反射和调节反射消失loss of light reflex and accommodation reflex,复视diplopia。
神经病学完整版重点总结

神经病学完整版重点总结————————————————————————————————作者: ————————————————————————————————日期:ﻩ神经病学视神经:视锥视杆细胞→双级神经细胞→神经节细胞【视野损害】视神经损害→同侧视力下降或全盲。
视交叉损害→正中部:双眼颞侧偏盲、整个:全盲、外侧部:同侧眼鼻侧偏盲。
视束损害→双眼对侧视野同向性偏盲。
视辐射损害→下部:对侧视野同向性上象限盲。
枕叶视中枢损害→一侧完全损害引起偏盲,但偏盲侧对光反射存在,同侧视野的中心部常保存,称黄斑回避现象。
【视觉反射】瞳孔对光反射:光线刺激瞳孔引起的瞳孔缩小反射,视网膜→视神经→视交叉→中脑顶盖前区→E-W核→动眼神经→睫状神经节→节后纤维→瞳孔括约肌,上述经路任何一处损害均可引起光反射丧失和瞳孔散大。
外侧膝状体、视放射、枕叶病变光反射不消失辐辏及调节反射(集合反射):指双眼同时注视近物时双眼汇聚、瞳孔缩小的反应。
顶盖前区病变,不影响辐辏及调节反射,但影响瞳孔光反射。
Horner综合征:颈上交感神经经路损害可引起同侧的瞳孔缩小、眼裂变小(睑板肌麻痹)、眼球内陷(眼眶肌麻痹)、面部汗少、结膜充血。
三叉神经感觉纤维→三叉神经半月节→①眼神经,头顶前部、前额、上睑、鼻根,眶上裂入颅、②上颌神经,下睑与口裂之间、上唇、上颌、鼻腔、腭,圆孔入颅、③下颌神经,耳颞区、口裂以下、下颌,卵圆孔入颅→脑桥→深感觉-中脑核、触觉-主核、痛温觉-脊束核。
运动纤维→颞肌、咬肌、翼状肌、鼓膜张肌,司咀嚼、张口。
【周围性损害】刺激性为三叉神经痛、破坏性为分布区感觉消失。
半月节和神经根损害→分布区感觉障碍、角膜溃疡、角膜反射减弱、咀嚼肌瘫痪。
分支损害→范围内痛、温、触觉减弱。
【核性损害】三叉神经脊束核→同侧面部剥洋葱样分离性感觉障碍,痛温觉消失触觉存在。
运动核→同侧咀嚼肌无力、张口时下颌向患侧偏斜。
面神经运动纤维→支配面上部各肌(额肌、皱眉肌和眼轮匝肌)的神经元接受双侧皮质延髓束控制,支配面下部各肌(颊肌、口轮匝肌)的神经元仅接受对侧皮质延髓束控制。
神经病学知识点总结

神经病学知识点总结神经病学是医学的一个分支,研究神经系统疾病的发病机制及诊治方法。
随着人们生活水平的不断提高,神经病学的重要性也越来越受到人们的关注。
本文将总结一些神经病学的知识点,以便更好地了解和理解神经病学。
1. 神经系统的分类和解剖结构神经系统分为中枢神经系统和周围神经系统两部分。
中枢神经系统包括大脑和脊髓,是控制和调节人体各种活动的中心。
周围神经系统由神经元和神经纤维组成,包括脑神经、脊神经和交感神经等。
神经系统的组成结构包括神经细胞、突触、神经元回路、神经纤维、胶质细胞等。
2. 神经元的结构和功能神经元是神经系统的基本单位,具有接收、处理和传递信息的功能。
神经元分为树突、轴突和细胞体三部分。
树突和细胞体合称为神经元的接收区,轴突则为神经元的传递区。
神经元的功能包括感受外界刺激、处理信息、传递信息等。
3. 神经元的分类根据轴突的长度和神经元所处的位置,神经元分为三类:感觉神经元、运动神经元和中间神经元。
感觉神经元主要负责感受外界刺激,将信息传递至中枢神经系统;运动神经元则负责控制肌肉运动,将信息从中枢神经系统传至外周肌肉组织;中间神经元则连接感觉神经元和运动神经元,参与信息的处理和运动的协调。
4. 神经节和神经纤维神经节是神经系统的感觉器官,是感觉神经元的细胞体聚集部位,主要分布在皮肤、关节、肌肉等部位。
神经纤维则是神经系统信息传递的通道,分为传入纤维和传出纤维两种,前者主要为感觉神经元提供信息输入的通道,后者则负责将信息传出至运动神经元和其他细胞。
5. 神经递质的种类和作用神经递质是神经系统信息传递的化学介质,是神经元用来传递信息的物质。
常见的神经递质包括乙酰胆碱、谷氨酸、GABA、多巴胺、去甲肾上腺素等。
神经递质的作用主要包括从神经元释放出来后,通过与神经元膜上的受体结合,产生兴奋或抑制作用,从而促进或抑制信息的传递。
6. 常见的神经系统疾病神经系统疾病是指由神经系统发生的各种疾病,可以分为功能性疾病和器质性疾病。
神经病学重点考点总结

神经病学一意识障碍1.意识:指大脑的觉醒程度,是机体对自身和周围环境的感知和理解能力。
(1)嗜睡:持续睡眠状态,可唤醒,醒后基本上能正常交谈,配合检查,停止刺激后又进入睡眠状态。
(2)昏睡:较深睡眠状态,较重的疼痛或言语刺激方可唤醒,醒后对问话作简单模糊的回答,旋即入睡。
(3)昏迷:意识丧失,对言语刺激无应答反应。
可分为浅、中、深昏迷:1)浅昏迷:对疼痛刺激有躲避反应及痛苦表情,存在无意识自发动作,各种生理反射存在,生命体征平稳。
.2)中度昏迷:对重的疼痛刺激稍有反应,很少无意识自发动作,各种生理反射减弱,生命体征轻度改变。
3)深昏迷:对疼痛无反应,无意识自发动作、各种生理反射消失,生命体征异常。
二失语1)Broca失语:典型非流利型口语,表达障碍最突出,语量少,找词困难,口语理解较好,复述、命名、阅读及书写不同程度受损。
优势半球Broca区(额下回后部)或相应皮质下白质病变。
2)Wernicke失语:口语理解严重障碍,流利型口语,语量多,发音清晰,但错语多,空话连篇,难以理解,答非所问,复述及听写障碍。
优势侧颞上回后部病变。
3)传导性失语:口语清晰,听理解正常,自发语言正常,复述不成比例受损是最大特点,自发讲话能说出的词也不能复述,为优势半球缘上回皮质或白质病变。
2)经皮层性失语* 可为运动性、感觉性或混合性失语。
共同特点为复述相对较好,甚至不成比例的好。
为分水岭区病变所致。
3)完全性失语所有的语言功能明显障碍,口语近于哑,只能发出“吗”、“吧”、“哒”等声音(刻板性语言),听理解、复述、命名、阅读和书写均严重障碍,预后差。
优势半球大范围病变所致。
4)命名性失语不能命名,但能描述物品功能,口语表达表现找词困难、赘语和空话,听理解和复述正常。
优势侧颞中回后部或枕颞交界区病变。
短暂性脑缺血发作(TIA) 是局灶性脑或视网膜缺血引起的短暂性神经功能缺损,临床症状一般不超过1小时最长不超过24小时且无责任病灶证据临床表现1.颈内动脉系统TIA(1)常见症状:对侧单肢无力或轻偏瘫,可伴对侧面部轻瘫,为大脑中动脉区或大脑中一前动脉皮质支分水岭区缺血表现。
执业医师测验考试重点精神神经系统
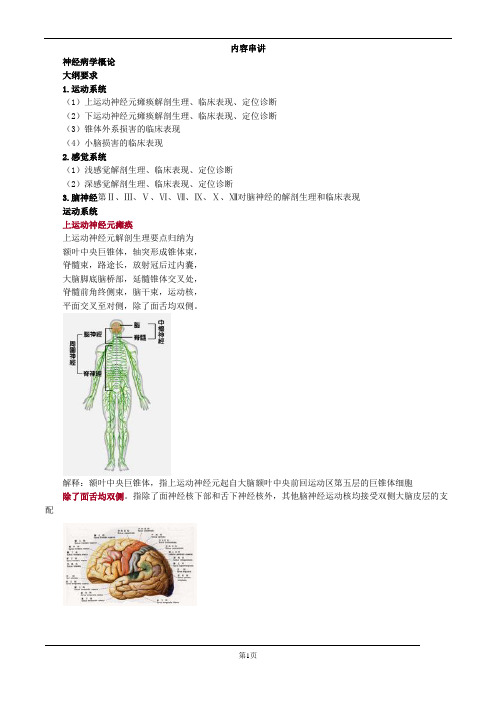
内容串讲神经病学概论大纲要求1.运动系统(1)上运动神经元瘫痪解剖生理、临床表现、定位诊断(2)下运动神经元瘫痪解剖生理、临床表现、定位诊断(3)锥体外系损害的临床表现(4)小脑损害的临床表现2.感觉系统(1)浅感觉解剖生理、临床表现、定位诊断(2)深感觉解剖生理、临床表现、定位诊断3.脑神经第Ⅱ、Ⅲ、Ⅴ、Ⅵ、Ⅶ、Ⅸ、Ⅹ、Ⅻ对脑神经的解剖生理和临床表现运动系统上运动神经元瘫痪上运动神经元解剖生理要点归纳为额叶中央巨锥体,轴突形成锥体束,脊髓束,路途长,放射冠后过内囊,大脑脚底脑桥部,延髓锥体交叉处,脊髓前角终侧束,脑干束,运动核,平面交叉至对侧,除了面舌均双侧。
解释:额叶中央巨锥体,指上运动神经元起自大脑额叶中央前回运动区第五层的巨锥体细胞除了面舌均双侧。
指除了面神经核下部和舌下神经核外,其他脑神经运动核均接受双侧大脑皮层的支配上运动神经元瘫痪临床表现要点归纳为中枢瘫痪对侧瘫,肌张增高肉不软,腱亢浅失病理反,肌电传导不走偏。
解释:肌张增高肉不软,指瘫痪肌肉张力增高,瘫痪肌肉不萎缩腱亢浅失病理反,指腱反射亢进,浅反射消失,出现病理反射肌电传导不走偏。
指肌电图显示神经传导正常,无失神经电位上运动神经元瘫痪定位诊断要点归纳为对侧单瘫源皮层,内囊病变三偏征,脑干病变交叉瘫,脊髓损伤看节段,周围中枢各表现。
解释:周围中枢各表现。
指脊髓病变节段不同,导致的中枢性瘫痪或周围性瘫痪各有不同脊髓颈膨大以上病变引起中枢性四肢瘫痪颈膨大(C5-T1)病变引起上肢周围性瘫痪和下肢中枢性瘫痪胸段脊髓病变引起双下肢中枢性瘫痪腰膨大(L1-S2)病变可引起双下肢周围性瘫痪脊髓半侧损害时产生病变侧肢体的中枢性瘫痪及深感觉障碍以及对侧肢体的痛温觉障碍(Brown-Sequard 综合征)【例题】男,70岁。
因观看足球比赛突然晕倒而入院治疗。
查体发现左侧上、下肢瘫痪,腱反射亢进,左侧眼裂以下面瘫,伸舌时舌尖偏向左侧。
左半身深、浅感觉消失。
【神经病学概论】知识点

【神经病学概论】知识点精神、神经系统第一章神经病学概论1.上运动神经元损伤者病理反射为________性。
2.上运动神经元损伤者瘫痪类型为________性瘫痪。
3.小脑蚓部损害,引起躯干性共济失调,表现为不能保持直立姿势、站立不稳及________征阳性,行走时不稳,左右摇摆,呈________步态。
4.小脑半球病变,出现同侧肢体共济失调,指鼻试验、跟膝胫试验、________试验笨拙。
5.运动区局限性病变表现为对侧________。
6.一侧内囊完全损害可出现“三偏”综合征,表现为对侧偏瘫、对侧偏身感觉障碍、________。
7.一侧脑干损害常引起交叉性瘫痪,即同侧脑神经________性瘫痪及对侧肢体________性瘫痪及感觉障碍。
8.第Ⅴ、Ⅵ、Ⅶ、________对脑神经受损提示脑桥病变。
9.双侧脑桥基底部病变可出现________综合征,表现为意识清楚,无言语理解障碍,眼球水平运动障碍,可上下运动,双侧面瘫,不能讲话,吞咽功能障碍,双侧中枢性瘫痪。
10.延髓上段的背外侧区病变可出现________征。
11.脊髓半侧损害见于髓外占位性病变或脊髓外伤,引起________征。
12.Brown-Sequard 综合征表现为病变节段以下同侧痉挛性瘫痪、________和________障碍,对侧损伤平面以下 1~2 个阶段痛温觉障碍。
13.第________对脑神经受损提示中脑病变。
14.前角损害时,病变引起患侧周围性瘫痪,呈________性,无感觉障碍。
15.小脑损害主要表现为________。
16.第Ⅸ、Ⅹ、Ⅺ、Ⅻ对脑神经受损提示________病变。
17.脊髓横贯性损害多见于________及脊髓压迫症。
18.脊髓横贯性损害急性期出现脊髓________症状,病变平面以下的全部感觉丧失,损伤平面以下迟缓性瘫痪及尿潴留。
19.脊髓颈膨大以上病变表现损害平面以下感觉缺失,四肢________性瘫痪。
神经病学总结 1

1、脑干:上与间脑下与延髓相连。
包括中脑、脑桥、和延髓。
内部结构主要有神经核、上下行传导束和网状结构。
2、脑干病损表现及定位:脑干病变大都出现交叉性瘫痪,即病灶侧脑神经周围性瘫痪和对侧肢体中枢性瘫痪及感觉障碍。
定位:第Ⅲ对脑神经麻痹则病灶在中脑,第Ⅴ、Ⅵ、Ⅶ、Ⅷ对脑神经麻痹则病灶在脑桥,第Ⅸ、Ⅹ、Ⅺ、Ⅻ对脑神经麻痹则病灶在延髓。
脑干病变多见于血管病、肿瘤和多发性硬化等。
3、延髓上段的背外侧区病变可出现延髓背外侧综合征。
常见于小脑后下动脉、椎基底动脉或外侧延髓动脉缺血性损害。
4、脊髓半侧损害可引起脊髓半切综合征。
主要特点是病变节段以下①同侧上运动神经元性瘫痪、②深感觉障碍、精细触觉障碍及血管舒缩功能障碍,③对侧痛温觉障碍。
5、脑神经:一嗅二视三动眼,四滑五叉六外展,七面八听九舌咽,十迷十一副十二舌下全。
运动神经为:第3、4、6、11、12对,感觉神经为:1、2、8对,混合神经为:5、7、9、10对。
第1~2对脑神经属于大脑和间脑的组成部分第3~12对脑神经与脑干相连。
(3、4对在中脑,5、6、7、8对在中脑,9、10、11、12对在延髓)6、嗅神经损伤单侧见于额叶底部肿瘤或嗅沟病变,双侧见于鼻炎、鼻部肿物及外伤。
7、视神经损害—产生同侧视力下降或全盲,常由神经本省病变,受压迫或高颅压引起;视交叉损害——视交叉外侧部病变引起同侧眼鼻侧视野缺损;视交叉正中不病变,可出现双眼颞部偏盲;整个视交叉损害可引起全盲。
视束损害,一侧视束损害出现双眼对侧视野同向性偏盲,偏盲侧瞳孔直接对光反射消失。
常见于额叶肿瘤向内侧压迫时。
视辐射损害,视辐射全部受损,出现俩眼对侧视野的同向偏盲。
8、动眼神经支配上睑提肌,上直肌,内直肌,下直肌,下斜肌瞳孔括约肌和睫状肌。
滑车神经支配上斜肌;外展神经支配外直肌。
9、三叉神经分为三支:眼神经(第一支),眼神经是角膜反射的传入纤维。
上颌神经(第二支),下颌神经(第三支)。
三叉神经周围性损害包括三叉神经半月节,三叉神经根或三个分支病变。
神经病学完整版重点总结

神经病学视神经:视锥视杆细胞→双级神经细胞→神经节细胞【视野损害】视神经损害→同侧视力下降或全盲。
视交叉损害→正中部:双眼颞侧偏盲、整个:全盲、外侧部:同侧眼鼻侧偏盲。
视束损害→双眼对侧视野同向性偏盲。
视辐射损害→下部:对侧视野同向性上象限盲。
枕叶视中枢损害→一侧完全损害引起偏盲,但偏盲侧对光反射存在,同侧视野的中心部常保存,称黄斑回避现象。
【视觉反射】瞳孔对光反射:光线刺激瞳孔引起的瞳孔缩小反射,视网膜→视神经→视交叉→中脑顶盖前区→E-W核→动眼神经→睫状神经节→节后纤维→瞳孔括约肌,上述经路任何一处损害均可引起光反射丧失和瞳孔散大。
外侧膝状体、视放射、枕叶病变光反射不消失辐辏及调节反射(集合反射):指双眼同时注视近物时双眼汇聚、瞳孔缩小的反应。
顶盖前区病变,不影响辐辏及调节反射,但影响瞳孔光反射。
Horner综合征:颈上交感神经经路损害可引起同侧的瞳孔缩小、眼裂变小(睑板肌麻痹)、眼球内陷(眼眶肌麻痹)、面部汗少、结膜充血。
三叉神经感觉纤维→三叉神经半月节→①眼神经,头顶前部、前额、上睑、鼻根,眶上裂入颅、②上颌神经,下睑与口裂之间、上唇、上颌、鼻腔、腭,圆孔入颅、③下颌神经,耳颞区、口裂以下、下颌,卵圆孔入颅→脑桥→深感觉-中脑核、触觉-主核、痛温觉-脊束核。
运动纤维→颞肌、咬肌、翼状肌、鼓膜张肌,司咀嚼、张口。
【周围性损害】刺激性为三叉神经痛、破坏性为分布区感觉消失。
半月节和神经根损害→分布区感觉障碍、角膜溃疡、角膜反射减弱、咀嚼肌瘫痪。
分支损害→范围内痛、温、触觉减弱。
【核性损害】三叉神经脊束核→同侧面部剥洋葱样分离性感觉障碍,痛温觉消失触觉存在。
运动核→同侧咀嚼肌无力、张口时下颌向患侧偏斜。
面神经运动纤维→支配面上部各肌 (额肌、皱眉肌和眼轮匝肌)的神经元接受双侧皮质延髓束控制,支配面下部各肌 (颊肌、口轮匝肌)的神经元仅接受对侧皮质延髓束控制。
味觉纤维→支配舌前2/3的味觉:鼓索神经-内膝状神经节-中枢支形成面神经的中间支进入脑桥,与舌咽神经的味觉纤维一起-孤束核-发出纤维-丘脑-中央后回下部。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
神经病学概论国家执业医师考试精神神经系统
本章学习特点
请跟我来!!!
先看考试内容
神经系统大纲
(一)神经病学概论(八)脑疝
(二)周围神经病(九)帕金森病
(三)脊髓病变(十)阿尔茨海默病
(四)颅脑损伤(十一)偏头痛
(五)脑血管疾病(十二)单纯疱疹性脑炎
(六)颅内肿瘤(十三)癫痫
(七)颅内压增高(十四)神经-肌接头与肌肉疾病神经病学概论
大纲
1.运动系统(1)上运动神经元瘫痪解剖、生理、临床表现、定位诊断(2)下运动神经元瘫痪解剖、生理、临床表现、定位诊断(3)锥体外系损害的临床表现
(4)小脑损害的临床表现
2.感觉系统(1)浅感觉解剖生理、临床表现、定位诊断
(2)深感觉解剖生理、临床表现、定位诊断
3.脑神经第Ⅱ、Ⅲ、Ⅴ、Ⅵ、Ⅶ、Ⅸ、Ⅹ、Ⅻ对脑神经的解剖生理和临床表现
4.皮质与脑功能解剖生理和临床表现
5.脑室系统与脑脊液解剖生理和临床表现
6.脑血管解剖生理特点和临床相关性
先来认识神经细胞
(又称神经元)
神经元长这么长,这么多干啥?
What are you干啥呢?
接受信息和传递命令
接受信息和传递命令
皮质脊髓束
具体有什么路啦?
两感四路
皮质脊髓束
支配躯干和四肢肌肉通路:皮质脊髓束
支配面部肌肉(表情肌)运动:皮质核束
浅感觉:痛觉,温觉,触觉;
皮肤/黏膜
脊髓丘脑束
深感觉:关节腔周围组织运动觉、位置觉和震动觉
薄束/楔束
深感觉:运动觉、位置觉和震动觉
考点汇集
浅感觉:痛觉、温觉和触觉
皮肤/黏膜
脊髓丘脑束
深感觉:运动觉、位置觉和震动觉关节腔周围组织
薄束/楔束
反射弧
内囊出血所致的对侧肢体运动障碍(偏瘫),主要是损伤了
A.皮质脊髓束
B.皮质红核束
C.顶枕颞桥束
D.皮质核束
E.额桥束
『正确答案』A
回眸一笑
考点汇集:
四条路
两种感觉
我们一起看看沿路的风景!记地名
出发!
神经系统的划分:
大城市(中枢)
胼胝体
内囊
※前肢和膝部:皮质延髓束(面部运动)
※后肢:皮质脊髓束和丘脑皮质束及视、听辐射纤维通过
小城市(周围神经)周围部:周围神经系统脑神经 12对
脊神经 31对
自主神经(内脏)
脑?脑神经?
怎么区别?
按功能分:
感觉神经
Ⅰ嗅神经
Ⅱ视神经
Ⅷ前庭蜗神经
平衡-听觉运动神经:
Ⅲ动眼神经:眼球
Ⅳ滑车神经:眼球
Ⅵ外展神经:眼球
1嗅2视3动眼,4滑5叉6外展,7面8听9舌咽,10迷1副舌下全
Ⅺ副神经
Ⅻ舌下神经
混合神经:
Ⅴ三叉神经
Ⅶ面神经
Ⅸ舌咽神经
Ⅹ迷走神经
1嗅2视3动眼,4滑5叉6外展,7面8听9舌咽,10迷1副舌下全
请找出中枢神经和周围神经
回眸一笑
神经系统如何管理人体?
前面管运动,后面传感觉
前回、前根运动,后回、后根感觉
(前面运动,后面赶)
内囊
※前肢和膝部:皮质延髓束(面部运动)
※后肢:皮质脊髓束和丘脑皮质束及视、听辐射纤维通过
考点汇集
(前面运动,后面赶)
回眸一笑
皮质和脑功能额叶
颞叶
考点:
※额叶:Broca失语(运动性失语)
※颞叶:Wernicke失语
※Broca失语(运动性失语):额下回后部损伤。
※理解他人言语,能够发音,但言语产生困难,或不能言语,或用词错误,或不能说出连贯的句子而呈电报式语言。
患者能够理解书面文字,但不能读出或读错。
(即表达障碍)
Wernicke失语:又称感觉性失语。
颞中回后部损伤,能听见说话的声音,能自言自语,但不能理解他人和自己说话的含义。
命名性失语:颞中回后部,患者对一个物品,能说出它的用途,但说不出它的名称。
男,65岁,晨起说话不流利,只能讲一两个简单的字,但能理解别人言语,也能理解书写的东西,但读出来有困难,病变应在优势半球
A.颞上回后部
B.颞中回后部
C.顶叶角回
D.额下回后部
E.颞中及颞下回后部
『正确答案』D
女,56岁,右利手。
突然语言困难2天。
有心房颤动病史7年。
查体:神志清楚,四肢运动感觉无异常。
门诊医生问诊:“生什么病?”答:“呀!吃饭吗?”医生:“把右手举起来。
”答:“是”,却向门口走去。
最可能的原因是
A.运动性失语
B.命名性失语
C.传导性失语
D.感觉性失语
E.混合性失语
『正确答案』D
回眸一笑
补充内容
1.去大脑僵直
2.去皮质强直
知识扩展
去大脑僵直是一种反射性的伸肌紧张性亢进。
网状结构中存在抑制和加强肌紧张及肌运动的区域。
中脑水平切断脑干以后,下行抑制性影响被阻断,网状抑制系统的活动降低,导致伸肌反射的亢进。
脑干损伤
去大脑僵直:角弓反张,四肢均伸展性强直。
头后仰,上下肢伸直,上臂内旋,手指屈曲。
脑干损伤
去皮层强直:上肢屈曲,下肢伸直。
皮质损伤
注意:
男,28岁。
车祸后昏迷3周。
查体:昏迷,压眶反射消失,颈后仰伸,四肢强直性伸直,上肢内收、过度旋前和下肢内收、内旋、踝跖屈。
该患者的损害水平在
A.脊髓
B.脑干
C.大脑皮层
D.小脑
E.基底节
『正确答案』B
脑室系统与脑脊液
运动
·不随意运动·随意运动
找出上、下运动神经元
下运动神经元瘫痪周围性瘫痪
软瘫
核下瘫
弛缓性瘫痪
脊髓前角细胞
前根:
脊髓前角细胞:弛缓性瘫痪,无感觉障碍,呈节段型。
急性多见于脊髓前角灰质炎。
前根:呈节段型,不伴感觉障碍。
前根损害多见于髓外肿瘤的压迫、脊膜的炎症或椎间孔病变。
下运动神经元损伤的临床特点:肌张力降低,腱反射减弱或消失,肌肉萎缩,无病理反射,肌电图:神经传导速度异常和失神经支配电位。
