DIC抢救流程图
常见妇产科重症病抢救流程图

一、新生儿心肺复抢救规程1、初步复处理置复温床、擦干羊水、摆好体位、暂缓断脐清理呼吸道口、鼻、咽部羊水、粘液进展触觉刺激。
2、评价呼吸①无自主呼吸正压纯氧15-30秒无药物抑制评价心率有药物抑制给予纳洛酮后评价心率。
②有自主呼吸评价心率心率大于100次/分评价肤色心率小于100次/分同无自主呼吸处理。
3、评价心率①心率小于60次/分行气管插管加压给氧、心外按摩30秒。
②心率60-100次/分面罩加压给氧。
以上处理后再次评价心率。
心率小于80次/分开场用药大于100次/分继续给氧评价肤色。
③心率大于100次/分观察自主呼吸。
4、评价肤色①红润或周围性青紫继续观察。
②紫绀继续给氧。
5、药物治疗心率小于80次/分开场用药肾上腺素1100000.1-0.3ml/kg静脉滴注或气管给药必要时每5分钟重复给药再次评价心率大于100次/分停止给药小于100次/分根据情况给予碳酸氢钠、扩容剂。
二、子痫的紧急处理1.要点尽快控制抽搐、加强护理防治并发症与时终止妊娠。
2.控制抽搐①安定 10mg+25%葡萄糖液30ml静脉推注2分钟以上。
②25%硫酸镁 10ml+25%葡萄糖液30ml静脉推注10分钟以上继之用25%硫酸镁40ml+50ml葡萄糖液500-1000ml静脉滴注。
③如抽搐未能与时控制时可用冬眠一号1/3量加于25%葡萄糖液20ml中静脉推注≥5分钟推完下余2/3量加于5%葡萄糖50ml 中静滴。
3.护理①安置病人于安静避光房间专人护理。
②卷有纱布的压舌板随时备用。
③维持呼吸道通畅、吸氧。
④记出入量留置导尿管。
⑤禁饮食、头侧卧防治呕吐物吸入。
⑥记录血压、脉搏、呼吸每15分钟一次。
⑦胎儿未娩出前安置胎儿监护仪或10分钟听胎心率一次。
⑧各种操作均应轻柔以减少刺激。
⑨注意颅水肿、堵塞、出血、心衰、酸中毒、电解质紊乱、DIC、尿毒症等并发症。
4.与时终止妊娠①剖宫产不能在短时间分娩可在控制抽搐后行剖宫产。
②经阴分娩抬头低、宫口近开权可考虑经阴分娩。
急诊科六大病种抢救流程图 汇总

生命体征平稳 生命体征不平稳
进一步稳定生命体征,包括呼吸机支持,扩容升压,输血等
GCS 13-15分 急诊颅脑CT
GCS 3-12分
进入绿色通道,请神经外科会诊 建立静脉通道(静脉留置针,首选平衡盐液);急查血常规、 血型、交叉配血,凝血功能、肾功能、电解质、术前项目I检 查
保持循环稳定的基础上对脑疝患者快速脱水降低颅内压
建立通畅的气道 ①清除气道分泌物:祛痰剂(按溴索);雾化吸 入(a-糜蛋白酶)促进痰液排出;体位引流、吸痰等措施,
必要时可行纤支镜吸痰 ②解除支气管痉挛:首选短效β2受体激动剂,连用 抗胆碱能药物,严重患者,考虑静脉使用茶碱, 增加通气量 呼吸兴奋剂的应用,II型呼衰病人出现肺型脑病时 可以使用呼吸兴奋剂。常用有:可拉明、洛贝林 控制感染 ①检验治疗同时留取痰培养;②根据药敏调整用药 纠正酸碱失衡及电解质紊乱 糖皮质激素 防消化道出血 法莫替丁、PPI 防休克 针对病因采取相应措施
A 检查意识水平,瞳孔,生命体征,肢体运动,反射改变,脑 膜刺激征 B 评价头颅损伤情况(头皮裂伤,头皮血肿和瘀斑,脑脊液 漏)
C评价可能的颅脑损伤机制(冲击伤和对冲伤) D基础情况(年龄,心血管,呼吸,糖尿病,妊娠状态等) E 颅脑损伤分型及格拉斯哥(GCS)评分
5min………..
……………………………………………………………………………………
Байду номын сангаас
初步明确诊断
45min…………………………..
必要时神经外科会诊 心跳骤停 病情允许时急诊颅脑CT检查
有住院指征 急诊留观或必要时住院治疗 无住院指征 按心肺复苏流程处理
神经外科住院治疗
急性呼吸衰竭急诊救治流程
可疑呼衰:呼吸困难、发绀、肺部啰音、神志障碍
产科DIC的抢救与处理

概述
• DIC是有多种疾病引起的凝血功能亢进,弥 散性微血栓形成、循环和器官功能障碍以 及明显出血的一系列病理生理过程。
产科DIC的特点
A、妊娠期血液系统的特殊生理 B、以产科并发症引起者最为常见 C、发病急骤、病势凶险 D、母婴死亡率相当高 E、产科常见的危重急症之一
产科DIC病因
不同病因的治疗
• 胎盘早剥并发DIC 治疗过程兼顾回复血容量和防止凝血障碍两
个方面,若能及时终止妊娠,即可阻止DIC发 展,不需要应用肝素。一般扩容要充足,可输 注血浆、冷沉淀以及血小板,并适当补充钙剂、 其他电解质和维生素K,尽量少用库血。如分 娩前出现凝血障碍或分娩后有血栓形成倾向, 可适当应用肝素。
。 手术后短期内或有巨大的出血创面未完全止血者
。 严重肝病,多种凝血因子合并障碍者。
肝素的用法与用量
用法 微剂量 小剂量 中剂量 大剂量 超剂量
用量 10-25mg/d 50-120mg/d 121-300mg/d >300mg/d >500mg/d
如何判断肝素过量
非紧急情况下检测血中肝素水平及试管法凝血 时间。
临床治疗及抢救程序
2、抗凝治疗 抗凝治疗是终止DIC病理过程,减轻器官功能损伤、重 建凝血、抗凝平衡的重要措施。一般认为抗凝治疗应在处 理基础疾病的前提下,与凝血因子的补充同步进行。
A、肝素应用: 肝素应在DIC的早期(高凝期)应用,消耗性低凝期,
病不用。
5、补充凝血因子,I、V、Vll、Xll(偶有严重肝病合并DIC时应用)
不同病因的治疗
• 羊水栓塞并发DIC 因病情凶险、发展迅速,在呼吸衰竭同时
往往一半以上患者合并DIC,故在治疗呼吸衰 竭同时,尽早使用肝素,剂量1mg/kg,使24 小时肝素总量大150-200mg,首剂50mg,以后 每6小时1次。在促凝因素解除后,适量输入 新鲜血浆或其他凝血因子制剂。
各种抢救程序(流程图)
1/2 6正0(常50人~7C0O)容2C积P平%均或为
27(23~31)mEq/L 乳酸钠在组织缺氧、心脏停
搏、肝功能不良时不宜采用
轻症用等渗盐水,每次 1000ml溶液加氯化钾1.5~3g 静滴
体格检查:按“CRASHPLAN” 原则指导体检(心脏-呼吸-腹部脊柱-头部-骨盆-四肢-动脉神经 )
实验室检查:查血型、交叉配血,作血气电解 质、了解酸碱离子失衡、查生化、评价肝肾功 能,查血常规,反复多次,评估出血情况
特殊检查:X线、超 声、腹腔镜、CT、 MRI、腹腔穿刺
多发伤的再估计:动态观察,发现隐蔽的深部损伤、继发性损伤、并发症如十二指肠破裂, 胰腺损伤,隐性出血,继发颅内、胸内、腹内出血等
高渗性脱水 [Na+]>150mmol/L
低渗性脱水 [Na+]<135mmol/L
等渗性脱水
低[K+]<3.5mmol/L
高[K+]>5.5mmol/L
水中毒
需水量(ml) =[ 病 人 血 清 钠 浓
度 (mmol/L)142]× 体 重 (kg)×3( 男 ) 或 ×4(女)×5(小儿) 需水量+当天生 理盐水需要量+ 额外损失量=当 天应补充总量 第 一 天 补 给 “ 当天应补充水总 量 ” 的 1/2 以 后 根据病情及化验 结果调整补充
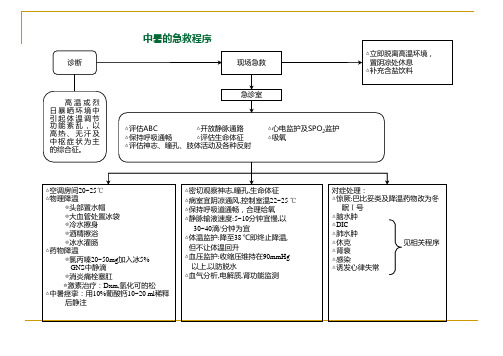
诊断
高温或烈 日暴晒环境中 引起体温调节 功能紊乱,以 高热、无汗及 中枢症状为主 的综合征。
中暑的急救程序
现场急救
急诊室
29种危急重症急救流程图解

△立即检查肾功能、电解质、血 气分析 △ 留置导尿管,观察尿量、尿色、 尿常规、尿比重,记录每小时 尿量及24h出入量 △心电监护、观察心率、心律、 S-T段变化 △根据CVP及尿量控制输液速度 △生命体征监测 △合理饮食 △无菌操作,预防感染
△氮质血症:⒈给予优质蛋白8~12g/日,或配给GS+AA, 可采用胃肠道外营养⒉同化激素,丙苯酸若龙,促氮 质代谢⒊口服大黄,浦公英灌肠或甘露醇、山梨醇⒋ 应用苏打⒌合理使用利尿剂 △高血钾症:⒈GS+R2疗法 ⒉葡酸钙⒊利尿剂⒋离子交 换树脂 ⒌克分子乳酸钠 ⒍苏打应用 ⒎透析疗法 K+>6.5mEg/L △酸中毒 :⒈5%苏打 ⒉11.2%乳酸钠(对缺O2、肝功能失 常不宜应用 ⒊透析疗法 △尿毒症: ⒈纠正水电解质、酸碱平衡失调 ⒉中药 ⒊人 工肾(血透析):Bun>80mg,Cr>6~8mg 时使用 ⒋肾移植 △合理使用血管扩张剂、利尿剂。禁用肾毒性如庆大、氨 基甙类药物 △原发病治疗
●采血作相应检查 ●保持呼吸道通畅 ●监测T、P、R、BP ●观察全身出血情况 能衰 竭
●高凝血期 ●消耗性低凝血期 ●继发性纤溶亢进期
分 期
诊 断 标 准
●临床上存在易引起 DIC 的基础疾病,同 时兼有两项以上的临床表现 ●实验室检查有3项以上异常 ●排除重症肝炎合并凝血功能异常和原发 性纤溶症
相 应 治 疗
急性DIC抢救程序
诊断 ●组织因子释放 ●血管内皮损伤 ●感染 ●血流淤滞 ●原因不明 病 因 急救措施
急性DIC
监护与护理
并发症治疗
●出血 ●微循环障碍 ●栓塞症状 ●溶血
临 床 表 现
●消耗性凝血障碍检查: 血小板减少、凝血酶原 时间延长和纤维蛋白原 含量减少 ●纤溶亢进检查:凝血酶 时间延长、 FDP 增高和 3P试验阳性 ●外周涂片检查;红细胞 形态改变
dic抢救应急预案及程序

dic抢救应急预案及程序DIC 抢救应急预案及程序一、前言弥散性血管内凝血(DIC)是在许多疾病基础上,致病因素损伤微血管体系,导致凝血活化,全身微血管血栓形成、凝血因子大量消耗并继发纤溶亢进,引起以出血及微循环衰竭为特征的临床综合征。
DIC 病情凶险,发展迅速,如不及时抢救,常危及生命。
因此,制定科学、有效的 DIC 抢救应急预案及程序至关重要。
二、DIC 的临床表现DIC 的临床表现复杂多样,主要包括以下几个方面:1、出血倾向:多部位出血常是 DIC 患者最初的表现。
常见的出血部位包括皮肤瘀斑、紫癜、鼻出血、牙龈出血、消化道出血、血尿等。
出血程度轻重不一,严重者可发生颅内出血。
2、微循环障碍:表现为低血压或休克,肢端发冷,少尿或无尿,呼吸困难等。
3、微血管栓塞:可累及不同器官,出现相应的症状和体征。
如肺栓塞引起呼吸困难、胸痛、咯血;肾栓塞引起腰痛、血尿、少尿或无尿;脑栓塞引起头痛、抽搐、昏迷等。
4、微血管病性溶血:表现为进行性贫血,贫血程度与出血量不成比例,可伴有黄疸。
三、DIC 的诊断标准DIC 的诊断需要结合临床表现和实验室检查结果。
目前常用的诊断标准包括:1、存在易引起 DIC 的基础疾病。
2、有下列两项以上临床表现:多发性出血倾向。
不易用原发病解释的微循环衰竭或休克。
多发性微血管栓塞的症状、体征。
抗凝治疗有效。
3、实验室检查符合以下标准:血小板计数低于 100×10⁹/L 或进行性下降。
血浆纤维蛋白原含量低于 15g/L 或进行性下降。
3P 试验阳性或血浆 FDP 超过 20mg/L。
凝血酶原时间缩短或延长 3 秒以上,或呈动态变化。
优球蛋白溶解时间缩短,或纤溶酶原含量降低。
四、DIC 抢救应急预案(一)组织准备成立 DIC 抢救小组,由急诊科医生、护士、检验科医生等相关人员组成。
明确小组成员的职责和分工,确保抢救工作有序进行。
(二)物资准备1、准备充足的抢救药品,如肝素、纤维蛋白原、凝血酶原复合物、血小板、新鲜血浆等。
急性DIC抢救程序

急性DIC抢救程序第一篇:急性DIC抢救程序诊断●组织因子释放●血管内皮损伤●感染●血流淤滞●原因不明病因急性DIC抢救程序急性DIC急救措施监护与护理并发症治疗●出血●微循环障碍●栓塞症状●溶血临床表现●消耗性凝血障碍检查:血小板减少、凝血酶原时间延长和纤维蛋白原含量减少●纤溶亢进检查:凝血酶时间延长、FDP增高和3P试验阳性●外周涂片检查;红细胞形态改变检查●清除病因和诱因●改善微循环障碍●抗凝治疗:早期、足量用肝素,首次10000U静推,以后3000~5000U/6小时或5~15U/kg·h 维持●抗凝治疗肝素化后,补充凝血因子和血小板●抗纤溶治疗:PAMBA△DIC早期禁忌△DIC中期在抗凝治疗的基础上小剂量应用△DIC后期伴出血者,可单独使用●采血作相应检查●保持呼吸道通畅●监测T、P、R、BP●观察全身出血情况●记出入量●感染●出血性休克●多脏器功能衰竭●高凝血期●消耗性低凝血期●继发性纤溶亢进期分期诊断标准●临床上存在易引起DIC的基础疾病,同时兼有两项以上的临床表现●实验室检查有3项以上异常●排除重症肝炎合并凝血功能异常和原发性纤溶症第二篇:急性酒精中毒抢救流程急性酒精中毒的治疗【概述】急性酒精(乙醇)中毒系指饮酒所致的急性神经精神和躯体障碍。
通常是指一次性饮大量乙醇类物质后对中枢神经系统的兴奋、抑制的状态。
急性酒精中毒与急性酒精过量难以界定。
同时,人对酒精的耐受剂量个体差异极大,中毒量、致死量都相差悬殊,中毒症状和程度也不同。
成人一次口服最低致死量约为纯酒精250~500ml,小儿为6~30ml。
【诊断要点】1.毒物接触史有饮酒史或误服工业或医用酒精。
2.临床表现(1)兴奋期:当血酒精含量在200~990ml/L时,眼睛发红(即结膜充血),脸色潮红或苍白、轻微眩晕、乏力;自控力丧失、自感欣快、语言增多、逞强好胜、口若悬河、夸夸其谈、举止轻浮;有的表现粗鲁无礼、易感情用事、打人毁物、喜怒无常。
dic抢救应急预案及程序

dic抢救应急预案及程序一、背景介绍在医疗实践中,突发的患者疾病情况或意外事件可能会对患者的生命造成严重威胁。
因此,建立一份完善的抢救应急预案及程序对于保障患者的生命安全至关重要。
本文将以DIC(弥散性血管内凝血)为例,介绍DIC抢救应急预案及程序的制定和执行。
二、DIC抢救应急预案的制定1. 目标设定:制定DIC抢救应急预案的首要目标是确保患者尽快得到适当的救治,减少DIC发展至严重并发症的风险,提高患者的存活率。
2. 人员配备:确定参与抢救救治的医护人员和相关专家,并明确其职责和权限。
3. 资源准备:准备所需的医疗设备、药品和血液制品等,确保能够及时有效地进行抢救。
4. 预案编制:根据DIC抢救的一般流程,编制详细的抢救应急预案,明确各个环节的步骤和操作指南。
三、DIC抢救应急程序的执行1. 早期识别和干预:当患者存在DIC的高危因素或早期症状时,医务人员应该及时进行评估和诊断,并根据患者的具体情况采取相应的干预措施。
2. 诱发因素控制:针对DIC的病因和患者的具体情况,采取积极控制诱发因素的措施,例如控制感染、纠正凝血功能异常等。
3. 血栓栓塞预防:DIC时常伴随有血液高凝状态,而血栓栓塞是严重的并发症之一。
因此,在DIC抢救中,预防血栓栓塞的措施也是必不可少的。
4. 替代治疗:对于DIC患者,常规的输血治疗可能无法解决其凝血功能障碍的问题。
因此,替代治疗如血小板浓缩剂和新鲜冰冻血浆等的使用,对于抢救患者至关重要。
5. 紧急手术干预:对于严重DIC并发症的患者,如严重出血、器官功能衰竭等情况,可能需要进行紧急手术干预。
在手术过程中,医护人员应高度配合,确保手术操作的安全和顺利进行。
四、DIC抢救应急预案的演练和改进1. 演练:定期进行DIC抢救应急预案的演练,提高医护人员的应急响应能力和团队合作能力。
2. 改进:根据演练结果和实际救治经验,及时对抢救应急预案进行改进和优化,以适应不断变化的医疗需求和技术发展。
dic抢救应急预案及程序

dic抢救应急预案及程序在医疗领域中,DIC(弥散性血管内凝血)是一种严重的疾病,其发病率和病死率较高。
为了能够有效地处理DIC紧急情况,并提供及时救治,医疗机构需要制定DIC抢救应急预案及程序。
本文将探讨如何制定这样的预案,并介绍DIC抢救的基本程序和关键步骤。
一、制定DIC抢救应急预案的重要性DIC是一种复杂的疾病,其可导致全身性内凝血和器官衰竭,病情进展迅速,对患者的生命造成极大的威胁。
因此,制定DIC抢救应急预案是医疗机构保证患者安全的重要措施。
预案的制定可以使整个医疗团队在DIC发生的紧急情况下有条不紊地进行处置,最大程度地减少患者的死亡风险。
二、制定DIC抢救应急预案的关键要点1.明确预案的目的和范围在制定DIC抢救应急预案时,需要明确预案的目的和范围。
预案的目的是提供一套有针对性的救治方案,以最大限度地减少DIC患者的死亡率。
预案的范围应涵盖各种DIC紧急情况,包括不同年龄、不同病因和不同临床表现的患者。
2.明确责任和职责制定DIC抢救应急预案时,需要明确每个医疗人员在救治过程中的责任和职责。
抢救团队应该由经验丰富的专家组成,包括重症医生、麻醉师、输血科医生、血液科医生等。
医疗人员需明确自己在救治过程中的具体任务,并保证团队协作和沟通畅通。
3.建立紧急联系方式在DIC抢救应急预案中,建立紧急联系方式非常重要。
医疗机构应该配备专门的电话线路或通信设备,以确保在DIC紧急情况下,相关人员能够迅速联系到抢救团队。
此外,还需要明确联系人员的身份和联系方式,以便快速传递信息。
4.制定救治流程和措施DIC抢救应急预案应明确救治流程和措施。
根据患者的具体情况,抢救团队应按照一定的流程进行救治,包括早期识别、早期干预和综合治疗等。
同时,需要明确应用的药物和手术等措施,并制定相应的使用指南和注意事项。
三、DIC抢救的基本程序和关键步骤1.早期识别当患者出现明显出血或栓塞症状时,医疗人员需对DIC进行早期识别。
CT室危重病人急救流程图

病人在检查过程中突发意识丧 失,应立即停止检查。
护士立即准备急救器 械及药品,并开放静 脉通道
医生初步评估病人生 命体征(呼吸、颈动 脉搏动)
技术员退床、适当降 低床高,并立即电话 向临床求援
心脏 呼吸骤停
心跳、自主呼吸存在
医 生
Hale Waihona Puke 心脏按压定位于两乳 头 连 线 中 点;深度至 少 5cm ;不 少 于 100
护 士
肾上腺素 1mg 静 脉 注射;无 效加倍使 用
员
人工呼吸
清除口鼻异 物,开放气 道;呼吸囊 +氧气; 压/ 放( 2/3 ) ; 频率 10~12 次/分
技 术
一般支持
生命体征 监测; 吸氧 ; 保持 呼 吸 道通
抗休克
生 理 盐 水 500ml 静 脉 滴注;肾上 腺素 0.5 ~ 1mg 静脉注 射
抗过敏
地 塞 米 松 10~20mg 静 脉推注
次/分
畅,必要 时吸痰
附救援电话:急诊科:81299 直到临床救援到达
dic抢救的应急方案与操作程序

dic抢救的应急方案与操作程序DIC 抢救的应急方案与操作程序弥散性血管内凝血(DIC)是一种临床病理综合征,其特征是在某些致病因子的作用下,凝血因子和血小板被激活,大量促凝物质入血,在微循环中形成广泛的微血栓。
同时或相继出现出血、栓塞、微循环障碍、微血管病性溶血等临床表现。
DIC 病情凶险,如不及时抢救,常危及生命。
以下是 DIC 抢救的应急方案与操作程序。
一、应急方案(一)快速评估病情1、详细询问病史,包括基础疾病、发病诱因、症状出现的时间和进展情况等。
2、进行全面的体格检查,重点关注出血倾向(如皮肤瘀点、瘀斑、鼻出血、牙龈出血、消化道出血、血尿等)、休克症状(如低血压、少尿、意识障碍等)、微血管栓塞表现(如皮肤发绀、指端坏疽、肾皮质坏死等)以及微血管病性溶血症状(如黄疸、贫血等)。
3、尽快完善相关实验室检查,如血小板计数、凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)、纤维蛋白原定量、D二聚体等,以明确诊断和评估病情严重程度。
(二)立即采取急救措施1、补充血容量迅速建立两条以上的静脉通道,快速输入晶体液和胶体液,以纠正休克引起的组织低灌注和缺氧。
根据中心静脉压、血压、尿量等指标调整输液速度和量,避免肺水肿和心功能衰竭的发生。
2、纠正酸中毒DIC 患者常伴有代谢性酸中毒,应及时给予碳酸氢钠等碱性药物纠正酸中毒,改善血管对血管活性药物的反应性,维护心、肺、脑等重要脏器的功能。
3、改善微循环应用血管扩张剂(如硝酸甘油、酚妥拉明等)解除微血管痉挛,增加组织灌注。
同时,可使用低分子右旋糖酐降低血液黏稠度,改善微循环。
4、抗凝治疗抗凝治疗是 DIC 治疗的关键措施。
常用的抗凝药物有肝素,应根据患者的病情、体重、实验室检查结果等调整肝素的剂量和用法。
在使用肝素过程中,要密切监测血小板计数、PT、APTT 等指标,防止出血并发症的发生。
5、补充凝血因子和血小板当患者出现明显的出血症状,且凝血因子和血小板显著减少时,应及时补充新鲜冰冻血浆、冷沉淀、血小板等血液制品,以改善凝血功能。
dic紧急救治的应急预案及步骤

dic紧急救治的应急预案及步骤DIC 紧急救治的应急预案及步骤DIC(弥散性血管内凝血)是一种临床病理综合征,其特征是在某些致病因子的作用下,凝血因子和血小板被激活,大量促凝物质入血,在微循环中形成广泛的微血栓。
同时,由于消耗了大量凝血因子和血小板,以及继发性纤维蛋白溶解功能增强,导致患者出现明显的出血、休克、器官功能障碍等一系列临床表现。
DIC 病情凶险,发展迅速,若不及时救治,病死率极高。
因此,制定科学合理的 DIC 紧急救治应急预案及步骤至关重要。
一、应急预案(一)组建应急救治团队成立由急诊科医生、血液科医生、重症医学科医生、护士等相关专业人员组成的 DIC 应急救治小组。
小组成员应熟悉 DIC 的诊断标准、治疗原则和急救流程,确保在紧急情况下能够迅速、高效地开展救治工作。
(二)物资准备1、药品准备:储备足量的肝素、低分子肝素、凝血酶原复合物、纤维蛋白原、血小板、新鲜冰冻血浆等止血、抗凝和补充凝血因子的药物。
2、设备准备:配备血液净化设备、输血输液装置、心电监护仪、血压计、血糖仪等急救设备,并确保其处于良好的运行状态。
(三)培训与演练定期组织应急救治小组成员进行 DIC 相关知识的培训,包括 DIC的发病机制、临床表现、诊断要点、治疗方法等。
同时,开展模拟演练,提高小组成员在实际操作中的协调配合能力和应急反应速度。
(四)患者监测对高危患者(如败血症、严重创伤、恶性肿瘤等)进行密切监测,定期检测血小板计数、凝血酶原时间、纤维蛋白原含量、D二聚体等凝血功能指标,以及血常规、肝肾功能、电解质等,以便早期发现DIC 的迹象。
二、救治步骤(一)诊断评估1、病史采集:详细询问患者的基础疾病、发病诱因、症状出现的时间和进展情况等。
2、临床表现:观察患者有无出血倾向(如皮肤瘀斑、鼻出血、牙龈出血、消化道出血、血尿等)、休克症状(如血压下降、心率加快、尿量减少等)、微血管栓塞症状(如皮肤发绀、肢端坏死、肾功能衰竭等)。
