CTO病变治疗策略讲解
经桡动脉CTO病变PCI的策略及操作技巧

影 响 , 否 则 不 能 从 桡 动 脉 途 径 做 。 桡 动 脉 的 穿 刺 是 经 桡 动 脉 PCI治 疗 的基 础 ,穿 刺 过 程 应 一 针 见 血 ,技 巧 此 处 不 再 祥 述 ,值 得 一 提 的 是 穿 刺 点 距 离 腕 管 要 3 1 ~5 m ,以避 免 长时 间操 作 渗 血 导 T CI C 致 腕 管 内血 管神 经受 压 。其 次 ,在 进 行 CTO 介 入 治 疗 前 应 该 仔 细 的 阅读 造 影 片 ,多 体 位 评 估 病 变 有 无 前 向 缝 隙 、 侧 支 循 环 方 向 、 病 变 长 度 、 病 变 走 行 、 病 变 处 有 无 分 支 及 成 角 , 以制 定 治 疗 策 略 和 周 密 的 治 疗 方 案 , 并 评 估 操 作 风 险 ,做 到 防 患 于 未 然 。 一 般 而 言 ,病 变 不 成 角 、无 分 支 、 有 鼠
动 脉 完 成 CTO 病 变 PCI 最 大 障碍 是 引导 导 管 的 的
6 限 制 ,而 经 股 动 脉 途 径 可 选 择 7 Fr的 引 Fr的 —8
导 导管 。 本 文 介 绍 经桡 动 脉 CTO 处 理 过 程 中导 引 导 管 、导 丝 、球 囊 等 介 入 器 械 的 选 择 、 操 作 策 略
1 2
J 0URNAL 0F RARE AND UNC0M M 0N DI EAS S S E
V0I1 NO. 2 .6 2 009
尾样残 端的 CTO 在介入治疗 中较位容 易开通 ,否 则难 度很大 。近 年 来 CT 冠状动 脉血 管 成像 技术
取得 长 足 进 步 ,术 前 CTA 对 于 预 判 CTO 病 变 长 度 、走 行 、 角 度 、 钙 化 程 度 可 提 供 帮 助 ,提 高 介
CTO病变治疗策略
技术 是指正向失败而正向导丝进 入病变近端内膜下假腔,且 逆向导丝也进入病变血管内 膜下假腔不能逆向通过病变 进入近端血管真腔时,经逆 向导丝送入球囊在病变局部 内膜下扩张,形成扩大的假 腔空间,便于正向导丝穿入 该假腔到达远端血管真腔的 方法
病变介入治疗的难度
• 非病变的介入治疗成功率: >95%
• 病变的介入治疗成功率: 大约 60%
•
!!!
评分 简单0分 复杂1分 困难2分 非常困难3分
病变介入治疗的策略
• 正向开通策略 • 逆向开通策略 • 综合策略
正向开通策略的适应症
• 近段纤维帽清晰并且闭塞段较短(<20 ),可首 选正向导丝升级技术
合并扭曲和钙化病变
• 扭曲钙化严重者,失败率较高,如 I、Ⅱ段转折处、 D1分支后记 分 支后
• 应对策略: • 先用硬度强的导丝穿刺,其后用超滑导丝通过迂曲段(两者结合使用
形成“组合拳”),可增加成功率的机率。 • 慎用旋磨,易出并发症
合并冠脉口部病变及外周血管迂曲 走行和钙化病变
• 如病变距离冠脉开口过近、外周动脉严重迂曲,则可能影响指引导管 支持力而增加失败率。
存在严重狭窄的情况下慎重采用逆向技术。 • 双侧外周血管(尤其是股动脉)严重病变,不能完成6F以
上导管的送入, • 解剖形态相对简单,预计前向技术成功率较高,缺乏理想
的侧支通道, • 无强支持力的短、细微导管和球囊、等亲水导丝, • 缺乏前向开通病变经验的情况下不宜采取逆向技术。 •
的综合治疗策略 ( )
• “” 方法是先行双侧造影,重点评估 病变的 4项关键血管造影特点 :
• 近端纤维帽的特征、位置,造影或是否能 够明确的起始部
• 病变长度是否大于2;
CTO病变的介入治疗

技术要求高
介入治疗需要医生具备较高的技术水 平和经验,操作难度较大,对医生的 技术要求较高。
适用范围有限
介入治疗并非适用于所有CTO病变患 者,对于某些特定类型或病情较为严 重的患者可能不太适用。
05
介入治疗案例分享
案例一:药物治疗成功案例
总结词
药物治疗在某些情况下是有效的,特别是对于早期、较轻的 CTO病变。
存期。
对未来的展望
1 2 3
创新技术发展
随着医学技术的不断进步,未来可能会有更多的 创新技术应用于CTO病变的介入治疗,提高治疗 效果和安全性。
个体化治疗方案
根据患者的具体情况制定个体化的治疗方案,能 够更好地满足患者的需求,提高治疗效果和患者 的满意度。
跨学科合作
CTO病变的介入治疗需要多学科的合作和支持, 未来需要进一步加强跨学科合作,提高整体治疗 效果。
THANKS
感谢观看
案例三:手术治疗成功案例
总结词
对于严重的、药物无法控制的CTO病变,手术治疗通常是必要的。
详细描述
手术治疗的方法包括病灶切除、关节置换、肌腱修复等,取决于病变的性质和位置。手术治疗通常能够有效地减 轻患者的疼痛、恢复关节功能、提高生活质量。然而,手术治疗也存在一定的风险,如感染、术后并发症等,因 此需要在医生的建议和指导下进行。
CTO病变的成因
动脉粥样硬化
长期动脉粥样硬化导致冠状动脉 血管内皮损伤,血液中的脂质沉 积在损伤部位,形成斑块,使血
管狭窄或闭塞。
血栓形成
冠状动脉内血栓形成可导致血管完 全闭塞,引起心肌缺血或坏死。
血管痉挛
某些情况下,冠状动脉血管痉挛可 能导致心肌缺血和梗死。
CTO病变的症状
分析冠状动脉慢性完全闭塞病变(CTO)的临床治疗策略及效果

分析冠状动脉慢性完全闭塞病变(CTO)的临床治疗策略及效果【摘要】目的分析冠状动脉慢性完全闭塞病变(CTO)的临床治疗策略及效果。
方法74例冠状动脉造影结果显示为冠状动脉慢性完全闭塞病变患者均给予介入治疗(PCI),观察其临床治疗措施及其效果。
结果经影像学检查提示,有92支CTO病变血管,CTO闭塞段为刀切状的有29支(31.52%),由桥状侧支循环形成的CTO血管32支(34.78%),病变处或病变近端弯曲>45°的有36支(39.13%)、钙化16支(17.39%),CTO病变>15mm的有53支(57.61%),CTO位于血管远端的有22支(23.91%),在血管开口处的有43支(46.74%)。
本次研究的CTO病变患者的PCI成功率为63例(85.14%),术中出现心包填塞的1例(1.35%),出现冠状动脉穿孔或C-F型冠状动脉夹层的有5例(6.76%);术后再次靶病变血运重建1例(1.35%),无死亡病例。
结论CTO介入治疗较为安全,可行性高,值得医学界的深入研究和临床上的广泛推广。
【关键词】冠状动脉;慢性完全闭塞病变;介入治疗冠状动脉慢性完全闭塞病变(CTO)指的是冠状动脉血管的病变,其狭窄程度达到或几乎达到100%,病程一般≥3个月。
临床上判断血管闭塞时间是根据发生心肌梗死的时间、心绞痛、胸痛突然加重的时间和灌装动脉造影结果等[1]。
冠状动脉慢性完全闭塞病变的解剖及病理特点较为特殊,所以治疗有一定困难。
但随着近年来医学水平的不断发展,CTO的治疗上有一定突破,PCI能有效提高治疗CTO的成功率,为CTO患者带来希望[2]。
本文选择2013年6月~2015年6月本院收治的74例冠心病患者的临床资料,分析了介入治疗CTO病变的策略及效果。
1资料与方法1.1一般资料选择2013年6月~2015年6月本院收治的74例冠心病患者的临床资料,其中男63例,女11例,年龄37~78岁,33例(44.59%)有吸烟史,31例(41.89%)有心肌梗死史,37例(50.00%)表现为不稳定型心绞痛,合并糖尿病的有16例(21.62%),合并高血压的有41例(55.41%);另有表现为胸痛的32例,胸闷17例,胸痛伴胸闷8例,患者均无严重肝、肾等疾病或出血性疾病。
经典病例高阻力CTO病变的处理技巧及支架选择

经典病例高阻力CTO病变的处理技巧及支架选择东莞市黄江医院 / 心内科 / 梁宇Alpha支架专家点评:中山大学附属第三医院张成喜该患者为一例右冠CTO病变,但侧支循环较为良好,而且右冠存在严重钙化,病变十分迂曲,是一例高阻力CTO病变。
在处理这类高阻力病变时,首先应考虑到指引导管的支撑性,要选择支撑性好的指引导管;同时,对于这类迂曲的病变,要选择内径更大的指引导管,在提供更大支撑力的同时,也为多种治疗器械的通过提供了保障;处理高阻力病变,一开始就要做好准备。
处理高阻力CTO病变时,可以尝试导丝锚定、球囊锚定、延长指引导管或深插技术等增加导丝支撑力,辅助导丝通过病变。
但值得注意的是,在更换指引导管或导管深插时一定要注意保护冠脉开口,否则极易损伤冠脉开口,造成夹层等恶性事件的发生。
除此之外,在处理高阻力病变时,一定要做好预处理,充分预扩张或使用切割球囊、旋磨等技术,保证导丝、球囊及支架的顺利通过,同时通过充分的预处理也将对患者的预后产生积极影响。
而在处理CTO的过程中,正向技术和逆向技术都要做好准备,一旦正向开通不成功,要及时转为逆向技术;在使用逆向技术的过程中,首先要选择合适的侧支循环;间隔支是目前公认的首选,即使出现穿孔也不易出现心包填塞;心外膜血管也可作为逆向通路的选择,但一定要掌握相应的封堵技术,预防穿孔事件的发生。
当导丝通过病变,充分预处理之后,就需要选择适合的支架。
对于高阻力病变,特别是迂曲病变,选择通过性好的支架至关重要,但在考虑通过性的同时也要考虑到支架的支撑力,如何平衡支撑力与通过性,每位术者都有自己的体会。
因此,临床医师在选择支架的过程中一定要结合病变部位的具体情况,选择最合适的支架。
Alpha支架作为一款优秀的国产支架,兼顾通过性及支撑性,在这个病例中应用了四枚Alpha支架,每一枚支架都可顺利通过高阻力病变,并且具有良好的径向支撑力,是一枚值得临床医师广泛应用的优秀国产支架。
谈慢性完全闭塞病变(CTO)前向技术

谈慢性完全闭塞病变(CTO)前向技术慢性完全性闭塞病变(Chronic Total Occlusion,CTO)是指冠状动脉完全闭塞且闭塞时间超过3个月的病变。
是当前介入治疗的难点之一,近年来,国内外CTO的技术取得了飞快地进步,那么手术时应用前向技术(导丝进入或正向夹层再进入),还是应用逆向技术(导丝进入或逆向CART)呢?我们来看看专家怎么说。
开通慢性完全闭塞病变可使很多冠心病患者生活质量、心功能及预后得到改善。
开通CTO是冠脉介入治疗较为复杂的技术,使很多术者获得征服后的快感,目前已经形成了“CTO热”。
开通CTO是为了患者受益,应避免以“开通CTO”为目的。
逆向开通CTO,无疑提高了手术成功率,但它只是一种手段,绝不能成为一种“时髦”。
有下列情况之一者慎用逆向开通技术:①心力衰竭,心功能III级/IV级或术前血压偏低者;②右冠、前降支或回旋支有两支闭塞或类似两支闭塞(有一支细小),另一支血管不能作为逆向途径使用;③左主干闭塞;④严重狭窄的左主干与严重狭窄的前降支或回旋支连续,回旋支或前降支起始闭塞。
以上情况,逆向指引导管的放置或逆向造影即可导致血压下降或(和)心功能恶化。
侧枝供血血管或侧枝的痉挛或损伤可导致灾难性后果。
另外导管室不能及时行ACT监测时、手术团队或术后管理者快速有效处理并发症(血管穿孔、心包填塞)能力不足者逆向操作尽量不用。
前向技术仍是常用的、重要的、安全的手段。
我们一般选用7F指引导管,右冠闭塞常用AL0.75/AL1.0,如果低位开口向上走行的右冠可选用EBU3.0/3.5或JL4.0;左冠闭塞一般选EBU3.75,少数选用EBU3.5。
导丝包括:Fielder系列导丝(Fielder-xt 0.009英寸0.8g、Fielder-xt-R 0.010英寸0.6g、Fielder-xt-A 0.010英寸1.0g),是完全闭塞及次全闭塞病变首选导丝,可用于探寻微通道,其跟踪性较好;UB3(Asahi,尖端亲水, 0.014英寸, 3g),其与Miracle3相比,顺滑度提高,增强了血管跟踪能力,减少与微导管的摩擦力;Pilot200/150(0.014英寸,硬度4.1g/2.7g),具有优异的扭控性、头端塑形保持能力和超滑性,兼顾支撑力与出色跟踪性,可用于“穿刺”和“钻行”,具备“自主寻径”及“真腔优先行走”能力;Miracle12(0.014英寸,12g),全程疏水涂层,通常适用于闭塞段内的“钻行”,不易进入内膜下和导致血管穿孔;Gaia1/2/3(Asahi 0.010英寸/0.011英寸/0.012英寸,1.7g/ 3.5g/ 4.5g),1:1的扭控性和指向性能非常优越,锥形头端设计,使其更易进入闭塞病变。
CTO病变表现、介入治疗技巧和处理

CTO病变介入治疗技巧
1. 常见的失败原因 2. 容易成功病变(病例)的选择 3. 器械的选择 4. 方法的选择 5. 何时应该停止手术 6. 药物支架的效果 7. 并发症的处理
CTO操作常见的失败原因
➢ 导丝不能通过(85%)
对侧造影能够显示导丝是否在血管真腔
↑
↖
当第一根导丝进入夹层时: 平行导丝技术
平行导丝技术
← 导丝在血 管腔外
平行导丝技术
←
第二根导 丝进入真
腔
平行导丝技术要求的技巧
1. 远端管腔显影良好 2. 避免两条导丝缠绕 3. 建议使用头部性能好的导丝
2006-08-27 北京首都机场
逆向导丝法
逆向导丝法
包括不能穿透闭塞近端/远端纤维帽,进入假腔,或穿孔
➢ 球囊不能通过(10%) ➢ 不能扩张病变(5%)
CTO病变介入治疗技巧
1. 常见的失败原因 2. 容易成功病变(病例)的选择 3. 器械的选择 4. 方法的选择 5. 何时应该停止手术 6. 药物支架的效果 7. 并发症的处理
CTO病变介入治疗成功/失败的 预测因素
对病变的了解不全ቤተ መጻሕፍቲ ባይዱ或技术没有完全掌握就 可能给患者带来风险
CTO病变介入治疗技巧
1. 常见的失败原因 2. 容易成功病变(病例)的选择 3. 器械的选择 4. 方法的选择 5. 何时应该停止手术 6. 药物支架的效果 7. 并发症的处理
Amplatz指引导管增加支撑力,利于球囊通过闭塞段
JR 4.0指引导管时1.5mm球囊不能通过
Source: Cardiac Data Resources, The BLG Group
《中国冠状动脉慢性完全闭塞病变介入治疗推荐路径》要点

《中国冠状动脉慢性完全闭塞病变介入治疗推荐路径》要点1 概论冠状动脉慢性完全闭塞(CTO)病变是指正向TIMI血流0级且闭塞时间≥3个月的冠状动脉阻塞性病变,如果存在同侧桥侧支或同侧侧支血管,尽管闭塞远端血管TIMI血流>0级,仍视为完全闭塞病变。
既往研究发现有高达20%的冠心病患者同时合并至少一处CTO病变,因其接受经皮冠状动脉介入治疗(PCI)手术成功率低、并发症发生率较高,被称为冠状动脉介入领域“最后的堡垒”。
临床证据表明,成功的CTO病变血运重建可有效地改善心肌缺血和缓解心绞痛,改善左心室功能,减少冠状动脉旁路移植术的需要,并可改善临床预后。
根据现有临床研究结果,建议当患者出现与闭塞血管相关的心肌缺血、心功能不全等症状时,应考虑再血管化治疗。
如患者无相应症状,建议进行无创伤性检查(如心电图运动试验、静息/负荷超声心动图、静息/负荷心脏核素检查等)。
对于无存活心肌证据或支配心肌范围较小的CTO病变,可进行药物治疗。
2 CTO-PCI 技术、策略概述及推荐路径2.1 详细的CTO病变影像学评估仔细反复阅读冠状动脉造影是CTO病变介入治疗的基石。
绝大部分CTO病变在进行介入治疗前,均需要多角度双侧冠状动脉造影。
CTO病变的影像学评估需重点关注CTO病变近端(残端形态、闭塞端是否存在较大分支血管)、CTO病变体部(钙化、迂曲、闭塞段长度)及CTO 病变远端(远端纤维帽形态、闭塞远端是否存在较大分支血管或闭塞远端是否终止于分叉病变处、闭塞段以远血管是否存在弥漫性病变)的解剖结构。
除此之外,我们还应认真评估是否存在可利用的侧支血管。
需重点关注侧支血管的来源、管腔直径、迂曲程度、侧支血管与供/受体血管角度、侧支血管汇入受体血管后与闭塞远端的距离等。
2.2 CTO-PCI介入治疗的策略规划2.2.1 CTO-PCI初始策略制定(1)对于有锥形残端的CTO病变,初始策略推荐正向介入治疗。
(2)直接正向夹层再进入技术(ADR)策略:(3)对于不适合正向介入治疗的CTO病变,如果存在可利用的侧支血管,可采用直接逆向介入治疗策略。
CTO介入治疗策略的选择

AP CTO Club PCI Algorithm
Careful analysis of coronary angiogram / MSCT
In-stent restenosis
Proximal cap ambiguity
No
Poor quality distal vessel
Yes Yes
Yes
Dissection Reentry (reverse CART)
Brilakis ES et al. JACC Cardiovasc Interv 2012
CTO介入治疗策略的选择
一百个观众心中就有一百个哈姆雷特,与之相 似,不同的术者,就有不同的手术策略……,尽 管手术策略多种多样,但仍然有规律可循!
No
Antegrade wire based approach
No IF Antegrade approaches Failed
Yes
Retrograde approach
Parallel wiring +/- IVUSguided wiring
If suitable reentry zone
Dissection-reentry (CrossBoss / Stingray
Successful cro ssing
Features favouring early use of dissection-reentry:
• Ambiguous course in CTO • Length > 20 mm • Tortuous CTO segment • Heavy calcification • Length > 20 mm • Previous failed attempt
CTO病变的介入治疗策略(全文)

CTO病变的介入治疗策略(全文)冠状动脉慢性完全闭塞(Chronic Total Occlusion,CTO)病变是指血管完全闭塞,正向TIMI 血流0 级且闭塞时间超过3 个月的冠状动脉病变,或存在同侧侧支血管,尽管闭塞远端血管TIMI 血流>0 级,仍视为CTO病变。
CTO病变在冠脉造影中可达16.1%~20%。
CTO 病变成功行血运重建可有效地缓解患者心绞痛症状、改善心肌缺血和左心室功能,提高患者的运动耐量,避免冠状动脉旁路移植术,并可改善临床预后。
然而,相较于其他病变,CTO病变的手术成功率较低、并发症发生率较高,因此对于介入治疗策略的选择十分重要。
术前评估:是否对CTO病变行PCI治疗,需要权衡开通后的获益与潜在的短期、长期风险。
短期风险包括紧急搭桥、冠脉穿孔、围术期心肌梗死、急性肾衰竭、血管入路相关并发症和卒中等。
长期风险包括支架内再狭窄、支架血栓、射线暴露时间过长导致的皮肤损伤等。
只有在获益大于风险时,才有开通CTO的必要。
CTO评分系统众多,包括J-CTO评分等,这些评分有助于帮助术者判断是否需行PCI治疗以及选择合适的介入策略,这对于缺乏足够经验的术者更加重要。
在对CTO行PCI治疗前,对冠状动脉造影进行详细的评估是基础。
需要特别关注以下内容,包括CTO病变近端纤维帽形态、是否存在较大分支血管,CTO病变体部有无钙化、迂曲、闭塞段长度,CTO 病变远端纤维帽形态、闭塞远端是否存在较大分支血管或闭塞远端是否终止于分叉病变处、闭塞段以远血管是否存在弥漫性病变等。
在对侧支血管进行评估时,需确定侧支血管的来源、管腔直径、迂曲程度、侧支血管与供/受体血管角度,以及侧支血管汇入受体血管后与闭塞远端的距离等。
必要时完善冠状动脉CT等检查,明确闭塞血管形态、存活心肌状况。
除此之外,我们还应综合评估患者的全身状态和器官功能,避免顾此失彼,发生“救心伤肾”等并发症。
在充分评估CTO开通的获益与风险,详细阅读冠脉造影后,便可制定手术策略。
CTO病变治疗策略讲解

影像学评估方法
冠状动脉造影
通过注入造影剂,显示冠 状动脉的狭窄程度和病变 范围,是诊断CTO的金标 准。
血管内超声
利用超声探头在血管内成 像,可以准确测量血管腔 径和斑块负荷。
光学相干断层扫描
利用光学原理获取血管壁 的高分辨率图像,有助于 识别斑块成分和评估斑块 稳定性。
功能学评估方法
血流储备分数
CABG操作技巧
选择合适的移植血管,如大隐静脉、乳内动脉等;建立体外 循环,保证手术视野清晰;将移植血管与冠状动脉狭窄的近 端和远端进行吻合;术后严密监测患者生命体征和移植血管 通畅情况。
术后管理与随访建议
术后管理 严密监测患者生命体征,包括心率、血压、呼吸等。
观察穿刺部位有无出血、血肿等并发症。
监护仪等。
消毒与防护
03
确保导管室的无菌环境,采取严格的消毒措施,医护人员需做
好防护措施。
介入操作技巧与注意事项
术前评估
对患者进行全面评估,包括病变部位、程度、合并症等,制定个 性化治疗方案。
操作技巧
熟练掌握导管、导丝等器械的操作技巧,确保手术顺利进行。
术中监测
实时监测患者生命体征及手术进展,及时调整治疗方案。
冠状动脉旁路移植术(CABG)
通过外科手术在冠状动脉狭窄的近端和远端之间建立一条血管通路,使血液绕 过狭窄部位而到达远端。
手术方式与操作技巧
PCI操作技巧
选择合适的导管和导丝,通过病变部位;使用球囊进行预扩 张;根据病变情况选择合适的支架进行植入;对于复杂病变 ,可采用旋磨、激光等技术进行辅助治疗。
术后管理与随访建议
根据患者情况给予抗凝、抗血小板等 药物治疗,预防血栓形成和再狭窄。
指导患者进行康复锻炼和饮食调整, 促进身体康复。
慢性完全闭塞性病变(CTO)介入治疗基本概念

慢性完全闭塞性病变(CTO)介入治疗基本概念安徽理工大学第一附属医院,淮南市第一人民医院近年来CTO介入治疗飞速发展,各项技术及方法日新月异,极大地提高了目前CTO介入治疗的成功率。
为了大家方便学习一些新技术、新理念,本人总结了目前CTO介入治疗技术及方法的基本概念,大家在学习或是观看大咖手术演示时能够做到心跟着大咖一起走!由于本人技术水平有限,难免存在错误及遗漏之处,望指出,共同学习。
(限于篇幅及目的为基本概念,各项技术不作评价及具体操作过程陈述)内容1.慢性完全闭塞性病变(Chronic totalocclusion,CTO):2007年欧洲慢性完全闭塞病变俱乐部将CTO病变定义为闭塞血管段前向血流TⅠMⅠ0级,且闭塞时间至少3个月。
2.Knuckle技术:Knuckle在英文中意为关节,泰拳中常见到使用肘、膝盖等关节进行攻击,即关节技术。
在CTO介入治疗中,也常根据闭塞病变的情况,选择性地将导丝塑成Knuckle样(伞柄样),依靠导丝体部反折弯接触病变,形成钝性分离,沿血管结构内前行通过闭塞段。
3.3. 内膜下寻径重回真腔技术(SubintimalTracking and reentry,STAR)即将Knuckle导丝内膜下强行向前推送,人为造成钝性分离,直至导丝在远端自行进入真腔。
,mini-STAR:即微导管辅助下的Knucle,利用微导管控制导丝前塑性弯尽可能的小。
4.Carlino技术:微导管置于近端纤维帽内,用2cm³的锁扣注射器高压手推<1ml的造影剂,造影剂延闭塞段内最疏松处前行,造成微小夹层或管道,便于后续导丝行走。
5.正向内膜下重回真腔(antegradedissection reentry,ADR):正向导丝通过CTO节段到达远端血管真腔,理想的路径是全程经过内膜斑块。
但在实际操作过程中导丝可能进入内膜下,然后从出口处内膜下重新进入真腔,这种情况不论是在导丝升级技术还是平行导丝技术可以说是非常常见的,再如star技术通过Knucle导丝刻意的内膜下前行凭“运气”再入真腔操作。
冠状动脉CTO病变的处理与导丝应用

冠状动脉CTO病变的处理与导丝应用冠状动脉慢性完全闭塞病变(CTO)通过传统的顺行法再通成功率仍然不理想,总的成功率仅达65%-70%。
这主要是由于导丝无法通过闭塞段进入远端真腔。
药物洗脱支架的应用,使得非CTO经皮冠状动脉介入治疗的靶血管血运重建显着减少,人们的注意力也逐渐集中到CTO-PCI。
通过侧支血管采取逆行导丝技术处理CTO已经进一步改善了复杂的CTO的成功率。
不利于PCI的病变特征为长的闭塞时间和闭塞长度、没有树桩、紧邻闭塞处存在大的侧支管。
然而,所有CTO中近一半并不能确定闭塞时间。
仔细询问病史,以前记录的心电图,超声心动图和血管造影将有助于估计闭塞的持续时间。
高质量的X射线成像和双面平板系统结合应用也是成功PCI和避免并发症的重要因素。
手术前仔细评估血管造影重要但仍有其局限性,不能被过度夸大。
近来,高分辨率的冠状动脉CT 图像重建在评估CTO病变,特别是在其长度和程度,位置和钙化的分布方面具有重要价值。
因为闭塞时间长,钙化严重被证实为CTO-PCI的主要负向预测指标。
为深刻理解当代CTO-PCI,将策略分为两大类具有实用价值:单导丝技术和双导丝技术。
总的来看,每种策略都可分为3个依次的步骤:第一步可选用柔软、锥形、聚合物涂层导丝。
第二步选用尖端克数较大的中等硬度的缠绕型导线。
第三步可首先采用平行导丝技术、双侧(逆行导丝技术)途经操作,然后采用血管内超声(IVUS)引导技术,最终当大量进行CTO-PCIs操作后就可获得足够的经验和技能。
在一定适应症的患者预期的CTO操作成功率可以达到90%。
具体可根据临床需要和病情决定病人是否需要一次性或阶段性手术,甚至操作不成功的情况下进行第二次或三次手术。
设备准备双股动脉途径(没有周围血管疾病的情况下)是CTO-PCI的一大特点。
通常两侧均采用带侧空的鞘管:一个(≥7F)管用于观察远端侧支情况,并可在必要时经此鞘管进行可能的逆行操作;另一鞘管(≥7 F)可用于前向导丝顺行操作。
CTO病变治疗策略进展(全文)

CTO病变治疗策略进展(全文)冠状动脉慢性完全闭塞性病变(chronic total occlusion,CTO)被定义为冠状动脉粥样硬化管腔狭窄致前向血流完全阻断,病程超过3个月(常根据病史、临床或既往造影结果判断);而根据冠脉血流TIMI分级又可分为“真性完全性闭塞”和“功能性闭塞”(TIMI血流0级和1级)。
尽管介入治疗器械、技术和术者的不断更新进步,CTO病变仍是冠心病介入治疗领域最大的挑战之一。
1.CTO患者特点及流行病学与非CTO冠心病相比,CTO患者往往年龄更大,更多合并糖尿病,高血压,高脂血症,周围血管疾病及心梗病史。
未诊断或治疗的急性血栓事件常是CTO病变发展的起始,大约¼患者心电图相应供血区域存在病理性Q波。
然而大多数(60%)CTO患者,闭塞为管腔狭窄病变慢性进展所致,这一过程中形成的良好的侧支循环,为闭塞血管远端缺血心肌提供血流供应,减少了急性缺血事件的发生。
此外,PCI/CABG术后,支架内及桥血管病变,也可表现为CTO。
近1/4患者无任何症状;有症状的CTO患者,对中重度缺血耐受性良好,症状亦往往发生较晚,更多的表现为呼吸困难、活动耐量减低、疲乏无力、心悸等,而非典型的心绞痛。
经冠脉造影确诊为冠心病的患者中,16%-52%存在CTO病变;STEMI患者中约10%合并非梗死相关血管(IRA)的CTO;既往有CABG 手术史的患者,CTO的比例更是高达54%-89%。
然而,美国国家心血管病PCI注册中心(NCDR CathPCI registry)2015年的报告显示,CTO 人群中仅有12.4%患者行PCI,CTO PCI仅占稳定型冠心病PCI总量的3.8%。
加拿大单中心注册数据显示:CTO患者中仅9%接受了PCI,而34%和57%的患者分别接受了CABG和单纯药物治疗。
2.CTO患者预后不良。
大量研究证明合并CTO的冠心病患者预后不良,CTO是ACS包括STEMI、NSTEMI患者及稳定性冠心病预后不良的独立预测因素。
复杂CTO介入治疗高级技巧

复杂CTO介入治疗高级技巧沈阳军区总医院韩雅玲冠状动脉慢性完全闭塞(Chronic Total Occlusions,CTO)病变约占全部冠脉造影的1/3,但接受经皮冠状动脉介入治疗(Percutaneous Coronary Intervention,PCI)者少于8 %,约占全部PCI病例的10 % ~20%。
CTO病变接受PCI比例偏低的主要原因是技术上存在难点,且其术后再闭塞和再狭窄发生率高。
80%的CTO介入治疗失败者是导引导丝不能通过病变,故迄今为止CTO介入治疗最大的技术难点仍然是如何操作导丝通过闭塞病变。
在常规方法失败后可尝试采用下列技巧,有助于提高PCI成功率,但部分技术较常规方法的风险更大,仅适用于操作熟练者。
(1)平行导丝(Parallel wire)或导丝互参照(Seesaw wire)技术:平行导丝是指当导丝进入假腔后,保留导丝于假腔中作为路标,另行插入导丝,以假腔中的导丝为标志,尝试其它方向进入真腔,避免再次进入假腔。
导丝互参照技术与平行导丝技术原理相近,以第1根进入假腔的导丝作为路标,调整第2根导丝方向;如第2根导丝亦进入假腔,则以其为参照,退回第1根导丝重新调整其尖端方向后再旋转推进,如此反复,两根导丝互为参照,直至进入真腔。
(2)双导丝轨道(Buddy wire)技术:PCI过程中向病变远端插入两根导丝,或向另一非CTO血管插入另一根导丝,为球囊或支架顺利通过提供轨道。
与单导丝相比,双导丝能提供更强的支撑力,使指引导管更为稳定。
双导丝可使迂曲或成角的血管变得略直,促进支架通过钙化成角病变或近端的支架,在球囊扩张时还可防止球囊滑动以减少损伤。
(3)多导丝斑块挤压(Multi-wire plaque crushing)技术:用于导丝通过闭塞段而球囊通过失败时,保留原导丝在真腔内,沿原导丝再插入1~2根导丝进入真腔使斑块受到挤压,然后撤出其中1~2根导丝,使CTO病变处缝隙变大,有利于球囊通过病变。
CTO病变治疗策略

探索新型治疗技术
随着医学技术的不断进步,探索新型治疗技术如基因治疗 、细胞治疗等在CTO病变治疗中的应用前景。
开展多中心、大样本研究
通过多中心、大样本研究,进一步验证不同治疗策略在 CTO病变治疗中的效果和安全性,为临床实践提供更加可 靠的证据。
药物涂层球囊(DCB)在CTO病变中的应用
DCB通过局部释放药物来抑制血管内膜增生,降低再狭窄率。在CTO病变治疗中, DCB可以作为单独的治疗手段或与其他技术联合使用。
血管内超声(IVUS)在CTO病变中的应用
IVUS技术能够实时显示血管横截面图像,帮助医生更准确地判断CTO病变的形态和范 围,指导导丝通过和球囊扩张等操作。
。
02
杂交手术
结合介入治疗和手术治疗的优点,同时进行介入和外科手术操作,以达
到更好的治疗效果。
03
机器人辅助手术
利用机器人技术辅助进行CABG等手术操作,提高手术精度和效率。
CTO病变治疗策略的选择与
04
比较
不同治疗策略风险低;缺点是对 于严重狭窄或闭塞的病变效果不佳, 需要长期服药。
药物治疗、介入治疗、外科手术等治疗策略在 CTO病变治疗中各有优缺点,需要根据患者具体 情况进行选择。
个体化治疗的重要性
由于CTO病变的复杂性和患者个体差异,个体化 治疗策略是提高治疗效果和患者生活质量的关键 。
对临床实践的建议
综合评估患者情况
在治疗前应对患者进行全面的评估,包括病变特征、患者 年龄、合并症、生活习惯等,以制定个体化的治疗策略。
THANKS
感谢观看
未来研究方向与展望
01
心讲座CTO病变——正向导丝升级技巧

心讲座CTO病变——正向导丝升级技巧讲者江西省人民医院蔡新勇冠状动脉慢性完全闭塞病变(CTO)手术成功率相对低,技术难度很大,术中并发症多,术后再狭窄发生率高,因此被认为是冠状动脉经皮介入治疗(PCI)领域最大的困难和挑战。
究其失败原因,绝大多数为导引钢丝无法通过闭塞病变。
常用的CTO病变开通技术主要涉及正、逆向导丝技术,其中正向导丝技术是CTO开通的基础技术和主要手段;术者的经验及不同病变正向导丝的升级策略,与患者临床结局有很大关系。
“认清对手”——CTO病理特征导丝的选择与病变组织的病理组织学密切相关,病变组织类型决定了导丝选择策略,“认清对手(CTO病变)”是启程的“第一站”。
CTO病变由最开始的急性事件演变而来。
急性期由于动脉粥样硬化斑块的破裂,血栓形成闭塞血管管腔;随着时间的流逝,富含胆固醇脂质的斑块逐渐被胶原所替代,机化的血栓结构与其混杂成为纤维化结构,在有些病变甚至出现钙化,逐渐演变成为混合有疏松与致密结缔组织的纤维钙化性闭塞结构。
CTO病变内部结构较为复杂,近端常存在较厚的纤维帽,且常伴有钙化,质地较硬,导丝难以通过病变。
远端纤维帽较近端薄,但仍可能妨碍导丝通过病变,如果正向未能通过病变,有时可采取逆向通过。
大多数病程超过1年的CTO病变中都存在腔内新生血管,平均直径为0.007 cm,可以允许尖头的导丝通过,此类病变中也常见钙化灶,导致导丝偏离正确的方向。
坚硬的粥样斑块含有致密的纤维组织、纤维钙化组织和胶原。
此外,坏死区域含有胆固醇和炎症。
微通道-新生血管的形成是CTO的一个标志性特征。
很大比例CTO病变存在疏松组织、微通道,仅20%左右为完全闭塞,CTO病变中微通道的存在对于导丝成功通过病变至关重要。
正向导丝升级策略目前常用于CTO病变的导引导丝,分为超滑型导引导丝、尖端缠绕型导引导丝两大类。
•超滑导丝适用于近段扭曲、病变较为疏松、存在较多微孔道的CTO病变。
主要包括Pilot 150/200、Fielder XT、Fielder XT-A/R、Fighter、Shinobi等导丝。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
CTO合并刀切状闭塞
• Stone截然闭塞(刀切状)成功率低(59%);渐细状闭塞(鼠尾状) 成功率增加(88%)
• 应对策略: • 首选锥形硬导丝如Conquest系列; • 术前仔细阅片,结合对侧影像判断CTO病变入口; • 导丝塑成直而长的小弯(30°角,J头长度大于参考血管直径的1/3)
,以防止导丝脱垂于分支。如导丝反复进入分支可用分支球囊技术促 使其进入主支病变(分支插入一软导丝和小球囊占据分支开口); • 可用IVUS辅助判断CTO病变近端的准确位置。
CTO病变介入治疗的难度
• 非CTO病变的介入治疗成功率: >95% • CTO病变的介入治疗成功率: 大约 60% • The major determinant of success is passage
of the guide wire across the lesion!!!
J-CTO评分 • 简单0分 • 复杂1分 • 困难2分 • 非常困难3分
上导管的送入, • 解剖形态相对简单,预计前向技术成功率较高,缺乏理想
的侧支通道, • 无强支持力的短GC、细Profile微导管和球囊、Fielder等
亲水导丝, • 缺乏前向开通CTO病变经验的情况下不宜采取逆向技术。
CTO PCI的综合治疗策略 (Hybrid strategy)
Hybrid strategy
的等级排列顺序。如果初始选择的技术策略不成功或在短时间内没有 显著进展,建议及早更换技术策略
CTO操作常见的失败原因
• 导丝不能通过(85%)
包括不能穿透闭塞近端/远端纤维帽,进入假腔,或穿孔
• 球囊不能通过(10%) • 不能扩张病变(5%)
CTO病变介入治疗成功/失败
的预测因素
影响成功的主要因素
• 如CTO病变距离冠脉开口过近、外周动脉严重迂曲,则可能影响指引 导管支持力而增加失败率。
• “Hybrid” 方法是先行双侧造影,重点评估 CTO病变的4项关键血
管造影特点 : • 近端纤维帽的特征、位置,造影或IVUS是否能够明确CTO的起始部 • 病变长度是否大于2cm;
• 闭塞远端血管的大小和特征,血管的大小、形状,血管是否存在疾病 ,有临床意义的分支;
• 有介入意义的侧支循环,了解有无进行安全、有效逆向技术的可能性 • 在这4 项特征的基础上,预先制定初步策略和各种技术方法效果强弱
CTO病变介入治疗的策略
• 正向开通策略 • 逆向开通策略 • Hybird综合策略
正向开通策略的适应症
• 近段纤维帽清晰并且闭塞段较短(<20 mm), 可首选正向导丝升级技术
• 如果闭塞段较长(>20 mm),远段纤维帽后相 对病变较轻,且分支清晰,首选正向导丝再进入 (ADR)策略
逆向开通策略的适应症
CTO病变的治疗策略及技巧
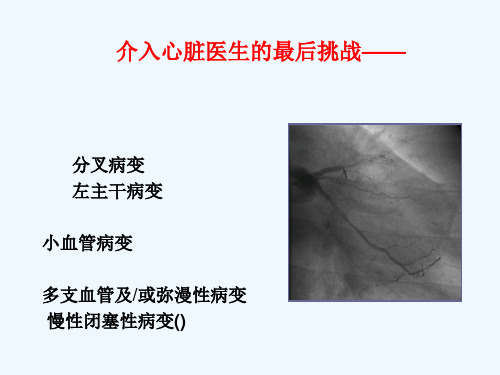
介入心脏医生的最后挑战——CTO
The Final Frontiers
分叉病变 左主干病变 小血管病变 多支血管及/或弥漫性病变 慢性闭塞性病变(CTO)
Multi-vessel disease with CTO
CTO病变比率
30%
70%
30% of patients have one or more total occlusions
桥侧支血管的存在使导丝可能进入多条孔道—不易成功
Neo channels can lead through the stenosis or can connect with vasavasorum. Connections with vasa-vasorum more likely result in sub-intimal dissection or wire exit
病变因素
有利
锥形残端
不利
无残端
功能性闭塞
分支后闭塞
无桥血管
解剖性闭塞
分支处闭塞
桥血管形成
CTO合并桥侧支
• Stone报道无桥侧枝的CTO成功率为85%,有桥侧支CTO的成功率 仅为18%。大量桥侧枝(尤其“蛇发状”)者PCI几乎不能成功。 原因:桥侧支常事逆向血管壁滋养血管的新生孔道,导致导丝穿孔
• 应对策略: • 严格选择适应证:桥侧枝少、病变短、直、真腔内微量造影剂显影 • 亲水、软或中硬导丝(Fielder、Pilot150-200、PT2MS等)或尖端
超细导丝(Conquest); • 可用微导管,尽量避免球囊辅助; • 操作特别轻柔、微调; • 有阻力及时撤回导丝、换另一通路进导丝或更换导丝; • 确认导丝入真腔后再加球囊。
闭塞时间 闭塞长度 闭塞形态 分支血管 侧支血管 钙化病变 成角病变 开口病变 血管弯曲 再次尝试 器官功能 全身状态
PCI成功
功能性闭塞 ﹤3个月 ﹤15mm 闭塞端鼠尾样 闭塞端无分支 无桥血管
PCI失败
解剖性闭塞 ﹥3个月 ﹥15mm 闭塞端刀切样 闭塞端有分支 水母头样桥血管
• 在病变近端血管细小,扭曲,形成桥侧支, • 长CTO病变,口部无残端病变及分支附近无残端病
变, • 有良好的对侧侧支血管时是选择逆向技术的良好
适应症
逆向开通策略的相对禁忌症
• 在中度以上心肾功能不全, • 存在多支未开通且互为供血支的CTO病变,供血支侧支发
出前存在严重狭窄的情况下慎重采用逆向技术。 • 双侧外周血管(尤其是股动脉)严重病变,不能完成6F以
CTO合并扭曲和钙化病变
• 扭曲钙化严重者,CTO失败率较高,如RCA I、Ⅱ段转折处、LAD D1 分支后记LCX OM 分支后
• 应对策略: • 先用硬度强的导丝功率的机率。 • 慎用旋磨,易出并发症
CTO合并冠脉口部病变及外周血管 迂曲走行和钙化病变
Source: Cardiac Data Resources, The BLG Group
Patients with Total Occlusions Patients without Total Occlusions
存活心肌的检测
CTO-PCI的前提 检测方法
超声心动图:负荷试验—心肌血流和功能检测 SPECT:负荷试验—心肌灌注和功能检测 PET:心肌血流和代谢检测 MRI:较好区分疤痕与存活心肌
