止血凝血障碍
严重凝血功能障碍的诊断标准

严重凝血功能障碍的诊断标准【严重凝血功能障碍的诊断标准】一、概述在临床医学中,凝血功能障碍是指机体在出血或凝血异常的情况下,凝血机制出现障碍或失衡,导致出血、栓塞性疾病或血管内皮细胞功能障碍等疾病的一种病理生理状态。
而严重的凝血功能障碍往往给患者带来极大的健康风险,因此对其进行准确的诊断至关重要。
二、严重凝血功能障碍的诊断标准1. 凝血指标异常对于严重凝血功能障碍的诊断,首先需要依靠凝血指标来进行判断。
凝血酶原时间(PT)和活化部分凝血活酶时间(APTT)是常用的凝血功能指标,其中PT主要反映外源激活凝血通路活性,而APTT则主要反映内源和共同凝血通路活性。
当患者的PT和APTT明显延长且无法纠正时,可以考虑严重凝血功能障碍的可能性。
2. 出血表现严重凝血功能障碍的患者往往伴有不同程度的出血表现,如皮肤瘀点、皮下出血、鼻出血、消化道出血等。
特别是在没有明显外伤或其他明显诱因的情况下出现上述表现,应高度怀疑严重凝血功能障碍。
3. 血小板减少血小板是维持血管通畅和止血的重要因子,因此在严重凝血功能障碍的诊断中,血小板的数量和功能状态也需要被纳入考虑。
当患者的血小板数量显著减少、功能异常或出现血小板脱落症状时,也应当考虑严重凝血功能障碍的诊断。
4. 凝血因子异常除了常规的凝血指标外,对于严重凝血功能障碍的诊断,还需要关注凝血因子的异常情况。
凝血因子的异常状态可能导致凝血酶原时间延长、活化部分凝血活酶时间延长等,从而加重患者的出血风险。
对凝血因子进行全面的检测和评估,有助于明确严重凝血功能障碍的诊断和病因。
5. 遗传性因素在一些特定的情况下,严重凝血功能障碍可能与遗传因素有关。
家族史中出现多次因凝血功能异常导致出血或血栓性事件的情况,应当高度怀疑患者存在遗传性的凝血因子异常,需要进一步的遗传学检测和诊断。
三、总结与展望严重凝血功能障碍的诊断需要综合考虑患者的凝血指标、出血表现、血小板数量和功能、凝血因子的异常情况以及可能的遗传因素等多方面的信息。
凝血功能障碍指标

凝血功能障碍指标凝血功能障碍是指血液凝固或止血功能异常,导致出血或血栓形成的风险增加。
本文将介绍凝血功能障碍的相关指标,包括血小板数量和功能、血管壁稳定性、凝血因子活性、D-二聚体和FDP水平、抗凝血系统平衡、纤溶系统活性以及综合性评估。
1.血小板数量和功能血小板是血液中的一种有形成分,主要参与止血过程。
血小板数量减少或功能异常可能导致出血倾向增加。
检测血小板数量和功能的最常用方法是血常规检查和血小板功能测试。
治疗方法包括输注血小板、使用促进血小板生成的药物或针对病因进行治疗。
2.血管壁稳定性血管壁稳定性是指血管对外界压力、剪切力等应力的抵抗力,保持血管完整性和通畅性的能力。
血管壁稳定性异常可导致血管破裂、出血或血栓形成。
检测方法包括测量血压、观察皮肤黏膜有无出血点等。
治疗方法包括调整血压、避免使用损伤血管的药物等。
3.凝血因子活性凝血因子是参与血液凝固过程的一类蛋白质,共有12个因子。
凝血因子活性异常可导致凝血功能障碍。
检测方法包括凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)和凝血因子活性测定等。
治疗方法包括补充凝血因子、使用抗凝药物等。
4.D-二聚体和FDP水平D-二聚体和FDP(纤维蛋白降解产物)是血液中纤维蛋白溶解系统的产物,其水平升高提示体内存在血栓形成或纤维蛋白溶解过程。
检测方法包括血浆D-二聚体和FDP水平测定等。
治疗方法包括抗凝治疗、溶栓治疗等。
5.抗凝血系统平衡抗凝血系统是维持血液凝固与止血平衡的重要系统,包括天然抗凝物质、抗血小板因子、凝血抑制物等。
抗凝血系统平衡异常可能导致血栓形成或出血。
检测方法包括测定抗凝物质浓度、基因检测等。
治疗方法包括调整抗凝药物用量、补充抗凝物质等。
6.纤溶系统活性纤溶系统是指参与纤维蛋白溶解过程的酶和蛋白,其活性对于维持血液凝固与止血平衡至关重要。
纤溶系统活性异常可能导致血栓形成或出血倾向增加。
检测方法包括测定纤溶酶原浓度、纤溶酶活性等。
凝血功能障碍护理问题及措施

凝血功能障碍护理问题及措施凝血功能障碍护理问题及措施概述凝血功能障碍是指机体内凝血系统受损或异常导致凝血功能受到影响的一类疾病。
对于凝血功能障碍患者的护理,下面是一些相关的措施供参考:1. 提供安全环境•保持患者住院环境整洁,防止感染。
•提供安全床位,避免跌倒和摔伤。
•测试凝血功能前确保收集样本的合适和准确。
2. 观察和监测•监测患者的体温、脉搏、呼吸和血压,及时发现异常情况。
•观察患者的出血症状,如鼻血、牙龈出血、皮肤出血等。
•定期检测患者的凝血指标,包括血小板计数、凝血酶原时间(PT)、活化部分凝血活酶时间(APTT)等。
3. 饮食和营养•为患者提供富含维生素K的食物,如蔬菜、动物肝脏等,以促进凝血因子的合成。
•确保患者摄入足够的蛋白质,以帮助细胞修复和再生。
4. 减轻出血风险•避免患者接触刺激性物质,如尖锐物体、高温物体等。
•避免患者剧烈运动或参与高风险的活动。
•帮助患者避免受伤,如避免剃须时用剃刀等。
5. 药物治疗•根据医嘱及时给予凝血因子替代治疗。
•维持适当的抗凝药物剂量,以防止过度凝血和血栓形成。
6. 心理支持•提供安全、舒适的环境,减轻患者的焦虑和紧张情绪。
•向患者提供相关的教育和知识,以提高他们对凝血功能障碍的了解。
以上是针对凝血功能障碍患者的护理措施,根据患者具体情况需要进行个体化的护理。
护士在实施护理措施时,需要密切观察患者的病情变化,并及时与医生进行沟通和协调,以提供全面和高效的护理。
7. 出血处理•对于出血情况严重的患者,及时采取止血措施,如给予局部压迫、使用止血剂等。
•定期更换患者的敷料,在伤口清洁时要遵循无菌操作原则,避免感染。
8. 预防感染•定期观察患者的伤口、导管等部位,发现异常情况及时处理。
•帮助患者保持良好的个人卫生,如勤洗手、漱口等。
•遵守感染控制原则,包括消毒、隔离、使用个人防护装备等。
9. 预防血栓形成•对于易形成血栓的患者,推行抗凝治疗,如使用肝素、华法林等药物。
凝血功能障碍Microsoft Word 文档

定义:凝血功能障碍(coagulation diaorders)是指凝血因子缺乏或功能异常所致的出血性疾病。
主要护理问题:有损伤的危险——出血知识缺乏对疾病的治疗、护理不了解焦虑与治疗未见效有关活动无耐力与贫血有关护理目标:1.患者皮肤、粘膜出血范围减小至停止出血2.患者能认识自己的疾病,能应用有效的应对机制,适应感增强。
3.患者掌握休息、活动、饮食等的注意事项。
护理措施:1.心理护理护士应与患者进行沟通,解除患者焦虑、恐惧、自卑及严重情绪不安状态,帮助患者树立信心。
与患者及家属制定护理计划,以便给患者提供持续性护理。
鼓励患者参加非创伤性活动,提高生活治量。
2.病情观察(1)密切观察病情变化,应随时注意患者皮肤、粘膜、消化道、泌尿道等部位的出血倾向。
(2)密切观察有关颅内出血的症状,如剧烈头痛、呕吐、视物模糊、颈项强直、意识障碍等表现。
(3)密切观察生命体征变化。
(4)遵医嘱用药(5)注意休息,指导患者卧床休息血小板数低于50x10^9/L时减少活动,增加卧床休息时间,血小板低于20x10^9时严格卧床休息,防止身体手外伤,如跌倒、碰撞。
(6)嘱患者不要用手挖鼻腔,平时可用清鱼肝油滴鼻,防止鼻粘膜干燥出血。
(7)保持口腔清洁,饭前、饭后、睡前盐水漱口。
口腔有出血时,予以去甲肾上腺素液和碳酸氢钠液交替漱口。
不要用牙签剔牙,禁用硬毛牙刷刷牙。
(8)保持排便通畅,排便时不可过于用力,必要时,使用开塞露协助排便,避免腹内压增高引起出血。
(9)给予高维生素、高蛋白、高热量、易消化饮食,禁食有刺激、油炸、粗糙、硬的食物。
有消化道出血应遵医嘱禁食,出血情况好转,可逐步改为少渣半流食、软食、普食。
饮水、食物温度不宜过高,约40摄氏度即可。
(10)床单应清洁、整齐无皱褶,衣服应柔软宽松。
避免搔抓皮肤,保持皮肤清洁,定期擦洗,擦洗水温约40摄氏度即可。
(11)冷敷:出血早期,冷敷可使局部血管收缩,利于止血。
用毛巾包裹易用冰袋置于患处,每2小时冷敷15~20分钟。
凝血功能障碍 实验室化验指标

凝血功能障碍实验室化验指标凝血功能障碍是指机体凝血系统功能出现异常的一种疾病。
正常情况下,凝血功能的正常调节可以维持血液在血管内的稳定状态。
然而,当凝血功能出现障碍时,机体就容易出现出血或血栓等问题。
实验室化验指标可以帮助医生评估患者的凝血功能情况,从而进行诊断和治疗。
以下是常见的凝血功能障碍的实验室化验指标:1.凝血酶原时间(PT):PT是评估凝血因子活性的指标之一。
它反映了外源凝血途径(或称为因子Ⅶ路线)的功能。
通常情况下,PT 时间在11-13秒之间。
延长的PT时间可能表明凝血功能障碍。
2.部分凝血活酶时间(APTT):APTT是评估凝血因子活性的另一个指标。
它主要反映内源凝血途径(或称为因子Ⅻ-Ⅷ路线)的功能。
通常情况下,APTT时间在25-38秒之间。
延长的APTT时间可能表明凝血功能障碍。
3.血小板计数(PLT):血小板是血液中的细小细胞,起着止血作用。
正常情况下,PLT的数值在150-450×10^9/L之间。
过低的PLT数值可能导致出血倾向。
4.凝血酶原活动度(FⅡ):FⅡ是血浆中的凝血因子之一,也称为凝血酶原。
正常情况下,FⅡ的活性在70-140%之间。
活性过低可能导致凝血功能障碍。
5.降解血纤维蛋白产物(D-dimer):D-dimer是血浆中的一种降解血纤维蛋白产物,是血液凝固代谢的产物。
正常情况下,D-dimer水平较低。
增高的D-dimer水平可能表明存在凝血功能障碍。
6.凝血酶时间(TT):TT衡量了血浆中的凝血因子活性。
正常情况下,TT时间在14-21秒之间。
延长的TT时间可能表明凝血功能障碍。
7.纤维蛋白原(Fib):纤维蛋白原是血浆中一种关键的凝血蛋白。
正常情况下,Fib的水平在2.0-4.0 g/L之间。
过低的Fib水平可能导致凝血功能障碍。
8. FDP(纤维蛋白降解产物):FDP是血液凝固和纤溶过程中产生的降解产物。
正常情况下,FDP水平较低。
增高的FDP水平可能表明凝血功能障碍。
凝血障碍

纤溶系统
一些血浆因子,其功能是水解纤维蛋白或起溶解蛋白作用,能消化血管内纤维蛋白沉积物,或存在凝血块时 的血管外纤维蛋白沉积物。此作用可有效地阻止过度的血栓形成,是机体重要的防御功能。纤溶酶原(血浆素原) 是以酶原形式存在于血浆中的一种血浆因子,可被纤溶酶原激活物(血浆素原激活物)所激活,成为有活性的纤 溶酶(血浆素)而起纤维蛋白溶解作用。纤溶酶是一种蛋白水解酶,可分解纤维蛋白原和纤维蛋白成为纤维蛋白 降解产物 (FDP)。体内尚存在有抗纤溶酶(纤溶酶抑制物),能与纤溶酶或纤溶酶原相结合成复合物而迅速被清 除,以控制纤溶活性,调节血浆中的纤溶酶水平。
凝血生理
正常人血液在血管中呈液态。当血管受损时,血液流出血管即凝成块状堵在破损处,使出血停止。止血机制 的发生是由于凝血系的激活,即血浆中存在着的凝血因子发生了一系列的生化过程,最后导致纤维蛋白凝块的形 成。同时,在血浆中还存在着一系列的抗凝血因子及纤维蛋白溶解系统,能有效地防止过度凝血,并使已形成的凝 血块重新溶解,使血管腔再通。这几种机制在体内相互并制约,从而保证了机体的正常生理功能。因此,正常时虽 然在血管内可有微量的纤维蛋白形成,但由于不断地溶解而维持了血液的流态。一旦平衡改变,天性和获得性两类。先天性凝血障碍性疾病:血友病甲、乙、丙;血管性假血友病(VWD,冯·维勒布兰 德氏病);凝血因子缺乏性疾病(下列凝血因子均存在先天性缺乏症──Ⅰ、Ⅱ、Ⅴ、Ⅶ、Ⅹ、Ⅺ、Ⅻ、ⅩⅢ、激 肽释放酶原)。获得性凝血因子缺乏:维生素K缺乏;肝脏疾病;抗凝药物治疗;DIC;急性原发性纤溶;大量输注 库存血;凝血因子抑制物质存在。
血浆和机体许多组织(子宫、甲状腺、前列腺、肺、卵巢等),内皮细胞,尿液,体液(唾液、乳汁、泪液、 精液)都存在有纤溶酶原激活物。当这些器官组织损伤时,大量组织激活剂释放入血流使纤溶酶原转变成纤溶酶。 因此,某些病理情况下,纤溶系统被过度激活,这见于释出大量组织纤溶酶原激活物所产生的高纤溶酶状态,或是 由于血浆中抗纤溶酶活力降低(如肝病)而导致广泛出血或血液凝固障碍,这称为原发性纤维蛋白溶解症。过量 的纤溶酶形成,将使因子Ⅱ、Ⅴ、Ⅶ、Ⅸ、Ⅺ灭活以及纤维蛋白或止血栓很快被消化,引起临床出血现象。但是, 由于病理性凝血酶的产生可导致弥漫性微血栓形成并继发性纤维蛋白溶解,则称为DIC。纤溶亢进所产生的大量纤 维蛋白降解产物是一种很强的抗凝物质,干涉血块形成以及血小板的功能。
凝血功能障碍急救措施

凝血功能障碍急救措施凝血功能障碍是指因各种原因导致患者血液凝血功能发生异常或丧失的临床综合征。
此类情况可发生于任何年龄段,包括成人和儿童。
其病因多种多样,包括药物、外伤、免疫因素和遗传病等。
对于发生血液凝血功能异常的患者,尤其是紧急情况下需要进行抢救。
该文将介绍凝血功能障碍急救措施。
1. 必要的检查与流程对于出现凝血功能障碍的患者,医生应尽快对其进行相关的检查和治疗。
以下是一些必要的检查和流程:1.观察时间对于出现凝血功能异常的患者,需要观察其所用时间。
包括最近的手术、外伤、月经和分娩时间。
2.病史调查调查患者以往的病史,了解是否患有白血病、淋巴瘤、贫血、血友病等相关疾病。
3.正在服用药物的询问询问患者是否正在服用抗凝药物或其他可能导致凝血障碍的药物。
4.必要的检查进一步检查包括血常规、凝血酶原时间、凝血酶时间、部分凝血活酶时间和血小板计数等必要的检查。
2. 必要的急救处置出现凝血功能障碍的患者,应尽快进行必要的急救处置。
以下是一些常见的急救措施:1.给予新鲜冰冻血浆对于出现凝血功能障碍的患者,给予新鲜冰冻血浆为最常见的急救措施之一。
2.给予凝血因子替代物针对不同的凝血因子缺乏症,需要选用相应的凝血因子替代物进行治疗。
3.给予维生素K补充维生素K是合成凝血因子的必需物质。
对于由于维生素K缺乏或功能异常而引起的凝血障碍,需及时给予维生素K补充治疗。
4.发放止血带对于外伤出血导致的凝血障碍,可紧急发放止血带停止大面积出血。
5.抗纤溶剂治疗当出现凝血酶原时间延长的情况下,可使用抗纤溶剂治疗,包括肝素和氨甲环酸等。
3. 并发症凝血功能障碍如果不及时治疗,将可能导致一些严重并发症,包括大出血、感染、贫血、内脏栓塞和肾功能衰竭等。
4. 总结凝血功能障碍需尽早进行诊断并进行急救治疗。
在治疗期间,需仔细观察患者症状和反应,并对可能出现的并发症进行预防。
止血和凝血障碍检查[1]
![止血和凝血障碍检查[1]](https://img.taocdn.com/s3/m/6c29074c1711cc7931b71671.png)
Prothrombin time, PT
[ ]
() Ca2+
[] QUIK11-13s
[ ]
1IIVVIIX 2<1g/L 3Vitk 4DIC 5 SLE 6INR 2-3
hypercoagulation state
thrombin clotting time, TT
[ ]
[] 16-18s 3s
[ ] 2
clot retraction test, CRT
[]
[]
[] 30min-1h 18h-24h
40-50%
[] 1 2
a) <50109/L
b) c) FF
clotting time, CT
[]
XII
XIIa
[] 6-12min
[ ]
1. 2. 3. DIC
hypercoagulation state
activated partial thromboplastin time,APTT
[ ]
XII
Ca2+ PF3
[] 30-455
>10s
<5s
[ ]CT
1. /
2.
3. DIC. 4. 5
(hypercoagulation state) DIC
Platelets involved in the integrity of the vessel wall and
Vit c plt
RBC
2.
--- --- ---
3. Von Willebrand Factor vWF (vW ) Fibronectin Fn () Tissue Factor TF ( FIII) Endouthelin ET ()
凝血功能障碍有什么症状

凝血功能障碍有什么症状凝血功能障碍是抗凝血因子缺乏,或者功能异常所引起的一种出血性疾病,要知道凝血功能障碍的话,那么产生的威胁是比较严重的,身体缺乏凝血因子,只要身体一出血的话,就无法有效的控制止血,而现在临床上最常见的是获得性的凝血功能障碍,患者常常有多种凝血因子缺乏的现象。
★一、症状凝血功能障碍性疾病是指凝血因子缺乏或功能异常所致的出血性疾病,可分为遗传性和获得性两大类。
遗传性凝血功能障碍一般是单一凝血因子缺乏,多在婴幼儿期即有出血症状,主要常有家族史;获得性凝血功能障碍较为常见,康复患者往往有多种凝血因子缺乏,多发生在成年,临床上除出血外尚伴有原发病的症状及体征。
★二、病因1、遗传性凝血功能障碍一般是单一凝血因子缺乏,多在婴幼儿期即有出血症状,常有家族史。
2、获得性凝血功能障碍较为常见,患者往往有多种凝血因子缺乏,多发生在成年,临床上除出血外尚伴有原发病的症状及体征。
★三、预防1、补充凝血因子对血友病的出血原则是补充所缺乏的凝血因子,使其血浆因子浓度提高到止血水平。
一般可用新鲜血浆,严重出血必须外科手术,或心力衰竭者宜用抗血友病球蛋白浓缩剂、冷沉淀物或凝血酶原复合物浓缩剂(含因子Ⅸ、X、Ⅶ、Ⅱ)。
2、DDAVP是一种人工合成的抗利尿激素的同类物质,有抗利尿及动员体内贮存因子Ⅷ的作用,主要用于轻症血友病甲患者,临床常用0.3~0.5μg/kg加入生理盐水20~30mL内静脉注射,也可用高浓度1μg/kg作滴鼻用,每12小时一次即可。
3、抗纤溶剂能保护已形成的血凝块不溶解,可用于口腔伤口及拔牙时止血,抗纤溶剂往往与补充疗法并用,常用6—氨基己酸4~6g每日4次,日总量20~25g,至拔牙术后72~96小时。
也可用对氨甲苯酸(PAM BA)每次100~200mg加入葡萄糖液内静脉推注或滴注。
止血环酸。
应注意引起血尿,在尿道内形成小血凝块可致尿路阻塞的危险。
血栓与止血检查

1)凝血酶原时间比值(PTR):被检者PT/正常人PT,参考值1.
• 整个凝血过程分为三期 2)缩短:见于血栓性疾病
其抗凝的主要机制在于它能结合血浆中的一些抗凝蛋白,使这些抗凝蛋白的活性大为增强。 ②凝血酶原、纤维蛋白原严重减少;
标本采集:同APTT,枸橼酸钠抗凝血2ml,mlml血液混匀,两者是1∶9关系。
其抗凝的主要机制在于它能结合血浆中的一些抗凝蛋白,使这些抗凝 蛋白的活性大为增强。
黏附(GPI、VWF、胶原) 参考值:16~18秒,超过正常对照3秒以上为异常。
2)反应性增多:急性感染、某些恶性肿瘤。
血小板血栓 聚集 血小板血栓 聚集 释放反应Ⅰ ADP
释放反应Ⅰ 其肝抗素凝 :的是主一要种机酸制性在粘于多它糖能,结主合要血由浆肥中大的细一胞些和抗嗜凝碱蛋性白粒,细使胞这产些生抗;凝蛋白的活性大为增强。ADP
瀑布”样的反应链直至血液凝固。
• 凝血途径包括:内源性凝血途径、外源性凝血途径和共同途径
。
• 分三个阶段:即因子Ⅹ激活成Ⅹa;因子Ⅱ(凝血酶原)激活成Ⅱa(
凝血酶);因子Ⅰ(纤维蛋白原)转变成Ⅰa(纤维蛋白)。
瀑布学说
• 内源性凝血途径:从因子Ⅻ的激活开始,通过一系列的
作用,直至激活因子Ⅹ生成Ⅹa;
• 纤维蛋白形成期 2)反应性增多:急性感染、某些恶性肿瘤。
除因子Ⅳ(钙)外,均为蛋白质。 2)反应性增多:急性感染、某些恶性肿瘤。
血栓形成
出血不止
参考值:16~18秒,超过正常对照3秒以上为异常。
若血管臂的结构和功能、血小板的数量和质量以及血浆vWF因子等有缺陷,则血管臂脆性和通透性增加,出血点增多。
• 外源性凝血途径:由因子Ⅶ与因子Ⅲ组成复合物,在有Ca2+
血栓与止血障碍的诊断

疾病因素
某些疾病如肝病、肾病、 内分泌疾病等,可能导致 凝血功能障碍,引发止血 障碍。
药物因素
长期服用某些药物如抗凝 药、抗血小板药等,可能 影响凝血功能,导致止血 障碍。
止血障碍诊断方法
实验室检查
通过检测血液中凝血因子 的活性、血小板数量及功 能等指标,评估凝血功能 是否正常。
影像学检查
通过超声、CT、MRI等影 像学检查,观察血管结构 及血流情况,判断是否存 在血栓或出血。
血栓与止血障碍的诊断
汇报人:可编辑 2024-01-11
目录
• 血栓与止血障碍概述 • 血栓形成机制及诊断 • 止血障碍机制及诊断 • 血栓与止血障碍的鉴别诊断 • 血栓与止血障碍的治疗与预防
01
血栓与止血障碍概述
定义与分类
定义
血栓与止血障碍是指血液在血管 内异常凝结或出血异常的疾病。
分类
血栓形成、血栓栓塞、止血障碍 等。
病史和临床表现
了解患者的病史、症状和体征, 如疼痛、肿胀、出血等,结合患 者的年龄、性别等因素进行综合
分析。
鉴别诊断标准与流程
标准
根据患者的症状、体征和检查结果, 结合医生的临床经验,制定出符合患 者情况的诊断标准。
流程
按照诊断标准,逐步进行鉴别诊断, 排除其他可能的疾病,最终确定患者 是否患有血栓或止血障碍。
病因与病理机制
病因
遗传因素、环境因素、生活习惯等。
病理机制
血管内皮损伤、血小板活化、凝血因子激活等。
临床表现与诊断标准
诊断标准
血液检查、影像学 检查、临床症状等 。
影像学检查
超声、血管造影、 CT等。
。
血液检查
凝血功能、血小板 计数、D-二聚体等 。
止血与凝血障碍检查

徐州医学院诊断学教研室 孙海英
在正常情况下,血液在血管中不停 地流动循环,既不溢出血管之外(出 血),也不凝固于血管之中(血栓形成), 这主要是由于机体内存在着完整的血 管壁、有效的血小板以及复杂的凝血 系统和纤溶系统。它们保持动态平衡, 一旦平衡遭到破坏,即可导致出血或 血栓形成。
止血机制
血管壁和血小板的止血作用 凝血因子和抗凝血因子的止血作用 纤维蛋白溶解因子和抗纤溶因子的 溶栓作用
血管在止血中的作用
血管的收缩 血小板的激活 凝血系统的活化 局部血黏度的增高
血管损伤(抗血栓形成特性↓)
血管内皮下成分暴露 合成表达 组织因子 血流减慢 血小板粘附、 聚集、释放 纤维蛋白形成 血栓形成 凝血酶形成
血小板粘附和聚集试验
(platelet adhesion and aggregation test, PAdT and PAgT)
参考值:粘附 62.5% ± 8.61%
最大聚集率62.7 ±16.1%
临床意义:
1、PAdT和PAgT增高: 见于血栓前状态和血栓性疾病。 2、 PAdT和PAgT减低: 见于血小板无力症、尿毒症等。
血小板P-选择素测定:
↑ ---血栓性疾病; 血小板促凝活性测定: ↑ ---血栓性疾病及血栓前状态;
↓ ---血小板无力症、巨血小板综合症等;
血浆血栓烷B2测定:
↑ ---血栓性疾病及血栓前状态;
↓ ---见于环氧酶或TXA2合成缺乏症;
凝血因子检测
一、筛选试验:
凝血时间测定(CT) 活化的部分凝血活酶时间测定(APTT) 血浆凝血酶原时间测定(PT) 二、诊断试验: 血浆纤维蛋白原测定(Fg) 简易凝血活酶生成试验及纠正试验 血浆凝血因子Ⅷ、Ⅸ、Ⅺ、Ⅻ促凝活性测定: 血浆凝血因子Ⅱ、Ⅴ、Ⅶ、Ⅹ促凝活性测定:
急性出血性凝血功能障碍处理流程(完整版)
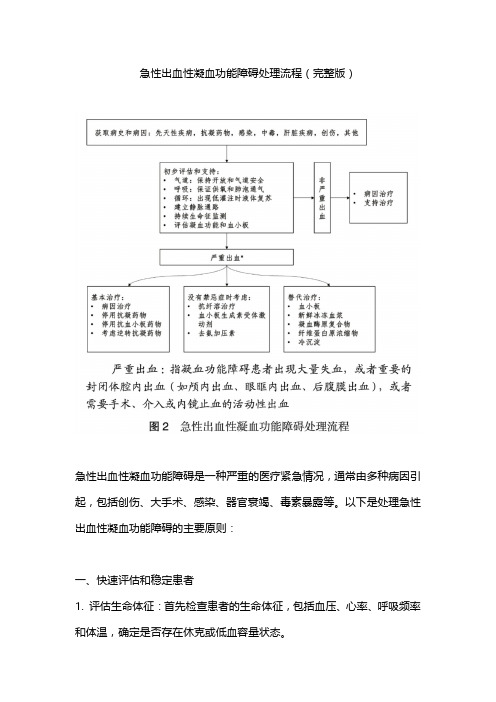
急性出血性凝血功能障碍处理流程(完整版)急性出血性凝血功能障碍是一种严重的医疗紧急情况,通常由多种病因引起,包括创伤、大手术、感染、器官衰竭、毒素暴露等。
以下是处理急性出血性凝血功能障碍的主要原则:一、快速评估和稳定患者1. 评估生命体征:首先检查患者的生命体征,包括血压、心率、呼吸频率和体温,确定是否存在休克或低血容量状态。
2. 确保气道通畅:必要时进行气管插管,以保证充足的氧合。
3. 建立静脉通路:快速建立静脉通路,以便进行液体复苏和药物治疗。
二、止血措施1. 机械止血:对于外伤性出血,应立即采取直接压迫、止血带或手术缝合等机械止血措施。
2. 使用止血药物:根据具体情况使用止血药物如维生素K、凝血酶原复合物、纤维蛋白原、氨甲环酸(TXA)等。
三、补充血容量和血液制品1. 液体复苏:使用晶体液(如生理盐水、乳酸林格液)进行初步液体复苏,防止休克。
2. 输血:根据出血量和血红蛋白水平,及时输注红细胞、血浆和血小板,以纠正贫血和补充凝血因子。
四、纠正凝血功能障碍1. 新鲜冰冻血浆(FFP):用于补充多种凝血因子,适用于广泛性出血且怀疑凝血因子缺乏的患者。
2. 血小板输注:适用于血小板计数低于50,000/µL并伴有活动性出血的患者。
3. 纤维蛋白原:对于纤维蛋白原水平低于1.5-2.0 g/L的患者,可以补充纤维蛋白原或冷沉淀。
4. 重组凝血因子:如重组第七因子(rFVIIa),在某些情况下可以用于快速止血。
五、治疗潜在病因1. 感染控制:对于因感染引起的凝血功能障碍,如败血症,及时使用广谱抗生素控制感染源。
2. 纠正代谢紊乱:如酸中毒、低钙血症和高钾血症等,需及时纠正以改善凝血功能。
3. 处理基础疾病:如肝功能衰竭引起的凝血功能障碍,应积极治疗原发疾病,必要时考虑肝移植。
六、监测和支持治疗1. 连续监测:定期监测患者的血常规、凝血功能、肝肾功能和电解质水平,根据监测结果调整治疗方案。
2. 多学科合作:凝血功能障碍的处理需要多学科合作,包括急诊科、ICU、血液科、外科等。
凝血功能障碍及机制

凝血功能障碍及机制凝血功能障碍(coagulation disorders)是指机体在遭受外伤或者发生出血时,由于凝血机制的异常而导致凝血功能受损的一类疾病。
凝血是人体止血和修复损伤组织的重要过程,它依赖于一系列凝血因子的相互作用和激活。
当这个平衡受到破坏时,就会出现凝血功能障碍。
凝血机制由内源性路线和外源性路线组成。
内源性机制起始于血管损伤导致血管壁暴露,而外源性机制起始于组织因子(tissue factor)的释放。
这两个机制通过共同通路最终导致纤维蛋白原转化为纤维蛋白,形成血栓,停止出血。
凝血功能障碍可以分为先天性和后天性两种类型。
先天性凝血功能障碍是由遗传突变引起的,主要包括出血性疾病如血友病和vonWillebrand病。
这些疾病与一些凝血因子缺乏或功能异常有关。
后天性凝血功能障碍是由疾病、药物或其他因素引起的,常见的原因包括肝功能不全、血小板功能障碍、抗凝剂和抗血小板药物的应用。
肝功能不全是常见的后天性凝血功能障碍的原因之一、肝脏是很多凝血因子的合成和存储的地方,包括血浆中的凝血因子和凝血调节因子。
肝功能不全可以导致凝血因子的合成和活性降低,从而导致凝血功能障碍。
血小板功能障碍是另一种常见的后天性凝血功能障碍。
血小板是血液中的细胞片段,主要起到止血作用。
当血管损伤时,血小板会黏附到血管壁,并聚集在一起形成血小板栓。
血小板功能障碍可以由遗传突变、药物、疾病和其他因素引起。
这种功能障碍会导致血小板无法正常聚集,从而影响止血过程。
抗凝剂和抗血小板药物的应用也会导致凝血功能障碍。
抗凝剂可以抑制血液凝固过程,预防血栓形成。
抗血小板药物则可以抑制血小板聚集,预防血栓形成。
然而,这些药物在使用过程中可能会导致凝血功能过度抑制,增加出血的风险。
总体而言,凝血功能障碍的机制主要包括凝血因子缺乏或功能异常、血小板功能障碍以及凝血过程中的抗凝和纤溶过程的失调。
这些机制可能是先天的或后天的,由遗传因素、肝功能不全、药物或其他因素引起。
止血及凝血障碍的检查

对腺 性 膀 胱 炎 的 的 诊 断 及 鉴 别 诊 断 中 的
价值 。方法 : 4 对 0例 腺 性 膀 胱 炎 患 者 进
1 测定 , T r 就可将 患者 的凝 血 系统 及抗 凝 血 成 分 做 一 个 较 为 全 面 的 检 查 。 因 为 现 在 大 多 数 医 院 一 般 都 用 半 自动 m凝 仪 或 全 自动 血 凝 仪 来 完 成 卜 检 查 , 而 准 确 述 度及灵敏度都大 为提 高 , 大大降低 了漏诊 率 , 将 常 规 检 查 项 目临 床 意 义 汇 总 如 现
2 2 中国 社 区医 师 ・ 7 医学专业 2 1 年 第 1 02 8期 ( 4 总 第3 5 第1 卷 1期
彩 色 多 普 勒 超 声 对 腺 性 膀 胱 炎 的 诊 断 价 值
苏小 勇 张 虹
044 1 00内 蒙 古 包 头 市 蒙 中 医 院 摘 要 目的 : 讨 彩 色 多普 勒 超 声检 查 探
血管壁和血小板 的止血作用 ; 血因 凝 子 和 抗 凝 因子 的止 血 作 用 ; 维 蛋 白溶 解 纤 ( 溶 )因 子 和 抗 纤 溶 因 子 的 溶 栓 作 纤 用 等
因子测定 : C ① T测定 。② 白陶 土部 分凝 血活酶时 间测定。②复钙时间测定 。() 2 外 源性凝 血途 径 因子 测定 : 血浆 凝 血酶 原 时 ① 间( ) 测定。②纤维蛋 白原定赶测定 。 循环中抗 凝物质的检查 : ①凝血酶 时 间 (T) 1 测定 ; T一Ⅲ测定 等。 r ②A 纤溶系统 的检验 : ①优球蛋 白溶解 时
来 检 查 外 源 性 凝 血 途 径 因子 是 否 缺 乏 , 用 AT P Y试 验 来 检 查 内 源性 凝 血 途 径 因 子 是 否 缺 乏 , 加 上 纤 维 蛋 白 原 定 量 测 定 和 再
血栓与止血障碍的实验诊断详解

(五)纤溶活性亢进
• 1 . 原 发 性 纤 溶 症 ( primary fibrinolysis) 原发性纤溶亢进 症,简称原发性纤溶,是由于纤 溶酶原激活物(t-PA,u-PA)增 多导致纤溶酶活性增强,后者降 解血浆纤维蛋白原和多种凝血因 子。
2.继发性纤溶症 (second fibrinolysis)
(六)血液流变
1.全血粘度、血浆粘度、 红细胞脆性、红细胞电泳、 红细胞比容、纤维蛋白原、 红细胞沉降率和血浆蛋白 等。 2.影响因素 较多。
二、实验室检查
(一)常用筛选试验 • 1.一期止血缺陷 指血管壁和血小板的 缺陷。常用筛选试验如下: (1 ) 毛 细 血 管 脆 性 试 验 ( capillary resistance test,CRP) (2)出血时间(bleeding time, BT) (3)血小板计数(platelet count, Plt) (4)血块收缩试验(clot retraction test, CRT) • [原理] • [参考值] • [临床意义] • [评价]
一、基础理论
(一)血管壁损伤 • 1.血管壁结构 小动脉 微循环 小静脉 (1 )内膜层:内皮细胞、基底膜、 微纤维。 (2 )中膜层:弹力纤维、平滑肌、 胶原。 (3)外膜层:结缔组织。 • 图1、图2
(1)促血栓形成 – 血管收缩:自主神经能力增强、内皮素-1。 – 血管性血友病因子( von Willebrand factor , vWF):参与血小板粘附。 – 胶原暴露:诱导血小板聚集和激活因子XII。 – 组织因子(tissuefactor,TF):参与外源凝血 系统。 – 纤溶酶原激活抑制物-1(plasminogen activated inhibitor-1,PAI-1):抑制组织纤溶酶原激活 物(t-PA)和(u-PA)。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
增多 1、骨髓增生性疾病:CML、ET 2、 反应性增多:急慢性炎症、急性失血或溶血、脾切除术后
(二)血块退缩试验( clot retraction test,CRT)
延长见于: 1.甲、乙、丙型血友病。 2.凝血酶原、纤维蛋白原严重减少。 3.应用肝素、双香豆素等抗凝药物。
(二)活化部分凝血活酶时间(activated partial thromboplastin,APTT) 白陶土部分凝血活酶时间(kaolin partial thrombopl 缩短
血液高凝状态:DIC早期、脑血栓形成
白色血栓
红色血栓
内、外源凝血 系统激活
凝血酶
纤维蛋白 其它细胞
(三)凝血系统
凝血因子
A、凝血因子均以罗马数字命名,凝血因子I-XIII共12个, 无VI。现已证实因子VI并不是一个独立的因子, 是因子V的激活状态;
B、被激活的因子在罗马数字右下方注以“a”字; C、除Ca2+(IV)外,均为蛋白质; D、 I、II、V、VII、IX、X在肝内产生,其中II、VII、IX、
【参考值】30~45s。正常对照组延长10s以上为异常。 【临床意义】 反应内源性凝血过程有无异常。
延长见于: (1)先天性凝血因子异常。 (2)多种凝血子缺乏(后天性)。 (3)循环抗凝血素增加。
(四)血浆凝血酶原时间(plasma prothrombin time, PPT) 凝血酶原时间(prothrombin time,PT)
血管在正常止血过程中的作用
血管破损
基底膜暴露
血小板粘附
反射性血管收缩
(短,仅15~30秒)
血流变慢、破裂口缩小
内、外源凝血系统
血小板聚集、释放
5-TH TXA2
止血
血管收缩
血栓
(二)血小板
血小板呈圆盘状,直径约2-4um,在电镜下可分为三区: 1)外周区; 2)溶胶 — 凝胶区; 3)细胞器区;
【临床意义】 特异性不高,诊断参考和病情观察的指标
增高:见于ITP,同种免疫性血小板减少些紫癜、 免疫系统疾病、Evan综合症等
三、凝血功能检验
(一)凝血时间(coagulation time, CT) 【参 考 值】 4~12min(试管法) 【临床意义】CT主要反映内源性凝血过程第一期有无异常。
X的生成依赖VitK。
凝血因子
国际名称 常用名称
I 纤维蛋白原 fibrinogen
II 凝血酶原 prothrombin
III 组织因子 tissue factor
IV 钙离子
V 易变因子 labile factor
VII 稳定因子 stable factor
国际名称 常用名称
VIII 抗血友病球蛋白
正常止血机制
机体的正常止血功能是由血小板、凝血系统 、纤溶系统和血管内皮系统这四大系统共同 作用而完成的。
(一)血管壁
正常情况下,小血管的管壁的结构包括: 内膜层 内皮细胞、基底膜 中 层 平滑肌、弹力纤维、胶原 外膜层 结缔组织
内皮细胞层表面光滑、带有负电荷(血小板表面带有负电 荷),可防止血小板在其表面粘附、聚集。内皮细胞之间 有透明质酸和硫酸软骨素,起到使内皮细胞紧密连接,完 全覆盖在带正电荷的基底膜上。
Antihemophilic globulin
IX
血浆凝血活酶成分
Chrustmas factor
X
Stuart-Prower因子
Stuart-prower factor
XI
血浆凝血活酶前质
Thromboplastin antecedent
XII
接触因子
Hageman factor
XIII 纤维蛋白稳定因子
血小板具有粘附、聚集、释放功能。在血管壁受损时, 通过上述功能,在局部形成白色血栓,机械性地填塞血 管破损处,达到初步止血(一期止血)。
血小板在止血过程中的作用
血管破损
RBC ADP
肾上腺素 5—TH
血管收缩
止血
胶原纤维上VWF受体暴露 血小板粘附
血小板第一聚集相(可逆)
释放
PF3
血小板第二聚集相(不可逆)
【参考值】 正常人为16~18s,较正常对照延长3s以上有意义。 【临床意义】PT是外源性凝血活性的综合性检查。
延长见于: (1)先天性凝血因子异常(Ⅰ、Ⅱ、Ⅴ、Ⅶ、Ⅹ) (2)后天性凝血因子异常(肝病、VitK缺乏、DIC等)
PPT 延长
临床意义
严重肝脏损害、阻塞性黄疸 维生素K缺乏、纤维蛋白溶解亢进 应用华法令、双香豆素等抗凝药物
(一)毛细血管抵抗力试验(capillary resistance test,CRT) 【参考值】 正常人< 10个出血点(阴性),
>10个出血点(阳性) 【临床意义】
1.血小板减少; 2.血小板功能异常; 3.血管病变; 4.其他:如VWD、抗血小板药物等。
(二)出血时间测定(bleeding time,BT) 【参考值】 Duke法:1~3min,>4min为异常。 【临床意义】 出血时间延长见于:
【参考值】血块退缩时间:于凝固后1/2~1h开始退缩,于24h内退缩完全。 【临床意义】
血块退缩不良见于: ●血小板减少 ●血小板功能异常 ●凝血因子异常
(三)血小板相关免疫球蛋白
(platelet asscoiated mmunoglobulin ,PAIg)
【参考值】 PAIgG 0~78.8ng/107血小板
Fibrin stablizing factor
凝血过程
凝血过程包括:
三条途径:外源性凝血途径、内源性凝血途径、共同途径 三个阶段:凝血活酶形成,凝血酶形成,纤维蛋白形成 为二期止血
凝血活酶形成
凝血酶形成 纤维蛋白原形成
与止血凝血功能相关的实验室 检验项目
一、毛细血管壁与血小板相互作用的检验
1.血小板明显减少(如ITP); 2.血小板功能异常(血小板无力症); 3.VWD、DIC时; 4.血管异常(遗传性出血性毛细血管扩张症); 5.药物影响。
BT(1)
BT(2)
二、与血小板的有关检查
(一)血小板计数(platelet count,pc)
【参考值】(100~300)×109/L 【临床意义】
