腹腔镜直肠癌根治术中回肠双腔、单腔造口效果对比观察
单孔+1孔对比传统多孔3D腹腔镜手术治疗进展期远端胃癌的近期疗效回顾性研究

单孔+1孔对比传统多孔3D腹腔镜手术治疗进展期远端胃癌的近期疗效回顾性研究尚晨昊;唐锦;吕其君;魏寿江;朱炜杰;郭鹏;黄玉亭;罗均林;曾瑜智【期刊名称】《四川医学》【年(卷),期】2024(45)5【摘要】目的对比单孔+1孔3D腹腔镜手术(SILS+1)与传统多孔3D腹腔镜手术(CLS)对进展期远端胃癌患者的近期疗效差异。
方法回顾性分析2021年3月至2022年11月我院胃肠外科收治的245例进展期远端胃癌患者资料,按照手术方式的不同分为CLS组(n=125)和SILS+1组(n=120例),对比分析临床资料及指标包括:基线资料、手术时间、术中失血量及输血量、皮下气肿发生率、中转开腹情况、切除淋巴结总数、切缘阴性率、术后疼痛评分(VAS)、切口美容评分、术后肠内外营养时间、术后住院时间、围术期并发症发生率、总费用等。
结果两组患者术前的年龄、性别、体质指数(BMI)、肿瘤术前分期、既往基础病史(高血压、糖尿病、COPD、冠心病、腹部手术史)、肿瘤位置及是否合并幽门梗阻方面等基线指标相比较,差异均无统计学意义(P>0.05)。
SILS+1组切口美容评分SCAR更高[(2.10±0.40)分vs.(3.29±0.51)分,P<0.05],术中失血量更少[(94.29±107.65)ml vs.(126.64±104.58)ml,P<0.05],术后胃肠道功能恢复更快[(2.59±0.56)dvs.(2.90±0.50)d,P<0.05]。
SILS+1组手术耗时更长[(231.21±40.58)minvs.(203.66±54.78)min],气管插管时间也更长[(273.00±48.16)minvs.(249.22±62.72)min],但是其术中切除淋巴结总数更为彻底,切除数量更多[(28.14±12.02)vs.(24.14±11.53)],差异均有统计学意义(P<0.05)。
腹腔镜根治术和传统开腹根治术治疗结肠癌疗效差异

腹腔镜根治术和传统开腹根治术治疗结肠癌疗效差异发布时间:2021-07-01T09:38:40.583Z 来源:《医师在线》2021年12期作者:王永锋[导读] 目的对比分析结肠癌患者应用腹腔镜根治术与传统开腹根治术治疗的临床效果差异。
王永锋复旦大学附属中山医院青浦分院上海 201700摘要:目的对比分析结肠癌患者应用腹腔镜根治术与传统开腹根治术治疗的临床效果差异。
方法选取2018年12月—2020年2月在该院治疗的50例结肠癌患者为研究对象,按照随机分组法分成对照组与试验组,每组25例。
对照组给予传统开腹根治术治疗,试验组给予腹腔镜根治术治疗,比较两组治疗效果,差异有统计学意义P<0.05。
结论相比较于传统开腹根治手术,腹腔镜根治术治疗结肠癌的临床疗效更理想,不仅可以缩短手术时间,减轻手术创伤,促进术后恢复,降低术后并发症的发生,在临床上值得广泛应用与推广。
关键词:结肠癌;腹腔镜根治术;传统开腹手术;临床效果;并发症一、资料与方法1.一般资料将50例在该院治疗的结肠癌患者选为研究对象,按照随机分组法分成对照组与试验组,每组25例。
纳入标准:①经临床确诊为结肠癌;②无凝血功能障碍;③自愿参与,并签署知情同意书,获得伦理委员会批准。
排除标准:①伴有精神类疾病;②合并重要脏器严重功能障碍;③伴有全身免疫性疾病;④临床资料不完整。
2.方法对照组以传统开腹根治术治疗,具体操作如下:患者取适合体位,对患者予以全身麻醉,在患者下腹部正中线处作一个长度约为12cm 的切口,详细探查患者腹腔脏器(肝脏、胆囊、胰腺、胃肠、盆腔)有无转移灶情况,确认结肠肿瘤灶后,游离侧腹膜,找到输尿管并给予保护,结扎、切断肠系膜血管,游离肿瘤处结肠,再用纱布条在距离肿瘤上下各8cm处结扎勒紧肠管,以防脱落的肿瘤细胞向上下肠管扩散,同时彻底清扫周围淋巴结,术中用纱布垫填塞腹膜后,保护好创面,再用纱布垫包裹需要切除的肠管,然后切断肠管,予以荷包缝合,于患者肿块下5cm处夹闭并切断肠管,彻底清除病灶,结肠断端拉至盆腔,用29号吻合器吻合断端,闭合器封闭残端,之后检查患者血运状况,用不吸收线间断缝合侧腹膜及肠系膜裂口,确保不留间隙,防止术后形成小肠内疝,将小肠复位,冲洗腹部,置入引流管,最后逐层关闭腹腔。
顺行管式回肠末端预防性造口在结直肠癌根治术中的应用研究

顺行管式回肠末端预防性造口在结直肠癌根治术中的应用研究【摘要】目的观察探讨顺行管式回肠末端预防性造口在结直肠癌根治术中的临床效果,总结其临床意义。
方法选取我院2007年3月-2011年12月收治的直肠癌病患134例,其中有74例行直肠癌切除术,随机分为观察组和对照组各37例,观察组在行直肠癌经腹前切除术同时使用顺行管式回肠末端预防性造口术,对照组直接行结直肠癌切除术,不使用顺行管式回肠末端预防性造口术,观察对比两组的临床治疗效果。
结果观察组总有效率为89.2%;对照组总有效率为64.9%,两组的差异显著p0.05 <0.01 <0.013 讨论现今结直肠癌的首选治疗方法是手术切除,再辅之以放射治疗、化疗药物治疗及中医药的治疗等;在给予手术切除时给予患者进行粪便出口的改道而促进手术的愈合和预后;回肠造口术则是一种代替原来的会阴部肛门行使排便功能,实际上就是粪便出口的改道,对整体的消化功能影响不大的一种结肠造口术;在对结直肠癌患者使用结直肠切除术治疗时,给予患者使用顺行管式回肠末端预防性造口术,是很关键的;能够有效地把术后的感染,并发症,后遗症降低到最低点,能够把患者的手术成功率大大的提高,并且安全有效,对肠道的消化功能没有很大的影响[2]。
本文统计发现,采用顺行管式回肠末端预防性造口术对治疗结直肠癌患者行结直肠切除术时,总有效率为89.2%,显示此治疗方案治愈率高,安全可靠。
综上所述,顺行管式回肠末端预防性造口是结直肠癌经腹前切除术后吻合直肠的一种暂时转流粪便方法,该方法对病患的治愈率有很好的效果,且安全性高,降低了并发症,具有重要的临床治疗意义。
参考文献[1]张闯,从志杰,邱群.预防性末端回肠双腔造口患者应用顺行结肠灌洗的效果[j].解放军护理杂志,2008,25(8a):16-18. [2]杨平,彭翔,邓建中,等.预防性回肠袢式造口在腹腔镜直肠前切除术中的应用[j].海南医学,2010,21(12):68-70.。
腹腔镜结肠癌根治术与开腹结肠癌根治术治疗结肠癌的效果比较

腹腔镜结肠癌根治术与开腹结肠癌根治术治疗结肠癌的效果比较结肠癌是一种常见的恶性肿瘤,常见于老年人群中。
治疗结肠癌的主要方法包括手术、放疗和化疗等。
手术是治疗结肠癌的主要方法之一,而在手术方法中,腹腔镜结肠癌根治术和开腹结肠癌根治术是常用的两种手术方式。
那么,这两种手术方式在治疗结肠癌中的效果有何不同呢?本文将对这两种手术方式在治疗结肠癌中的效果进行比较分析。
一、腹腔镜结肠癌根治术腹腔镜手术是一种微创手术方式,它通过在腹部进行小孔切口,然后利用腹腔镜和特殊手术器械来完成手术操作。
相对于传统的开腹手术,腹腔镜手术具有创伤小、术后恢复快、美容效果好等优点。
腹腔镜结肠癌根治术在近年来逐渐成为了治疗结肠癌的首选手术方式。
腹腔镜结肠癌根治术在治疗结肠癌方面具有以下显著优势:1.创伤小:腹腔镜手术仅需要在患者腹部进行几个小孔切口,因此手术创伤明显小于传统的开腹手术,减少了术后疼痛和并发症的发生。
2.术后恢复快:由于创伤小,患者在腹腔镜手术后更容易快速康复。
一般来说,术后住院时间大大缩短,可以更早出院。
3.美容效果好:腹腔镜手术的切口较小且在腹部,因此术后的瘢痕更加隐蔽,有利于患者的美容效果。
4.术后并发症较少:相比于开腹手术,腹腔镜手术术后并发症较少,患者的术后痛苦也相对较轻。
开腹手术是传统的手术方式,它通过在患者腹部进行较大的切口,然后进行手术操作。
开腹手术在治疗结肠癌方面历史悠久,技术成熟,但也存在着一些不足之处。
1.手术范围广:开腹手术可以对患者的全身进行彻底检查和治疗,对于一些复杂的结肠癌病例,开腹手术更为适用。
2.操作空间大:相较于腹腔镜手术,开腹手术的操作空间更大,对于一些需要复杂操作的结肠癌病例更为有利。
3.手术风险低:由于技术成熟,开腹手术在治疗结肠癌方面的风险相对较低。
相较于腹腔镜手术,开腹手术也存在着一些显著的劣势:腹腔镜结肠癌根治术相较于开腹结肠癌根治术在治疗结肠癌中具有诸多优势。
虽然开腹手术仍然适用于一些特殊病例,但随着腹腔镜技术的不断改进和完善,腹腔镜结肠癌根治术已逐渐成为治疗结肠癌的首选手术方式。
腹腔镜下低位直肠癌根治术加预防性回肠造口术后护理

回肠造 口则能有效减少需手术处理的吻 例 , 印戒细胞癌 1 例, 黏液癌 4例 。 术后 2 . 1 一般护理
( 1 )当造 口袋内充满
合 口漏 的发 生 。本文拟总 结腹腔镜下 平均住 院 1 0 d , 3例发生造 口旁炎, 1 例 l , 3 排泄物时 , 及时排放; ( 2 ) 饮食指导 :
民卫生出版社。 2 0 0 2 : 4 3 8 .
液循环和新 陈代谢 。( 5 ) 光疗护理 。血
清 总胆红素达 2 0 5 . 2 mo l / L 以上 时可使
3 讨论
[ 3 】 沈晓明, 土卫平. 儿科学【 M】 . 7 版 B 京: 人
民卫生出版 社, 2 0 0 8 : 1 4 . 1 2 1 .
新生儿黄疸主要 出现于早期新生儿 [ 4 】 张桂芹, 孙晓娟. 抚触对早收型母乳性黄 用 蓝光治疗。 治疗过程中保 持患儿皮肤 ( <7 d ) , 生理性黄疸一般不需要进行特 疸的干预 效果[ J ] . 新生儿科杂志, 2 0 0 3 , 1 8
清 洁, 禁忌 在 忠 儿 皮肤 上 涂 粉 剂或 油剂 。 殊 的 处理 , 只需 基 础 的干 预 : 而 病 理 性黄
的 裸 露 。光 疗 时 常 规 给 予 静脉 补 液 , 也 0 . 0 5 ) 。说 明早 期 的综 合 护 理干 预 措 施对
对减轻新生儿黄疸 的效果观察 [ J 】 . 河北
医药, 2 0 1 2 , 3 4 ( 1 1 ) : 1 7 5 l - 1 7 5 2 .
【 6 】 邓英华, 宋秀玲, 刘 向倩. 3 1 6 例母婴 同室
【 文章编号】 1 6 7 1 . 0 8 0 0 ( 2 0 1 5 ) 0 2 . 0 2 7 1 . 0 2
腹腔镜直肠癌dixon术两针式预防性回肠造口的方法和效果
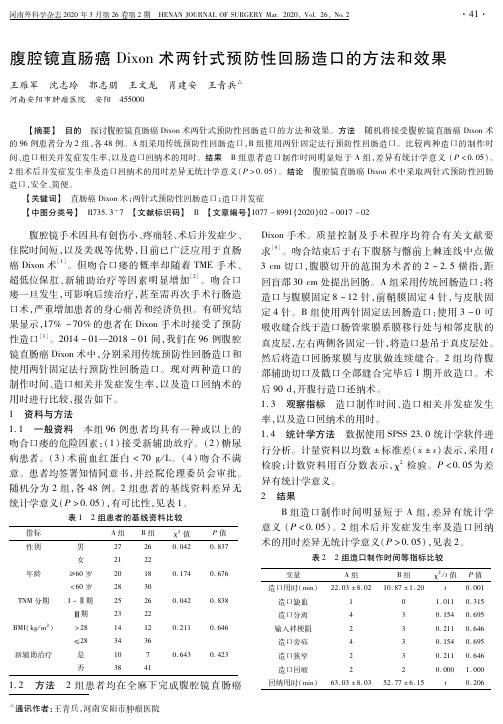
表 2 2组造口制作时间等指标比较
变量 造口用时(min)
造口缺血 造口分离 输入袢梗阻 造口旁疝 造口狭窄 造口回缩 回纳用时(min)
A组 22.03±8.02
【关键词】 直肠癌 Dixon术;两针式预防性回肠造口;造口并发症 【中图分类号】 R735.3+7 【文献标识码】 B 【文章编号】1077-8991(2020)02-0017-02
腹腔镜手术因具有创伤小、疼痛轻、术后并发症少、 住院时间短,以及美观等优势,目前已广泛应用于直肠 癌 Dixon术[1]。但吻合口瘘的概率却随着 TME手术、 超低位保 肛、新 辅 助 治 疗 等 因 素 明 显 增 加[2]。 吻 合 口 瘘一旦发生,可影响后续治疗,甚至需再次手术行肠造 口术,严重增加患者的身心痛苦和经济负担。有研究结 果显示,17% ~70%的患者在 Dixon手术时接受了预防 性造口[3]。2014-01—2018-01间,我们在 96例腹腔 镜直肠癌 Dixon术中,分别采用传统预防性回肠造口和 使用两针固定法行预防性回肠造口。现对两种造口的 制作时间、造口相关并发症发生率,以及造口回纳术的 用时进行比较,报告如下。 1 资料与方法 1.1 一般资料 本组 96例患者均具有一种或以上的 吻合口瘘的危险因素:(1)接受新辅助放疗。(2)糖尿 病患者。(3)术前血红蛋白 <70g/L。(4)吻合不满 意。患者均签署知情同意书,并经院伦理委员会审批。 随机分为 2组,各 48例。2组患者的基线资料差异无 统计学意义(P>005),有可比性,见表 1。
1 4 2 4 2 2 63.03±8.03
腹腔镜下直肠癌根治术

智汇大家诊疗Family life guide -161-凌波 (犍为县人民医院)直肠癌是目前临床上的一种常见病,其病发率较高,属于社会人群中的多发病类型。
临床症状有便血、腹胀、腹痛以及排便不尽等,具有一定的遗传性,最常发于肥胖人群、嗜烟者以及患有其他非直肠癌类疾病的人群中。
同时还伴随有肠穿孔以及结肠梗阻等严重的并发症。
在临床治疗中注重早发现、早治疗的原则,从患病早期开始对患者进行治疗才能够获得更加理想的预后效果,采用根治性手术对直肠癌癌变肠断进行彻底的切除,能够确保患者得到有效的治疗,并且能够延长患者的存活时间,如果没有及时采取治疗干预措施,极易导致患者的病情发展至晚期,并致使患者死亡。
随着社会的发展以及人们生活水平、生活质量的提升,以往的生活方式和饮食习惯都发生了明显的改变,与此同时直肠癌的发生率也逐渐提升,危及人群也逐渐呈现出年轻化的特点。
社会以及各个年龄层的人们对直肠癌的根治术治疗方式关注度提升,对手术方式的选择也提出了更高的要求。
腹腔镜就是近些年备受关注的直肠癌根治微创手术,相较于传统的开腹手术,腹腔镜根治术对患者造成的创伤更小,带给患者的疼痛感更轻,并且还具有出血少、术后恢复快的优势,在当前的临床治疗中应用较为广泛。
腹腔镜下直肠癌根治术的手术准备及过程腹腔镜下直肠癌根治术的手术准备在行腹腔镜下直肠癌根治术之前必须做好相关的准备工作。
首先,对患者及其家属进行手术宣教。
于手术前将手术的过程、目的、注意事项等完整告知患者和家属,使其能够清楚地了解手术治疗方式,明确手术的安全性,从而有效缓解患者的术前紧张、焦虑心理,提升患者在手术过程中的依从性。
同时,医护人员或护理人员需对患者的心理需求进行全面了解,给予合理性的满足和心理指导,为患者树立手术信心,摆正患者的术前心态,以此确保患者手术过程的顺利进行。
其次,手术工具的准备应具有完整性,对手术室的环境进行调整,包括适宜的温度和合适的湿度;在术前对手术室进行消杀,确保手术环境的安全性;手术用具必须准备齐全,对于医疗仪器在手术前还需要进行提前测试,保证其在手术过程中可以保持稳定完好的运行状态。
腹腔镜辅助下直肠癌根治术后肠造口坏死1例分析

辅助下直肠癌根治术( l 术) 术后予抗感染、 i g , me 止血 、 制酸、 营养支持、 维 受。腹腔镜手术是在密闭的盆腹腔 内进行 , 医师直视监视屏幕 , 在腹腔外 持水 电解质平衡等治疗。 操纵插入盆腹腔手术器械完成手术。我院自20 0 8年 8月开展腹腔镜辅助 至今 0例 本 术后2 4小时: 各生命特征平稳, 精神尚可, 对答切题 , 无恶寒发热、 恶 下结 直肠 癌手术 治疗后 , 已成功 开展 了近 4 手术 , 例 手术 也是 在
医学信 息
临床集锦
M DC L F R ^ 1 N E IA 0 M_ 0 T N . O0 0 21 5 ・1 4 ・ 13
腔积血及胎盘向阴道内移动, 缩小官腔减少出血 【 。 目 , 2 J 前 临床上米索前 果; 而米索前列醇直肠给药法易被分泌物污染, 需消毒后方可用药, 给使用
列醇主要有 口服、 阴道、 直肠、 静脉及官腔内给药等5种方法。前 3种给药 带来不便。米索前列醇官腔内给药联合缩宫素治疗剖宫产患者简单有效、 方式临床已运用较广, 研究报道的也较多; 静脉给药法则因其剂量、 滴速及 不良反应少 , 在临床上值得推广。 副反应难以控制等原因, 临床上已极少采用。 参考 文献 本组资料显示 , 实验组 Ⅱ产后 2 2 h出血量明显低于实验组 I与 h及 4
黯黑 , 粪袋内约有4 Il oI 暗红色血性液体 , l 未见排气排便, 全腹未闻及肠鸣 坏 死 ; 在 此例 手术 中 , 们总结 出 , 我 在腹 腔镜 手术下 , 化 、 离肠 管 时 , 裸 游 需要 音, 右腹触软 , 下腹压痛 较前明显 , 反跳痛及 肌紧张 , 动性浊 音 左 无 移 准确辨别血管供走向的能力, 若患者存在肠管粗大, 系 (一)考虑患者为肠造口肠管坏死, , 遂予针刺试验 , 见造 口内3 m肠黏膜 有清晰的解剖概念 c
NOSES完全腹腔镜根治性手术与传统腹腔镜手术治疗结直肠癌的效果差异

NOSES完全腹腔镜根治性手术与传统腹腔镜手术治疗结直肠癌的效果差异【摘要】目的探讨NOSES完全腹腔镜根治性手术与传统腹腔镜手术治疗结直肠癌的效果差异。
方法选取2020年10月-2021年9月本院收治的结直肠癌患者42例纳入研究,双盲法进行分组,对照组(21例)给予传统腹腔镜手术,观察组(21例)在实施NOSES完全腹腔镜根治性手术,对比效果。
结果观察组平均出血量、平均住院天数均少于对照组(P<0.05)。
并发症发生情况,观察组为4.76%,低于对照组的28.57%(P<0.05)。
结论在治疗结直肠癌的过程中,用NOSES完全腹腔镜根治性手术,效果较好,缩短住院时间,并发症少。
【关键词】NOSES;传统腹腔镜手术;结直肠癌[Abstract] Objective To investigate the difference between noses total laparoscopic radical surgery and traditional laparoscopic surgery in the treatment of colorectal cancer. Methods 42 patients with colorectal cancer treated in our hospital from October 2020 to September 2021 were included in the study. They were pided into two groups by double-blind method. The control group (21 cases) was given traditional laparoscopic surgery, and the observation group (21 cases) was given noses complete laparoscopic radical surgery. The results were compared. Results the average amount of bleeding and the average length of hospital stay in the observation group were less than those in the control group (P < 0.05). The incidence of complications in the observation group was 4.76%, lower than 28.57% in the control group (P < 0.05). Conclusion in the treatment of colorectal cancer, complete laparoscopic radical surgery with noses has better effect, shorter hospital stay and less complications.[Key words] noses; Traditional laparoscopic surgery; colorectal cancer在结直肠癌治疗中,腹腔镜技术得到了广泛的应用,相比开腹手术,腹腔镜手术可获得同样的疗效,且创伤小【1】。
对比腹腔镜结直肠癌根治术与开腹手术治疗结直肠癌患者近期临床疗效

对比腹腔镜结直肠癌根治术与开腹手术治疗结直肠癌患者近期临床疗效发布时间:2022-09-28T09:27:22.747Z 来源:《医师在线》2022年13期作者:吴博[导读] 目的:分析确诊结直肠癌患者在临床治疗期间选择不同手术治疗效果。
吴博高县中医医院四川宜宾 645150【摘要】目的:分析确诊结直肠癌患者在临床治疗期间选择不同手术治疗效果。
方法:2019年3月至2022年4月期间(近3年)入院就诊82例患者(确诊结直肠癌)作为此次分析对象,根据开展治疗方式差异划分成对等人数两组(对照组与观察组,41/例)并以此开展开腹术及腹腔镜术治疗,对两组治疗后临床差异比较。
结果:观察组治疗后除手术时间、近期疗效偏高,炎症因子指标水平、其余手术指标差均平均偏低,(p<0.05)。
结论:相较于开腹术治疗结直肠癌患者,临床更倾向于选择腹腔镜结直肠癌根治术,其突出优势包括:安全性高、住院时间短、术中出血量少、肠功能恢复快、疗效显著等,为后期临床治疗此疾病患者予以一定参考数据支持。
【关键词】结直肠癌;开腹术;腹腔镜术;安全性在恶性肿瘤疾病类型中结直肠癌发病率较高,体重减轻、腹泻、排便习惯改变及贫血使其主要临床表现[1]。
现如今,该疾病因人们生活习惯的改变显著上涨,严重影响患者日常生活及身心健康。
当前,临床针对该疾病以手术治疗为主,包括腹腔镜结直肠癌根治术、开腹术,两种方式疗效存在显著差异[2]。
鉴于此,本研究分析确诊结直肠癌患者在临床治疗期间选择不同手术治疗效果,内容如下。
1资料与方法1.1一般资料2019年3月至2022年4月期间(近3年)入院就诊82例患者(确诊结直肠癌)作为此次分析对象,根据开展治疗方式差异划分成对等人数两组(对照组与观察组,41/例)并以此开展开腹术及腹腔镜术治疗。
对照组(男:女=25:16),年龄范围46~79岁,均数值(56.74±6.51)岁。
观察组(男:女=28:13),年龄范围47~80岁,均数值(56.81±6.22)岁。
腹腔镜、传统开腹直肠癌根治术疗效对比观察

或 造 口。
年l 1 月 期 间收治 的 1 3 4例 直肠 癌患 者 。人 选 标准 :
① 经临床 、 结肠镜 检及病理学检查证实为直肠癌 ; ② 肿 块 直径 <6 c m; ③ 已排 除 远 处转 移 ; ④ 无 手 术 禁忌证 ; ⑤重要脏器功能基本 正常; ⑥无腹部 手术 史; ⑦术前均未接受放化疗 ; ⑧ 无肿瘤引起 的肠穿 孔 和梗 阻 。术前 由患者 自由选 择 行腹 腔 镜 手术 ( 腹 腔镜组 ) 或传 统开腹手术 ( 开腹 组 ) 。腹腔镜组 6 4 例, 其 中男 3 4例, 女3 0例 ; 年龄 3 4~ 7 2岁 , 平 均 5 4 . 7 岁; D u k e s A期 l 5例 , B期 3 3例, c期 1 6 例; 病 理结 果为 腺癌 5 6例 , 黏液 腺 癌 8例 ; 同期 开腹 组 7 O
1 3 4例 直肠 癌( 肿块 直径 <6 e m; 排
除远处转移 ) 患者 , 按意愿 分为腹 腔镜组 ( 6 4例)和开腹组 ( 7 0例 ) , 分别行腹腔镜根治术及传 统开腹根 治术 。对两 腹腔镜组 、 开腹组清扫淋 巴结数 目及 直肠远 切端距肿 瘤下缘 的距 离无 统计学差 异。
并发症发生率低 等优势 。 关键词 : 直肠癌 ; 腹腔镜 ; 直肠 癌根 治术
t t o i : 1 0 . 3 9 6 9 / j . i s s n . 1 0 0 2 - 2 6 6 X. 2 0 1 3 . 1 4 . 0 1 6
中图分 类号 : R 7 3 5 . 3
文献标 志码 : B
一例直肠癌根治术后回肠造口旁瘘患者的护理

一例直肠癌根治术后回肠造口旁瘘患者的护理发布时间:2022-06-19T05:35:47.737Z 来源:《中国医学人文》2022年2月2期作者:朱珠牛妞许畅张宜南[导读] 本文报告了1 例67岁男性患者直肠癌根治术后回肠造口旁瘘的护理。
通过采取机械清创联合自制负压封闭引流+银离子敷料抗感染治疗,营养支持治疗,患者造口旁瘘得到有效控制,最终顺利愈合。
朱珠牛妞许畅张宜南通讯作者(江苏省肿瘤医院,江苏省肿瘤防治研究所,南京医科大学附属肿瘤医院;江苏南京210000)摘要: 本文报告了1 例67岁男性患者直肠癌根治术后回肠造口旁瘘的护理。
通过采取机械清创联合自制负压封闭引流+银离子敷料抗感染治疗,营养支持治疗,患者造口旁瘘得到有效控制,最终顺利愈合。
关键词:直肠癌术后,造口旁瘘:创面负压治疗:个案护理肠造口是在肠道病变部位近端正常肠管部分拖出腹壁,形成造口,以达到排泄、转流肠内容物的目的[1]。
理想造口平面一般高于体表平面1.5-2cm,有利于收集粪便,造口位置一般在腹直肌避开身体皮肤皱褶、生理凹陷、日常生活活动频率较高的腹壁肌处,并避开伤口以及体表溃疡瘢痕组织。
造口旁瘘[2]是指由多种原因导致的肠造口侧壁出现瘘口,回肠造口旁瘘临床并不常见,以粪水从肠造口肠管侧壁流出,腐蚀造口周围皮肤,引起造口周围潮湿相关性皮肤损伤或皮肤黏膜分离为临床表现。
江苏省肿瘤医院结直肠肿瘤外科111区于2020年4月20日收治一名67岁直肠癌根治术后回肠造口旁瘘伴造口周围皮肤粘膜分离的患者,先后采用机械清创、功能性敷料换药及创面负压治疗,效果满意,顺利愈合,现报告如下。
1 患者一般资料患者男,67岁,因“直肠癌根治术后回肠造口旁瘘”至结直肠肿瘤外科就诊。
患者无既往史,无长期服药史,无过敏史,于2020.3.25在全麻下行腹腔镜下直肠癌根治术+预防性回肠造口术,半流质饮食,二便正常,4.11患者在家中出现回肠造口旁疼痛,未予重视,4.19见造口旁粪便排出伴发热,体温38.5℃-39℃,遂入院治疗。
腹腔镜用于结直肠癌根治术的疗效研究

保守治疗痊愈。无术后出血 、 吻合 口瘘 、 手术死亡等并发症。结论 腹腔镜结直肠肿瘤根治手 术短期效果基本同传统开腹手
术, 但应严 格掌握适应证 , 熟练掌握腹腔镜手术技术 。
[ 关键词】 结直肠癌 ; 腹腔镜 ; 手术 ; 效果 ; 发症 并
[ 分 类 号】R 3 _ 中图 7 53 [ 献标识码】 文 A [ 章 编 号 】17 — 7 12 0 )0 6 — 2 文 6 3 9 0 (0 8 2 — 7 0
Clni al Expe i e of Lapar c i c r m nt os opi c Res c i e t on f c al or Re t Ca c m om a r i
根治 手 术 6 例 , 效 满 意 , 5 疗 现报 道 如 下 。
2 结 果
21 手 术 效 果 .
6 5例均完成腹腔镜手术 ,其 中直肠低位前 切除 4 例 、 l 1 Mis e 术2 4例。手术时间 22~3 h平 均 2 h 术 中出血 3 10 , . . , 8 . 。 7 0 5mL 平均 6 m 。淋 巴结清扫数 3—1 个 , 0L 8 平均 1. 06个。术后 2 d内恢 复肠 蠕动功能 , 中未发生腹腔镜致肠 管 、 术 血管和输尿管的意外 损伤 。术后 1 6例患者出现并发症 , 人工肛门造 口轻度 回缩 1 , 例 会 阴部切 口积 液 3例 , 早期排尿 困难 3例 , 早期 男性 性功能障碍 7例 , 1 除 例直肠癌行 Mis l 术式者术后会阴部切 口裂 开 , e 经清洁 换药 、引流后愈合 ,人 工肛门造 口狭窄 1 例经手法 扩张效果 不 佳, 后期行造 口扩大术外 , 其余均经对症保守治疗而愈 。无术 后 出血 、 吻合 口瘘 、 术死 亡等并发症 。 手
预防性回肠蕈状造口在腹腔镜直肠癌全直肠系膜切除术中应用价值

论著文章编号:1005-2208(2012)05-0403-03预防性回肠蕈状造口在腹腔镜直肠癌全直肠系膜切除术中应用价值研究张庆彤1,刘亚莉2,王永鹏1,闫晓菲1,宋纯1【摘要】目的探讨应用回肠蕈状双腔造口预防腹腔镜直肠癌全直肠系膜切除(TME )术后吻合口漏的可行性。
方法回顾性分析2006年4月至2010年3月辽宁省肿瘤医院大肠外科应用回肠蕈状双腔造口术预防腹腔镜TME 术后吻合口漏的65例(造口组)及同期未行预防性造口的腹腔镜直肠癌TME 手术85例(未造口组)病人临床资料。
腹腔镜下完成低位或超低位吻合后,造口组于距回盲瓣30~40cm 处回肠于右髂前上棘与脐连线外1/3处行双腔造口,回肠沿与纵轴垂直方向切开达1/2周,近端做蕈状乳头高于皮肤0.5cm ,远端回肠平坦式缝合于皮肤。
骶前放置双腔引流管。
术后3~5个月闭瘘。
未造口组仅骶前放置双腔引流管。
结果造口组病人粪便转流彻底。
无造口周围皮肤严重腐蚀与不耐受,无死亡病例,无吻合口漏。
未造口组5例出现吻合口漏,3例4~8周后愈合,2例行手术造口治疗后治愈,无死亡病例。
结论应用回肠蕈状双腔造口术预防腹腔镜直肠癌TME 术后吻合口漏是可行的,造口护理方便,闭瘘创伤小,粪便转流彻底。
【关键词】预防性回肠造口;全直肠系膜切除;吻合口漏;直肠癌;腹腔镜中图分类号:R6文献标志码:AApplication of preventive ileum fungating double-cavity fistulation in preventing anastomotic leakage after laparoscopic TME of rectal cancerZHANG Qing-tong*,LIU Ya-li,WANG Yong-peng,et al.*Department ofLarge-intestine Surgery,Liaoning Province Cancer Hospital,Shenyang 110042,China Corresponding author:SONG Chun,E-mail:csong882002@ AbstractObjectiveTo study the feasibilitiy of preventive ileum fungating double-cavity fistulation in preventinganastomotic leakage after laparoscopic TME of rectal cancer.MethodsThe clinical data of 65cases of preventiveileum fungating double-cavity fistulation after laproscopic TME and 85cases not performed fistulation in the same period between April 2006and March 2010in Department of Large-intestine Surgery,Liaoning Province Cancer Hospital were analyzed retrospectively.For fistulation group,the surgical method was as following:after finished lower/ultra lower anastomosis,made ileum fungating double-cavity fistulation with the ileum 30-40cm to ileocecus on the place of the external 1/3line from umbilicus to the right anterior superior spine in fistulation group;made vertical incision of 1/2circle of ileum along with the vertical axis,and made fungi nipple higher than 0.5cm of skin on proximal ileum,and sutured distal ileum to skin flat;put dual-drainage tube to the anterior sacrum for 3-5months after operation,then closed the fistula.For non-fistulation group,dual-drainage tube was put to the anterior sacrum only.ResultsInfistulation group,feces diverted thoroughly;all the cases had no skin serious corrosion and intolerance surroundingfistula;neither deaths nor anastomotic leakage occurred.In non-fistulation group,5cases appeared anastomotic leakage.Among them,3cases healed after 4to 8weeks and 2cases were performed colostomy.No death occurred.Conclusion The application of preventive ileum fungating double-cavity fistulation in preventing anastomotic leakage afterlaparoscopic TME of rectal cancer is feasible with convenient ostomy care,small trauma of closing fistula and thorough feces diversion .Keywords preventive ileum fistulation;TME;anastomosic leakage;rectal cancer ;laparoscopic吻合口漏是直肠癌保留肛门(保肛)手术后最为严重的并发症之一。
腹腔镜直肠癌根治术中预防性末端回肠置管造瘘的临床应用

腹腔镜直肠癌根治术中预防性末端回肠置管造瘘的临床应用作者:胡海军夏利刚潘凯来源:《中国当代医药》2013年第21期[摘要] 目的探讨腹腔镜低位直肠癌前切除术中行预防性末端回肠置管造瘘术,在预防及治疗吻合口瘘中的临床效果。
方法从深圳市人民医院2011年9月~2013年3月因直肠癌在胃肠外科住院治疗期间的患者中,选取易发生吻合口瘘高风险的患者分为研究组及对照组,在腹腔镜低位直肠癌前切除术中行末端回肠置管造瘘术(研究组)和末端回肠造瘘术(对照组),收集两组患者的一般临床资料、术中资料及术后康复指标。
观察两组患者术后是否发生吻合口瘘以及发生吻合口瘘后的治疗情况。
结果①两组患者的年龄(P=0.618)、性别(P=1.000)、肿瘤距齿状线距离(P=0.914)、TNM分期(P=0.935),差异无统计学意义。
②两组患者的手术时间(P=0.345)、术后发生吻合口瘘例数(P=1.000),差异无统计学意义。
两组患者吻合口瘘发生后的病情程度、治疗效果及恢复情况差异无统计学意义。
③两组患者术后肠鸣音恢复时间(P=0.283)、术后进食流质时间(P=0.636)、术后排气时间(P=0.492)、术后拔除盆腔引流管时间(P=0.942)、术后住院天数(P=0.632),差异无统计学意义。
结论①在腹腔镜低位直肠癌前切除术中施行末端回肠置管造瘘术与末端回肠造瘘术相比,同样可以预防或降低术后吻合口瘘的发生;②末端回肠置管造瘘术可避免二次手术,免除了肠造瘘对患者造成的负面影响,改善了患者的生活质量。
其是安全可行的,值得临床推广应用。
[关键词] 腹腔镜;直肠癌;末端回肠置管造瘘;末端回肠造瘘[中图分类号] R735.3+7 [文献标识码] A [文章编号] 1674-4721(2013)07(c)-0025-03直肠癌是消化道常见的恶性肿瘤,占消化道肿瘤的第二位。
我国直肠癌比结肠癌发生率高,约为1.5∶1;低位直肠癌所占比例高,占直肠癌的65%~75%。
腹腔镜与传统开腹结直肠癌根治术手术效果对比

腹腔镜与传统开腹结直肠癌根治术手术效果对比
结直肠癌是常见的恶性肿瘤之一,手术是根治结直肠癌的主要方法之一。
传统开腹结
直肠癌根治术是治疗结直肠癌的传统方法,而近年来逐渐发展的腹腔镜技术已经逐渐运用
于结直肠癌根治手术中。
腹腔镜技术在结直肠癌根治手术中得到了广泛的应用,同时也促进了开腹手术的进步。
这种技术相对于开腹手术有明显的优势,例如术后恢复快、术中出血少、术后疤痕小等。
然而,在一些情况下,腹腔镜技术的使用可能会增加手术的复杂性,导致手术时间延长,
造成患者不适甚至危险。
因此,应该对比传统开腹手术和腹腔镜技术的手术效果,从而确定最适合患者的手术
方法。
以下是两种手术方法的比较:
1.手术时间:腹腔镜手术时间较长,开腹手术时间短。
2.出血量:腹腔镜手术出血量较小,开腹手术出血量较大。
3.术后并发症:两种手术方法的术后并发症发生率无显著差异。
4.患者住院时间:腹腔镜手术后患者住院时间短。
5.术后疼痛:腹腔镜手术后患者术后疼痛相对较轻。
综上所述,腹腔镜技术在结直肠癌根治手术中具有多种优势,但也存在某些局限性,
且腹腔镜手术需要高超的技术水平和经验,才能取得预期的治疗效果。
因此,在选择手术
方法时,应根据患者的具体情况和医生的专业建议进行决策,以达到最佳治疗效果。
腹腔镜根治术与传统开腹手术治疗直肠癌的临床疗效分析

系统医学2020年12月第5卷第23期-外科研究•DOI:10.19368/ki.2096-1782.2020.23.101腹腔镜根治术与传统开腹手术治疗直肠癌的临床疗效分析季新荣,徐超,顾卫红,陈小建,单海峰,江强,陆谦南通市通州区人民医院普外科,江苏南通226300[摘要]目的探究腹腔镜根治术与传统开腹手术在直肠癌治疗中的临床疗效。
方法选择2017年4月一2020年6月在该院接受手术治疗的直肠癌患者100例,采用随机数字表法分为两组,各50例。
研究组行腹腔镜直肠癌根治术,对照组行传统开腹直肠癌根治术。
对比两组围手术期指标及近期并发症。
结果研究组手术时间为(120.46士23.68)min、术后首次排气时间为(2.50±0.79)d、住院时间为(7.52±1.36)d、下床活动时间为(2.74±0.48)d,均短于对照组的(164.42±26.37)min、(4.58±0.88)d、(11.30±1.25)d、(4.38±1.05)d,术中出血量为(170.59±43.35)mL,少于对照组的(278.37±55.94)mL,差异有统计学意义(t=8.771、12.437、14.470、10.045、10.769,P<0.05)曰研究组淋巴结清扫数目为(15.71±3.02)个,对照组为(14.98±3.97)个,两组比较差异无统计学意义(t=1.035,P=0.303);研究组近期并发症发生率为10.00%,低于对照组的28.00%,差异有统计学意义(x2=5.263,P=0.022)。
结论相比于传统开腹手术,腹腔镜根治术在直肠癌治疗中具有创伤小、出血量少、术后恢复快等优势,且近期并发症少,安全性高,可作为直肠癌治疗的首选术式。
[关键词]直肠癌;腹腔镜根治术;传统开腹手术;淋巴结;并发症[中图分类号]R59[文献标识码]A[文章编号]2096-1782(2020)12(a)-0101-03Analysis of the Clinical Efficacy of Laparoscopic Radical Surgery and Traditional Open Surgery for Rectal CancerJI Xin-rong,XU Chao,GU Wei-hong,CHEN Xiao-jian,SHAN Haz-/eng,JANG Qiang,LU QianDepartment of General Surgery,Tongzhou District People's Hospital,Nantong,Jiangsu Province,226300China[Abstract]Objective To explore the clinical effects of laparoscopic radical resection and traditional open surgery inthe treatment of rectal cancer.Methods A total of100patients with rectal cancer who underwent surgical treatment inthe hospital from April2017to June2020were selected and divided into two groups with50cases by random numbertable.The study group underwent laparoscopic radical resection of rectal cancer,and the control group underwent traditional open surgery for rectal cancer.The perioperative indicators and recent complications were compared between the two groups.Results The operation time of the study group was(120.46±23.68)min,the first postoperative exhaust time was(2.50±0.79)d,the hospital stay was(7.52±1.36)d,and the time to get out of bed was(2.74±0.48)d,shorter than the control group(164.42±26.37)min,(4.58±0.88)d,(11.30±1.25)d,(4.38±1.05)d,intraoperative blood loss was (170.59±43.35)mL,less than the control group(278.37±55.94)ml,the difference was statistically significant(t=8.771,12.437,14.470,10.045,10.769,P<0.05);the number of lymph nodes in the study group was(15.71±3.02)and was inthe control group(14.98±3.97).There was no statistically significant difference between the two groups(t=1.035,P=0.303);the recent complication rate in the study group was10.00%,which was lower than28.00%in the control group.The difference was statistically significant(字2=5.263,P=0.022).Conclusion Compared with traditional open surgery, laparoscopic radical resection has advantages in the treatment of rectal cancer,such as less trauma,less bleeding,and quicker recovery after surgery.It has fewer short-term complications and high safety.It can be the first choice for the treatment of rectal cancer.[Key words]Rectal cancer;Laparoscopic radical resection;Traditional open surgery;Lymph nodes;Complications随着生活条件的改善,尤其是受国外饮食习惯的影响,我国人民饮食结构发生了较大的改变,结直肠[作者简介]季新荣(1973-),男,本科,副主任医师,主要从事普外微创方面的临床研究工作。
腹腔镜结肠癌根治术与开腹结肠癌根治术治疗结肠癌的效果比较

腹腔镜结肠癌根治术与开腹结肠癌根治术治疗结肠癌的效果比较随着医学技术的不断进步,结肠癌的治疗方式也在不断更新。
目前,腹腔镜结肠癌根治术和开腹结肠癌根治术是常见的治疗方法。
那么,这两种手术方式在治疗结肠癌的效果上有何不同呢?本文将对这两种手术方式进行比较,帮助我们更好地了解如何选择适合自己的治疗方式。
一、腹腔镜结肠癌根治术腹腔镜手术是一种微创手术,通过腹腔镜在腹部进行手术操作。
相比于传统的开腹手术,腹腔镜手术具有创伤小、出血少、术后恢复快等优点。
越来越多的医生和患者选择腹腔镜手术作为结肠癌根治术的治疗方式。
腹腔镜结肠癌根治术是通过腹腔镜进行结肠癌的切除和清扫淋巴结,达到根治的目的。
手术过程中,医生通过腹腔镜观察肿瘤的位置和大小,精确地切除肿瘤组织,尽可能地保留正常组织,降低术后并发症的发生率。
术后恢复期通常较短,患者往往可以在短时间内进行康复训练,恢复正常的生活。
开腹结肠癌根治术是传统的手术方式,通过在腹部进行开腹手术,直接对结肠癌进行切除和清扫淋巴结。
这种手术方式的优点在于操作直观、熟练度高,医生可以更容易地找到肿瘤和进行切除。
开腹手术的创伤较大,出血量较多,术后恢复期长,患者需要较长时间的康复训练。
三、两种手术方式的效果比较1.手术创伤比较腹腔镜手术的创伤较小,通常只需要3-4个 0.5~1cm的切口,术后疼痛轻,恢复快;而开腹手术则需要较大的切口,切口疼痛明显,术后恢复较慢。
2.出血量比较腹腔镜手术由于切口小、操作精确,出血量较少;而开腹手术因为切口大、对肌肉组织的切割较多,导致出血量较多。
3.术后恢复比较腹腔镜手术术后恢复期短,患者往往可以很快开始进行康复训练,早日康复;而开腹手术术后恢复期较长,患者需要较长的时间进行康复训练。
从手术疗效来看,腹腔镜手术和开腹手术在根治结肠癌方面并无显著差异。
只要手术医生操作熟练,都可以取得很好的治疗效果。
四、结语有鉴于上述比较,腹腔镜结肠癌根治术和开腹结肠癌根治术在治疗结肠癌方面都具有其独特的优势和不足。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
腹腔镜直肠癌根治术中回肠双腔、 单腔造口效果对比观察
பைடு நூலகம்
吕亮,王爱丽,潘志辉,彭健,刘海龙,肖毅华,张勇,王文超 ( 同济大学附属杨浦医院,上海 200090)
摘要: 目的 对比观察回肠双腔造口、单腔造口在腹腔镜直肠癌根治术中的应用效果。方法 纳入 108 例直 肠癌患者,按随机数字表法分为观察组和对照组各 54 例。两组均按全直肠系膜切除原则Ⅰ期行腹腔镜直肠癌根 治术 + 末端回肠造口术( 观察组行双腔造口,对照组行单腔造口) ,Ⅱ期行造口回纳术。记录两组Ⅰ、Ⅱ期手术时 间、术中出血量、术后造口排气时间、禁食时间、住院时间及住院费用,记录Ⅰ、Ⅱ期术后并发症及Ⅱ期术前行肠镜 检查肠穿孔发生情况。结果 观察组Ⅰ、Ⅱ期手术时间短于对照组( P 均 < 0. 05) ,观察组Ⅰ期住院费用少于对照 组( P < 0. 05) 。观察组、对照组分别有 1、2 例患者发生吻合口瘘。观察组Ⅰ期术后造口相关并发症发生率( 9. 3% , 5 /54) 低于对照组( 24. 1% ,13 /54) ,P < 0. 05。观察组 Ⅰ、Ⅱ期手术并发症总发生率 ( 16. 7% ,9 /54) 低于对照组 ( 40. 7% ,22 /54) ,P < 0. 05。结论 预防性末端回肠造口能够有效减少直肠癌根治术后吻合口瘘等并发症发生率; 与单腔造口相比,回肠双腔造口Ⅰ、Ⅱ期手术时间更短,Ⅰ期手术住院费用更低,术后并发症更少。
关键词: 末端回肠造口; 单腔造口; 双腔造口; 吻合口瘘; 直肠癌根治术 doi: 10. 3969 / j. issn. 1002-266X. 2019. 20. 013 中图分类号: R735. 3 文献标志码: A 文章编号: 1002-266X( 2019) 20-0050-03
直肠癌是消化道最常见的恶性肿瘤之一,病死 率高[1]。以全直肠系膜切除 ( TME) 为原则的腹腔 镜直肠癌根治术已逐渐成为直肠癌患者的主要手术 方式。与传统开腹手术相比,腹腔镜直肠癌根治术 具有安全性高、手术视野清晰、术中出血少、恢复快 等优势[2,3]。尽管如此,仍有 10% ~ 15% 行腹腔镜 直肠癌根治术的患者术后发生吻合口瘘[3]。因此, 如何有效预防并减少术后吻合口瘘的发生已成为临 床研究的热点。预防性末端回肠造口技术难度不 高,一方面避免了永久性造口,提高了低位直肠癌患 者的保肛率; 另一方面有利于患者术后早期进食,促 进患者恢 复,降 低 术 后 吻 合 口 瘘 的 发 生[4,5]。 末 端 回肠造口主要包括单腔造口、双腔造口两种术式,在 临床实践过程中,两种造口方式的差异仍有待明确。 2016 年 3 月 ~ 2018 年 3 月,本研究对比观察了回肠 双腔造口、单腔造口在腹腔镜直肠癌根治术中的应 用效果。现报告如下。 1 资料与方法 1. 1 临床资料 选择 2016 年 3 月 ~ 2018 年 3 月同 济大学附属杨浦医院普外科收治的 108 例低位直肠 癌患者进入研究。纳入标准: ①所有患者术前经肠
山东医药 2019 年第 59 卷第 20 期
剖分离并结扎肠系膜下血管根部,清除周围淋巴结 观察组全麻成功后,连续缝合关闭、消毒造口,于造 及脂肪组织,锐性解剖分离直肠周围无血管间隙直 口旁 0. 5 cm 处取 4 ~ 5 cm 纵行梭形切口,切开皮 至肿瘤下缘; 用直线切割闭合器离断直肠,保证切缘 肤、皮下组织、造口周围筋膜及腹膜,分离周围粘连; 距肿瘤下缘至少 2 cm。取腹正中切口,距肿瘤近端 从切口拖出造口段小肠,标记需切除小肠肠段范围 10 ~ 15 cm 处离断乙状结肠,经肛门置入管状吻合 后,扇形打开系膜,近端系膜血管结扎,切断造口段 器吻合结直肠,骶前盆底放置引流管,确定吻合良好 小肠,取出标本( 含造口) ; 近、远端小肠内置入吻合 且无出血后于肛门内放置肛管减压引流。观察组Ⅰ 器行侧侧吻合,关闭器关闭残端,吻合口及残端予 期行回肠双腔造口,于右下腹壁取纵行切口长 2 ~ 3 3-0 可吸收缝线间断缝合加固。对照组参照观察组 cm,切开皮肤及皮下组织,“+ ”形切开筋膜,钝性分 方法逐层进腹后,提起近端小肠,沿小肠系膜找到远 离肌肉,打开腹膜; 拖出距回盲部约 20 cm 处回肠, 端小肠残端,分离残端周围粘连,后续手术操作步骤 在回肠系膜近小肠肠壁处打开直径 0. 5 cm 切口,置 同观察组。 入 14 号 T 管及支撑棒; 待手术主切口关闭后,将造 1. 3 观察指标 记录两组Ⅰ、Ⅱ期手术时间、术中 口肠襻与筋膜、皮肤间断缝合固定; 最后于对系膜缘 出血量、术后造口排气时间、禁食时间、住院时间及 肠壁上纵行切开 2 ~ 3 cm,完成造口。对照组Ⅰ期 住院费用,记录Ⅰ、Ⅱ期术后并发症及Ⅱ期术前行肠 行回肠单腔造口,取距回盲部 20 cm 处回肠,在回肠 镜检查肠穿孔发生情况。 系膜近肠壁处打开直径 1 cm 切口,置入直线切割关 1. 4 统计学方法 采用 SPSS21. 0 统计软件。计量 闭器离断回肠; 远端回肠残端用 3-0 可吸收缝线加 资料以 x珋± s 表示,两组间比较行 t 检验; 计数资料比 固,小肠系膜处用超声刀切开 3 ~ 4 cm,卵圆钳拖出 较行 χ2 检验。以 P < 0. 05 为差异有统计学意义。 近端回肠; 待主切口关闭后,打开近端回肠残端,与 2 结果 筋膜、皮肤间断缝合固定,完成造口。两组患者均于 2. 1 术中、术后情况及住院费用比较 观察组Ⅰ、 Ⅰ期术后 3 ~ 6 个月入院复查肠镜,明确无肿瘤复发 Ⅱ期手术时间短于对照组( P 均 < 0. 05) ,观察组Ⅰ 转移及吻合口通畅后Ⅱ期行末端回肠造口回纳术。 期住院费用少于对照组( P < 0. 05) 。详见表 1。
通信作者: 王文超( E-mail: wangwenchaosmmu@ 163. com)
50
镜活检病理确诊为直肠癌,且肿瘤下缘距齿状线≤7 cm; ②患者有强烈保肛要求,期望行微创手术治疗; ③术前影像学检查提示肿瘤未发生远处转移,可行 根治性切除; ④术前未行放化疗,免疫治疗等抗肿瘤 治疗。排除合并有严重心、脑、肺、肾等脏器疾病、不 能耐受手术者,有复杂腹部手术史、影响腹腔镜气腹 建立及手术操作者。将患者按随机数字表法分为观 察组( 回肠双腔造口) 和对照组( 回肠单腔造口) 各 54 例。观察组男 29 例、女 25 例; 年龄 42 ~ 75( 55. 8 ± 7. 3) 岁; 低位直肠癌( 距离肛缘 5 ~ 7 cm) 33 例, 超低位直肠癌( 距离肛缘 < 5 cm) 21 例; 肿瘤分化程 度高度、中度、低度分别为 20、17、17 例; 病理分型管 状腺癌、乳头状腺癌、黏液腺癌分别为 22、18、14 例; TNM 分期Ⅰ ~ Ⅱ期 21 例,Ⅲ ~ Ⅳ期 33 例。对照组 男 30 例、女 24 例; 年龄 41 ~ 76 ( 56. 2 ± 6. 5) 岁; 低 位直肠癌 31 例,超低位直肠癌 23 例; 肿瘤分化程度 高度、中度、低度分别为 18、20、16 例; 病理分型管状 腺癌、乳头状腺癌、黏液腺癌分别为 22、18、14 例; TNM 分期Ⅰ ~ Ⅱ期 19 例,Ⅲ ~ Ⅳ期 35 例。患者均 签署由医院伦理委员会批准的知情同意书,符合医 学伦理学规定。两组患者年龄、性别等基线资料差 异无统计学意义。 1. 2 手术方法 两组患者均于全麻下行腹腔镜直 肠癌根治术,手术操作遵循 TME 原则,用超声刀解
