肺癌TNM新分期及纵膈淋巴结划分
肺 癌 T N M 分 期

肺癌T N M 分期
肺癌外侵程度(T)、局部淋巴结转移情况(N)、远处转移(M)
T—原发肿瘤
T x:原发肿瘤无法评估,或痰支气管灌洗液找见癌细胞但影像学或内镜检查未见
T0:无原发肿瘤证据
T s:原位癌
T1:肿瘤最大径3cm以下,周围包以肺组织及脏层胸膜,支气管镜检肿瘤尚未侵及叶支气管(即肿瘤未达主支气管)
T2:任何一个肿瘤具备以下体积和广度时:最大径超过3cm;累及主支气管,但距隆嵴2cm或更远,累及脏层胸膜,伴有延及肺门区的不张或阻塞性肺炎,但尚未包括全肺
T3:不论肿瘤体积大小,凡直接侵及胸壁(包括肺上沟瘤)、膈肌、纵隔胸膜、壁层心包;
或肿瘤在主支气管内,距隆嵴不足2cm,但尚未累及隆嵴;伴有全肺不张或阻塞性肺炎
T4:任何肿瘤凡侵及下列脏器者:纵隔各脏器,椎体,隆嵴;或同一叶内有其他肿瘤结节;肿瘤伴恶性胸腔积液
N—区域淋巴结,包括胸内、前斜角肌及锁骨上
NX:区域淋巴结无法评估
N0:无区域淋巴结转移
N1:同侧支气管周围及(或)同侧肺门淋巴结以及肺内淋巴结右转移,包括直接侵犯而累及的
N2:同侧纵隔内及(或)隆嵴下淋巴结转移
N3:对侧纵隔、对侧肺门、同侧或对侧前斜角肌或锁骨上淋巴结转移
M—远处转移
Mx:远处转移不能确定
M0:无远处转移
M1:远处转移,包括同侧或对侧其他肺叶内肿瘤结节
注:1 不常见的浅表扩展型肿瘤,不论体积大小,侵犯限于支气管壁时,虽可能延及主支气管,仍分为T1。
2 大多数肺癌的胸液是由肿瘤引起,少数患者中胸液多次细胞学检查阴性,即不成血性又不是渗液。
种种迹象包括临床判断说明胸液与肿瘤无关,则应将其排除在分期因素之外,患者任应分为T1、T2、T3。
肺淋巴结分组分级标准

肺淋巴结分组分级标准
根据国际癌症分期联盟(UICC)和美国癌症联合委员会(AJCC)的肺癌分期系统,肺淋巴结分组分级标准通常包括以下几个方面:
1. N0,表示没有淋巴结转移。
2. N1,表示肺门淋巴结受累,但不超过肺门淋巴结。
3. N2,表示肺门淋巴结和(或)纵隔淋巴结受累,但未扩散到
对侧纵隔。
4. N3,表示对侧纵隔淋巴结、隆突下淋巴结或纵隔上淋巴结受累,或者胸锁上淋巴结受累。
此外,还有一些其他的淋巴结分组分级标准,如根据淋巴结的
大小、数量、位置等进行更详细的分级。
这些标准的使用有助于医
生确定肺癌的临床分期,从而选择合适的治疗方案,评估患者的预后,并进行疾病的监测和随访。
总之,肺淋巴结分组分级标准对于
肺癌的诊断和治疗具有重要意义。
肺癌TNM分期与胸部淋巴结分组通用课件

目前肺癌tnm分期与胸部淋巴结分组的标准尚未完全统一,导致诊断结
果存在差异。解决方案是制定更加规范和统一的标准,加强国际合作与交Leabharlann 。02分组方法的局限性
现有的分组方法仍存在一定的局限性,如无法准确预测患者预后及治疗
效果。解决方案是研发更加先进和准确的检测手段,提高分组的质量和
可靠性。
03
患者个体差异
治疗方案的制定至关重要。
治疗方案实施后,还需要根据 TNM分期和胸部淋巴结分组的结
果进行疗效评估和调整。
TNM分期与胸部淋巴结分组在肺癌预后评估中的作用
TNM分期和胸部淋巴结分组结果可以预测肺癌患者的预后,即疾病的发展趋势和患者的生 存期。
分期较早的肺癌患者通常预后较好,而晚期肺癌患者的预后较差,需要采取更为积极的治疗 策略。
入。
通过对大量病例的统计分析,研究者们 新的研究手段如基因测序、免疫组化等 不断优化和完善肺癌tnm分期与胸部淋 为肺癌tnm分期与胸部淋巴结分组提供 巴结分组的方法,使其更加科学、准确。 了更多有力的依据,有助于提高诊断的
准确性。
肺癌tnm分期与胸部淋巴结分组面临的挑战与解决方案
01
分组标准不统一
TNM分期将肺癌分为早期、中期和晚 期,为治疗方案的选择和预后评估提 供依据。
TNM分期的重要性
01
TNM分期有助于医生制定合适的 治疗计划,根据病情的严重程度 和患者的身体状况选择手术、放 疗、化疗等治疗方案。
02
TNM分期有助于评估患者的预后, 预测疾病的发展趋势和患者的生 存时间。
TNM分期的历史与发展
研发更加高效、准确的检测手段,提高肺癌tnm分期与胸部淋巴结 分组的准确性和可靠性。
纵隔淋巴结分组及2017肺癌TNM分期

多个、单一部位远处转移的MST分别为5个月、6个月 (p=0.006),1年生存率分别为20%和23%,多个部位 远处转移者预后更差。
Postmus, Pieter E, et al. J Thorac Oncol. 2007,2(8):686-693.
2017肺癌TNM分期
5. 定义肺部多发结节的诊断标准和分期
新分期中提出,对于肺部多发结节的病例,需要根据影
像学和病理学特征来区分是转移灶还是多原发,若为多原
任何T,任何N,M1a,b
纵隔淋巴结 分组
1组锁骨上淋巴结 与2组淋巴结的分 范围,仍属N2 。 10L组淋巴结的 范围扩至左主肺 动脉处 也属N2
2R和2L、4R和4L 的分界不再是气管 中线,而是气管左 侧缘。
4组和10组淋巴结 的分界不再是胸膜 反折处,右侧是奇 静脉下缘,左侧为 肺动脉上缘。
(5~7cm) (4~5cm)
(4~5cm)
STAGE IIA T2b N0 M0 (4~5cm)
右肺门淋巴结 属N1 ? N2 ? IIB T2a N1M0? IIIA T1a–c N2M0 ?
? STAGE IIB ?
第8版肺癌TNM 分期标准于 2017年1月1日 正式开始实施
T1a–c N1M0
2. 缺乏淋巴结大小的数据 头颈部肿瘤的研究提示淋巴结放化疗后,2年内≤3cm3的淋巴结控 制率为91%,>3cm3的淋巴结控制率下降至64%(p=0.021) [c] 。
a. De Langen AJ, et al. Eur J Cardiothorac Surg 2006;29(1):26-29. b. Berghmans T, J Thorac Oncol,2008,3(1):6-12. c. Vergeer MR, et al. Radiother Oncol 2006;79(1):39-44.
最新TNM分期解读图文最全版

T
或全肺肺不张/阻塞性肺炎
或同叶内有独立的肿瘤结节 T4 任何大小肿瘤侵犯至心脏/大血管/气管/喉返神经/食 管/椎体或隆突 或同侧不同叶内有独立的肿瘤结节
IASLC=国际肺癌研究学会;UICC=国际抗癌联盟;AJCC=美国癌症联合委员会
2009版分期系统入组患者的地 理分布
IASCL Staging Manual in Thoracic Oncology P24.
2009版分期系统入组患者与排除患者
总例数 排除患者
•
100,869 19,374 5,467
不在1990-2000时间段内
•
• • •
生存数据不完整
组织学类型未知 分期信息不完整 复发和其他(如:无法判断复发还是初诊、隐匿性肿瘤)
1,192
2,419 8,075 1,093
•
类癌、肉瘤及其他组织学类型
1,128
81,495
入组患者
• •
小细胞肺癌(SCLC) 非小细胞肺癌(NSCLC)
13,032 68,463
无定论问题
T3同一肺叶结节 若肺叶切除技术上可行 治疗效果如何? 如果病理类型相同,则可能为转移病灶 是否完全切除?
无定论问题
T4同侧不同肺叶结节 如病理类型相同,则可能为转移病灶, 全肺切除是否合适?
M1a不同侧肺叶结节 如无LN和远处转移,是否适合手术治疗? 手术方式?
总 述
2009 IASLC NSCLC分期解读
肺癌TNM新分期及解读

0.446
胸膜/心包结节
52(16)
0.81(0.53-1.22)
0.314
胸膜/心包渗出
83(26)
1.00(0.70-1.43)
0.997
M1a描述对预后的影响
第8版M分期: M1a描述同第7版
单器官单个和多个转移灶 vs. 多个转移部位的预后影响
Eberhardt W, et al. J Thorac Oncol 2015;10:1515-1522.
T3
T2
完全肺不张/肺炎
T3
T2
隔膜侵犯
T3
T4
纵隔胸膜
T3
-
第8版T分期调整
Rami-Porta R, et al. J Thorac Oncol 2015;10:990-1003.
T1a: ≤2cm
T1b: >2cm, 但≤3cm
T2a: >3cm, 但≤5cm
T2b: >5cm, 但≤7cm
Asamura H, et al. J Thorac Oncol 2015;10:1675-1684.
临床N分期患者的生存率
比较
HR
P
N1 vs. N0
1.68
<0.0001
N2 vs. N1
1.42
<0.0001
N3 vs. N2
1.38
<0.001
第8版N分期:沿用第7版 现有的临床N0-N3的描述能够很好地区分不同预后群体
推荐: 目前保留与之前相同的描述 提出以下用于前瞻性检验的新的描述: pN1a:包括单个pN1结节站 pN1b:包括多个pN1结节站 pN2a1:包括单个pN2结节站(非pN1)(跳过pN2) pN2a2:包括单个pN2结节站(及pN1) pN2ab:包括多个pN2结节站
tnm可分级的范围

TNM可分级的范围
TNM分期系统是用于描述肺结节或肿块的一种分类方法,其可分级的范围包括TNM三个部分。
T分期:
T分期主要描述肺结节或肿块的原发肿瘤情况,包括以下几个方面:
- T0:没有原发肿瘤的证据;
- T1:肿瘤直径小于等于3cm,并且只侵犯肺组织;
- T2:肿瘤直径大于3cm,或者侵犯胸膜、肺门、支气管等结构,但没有侵犯其他器官;
- T3:肿瘤侵犯胸壁、膈肌、心包等结构;
- T4:肿瘤侵犯其他器官,如大血管、食管等。
N分期:
N分期主要描述肺结节或肿块的淋巴结转移情况,包括以下几个方面:
- N0:没有淋巴结转移;
- N1:转移灶位于肺门或支气管旁淋巴结群;
- N2:转移灶位于肺门或支气管旁以外的肺门淋巴结;
- N3:转移灶侵犯纵隔淋巴结或胸膜。
M分期:
M分期主要描述肺结节或肿块的远处转移情况,包括以
下几个方面:
- M0:没有远处转移;
- M1:有远处转移。
综上所述,TNM分期系统中可分级的范围包括T、N、M三个部分,每个部分都有相应的分期标准,用于描述肺结节或肿块的不同特征和转移情况。
这些分期标准可以帮助医生更好地理解患者的病情,并制定相应的治疗方案。
最新肺癌TNM分期(第8版)

最新肺癌TNM分期(第8版)出版⽇期:2017年12⽉9⽇。
这是对肺癌TNM第8版的总结,这是⾃2017年1⽉1⽇以来⾮⼩细胞肺癌分期的标准。
它由IASLC(国际肺癌研究协会)颁发,取代了TNM第7版。
表中显⽰了第8版TNM分类的⾮⼩细胞肺癌,与第七版的不同之处⽤红⾊表⽰。
符合以前的版本有三个组成部分,描述肿瘤的解剖范围:T为原发肿瘤的程度,N为淋巴结受累,M为转移性疾病。
使⽤CT进⾏T分类,使⽤CT和PET-CT进⾏N分类和M分类。
可⽤于术前影像学和临床分类iTNM / cTNM,但也可⽤于明确的病理分期pTNM,治疗后yTNM 再分期和复发rTNM的分期。
第七版与第⼋版的区别在新的TNM第8版中,⼏个T类别的⼤⼩有所下降,并引⼊了⼀些新的基于病理学的类别。
此外,还介绍了关于胸外转移性疾病的新M类别。
肺实质病灶的⼤⼩被定义为肺窗三个正交平⾯中任何⼀个的最⼤直径。
在亚组织病变中,T分类由固体组分的直径定义,⽽不是完整的⽑玻璃病变的直径。
第8版TNM在肺癌中的肺癌分期T,N和M类别的亚组分为⼀些阶段,因为这些患者的预后相似[1]。
例如,cT1N0疾病(IA期)具有77-92%的5年存活率。
另⼀⽅⾯是任何M1c疾病(IVB期),其5年⽣存率为0%。
肺癌在冠状和⽮状⾯重建上具有明显的穿透⾎管⽣长(Transfissural); 肺叶切除不再是可能的如果存在以下情况,通常不可能进⾏肺叶切除术:Transfissural增长。
肺⾎管侵袭。
主⽀⽓管⼊侵。
涉及上下叶⽀⽓管。
这些是要报告的具体项⽬。
为了最好地展⽰与周围结构的关系,薄层图像和三平⾯重建是必要的。
在不确定⼊侵的情况下,多学科肿瘤委员会应根据个案和合并症来决定是否给予怀疑。
T-分类T0:影像学上没有原发肿瘤Tis:原位癌,不论⼤⼩;这只能在切除肿瘤后才能诊断出来。
T1肿瘤 - 左下叶典型的T1肿瘤,完全被肺实质包围。
T1肿瘤⼤⼩≤3cm;肿瘤≤1cm=> T1a;肿瘤> 1cm但≤2cm=> T1b;肿瘤> 2cm但≤3cm=> T1cT1a(mi)病理确诊来源于“微创”的,与⼤⼩⽆关。
2017第8版国际抗癌联盟-(UICC)肺癌TNM分期

2021/11/14
12
2021/11/14
淋巴结图谱 (2)
主动脉淋巴结 AP区 5 主动脉下 6 主动脉旁(主动脉升部或横膈膜)
纵膈淋巴结下 嵴下区 7 嵴下 下部 8 食管周围(龙骨下) 9 肺韧带
2021/11/14
10
TNM分期
T分期 T4:肿瘤最大径>7cm;无论大小,侵及以下
任何一个器官,包括:纵膈、心脏、 大血 管、隆突、喉返神经、主气管、食管、椎 体、膈肌;同侧不同肺叶出现孤立癌结节;
2021/11/14
11
淋巴结图谱 (1)
锁骨上区域 1 低颈部、锁骨上和胸骨颈静脉切迹淋巴结
背景
第8版肺癌分期标准的修订稿已于2015 年6月刊登于 《Journal of Thoracic Oncology 》,
其研究成果将成为2017年新版UICC肺 癌分期标准(第8版)的主要依据。
2021/11/14
6
TNM分期
T分期 TX: 未发现原发肿瘤,或通过痰细胞学或支 气管灌洗发现癌细胞,但影像学及支气管 镜无法发现。 T0:无原发肿瘤证据; Tis:原位癌;
2017国际抗癌联盟(UICC)肺癌 TNM分期(第8版)
2021/11/14
1
背景
国际抗癌联盟 (UICC) 最新版肺癌TNM 分期标准计划于 2017年1月颁布实施。这 是全球肺癌研究和治疗领域的一件大事, 它是推动新一轮肺癌诊断和治疗发展的重 要的指导性文件。
2021/11/14
2
背景
1996年10月,英国伦敦召开的国际胸 内分期研讨会呼吁世界为修订和改进当时 的TNM分期行动起来,意外的得到了世界 许多机构及组织的热烈响应。国际肺癌协 会(IASLC)在1990年到2000年间81000 例可评价肺癌患者回顾性数据库的分析构 成了UICC和AJCC第六版肺癌TNM分期的 基础。
TNM分期
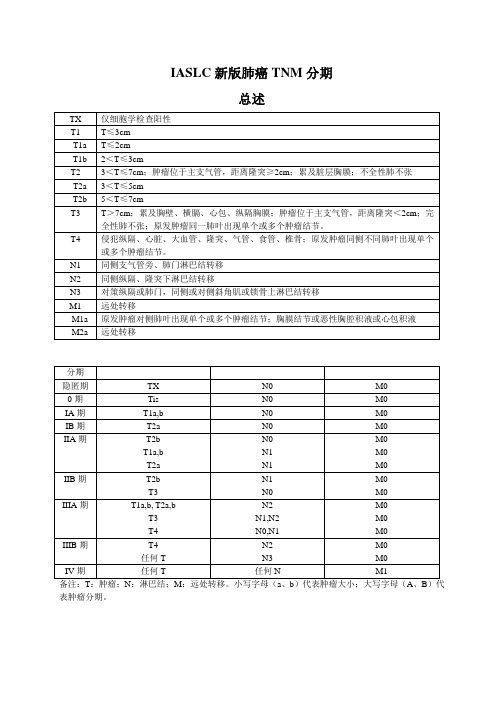
IASLC新版肺癌TNM分期
总述
TX 仅细胞学检查阳性
T1 T≤3cm
T1a T≤2cm
T1b 2<T≤3cm
T2 3<T≤7cm;肿瘤位于主支气管,距离隆突≥2cm;累及脏层胸膜;不全性肺不张T2a 3<T≤5cm
T2b 5<T≤7cm
T3 T>7cm;累及胸壁、横膈、心包、纵隔胸膜;肿瘤位于主支气管,距离隆突<2cm;完全性肺不张;原发肿瘤同一肺叶出现单个或多个肿瘤结节。
T4 侵犯纵隔、心脏、大血管、隆突、气管、食管、椎骨;原发肿瘤同侧不同肺叶出现单个或多个肿瘤结节。
N1 同侧支气管旁、肺门淋巴结转移
N2 同侧纵隔、隆突下淋巴结转移
N3 对策纵隔或肺门,同侧或对侧斜角肌或锁骨上淋巴结转移
M1 远处转移
M1a 原发肿瘤对侧肺叶出现单个或多个肿瘤结节;胸膜结节或恶性胸腔积液或心包积液M2a 远处转移
分期
隐匿期TX N0 M0
0期Tis N0 M0
IA期T1a,b N0 M0
IB期T2a N0 M0
IIA期T2b
T1a,b
T2a N0
N1
N1
M0
M0
M0
IIB期T2b
T3 N1
N0
M0
M0
IIIA期T1a,b, T2a,b
T3
T4
N2
N1,N2
N0,N1
M0
M0
M0
IIIB期T4
任何T N2
N3
M0
M0
IV期任何T 任何N M1
备注:T:肿瘤;N:淋巴结;M:远处转移。
小写字母(a、b)代表肿瘤大小;大写字母(A、B)代表肿瘤分期。
肺癌tnm分期实施方案

肺癌tnm分期实施方案肺癌TNM分期实施方案。
肺癌是一种严重威胁人类健康的恶性肿瘤,其发病率和死亡率在全球范围内居高不下。
为了更好地指导肺癌的治疗和预后评估,医学界普遍采用TNM分期系统对肺癌进行分期。
TNM分期是根据肿瘤的大小(T)、淋巴结转移情况(N)以及远处转移情况(M)来进行分期,通过对肺癌患者进行TNM分期,可以更准确地评估患者的病情,为临床治疗提供重要依据。
肺癌TNM分期的实施方案主要包括以下几个方面:1. T分期,T分期是根据肿瘤的大小和侵袭范围来进行评估的,通常分为T1、T2、T3和T4四个阶段。
T1期肺癌指肿瘤直径小于3厘米、未侵犯主支气管或血管;T2期肺癌指肿瘤直径大于3厘米或侵犯主支气管或血管;T3期肺癌指肿瘤侵犯胸壁、膈肌、心包或有腹膜播散;T4期肺癌指肿瘤侵犯纵隔器官或有远处转移。
2. N分期,N分期是根据淋巴结转移的情况来进行评估的,分为N0、N1、N2和N3四个阶段。
N0期肺癌指淋巴结未受累;N1期肺癌指纵隔或肺门淋巴结受累;N2期肺癌指同侧纵隔淋巴结受累;N3期肺癌指对侧纵隔或隆突下淋巴结受累。
3. M分期,M分期是根据远处转移的情况来进行评估的,分为M0和M1两个阶段。
M0期肺癌指无远处转移;M1期肺癌指有远处转移。
在实施肺癌TNM分期时,需要通过临床检查、影像学检查(如CT、MRI等)、病理学检查等手段来获取患者的肿瘤大小、淋巴结转移情况和远处转移情况的相关信息,然后根据这些信息进行分期。
分期完成后,医生可以根据患者的具体情况制定个性化的治疗方案,包括手术、放疗、化疗等治疗方式,并对患者的预后进行评估。
总之,肺癌TNM分期实施方案是肺癌治疗和预后评估的重要依据,通过科学、准确地进行TNM分期,可以更好地指导临床治疗,提高患者的生存率和生活质量。
希望医学界能够不断完善肺癌TNM分期实施方案,为肺癌患者提供更好的治疗和管理方案。
肺癌TNM新分期及解读

第7版和第8版T分期调整对比
第7版
T1a: ≤2cm T1b: >2cm, 但≤3cm T2a: >3cm, 但≤5cm T2b: >5cm, 但≤7cm
T3: >7cm
新截点:1cm 升期
新截点:4cm 升期 升期
第8版
T1a: ≤1cm T1b: >1cm, 但≤2cm T1c: >2cm, 但≤3cm
P值 <0.001 <0.001 <0.001 <0.001 <0.001 <0.001 <0.001 <0.001 <0.001
第8版T分期调整
•3cm临界值明显区分了T1和T2 •最大径1cm到5cm的肿瘤,每增加1cm,患者 预后便明显不同 •>5-7cm肿瘤的预后等同于T3,>7cm肿瘤的预 后等同于T4 •支气管侵犯<2cm以及完全肺不张/肺炎,预后 相当于T2 •隔膜侵犯患者的预后相当于T4 •纵膈胸膜侵犯这一描述很少使用,予以删除
208 39 77,156
Rami-Porta R, et al. 2015 WCLC Abstract PLEN02.02.
治疗类型
化疗:9.3%
化疗+放疗 4.7%
放疗:1.5%
三联 4.4%
化疗+手术 21.1%
放疗+手术 1.5%
手术:57.7%
Rami-Porta R, et al. 2015 WCLC Abstract PLEN02.02.
N=16644 (%) 75 9 10 56 29 21 33 25 34
手术 HR(95% CI) 2.06(1.87, 2.28) 2.24(2.01, 2.50) 2.58(2.36, 2.83) 1.70(1.57, 1.83) 1.47(1.31, 1.65) 0.98(0.87, 1.10) 1.45(1.21, 1.74) 1.82(1.52, 2.18) 2.43(2.04, 2.90)
纵隔淋巴结分组及肺癌TNM分期(教学课件)

制率为91%,>3cm3的淋巴结控制率下降至64%(p=0.021) [c] 。
专业 课件
8
SMPLC 曹xx 男59y 左上叶前段及左下 叶前段各有一个处 GGN,不作增强CT 及图像后理是无法 解决微小肺癌的影 像诊断问题的。
0期TISN0M0 AIS原位腺癌
专业 课件
9
15岁杭州高一女生,6mm半实性GGN,有家族史,抗炎无效,MPR MIP CPR 明确诊断 手术病理 证实
IIIA期 IIIB期 IIIC期
T1a–c N2M0, T2a–b N2M0, T3 N1M0, T4 N0M0, T4 N1M0 T1a–c N3M0, T2a–b N3M0, T3 N2M0, T4 N2M0 (>7cm)
T3 N3 M0,T4 N3 M0
IVA期 IVB期
任何T,任何N,M1a,b 任何T,任何N,M1c
Valerie W. Rusch, et al. J T专h业or课a件c Oncol. 2007;2(7):603-61212.
FDG-PET阴性的淋巴结中,有21%的淋巴结转移
1. 缺乏相关FDG-PET数据 一项meta分析显示NSCLC在直径≥16mm的FDG-PET阴性的淋巴
结中,有21%的淋巴结转移 [a] 。 欧洲肺癌工作组 (ELCWP, European Lung Cancer Working Party) 综合了13项研究的meta分析显示,原发肿瘤SUV最大值为2.27 (95%CI 1.70-3.02) [b] 。
专业 课件
最大限度切除肿瘤,
最大限度保留正常肺组织
AJCC肺癌第 版TNM分期

胸部淋巴结分组
上纵隔淋巴结
1 最上纵隔 2 上气管旁 3 血管前和气管后 4 下气管旁 包括奇静脉淋巴
结
主动脉淋巴结
5 主动脉下 主-肺动脉窗 6 主动脉旁 升主动脉或膈神
经旁
下纵隔淋巴结
7 隆突下 8 食道旁 隆突水平以下 9 肺韧带
N1淋巴结
10 肺门 11 叶间 12 叶 13 段 14 亚段
第8组
食管旁淋巴结 隆突水平以下,淋
巴结位于食道两 侧,邻近食道壁,不 包括隆突下淋巴 结。
第9组
肺韧带淋巴结 淋巴结位于肺
韧带内,包括位 于下肺静脉后 壁和下部的淋 巴结。
第10组
肺门淋巴结
指 叶 近 端 部 淋 巴 结,位于纵隔胸膜 反摺外,右侧还包 括邻近中间段支气 管的淋巴结。X线 上,肺门和叶间淋 巴结增大均可使肺 门阴影增大。
第11组
叶间淋巴结 淋 巴 结 位 于 叶支气管之间。
第12组 叶淋巴结 淋巴结邻近远侧叶支气管。 第13组 段淋巴结 淋巴结邻近段支气管。 第14组 亚段淋巴结 亚段支气管周围淋巴结
第8版与第7版变化
谢谢
赠品:3D小人PPT素材
3D小人素 材
1.左头臂静脉上缘;2.主动脉弓上缘;3.右上叶支气管开口上缘; 4.左上叶支气管开口上缘;5.气管隆突角; 6.右中叶支气管开口上缘。
第1组
最上纵隔淋巴结 淋巴结位于左头臂
静脉上缘水平线上 方,即位于左无名 静脉向上、向左行 走跨越气管前方的 中线处该静脉上缘 水平以上。
第2组
上气管旁组淋巴结 淋巴结位于主动脉 弓上缘水平线以上。
淋巴结位于动脉韧 带、主动脉和左肺动 脉的外侧,左肺动脉 第一分支的近侧,并 位于胸膜反折点以内。
tnm肿瘤分期标准

tnm肿瘤分期标准TNM肿瘤分期标准。
TNM肿瘤分期标准是临床上常用的一种肿瘤分期系统,它是根据肿瘤的大小(T)、淋巴结的受累情况(N)以及远处转移的情况(M)来进行分期的。
这一系统可以帮助医生更准确地评估患者的病情,制定更合理的治疗方案,预测患者的预后,并且对于临床研究和统计分析也具有重要意义。
首先,我们来详细了解一下TNM分期系统中的各个部分。
T代表肿瘤的大小和范围,通常分为T0-T4五个等级,其中T0表示没有发现原发肿瘤,T1-T4表示肿瘤的大小和侵袭深度逐渐增加。
N代表淋巴结的受累情况,分为N0-N3四个等级,其中N0表示没有淋巴结受累,N1-N3表示淋巴结受累的程度逐渐增加。
M代表远处转移的情况,分为M0和M1两个等级,其中M0表示没有发现远处转移,M1表示已经发现了远处的转移灶。
通过对肿瘤的大小、淋巴结受累情况和远处转移的情况进行评估,可以将患者的肿瘤分为不同的分期,从而指导临床治疗。
对于肿瘤早期患者,可以通过手术切除来治疗,而对于晚期患者,则需要考虑化疗、放疗等综合治疗方案。
此外,TNM分期系统还可以帮助医生预测患者的预后,指导随访观察,并且为临床研究提供了重要的数据支持。
在临床实践中,医生们需要结合患者的临床表现、影像学检查、病理学检查等多方面信息来进行TNM分期,以确保分期结果的准确性。
因此,在进行TNM分期时,医生们需要进行全面的评估,避免遗漏重要信息,从而影响患者的治疗和预后。
总的来说,TNM肿瘤分期标准是一种简单、直观且实用的肿瘤分期系统,它可以帮助医生更好地了解患者的病情,指导临床治疗,并且为临床研究提供重要的数据支持。
在未来的临床实践中,我们相信TNM分期系统将会继续发挥重要作用,为肿瘤患者的治疗和管理提供更加科学、精准的指导。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
2009年国际肺癌分期(N分期)
Nx:不能确定局部淋巴结的转移 N0:没有局部淋巴结的转移
2009年国际肺癌分期(N分期)
N1:转移到同侧支气管旁和/或同侧肺门淋巴结,包括直接侵入肺内的淋巴结 N2:转移到同侧纵膈和/或隆突下淋巴结 N3:转移到:对侧纵膈、对侧肺门、同侧或对侧斜角肌或锁骨上淋巴结
4:气管支气管
5:主动脉弓下(主肺窗) 6:主动脉弓旁(升主动脉)
7:隆突下
8:食管旁(隆突以下) 9:肺韧带 10:肺门(主支气管) 11:叶间 12:叶(上叶、中叶、下叶) 13:段 14:亚段
IASLC
1区:下颈、锁骨上及胸骨切迹淋巴结
上界:环状软骨下缘 下界:双侧锁骨,胸骨柄上缘 以胸骨柄中线(气管中线)为界分为1R、1L
2区:上气管旁淋巴结
2R、2L分界:气管左缘
2R:右肺尖——头臂静脉尾部与气管交叉平面 2L:左肺尖——主动脉弓上缘
3a(血管前) 3p(气管后)
3a(R) 3a(L) 3p
上界 胸壁尖端 胸壁尖端 胸壁尖端
下界 隆突水平 隆突水平 隆突
前界 胸骨后 胸骨后
后界 上腔静脉前缘 左颈总动脉
4区:下气管旁淋巴结
肿瘤最大径≤3cm,局限于肺或 管
根据肿瘤大小,T1分为: T1a(≤2cm) T1b(>2cm,≤ 3cm) 原因:在没有淋巴结转移的患者 中,T1a和T1b的5年生存率相 差4%(51%和47%),HR为 1.27(T1b vs T1a)
7、 8、 9区
7区:上界 气管隆突 下界 左侧下叶支气管上缘 右侧中间叶支气管下缘 8区:隆突下淋巴结 食管壁周围
上界 左侧下叶支气管上缘
右侧中间叶支气管下缘 下界 膈肌
9区:肺韧带内淋巴结
上界 下肺静脉 下界 膈肌
10-14区
10区:肺门淋巴结 上界 右侧为奇静脉下缘 左侧为肺动脉上缘 下界 双侧叶间区域
包括内容 上界 下界 4R 右气管旁、气管前淋巴结 头臂静脉尾部与气管交叉平面 奇静脉下缘 4L 气管左缘以左至动脉韧带 主动脉弓上缘 左肺动脉上缘
奇静脉弓水平
5区 6区
包括内容 上界 5区 主动脉下、动脉韧带侧 主动脉弓下缘 6区 升主动脉、主动脉弓前方与侧方 主动脉弓上缘切线
下界 左肺动脉上缘 主动脉弓下缘
2009年国际肺癌分期(T2期)
肿瘤最大径>3cm,≤7cm: 肿瘤已侵犯到主支气管,距隆突≥2cm 侵犯脏层胸膜 合并扩展到肺门的肺不张或阻塞性肺炎, 但未侵犯到单侧整个肺
根据肿瘤大小,T2分为: T2a( >3cm,≤ 5cm) T2b( >5cm,≤ 7cm ) 原因:T2a和T2b的5年生存率相差 15%(45%和31%) 根据肿瘤大小,原T2 之肿瘤>7cm者 归为T3. 原因:肿瘤>7cm的患者和T3 期的患者有相似的中位生存期
2009年国际肺癌分期(M分期)
Mx:无法确定有无远处转移 M0:无远处转移 M1: M1a:对侧肺内出现转移结节、胸膜转 移结节、恶性胸腔(或心包)积液 M1b:胸腔外的远处转移
变化原因: 胸腔外远处转移的预后最差,中位生 存期4~7个月 胸膜转移的中位生存期为7~10个月 对侧肺转移的中位生存期9~11个月
2009年国际肺癌分期(T4期)
任何大小肿瘤已直接侵及下述结构之一:纵膈、心脏、大血管、气管、 喉返神经、食管、椎体、隆突 原发肿瘤所在的同侧肺内,有独立的肿瘤结节
2009年国际肺癌分期(T4期)
原M1中之原发肿瘤所在肺叶以外的同侧肺出现转移结 节归为T4 原因:该类型肺癌的预后(10%)与T4 肺癌预后相似 (7%),(10% vs 7%,HR=0.86,P=0.0002) 原T4中之胸膜转移(恶性胸腔积液、恶性心包积液、 胸膜转移)归为M1 原因:该类型肺癌的预后(5年生存率只有2%),明 显差于 T4(2% vs 7%,HR=0.72,P<0.001)
TNM分期变化情况
不确定
0期 IA期 IB期 IIA期 TX Tis T1a,b T2a T1a,b T2a T2b IIB期 IIIA期 T2b T3 T1,2 T3 T4 IIIB期 IV期 T4 任意T 任意T N0 N0 N0 N0 N1 N1 N0 N1 N0 N2 N1,2 N0,1 N2 N3 任意N M0 M0 M0 M0 M0 M0 M0 M0 M0 M0 M0 M0 M0 M0 M1a,b
11区:叶支气管之间区域
11s:右侧上叶与中间支气管之间 11i:右侧中叶与下叶支气管之间
12区:叶支气管周围
13区:段支气管周围 14区:亚段支气管周围
讨 论
区别:
1、锁骨上淋巴结、胸骨切迹淋巴结——1区 2、中线区分R、L的方法去除 上纵膈淋巴引流主要自右气管旁经中线至对侧
右肺上叶——右气管周围区域 左肺上叶——主动脉弓下及周围淋巴结 中、下叶——隆突,然后为右气管旁 25%出现跳跃转移,多为上叶肿瘤,腺癌
T2aN1M0 T2bN0M0
IIB降期为IIA IB升期为IIA
T4N0-1M0
IIIB降期为IIIA
2009年IASLC肺癌淋巴结图谱
常用肺癌淋巴结图谱
图1:The Naruke lymph node map for the staging of lung cancers as recommended by the Japan Lung Cancer Society(1960s) 图2:The Mountain-Dresler modification of the lymph node map originally proposed by the American Thoracic Society(1996)
谢 谢!
图3:The International Association for the Study of Lung Cancer(IASLC) (1998-2009)
(J Thorac Oncol. 2009;4: 568–577)
Naruke lymph node map
1:上纵膈、最上纵膈 2:气管旁 3:气管前 3a:前纵膈 3p:气管后或后纵膈
2009年国际肺癌分期(T3期)
肿瘤>7cm或直接侵及:胸壁(包括肺上沟瘤)、横膈、膈神经、纵膈胸膜、心包 肿瘤位于左右主支气管,距隆突<2cm,但未侵及隆突 伴有全肺不张或阻塞性肺炎 在同侧肺和原发肿瘤所在的肺叶内,有独立的肿瘤结节 原T4中之原发肿瘤所在肺叶内出现转移结节归为T3,原因:该类型肺癌5年生存率(25%) 明显优于T4期(7%)甚至优于第六版分期T3患者(15%,HR=0.007,P<0.001)
肺
癌
2009年国际肺癌分期 2009年IASLC国际肺癌淋巴结图谱
放疗科
2009年国际肺癌分期(T分期)
Tx:原发肿瘤大小无法测量,或痰脱落细胞、或支气 管冲洗液中找到癌细胞,但影像学检查和支气管镜检未 发现原发肿瘤 T0:没有原发肿瘤的证据
TIS:原位癌
2009年国际肺癌分期(T1期)
