临床医学综合指导:耳廓及耳周检查法
耳的一般检查法

二、标准操作规程
2、操作过程: 先检查健耳,再检查患耳。
受检者体位:侧坐、受检耳朝检查者、两 手置于膝上、上腰直、头正。 视诊:观察耳廓有无畸形,耳周有无红、 肿、瘘口、瘢痕、赘生物等。
标准操作规程:操作过程
触诊:检查者触诊两侧乳突区有无压痛, 耳周淋巴结是否肿大;有无耳屏压痛或耳 廓牵拉时出现疼痛。 嗅诊和听诊:分泌物是否有特殊臭味;有 无他觉性耳鸣等。 光源置于患者一侧后上方约15cm。 检查者与患者距离25-40cm
耳的一般检查法
耳的一般检查法
(一)耳廓及耳周检查法: 耳廓的检查以望诊和触诊为主,检查时应 注意有无以下异常——耳廓畸形、耳廓囊肿、 耳廓炎性表现。
(二)外耳道及鼓膜检查法
让病人受检耳朝正面,检查者相对而坐,检 查用光源置于病人头部左上方,调整额镜 的反光焦点投照于病人外耳道口。 外耳道及鼓膜检查法分为: 徒手检查法(双手、单手)、耳镜检查法 (普通耳镜、鼓气耳镜)、电耳镜检查法。
徒手/双手检查法
徒手/单手检查法
图
耳镜检查法
图
鼓气耳镜检查法
外耳及鼓膜检查法 具体操作规程
一、适应证
1、出现耳痛、耳漏、面瘫、耳鸣及眩晕症 状者。 2、健康体检者。 3、外耳道、鼓膜及鼓室的某些治疗、活检 及异物取出。
二、标准操作规程
1.准备: a.医师的准备:穿工作服、.戴口罩、帽子、洗手。 b.核对患者信息,如床号、姓名等。 c.告知受检者检查的目的及由检查带来的不适症状 并征得同意。 d.用物准备:耳鼻喉科诊疗台或检查台、光源、 额镜、耵聍钩、卷棉子、耳镜、电耳镜、鼓气耳 镜。
标准操作规程:操作过程
医学好东西头部检查—头部器官 耳
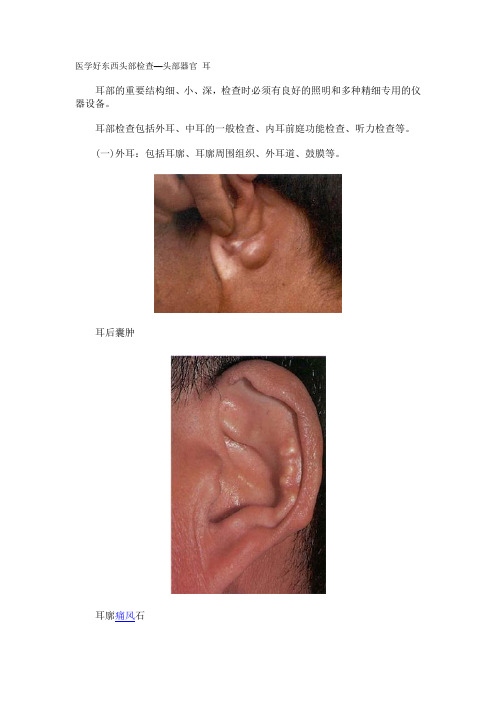
医学好东西头部检查—头部器官耳耳部的重要结构细、小、深,检查时必须有良好的照明和多种精细专用的仪器设备。
耳部检查包括外耳、中耳的一般检查、内耳前庭功能检查、听力检查等。
(一)外耳:包括耳廓、耳廓周围组织、外耳道、鼓膜等。
耳后囊肿耳廓痛风石1.耳廓(auricle)及其周围组织:(1)检查内容:观察耳廓的外形、大小、位置,两侧是否对称,有无瘢痕、畸形或副耳,有无瘘管、牵拉耳廓有无疼痛。
耳廓畸形(2)常见病变:鳃瘘伴耳聋①瘘管多见于耳前瘘管,鳃裂瘘管;②牵拉耳廓疼痛加重,病变多在外耳道软骨部;③耳甲腔内皮下有圆形波动性肿胀,若有外伤史者多为血肿,无外伤史者常为浆液性软骨膜炎,逐渐增大者为囊肿。
2.外耳道(external auditory canal):(1)检查内容:注意观察外耳道有无分泌物。
外耳道检查(2)常见病变:①脂性耵聍常为粘稠果酱状,属正常。
若为水性、血性、粘液性、脓性属病变性耳溢;②有血性脑脊液流出为颅底骨折;③分泌物腐臭为胆脂瘤型中耳乳突炎;有脓、稀薄伴恶臭为结核性损害;④外耳道阻塞可能为异物,耵聍栓塞、疖肿或肿瘤。
3.鼓膜(ear drum):正常鼓膜为椭圆形,半透明膜状物。
(1)检查内容:注意位置、标志、色泽、运动情况及有无穿孔等。
(2)常见病变:鼓膜内陷或凸起常是中耳病变的主要指征。
①当鼓膜明显充血或肥厚时,鼓膜正常可见的槌骨柄、短突、前后襞、松弛部及紧张部、光锥等标志,部分或全部消失。
②当鼓膜内陷时,短突凸出明显,槌骨柄向后上移位,光锥变形或消失,前后襞明显。
③中耳积液时,鼓膜呈灰白色或桔黄色;鼓室积血时,呈紫红色或蓝黑色;真菌感染时鼓膜呈绿色。
④鼓膜穿孔有外伤性和中耳化脓性。
⑤鼓膜无震动为粘连或咽鼓管功能不全;鼓膜活动过度为咽鼓管异常开放。
鼓膜病变(二)中耳:包括鼓室、咽鼓管、鼓突及乳突。
咽鼓管为沟通鼓室与鼻咽的管道,内侧端的咽口位于鼻咽侧壁下鼻甲后端的后下方,鼓室口位于鼓室前壁上部、静止时为一裂隙。
耳的检查法

耳的检查法
进行耳部检查时,如为一般体格检查,应按先右后左进行检查;如为病人,应先检查健耳或病情较轻之耳,然后检查病耳或情较重之耳,以免漏检或发生交叉感染。
一、外耳检查法
病人侧坐,观察耳廓有否畸形,两侧耳廓位置是否对称,继而观察耳廓、乳突及其周围皮肤有否充血、肿胀、皮疹、渗液、瘘管、疤痕及冻伤等。
牵引耳廓、触压耳屏及叩、触乳突部有疼痛。
二、耳镜检查法
病人侧坐,被检查侧对检查者,如为右耳则以左手中及无名指夹持耳廓,成人将耳廓向后、上、外方牵引,婴幼儿应向后下外方牵引,以将外耳道展平直。
选一大小合适的耳镜,以右手拇、食指夹耳镜并以旋转的方式由外耳道轻轻插入,并将耳镜移交给左手拇、食指夹持,使稳定于外耳道内凤便空出右手进行治疗操作。
如检查左耳,则以左手拇、食指夹持耳镜,中指支撑于耳廓舟状窝内,将耳廓向后、外方撑起。
电耳镜上附有放大镜,有的电耳镜并附有鼓气装置,可以放大观察外耳道及鼓膜,并利用鼓气装置观察鼓膜活动情况。
外耳道内如有耵聍或异物,则应清除,以免影响观察外耳道及鼓膜情况。
应注意外耳道口有无肿胀、充血、脓点,有无肉芽,有无肿物,触之有否出血;鼓膜的形态、色泽,有无穿孔、穿孔的部位,有无内陷、粘连、疤痕及钙质沉着,有无分泌物,分泌物的性状,有无臭味、量的多少及其来源。
耳部检查法

第三节耳部检查法一、耳的一般检查法(一)外耳的检查法:观察耳廓大小、位置是否对称,有无畸形、瘘管、红肿、压痛,耳周淋巴结有无肿大,然后牵拉耳廓,并压耳屏有无疼痛。
乳突部有无肿胀、瘢痕、鼓窦区、乳突尖和乳突导血管等处有无压痛。
(二)耳镜检查法(otoscopy):受检者侧坐,受检耳朝向检查者。
将额镜反光焦点对准外耳道口,一手将耳廓向外后上方牵拉(婴幼儿向后下方牵拉),一手食指向前推压耳屏,以使外耳道变直。
若有耳毛阻挡看不清楚时,可选用大小适宜的耳镜轻轻旋转置入,并向上、下、左、右各方向转动,以观察外耳道并看清整个鼓膜形态。
置入的耳镜不宜超过软骨部,以免受压迫骨部引起疼痛。
亦可利用鼓气耳镜(Siegleˊs penumatic otoscope)观察鼓膜细微病变,如微小穿孔、粘连、液面等,并可挤压橡皮球向外耳道加压、减压,观察鼓膜活动度,吸出鼓室分泌物或试验有无迷路瘘管。
(三)鼓膜所见:正常鼓膜为半透明、灰白色、有光泽的薄膜,边缘近鼓环处较厚,前下方有一三角形反光区即光锥,尖向后上,止于脐部与锤骨柄末端相连。
锤内柄呈黄白色棒状,由前上向后下至鼓膜脐部,锤骨柄上端有一向前突出的白点即锤骨短突,由短突向前、向后分别伸出前、后皱襞,前、后皱襞上方三角形区为松弛部,与外耳道皮肤相同,色淡红,无光泽。
为了便于描写病变部位,将鼓膜沿锤骨柄向后下方作一延长线,再通过脐部作一与此延长线垂直的线,而将鼓膜分为前上、前下、后上、后下四个象限。
检查时应注意鼓膜的色泽及正常标志,有无充血、膨隆、内陷、混浊、增厚、瘢痕、钙斑、液面(发线)、穿孔与分泌物等病变现象(耳部彩图)。
充血:轻度充血仅见于锤骨柄处有条纹状充血,或自脐部向四周放射状充血。
重度充血呈弥漫性鲜红色,常为外耳道或中耳急性炎症所致。
内陷:表现为光锥缩短、分散或消失,锤骨短突明显突出,锤骨柄向后上方移位,似缩短变横、多由于咽鼓管阻塞或鼓室内粘连所致。
混浊:鼓膜增厚失去光泽,表面标志不清,呈局部或广泛的白色混浊或局限性发白增厚的瘢痕,有时可见界限分明的黄白色钙化斑,为中耳炎症后遗所致。
耳廓诊断的临床应用

耳廓诊断的临床应用耳廓诊断是应用耳廓和耳穴的变形、变色、电阻、变化、组织化学改变、痛觉改变等来进行诊断疾病的一种方法,是耳穴学的重要组成部份。
运用耳廓诊断疾病,在古今医学书刊中论述颇多,举不胜举,而大量的临床资料无可争辩地肯定了耳穴的综合性功能。
耳廓诊断是在望诊的基础上随着对耳穴认识的深化逐渐发展起来的一种新型诊断方法。
它具有无痛苦、无损害、无副作用、应用范围广、省时省力、颇有发展潜力的诊断方法。
除我国外,目前在世界上许多国家和地区都在使用和研究这种诊断方法。
而追溯历史深源,《黄帝内经》中就有“视耳好恶,以知其性”等记载,并认为耳与经脉有着十分密切的联系,十二正经均直接或间接上过于耳,故谓“耳者,宗脉之所聚也”。
1957年法国医生P.Vogler 在中国耳穴诊治的基础上将形如倒置胎儿的耳穴分布图公诸于世,引起世界医学界对耳穴医学的关注,掀起了耳穴诊治学临床实验研究的热潮,并促进了我国耳穴诊治的发展。
近四十年来,我国广大医务工作者继承发扬祖国传统医学,并吸收了国外耳穴医学的经验,从神经、经络、体液、生物信息等进行探讨和研究,在耳穴诊断方面作了大量艰苦的工作,肯定了耳廓诊断的实用性和科学性。
迄今为止,耳廊诊断的方法包括耳廓视诊、耳穴电探测、耳穴触诊、压痛、耳穴染色、耳穴日光反射和耳穴示波等7种方法。
笔者通过30余年的耳穴诊断实践,逐步认识和掌握了耳廓诊断的方法和规律,现提供给各位同道参考。
1 耳廓视诊的应用耳廓是人体一份完整的病历记录。
耳廓的变化,有血管充盈、充血、肿胀、水肿、瘀血、瘢痕、脱屑、结节、丘疹、皱褶、发光、凹陷,而皮肤色泽的改变有白色、红色、黑色、灰色等。
1.1 常见疾病在耳廓上的反应1.1.1 心血管疾病冠心病:耳穴“心区”呈圆形红晕,周围小血管怒张,有光泽,“心区”呈条段状红晕或“心区”有针尖大小白色小点,耳垂上有冠心沟,36例观察中有30例有上述反应,占83%。
心肌梗死:在“心区”呈星状血管怒张,中心稍白,有光泽。
集齐这三种方法,耳部检查更加轻松!

集齐这三种方法,耳部检查更加轻松!图文来源:吉林市润德耳鼻喉医院一、耳部的一般检查法1、耳廓及耳周的检查法耳廓的形态、皮肤、有无局限性隆起、瘘管及赘生物、检查乳突区、淋巴结等。
2、外耳道及鼓膜检查法①单手检耳法②双手检耳法单手检耳法③鼓气耳镜和电耳镜检查法3、咽鼓管功能检查法①吞咽法②吹张法----捏鼻鼓气法③吹张法----波氏球吹张法④吹张法----咽鼓管吹张导管法4、声导抗仪检查法检查咽鼓管平衡正负压力的功能二、听功能检查法1、音叉试验③施瓦巴赫试验(Schwabach test,ST)目的:比较受试者与正常人的骨导听力④盖莱试验(Gelle test,GT)目的:检测鼓膜完整者的镫骨活动情况音叉试验结果的比较2、纯音听力计检查法----最常用的主观测听法(1)纯音听阈测试(pure tone threshold audiometry)纯音听阈符号表纯音测听图(2)言语测听法(speech audiometry)测试项目:言语接受阈(speech reception threshold,SRT)言语识别率(speech discrimination score,SDS)言语听力图3、声导抗检测法----常用的客观听力检查方法目的:评价中耳传音系统、内耳、听神经以及脑干听觉通路的功能,也可检测咽鼓管的功能。
(1)鼓室导抗测量①静态声顺:声顺值,代表中耳传音系统的活动度②鼓室导抗图:客观地反映鼓室内各种病变的情况鼓室功能曲线(2)镫骨肌声反射4、临床意义(1)估计听敏度(2)判别耳聋性质(3)确定响度重振与病理性适应(4)鉴别非器质性聋(5)为判断耳聋病变部位提供诊断参考(6)对周围性面瘫进行定位诊断(7)对重症肌无力作辅助诊断及疗效评估等5、耳声发射检测法(1)耳声发射耳蜗外毛细胞主动收缩过程中所产生的向外耳道发射的声能(2)分类自发性耳声发射、瞬态诱发性耳声发射、畸变产物耳声发射(3)意义检测耳蜗功能和新生儿听力筛查6、听性诱发电位检测法•听性诱发电位声波从耳蜗的毛细胞起沿听觉通路传入大脑过程中产生的神经冲动所形成的各种生物电反应。
耳鼻咽喉科耳科的一般检查方法

耳鼻咽喉科耳科的一般检查方法
一、视诊
1.观察耳郭的外形、大小、位置等,注意有无先天性耳畸形,如副耳、招风耳、小耳郭等,有无耳郭缺损。
2.观察有无先天性耳前痿管,常位于耳轮脚前,可见痿口;第一鳏裂瘦管,常与耳前瘦管相似,但多能发现另一瘦口,可位于耳郭、耳后、耳道内、颈部等。
3.观察耳郭有无炎性表现:如耳郭红肿多为炎性表现或冻伤;有无局限性增厚、簇状疱疹、糜烂等。
4.观察耳郭有无瘢痕,如瘢痕瘤;有无移位,如耳后脓肿可将耳郭推向前方。
5.观察耳郭有无增生的赘生物、色素溃疡等,如基底细胞癌等。
6.观察耳后沟的变化,有无消失等,如耳后骨膜下脓肿。
7.耳道口的变化:有无闭锁、狭窄;有无新生物、盯聘、胆脂瘤皮屑;有无红肿、水疱、糜烂等;有无毛囊疗肿;有无分泌物,并根据分泌物的性质大致推断耳道中耳的疾病,如外耳道癌、中耳癌等可有血性分泌物,清水样分泌物考虑脑脊液耳漏。
二、触诊
可用单手拇指和示指触摸单侧耳郭,有无增厚、波动感、硬化等,局限性增厚波动感而无红肿可为浆液性软骨膜炎表现,又
称耳郭假性囊肿;红肿伴随波动感和触痛可为脓肿表现;单手或双手拇指掀压触摸双侧乳突表面,观察有无压痛、皮下肿块等,有压痛可能有孔突炎的表现,耳道炎、中耳炎可能有乳突皮下淋巴结的肿大;耳后骨膜下脓肿可有隆起、触痛和波动感的表现;耳郭后下至前下皮下肿块要考虑腮腺肿瘤的可能;耳屏前撤压后张口疼痛可为颍颌关节炎的可能。
第二章耳的检查法

徒手/双手检查法
徒手/单手检查二节 咽鼓管的功能检查法
咽鼓管的功能检查法有:咽鼓管吹张法 、 咽 鼓管造影术、鼓室压力图测试及咽鼓管 声测法。
咽鼓管吹张法有:波利策法和导管吹张 法。
咽鼓管吹张——波氏球吹张法
咽鼓管吹——张导管法之一
•图
咽鼓管吹张——导管法之二
•图
咽鼓管吹张——导管法之三
•图
第三节 听功能检查法
临床听力检查法分为主观测听法和客观测听 法两大类。
主观测听法有:表试验、音叉试验、纯音听 阈及阈上功能测试、Bekesy自描测听、言 语测听等。
客观测听法有:声导抗测试、电反应测听、 耳声发射测试等。
阈上功能测试——响度平衡试验
声导抗测试模式图
鼓室导抗测量图
听性脑干反应测听
第四节 前庭功能检查法
• 平衡功能检查:闭目直立检查法、过指试
验、行走试验、瘘管试验、姿势描记等。
• 眼震检查:自发性眼震、Frenzel眼镜检查
法、位置性眼震、变位性眼震等。
自发性眼震鉴别表
周围性
中枢性
眼性
眼震性质
伦氏位
麦氏位
斯氏位
汤氏位
颞骨水平扫描——耳蜗层面
颞骨水平扫描——前庭层面
颞骨水平扫描——乳突层面
内耳和内听道冠位MRI
内耳和内听道水平位MRI
颞骨冠状位CT耳蜗层面
颞骨冠状位CT前庭层面
颞骨冠状位CT乳突层面
水平性,略旋 垂直性,旋转性或对角 钟摆性或张力
转
线性
性
方向
不变
可变
无快慢相
强度
随病程进展而 变化
耳科与听力学常规检查.

耳科与听力学常规检查日常的助听器验配和调试工作,有不少检查报告,我来做一个简要的汇总吧。
一、耳的一般检查法:1、耳廓及耳周检查法:耳廓和耳周的检查以望诊和触诊为主,注意有无以下异常:耳廓畸形:副耳廓,猿耳,小耳,耳廓畸形,先天性耳前瘘管等。
如孩子有以上异常,部分可通过手术重建。
但最好是在16周岁以后动手术。
耳廓囊肿:求医耳鼻喉科。
耳廓炎症:求医耳鼻喉科。
这个基本肉眼就可以看出来的啦。
2、外耳道及鼓膜检查法:徒手检查法:外耳道,耵聍(3%苏打水软化);耳镜检查法:耳道撑开镜检查鼓膜:1)正常鼓膜:半透明乳白色;2)急性炎症:鼓膜充血、肿胀;3)鼓室有积液:鼓膜色泽呈桔黄、琥珀或灰蓝色,透过鼓膜可见液平面或气泡;4)鼓室硬化证:鼓膜增厚,或萎缩变薄,出现钙斑;5)蓝鼓膜:胆固醇肉芽肿或颈静脉球瘤;鼓气耳镜(放大镜):细小的鼓膜穿孔。
如有相关疾病,求诊于耳鼻喉科。
这个检查很多验配师会忽略,但是真的非常基础和重要。
有些是外耳道畸形,那一开始就不要推荐定制机。
如果急性发炎,可以及时建议患者求诊。
建议这项检查在做纯音听力检查之前做。
取耳样前,一定要仔细做这项检查!二、咽鼓管功能检查法1、咽鼓管吹张法:通过主动或被动将气流经咽鼓管压入鼓室,以了解咽鼓管的功能。
有波氏球吹张法、导管法等。
咽鼓管功能异常者,很容易在乘坐电梯、飞机时,鼓膜内外气压不平衡,鼓膜内陷,严重者,鼓膜破裂。
建议乘电梯、乘坐飞机时,嚼口香糖可能有点帮助。
这项检查,通常会在耳鼻喉科门诊做。
三、听功能检查法:1、判断耳聋性质:音叉试验、林纳实验、韦伯实验等。
不常用。
2、纯音听力检查:判断听力损失的程度和类型。
气导不正常,骨导正常,气骨导差大于10dB。
——传导性听力损失。
气导不正常,骨导不正常,气骨导差大于10dB。
——混合性听力损失。
最新耳的检查法

2021/5/7
2
第一节 耳的一般检查法
(二)检查操作注意事项 外耳道:耵聍栓塞、异物、外耳道皮肤、
疖肿、新生物、瘘口、狭窄、骨段后上壁 塌陷 鼓膜:鼓膜标志、色泽、活动度、穿孔与 否。
2021/5/7
3
第二节 咽鼓管功能检查法
咽鼓管功能障碍与许多中耳疾病的发生、发展、 预后有关
一. 鼓膜完整者咽鼓管功能检查法 (一)吞咽试验法
1. 听诊法 2.观察鼓膜法 (二)咽鼓管吹张法
1. 瓦尔萨尔法:捏鼻闭口呼气法 2. 波利策法:适用于小儿 3.导管吹张法:咽鼓管导管。
2021/5/7
4
第二节 咽鼓管功能检查法
第三节 听功能检查法
△Gelle实验:检查镫骨是否活动。 (2)纯音听力计检查法
纯音听力计:电声学原理设计,可发出不 同频率,强度可调节的纯音。
分为普通纯音听力计(125~8000Hz)及超 高频纯音听力计(8~16KHz)。
作用:了解受试耳听敏度;估计听觉损害 的程度;初步判断耳聋的类型和病变部位。
(三)声导抗仪检查法 1.负压检查法 2.比较捏鼻鼓气法或捏鼻吞咽法前后的鼓室导
抗图 (四)咽鼓管纤维内镜检查法 二. 鼓膜穿孔者咽鼓管功能检查法 (一)鼓室滴药法 1.有味药物: 0.25%氯霉素水溶液 2.显色药液:美蓝、亚甲蓝等有色无菌药液;
纤维鼻咽镜检
2021/5/7
5
第二节 咽鼓管功能检查法
常用C256及C512 检查气导:受试者外耳道口1cm。 检查骨导:颅面中线上或鼓窦区。 作用:初步鉴别耳聋的性质。 △Rinne实验:比较受试耳气导和骨导的长短 △Weber实验:用于比较受试者两耳的骨导听
