神经调节辅助通气
神经调节辅助通气,新的通气模式,新的可能?

等[ 2 1 率先 利 用人 体 的肌 电 图方法 记 录膈 肌 的活 动 在随后 的 近 4 0年 间 .研究 人员 在大量 实验 基础上 发 明 了利 用 鼻 胃管 上 的 电极 片 记 录膈 肌 电活 动
(lcrcla t i fte da ha m. Ad ) 1 ee tia ci t o h ip rg E i [.这 种 vy 3
E d 与 膈 神 经 冲 动 直 接 相 关 .虽 然 无 法 直 接 监 测 Ai 呼 吸 中枢 活 动 或 吸 气 神经 元 放 电 .但 是 监 测 E d Ai 可 以 了 解 呼 吸 中 枢 对 膈 肌 的呼 吸 驱 动 N V 的工 A A
通 气模 式—— 神经 调 节辅 助通 气 (e ri dutd n ual ajs v e
呼吸机根 据预设 的 N V A A支持水平 给予压力 驱动 整 个呼 吸过程 的维持 和转换 均 由患者控 制 . 际获 实
得 的 潮 气 量 视 患 者 呼 吸 驱 动 的 大 小 而 定 N V 与 其 他 的 普 通 机 械 通 气 模 式 相 比 . 需 A A 只 设 定 E d 信 号 触 发 水 平 和 N V 支 持 水 平 . 不 Ai A A 而
203 0 0 2)
机 械通 气 的 目的是 减 轻 呼吸 肌 负荷 和提 供 足 够 的气体交 换 ,同时尽 能可 能避免人 机不 同步 、 呼 吸 机相关 性 肺损 伤 (eta r n u e n i y vni t - d cdl gi u . lo i u n r V L )等 各种 不 良反应 。而 急性 呼 吸 窘迫 综 合征 II
工 作 原 理 发 生 了 根 本 性 变 化 .在 N V A A模 式 下 . 无
呼吸NAVA模式

全新的通气模式——NAVA 神经调节通气辅助模式
• 如果以“神经呼吸信号”作为信号!!!
1. 信号发放的频率=送气的频率 2. 信号的出现 & 结束 = 通气辅助的触发点 & 切换点 3. 信号的强弱 调节 潮气量/驱动压力 ◇ 达到 1. 监测患者通气需求 2. 人机协调
☆ 实现 患者完全控制呼吸机送气!
• NAVA的选择——膈肌电活动作为控制呼吸机的神 经冲动信号。 ★ 膈肌电活动的发放频率 = 呼吸机的送气频率 ★ 膈肌电活动的开始 & 结束 ∥ 通气辅助的触发 & 切换点 ★ 按照膈肌电活动的一定比例给予通气辅助
全新的通气模式——NAVA 神经调节通气辅助模式
• 吸气触发
1.触发灵敏度:0.5uv(微弱冲动有效触发) 2.膈肌电活动在最小值基础上增加(呼吸中枢发 放到膈肌的冲动开始增肌的同时,呼吸机给予通 气辅助)
全新的通气模式——NAVA 神经调节通气辅助模式
• 获取稳定的膈肌电活动信号 带有电极的胃管实时、准确测量排除非膈肌电信 号干扰。
• 经鼻把一条传感器放进胃部,传感器能够把横膈 膜的电子讯号传到呼吸机,呼吸机应用这个信号 传送---压力辅助的气流,协助患者通气。
全新的通气模式——NAVA 神经调节通气辅助模式
全新的通气模式——NAVA 神经调节通气辅助模式
• 吸呼气切换 1. 当呼吸中枢发放到膈肌的冲动终止时,呼 吸机切换为呼气。 2.切换点: 膈肌电活动下降至峰值的40%~ 70% 3. 压力切换:回路内的压力≧按照膈肌电活 动计算的辅助压力4 cmH2O,切换至呼气
护理重点
• • • • 同机械通气护理常规! 及时倾倒积水罐内冷凝水! 旋紧积水罐,防止漏气,造成呼吸机低压报警! 妥善固定各种管路,尤其是带有电极的胃管,保 证神经信号的传导! • 做好患者的心理护理! • 出现问题,及时与医生沟通,协商解决!
三种不同通气模式对呼吸机相关性膈肌功能障碍的影响

三种不同通气模式对呼吸机相关性膈肌功能障碍的影响张远军;汪建;雷证;朱建军【摘要】Objective To investigate the effect of neurally adjusted ventilatory assist(NAVA),pressure support ventilation (PSV) and pressure controlled ventilation (PCV) on ventilator-induced diaphragmatic dysfunction (VIDD). Methods The clinical data of 100 patients with acute respiratory distress syndrome(ARDS)who were admitted to De-partment of Emergency of the First People's Hospital of Ziyang City from January 2013 to August 2017 were analyzed retrospectively.According to different ventilation modes, the patients were divided into NAVA group (35 cases), PSV group(33 cases)and PCV group(32 cases).The patient-ventilator synchrony,oxidative stress indexes after treatment,du-ration of mechanical ventilation,length of stay in intensive care unit(ICU),weaning and the prognosis were compared between the three groups. Results The time of inspiratory triggering delay and the invalid triggering rate of patients wererespectively(104.56±36.05)ms and(1.21±0.22)% in the NAVAgrou p,(112.59±54.37)ms and(2.78±1.43)% in the PCV group,which were significantly lower than corresponding(156.93±42.41)ms and(5.46±1.85)% in the PSV group (P<0.05).The serum malonaldehyde(MDA)levelwas(3.26±0.68)nmol/mL in the NAVA group,which was significant-ly lower than(5.18±0.71)nmol/mL in the PCV group(P<0.05),while the levels of superoxide dismutase(SOD)and glu-tathione (GSH) were respectively (105.68 ± 6.13) μ/mL and (8.65 ± 3.75) mg/L, which were significantlyhigher than (90.02±4.37)μ/mL and(4.43±0.67)mg/L in the PCVgroup(P<0.05).The duration of mechanical ventilation and length of stay in ICU of the NAVA group and PSV group were significantly shorter than those of the PCV group,and the suc-cess rates of weaning were significantly higher than that in PCV group(P<0.05).There was no significant difference in mortality rate among the threegroups(P>0.05).Conclusion Compared with PSV,NAVA can significantly improve the patient-ventilator synchrony. It can significantly reduce the oxidative stress, and the overall effect on VIDD is smaller than that of PCV.%目的探讨神经调节辅助通气(NAVA)、压力支持通气(PSV)、定压控制通气(PCV)对呼吸机相关性膈肌功能障碍(VIDD)的影响.方法回顾性分析资阳市第一人民医院急诊科2013年1月至2017年8月收治的100例急性呼吸窘迫综合征(ARDS)患者的临床资料,根据不同通气模式将患者分为NAVA组(35例)、PSV组(33例)和PCV组(32例),比较各组人机同步性、治疗后氧化应激指标、机械通气时间、重症监护病房(ICU)入住时间、脱机及转归情况.结果 NAVA组患者的吸气触发延迟时间和无效触发率分别为(104.56±36.05)ms、(1.21±0.22)%,PCV组分别为(112.59±54.37)ms、(2.78±1.43)%,均低于PSV组的(156.93±42.41)ms、(5.46±1.85)%,差异均有统计学意义(P<0.05);NAVA组患者的血清丙二醛(MDA)水平明显低于PCV组[(3.26±0.68)nmol/mL vs(5.18±0.71)nmol/mL],超氧化物歧化酶(SOD)及谷胱甘肽(GSH)水平均明显高于PCV组[(105.68±6.13)U/mLvs(90.02±4.37)U/mL、(8.65±3.75)mg/L vs(4.43±0.67)mg/L],差异均有统计学意义(P<0.05);NAVA组、PSV组机械通气时间、ICU入住时间均明显短于PCV组,脱机成功率明显高于PCV组,差异均有统计学意义(P<0.05);三组患者的死亡率比较差异无统计学意义(P>0.05).结论 NAVA相比PSV能明显提高患者机械通气人机一致性,相比PCV能明显减轻机体氧化应激,整体对VIDD影响更小.【期刊名称】《海南医学》【年(卷),期】2018(029)007【总页数】3页(P949-951)【关键词】急性呼吸综合征;呼吸机相关性膈肌功能障碍;通气模式;膈肌氧化应激反应【作者】张远军;汪建;雷证;朱建军【作者单位】资阳市第一人民医院急诊科,四川资阳641300;资阳市第一人民医院急诊科,四川资阳641300;资阳市第一人民医院急诊科,四川资阳641300;资阳市第一人民医院急诊科,四川资阳641300【正文语种】中文【中图分类】R56机械通气为急性呼吸窘迫综合征(ARDS)重要治疗方法,在挽救重症患者生命中发挥重要作用,但机械通气也易引发呼吸机相关性膈肌功能障碍(VIDD)等系列并发症发生[1]。
呼吸机参数的调节
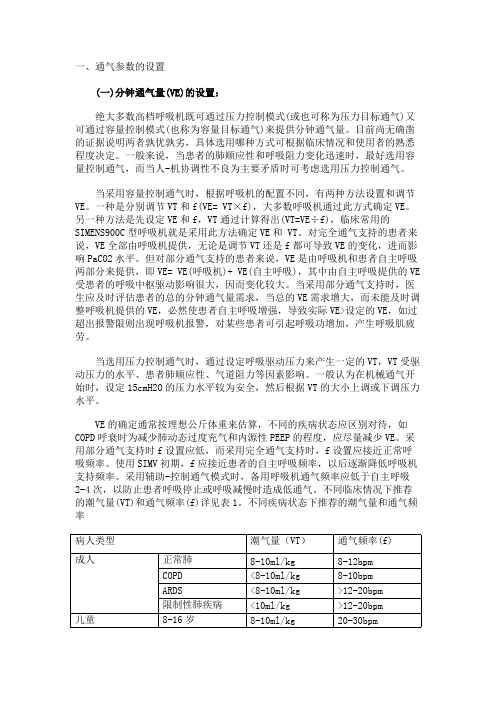
一、通气参数的设置 (一)分钟通气量(VE)的设置: 绝大多数高档呼吸机既可通过压力控制模式(或也可称为压力目标通气)又可通过容量控制模式(也称为容量目标通气)来提供分钟通气量。
目前尚无确凿的证据说明两者孰优孰劣,具体选用哪种方式可根据临床情况和使用者的熟悉程度决定。
一般来说,当患者的肺顺应性和呼吸阻力变化迅速时,最好选用容量控制通气,而当人-机协调性不良为主要矛盾时可考虑选用压力控制通气。
当采用容量控制通气时,根据呼吸机的配置不同,有两种方法设置和调节VE。
一种是分别调节VT和f(VE= VT×f),大多数呼吸机通过此方式确定VE。
另一种方法是先设定VE和f,VT通过计算得出(VT=VE÷f),临床常用的SIMENS900C型呼吸机就是采用此方法确定VE和 VT。
对完全通气支持的患者来说,VE全部由呼吸机提供,无论是调节VT还是f都可导致VE的变化,进而影响PaCO2水平。
但对部分通气支持的患者来说,VE是由呼吸机和患者自主呼吸两部分来提供,即VE= VE(呼吸机)+ VE(自主呼吸),其中由自主呼吸提供的VE 受患者的呼吸中枢驱动影响很大,因而变化较大。
当采用部分通气支持时,医生应及时评估患者的总的分钟通气量需求,当总的VE需求增大,而未能及时调整呼吸机提供的VE,必然使患者自主呼吸增强,导致实际VE>设定的VE,如过超出报警限则出现呼吸机报警,对某些患者可引起呼吸功增加,产生呼吸肌疲劳。
当选用压力控制通气时,通过设定呼吸驱动压力来产生一定的VT,VT受驱动压力的水平、患者肺顺应性、气道阻力等因素影响。
一般认为在机械通气开始时,设定15cmH2O的压力水平较为安全,然后根据VT的大小上调或下调压力水平。
VE的确定通常按理想公斤体重来估算,不同的疾病状态应区别对待,如COPD呼衰时为减少肺动态过度充气和内源性PEEP的程度,应尽量减少VE。
采用部分通气支持时f设置应低,而采用完全通气支持时,f设置应接近正常呼吸频率。
1例呼吸衰竭患者应用神经调节辅助呼吸通气的观察和护理

介绍如下 。
1 病 例 简 介
2 . 1 E A d i 信号的获得
2 . 1 . 1 导 管准备
本例 患者 身高 : 1 7 5 c m , 体重 : 8 5 K g , 选
择 1 6 F r 1 2 5 c m / 4 9 i n c h型号导管 。测量鼻尖到耳垂到剑突的 距离 ( N E X ) 为 6 0 c m, 通 过公式 : N E X ( c m ) X 0 . 9 + 1 8 = Y ( c m ) , 初 步计算 出导 管留置长度 ( Y ) 为7 2 c m。将 E A d i 导 管前端浸泡
DOI : 1 0 . 3 9 6 9 d. I S S N. 1 0 0 4 — 6 7 6 3 . 2 0 1 4 . 0 2 . 0 2 9
神经调节辅 助呼 吸通气 ( n e u r a l l y a d j u s t e d v e n t i l a t o r y a s s i s t . N A V A ) 是一种直接 由呼吸 中枢控制 的新型呼吸通气模 式。它 与传统 机械 通气 由气道 内压力 和气 流来触 发患 者 的呼吸方 式不 同 , N A V A模 式的吸气触发 和呼气转换 均由膈肌 电活 动
・
6 0・
继续医学教育2 0 1 4 年2 l 第2 f 8 卷n g M e d i c a l E d u c a t i o n , F e b 2 0 1 4 . V 0 I . 2 8 . N 0 . 2
1例 呼 吸衰 竭患者应 用神经 调节 辅助 呼吸通气 的 观 察和护 理
S P O : 9 5 %。给予 抗感染 、化痰 、扩 冠等对症治疗 。4小 时后 患者 意识恢 复正常 , 同时复查血气分析提示基本正常。
呼吸衰竭的辨识与机械通气管理

慢性阻塞性肺疾病(COPD)、肺炎、肺栓塞、肺纤维化、肺癌等都可能导致呼 吸衰竭。
神经肌肉疾病
肌无力症、重症肌无力、脊髓灰质炎、脊髓性肌萎缩症等会影响呼吸肌功能, 导致呼吸衰竭。
胸廓畸形
胸廓畸形如漏斗胸、鸡胸等会限制肺部扩张,导致呼吸困难,最终可能发展为 呼吸衰竭。
其他疾病
心力衰竭、中毒、药物副作用等也会影响呼吸功能,造成呼吸衰竭。
1
胸廓畸形
胸廓畸形是指胸腔形状异常,如漏斗胸或鸡胸,会限制肺部扩张。
2
通气受限
畸形的胸廓会限制肺部正常膨胀,导致肺活量下降,通气不足。
3
呼吸困难
通气受限会导致患者呼吸困难,尤其是在运动或活动后加重。
4
呼吸衰竭
严重时,通气不足会导致低氧血症和二氧化碳潴留,最终发展为呼吸衰 竭。
急性呼吸窘迫综合征
1
肺损伤
慢性阻塞性肺疾病所致呼吸衰 竭
1 气道阻塞
COPD患者气道长期阻塞,气 流受限,肺泡通气不足,导致 二氧化碳潴留。
2 肺泡破坏
COPD患者肺泡壁破坏,肺弹 性减弱,气体交换效率降低, 导致低氧血症。
3 呼吸肌疲劳
长期呼吸困难,呼吸肌负荷增加,导致呼吸肌疲劳,加重呼吸衰竭。
肺炎所致呼吸衰竭
肺部炎症
肺炎会导致肺部炎症,造成肺泡壁肿 胀,气体交换效率降低,导致低氧血 症。
肺水肿
炎症会引起肺部毛细血管通透性增加 ,导致液体渗出,造成肺水肿,进一 步阻碍气体交换。
肺泡破坏
严重的肺炎会导致肺泡结构破坏,降 低肺的弹性和气体交换能力,导致呼 吸困难和低氧血症。Fra bibliotek呼吸肌疲劳
呼吸困难会导致呼吸肌负荷增加,长 期呼吸费力,导致呼吸肌疲劳,加重 呼吸衰竭。
呼吸的神经调节和化学调节

呼吸的神经调节和化学调节人体的呼吸运动与心脏活动有相似之处,都是有节奏的、日夜不停的活动。
但这两种活动的起因却有很大的不同。
心肌有自动节律性,而产生呼吸运动的肌 肉都是骨胳肌,受躯体神经支配,没有神经的兴奋,呼吸肌(隔肌、肋间肌)都 不会自动收缩。
有节律的自动的呼吸活动起源于支配呼吸肌的运动神经元的有节 律的发放。
这种发放完全依靠来自脑的神经冲动。
如果在隔神经起点以上切断脊 髓,呼吸活动便会停止。
调节呼吸的神经机制有两类,一类是随意控制,另一类 是自动控制。
随意控制系统位于大脑皮层,它通过皮层脊髓束将冲动传送到呼吸 运动神经元。
大脑皮层可以有意识地控制呼吸活动的规式,例如有意的过度通气 或呼吸暂停(屏息)。
人们的语言活动必须有意地调整、改变呼吸规式才能发出 各种不同的声音。
刺激大脑皮层的某些区域可以引起呼吸活动的变比,还可以在 反射性呼吸活动的基础上建立条件反射。
这些都说明神经系统的高级中枢、大脑 皮层对呼吸活动进行着调节与控制。
自动控制系统位于脑桥和延髓。
1812年C. J. J. Legallois 发现,切除大脑、高位脑干的一部分以及小脑, 呼吸的节律性仍然存在。
他首先提出呼吸中枢的概念,并认为维持节律性呼吸的 中枢在延髓的中心。
以后一百多年来,生理学家用切除法、刺激法以及电描记法 等研究呼吸中枢的应置。
本世纪20年代初期,T. Lumsden 用精细的脑干切断法 得到了关于呼吸中枢的一些重要事实材料。
他在脑桥的上缘切断与中脑的联系如 图切面1,不影响麻醉动物的呼吸。
切断两侧迷走神经则引起呼吸变慢加深。
在脑桥的 上三分之一正在小脑脚之上切断与低位脑干的联系,而迷走神经保持完整,如图 切面2引起呼吸稍稍变慢变深。
如果再切断两侧迷走神经,则呼吸停止于吸气状 态,有时又被很短的呼气所打断。
他在脑桥的下缘切断脑干,完全排除脑桥的影吸中胸口者揩迷走神经完整 迷走神 经切断AM M 横叨痼干及切断迷走神经后的呼吸规式 飞.上丘1匚下丘CF.小脑脚 延髓中枢响,则有规律的呼吸节律消失,代之以喘息如图切面3。
呼吸机高级功能

呼吸机高级功能陈广飞;周丹;应俊【期刊名称】《中国医疗设备》【年(卷),期】2012(027)010【总页数】4页(P4-7)【作者】陈广飞;周丹;应俊【作者单位】中国人民解放军总医院;中国人民解放军总医院;中国人民解放军总医院【正文语种】中文重症监护呼吸机的采购方可以选择众多的高级功能,这些功能可以自动调整呼吸机设置以便为病人提供最佳的呼吸支持。
但这些功能未必对每家医院都有用处。
我们将为你提供真相,告诉你究竟有哪些功能,以及提供评估每一项功能应如何提问的建议。
现在很多重症监护呼吸机都具有相似的核心功能。
结果,呼吸机的这些高级功能,作为采购者区分不同呼吸机的考虑因素显得越来越重要,尤其在选择过程中,供应商不断强调这些功能的时候。
即使这些高级功能对你而言并不是关键的决定因素,但你正在考虑的任何设备都会提供至少其中一项功能。
如果该功能为可选项(大部分功能都是如此),你需要理解其潜在价值,从而决定是否将其纳入采购的一部分。
有些高级功能对你所在的医院而言,并不值得购买,记住这点非常重要。
即使是那些值得购买的,也没必要马上购买——有些可以在日后预算允许时再添加。
本文目的在于帮助医院认真分析重症监护呼吸机的报价,并就这些高级功能的采购作出更加明智、更符合经济效益的选择。
1 现有功能概况以下为从主要呼吸机供应商处获得,最值得关注的高级功能概况。
如欲获得关于这些功能的完整信息,包括我们对相关临床文献的全面审查,请参考 2009年3月和2011年12月Health Device期刊,关于重症监护呼吸机的评估文章。
第47页的概览表列出了这些功能的详细描述。
1.1 Covidien Puritan Bennett—PAV+智能型比例辅助通气(Proportional Assist Ventilation Plus,简称PAV+)是Covidien Puritan Bennett 840呼吸机上的一种自主通气模式,该模式下通气支持水平和病人的需求成比例(取决于测量到的病人呼吸流速和气压)。
重症监护治疗的新技术与新方法

重症监护治疗的新技术与新方法在现代医学领域,重症监护治疗一直是挽救生命的关键环节。
随着科技的不断进步,一系列新技术与新方法应运而生,为重症患者带来了更多的生存希望。
首先,我们来谈谈体外膜肺氧合(ECMO)技术。
这一技术堪称重症监护领域的“神器”。
对于那些心肺功能严重衰竭的患者,ECMO 能够暂时替代心肺的功能,为患者争取宝贵的治疗时间。
它通过将患者的血液引出体外,经过氧合和过滤后再回输体内,有效地维持了机体的氧供和血液循环。
在一些急性呼吸窘迫综合征、严重心肌炎等疾病的治疗中,ECMO 发挥了至关重要的作用。
另一个值得关注的新技术是连续性肾脏替代治疗(CRRT)。
在重症患者中,常常会出现肾功能衰竭或体内代谢紊乱的情况。
CRRT 可以缓慢、连续地清除体内的代谢废物、毒素和多余的水分,同时调节电解质和酸碱平衡。
与传统的间歇性血液透析相比,CRRT 对患者的血流动力学影响较小,更适合病情危重、生命体征不稳定的患者。
在监测技术方面,有创动脉血压监测已经成为重症监护中的常规手段。
通过直接将传感器置入动脉内,可以实时、准确地监测患者的血压变化,为治疗提供及时的依据。
此外,中心静脉压监测对于评估患者的血容量和心功能也具有重要意义。
在治疗药物方面,靶向药物的应用为重症患者带来了新的曙光。
以重症感染为例,通过基因检测等手段确定病原体的耐药基因,从而选择针对性的靶向抗菌药物,能够提高抗感染治疗的效果,减少药物的不良反应。
除了上述技术,重症超声技术也在近年来得到了广泛的应用。
重症超声可以在床边快速、无创地对患者的心、肺、血管等进行评估,为诊断和治疗提供即时的信息。
例如,通过超声可以判断心脏的收缩功能、有无心包积液,还可以评估肺部的通气情况等。
在营养支持方面,早期肠内营养成为了重要的治疗策略。
与肠外营养相比,肠内营养更符合生理状态,有助于维持肠道黏膜的屏障功能,减少感染的发生。
通过鼻胃管、鼻空肠管等方式给予患者营养物质,能够为患者的康复提供必要的能量和营养底物。
1NAVA PPT解析

从理论上讲,NAVA可以最大限度的提高人机同步性
压力控制
Best ventilation
Best service to spontaneous breath
NAVA与呼吸生理 ——更同步、更智能
• • •
1959年——Petit等利用肌电图方法来记录膈肌活动。 1976年——Remmers和Gautier研究发现可利用膈神经电活动来触发呼吸机 送气。 1999年——Sinderby等成功将Edi用于机械通气。
禁忌证
• 严重呼吸中枢抑制(中枢神经系统疾病、镇静过 度)、高位截瘫、严重神经传导障碍、膈肌麻痹 (严重电解质紊乱、大量应用肌松剂、)。
• 食道梗阻、穿孔、严重食道静脉曲张出血、上消 化道手术都是实施NAVA的禁忌证。
NAVA的研究现状
NAVA在人机同步性方面有强大优势
• 有创通气时,即使应用压力支持(PSV)模式,仍有25%的患者存 在严重人机不同步,且人机不同步比例随着支持水平的升高而增 加。而无创通气时,由于漏气等原因,严重人机不同步的比例更 高达43%。导致人机不同步的原因众多,除呼吸中枢抑制、呼吸 肌无力及呼吸负荷增加等患者病理生理因素外,漏气及传感器延 迟等技术性因素仍是依赖流速或压力触发的传统机械通气模式无 法克服的障碍。
神经电活动辅助通气
(neural adjusted ventilatory assist, NAVA)
机械通气挽救了无数重症患者的生命
中枢神经系统 膈神经 膈肌兴奋(Edi)
理想技术
新技术 (NAVA)
呼吸机
膈肌收缩
胸廓和肺扩张
当前技术
气道压、流速及容积改变
NAVA优势
• 整个呼吸周期的启动,是直接基于患者呼吸中枢 驱动,也就是患者本身实际的通气需要,保证了 呼吸机对患者合理通气水平的支持。 • 整个呼吸过程的启动、维持和吸呼气转换均由患 者控制。
比例辅助性通气(PAV)治 疗 新技术

t
Pv = CPAP + PCON PCON = KR *V ‘
Pv = CPAP + KR * V‘
resistance
CPAP
t
Compliance C / Elastance E
p
V
p
C/
E/ E C
C/
V
p
E/ E C
C/
P
C/
P = E* V
V
E C/E
V
E = P / V
C = V / P
pressure
-----只有PAV才能达到这样的通气效果。
比例辅助性通气(PAV)
我们不能 我们不能 降低气道阻力 增加肺的顺应性 我们能 补偿呼吸机-肺-系统( ventilator-lung-system)
通过给与呼吸机的特性即
付阻抗Negative Impedance.
此方法的命名为 :
Proportional Assist Ventilation
ventilator lung
=
~
原理 在 CPAP水平进行自主呼吸 呼吸机的阻力增加了总的阻力 结果 没有支持 可能增加呼吸功
比例辅助性通气(PAV)
病人需要什么?
患呼吸疾病的病人由于增加了气道阻力和/或 降低了顺应性需要呼吸机用以下的方式支持
• 患者感觉不到被呼吸机支配 • 患者能用自己的方式呼吸 • 患者的呼吸肌“认为”其按照一个低阻力高顺 应性的正常肺作功
比例辅助性通气(PAV)
• PAV的技术的优点
1、参数少、调节客观、方便 --传统同步通气模式有较多的自变量。 --PSV需设置触发灵敏度、支持压力、压力坡度和流量转换标准。 过多的参数设置有较多缺点。 A、呼吸机过多的干预使得同时适合患者的通气量、通气形式 和PaCO2很难确定,所谓“最佳”设置有较多的主观性和盲目性, 通气反应也无法随通气个体的转移而发生“最适度”的变化,从 而导致通气不足或通气过度及人机配合不良。 B、呼吸机辅助水平也无明确的限度,只能根据临床症状、 动脉血气、可能发生的负效应等不确定因素大体判断。
NICU神经调节辅助通气新生儿体位管理的证据总结

•综述•NICU神经调节辅助通气新生儿体位管理的证据总结徐惠芳 周敏丽 钟力力 蒋文星 邓秋燕 李琳 胡娜 孙锦霞 丁悦【摘要】 目的 系统检索并筛选NICU神经调节辅助通气新生儿体位管理的系列证据,并对最佳证据进行总结。
方法 检索PubMed、W eb of Science、Elsevier、Cochrane Library、中国知网、万方、维普等数据库关于NICU神经调节辅助通气新生儿体位管理的相关证据,包括指南、专家共识、护理方案、病例对照研究、Meta分析、随机对照试验(RCT)等,检索时限为2000年1月—2022年8月。
由2名拥有循证护理背景研究者对纳入的文献进行质量独立评价并互相核对,出现争议时由第3方进行裁决,对符合纳入排除标准的文献进行证据提取。
结果 共纳入18篇文献,其中指南4篇,专家共识1篇,护理方案2篇,系统评价2篇,Meta分析3篇,病例对照研究1篇,RCT 5篇,从体位和风险评估、新生儿复苏时的体位摆放及其操作要点、新生儿NAVA过程中的体位转换及其操作要点、特殊疾病或情境下的体位管理、体位辅助工具的使用及皮肤保护5个方面对NICU神经调节辅助通气新生儿体位管理进行证据汇总,共形成最佳证据。
结论 该研究总结了NICU神经调节辅助通气的新生儿体位管理的最佳证据,为规范NICU神经调节辅助通气的新生儿体位管理提供了循证依据,建议护理人员在应用证据时综合考虑临床实际情况选择性应用最佳证据,提高新生儿存活率。
【关键词】 NICU;神经调节辅助通气;新生儿;体位管理;最佳证据总结中图分类号R473.72文献标识码A DOI:10.3969/j.issn.1672-9676.2023.13.012Evidence summary of NICU neuromodulation assisted ventilation neonatal position management XUHuifang, ZHOU Minli, ZHONG Lili, HAN Wenxing, DENG Qiuyan, LI Lin, HU Na, SUN Jinxia, DING Yue (JiangxiChildren's Hospital, Nanchang, 330006, China)【Abstract】 Objective To systematically search and screen a series of evidences for neonatal position management with neuromodulation assisted ventilation in NICU, and to summarize the best evidence. MethodsPubMed, Web of Science, Elsevier, Cochrane Library, CNKI, Wanfang, VIP and other databases were searchedfor relevant evidence on neonatal position management with neuromodulation assisted ventilation in NICU,including guidelines, expert consensus, nursing plan, case-control study, Meta analysis, randomized controlledtrial (RCT), etc. The retrieval time was from January 2000 to August 2022. Two researchers with evidence-based nursing background independently evaluated the quality of the included literature and checked each other.When there was a dispute, the third party ruled and extracted evidence from the literature that met the inclusionand exclusion criteria. Results A total of 18 articles were included, including 4 guidelines, 1 expert consensus,2 nursing programs, 2 systematic reviews,3 Meta analyses, 1 case-control study, and 5 RCTs. The evidence ofNICU neuromodulation assisted ventilation neonatal position management was summarized from fi ve aspects:position and risk assessment, position placement during neonatal resuscitation and its operating points, positionconversion during neonatal NA V A and its operating points, position management in special diseases or situations,use of position aids, and skin protection, the best evidence was formed. Conclusion This study summarizes thebest evidence for neonatal position management of NICU neuromodulation assisted ventilation, and standardizesthe neonatal body of NICU neuromodulation assisted ventilation.【Key words】 NICU; Neuromodulation assisted ventilation; Newborn; Body position management; Bestevidence summary作者单位:330006 江西省南昌市,江西省儿童医院新生儿呼吸窘迫综合征(NRDS)是一种在早产儿中高发的严重急性呼吸衰竭疾病,一般由肺表面活性物质(PS)缺失引起,临床表现为进行性呼吸困难[1-2]。
神经调节辅助通气(NAVA)在PICU应用的临床观察研究

立题依据-新技术NAVA工作原理
经鼻-食道下段放置膈肌电极导管,收集EAdi信号
↓(感知膈肌动作电位)
将信号传送至装有NAVA软件的呼吸机
↓(膈肌动作电位传输)
呼吸机电脑接受、转换、分析信号,发出通气指令
↓(神经-通气耦联)
根据预设触发范围和支持水平予通气支持
↓(反馈调整)
EAdi↑或↓代表膈肌收缩强度,呼吸机通气支持水平相应变化
呼吸机相关肺炎: 插管d1、每3d痰培养、胸片、吸痰次数
记录:
机械通气时间、住ICU时间、1次撤机成功率
评估人-机协调性: 人机不同步频率、持续时间、
镇静镇痛药使用时间、总和剂量
数据整理ห้องสมุดไป่ตู้统计分析
医学伦理
更生理化的通气模式,能更好契合患者需求;
现代计算机技术、传感技术的巨大进步,使呼 吸机有良好保护机制,一旦患者自主呼吸停止, 或其他问题,按预设条件,呼吸机将自动转为 常规支持通气模式,使用安全性有严格保障。
PICU入院患儿(1m~12yr)
剔除食道损伤患儿 剔除中枢性呼吸衰竭、膈神经损伤、膈肌损伤患儿
NAVA组30例 PSV组30例
二组患儿主要入院诊断一致,病情程度基本相同(小儿危重病例评分)
评估氧合和通气: 动脉血气、经皮氧饱和度、PaO2/FiO2
评估呼吸力学指标:潮气量、峰压、平均气道压、PEEP
神经调节辅助通气(NAVA)在PICU应用的 临床观察研究
谢 谢 !
神经调节辅助通气(NAVA)在 PICU应用的临床观察研究
NAVA概念
神经调节辅助通气
(neurally adjusted ventilatory assist,NAVA)
NICU神经调节辅助通气新生儿体位管理的证据总结

NICU神经调整帮助通气新生儿体位管理的证据总结概述:新生儿重症监护室(NICU)中的早产儿和低诞生体重儿屡屡需要支持性通气。
在新生儿通气治疗中,体位管理是一项重要的护理措施。
适当的体位管理可以改善氧合和通气、增进有效肺通气以及预防并发症。
本文将总结目前针对NICU神经调整帮助通气新生儿体位管理的相关证据,并探讨其临床应用价值。
1.俯卧位(prone position)俯卧位被认为是一种改善通气和氧合的有效体位。
探究发现,俯卧位能够降低患有呼吸窘迫综合征(respiratory distress syndrome,RDS)的早产儿的氧合指数,增加功能残气量,增进肺泡萌生和成熟。
而对于受困于呼吸窘迫的早产儿,俯卧位可以改善气道湿化和排痰,缩减肺部感染和呼吸机相关性肺毁伤。
2.半俯卧位(semi-prone position)半俯卧位是一种介于俯卧位和侧卧位之间的体位。
探究显示,半俯卧位可以减轻侧卧位导致的头部低灌注和出现颈部外伤的风险。
在接受持续气道正压或机械通气的早产儿中,半俯卧位的应用可以提高氧合和通气指标,并缩减发生支气管肺发育不良的风险。
3.侧卧位(lateral position)侧卧位可以改善通气和氧合,并降低肺萌生不良和喉痉挛的风险。
一项探究发现,侧卧位对于存活率低的早产儿有益,可以缩减气道梗阻、胃液反流和呼吸机相关性肺毁伤的风险。
4.头低位(head down position)头低位体位可通过改善肺血流和降低肺静脉压力来提高氧合。
探究显示,头低位体位对于诞生时需要通气支持的早产儿,尤其是低诞生体重儿有着明显的氧合改善作用。
5.振荡床位(oscillatory bed position)振荡床位是一种模拟羊羔呼吸运动的体位。
应用振荡床位可增加通气均衡,改善氧合和肺组织生理。
探究显示,在使用振荡床位的早产儿中,呼气末正压和吸气压力降低,氧合和通气指标得以改善。
结论:NICU神经调整帮助通气新生儿体位管理是一项重要的护理措施。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
ICU中的机械通气
人工气道
• 气管插管
75%
– 经口气管插管
96%
– 经鼻气管插管
4%
• 气管切开
24%
• 面罩
1%
Esteban A, Anzueto A, Alia I, et al. How Is Mechanical Ventilation Employed in the IInternational Utilization Review. Am J Respir Crit Care Med 2000; 161: 1450-1458
NAVA临床适应症
①明显的呼吸肌疲劳,如神经、肌肉病变、慢性阻塞性肺病 (COPD)等患者。这类患者中枢呼吸驱动正常,而以呼吸肌 疲劳、无力为主要表现。NAVA模式通过精确测定膈肌电兴 奋水平,给予合适的通气支持,缓解呼吸肌疲劳,降低呼 吸功,减少了支持不足或支持过度情况的发生。
②婴、幼儿及呼吸中枢发育尚不完善的患者。这类患者呼吸 驱动水平不稳定,病情变化快。必须密切监测,精确调整 通气支持水平。
神经调节辅助通气
淮北矿工总医院ICU 汪 勇
1913年 Janeway
第一台定型呼吸机
负压呼吸机(铁肺)
20世纪40至50年代脊髓灰质炎爆发流行时广泛使用
• 正压呼吸机 –1955年麻省总医院首次使用有创通气 –现已成为机械通气的标准
第一代正压呼吸机
ICU中的机械通气
机械通气的适应症
• 急性呼吸功能衰竭
当EAdi开始下降,也就是神经吸气结 束转换至神经呼气时,呼吸机切换为呼气, 一般以EAdi下降至峰值的40%~70%作为 切换点。另外,NAVA保留了压力切换方式, 当回路内的压力超过按照EAdi计算的辅助 压力4cmH2O后,呼吸机切换至呼气。
NAVA与其他的普通机械通气模式相比,只需 设定EAdi信号触发水平和NAVA支持水平,而不必 预先设置压力或流量触发水平、压力或者容量支 持水平、波形、吸气时间等参数。当患者的EAdi 信号强度达到预设的触发水平时,呼吸机就启动 通气周期1次,同时呼吸机根据预设的NAVA支持水 平和EAdi信号强度予以与EAdi信号波形类似的压 力支持。整个呼吸过程的启动、维持和吸呼气转 换均由患者控制,实际发生的潮气量则与患者 EAdi信号强度和肺顺应性相关。
国内研究情况
1 《神经电活动辅助通气对急性呼吸窘迫综合征患者人机同步性的影响》 吴晓燕,黄英姿,杨毅. 中华结核和呼吸杂志,2009,32(7):508-512.
2 《神经调节辅助通气在神经系统危重症患者中的临床应用》 谢晖,陈必耀,陈律,等. 中华急诊医学杂志,2010,19(3):300-301.
电活动(electrical activity of the diaphragm,EAdi),这种电活动与膈 神经的电活动密切相关。
2 1976年有研究者在动物实验中利用膈神经成功控制呼吸机工作。
3 1999年,在解决了干扰波和滤波技术后,Sinderbv等成功将EAdi用于控制机 械通气,并将这种新型通气模式命名为神经调节辅助通气(neurally adjusted ventilatory assit,NAVA)。
NAVA Level增加导致EAdi反馈性降低,避免肺泡过 度膨胀。在兔抗阻负荷实验中发现,增加NAVA Level,气 道压力及潮气量逐渐增加,NAVA Level增加至一定水平, EAdi开始下降,气道压力增加变慢,跨肺压维持不变,潮 气量不再明显增加。这说明在NAVA中,当通气支持水平足 够时,反馈下调EAdi限制肺泡过度膨胀。
[1] Petit JM,Milic-Emili G,Delhez L.New technic for the study of functions of the diaphragmatic muscle by means of lectmmyography in man[J].Boll Soc hal Biol Sper,1959,35:2013-2014.
NAVA与膈肌功能障碍
黄东亚,刘军,吴晓燕,等. 神经调节辅助通气对急性呼吸窘迫综合征兔呼吸机 相关性膈肌功能障碍的影响.中华结核和呼吸杂志,2011,34(4):288-293.
5 《神经调节辅助通气在AECOPD患者呼吸机撤离中的应用》 王兵,王勇强,曹书华,等. 中国急救医学,2011,31(9):
NAVA工作原理
NAVA的工作原理是在存在自主呼吸的 情况下,通过监测EAdi的信号来感知患者 的实际通气需要,提供合适的通气支持。
NAVA的工作流程可以描述为对EAdi信 号感知、传输和反馈的过程。
呼吸机模式
• VCV • PCV • SIMV • SIMV + PSV • PSV • CPAP • BIPAP • APRV
• PRVC/autoflow/VV+ • VS/VV+ • Automode • VAPS/PA • MRV • ASV • PAV+/PPS •…
NAVA产生的背景
■ 增加呼吸肌肉负担,呼吸肌做功增加,导 致呼吸肌疲劳,脱机失败。
■ 影响机械通气患者的睡眠质量,增加镇静 剂、肌松剂使用。
■ 导致肺泡跨壁压升高,产生呼吸机相关肺 损伤。
国外研究情况
1 1959年,Petit等率先利用人体的肌电图方法记录膈肌的活动。 随后,研究人员在大量实验基础上发明了利用鼻胃管上的电极片记录膈肌
而利用EAdi触发呼吸机通气不受上述因素影响,因此NAVA LeveI 增加,所有的吸气努力均能触发;触发延迟时间、吸呼气转换时间无 明显改变;NAVA Level增加4倍,气道压力从3.5cmH20增加至7cmH20, 潮气量无明显增加,与自身呼吸驱动相匹配,对呼吸形式无影响。
Beck J,Campoccia F,AIlo JC,et aI.Improved synchrony and respiratory unloading by neurally adjusted ventilatory assist (NAVA) in lung-injured rabbits.Pediatr Res,2007,61: 289-294.
在健康志愿者中研究发现,即使深吸气时,由于 NAVA Level增加,EAdi反馈降低,吸气容积也无明显增高, 从而可以避免肺泡过度膨胀。
Sinderby C,Beck J,Spahija J,et al.Inspiratory muscle unIoading by neuralIy adjusted ventilatory assist during maximal inspiratory efforts in healthy subjects. Chest,2007,13l:717-717.
吸气触发
NAVA主要以EAdi在最小值基础上增加 多少(∆EAdi,而非绝对数值)作为触发灵敏 度,也就是说呼吸机在膈肌开始收缩的同 时给予通气辅助,实现了与膈肌的同步。 一般将触发灵敏度设置在0.5uV,既防止因 背景噪音干扰而导致的假触发,又保证微 弱的神经冲动也能有效触发呼吸机送气。 另外,NAVA还保留流量触发方式,神经触 发与流量触发相结合,并按照先到先触发 的原则送气,使其工作方式更为安全。
[2] Remmers JE,Gautier H.Servo respirator constructed from a Physiol,1976,4 l(2):252-255.
positive-pressure ventilator[J].J Appl
[3] Sinderby C,Navalesi P,Beck J,et a1.Neural control of mechanical ventilation in respiratory failure[J].Nat Med,1999,5(12):1433-1436.
③术后及其他自主呼吸处于恢复阶段、准备脱机的患者。这 类患者具有一定的呼吸驱动能力。机械通气治疗的主要目 的是辅助自主呼吸能力的不足和促进自主呼吸能力的恢复。 NAVA可随患者呼吸驱动增强逐渐平稳地减少通气支持,帮 助患者脱机。
NAVA的禁忌症
除了实施EAdi信号监测的禁忌证以外, 由于NAVA必须根据膈肌的电活动来确定通 气支持的水平,所以影响膈肌电兴奋的因 素如严重的呼吸中枢抑制、高位截瘫、严 重神经传导障碍、严重电解质紊乱导致的 膈肌麻痹以及食道梗阻、穿孔、严重食道 静脉曲张出血、上消化道手术都是实施 NAVA的禁忌证。等也是实施NAVA的禁忌症。
通气辅助
NAVA按照EAdi的一定比例给予通气辅助,也 就是以呼吸中枢驱动的一定比例给予通气辅助。 因此NAVA也是一种类似于成比例辅助通气 (proportional assist ventilation,PAV)的正 反馈调节模式,其比例因子称为“NAVA支持水 平给机予”的,多辅单少助位c压m为H力2OcP的m=HE压2AOd/力i×u辅VN,助AV表,A支示用持每公水u式V平的表。E示A例为di如:呼,呼吸吸如机 果时水力患平,辅者为呼助的2吸。cEm机呼AHd2给吸0i/是予机u55V每uc时Vm隔,H,2N10呼A6的V秒吸A压支监机力持测给辅水一予助平次的,为1E而01AccdNmmiAHH,V22A00根/ 支的u持 压据V EAdi与NAVA支持水平即时调节输出压力。
3 《神经调节辅助通气对急性呼吸窘迫综合征兔呼吸机相关性膈肌功能 障碍的影响》 黄东亚,刘军,吴晓燕,等. 中华结核和呼吸杂志,2011,34(4):288-293.
4 《神经调节辅助通气对ARDS机械通气同步性影响的实验研究》 黄东亚,黄英姿,吴晓燕,等. 中华医学杂志,2011,91(19):1348-1352.
在通气过程中,如果因电极位置移动 或镇静等原因导致EAdi信号消失,则在二 分之一窒息通气时间后,呼吸机自动转换 为压力支持模式(PSV);重新获得EAdi信号 后,呼吸机自动转换回NAVA模式。如果在 整个窒息通气时间内既没有神经触发又没 有流量触发,呼吸机自动转换至压力控制 模式(PCV)。
