神经内科查体_百度文库.
神经系统专科查体标准(1)
3
膝腱反射:卧位,检查者左手托起其膝关节使之屈曲约120°,嘱放松。检查者右手持叩诊锤叩 击膝盖髌骨下方股四头肌腱,可引起小腿伸展。
3
跟腱反射:被检者仰卧,关节和膝关节稍屈曲,下肢外旋、外展。检查者左手轻托被检者足 底,使足呈过伸位,右手持叩诊锤叩击跟腱处。正常反应为腓肠肌收缩,足向跖面屈曲。
3
Babinski征:被检者仰卧,双下肢伸直,检查者手持被检者踝部,用棉签杆沿足底外侧,由足
振动觉:将振动的音叉置于被检者的骨隆起处,询问有无振动感,注意双侧对比。
皮肤定位觉:用手指或棉签轻触被检者体表某处皮肤,要求其指出被触部位。
复合感觉 实体觉:嘱被检者用单手触摸熟悉的物件,并说出物件的名称。
体表图形觉:用棉签在被检者皮肤上画图形或写简单的字,观察其能否识别,双侧对照。
(四)运动功能检查
3
0ppenheim征:被检者仰卧。检查者用指和示指沿胫骨前缘自上而下滑压。阳性反应同Babinski 征。
3
病理反射
Gordon征:检查者用拇指和其余4指挤压被检者的腓肠肌。阳性反应同Babinski征。
3
Hoffmann征:检查者左手持被检者的腕关节上方,右手中指及示指夹持被检者中指并向上提, 使其腕部轻度过伸,然后检查者以右手拇指迅速弹刮被检者的中指指甲;阳性反应为其余四肢 3 轻度掌屈。
不随意运动 观察患者有无震颤、舞蹈样动作、手足搐搦。
肌力
嘱被检者用力做肢体伸屈动作,检查者分别从相反的方向给予阻力,测试对阻力的克服力量, 采用0-5级共6级评分法评价。
考核时间:
监考人:
分值 姓名/层级 姓名/层级 姓名/层级 姓名/层级 姓名/层级
2
3
2 2
神经内科体格检查

第一页,课件共32页
神经系统体格检查
• 临床神经系统体格检查是在系统内科体检 的基础上进行的,要求检查者做到以下四 点:
– 1、认真仔细,取得病人的充分合作。
– 2、依次自头部颅神经—上肢—胸—腹—下肢—站 立— 步态进行检查。
– 3、对危重病人,根据病情作必要检查后立即抢救。 – 4、详细记录:精神状态、颅神经检查、运动、反射、
感 觉、病理征、小脑体征。
第二页,课件共32页
意识状态
• 清醒:对外界有正常的反应,对周围环境有良好的定向力, 对
事物有正确的判断力。
• 嗜睡:一种病理的睡眠状态,能被轻刺激或言语唤醒,醒后能回
答问题并能配合体检,但刺激停止后,又复入睡。
• 昏睡:需强刺激或高声呼唤才能唤醒,醒后能作简单、模糊的回答
• 肌张力低
第二十五页,课件共32页
运动功能检查
(4)
• 中枢性瘫痪与周围性瘫痪的鉴别
– 中枢性瘫痪包括皮质型、内囊型、脑干型、脊髓 型四种,其与周围性瘫痪的鉴别见下表:
肌张力 肌萎缩
反射
病理反射
中枢性瘫痪
增强 无
增强或亢进
有
周围性瘫痪
减弱或消失 有
减弱或消失
无
第二十六页,课件共32页
运动功能检查
第二十一页,课件共32页
感觉功能检查
(2)
• 复合感觉:
–定位觉:用手指指出被触部位,正常不超过1cm。 –二点辨别觉:测出能区别出二点的最小距离。 –图案觉:用钝物在皮肤上画简单图形,请病人识别。
–形体觉:凭着手抚摸一种物体,讲出该物体形状、 内容
第二十二页,课件共32页
运动功能检查
神经内科体格检查

神经内科体格检查的力量是否对称。
角膜反射检查时,医师用棉签轻触角膜,观察瞳孔的收缩情况。
下颌反射检查时,医师用锤子轻敲下颌角,观察下颌肌肉的收缩情况。
6)展神经检查展神经支配舌肌,检查时让患者伸出舌头,观察舌头的居中情况及舌肌的力量。
7)迷走神经检查迷走神经支配喉、咽、心脏、肺、胃等脏器,检查时观察患者发音、吞咽、咳嗽、呼吸、心率等情况。
8)副神经检查副神经支配肩胛肌和斜方肌,检查时让患者做肩部抬升和头部旋转动作,观察肌肉的力量和对称性。
9)脊神经检查脊神经支配四肢肌肉和皮肤,检查时可以分别检查四肢的肌力、肌张力和感觉。
教学反馈】检查完十二对脑神经后,可以进行四肢肌力、肌张力、病理征、脑病刺激征的检查。
四肢肌力分级为0-5级,0级为完全瘫痪,5级为正常肌力。
肌张力分为正常、增强和减弱三种类型。
病理征包括巴氏征、克氏征、胫前肌反射亢进等。
脑病刺激征包括克氏征、巴氏征、对称体征等。
检查时需要注意操作技巧和观察细节,以准确判断患者的神经系统状况。
总结】神经系统查体是临床医生必须掌握的基本技能之一,通过对十二对脑神经和四肢肌力、肌张力、病理征、脑病刺激征的检查,可以初步判断患者的神经系统状况,为后续的诊断和治疗提供重要依据。
在操作过程中需要注意细节和技巧,以提高检查的准确性和可靠性。
1)肌力检查有两种方法:让患者随意活动各关节,观察活动的速度、幅度和耐久度,并施加阻力与其对抗,测试肌力大小;让患者维持某种姿势,检查者施力使其改变,判断肌力强弱。
检查肌力时应左右对比,两侧对比较为客观,也有利于发现程度较轻的一侧肢体或局部肌群的肌力减退。
2)肌力分为五级,从0级到5级。
0级表示肌肉完全麻痹,触诊肌肉完全无收缩力;1级表示肌肉有主动收缩力,但不能带动关节活动;2级可以带动关节水平活动,但不能对抗地心引力;3级能对抗地心引力做主动关节活动,但不能对抗阻力;4级能对抗较大的阻力,但比正常者弱;5级表示正常肌力。
3)轻瘫试验包括上肢轻瘫试验和下肢轻瘫试验。
神经内科简易查体AD8
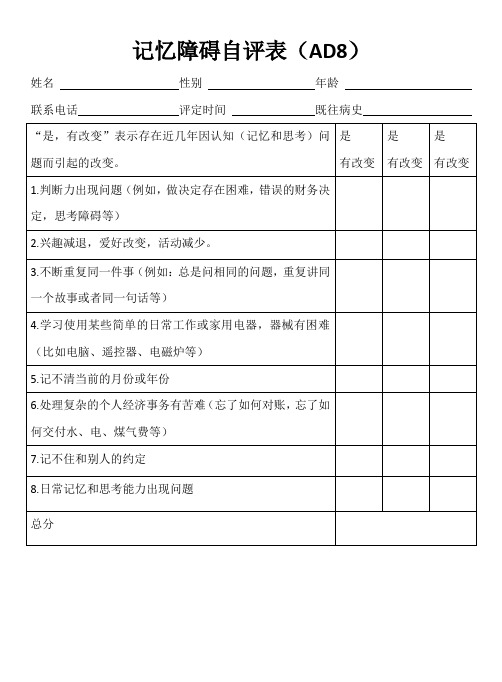
姓名性别年龄
联系电话评定时间既往病史
“是,有改变”表示存在近几年因认知(记忆和思考)问题而引起的改变。
是
有改变
是
有改变
是
有改变
1.判断力出现问题(例如,做决定存在困难,错误的财务决定,思考障碍等)
2.兴趣减退,爱好改变,பைடு நூலகம்动减少。
3.不断重复同一件事(例如:总是问相同的问题,重复讲同一个故事或者同一句话等)
4.学习使用某些简单的日常工作或家用电器,器械有困难(比如电脑、遥控器、电磁炉等)
5.记不清当前的月份或年份
6.处理复杂的个人经济事务有苦难(忘了如何对账,忘了如何交付水、电、煤气费等)
7.记不住和别人的约定
8.日常记忆和思考能力出现问题
总分
神经内科体格检查

运动功能检查
• 随意运动功能检查
• 定义:随意运动是指受意识支配的动作,由骨骼肌收缩来完成 • 检查法:分主动法和被动法
• 主动法是病人做主动运动,以观察其肌力和活动范围 • 被动法是医师给病人某肢体以适当阻力让其抵抗以测定其肌力 • 为了了解各肌肉收缩时的强度,便于分析和观察疾病,常用六级分级法以记录肌力大小
周围性瘫痪
肌张力 减弱或消失
肌萎缩
中枢性瘫痪 增强 无
运动功能检查
• 不随意运动检查 即不自主运动检查:随意肌不自主地收缩所发生的 一些无目的的异常动作。
• 震颤
• 1、静止性震颤 • 2、老年性震颤 • 3、动作性震颤 • 4、扑翼样震颤 • 5、小震颤
• 舞蹈样运动 • 手足徐动 • 手足抽动 • 摸空征
• 提睾反射 L 1、2
• 跖反射 S 1、2
• 肛门反射 S4-5
• 深反射:
• 肱二头肌反射 C5-6 • 肱三头肌反射 C6-7 • 桡骨骨膜反射 C5-6 • 膝腱反射 L2-4 • 跟腱反射 S1-2 • 腱反射:-消失 +迟钝
++正常 +++活跃 ++++ 亢进
神经反射检查
(2)
• 椎体束征检查
运动功能检查
• 共济运动:任何主动运动必须由主动肌、拮抗肌、协同肌及固定肌等 四组肌肉的共同协调才能完成。
• 主动肌前庭神经、视神经、深感觉、锥体外系参与作用动作才能得 以协调与平衡。当上述结构发生病变协调动作即会出现障碍,称共济 失调。
• 1、指鼻试验:作伸直的示指用不同的方向和速度触 及鼻尖。
• 伸性病理征:
• Babinski, • Chaddock, • Oppenheim • Gordon.
(完整word版)神经系统体格检查

神经系统检查(一)—一般检查一般检查主要是检查病人的意识状态。
通过与病人交谈并检查病人对外界刺激的反应而进行评价。
意识状态可分为以下几类:1.清醒状态( clear-headed state ) 被检查者对自身及周围环境的认识能力良好,应包括正确的时间定向、地点定向和人物定向。
当问诊者问及姓名、年龄、地点、时刻等问题时,被检查者能做出正确回答。
2.嗜睡状态(somnolence state) 意识清晰度降低为主的意识障碍的一种形式。
指病人意识清醒程度降低较轻微,呼叫或推动病人肢体,病人可立即清醒,并能进行一些简短而正确的交谈或做一些简单的动作,但刺激一消失又入睡。
此时,病人吞咽、瞳孔、角膜等反射均存在。
3.意识模糊(confusion) 指病人意识障碍的程度较嗜睡深,对外界刺激不能清晰地认识;空间和时间定向力障碍;理解力、判断力迟钝,或发生错误;记忆模糊、近记忆力更差;对现实环境的印象模糊不清、常有思维不连贯,思维活动迟钝等。
一般来说,病人有时间和地点定向障碍时,即称为意识模糊。
4. 昏睡状态(stupor state) 意识清晰度降低较意识模糊状态为深。
呼喊或推动肢体不能引起反应。
用手指压迫病人眶上缘内侧时,病人面部肌肉(或针刺病人手足)可引起防御反射。
此时,深反射亢进、震颤及不自主运动,角膜、睫毛等反射减弱,但对光反射仍存在。
5.浅昏迷(superficial coma) 指病人随意运动丧失,呼之不应,对一般刺激全无反应,对强疼痛刺激如压眶、压甲根等有反应,浅反射消失,腱反射、舌咽反射、角膜反射、瞳孔对光反射存在,呼吸、脉搏无明显变化。
见于重症脑血管病、脑炎、脑脓肿、脑肿瘤、中毒、休克早期、肝性脑病等。
6.深昏迷(deep coma) 指病人对各种刺激均无反应,完全处于不动的姿势,角膜反射和瞳孔对光反射均消失,大小便失禁,呼吸不规则,血压下降,此时可有去大脑强直现象。
后期病人肌肉松弛,眼球固定,瞳孔散大,濒临死亡。
神经内科护理查房查体

护理效果评价
评价护理效果
对护理措施的实施效果进行评价,如 压疮是否得到改善、肺部感染是否得 到控制等。
调整护理计划
根据护理效果评价结果,及时调整护 理计划,以提高护理质量。
03
查房后总结
总结查房情况
患者基本信息
包括患者姓名、年龄、性别、病情、 诊断等。
护理措施
总结查房过程中采取的护理措施,包 括病情观察、护理操作、健康教育等 。
,以供参考和借鉴。
典型案例分析
案例选择标准
选择具有代表性的、典型的神经内科患者案例,如脑出血、脑梗 塞、癫痫等。
案例行深入分析,总 结出护理过程中的经验和教训。
案例分析结论
根据案例分析结果,提出相应的护理建议和改进措施,以提高神经 内科患者的护理质量。
神经内科护理查房查体
汇报人:XXX 202X-XX-XX
目录
• 查房前的准备 • 查房过程 • 查房后总结 • 护理实践与案例分享 • 查房效果评估
01
查房前的准备
确定查房时间和地点
选择合适的时间
根据患者的病情和护理人员的安 排,选择一个合适的时间进行查 房,确保患者和护理人员都能参 与。
确定查房地点
提出改进意见和建议
改进意见
针对查房过程中发现的问题,提 出具体的改进意见,如调整护理
措施、加强健康教育等。
建议措施
提出针对性的建议措施,以提高护 理效果,如加强患者心理支持、提 高生活自理能力等。
反馈与沟通
强调与医生、患者及家属的沟通反 馈,以便更好地满足患者的需求, 提高护理质量。
04
护理实践与案例分享
评价量表应用
对护理效果评价量表进行应用,收集数据,对护理效果进行评价。
神经系统体格检查(完整版)

由中心注视点向外移动,直到患者看不见视标为止,或由外侧向中心移动 直到患者能看见视标为止,将测定的视野记录在视野表上。依此方法每转 动视野计 30。检查一次,最后把视野表上所记录的各点以连线连接起来, 就是该眼视野的范围。除白色外,视网膜疾病患者尚选用蓝色和黄色视标; 视神经疾病患者尚选用红色和绿色视标,逐次检查。 2.3 眼底 2.3.1 视乳头:观察形态、大小、色泽、隆起和边缘情况。 2.3.2 黄斑:位于视乳头颞侧,距视乳头 3mm 处稍偏下方,直径约 1.5mm。 2.3.3 视网膜:观察有无渗出物、出血和色素沉着等。 2.3.4 视网膜血管:观察血管的粗细、色泽、弯曲度、动静脉粗细比例、动静脉 交叉情况。 3. 动眼、滑车和展神经(oculomotor, trochlear and abducent nerves) 3.1 眼裂和眼睑:嘱患者双眼平视前方,观察两侧眼裂是否对称,有无增大或变窄,上 睑有无下垂。 3.2 眼球 3.2.1 眼球位置:观察眼球是否突出或内陷,是否存在斜视或偏斜。 3.2.2 眼球运动:先请患者向各个方向转动眼球,然后检查者将示指置于患者眼 前 30cm 处向左、右、上、下、右上、右下、左上、左下 8 个方向移动, 嘱患者在不转动头部的情况下注视检查者示指并随示指的移动转动眼球。 最后检查辐辏运动。 3.2.3 眼震:检查过程中应观察患者是否存在眼球震颤。 3.3 瞳孔 3.3.1 瞳孔大小:普通室内光线下,正常瞳孔直径为 3-4mm,儿童稍大,老年人 稍小,两侧等大。<2mm 为瞳孔缩小,>5mm 为瞳孔扩大。 3.3.2 瞳孔形态:正常瞳孔应为圆形,边缘整齐。 3.3.3 对光反射:检查时用电筒从侧面分别照射双眼,对光反射正常时即刻可见 瞳孔缩小,照射瞳孔缩小为间接对光反射,应分别记录。 3.3.4 调节和辐辏反射:嘱患者注视正前方约 30cm 处检查者的示指,然后迅速 移动示指至患者鼻根部,正常时可见双瞳缩小(调节反射)和双眼内聚(辐 辏反射)。 4. 三叉神经(trigeminal nerve) 4.1 运动功能:首先观察两侧颞肌和咬肌有无萎缩,然后以双手同时触摸颞肌或咬肌, 嘱患者做咀嚼动作,检查者体会颞肌和咬肌收缩力量的强弱并左右比较。 4.2 感觉功能:用针、棉签和盛冷、热水的玻璃试管测试面部皮肤的痛觉、触觉和温度 觉,注意两侧对比,评价有无感觉过敏、感觉减退或消失,并划出感觉障碍的分布 区域,判断是三叉神经周围支区域的感觉障碍还是核性感觉障碍。 4.3 反射 4.3.1 角膜反射:嘱患者向一侧注视,检查者以捻成细束的棉絮由侧方轻触其注 视方向对侧的角膜,避免让患者看见,注意勿触及睫毛、巩膜或瞳孔前面。 正常反应为双侧的瞬目动作,触及角膜侧为直接角膜反射,未触及侧为间 接角膜反射。 4.3.2 下颌反射:嘱患者微张口,检查者将拇指置于患者下颏正中,用叩诊锤叩 击手指。反应为双侧颞肌和咬肌的收缩,使张开的口闭合。 5. 面神经(facial nerve)
常用神经科体格检查【范本模板】

常用神经科体格检查【范本模板】一、检查目的神经科体格检查是一种常见的临床检查方法,旨在评估患者神经系统的功能和病理状态。
本文档为常用神经科体格检查的范本模板,供医务人员参考和使用。
二、检查内容常用的神经科体格检查内容包括但不限于以下几个方面:1. 神经系统病史询问患者有无神经系统相关症状或疾病史,例如头痛、昏厥、晕眩、抽搐、运动障碍、感觉异常等。
2. 神经系统观察观察患者的一般状态和姿势,注意是否有异常的运动、姿势或面部表情。
检查患者的意识状态、眼球运动和瞳孔反射。
3. 神经系统检查3.1 神经系统功能检查- 运动功能检查:观察患者的肌力、协调性和行走姿势,进行肌力测试、快速轻巧动作检查等。
- 感觉功能检查:进行触觉和疼痛感觉测试,包括用针尖轻轻刺激患者的皮肤,观察患者的感觉反应。
- 脑神经功能检查:检查患者的面部表情、听力、嗅觉、视力等。
3.2 腱反射检查- 肱二头肌腱反射- 肱三头肌腱反射- 单侧腕伸肌腱反射- 膝腱反射- 踝腱反射3.3 其他根据患者的具体情况,可进行其他神经科体格检查,如震荡试验、共济检查、平衡和协调检查等。
三、注意事项在进行神经科体格检查时,需要注意以下事项:- 与患者进行充分沟通,解释检查的目的和过程,以获得患者的合作。
- 进行检查时,应注意保护患者的隐私和尊严,确保检查环境安全和舒适。
- 检查时应使用合适的器械和设备,并遵循正确的操作方法。
- 记录和整理检查结果,包括异常的体征和症状,有助于医生进行进一步的判断和诊断。
四、总结常用神经科体格检查是评估患者神经系统功能的重要方法,本文档提供了一个范本模板,帮助医务人员在进行神经科体格检查时有一个参考和指导。
在实际操作中,医务人员应根据具体情况灵活运用,确保检查的准确性和有效性。
神经系统查体

神经系统查体神经系统是人体的重要组成部分,负责传递和处理各种信息。
通过对神经系统的查体可以了解个体的神经功能情况,并帮助诊断一些与神经系统相关的疾病。
本文将介绍神经系统的查体方法和步骤。
神经系统的查体可以分为两个主要方面:直接观察和功能测试。
直接观察是通过观察病人的表情、姿势、行走和肌肉活动等获得的信息。
功能测试则是通过一系列的体力和感觉测试来评估神经系统的功能状态。
首先,我们来了解一下神经系统的直接观察。
在进行直接观察时,医生需要仔细观察病人的一般情况和行为。
他们会观察病人的面部表情,是否有异常的抽搐或颜色变化。
同时,还会留意病人的肢体活动情况,如手脚是否不协调或僵硬。
其他方面的观察包括瞳孔大小和对光的反应、眨眼的频率和协调性等。
接下来是神经系统的功能测试。
功能测试主要包括感觉、运动和反射三个方面。
感觉测试是通过观察病人对不同刺激的感觉反应来评估神经系统的感觉功能。
测试的刺激可以是触觉、痛觉、温度或震动等。
医生会用不同的工具轻轻触碰病人的皮肤,询问他们是否能感受到刺激,以及刺激的强度、部位和持续时间。
运动测试是评估病人的肌肉力量和协调性的重要步骤。
医生会要求病人进行一系列特定的肌肉活动,如屈膝、伸掌或转头等,以评估他们的肌肉控制能力。
病人需要配合医生的指导进行这些动作,并在过程中说明感觉或疼痛的情况。
反射测试是评估神经系统中自主反射弧的功能的方法之一。
医生会用橡皮锤或手指轻轻敲击病人的肌腱或肌肉,观察相应肌肉的收缩反应。
例如,敲击膝腱会引起膝关节的反射性屈曲动作。
医生还会检查其他一些重要的反射,如腱反射、耳眼反射和巴宾斯基征等。
这些反射的存在与否可以为医生提供一些在神经系统疾病诊断中的线索。
综上所述,神经系统的查体是通过直接观察和功能测试来评估神经系统的功能和状态。
这些非侵入性的检查方法可以为医生提供重要的线索,帮助他们诊断神经系统疾病。
神经系统的健康对于人体的正常功能至关重要,我们应该定期接受相关的检查,及早发现和治疗问题,保持身体健康。
神经内科体格检查

神经系统体格检查
临床神经系统体格检查是在系统内科体检 的基础上进行的,要求检查者做到以下四 点:
1、认真仔细,取得病人的充分合作。 2、依次自头部颅神经—上肢—胸—腹—下肢—站
立— 步态进行检查。 3、对危重病人,根据病情作必要检查后立即抢救。 4、详细记录:精神状态、颅神经检查、运动、反射、
功能:舌咽神经司舌后1/3和咽部的一般感觉和味 觉,并支配软腭和咽肌的运动;迷走神经司咽喉的 感觉和运动
神经核:位于延髓
检查方法:
运动:观察声音有否嘶哑,带鼻音,有无饮水咳呛,观 察悬雍垂及软腭的活动情况。
反射:咽反射 味觉:舌后1/3味觉为舌咽神经支配。
临床意义:
真性球麻痹见于脑干脑炎、多发性神经炎、脊髓灰质炎 和鼻咽癌转移等
神经反射检查
(1)
浅反射:
角膜反射: 直、间接角膜反射皆消失见于 患侧三叉神经病变
器分布于下眼睑、上颌、
2
颊部和上唇
3
第三支(下颌支)的感受
器分布于下唇及下颌部
三、动眼、滑车、外展神经 (1)
功能:支配眼外肌的运动,动眼神经还能支配提上睑 肌瞳孔括约肌和睫状肌
检查方法
眼睑:注意两侧眼裂是否对称,有否眼睑下垂,正常人上睑 边缘复盖角膜上部1-2毫米
眼球:观察有无前突或下陷 眼球活动或眼震:嘱头不动,眼球随检查者手指上下左右,
记忆思维情感智能
精神状态:
有无感情淡漠,沉默欣快,兴奋躁动,情绪不稳,幻 觉、错觉,妄想,抑郁,焦虑.
记忆力:
包括远事记忆、近事记忆、即刻记忆(树、钟、车)
定向力:
包括对时间定向、对地点定向、对人物定向
神经内科查体

神经内科查体第一篇:神经内科查体布氏分级查体办法(一)上肢1一阶段:反射减弱,病理征阴性,刺痛下无任何运动和肌肉收缩。
2二阶段:反射正常,病理征阳性,或刺痛下出现小范围运动,或联合反应可触及患侧肌肉收缩,或有小范围自主运动。
3三阶段 : 有主动运动,但联带运动比较明显,比如:前臂前屈时,伴随出现肘关节屈曲,肩胛骨后撤上提,前臂旋前,腕关节屈曲第二篇:小学生查体2010年08月30日信息来源:胶州市卫生局索引号:006***020100048 点击数: 1581胶州市中小学生健康体检管理实施方案为贯彻落实国家、省、市关于提高青少年身体素质,促进青少年生长发育,增强学生体质健康的精神,进一步提高我市中小学生健康体检工作质量,加强学生体质健康监测,按照《卫生部、教育部中小学生健康体检管理办法》、《山东省中小学生健康体检管理实施办法》和《青岛市中小学生健康体检管理实施方案》等文件,结合我市实际,制定本管理实施方案。
一、指导思想中小学生健康体检工作是公共卫生工作的重要内容。
开展中小学生健康体检,可以全面了解和掌握中小学生的生长发育和身体健康状况,及早发现疾病,矫正生理缺陷,做到对各类疾病的初步检查及预防,对学生常见病的发病情况进行调查和监测,使患病学生能够及早得到治疗,保证广大中小学生的身体健康。
同时,中小学生的健康状况,是城市卫生状况指征之一。
通过开展定期健康体检,建立学生体质健康档案,可以全面地、动态地了解在校学生生长发育状况以及传染病、常见病发病情况,有针对性地采取健康干预措施,促进学生的身心健康。
二、工作目标(一)及时掌握我市中小学生体质健康状况和发展、变化趋势,为学校卫生及健康教育提供基础资料,学生体检率达到100%;(二)建立中小学生健康档案,推动学校卫生信息化管理工作,学生健康档案建档率达到100%;(三)掌握中小学生常见病、多发病和传染病的分布规律,做到早发现早治疗,为学生卫生保健和预防工作提供参考,学生健康行为干预管理率达100%。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
神经系统疾病诊断入门作者:liupeng1推测协调运动障碍的病变部位A.何谓失调尽管没有运动麻痹(肌力低下,但也不能正确、顺利地进行随意运动时,考虑为失调。
包括失调在内的协调运动障碍是由以下部位的障碍所致。
(1小脑障碍(小脑性失调(2大脑基底节障碍(3深感觉障碍(感觉性失调(4前庭神经障碍(前庭性失调B.小脑障碍小脑障碍所致的协调运动障碍称为小脑失调(cerebellarataxia。
小脑失调时可见以下的运动失调。
1.辨距障碍(dysmetria:随意运动时不能将动作中止在目的地。
多数情况下动作过大而超过目标。
2.协同失调(dyssynergia:随意运动时,加有各种不必要的动作,使动作不能顺利地进行。
3.节律障碍(dysrhythmia:不能按一定节律进行反复运动。
除特殊的情况外(腔隙梗塞综合征,小脑所致的运动失调为半身性或全身性。
小脑失调时会见到以下的全部或部分症状。
四肢运动失调:足、手、指的细微动作笨拙。
通过指鼻试验、手的变换运动、跟膝胫试验、对侧胫叩打试验等检查即可明确。
眼球运动失调:用眼追视目标,眼球运动不圆滑,呈断断续续的运动(saccadic。
而且,让头不动用眼睛交替凝视左右的目标,眼球运动幅度过大而越过目标及不能确切地盯注目标。
构音障碍:让患者说一些比较难说的句子。
小脑性的构音障碍为酩酊样,说话速度不快(slurredspeech,而且音调变化急(scamingspeech。
让患者伸出舌头并迅速地左右运动(tonguewiggle不能按同样的节律反复运动。
起立障碍:挽臂由卧位做起立动作困难。
而且双足并齐站起困难,身体向后倾时会向后倒,躯干失调(truncalataxia。
步行失调:步行时为了平衡而两足分开(widebasedgait,呈酩酊样步态,不能直线行走或足跟对足尖串联步行(tandemgait。
小脑障碍时除了上述的运动失调以外,还可伴有下述的神经症状,一定要确认。
肌张力低下(hypotonus:背屈腿、手、指关节时,因肌张力低下而呈过度背屈。
眼震:向侧方或上下凝视时,会出现向注视侧的眼震,小脑性眼震的方向是向注视侧而不伴有眩晕,这与前庭性眼震不同。
姿势性、动作性及意向性震颤:上肢水平上举时、运动时、手指接近目标时(意向性引起的震颤。
震颤的方向、振幅、节律一定时诊断为震颤,不一定时诊断为肌阵挛。
病变部位相同,是以小脑齿状核为起点的小脑远心路的损害。
与大脑同样,小脑也存在机能的局限定位。
小脑在解剖学上分为左右的小脑半球(cerebellarhemisphere和正中的蚓部(vermis。
小脑的部位和功能中,小脑的同侧支配性很重要。
即右侧的小脑半球损害时出现右上下肢的小脑失调。
而且不仅小脑的损害,大脑(额叶、丘脑或脑干的小脑向心路或远心路的损害也可引起小脑失调。
但脑干损害则不一定,小脑失调可出现在病侧也可在对侧。
C.大脑基底节障碍大脑基底节障碍所致的协调运动障碍,原因为肌张力异常或不随意运动,而不是失调。
然而,存在构音障碍或协调运动障碍时,应注意有无不随意运动或持续的肌张力亢进所致的姿势异常。
进行性的帕金森氏病,可见持续性的前屈姿势,迈小碎步并越走越快,慌张不稳。
言语也是一样,声音变小越说越快,很难听懂。
写字越写越小(小字症。
开始步行时,有时会出现不会向前迈步(冻僵现象。
而且,因姿势反射障碍,特征是平衡时多会跌倒。
舌或嘴出现舞蹈病或运动障碍时,说话时嘴或出现奇妙的动作,或伸舌而使言语不清,有时将舌咬伤。
四肢的不随意运动易在末端出现,不仅在动作时,也要观察上肢水平上举或仰卧位时有关上下肢的不随意运动。
D.深感觉障碍关节位置觉障碍时,步行等四肢的随意运动笨拙,称为感觉性失调(sensoryataxia。
诊察时因深部感觉关节位置觉、振动觉高度障碍很容易诊断。
感觉性失调在睁眼时可使手足的运动失调减轻,而在暗室内或闭眼时可使失调加重。
例如,睁眼时双足并齐能够站稳,闭眼后立即失去平衡(昂伯氏征。
日常生活中洗脸时也会发生此现象称为洗面现象。
感觉性失调的特征是无眼震及构音障碍。
病变部位多在脊髓后索或周围神经,只有深感觉障碍时考虑病变在脊髓后索,全感觉障碍时首先考虑病变在周围神经。
E.前庭神经障碍前庭神经或迷路受到损害时引起平衡障碍。
特征是起立或步行时平衡障碍,向横的方向偏位。
前庭障碍时不出现构音障碍或四肢的协调运动障碍,特征是眩晕感和快相向病侧方向的旋转性眼震,容易诊断。
F.通过例题,只根据病史试推测协调运动障碍的病变部位。
例题1:56岁,男性。
起立时立即感到身体象飘起来一样,不能向前直走,走路蹒跚,伴呕吐。
卧床后悬浮感立即消失。
1小时后,再次起立时,出现完全相同的症状,如何诊断?例题2:8岁,男性。
半年前开始出现步行时摇晃。
一个月前开始经常跌倒。
此时即使在白天也经常睡觉,自述头痛,经常呕吐。
诊察时两足并齐时不能站稳,步行时双脚叉开行走不稳。
无眼震及言语障碍,四肢无协调运动障碍,无肌力低下及感觉障碍,如何诊断?例题3:47岁,男性。
突然出现旋转性眩晕,伴呕吐。
饮水时因水由鼻呛出而饮水困难。
而且声音嘶哑、说话困难。
不能灵活自如地支配左侧上下肢,步行时失去平衡向左倾倒。
自觉左侧颜面部痛觉减退。
无运动麻痹,如何诊断?例题4:65岁,慢性酒精中毒的男性。
以进行性步行障碍、痴呆为主诉来诊。
诊察时发现定向力丧失、计算不能、近事记忆力低下,言语缓慢、不清楚。
步行不稳定,不会两脚穿联步行。
指鼻试验轻度笨拙,但跟膝胫试验明显不良。
四肢无肌力低下。
腱反射均消失。
振动觉中度低下但昂伯氏征阴性,如何诊断?解答1:因眩晕和步行时摇晃同时出现,考虑为前庭神经性失调。
临床诊断为良性发作性头位眩晕,病变部位在三半规管,本病作为眩晕的原因疾病发生率最高。
某一特定的头位会诱发眩晕,改变此头位后眩晕会立即中止,特征是发作时无耳聋或耳鸣。
另一方面,美尼尔氏病持续时间长,特征是发病时伴有耳聋、耳鸣,每一再次发作后耳聋会加重,之后听力部分残留而成为恶性眩晕。
前庭性眩晕为旋转性,但也有的病例象本例一样诉说为悬浮感,伴有眩晕的步行时的平衡障碍,重要的是要考虑为前庭神经障碍所致。
解答2:本例只看到躯干失调和步行失调,如有眩晕应认为是前庭神经障碍,没有则考虑为小脑失调。
病变部位在从前庭神经发出的向心纤维投射到的小脑下蚓部。
因没有四肢的协调运动障碍,所以小脑半球未受到损害。
头痛、意识障碍、呕吐是颅内压亢进的三主征,本例诊断为小脑下蚓部的原发性肿瘤。
解答3:单纯根据病史,可诊断Wallenberg综合征,即小脑后下动脉支配区的延髓外侧部的梗塞。
诊断根据是出现眩晕(前庭神经、小脑失调、吞咽困难(迷走神经、颜面的痛觉减退(三叉神经脊髓束,这些神经集中的部位即在延髓外侧。
小脑损害时会有言语障碍但没有吞咽困难。
本例的声音嘶哑和吞咽困难同时出现,考虑为迷走神经损害。
本例的协调运动障碍与前庭神经和小脑性失调两方面均有关。
步行摇晃,因有眩晕,主要考虑为前庭神经损害。
左半身的协调运动障碍当然是小脑失调,但病变部位在小脑下脚。
本综合征还伴有左侧耳聋(听神经、左Hornor征(交感神经路、右半身痛温觉障碍(脊髓丘脑束。
解答4:因下肢的失调明显,主要是小脑上蚓部受到损害。
上肢的协调运动障碍程度较轻,因而小脑半球的障碍轻。
有深感觉障碍,但Romberg征阴性,不是步行失调的主要原因。
本例的小脑失调、痴呆、周围神经损害(感觉低下和腱反射消失均可用慢性酒精中毒解释。
2、从主诉、病史推测病变部位 A.神经学诊断的基本态度诊断神经疾患的先进方法是在诊察时时刻想到通过患者的主诉、病史可以推测病变部位。
而且诊察时即使症状多彩,也应力求将病变部位定位在一处。
即通过主诉、病史,从大脑、脑干、小脑、脊髓、末梢神经、神经肌肉接头部、肌肉中找出作为病变处不能被否定的部位,并将此想法运用到神经学的检查中。
根据诊察结果最终版尽量将病变部位确定在最小的范围内。
例如,根据主诉、病史,推测病变部位在大脑时,应根据诊察决定病变部位是在“额叶、顶叶、颞叶、枕叶,还是在大脑基底节”,“是在皮质还是在白质”。
如此反复应用此诊断法,1。
在本文中,,试练习通过神经学所见确定病变部位及疾病。
B.例题例题1:65岁,男性病史:3的标准版中才开始包含RAC,左手不能持物。
数周前自诉头痛最近还出现呕吐,而且即使在白天意识水平也低下、嗜睡。
病变部位在哪里?神经学所见:嗜睡状态。
眼底见两侧视乳头水肿。
疼痛刺激后右侧颜面部可强烈收缩。
左侧颜面收缩力弱。
疼痛刺激后左侧肢体运动差,左足呈外旋位,左上下肢腱反射亢进,左侧Babinski征阳性。
感觉障碍不明确,无其它的明确异常。
如何诊断下面来看一下,在1:因病史中有左侧肢体瘫和,但本例中有左侧面瘫应推测病变在脑干以上。
周围神经损害或肌疾病不引起偏瘫,而且也不引起意识障碍所以可以否定。
意识障碍是从脑干上段(桥、中脑投射到大脑的丘脑、皮质的脑干上行网状结构受到损害所致。
本例因有意识障碍也可否定高段颈髓病变。
深度意识障碍。
Oracle Data Guard应首先考虑脑干网状结构受累,但像本例这样轻度的意识障碍也可由大脑水平的损害引起。
因而,从病史推测为桥上部或中脑水平的脑干病变,如为大脑病变根据半身性麻痹推测病变在额叶的白质。
即使是额叶白质范围也较大Online但根据引起意识障碍认为是脑干网状结构或丘脑受到损害Online index maintenance,Online table redefinition在想到这个病变部位的情况下等不支持通过神经学的诊察,根据所见决定病变部位。
因而,在诊察时要注意是否有可推测病变部位的大脑或脑干上段的局部神经症状。
本例有意识障碍,因而患者不能配合。
检查大脑的局部症状时除不随意运动外都需要患者配合,而对于本例与大脑症状相比有无左侧的动眼、面、外展神经麻痹等脑干上段症状是决定病变部位的关键。
本例如假定病变在脑干上段,则推测从脑干底部走行的锥体束至被盖部走行的上行网状结构存在较大的病灶。
如此大的脑干病变必然会引起颅神经损害。
因而根据本例无颅神经麻痹,按排除法可认定病变部位不是在脑干而是在额叶。
本例无感觉或视野的损害也提示主要病变在额叶,后来出现颅内压亢进症状(头痛、意识障碍、视乳头水肿,临床上可诊断为额叶白质的占位性病变(脑肿瘤等。
从外部压迫额叶的占位性病变(髓膜瘤或硬膜下血肿,但通常先出现头痛脑的外侧痛觉受体较多,之后出现偏瘫,故本例很难诊断此病。
VPD例题2:28岁,男性病史:5天前开始两脚没劲、步行困难。
3天前开始站起困难,两手力弱。
昨天开始视物成双、声音嘶哑、饮水吞咽困难。
而且数天前开始两脚感到麻酥酥的。
病变部位在哪?神经学所见:意识清醒。
颅神经检查两眼外展麻痹、复视。
两侧的眼轮匝肌、口轮匝肌肌力轻度低下,但味觉正常。
