结核科胸腔积液鉴别诊断
探讨胸腔积液ADA、LDH检测对结核性和恶性胸腔积液的鉴别诊断价值

探讨胸腔积液ADA、LDH检测对结核性和恶性胸腔积液的鉴别诊断价值目的探讨联合检测腺苷脱氢酶(ADA)和乳酸脱氢酶(LDH)对结核性胸腔积液和癌性胸腔积液的鉴别诊断价值。
方法回顾性分析该院2011年1月—2012年12月的住院病人。
其中结核性胸腔积液组60例,非结核性胸腔积液组60例,漏出性胸腔积液组20例,分析其ADA和LDH的水平。
结果结核性胸腔积液中ADA含量升高显著,癌性胸腔积液中ADA含量轻度升高,结核性胸腔积液中ADA含量高于癌性胸腔积液,差异有统计学意义(P<0.05);癌性胸腔积液中LDH含量升高显著,结核性胸腔积液中LDH含量轻度升高,癌性胸腔积液中LDH含量高于结核性胸腔积液,表明差异有统计学意义(p<0.05)。
结论联合检测ADA和LDH对结核性胸腔积液和癌性胸腔积液具有鉴别诊断价值。
标签:腺苷脱氨酶(ADA);乳酸脱氢酶(LDH);胸腔积液[文献标识码]A正常情况下,胸腔内含有少量的液体起到润滑作用。
病理情况下,胸腔积液是由胸腔内大量液体潴留而形成的。
胸腔积液是临床常见的体征,具有比较复杂的病因,一般可以分为渗出液和漏出液两类。
一般原发或转移性癌症、细菌感染、急性胰腺炎等可引起渗出液,而严重营养不良、充血性心力衰竭等多导致漏出液。
因此,临床确定治疗方案的必要依据就是临床上对胸腔积液性质的鉴别诊断。
一般情况下根据临床性状很难鉴别胸腔积液性质,该研究通过回顾性分析该院2011年1月—2012年12月患者胸腔积液中腺苷脱氨酶(ADA)和乳酸脱氢酶(LDH)的水平对结核性和恶性胸腔积液进行鉴别。
1资料与方法1.1一般资料回顾性分析该院2011年1月—2012年12月的住院病人。
结核性胸腔积液组共60例,均经结核抗体检查,胸膜活检等,抗结核治疗有效而作出临床诊断。
其中男35例、女25例,年龄18—45岁。
非结核性胸腔积液组共60例,包括癌性胸腔积液组40例,均经胸膜活检或胸水中查见癌细胞证实为肺癌伴胸膜转移病人,男22例、女18例,年龄45—73岁;漏出性胸腔积液组20例,男12例、女8例,年龄20—40岁,均已经除外结核性及癌性胸腔积液。
瘦素、腺苷脱氨酶和血管紧张素转化酶三联检测法对结核性和恶性胸腔积液的鉴别诊断价值

测 定法检测 A DA; 采用 两点终点法测定 AC E。 1 3 统计 学方 法 计量 数据 以均数 ±标 准差 表示 , . 采 用 S S 1. P S 6 0进 行组 间 t 验 , < 0 0 检 P . 5为差异 有 统 计 学意 义 , P<0 0 . 1为差 异 具有显 著统 计学 意义 。
主国
堑堂
生 旦 笙 鲞 箜 塑
—
3 7 1
一
文 章 编 号 :0 7 4 8 ( 0 2 0 — 0 1 — 0 1 0 — 2 7 2 1 )2 37 2
瘦 素 、 苷 脱 氨 酶 和 血 管 紧 张 素 转化 酶 三联 检 测 法 腺 对 结 核 性 和恶 性 胸 腔 积 液 的鉴 别 诊 断 价值
性胸 腔积 液 组 患 者 的血 清 、 腔 积 液 L 胸 P水 平 明显
用 L 、 A 和 A E三 种指标 的联合 检测 方法 鉴别 P AD C
诊 断结 核性 及恶 性 胸 腔 积 液 , 以探 讨 此 三种 指 标 在
高 于结 核性 胸 腔 积 液 组 患 者 ( < 0 0 ) 结 核 性 胸 P .5 ;
k d e n o o i p t e i l el i h s 0 n std - i s 一 i n y a d c l n c e ih l ls v a p o ph i o ii e 3 k na e , ac
ro ,n a—ee dn in l g p tw y [ ] F E J 2 0 , h 一a d red p n e ts ai ah a s J . AS B , 0 0 g n
泌功 能 的作用 , 与下 丘 脑特异 受体 结合 , 过一 系列 通 神 经 体液 的 作 用 , 食 物 摄 人 、 量 消 耗 起 调 节 作 对 能 用 , P还 与 细 胞 生 长 、 化 及 血 管 生 成 密 切 相 关 。 L 分 瘦素 水平 可 随着抗 结 核 治 疗 有 明显 升 高趋 势 , 明 表
浅谈结核性和恶性胸腔积液性质的鉴别

三 、 小 细 胞 肺 癌 标 志物 ( Y R 2 —) 非 C F A 11 C F A 11是 细 胞 角 蛋 白 1 Y R2— 9的 片 段 , 瘤 细 胞 坏 死 释 肿 放 角 蛋 白 片段 进 入 血液 循 环 , 成 血 清 中 的 肿瘤 标 志 物 。近 形 年 来 研究 发现 , Y R 2 —1 非 小 细 胞 肺 癌 的诊 断 有 重 要 C FA 1 对 价 值 。胸 水 / 清 比值 增 高 反 映 了 恶性 肿 瘤 已侵 犯 胸 膜 , 细 血 癌
三 、 电子 体层 发射 技 术 ( oio —msi o or h , 正 psrne i o t g p y t sn m a PT E )作为肺癌患者的术前检查项 目之一 ,E P T是 一项精确且
特 异性 为 5 % 。C 2 T对 胸 壁 , 隔 及 横 隔侵 犯 方 面 明 显 高 于 x 纵
但其 A A活性显著低 于结核性胸水 , D 这可能是肿瘤 刚侵犯胸
膜 , 水 内细 胞 浓 度 较 低 的缘 故 。 胸 二 、 胚抗原( E 癌 C A) C A是 10k E 8 u的糖 蛋 白 , 目前 认 为 它 对肺 癌 尤 其 是 肺 腺 癌 的诊 断 意 义 较 大 … 。C A 为一 种 复 杂 的糖 蛋 白 ,由于其 分 E
9 8% 。
肿瘤 标 志物
、
腺苷脱氨酶 ( D ) A A
一
、
胸 部 x线 平 片
主 要 存 在 于 实 质 器 官 、 巴细 胞 和单 核 细 胞 中 ,其 功 能 淋 为 催 化 腺 苷脱 氨生 成 肌 苷 。淋 巴细 胞 内 A A含 量 是 红 细 胞 D
胸腔积液的诊断和鉴别诊断及结核性胸膜炎的治疗科室讲座
漏出液: 白细胞计数<100×106/L 以淋巴细胞和间皮细胞为主。出现中性粒细胞为主的
情况,应考虑其他诊断。Байду номын сангаас
红细胞
淡红色:5×109/L,(结核或肿瘤) 肉眼血性:100×109/L,(创伤、肺梗死、肿瘤)
脱落细胞检:找癌细胞 寄生虫检测 :找微丝蚴,阿米巴滋养体
联合检测多种肿瘤标志物,可提高阳性检出率。
免疫学
结核性胸水:T淋巴细胞增高,且以CD4+为主, r-干扰素>200pg/ml。
恶性胸水:T淋巴细胞增高。 系统性斑狼胸水:C3、C4成分降低,免疫复合
物含量增高,抗体滴度可达1:160以上。 类风湿关节炎胸水:C3、C4成分降低,免疫复
胸片
诊断
胸水检查 常规检查:外观(包括比重)、细胞计数和分类 生化检查:pH、葡萄糖、蛋白质、类脂 酶学测定:LDH、ADA、淀粉酶 肿瘤标记物:CEA、NSE 免疫学检查:CH50、C3、C4、IFN- 细胞学检查:恶性肿瘤细胞 病原学检测:普通细菌、结核杆菌、真菌
1 确
病史 + 体征
定
有 无
胸部X-线、B超
胸腔积液
2确定性质 胸腔穿刺术
3确定病因 4治疗
漏出液非炎性 Ⅴ心、肝、肾
胸腔镜 胸膜活检
渗出液炎性积液 I感染、II恶性肿瘤 Ⅲ风湿病 Ⅳ其他
临床表现
症状 :取决于积液量和原发病
呼吸困难 程度与积液量成正比 胸痛 单侧锐痛,随呼吸、咳嗽加重,放射 伴随症状:
乳酸:当乳酸含量>10mmol/L以上时, 高度提示为细菌感染,尤其在应用抗生 素治疗后的胸水,一般细菌检查又为阴 性时更有价值。
胸腔积液的诊断和鉴别诊断及结核性胸膜炎的治疗---科室讲座

2.结缔组织病并发胸膜炎
3.嗜酸性细胞增多性胸膜 炎
Ⅴ漏出性胸腔积液 1.充血性胸腔积液 2.肝硬化 3.低蛋白血症 4.肾病综合征 5.粘液性水
Ⅳ其他原因的胸腔积液 1.胆固醇性胸膜炎 2.乳糜性胸腔积液 3.血胸或血气胸 4.其他
33
34
结核性胸膜炎
• 2、结核杆菌直接感染胸膜:
ADA ↑:主要见于结核、恶性淋巴瘤和类风湿和脓胸 - ADA不高对于结核具有很高的阴性预测价值
20
21
22
23
24
25
26
诊断步骤
1 确
病史 + 体征
定
有 无
胸部X-线、B超
胸腔积液
2确定性质 胸腔穿刺术
3确定病因 4治疗
漏出液非炎性 Ⅴ心、肝、肾
胸腔镜 胸膜活检
渗出液炎性积液 I感染、II恶性肿瘤 Ⅲ风湿病 Ⅳ其他
肿瘤压迫)
多为一侧
多为双侧
外观 颜色深,多混浊,浆液纤维 透明或微混,浆液状,无色或
素色,脓性,血性,乳糜性、 淡黄色
草绿色或绿色
凝固性 能自凝,沉淀多
不自凝,沉淀少
pH
6.99±0.12
7.10 ±0.
比重
>1.018
<1.017
Rivalta 反应
阳性
阴性
28
总蛋白量
>30g/L
胸腔积液总蛋白/血总蛋白>0.5 血清-胸腔积液白蛋白梯度<12g/L
• 结核菌入侵胸膜的途径有:(1)肺门淋巴结结 核的细菌随淋巴逆流至胸膜;(2)肺部病变直 接蔓延到胸膜;(3)血行播散在胸膜上形成粟 粒性病灶;(4)胸椎结核的椎旁脓肿或肋骨结 核胸膜破溃。
CT鉴别诊断结核性胸腔积液和恶性胸腔积液中的应用

CT鉴别诊断结核性胸腔积液和恶性胸腔积液中的应用目的:探讨CT对结核性胸腔积液和恶性胸腔积液的鉴别诊断价值。
方法:选择2015年5月至2017年5月本院收治的胸腔积液60例患者为对象,依据病理诊断结果分为结核组(23例)和恶性组(37例),回顾性分析两组患者的CT 鉴别诊断结果。
结果:结核组(23例)与恶性组(37例)的影像学诊断显示,大量积液、胸膜厚度>10.0mm、肺内肿块与结节灶、支气管狭窄或阻塞、纵隔移位均比较差异显著,P<0.05。
结论:CT对结核性胸腔积液和恶性胸腔积液的鉴别诊断具有一定的价值,其中大量积液、肺内肿块与结节灶、支氣管狭窄或阻塞、纵隔移位是恶性胸腔积液的CT诊断特点,包裹性积液、胸膜均匀性增厚为结核性胸腔积液CT影像学特点。
标签:CT;结核性胸腔积液;恶性胸腔积液;鉴别诊断正常人机体内的胸腔液体处于滤过与吸收的动态平衡状态,对呼吸运动具有润滑作用,若由于全身或局部病变,该动态平衡被打破,致使胸膜腔内液体增加,产生胸腔积液(Pleural effusion),又称胸水。
胸腔积液是呼吸常见疾病,临床上以结核性胸腔积液和恶性胸腔积液较为常见,但两者之间治疗存在很大差异,因此临床正确的鉴别诊断非常关键。
随着影像学技术的不断发展,近年来,超声、CT和MRI均被用于胸腔积液的临床诊断中,研究显示,CT检查胸膜病变有较高的敏感性与密度分辨率。
本研究采用CT鉴别诊断结核性胸腔积液和恶性胸腔积液,为临床提供诊断依据,现报道如下。
1资料与方法1.1一般资料回顾性分析2015年5月至2017年5月本院收治的胸腔积液60例患者的CT 鉴别诊断结果,其中经病理活检确诊结核性胸腔积液23例,定义为结核组,男性16例,女性7例。
年龄20~67岁,平均年龄(58.54±16.31)岁,体重指数(22.9312.52)kg/m2;恶性胸腔积液患者经胸膜活检或经胸液脱落细胞病理检查确诊,共37例,定义为恶性组,男性25例,女性12例,年龄21~73岁,平均年龄(61.54±17.42)岁,体重指数(23.13±2.82)kg/m2。
结核性与癌性胸腔积液超声鉴别诊断

本 文 收 集2 0 ~2 0 年 我 院诊 治 胸 腔积 液 患 者 2 8 。 中结 03 09 4例 其
核性 胸 膜炎 16 , 19 , 5 例 , 8 例 男 2 例 女 7 年龄 l ~6 ( 均年 龄3 .) , 7 9平 2 5岁 入 院前 未经 过抗 结 核治 疗 , 院后 经 胸液 细菌 学 、 核抗 体 、 P 入 结 P D试
1 1 一般 资 料 .
胸腔积液为临床常见病症 , 可原 发 于 胸膜 炎或 继 发 于 胸 部 或 全 身其 它 疾 病 [, 为 渗 出液 和漏 出液 。 出液 中 因 含 有大 量 的 纤 2分 】 渗 维 蛋 白 , 维 蛋 白沉 积 后 可 在 胸 液 中 形 成 纤 维 条 索 。 声 显 示 积 纤 超 液 区 内较 多 条 、 状 强 回 声 , 网 格状 排 列 , 成多 房 积液 [。 出 带 呈 形 3渗 】 液 中纤 维 回声 带 的 多 少 可 能 与其 中纤 维 蛋 白的 含 量 有直 接 关 系 。 纤 维 蛋 白原 含 量 的 高 低 直接 影 响 纤 维 蛋 白的 多 少 , 响 胸 腔 积液 影 的黏 稠 度 。 恶性 胸腔 积 液 中纤 维 带 明显 少 于 结 核性 胸 腔 积 液 的原 因 可 能 与 其 胸 液 生 长 迅 速 , 维 蛋 白含 量较 低 有 一 定 关 系 。 过 纤 通 我 们 对 以 上 患 者 的 超 声 图像 中纤 维 带 的 观 察 , 现 结 核 性 渗 出性 发 胸 膜 炎 的 胸 水 中 纤 维 带 出 现 的 比 例 要 明 显 高 于 并 早 于 恶性 胸腔 积液 , 而且 随 着 病 程 的 延 长 , 区别 越 明显 。 通过 以上 几 点 笔者 认为 可以 提 高 二 者 的 鉴 别 诊 断 。 超 声 检 查 对 于 胸 腔 积 液 的 诊 断 价 值 越 来 越 被 临 床 医 生 所 重 视 , 很 多 方 面 优 于 x线检 查 , 其 对 胸 水 的 透 声 情 况 , 在 尤 内部 回声
结核性与癌性胸腔积液的超声鉴别诊断

结核性与癌性胸腔积液的超声鉴别诊断第16卷4期2019年12月天津医科大学学报J O U R N A LO F TI A E D I CA L U N IV E R SIT Y N J I N MV 01.16,N o .4D ec .2019O ,1结核性与癌性胸腔积液的超声鉴别诊断刘津梅,尹彦玲(天津医科大学总医院超声中心,天津300052)[关键词]结核性胸腔积液;癌性胸腔积液;超声检查;鉴别诊断[中图分类号]R 445.1[文献标识码】B[文章编号]1006—8147(2019)04-0671—02胸腔积液是许多疾病的临床表现之一,胸腔积积液表现为液性无声区内有许多纤维光带分隔成多个小房,漂浮的纤维光带较宽的一端粘附于胸膜上,较细的一端在胸水中随体位呼吸摆动,似“水草样”液按其发生机制可分为渗出液和漏出液,漏出液往往病因比较明确,而渗出液的病因较多,有炎症、肿瘤、外伤、胸部手术后等等。
寻找病因非常重要,尤其是结核性和癌性胸腔积液的诊断和鉴别诊断有着重要的临床意义。
此项研究意在通过超声检查对结核性和癌性胸腔积液做出鉴别诊断。
1资料与方法改变(图1) ;病程较长时见多条纤维光带形成“网格状”或“蜂窝状”,伴有胸膜增厚声像改变。
2.1.2癌性胸腔积液超声显示胸腔积液暗区内有多回声反射,内透声欠清,多有密集的点状回声,呈雾状,其内往往有自胸膜向胸腔内凸起的边缘不规则、实质不均质性占位性结节病变(图2) ,胸腔积液1.1一般资料选取2019年1月一2019年12月我院120例住院患者,均为超声检出胸腔积液并经临床药物治疗痊愈或胸腔积液细胞学检查及病理证实较多或肺实变显著时结节边界清晰;胸膜不均匀增厚,厚度多>2.0cm 。
胸腔积液中纤维光带常粗大不易飘动。
癌性胸水液性暗区范围较大,大量胸水时,暗区内可见肺内肿块回声。
的病例,其中男7l 例,女49例,年龄16—82岁,平均年龄为(52+6.4) 岁。
胸腔积液的诊断和鉴别诊断

微量积液可无临床异常表现;积液达0.3-0.5L以上时,可有胸胀闷感;大量积液则伴有气促、心悸、胸膜炎伴积液时,有胸痛、发热。
视积液多寡和部位,胸部有相应体征和影像学表现。
胸液实验室检查一般可确定积液性质。
通常漏出液应寻找全身因素,渗出液除胸膜本身病变外,也应寻找全身性病因。
鉴别诊断应注意起病的缓急,病变以肺或胸膜为主;以往有无类似发作,有无气促,能否平卧,心脏是否正常;有无腹水或腹内肿块,浅表淋巴结肿大,关节病变;周围血白细胞计数和分类,结核菌素试验结果;胸液和痰中特殊病原体和癌细胞、红斑狼疮细胞检查;胸膜活检等。
有时胸腔积液原因不明,应先鉴别渗出液和漏出液,后者常为左心衰所引起,而前者从最常见的结核性胸膜炎着手,临床工作中,常有青年患者,结核菌素试验阳性,体检除胸腔积液体征外无重要发现,胸液为草黄色,淋巴细胞为主,胸膜活检无重要发现,常为结核性胸膜炎。
其中将近1/5在胸液培养或晨间胃液中可以发现结核菌;若未经抗结核药物治疗,随访5年,约有1/3可出现肺内或肺外结核病变。
近年来,由于结核病人的逐渐减少和癌肿病人的增多,临床上常常要进行鉴别,因为这两种疾病都较常见,但治疗方法和预后完全不同,中年以上患者有胸腔积液,有进行性加剧的胸痛,无发热,尤其在大量血性渗出液、抽液后又迅速生长者,要慎重考虑肿瘤的可能。
肿癌、乳腺癌等可转移到胸膜而产生积液。
结核性胸膜炎多伴有发热,胸液pH和糖含量比癌性胸液为低,胸液中腺苷酸脱氨酶和溶菌酶含量增加,但癌胚抗原和铁蛋白则不升高。
若结核菌素试验阳性但胸膜活检阴性而仍怀疑结核性胸膜炎时,暂可按结核病治疗,并随访化疗的效果。
老年结核性胸膜炎患者可无发热,结核菌素皮试亦常阴性,应该注意。
结核菌素反应阴性且抗结核化疗无效者还是要考虑肿瘤,胸液脱落细胞及染色体检查对于癌症诊断很重要,胸部影像(X线、CT、MRI)检查、痰查癌细胞和结核菌、纤维支气管镜检查等也都有助于鉴别诊断。
胸腔积液诊断与鉴别诊断

胸腔积液诊断与鉴别诊断一个男性患者,45岁,因为“咳嗽,间断发热1个月”收入院。
患者一个月之前出现干咳,夜间重,当时没有发烧。
入院前11天在外院就诊的时候测提问37.5度,以后体温都波动在37 — 38度,偶有夜间出汗。
在外院就用了头孢曲松、甲硝唑等抗感染治疗无效。
入院查体,体温37.5度,脉搏104,呼吸20,血压120/65。
这个病人发育正常,营养中等,淋巴结没有摸到,胸廓对称,双侧呼吸运动对称,右下肺触觉语颤减低,叩诊浊音,右下肺呼吸音减低,心脏查体没有异常,腹部查体正常。
大家看到这个体征就想到是不是右侧有胸腔积液了。
诊断右侧胸腔积液的片子我就不给大家看了,那这个病人就做了胸穿,做了两,分别前后做了两次胸穿,我给大家讲的,大家看一看,就是这个胸腔积液,这两次胸腔积液检查,大家有没有发现一些重要的、对诊断有帮助的化验指标。
这个是1月18号,这个是1月31号,这两次的胸腔积液化验,大家可以看有外观、比重、 RIVALTA 试验、细胞总数、比细胞,还有多核、单核的比例,这是蛋白、乳酸脱氢酶、糖、 ADA 、 CEA ,还有找瘤细胞、找结核菌。
大家看一看这个两次的胸腔积液化验的结果,有什么,有哪些指标或哪一个指标大家看到非常特别?从这个,首先看比重的话,这两次都是大于1.018,是符合渗出液。
RIVALTA 试验也是阳性的,符合渗出液,大家注意一下这个白细胞。
白细胞我们知道,一般的胸腔积液大概有几百个或者上千个的白细胞。
这个病人第一次胸穿的时候,大家看到白细胞非常的高4.8万,第二次是520个,两次差别非常大。
另外我们注意到,第一次胸腔积液化验的时候,有一次是单核为主是86%,第二次是多核稍微多一点。
那两次的蛋白一个是2.9,一个3.8。
LDH 都是升高的,糖没有升高,另外两次的 ADA 都明显的升高。
找瘤细胞和结核菌都是阴性的,第二次查的 CEA 也不高。
大家就可能会看到这个结果以后就会产生一些疑问,这个病人的白细胞为什么这么高,而且是以单核细胞为主的,另外这个必须的 ADA 很高,是不是结核?大家看到这个胸腔积液就容易想到是结核,但是一般来讲,结核这个白细胞很少会到4.8万这么高。
结核性胸腔积液(1)

3
操作方法:在B超 或X线引导下进行, 选择合适的穿刺点, 进行局部麻醉,穿
刺抽取积液
4
注意事项:严格无 菌操作,防止空气 进入胸腔,避免损
伤血管和神经
5
术后护理:观察患 者生命体征,注意 有无胸痛、气胸等 并发症,保持穿刺 部位清洁干燥,避
免感染
胸腔闭式引流术
1
目的:减轻胸 腔积液压力,
促进肺复张
2
适应症:结核性 胸腔积液,胸腔 积液量较大,有 呼吸困难等症状
3
操作方法:在胸 壁切开一个小口, 将引流管插入胸
腔,引流积液
4
注意事项:保 持引流管通畅,
防止感染,定 期更换引流瓶
5
并发症:气胸、 出血、感染等
结核性胸腔积液的护 理
心理护理
倾听患者心声,了 解其心理需求
鼓励患者与亲朋好 友保持联系,获得
全程
治疗方案:根据病 情和药物敏感性选 择合适的治疗方案
药物剂量:根据患 者体重、年龄等因
素确定药物剂量
治疗周期:一般需 要6-9个月,甚至
ห้องสมุดไป่ตู้更长时间
药物副作用:注意 药物副作用,定期 监测肝肾功能、血
常规等指标
胸腔穿刺术
1
目的:抽取胸腔积 液,减轻胸腔压力, 缓解呼吸困难等症
状
2
适应症:结核性胸 腔积液,胸腔积液 量较大,有呼吸困
结核性胸腔积液,病理(+)的 诊治及护理
x
目录
01. 结核性胸腔积液的诊断 02. 结核性胸腔积液的治疗 03. 结核性胸腔积液的护理
结核性胸腔积液的诊 断
临床表现
01
发热、盗汗、乏力、食 欲减退等全身症状
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
–黄指甲综合征
渗出液病因(4)
药物诱发的胸腔积液
–药物诱发性狼疮 –乙胺碘肤酮 –博来霉素 –丝裂霉素
–米诺地尔(Minoxidil)
–美西麦角(Methysergide) –丹曲洛林(Dantrolene) –IL-2
结核性与肿瘤性胸水的鉴别
结核性 年龄 青、少年多见 PPD试验 (+) 胸液量 多为中、少量 细胞类型 淋巴细胞为主 PH 多<7.30 LDH同工酶 LDH4、5增高 溶菌酶活力 >65ug/ml 胸水/血液 >1 肿瘤性 中、老年多见 (-) 多为大量,生长快 大量间皮细胞 多>7.40 LDH2增高 <65ug/ml <1
胶原血管疾病
–红斑狼疮 –类风湿性关节炎 –Wegener 肉芽肿 –Churg-Strauss 综合征
非感染性胃肠道疾病
– 胰腺炎
– 食道破裂
– 腹部手术
–干燥综合征
– 免疫母细胞淋巴结病
渗出液病因(3)
淋巴疾病
–乳糜胸 –淋巴管肌瘤病
其它类
–肺栓塞
–石棉肺 –放射治疗 – 麦格(meig’s)综合征 – 血胸 – 冠脉搭桥术后 – 结节病
分辨积液的性质
首先分辨 漏出液与渗出液
渗出液与漏出液的鉴别
渗出液 病因 炎症性 漏出液 非炎症性
外观
凝固性
颜色深
常自行凝固
清澈透明
一般不凝固
比重 Rivalta试验 蛋白质含量 细胞数
常>1.018 阳性 常>30g /L 常>500×106 L
常<1.016-1.018 阴性 常<30g /L <1.56mmol/L
三种检查对恶性胸腔积液诊断的阳性率
闭式胸膜活检 胸腔积液细胞学 内科胸腔镜
44%
62%
95%
74%
96%
97%
我科胸液检查常规
1、胸水常规
3、检查脱落细胞 5、胸水LDH 7、胸水CEA或肿瘤五项 胸水胆固醇、胸水淀粉酶
2、胸水生化
4、TB-PCR 6、胸水铁蛋白 8、病理
胸腔积液的诊断程序
胸腔积液 查体、胸片、CT、B超等
1 胸水/血清蛋白>0.5 2 胸水/血清LDH>0.6 3 胸水LDH>2/3血清LDH (or >200IU/L)
诊断性胸腔穿刺 测胸水蛋白及LDH
都不符合:漏出液
符合1条及以上:渗出液
治疗原发病:心衰、肾病等
进一步检查
胸腔积液的诊断程序
渗出液
测胸水淀粉酶、Glu 、细胞 学、细胞分类、培养、染色 检查、结核标志物检查
淀粉酶升高 食管破裂 胰腺炎性 恶性胸水
不能诊断
????
Glu<60mg/dl 恶性胸水 细菌感染 类风湿性
• 以下征象往往提示恶性胸液:
• 1).40 岁以上患者,大量吸烟,既往有肿瘤病史 或有家族肿瘤病史者 • 2). 出现持续性胸痛、咯血,短期内出现消瘦、 乏力、杵状指症状者 • 3). 胸片显示内高外低的积液以及大量胸液不伴 有纵隔移位 • 4).B 超、 CT 或 MRI 发现胸膜不规则增厚, CT 发现 纵隔淋巴结肿大 • 5).血性胸腔积液或乳糜胸 • 6).胸液量大,抽液后很快增长 • 7).胸液中发现大量间变细胞 • 8).胸液淀粉酶增高,尤其以唾液型增高者 • 9).胸液LDH2明显增高者,胸液CEA、染色体、透 明质酸酶、酸性磷酸酶检查异常者。
Light标准:
①胸腔积液/血清蛋白比值>0.5; ②胸腔积液/血清LDH比值>0.6 Light标准: ③ 胸腔积液LDH 水平> 200IU 符合3条中任何一条可诊断为渗出液,无一 条符合者为漏出液
漏出液病因
• 充血性心力衰竭
• 肝硬化 • 肾病综合征
• 缩窄性心包炎
• 肺不张 • 粘液性水肿
[定义]
胸膜腔内液体产生和吸收速率一致, 液体总量小于15ml。 任何因素使胸膜腔内液体形成过快或 吸收过缓,即产生胸腔积液。胸腔积 液是多种疾病在胸膜的一种表现形式。
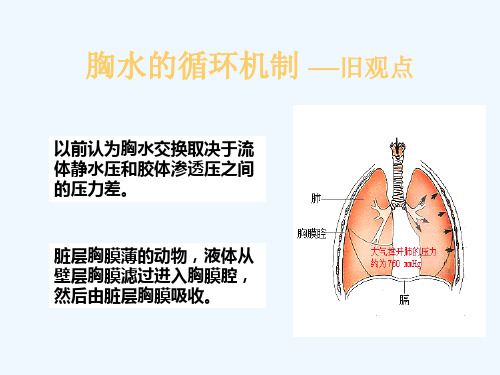
胸腔积液的发生机制
• 壁层胸膜毛细血管在胸腔积液的形成中起 主要作用,胸液从胸壁体循环毛细血管滤 过到胸壁间质,随后进入胸膜腔。大部胸 液(75%)通过壁层胸膜淋巴管引流。
胸腔积液鉴别
滨州市结核病防治院 结核四科 马丰利
健康人胸膜腔的两层胸膜之间被以薄层的浆 液,此薄层润滑性浆液的量保持相当稳定, 是由于胸腔内液体持续滤出和吸收并处于 动态平衡。目前认为液体由于压力梯度从 壁层和脏层胸膜的体循环血管通过有渗漏 性的胸膜进入胸膜腔,然后通过壁层胸膜 的淋巴管微孔经淋巴管回吸收。
胸腔积液的发生机制
• 胸液滤过速度从肺尖到肺底呈逐渐下降趋 势,而淋巴管引流量则在肺底区域最大。 由于其滤过和吸收部位不同,胸液可在胸 膜腔内循环。
• 当各种原因使液体滤过速度超过淋巴管最 大的引流量时即出现胸腔积液。
胸腔积液的发生机制
1 2 3 4 5 6 7 微循环静水压增高 微循环胶体渗透压下降 胸腔内压力减低 微循环渗透性改变 胸壁淋巴回流受阻 腹腔积液流入 其它 充血性心力衰竭 严重低蛋白血症 完全的肺塌陷 肺炎 恶性肿瘤 肝硬化腹水 外伤、食管破裂、 胰腺炎、阿米巴等
细胞数
常>500×106 L
常<100×106 L
Light标准*
胆固醇含量
符合任何一条 者 > 1.56mmol/L > 0.6
<12g /L 可找到致病菌
不符合任何一条 者 <1.56mmol/L < 0.6
>12g /L 无致病菌存在
胸腔积液/血
清胆红素比例 血清-胸腔积液 血蛋白梯度 细 菌
结核性与肿瘤性胸水的鉴别
腺苷脱氨酶 胸水/血液 CEA 胸水/血液 铁蛋白 类粘蛋白 胸膜活检 抗TB治疗
结核性 >45u/L >1 <20ug/L <1 <700ng/ml >1g/L 结核肉芽肿 反应较好
肿瘤性 <45u/L <1 >20ug/L >1 >700ng/ml <1g/L 肿瘤组织 效果不佳
• 腹膜透析
• 胸膜淀粉样变
• 肺栓塞
• 尿液胸(Urinothorax)
• 上腔静脉阻塞综合征
• 麦格(meig’s)综合 征
渗出液病因(1)
感染
–肺炎旁胸腔积液 –结核性胸膜炎 –霉瘤 – 胸膜转移瘤
–寄生虫性胸膜炎
–腹腔脓肿
渗出液病因(2)
