糖皮质激素剂量及疗程
糖皮质激素急诊应用专家共识(2020)

糖皮质激素急诊应用专家共识(2020)自从1929 年人类发现可的松对类风湿性关节炎有治疗作用以来,糖皮质激素在临床上的应用越来越广泛,急诊医生也越来越多地面临可能需要使用糖皮质激素的情况,包括全身使用和雾化使用,本共识旨在指导和规范急诊医生的全身应用糖皮质激素使用。
一、糖皮质激素的生物学特性糖皮质激素的基本结构为类固醇( 甾体,steroids),由三个六元环与一个五元环组成。
全身用糖皮质激素常用药物包括内源性的可的松和氢化可的松,以及外源性的泼尼松(强的松)、泼尼松龙(强的松龙)、甲泼尼龙(甲基强的松龙)、倍他米松和地塞米松。
可的松和氢化可的松与人体内源性皮质激素功能相同,为短效制剂,同时具有糖和盐皮质激素活性,因此适用于生理性替代治疗,但用于抗炎治疗时,水钠潴留不良反应明显。
此类剂型结合球蛋白的能力强,游离激素水平较低,对下丘脑- 垂体- 肾上腺轴的危害较轻,临床上主要用作肾上腺皮质功能不全的替代治疗。
但因其抗炎效力弱,作用时间短,不适宜用于治疗慢性自身免疫性疾病。
氢化可的松较可的松更适用于肝功能障碍患者。
其中,氢化可的松琥珀酸钠溶媒为水,氢化可的松注射液溶媒为酒精,后者用于酒精过敏者可能引起过敏反应,且与部分头孢类抗生素一起使用时可能导致双硫伦样反应。
外源性的泼尼松(强的松)等加强了抗炎作用,降低了水钠潴留,并且作用时间延长,为中效制剂。
是治疗自身免疫性疾病的主要剂型。
其中泼尼松龙(强的松龙)较强的松更适用于肝功能障碍患者。
外源性的倍他米松和地塞米松更加强化抗炎作用,进一步降低了水钠潴留,并且作用时间更长,为长效制剂。
但HPA轴抑制作用长而强,不宜长期使用,只适合短期使用,因此不适用于治疗慢性的自身免疫性疾病。
倍他米松和地塞米松都可安全地用于肝功能障碍患者,各剂型糖皮质激素比较见表1。
二、糖皮质激素急诊使用时应注意的主要不良反应及应对措施2.1 诱发和加重感染是急诊使用激素最为担心的不良反应。
糖皮质激素类药物临床应用指导原则(2023版)重点解读

糖皮质激素类药物临床应用指导原则(2023版)重点解读一、糖皮质激素治疗疗程、剂量、给药途径和药物比较01治疗疗程和剂量治疗疗程治疗疗程根据用药时间大致可分为冲击治疗、短程、中程和长程治疗,以及替代治疗。
冲击治疗:大部分适用于危重患者的抢救,如重度感染、中毒性休克、过敏性休克、严重哮喘持续状态等,使用一般≤5天。
激素使用期间必须配合使用其他有效治疗措施。
因疗程短可迅速停药,若无效可在短时间内重复应用。
短程治疗:适用于应激性治疗,或感染及变态反应类疾病所致的机体严重器质性损伤,如结核性脑膜炎及胸膜炎、剥脱性皮炎或器官移植急性排斥反应。
配合其他有效治疗措施,停药时需逐渐减量以至停药。
使用一般<1月。
中程治疗:适用于病程较长且多器官受累性疾病如风湿热等。
治疗剂量起效后减至维持量,逐渐递减直至停药。
使用一般<3月。
某些特殊疾病,如活动性甲状腺眼病,使用激素每周一次冲击治疗,一般维持12周。
长程治疗:适用于预防和治疗器官移植后排斥反应及反复发作的多器官受累的慢性系统性自身免疫性疾病,如系统性红斑狼疮、类风湿性关节炎、血小板减少性紫癜等。
可采用每日或隔日给药。
逐步减量至最低有效维持剂量,停药前需逐步过渡到隔日疗法。
使用一般>3个月。
替代治疗:a.长程替代方案:适用于原发或继发性慢性肾上腺皮质功能减退症;b.应急替代方案:适用于急性肾上腺皮质功能不全及肾上腺危象;c.抑制替代方案:适用于先天性肾上腺皮质增生症。
给药剂量生理剂量和药理剂量的糖皮质激素具有不同作用,应按不同治疗目的选择剂量。
一般认为给药剂量可分为以下几种情况:•冲击剂量:以甲基泼尼松龙为例,7.5~30 mg/kg.d。
•大剂量:以泼尼松为例,大于1 mg/kg.d;•中等剂量:以泼尼松为例,0.5~1 mg/kg.d;•小剂量:以泼尼松为例,<0.5 mg/kg.d;•长期服药维持剂量:以泼尼松为例,2.5~15 mg/d。
02给药途径不同制剂的糖皮质激素大多具有相同的生物等效性,吸收率相近。
糖皮质激素的合理使用及护理

(4)长程治疗:疗程大于3个月。适用于器官移植后排斥反应防和治疗及反复发作、 多器官受累的慢性自身免疫病,如系统性红斑狼溶血性贫血、系统性血管炎、结 节病、大疱性皮肤病等。维持治疗可采每日或隔日给药,停药前亦应逐步过渡到 隔日疗法后逐渐停药。 (5)终身替代治疗:适用于原发性或继发性慢性肾上腺皮质功减退症,并于各种应 激情况下适当增加剂量。
3. 注意事项
1 尽量避免使用糖皮质激素的情况 2 慎重使用糖皮质激素情况 3 其他注意事项
1 尽量避免使用糖皮质激素的情况
1.对糖皮质激素类药物过敏
2.严重精神病史
3.癫痫
4.活动性消化性溃疡
5.新近胃肠吻合术后
6.骨折
7.创伤修复期
8.寻常型银屑病
9.严重高血压
10.严重糖尿病
11.未能控制的感染(如水痘、真菌感 12.活动性肺结核; 染)
• 严重的变态反应性皮肤病:荨麻疹 /血管性水肿 、 药疹、接触性皮炎、特应性皮炎、光化性皮炎、 剥脱性皮炎
• 自身免疫性疾病 :结缔组织病,疱病 • 血管炎性疾病 :血管炎、脂膜炎 • 与免疫相关的疾病 :白癜风、红皮病
糖皮质激素的适应症
中国药师,2012,15(7):1009-1011
糖皮质激素 的合理使用及护理
1. 糖皮质激素概念及作用 2. 发展及使用现状
1.1 糖皮质激素概念
糖皮质激素(Gc)
糖皮质激素是由肾上腺皮质中束状带分泌的一类甾体激素主要为 皮质醇,具有调节糖、脂肪、蛋白质的生物合成和代谢作用,还具有抑制 免疫应答、抗炎、抗毒、抗休克、非特异性抑制免疫及退热作用。因 为其调节糖代谢的活性最早为人们所认识,所以称其为“糖皮质激素”。
糖皮质激素过多时,出现类固醇性糖尿病; 糖皮质激素缺乏时则发生低血糖。
糖皮质激素定义分类、生物效应期、用药疗程时间及多发性硬化、重症肌无力、多发性肌炎等临床表现和治疗

糖皮质激素定义与分类、来源、生物效应期、换算、用药疗程、用药时间及在慢性炎性脱髓销性多发性神经根神经病、多发性硬化、视神经脊髓炎谱系疾病、重症肌无力、多发性肌炎、自身免疫性脑炎、多发性肌炎等疾病临床表现和治疗定义与分类糖皮质激素,又名“肾上腺皮质激素”,是由肾上腺皮质分泌的一类甾体激素,生理剂量的糖皮质激素具有调节糖、脂肪、蛋白质的生物合成和代谢的作用,超剂量使用具有抑制免疫应答、抗炎、抗毒、抗休克等药理作用。
根据来源分为:①内源性糖皮质激素:体内自行分泌,包括可的松和氢化可的松;②外源性糖皮质激素:体外合成,包括泼尼松、泼尼松龙、甲泼尼龙、倍他米松和地塞米松。
根据生物效应期分为:短效、中效和长效,其中短效糖皮质激素为内源性糖皮质激素,中长效糖皮质激素均为外源性糖皮质激素。
根据给药途径分为:口服、注射、吸入、局部外用。
换算临床工作中,常需面临不同激素之间的换算,要遵循“等效剂量”的原则。
等效剂量是指虽然剂量不同,但是其疗效等同。
对于糖皮质激素,虽然各类型抗炎活性不同,但服用等效剂量,可以发挥相同程度的作用。
剂量换算:氢化可的松20mg=可的松25mg=泼尼松?mg=泼尼松龙?mg=甲泼尼龙4mg=地塞米松?mg=倍他米松?mg。
用药疗程对于糖皮质激素,临床常用的治疗方案包括:短程治疗、中程治疗、长程治疗、冲击治疗、终身替代治疗。
短程治疗:疗程<1月,适用于感染或变态反应性疾病(如结脑),停药时需逐渐减量至停药。
中程治疗:疗程1-3月,适用于病程较长且多器官受累性疾病,生效后减至维持剂量,停药时需逐渐减量。
长程治疗:疗程>3月,适用于反复发作、多器官受累的慢性自身免疫疾病,维持治疗每日或隔日给药,停药前应逐步过渡到隔日疗法后逐渐停药。
冲击治疗:疗程多<5天,适用于危重症病人,可迅速停药。
终身替代治疗:适用于原发性或继发性慢性肾上腺皮质功能减退症。
用药时间糖皮质激素的分泌具有昼夜节律性,一日上午8时左右为分泌高潮,随后逐渐下降,午夜12时为低潮。
糖皮质激素临床使用规范

糖皮质激素临床使用规范糖皮质激素类药物(以下简称糖皮质激素)在儿科临床各科多种疾病的诊断和治疗上广泛应用,长期应用糖皮质激素应严格掌握适应证和妥当选用治疗方法,根据年龄、体重(体表面积更佳)、疾病严重程度和患儿对治疗的反应确定糖皮质激素治疗方案并密切观察不良反应。
为规范糖皮质激素的临床应用,保障患者的用药安全,提高疗效,避免或降低糖皮质激素对患儿生长和发育的影响,根据卫生部《糖皮质激素类药物临床应用指导原则》等有关法规特制订本管理办法。
【基本原则】糖皮质激素在临床广泛使用,应用糖皮质激素要非常谨慎,其正确、合理应用主要取决于以下两方面:一是治疗适应证掌握是否准确;二是品种及给药方案选用是否正确、合理。
(一)适应证糖皮质激素不适用于所有自身免疫病治疗如慢性淋巴细胞浸润性甲状腺炎、1型糖尿病、寻常型银屑病等,也不适用于单纯以退热和止痛为目的特别是在感染性疾病中。
(二)治疗方案糖皮质激素治疗方案应综合患者病情及药物特点制订,治疗方案包括选用品种、剂量、疗程和给药途径等。
1.品种选择:各种糖皮质激素的药效学和人体药代动力学(吸收、分布、代谢和排出过程)特点不同,因此各有不同的临床适应证,应根据不同疾病和各种糖皮质激素的特点正确选用糖皮质激素品种。
2.给药剂量:生理剂量和药理剂量的糖皮质激素具有不同的作用,应按不同治疗目的选择剂量。
一般认为给药剂量(以泼尼松为例)可分为以下几种情况:(1)长期服用维持剂量:2.5~15.0 mg/d;(2)小剂量:<0.5mg·kg-1·d-1;(3)中等剂量:0.5~1.0 mg·kg-1·d-1;(4)大剂量:大于1.0 mg·kg-1·d-1;(5)冲击剂量:(以甲泼尼龙为例)7.5~30.0 mg·kg-1·d-1。
3.疗程:不同的疾病糖皮质激素疗程不同,一般分为以下几种:(1)冲击治疗:疗程多小于5天。
糖皮质激素急诊应用专家共识(2020)

---------------------------------------------------------------最新资料推荐------------------------------------------------------ 糖皮质激素急诊应用专家共识(2020) 糖皮质激素急诊应用专家共识(2020)自从 1929 年人类发现可的松对类风湿性关节炎有治疗作用以来,糖皮质激素在临床上的应用越来越广泛,急诊医生也越来越多地面临可能需要使用糖皮质激素的情况,包括全身使用和雾化使用,本共识旨在指导和规范急诊医生的全身应用糖皮质激素使用。
一、糖皮质激素的生物学特性糖皮质激素的基本结构为类固醇( 甾体, steroids),由三个六元环与一个五元环组成。
全身用糖皮质激素常用药物包括内源性的可的松和氢化可的松,以及外源性的泼尼松(强的松)、泼尼松龙(强的松龙)、甲泼尼龙(甲基强的松龙)、倍他米松和地塞米松。
可的松和氢化可的松与人体内源性皮质激素功能相同,为短效制剂,同时具有糖和盐皮质激素活性,因此适用于生理性替代治疗,但用于抗炎治疗时,水钠潴留不良反应明显。
此类剂型结合球蛋白的能力强,游离激素水平较低,对下丘脑 - 垂体 - 肾上腺轴的危害较轻,临床上主要用作肾上腺皮质功能不全的替代治疗。
但因其抗炎效力弱,作用时间短,不适宜用于治疗慢性自身免疫性疾病。
氢化可的松较可的松更适用于肝功能障碍患者。
其中,氢化可的松琥珀酸钠溶媒为水,氢化可的松注射液溶媒为1/ 25酒精,后者用于酒精过敏者可能引起过敏反应,且与部分头孢类抗生素一起使用时可能导致双硫伦样反应。
---------------------------------------------------------------最新资料推荐------------------------------------------------------ 外源性的泼尼松(强的松)等加强了抗炎作用,降低了水钠潴留,并且作用时间延长,为中效制剂。
糖皮质激素类药物临床应用指导原则

糖皮质激素类药物临床应用指导原则糖皮质激素类药物(Corticosteroid)是一类由肾上腺分泌的激素,也称为“激素的五指”。
它们在医学上被广泛应用于一系列炎症性、免疫性和过敏性疾病的治疗,如关节炎、哮喘和过敏性鼻炎等。
然而,由于糖皮质激素的复杂性和潜在的副作用,正确的应用原则对临床工作者和患者来说至关重要。
一、适应症糖皮质激素药物的应用范围广泛,但需权衡其益处与副作用。
常见的适应症包括:炎症性疾病(如风湿性关节炎、系统性红斑狼疮)、过敏性疾病(如哮喘、荨麻疹)、器官移植后的免疫抑制以及某些癌症的化疗过程中。
二、使用剂型和途径糖皮质激素可通过多种途径给药,包括口服、局部涂抹、局部注射和静脉注射等。
选用剂型和途径需结合患者的病情、治疗目的和激素的特点加以考虑。
例如,表皮糖皮质激素是用于局部治疗的最常见剂型,常见的有药膏、乳液、喷雾和凝胶等。
三、剂量调整原则合理的剂量调整是糖皮质激素治疗中的关键环节。
剂量一般以最小有效剂量为原则,个体差异和疾病类型决定了每个患者所需剂量的不同。
临床医生需根据患者的情况和疗效进行剂量调整,既要控制疾病进展,又要尽量减少副作用。
四、疗程和停药原则糖皮质激素的治疗时间应尽量短,避免长期使用。
慢性疾病的治疗过程需要根据疾病的活动性和控制情况来评估疗程。
对于急性疾病,通常在症状缓解后逐渐减少剂量,最终停药。
五、副作用及预防糖皮质激素的副作用是临床使用过程中需要特别关注的问题,包括但不限于肾上腺皮质抑制、易感染、骨质疏松、高血压和血糖异常等。
为了最大程度地减少副作用,医生应严密监测患者的体征和实验室指标,并在必要时给予相应的预防和支持治疗。
六、特殊人群的应用孕妇、儿童和老年患者在使用糖皮质激素时需特别注意。
孕妇要权衡母婴的风险与利益,避免过度使用。
对于儿童和老年患者,剂量和用药时间需要特别斟酌。
七、与其他药物的相互作用糖皮质激素与许多其他药物存在相互作用。
特别需要注意的是,一些药物可能增加糖皮质激素的副作用,如非甾体抗炎药和抗凝药物。
糖皮质激素应用原则-文档

.
5
疗程
冲击治疗:疗程多小于5天 短程治疗:疗程小于1个月 中程治疗:疗程3个月以内 长程治疗:疗程大于3个月 终身替代治疗
.
6
给药途径
口服 肌内注射 静脉注射或静脉滴注 吸入 局部注射 点滴 涂抹
.
7
监测糖皮质激素的不良反应
医源性库欣综合征,如向心性肥胖、满月 脸、皮肤紫纹淤斑
.
25
葡萄膜炎的糖皮质激素治疗
给予适合的剂量(即能控制炎症的剂量) 给予足够的剂量(指每天的剂量和总的剂
量 在单独使用糖皮质激素治疗葡萄膜炎无效
或效果不佳时,若治疗已经超过2周,应考 虑增加免疫抑制剂治疗,减少糖皮质激素 的用量。
பைடு நூலகம்
.
26
糖皮质激素点眼剂在葡萄膜炎中的应用
指征:前葡萄膜炎 全葡萄膜炎 中间葡萄膜炎有前房反应者
前Tenon囊下注射
效果与结膜下注射相同
后Tenon囊下注射
选择颞上方 25号针头(1.6cm) 紧贴眼球壁,进针宜慢 左右摆动
.
31
球后注射
窟窿部结膜进针(长效制剂) 眼睑皮肤进针 22号针头(3.81cm) 注射剂量1ml
.
32
糖皮质激素口服剂量和时间
根据
疾病类型 疾病的严重程度 患者的耐受性
.
42
口服糖皮质激素治疗葡萄膜炎的适应症
3.不能耐受眼周注射的葡萄膜炎
患者对制剂过敏 严重疼痛 持续的眼压升高
4.一些感染因素所致的葡萄膜炎*
结核 梅毒
.
43
糖皮质激素眼内注射
(或放置缓释装置)
1.对一些顽固性囊样黄斑水肿有效 2.可能对一些慢性后葡萄膜炎有效 3.不可能对所有葡萄膜炎有效 4.注射可引起副作用 5.目前能用于注射的制剂尚有限
糖皮质激素的合理使用

(二)妊娠期妇女糖皮质激素的应用。 大剂量使用糖皮质激素者不宜怀孕。孕妇慎用糖皮质激素。特殊情况下临床医师可根据情况决定糖皮质激素的使用,例如慢性肾上腺皮质功能减退症及先天性肾上腺皮质增生症患者妊娠期应坚持糖皮质激素的替代治疗,严重的妊娠疱疹、妊娠性类天疱疮也可考虑使用糖皮质激素。(三)哺乳期妇女糖皮质激素的应用。 哺乳期妇女应用生理剂量或维持剂量的糖皮质激素对婴儿一般无明显不良影响。但若哺乳期妇女接受中等剂量、中程治疗方案的糖皮质激素时不应哺乳,以避免经乳汁分泌的糖皮质激素对婴儿造成不良影响。
五、临床应用原则
(一)严格掌握糖皮质激素治疗的适应证。糖皮质激素是一类临床适应证尤其是相对适应证较广的药物,但是,临床应用的随意性较大,未严格按照适应证给药的情况较为普遍,如单纯以退热和止痛为目的使用糖皮质激素,特别是在感染性疾病中以退热和止痛为目的使用。糖皮质激素有抑制自身免疫的药理作用,但并不适用于所有自身免疫病治疗如慢性淋巴细胞浸润性甲状腺炎(桥本病)、1型糖尿病、寻常型银屑病等。
(五)其他-解热作用
GCs可直接抑制体温调节中枢,降低其对致热原的敏感性,又能稳定溶酶体膜而减少内热原的释放,而对严重感染,如败血症、脑膜炎等具有良好退热和改善症状作用。不作为常规退热剂。
四、分类与常用药物
它们的磷酸钠盐及琥珀酰钠盐为水溶性制剂,可用于静脉注射或肌内注射剂。混悬剂吸收缓慢,关节腔内注射可维持约1周。糖皮质激素在体内的分布,以肝中最多,血浆次之,脑脊液、胸水、腹水再次之,肾和脾中分布少。可的松和泼尼松需在肝内分别转化成氢化可的松和氢化泼尼松才有生物活性。
五、临床应用原则
(1)冲击治疗:疗程多小于5天。适用于危重症病人的抢救,如暴发型感染、过敏性休克、严重哮喘持续状态、过敏性喉头水肿、狼疮性脑病、重症大疱性皮肤病、重症药疹、急进性肾炎等。冲击治疗须配合其他有效治疗措施,可迅速停药,若无效大部分情况下不可在短时间内重复冲击治疗。(2)短程治疗:疗程小于1个月,包括应激性治疗。适用于感染或变态反应类疾病,如结核性脑膜炎及胸膜炎、剥脱性皮炎或器官移植急性排斥反应等。短程治疗须配合其他有效治疗措施,停药时需逐渐减量至停药。(3)中程治疗:疗程3个月以内。适用于病程较长且多器官受累性疾病,如风湿热等。生效后减至维持剂量,停药时需要逐渐递减。(4)长程治疗:疗程大于3个月。适用于器官移植后排斥反应的预防和治疗及反复发作、多器官受累的慢性自身免疫病,如系统性红斑狼疮、溶血性贫血、系统性血管炎、结节病、大疱性皮肤病等。维持治疗可采用每日或隔日给药,停药前亦应逐步过渡到隔日疗法后逐渐停药。(5)终身替代治疗:适用于原发性或继发性慢性肾上腺皮质功能减退症,并于各种应激情况下适当增加剂量。
肾病综合征糖皮质激素应用

肾病综合症激素治疗:使用原则和方案是:①起始足量常用药物为泼尼松1mg/(kg·d)(60kg封顶),口服8周必要时延长至12周,②缓慢减药足量治疗后每2~3周减原始用量的10%,当减至20mg/g 时病情易复发,应更加缓慢减量(半片半片减),③长期维持最后以最小有效剂量10mg/d维持半年左右。
可全日亮顿服或两日量隔一日顿服,以减轻副作用。
疗效判定:激素敏感型(8-12周内水肿消退,尿蛋白减少)、激素依赖型(激素治疗后尿蛋白转阴,但停药或减量后又出现“+”以上,再次用药或恢复用量后尿蛋白转阴两次以上者)、激素抵抗型(激素治疗无效)激素副作用:(1)加重感染(2)引起血糖高要定期复查尿常规(3)诱发高血压测血压bid (4)类似肾上腺糖皮质功能亢进症:满月脸、水牛背、呈向心型肥胖,四肢相对瘦小,全身出现多毛、痤疮样皮疹、四肢乏力、消肿、低血钾、尿糖等症状。
一般在停药后上述症状可逐渐恢复。
降糖或补钾疗法(5)诱发或加重溃疡:予保护胃黏膜药物如兰索拉唑(6)精神亢奋、失眠(7)青光眼联合用药:1.细胞毒药物:环磷酰胺2mg/(kg·d),服药3个月后看效果,累积量达到6-8g 后停药,主要副作用是骨髓抑制和中毒性肝损害,并可出现性腺抑制、脱发、胃肠道反映、出血性膀胱炎。
2.环孢素属钙调神经蛋白抑制剂,用于治疗激素及细胞毒药物无效的难治型肾病综合症。
常用剂量3-5mg/(kg·d),服药期间检测血浓度谷值为100-200ng/ml,服药2-3个月缓慢减量,疗程至少1年。
副作用肝肾毒性、高血压、高尿酸血症、多毛、牙龈增生。
停药后易复发。
3.他克莫司同属钙调神经蛋白抑制剂,但肾毒性小于环孢素A,起始剂量0.05mg/(kg·d),血药浓度保持在5-8ng/ml,疗程为半年至1年。
4.麦考酚吗乙酯常用剂量1.5-2g/d,分2次口服,共3-6个月,减量维持半年,广泛用于肾移植后排斥反映,副作用相对较小。
糖皮质激素类药物分类和剂量换算、甲强龙、强的松、地塞米松等激素治疗重症肌无力等用法用量和注意要点

糖皮质激素类药物分类和剂量换算、甲强龙、强的松、地塞米松等激素治疗Bell麻痹、重症肌无力、多发性肌炎、急性脊髓炎、中枢神经系统脱髓鞘性等疾病用法用量和注意事项要点肾上腺糖皮质激素称为糖皮质激素,是由肾上腺皮质束状带分泌的甾体激素,具有抗炎、抗毒、抗休克和免疫抑制功能,应用临床多个领域疾病。
糖皮质激素类药物分类及剂量换算按照作用体内时间长短,糖皮质激素分为短效、中效与长效三类。
氢化可的松、可的松等短效激素,作用时间为8—12小时;泼尼松、泼尼松龙、甲泼尼松龙等中效激素,作用时间为12—36小时;地塞米松、倍他米松等长效激素,作用时间多在36—54小时。
短、中、长效激素激素计量换算:可的松 25 = 氢化可的松20 = 泼尼松5 =泼尼松龙5=甲泼尼龙4 =去炎松4=倍他米松0.6=地塞米松0.75。
短、中、长效激素激抗炎作用换算:氢化可的松1=可的松1/0.8(即 1.25)=泼尼松 1/3.5=泼尼松龙1/4=甲泼尼龙 1/5=去炎松 1/5 =倍他米松 1/25=地塞米松1/30。
Bell麻痹Bell 麻痹治疗及时使用激素是关键,早期大剂量应用激素类药物可抑制组织炎性反应,脱水消肿,减轻神经受压,有利于神经恢复。
激素用法用量:1)地塞米松5—10mg/d 静脉注射;或泼尼松 20—30 mg/d,晨一次顿服,一周后渐停用;由带状疱疹引起者,糖皮质激素联合阿昔洛韦 0.2 g, 每日 5 次,连服 7—10 天。
2)对于无禁忌症16岁以上患者,发病3天内选用泼尼松或泼尼松龙口服,30—60mg/d,连用 5 d,之后于5d内逐步减量至停用,发病 3 天后使用糖皮质激素是否获益尚不明确。
慢性炎性脱髓鞘性多发性神经根神经病对糖皮质激素治疗有效常用口服治疗方案为泼尼松1 mg/kg/d或每日 60mg开始,维持4周,之后缓慢逐渐减量,根据临床好转情况,每2—4周减5—10mg。
治疗效果判断需1—3个月。
口腔黏膜寻常型天疱疮的口服糖皮质激素治疗:剂量与疗程

口腔黏膜寻常型天疱疮的口服糖皮质激素治疗:剂量与疗程王冏珂;张雪峰;陈谦明;曾昕【摘要】Pemphigus vulgaris is a kind of auto-immune mucocutaneous blistering disease, and glucocorticoids are the most classic and common treatment for it. Research on the therapies for pemphigus vulgaris is abundant;however, most studies have focused on the classification of treatments and have failed to evaluate the initial dosage. Moreover, reports on tapering dosages and maintenance therapy are rarer. At present, foreign guidelines on methods for treating pemphigus vulgaris with systemic glucocorticoid therapy have come from dermatological experts from Japan, Europe, and Britain. We have no guideline of our own, and clinicians strongly rely on their experience alone. This paper expounds on safely and effectively using oral glucocorticoids in the treatment of pemphigus vulgaris from the perspectives of dosage and the course of treatment. This paper also attempts to present treating standards via related essays and guidelines and provides management strategies for treating pemphigus vulgaris with glucocorticoids.%寻常型天疱疮是一类黏膜-皮肤自身免疫相关的大疱性疾病,糖皮质激素是最经典并且最常用的治疗方法。
糖皮质激素指导原则2023(附表)
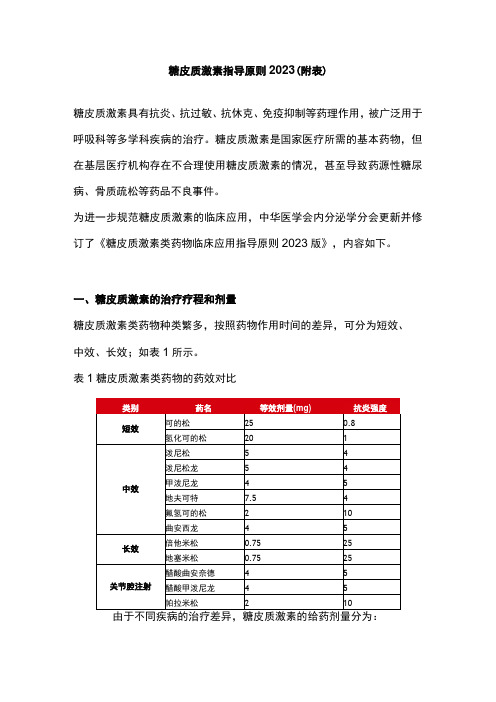
糖皮质激素指导原则2023(附表)糖皮质激素具有抗炎、抗过敏、抗休克、免疫抑制等药理作用,被广泛用于呼吸科等多学科疾病的治疗。
糖皮质激素是国家医疗所需的基本药物,但在基层医疗机构存在不合理使用糖皮质激素的情况,甚至导致药源性糖尿病、骨质疏松等药品不良事件。
为进一步规范糖皮质激素的临床应用,中华医学会内分泌学分会更新并修订了《糖皮质激素类药物临床应用指导原则2023版》,内容如下。
一、糖皮质激素的治疗疗程和剂量糖皮质激素类药物种类繁多,按照药物作用时间的差异,可分为短效、中效、长效;如表1所示。
表1糖皮质激素类药物的药效对比小剂量:<0.5mg∕(kg×d)泼尼松中剂量:0.5-1mg∕(kg×d)泼尼松大剂量:>1mg∕(kgχd)泼尼松冲击剂量:7.5-30mg/(kg×d)甲泼尼龙长疗程维持剂量:2.5-15mg∕d泼尼松其用药方案包括:冲击治疗,短程、中程、长程治疗以及替代治疗(见表2)。
表2糖皮质激素的用药方案特殊人群通常包括儿童、老年人、孕妇及哺乳期妇女,由于这类群体特有的生理状态,糖皮质激素在特殊人群的吸收、分布、代谢、排泄有别于其他用药人群。
为此,临床应严格把控特殊人群使用糖皮质激素的指征。
对于儿童,需根据其病情、年龄、体重确定糖皮质激素的最佳治疗方案。
孕妇应使用最低有效剂量的糖皮质激素以控制原发疾病;接受中等以上剂量糖皮质激素(如泼尼松>20mg∕d)的哺乳期妇女应避免哺乳。
三、糖皮质激素的全身不良反应糖皮质激素是一把双刃剑,在发挥药物治疗作用的同时,亦有众多的药品不良反应。
1 .皮肤和外貌:皮肤紫纹、轻度多毛症、水牛背、满月脸。
2 .眼:眼球突出、中心性浆液性脉络膜视网膜病变。
3 .心血管系统:液体潴留、高血压及早发的动脉粥样硬化性疾病。
4 .消化系统:诱发胃、十二指肠溃疡,消化道出血或穿孔。
5 .血液系统:血常规中白细胞及中性粒细胞增加,易被误认为细菌感染。
糖皮质激素剂量的换算
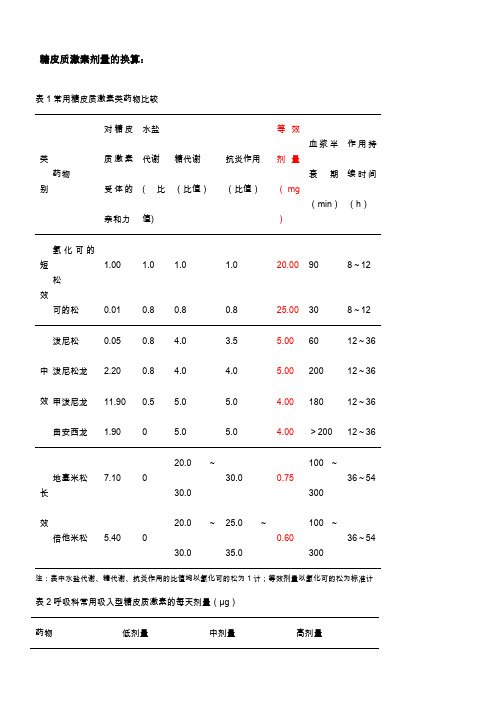
糖皮质激素剂量的换算:表1常用糖皮质激素类药物比较类药物 对糖皮质激素水盐 代谢糖代谢抗炎作用等效剂量血浆半衰期作用持续时间效倍他米松5.4020.0~30.025.0~35.00.60100~30036~54注:表中水盐代谢、糖代谢、抗炎作用的比值均以氢化可的松为1计;等效剂量以氢化可的松为标准计表2呼吸科常用吸入型糖皮质激素的每天剂量(μg ) 药物低剂量中剂量高剂量二丙酸倍氯米松200~500 500~1000 >1000~2000 布地奈德200~400 400~800 >800~1600 丙酸氟替卡松100~250 250~500 >500~1000 环索奈德80~160 160~320 >320~1280 表3 皮肤科常用外用糖皮质激素类药物强效丙酸倍氯米松糠酸莫米松氟氢松氯氟舒松戊酸倍他米松0.0250.10.0250.0250.05超强效丙酸氯倍他索氯氟舒松戊酸倍他米松卤美他松双醋二氟松0.02~0.050.10.10.050.052.应尽量模拟生理性激素分泌周期服药,初始剂量按氢化可的松0.3~0.5mg·kg-1·d-1,8:00前服日总剂量的2/3,14:00~15:00服日总剂量的1/3。
更简便而常用的服药方法为:早上起床后用氢化可的松10~15mg,下午(14:00~15:00)用5~10mg。
如仍有失盐症状,可加用小剂量盐皮质激素如9α-氟氢可的松每日0.05~0.20mg或每月肌内注射三甲醋酸去氧皮质酮125mg。
剂量应根据24小时尿皮质醇和临床表现调节。
3,防止应激性溃疡,给予胃黏膜保护剂和质子泵抑制剂,应用盐皮质激素期间要注意有无水肿、高血压和高血钠等潴钠、潴水药物过量的副作用。
糖皮质激素剂量及疗程

糖皮质激素的剂量及疗程一、作用抗炎作用、免疫抑制作用、抗毒作用、抗休克作用二、剂量小剂量:强的松7.5mg·d-1以下中剂量:强的松7.5mg·d-1-30mg·d-1大剂量:强的松大于30mg·d-1冲击疗法:甲基强的松龙1g·d-1,静脉滴注,连用3天维持治疗量:强的松10mg·d-1以下氢化可的松25mg/支、泼尼松5mg/支、甲强龙40mg/支三、疗程①冲击治疗:疗程多小于5天。
适用于危重症病人的抢救,如暴发型感染、过敏性休克、严重哮喘持续状态、过敏性喉头水肿、狼疮性脑病、重症大疱性皮肤病、重症药疹、急进性肾炎等。
冲击治疗须配合其他有效治疗措施,可迅速停药,若无效大部分情况下不可在短时间内重复冲击治疗。
②短程治疗:疗程小于1个月,包括应激性治疗。
适用于感染或变态反应类疾病,如结核性脑膜炎及胸膜炎、剥脱性皮炎或器官移植急性排斥反应等。
短程治疗须配合其他有效治疗措施,停药时需逐渐减量至停药。
③中程治疗:疗程3个月以内。
适用于病程较长且多器官受累性疾病,如风湿热等。
生效后减至维持剂量,停药时需要逐渐递减。
④长程治疗:疗程大于3个月。
适用于器官移植后排斥反应的预防和治疗及反复发作、多器官受累的慢性自身免疫病,如系统性红斑狼疮、溶血性贫血、系统性血管炎、结节病、大疱性皮肤病等。
维持治疗可采用每日或隔日给药,停药前亦应逐步过渡到隔日疗法后逐渐停药。
⑤终身替代治疗:适用于原发性或继发性慢性肾上腺皮质功能减退症,并于各种应激情况下适当增加剂量。
⑥给药途径:包括口服、肌内注射、静脉注射或静脉滴注等全身用药,以及吸入、局部注射、点滴和涂抹等局部用药。
(此文档部分内容来源于网络,如有侵权请告知删除,文档可自行编辑修改内容,供参考,感谢您的配合和支持)。
糖皮质激素使用管理规范

糖皮质激素临床应用管理规范第一糖皮质激素临床应用管理一、用药监管1.严格限制没有明确适应证的糖皮质激素的使用,如不能单纯以退热和止痛为目的使用糖皮质激素。
2.冲击疗法需具有主治医师以上专业技术职务任职资格的医师决定。
3.长程糖皮质激素治疗方案,需由相应学科主治医师以上专业技术职务任职资格的医师制定。
先天性肾上腺皮质增生症的长程治疗方案制订需三级医院内分泌专业主治医师以上专业技术职务任职资格的医师决定。
随访和剂量调整可由内分泌专业主治医师以上专业技术职务任职资格的医师决定。
4.紧急情况下临床医师可以高于上条所列权限使用糖皮质激素,但仅限于3天内用量,并严格记录救治过程。
二、落实与督查1.各级各类医疗机构必须加强糖皮质激素临床应用的管理,根据《指导原则》结合本机构实际情况制订“糖皮质激素类药物临床应用实施细则”(简称“实施细则”)。
建立、健全本机构促进、指导、监督糖皮质激素临床合理应用的管理制度,并将糖皮质激素合理使用纳入医疗质量和综合目标管理考核体系。
2.各级各类医疗机构应按照《医疗机构药事管理规定》和《处方管理办法》规定,药事管理专业委员会要履行职责,开展合理用药培训与教育,督导本机构临床合理用药工作。
依据《指导原则》和“实施细则”,定期与不定期进行监督检查,内容包括:糖皮质激素使用情况调查分析,医师、药师与护理人员糖皮质激素知识调查。
对不合理用药情况提出纠正与改进意见。
三、医院制定糖皮质激素类药物临床合理使用评价方案我院根据国家卫生部2011年2月16日颁布的《糖皮质激素类药物临床应用指导原则》及医院实际情况制定了临床合理使用评价方案(详见附件一)。
第二主要疾病糖皮质激素的合理使用※肾内科肾脏疾病糖皮质激素的合理使用一、适应证:1. 肾病综合征2. 自身免疫性疾病(SLE,类风湿性关节炎,皮肌炎/肌炎)3. 系统性血管炎4. 过敏性紫癜性肾炎5. 各种肾小球肾炎6. 部分间质性肾炎7.器官移植抗排斥反应二、剂量小剂量:自身免疫性疾病(如类风湿性关节炎、狼疮性肾炎、原发性肾脏疾病)、器官移植的维持治疗,泼尼松剂量不大于10mg/d。
呼吸科糖皮质激素应用、疗程、停药情况、给药剂量及吸入型糖皮质激素

呼吸科糖皮质激素应用、疗程、停药情况、给药剂量及吸入型糖皮质激素呼吸科糖皮质激素1、社会获得性肺炎(CAP):患者炎症反应过度或失调,脓毒症、Fi02>50%的呼吸衰竭伴N1项以下特征:代谢性酸中毒(动脉血PH值)。
用法用量:不能口服的患者,甲泼尼龙0∙5mg∕kg,一日两次静脉给予。
口服的患者,泼尼松一日一次50mg02、肺狗子菌肺炎(PCP):当患者P02W70mmHg或肺泡-动脉(A-a)氧梯度235mmHg,或脉搏血氧提示低氧血症时可以考虑应用。
对于HIV的PCP患者应用糖皮质激素可降低病死率,且不会增加其他机会性感染的风险。
用法用量:甲泼尼龙40mg,2次/d;使用5d,再40mg1次/d;使用5d 后,20mg,1次/d,使用I1d,总疗程为21d。
3、慢性阻塞性肺疾病急性加重期:建议AECoPD患者用全身用糖皮质激素治疗。
用法用量:泼尼松40zv60mg1次/d,持续时间为5~7d。
可直接停用不用逐渐减量至停药。
4、过敏性哮喘急性发作:先给予吸入短效B受体激动剂(SABA),若症状不能完全缓解、持续。
应给予糖皮质激素。
⑴哮喘急性发作:泼尼松40~60mg∕d,连用5~7d°无法口服的患者静脉用糖皮质激素。
⑵危及生命的重症哮喘发作:初始给予更大剂量的糖皮质激素。
氢化可的松:400"1000mg∕d,分2~3次给药,或甲泼尼龙,40~80mg一日两次。
5、放射性肺炎:急性放射性肺炎可表现为发热、干咳、呼吸困难。
使用糖皮质激素治疗起效迅速。
用法及剂量:泼尼松40〜60mg∕d,口服2~4周,用3~12周逐渐减量至停药。
7.新型冠状病毒感染:对新冠患者氧合指标恶化、影像学进展迅速、机体炎症反应过度激活状态的重型或危重型新型冠状病毒感染短期内使用糖皮质激素。
用法用量:地塞米松5mg∕d或甲泼尼龙40mg∕d,疗程一般V7d°8、脓毒性休克:给予充分液体复苏和血管加压药后,收缩压OOmmHg仍持续1h以上的患者,根据情况静脉给予糖皮质激素治疗。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
糖皮质激素的剂量及疗程
一、作用
抗炎作用、免疫抑制作用、抗毒作用、抗休克作用
二、剂量
小剂量:强的松7.5mg·d-1以下
中剂量:强的松7.5mg·d-1-30mg·d-1
大剂量:强的松大于30mg·d-1
冲击疗法:甲基强的松龙1g·d-1,
静脉滴注,连用3天
维持治疗量:强的松10mg·d-1以下
氢化可的松25mg/支、泼尼松5mg/支、甲强龙40mg/支
三、疗程
①冲击治疗:疗程多小于5天。
适用于危重症病人的抢救,如暴发型感染、过敏性休克、严重哮喘持续状态、过敏性喉头水肿、狼疮性脑病、重症大疱性皮肤病、重症药疹、急进性肾炎等。
冲击治疗须配合其他有效治疗措施,可迅速停药,若无效大部分情况下不可在短时间内重复冲击治疗。
②短程治疗:疗程小于1个月,包括应激性治疗。
适用于感染或变态反应类疾病,如结核性脑膜炎及胸膜炎、剥脱性皮炎或器官移植急性排斥反应等。
短程治疗须配合其他有效治疗措施,停药时需逐渐减量至停药。
③中程治疗:疗程3个月以内。
适用于病程较长且多器官受累性疾病,如风湿热等。
生效后减至维持剂量,停药时需要逐渐递减。
④长程治疗:疗程大于3个月。
适用于器官移植后排斥反应的预防和治疗及反复发作、多器官受累的慢性自身免疫病,如系统性红斑狼疮、溶血性贫血、系统性血管炎、结节病、大疱性皮肤病等。
维持治疗可采用每日或隔日给药,停药前亦应逐步过渡到隔日疗法后逐渐停药。
⑤终身替代治疗:适用于原发性或继发性慢性肾上腺皮质功能减退症,并于各种应激情况下适当增加剂量。
⑥给药途径:包括口服、肌内注射、静脉注射或静脉滴注等全身用药,以及吸入、局部注射、点滴和涂抹等局部用药。
