2020年晶状体分级
晶状体分级

用途:用于活体白内障分类以判断晶状体混浊的范围和程度,广泛用于白内障研究、流行病学调查和药物疗效评价等。
方法:将瞳孔充分散大,采用裂隙灯照相和后照法,区别晶状体混浊的类型和范围,即核性(N)、皮质性(C)、后囊下(P)混浊,记录相应的等级。
LOCS II 分类标准
晶状体部位混浊情况 LOCS II
核(N)透明,胚胎核清楚可见 N0
早期混浊 N1
中等程度混浊 N2
严重混浊
皮质(C)透明 C0
少量点状混浊 Ctr
点状混浊扩大,瞳孔区出现点状混浊 C1
车轮状混浊,超过二个象限 C2
车轮状混浊扩大,瞳孔区约50%混浊 C3
瞳孔区约90%混浊 C4
超过C4 C5
后囊膜下(P)透明 P0
约3%浑浊 P1
约30%浑浊 P2
约50%浑浊 P3
浑浊超过P3 P4
晶状体核硬度分级标准
意义:晶状体核硬度的准确评价对白内障超声乳化吸除术选贼适应症和手术方式有重要意义。
Emery核硬度分级标准
I度:透明,无核,软性。
II度:核呈黄白色或黄色,软核。
III度:核呈深黄色,中等硬度核。
IV度:核呈棕色或琥珀色,硬核。
V度:核呈棕褐色或黑色,极硬核。
LOCS II的局限性是各级别之间间隔不等、核的颜色分级仅一个标准、采用整数分级、95%容许限较宽。
LOCSIII包括6张晶状体断面彩色照片对晶状体核的颜色(NC)及混浊程度(NO)分级(NO1,NC1,NO2,NC2,NO3,NC3,NO4,NC4,NO5,NC5,NO6,NC6).白内障严重程度采用小数,级见跨度较为规则,95%容许限较LOCS II明显降低。
白内障cnp分级标准

白内障cnp分级标准白内障CNP分级标准。
白内障是一种常见的眼部疾病,通常会导致患者视力模糊甚至失明。
白内障的分级标准对于临床诊断和治疗非常重要。
CNP(中国白内障研究中心)制定了一套白内障分级标准,以帮助医生准确评估患者的病情并制定相应的治疗方案。
本文将详细介绍白内障CNP分级标准的内容,以便广大医生和患者了解和应用。
一、分级标准概述。
CNP的白内障分级标准主要包括了白内障的类型、分级以及治疗建议。
其中,白内障的类型包括了成熟白内障、不成熟白内障、白内障性青光眼等。
分级则根据白内障的密度、大小、位置等因素进行评估,分为轻、中、重三个级别。
治疗建议则根据分级结果提供了相应的手术和药物治疗建议。
二、分级标准详解。
1. 轻度白内障。
轻度白内障通常表现为晶状体轻微混浊,对患者视力影响不大。
在CNP分级标准中,轻度白内障主要是指晶状体轻微混浊,但未影响患者正常生活和工作。
治疗建议可以采用药物治疗,如使用抗氧化剂和营养素来延缓白内障的进展。
2. 中度白内障。
中度白内障的晶状体混浊程度较重,患者视力已经受到一定影响,但仍能够完成日常生活和工作。
在CNP分级标准中,中度白内障需要考虑手术治疗的可能性,尤其是对于那些视力受到较大影响的患者。
3. 重度白内障。
重度白内障是指晶状体混浊程度严重,患者视力已经严重受损,甚至出现失明的危险。
在CNP分级标准中,重度白内障需要紧急进行手术治疗,以恢复患者的视力并避免进一步的并发症发生。
三、分级标准的意义。
白内障CNP分级标准的制定对于临床诊断和治疗具有重要意义。
首先,它可以帮助医生准确评估患者的病情,为患者制定个性化的治疗方案提供了重要依据。
其次,分级标准还可以帮助患者了解自己的病情,及时就医并接受相应的治疗,避免病情恶化。
最后,分级标准还可以为科研提供重要数据支持,促进白内障治疗技术的进步和创新。
四、结语。
白内障CNP分级标准的制定和应用对于白内障患者的治疗具有重要意义。
白内障分级标准locs

白内障分级标准locs
白内障分级标准(locs)是一种根据白内障的严重程度进行分类的方法。
它分为三个等级:
1. 轻度白内障:晶状体混浊局限于瞳孔区,未达到白内障囊外壁的全部。
临床上表现为轻度视物模糊,患者可以看到部分或全部的白内障。
2. 中度白内障:晶状体混浊达到白内障囊外壁的二分之一。
临床上表
现为视力下降,在光线较暗的环境中视物时,视物模糊的症状会有所
加重,当光线较亮时,视力下降的症状会得到适当缓解。
此时晶状体
部分混浊。
3. 重度白内障:晶状体混浊达到白内障囊外壁的全部。
临床上表现为
视力严重下降,患者无法看清周围的事物,即使在光线明亮的环境中
也无法看清。
此时晶状体核硬度尚可。
眼的屈光和调节晶状体病

40-45million blindness,46% ?
55~60 3.9-10% 65~74 14.3 -23.5% >75 38.8-45.9%
The Beaver Dam Eye Study Baltimore Eye Study
白内障的定义
Definition of Cataract
Cataract is the turbid lens. That is, opacity of the lens of the eye, causing impairment of vision or blindness.
The light is strongly scattered by the opacity
视功能
Visual functional examination
Visual acuity
视力
Contrast sensitivity test
Macular function test
Visual electrophysiology test
对比敏感度 黄斑功能检查 视觉电生理检查
The lens is transparent and biconvex. The lens can be divided into three parts: nucleus, cortex, capsular bag. The normal lens is an avascular structure with no blood supply or lymphatic channels.
膨胀期白内障 Intumescent Stage
晶状体体积增大
瞳孔阻滞
前房变浅,房角关闭
白内障

白内障常见问题及解答
何时接受白内障手术较为合适 “白内障要等到成熟了什么也看不见的术后才 能做”是以前的观念,也是和早期的手术方式有 关。白内障超声乳化技术的应用,切口小,散光 小,术后视力恢复好,极大地提高了白内障手术 的成功率。一般来说,白内障患者视力小于0.3、 影响正常工作生活时就该手术了。对有些视力要 求较高者,0.4、0.5也可以考虑接受手术治疗, 在国外这个范围放的更宽。
4.老年性白内障的治疗:
(1)药物治疗:白内障药物治疗没有确切的效果,目前国 内外都处于探索研究阶段,一些早期白内障,用药以后病 情可能会减慢发展,视力也稍有提高,但这不一定是药物 治疗的结果,因为白内障的早期进展至成熟是一个较漫长 的过程,它有可能自然停止在某一发展阶段而不至于严重 影响视力。一些中期白内障患者,用药后视力和晶状体混 浊程度都未改善。近成熟期的白内障,药物治疗更无实际 意义了。目前临床上常用的药物不下几十种,有眼药水或 口服的中西药,但都没有确切的治疗效果。
四、临床表现
(一)症状 1、视力下降:无痛性、渐进性 2、对比敏感度下降 3、屈光改变:核性近视 4、单眼复视或多视:水隙导致 5、眩光 6、色觉异常 7、视野缺损
四、临床表现
(二)体征
晶状体混浊可在肉眼、聚光灯或裂隙灯显微 镜下观察并定量,当晶部状体混浊局限在周边部 时一般需要散瞳才能看到。
四、临床表现
1、指出生时或出生后第一年内发生的晶状体混浊,可 有家族性,也有散发。 2、病因:遗传因素(常染色体显性遗传、常染色体隐 性遗传、X连锁隐性遗传)、环境因素(风疹病毒) 3、临床表现:膜性、核性、绕核性、 前极、后极、粉尘状、点状及全白内障。 3、治疗:认识形觉剥夺性弱视 手术时机 是否植入人工晶状体 (两岁左右)
白内障

四、代谢性白内障
体内代谢障碍 糖尿病性白内障:血糖增高,晶状体内的醛糖还原酶将葡萄
糖还原成山梨醇,山梨醇逐渐积聚至晶状体纤维肿胀和变性 导致晶状体混浊。 临床表现: 1.真性糖尿病性白内障:多双眼发病、晶状体数天或数月内全 部混浊 2.合并年龄相关性皮质性白内障:发病年龄较早、晶状体混浊 进展快 治疗:严格控制血糖、晚期可手术
晶状体核硬度分级(Emery核硬度分级标准)
Ⅰ
透明,无核,软性
Ⅱ
Ⅲ
核呈黄白色或黄色,软性
核呈深黄色,中等硬度核
Ⅳ
Ⅴ
核呈棕色或琥珀色,硬核
核呈棕褐色或黑色,极硬核
对Hale Waihona Puke 术方式的选择有重要意义。 皮质性白内障:最多、70%——临床分四期
1.初发期 2.膨胀期 3.成熟期 4.过熟期 核性白内障 1.常伴有高度近视 2.晶状体核屈光力增加出现晶状体近视 3.单眼复视或多视 4.视力减退和视物变形 后囊膜下白内障:锅巴样改变——晶状体皮质浅层棕 黄色反光、致密小颗粒、小空泡、结晶颗粒混浊
人工晶状体植入术
一期植入:白内障摘除后立即进行 二期植入:用于无晶状体眼或屈光不正的矫正
总结
白内障的分类 白内障药物治疗不能有效阻止或逆转晶状体混浊确切
的治疗方法是手术
半乳糖性白内障:与婴儿的半乳糖代谢酶缺乏有关的遗传性
疾病,为常染色体隐性遗传。 治疗:给予无乳糖及半乳糖饮食
手足抽搐性白内障:低钙使晶状体囊膜的渗透性发生改变,
晶状体内电解质失衡。
表现为手足抽搐,双眼晶状体混浊分布于皮质层内,呈现辐
射状或条纹状混浊。 治疗:给予足量维生素D及钙剂;严重影响视觉时可行白内 障摘除手术。 Wilson:肝豆状核变性:一种铜代谢障碍性遗传性疾病,为 常染色体隐性遗传。晶状体混浊呈独特的葵花形。
人工晶体分类

六. 根据人工晶体的功能
• 传统单焦点人工晶体 • 屈光性多焦点人工晶体
折射型、衍射型、非球面 • 可调节人工晶体
单光学面位移可调节型 双光学面位移可调节型 变形可调节
• 散光矫正环曲面人工晶体 • 非球面人工晶体 • 美容型带虹膜膈人工晶体 • 低视力可植入望远镜人工
晶体
普通折叠型人工晶体
• 疏水性丙烯酸酯人工晶体 SA60AT (Alcon) • 亲水性丙烯酸酯人工晶体 Akreos Adapt ( B&L) • 硅凝胶人工晶体 Soflex LI系列 ( B&L)
• 可调节IOL设计原理是在调节过程中随睫状肌的松弛和收 缩,AIOL的光学面前移或后退,从而获得调节功能。
• 多焦点IOL的设计原理与变换注视不同,而是同时注视方 式,不同焦点平面的光带构筑在IOL大约6mm直径的光学面 上,从而实现看远和看近的功能;当看近的影像聚焦于视 网膜上时,看远的影像则离焦于视网膜,反之。
为什么会产生球差-折射角度
球差产生的结果
Uday Devgan, M.D.
球面
非球面
人眼球面像差的变化
+-
++
年青人
++
+ ー 老年人
球面IOL植入眼
非球面IOL植入眼
人眼球差的构成
● 在正常眼中: 眼的球差=角膜的球差+晶状体的球差
● 在人工晶体眼中: 眼的球差=角膜的球差+人工晶体球差
角膜的球差不随年龄明显变化
Rayner MFlex(Rayner)
一片式丙烯酸酯 4区带,中央看远,从中央到周围依次交 替环绕看近与看远区带,双凸光学面,看 近为主,看近增加+4D。
晶状体核硬度分级标准

晶状体核硬度分级标准
晶状体核硬度分级标准是基于晶状体核的硬度程度来划分的,一般分为四级,具体如下:
1. 一级硬度:晶状体核很软,可以被轻易切割和吸出。
2. 二级硬度:晶状体核柔软,但需要适当的力量才能切割和吸出。
3. 三级硬度:晶状体核相对坚硬,需要比较强的力量才能切割和吸出。
4. 四级硬度:晶状体核非常坚硬,需要非常大的力量才能切割和吸出,有时需要使用额外的工具。
硬度分级标准通常由医生根据患者的情况进行评估和确定。
在晶体诱发性白内障手术中,硬度分级对手术的难易程度和治疗效果具有重要影响。
人工晶体分类及其特点

.
26
What is Blue Light?
More energy
Less energy
Blue Light
UV
Hazard
由于硅凝胶IoL可产生静电效应,容易粘附眼内代谢产物, 容易吸附硅油,建议患有眼底疾病准备行玻璃体视网膜手 术的患者谨慎应用。
.
7
在后囊膜局部破裂不完整的情况下,硬质IOL不仅光 学部直径较大,而且IOL袢的弹性也小,具有良好的
支撑作用,植入后可以较稳固地支撑起囊袋或架在 睫状沟外表,从而防止或减少IOL的脱位或偏移。尤 其在IOL置换手术中囊膜有粘连或不完整的情况下, 使用这种IOL既可以到达较好的效果又能 非球面设计为负球差值,从而矫正角膜的正球差值,要求在眼内居中性好,不能发生 倾斜和偏位,否那么会导入新的球差。 ● 零球差非球面人工晶体 非球面设计为零球差,对患者原有的像差不予任何矫正。对于曾经有角膜屈光手术角膜 呈负球差的患者,可以植入零球差或传统的人工晶体。
.
NuLens可调节IOL
FlexOptic可调节IOL
.
56
.
57
.
58
区域折射多焦人工晶状体 SBL-3
SBL-3 材质 全长
参数 亲水性丙烯酸酯(26%含水量) 11.00 mm
光学区大小
5.75 mm
光学区类型
双-非球面
光学区设计
双非球面,零球差
附加度数 角度 结构
IOL平面+3.00D (镜片+2.4D ) 0度 一片式
9-眼科手术分级目录

9-眼科手术分级目录序号手术名称级别1 单纯眼睑外伤缝合术一级2 倒睫电解术一级3 睑板腺囊肿摘除术一级4 睑边疖切除术一级5 睑结膜结石剔除术一级6 睑缘缝合术一级7 角膜拆线一级8 结膜缝合术一级9 结膜缝线拆除术一级10 泪道冲洗术一级11 泪道探通术一级12 泪小管扩张术一级13 麦粒肿切排术一级14 浅层角膜、结膜异物剔除术一级15 球后注射术(局部)一级16 球结膜下注射术(局部) 一级17 球旁注射术(局部)一级18 眼睑、球结膜色素痣单纯切除术一级19 眼睑疣切除术一级20 白内障手术伤口修补术二级21 玻璃体抽吸术二级22 玻璃体内注射二级23 不植皮的外翻矫正术二级24 单纯巩膜缝合术二级25 单纯睑外翻矫正术二级26 单纯角膜缝合术二级27 单纯胬肉切除术二级28 单纯眼睑肿块切除术二级29 倒睫矫正术二级30 巩膜电凝术二级31 巩膜异物取出术二级32 虹膜括约肌剪开术二级33 激光虹膜激孔术二级34 角膜缝线调整术二级35 结膜瓣修补术二级36 结膜瓣遮盖术二级37 结膜下囊肿(5mm)切除术二级38 结膜下药物取出术二级39 结膜肿瘤单纯切除术二级40 睫状体冷冻术二级41 绝对期青光眼减压术二级42 泪阜肿物切除术二级43 泪囊成形术二级44 泪囊囊肿切除术二级45 泪囊切除术二级46 泪囊切排术二级47 泪囊摘除术二级48 泪腺部分摘除术二级49 泪腺切除术二级50 泪小管断裂缝合术二级51 泪小管切开术二级52 前房抽吸术二级53 前房穿刺术二级54 前房注气术二级55 球结膜环状切开术二级56 深层角膜、结膜异物剔除术二级57 水平性斜视矫正术(眼外肌减弱或加强手术)(一条眼肌)二级58 外眦缝合术二级59 外眦切开术二级60 霰粒肿切除术二级61 新生血管激光术二级62 眼睑内翻矫正术二级63 眼眶病灶切除术二级64 眼球摘除术二级65 羊膜覆盖术二级66 义眼座打孔术二级67 白内障后路切割吸出术三级68 白内障囊内摘除术三级69 白内障囊外摘除联合人工晶体植入术三级70 白内障囊外摘除术三级71 鼻泪管插管术三级72 鼻泪管狭窄切开术三级73 玻璃体腔灌洗术三级74 玻璃体腔注气术三级75 单纯巩膜修补术三级76 单纯角膜修补术三级77 复发性胬肉切除术三级78 复杂眼睑肿块切除术三级79 巩膜冷凝术三级80 巩膜缩短术三级81 巩膜外睫状体激光光凝术三级82 虹膜分离术三级83 虹膜全部切除术三级84 虹膜脱出切除术三级85 虹膜整复术三级86 虹膜周边切除术三级87 后发障YAG激光术三级88 睑球粘连分离术三级89 角巩膜缝合术三级90 角巩膜环钻术三级91 角巩膜咬切术三级92 角结膜皮样瘤单纯摘除术三级93 角膜病灶单纯切除术三级94 角膜层间灼烙术三级95 角膜染色术三级96 角膜针刺术三级97 结膜下囊肿(5mm)切除术三级98 结膜移植术三级99 睫状体分离术三级100 睫状体激光透热术三级101 晶状体囊切开术三级102 晶状体异物磁吸术三级103 晶状体异物非磁吸去除术三级104 眶内囊肿切除术三级105 泪道切开取石术三级106 泪道支架取出术三级107 泪囊鼻腔造口术三级108 泪腺加固术三级109 泪小管断裂吻合术三级110 泪小管阻塞段切除术三级111 滤过泡修补术三级112 脉络膜上腔放液术三级113 内眦赘皮成形术三级114 皮肤松弛矫正术三级115 前段玻璃体切除术三级116 前房成形术三级117 前房导管取出术三级118 前房角切开术三级119 前房内磁性异物摘除术三级120 前房引流管调位术三级121 嵌顿虹膜复位术三级122 青光眼小梁切除术三级123 球内磁性异物取出术三级124 人工晶体复位术三级125 人工晶体植入术三级126 上睑下垂矫正术三级127 视网膜光凝术三级128 视网膜下放液术三级129 双重睑成形术(缝线法)三级130 水平性斜视矫正术(眼外肌减弱或加强手术)(二条或二条以上眼肌)三级131 外露视网膜脱离复位术三级132 眼袋成形术三级133 眼肌活检术三级134 眼肌切断术三级135 眼睑悬吊术三级136 眼眶浅部异物取出术三级137 眼内容剜除术三级138 眼球破裂(10mm)修补术三级139 眼外肌移位术三级140 眼外肌粘连分离术三级141 眼外直肌上下连结术三级142 异体巩膜覆盖术三级143 翼状胬肉切除联合结膜瓣移植术三级144 引流管阻塞再通术(青光眼)三级145 ICL植入术四级146 TICL植入术四级147 白内障小切口(或超乳)、人工晶体植入术四级148 板层角膜移植术四级149 鼻内窥镜下经筛径路眶减压+眶尖减压术四级150 鼻内窥镜下经筛径路眶减压术四级151 鼻内窥镜下泪道再通+泪道置管术四级152 鼻内窥镜下泪小管断裂修复+泪道置管术四级153 鼻内窥镜下全组筛窦切除+上颌窦开放+额窦开放+蝶窦开放+视神经减压术四级154 鼻腔泪囊吻合术四级155 波前像差或角膜地形图引导的准分子激光手术四级156 玻璃体寄生虫取出术四级157 玻璃体切除术四级158 玻璃体切割联合视网膜复位术四级159 超声乳化白内障吸除+人工晶体植入+眼内窥镜下房角分离术四级160 穿透性角膜移植术四级161 垂直肌手术四级162 垂直性斜视矫正术四级163 吊顶灯下眼后节手术四级164 飞秒激光白内障超声乳化摘除术四级165 飞秒激光角膜制瓣术四级166 飞秒制瓣+准分子近视激光手术四级167 非穿透性青光眼小梁手术四级168 非正常晶状体白内障摘除术(外伤、晶状体脱位、虹膜后黏连等)四级169 复杂的眼肌手术(眼球震颤、眼源性斜颈、麻痹性斜视及各类综合症等)四级170 复杂性白内障切除术四级171 复杂性视网膜脱离手术四级172 巩膜环扎术四级173 巩膜加固术四级174 巩膜切开术四级175 巩膜移植术四级176 光动力治疗脉络膜新生血管四级177 光动力治疗眼底疾病四级178 广角镜下眼后节手术四级179 硅油取出术四级180 硅油填充术四级181 虹膜根部离断修补术四级182 虹膜巩膜切除术四级183 虹膜固定人工晶体植入术四级184 虹膜睫状体切除术四级185 虹膜囊肿摘除术四级186 虹膜前房粘连分离成形术四级187 虹膜肿块切除术四级188 后段玻璃体切除术四级189 后发性白内障切开联合前段玻璃体切除术四级190 后极部磁性及球内非磁性异物吸出术四级191 黄斑裂孔内界膜移植术四级192 黄斑转位术四级193 激光玻璃体浑浊消融术四级194 角巩膜深板层移植术四级195 角膜交联术四级196 角膜内皮移植术四级197 角膜消融术四级198 角膜移植联合白内障手术四级199 角膜移植联合玻璃体切割术四级200 角膜肿瘤切除加板层角膜移植术四级201 结膜囊成形术四级202 睫状体分离修复术四级203 睫状体缝合术四级204 经鼻径路联合经眶径路眶内肿物摘除术四级205 经泪阜径路眶内壁骨折修复+人工骨植入术四级206 经头皮冠状切口颅颌面复合型骨折修复+钛钉钛板植入术四级207 经下睑结膜穹隆径路眶下壁骨折修复+人工骨植入术四级208 晶状体超声粉碎术四级209 开眶探查术四级210 眶骨缺损修复术四级211 眶颅联合术四级212 眶内容物剜出术四级213 眶内肿瘤摘除术四级214 眶前路切开术四级215 眶外侧壁切开术四级216 滤过泡重建术四级217 脉络膜血管瘤冷冻术四级218 眉重建术四级219 内窥镜下鼻腔泪囊吻合手术四级220 内窥镜下鼻腔泪囊吻合术四级221 内窥镜下玻璃体手术四级222 内窥镜下泪道手术四级223 内窥镜下视神经管手术四级224 内窥镜下眼前段手术四级225 内路脉络膜上腔积血引流术四级226 囊袋重建术四级227 前房Express引流钉植入术四级228 前房内Schlemm管引流钉植入术四级229 前房内非磁性异物摘除术四级230 前房引流管植入术四级231 青光眼、白内障联合手术四级232 青光眼联合白内障小切口(或超乳)、折叠式人工晶体植入术四级233 青光眼引流阀植入术四级234 球内非磁性异物取出术四级235 屈光性角膜切开术四级236 人工晶体取出术四级237 人工晶体悬吊术四级238 深板层角膜移植术四级239 生物羊膜/引流器/引流钉植入术四级240 视盘盘缘切开松解术四级241 视神经管开放术四级242 视神经减压术四级243 视网膜动静脉鞘膜切开松解术四级244 视网膜黄斑裂孔手术四级245 视网膜黄斑转位术四级246 视网膜内界膜剥除术四级247 视网膜前膜剥除术四级248 视网膜切除术四级249 视网膜切开术四级250 视网膜下硅油取出术四级251 视网膜下内路放液术四级252 视网膜下重水泡引流术四级253 视网膜异物取除术四级254 双联人工晶状体植入术四级255 瞳孔成形术四级256 瞳孔机化膜剥除术四级257 脱位晶体摘除术四级258 微切口白内障超声乳化摘除术四级259 微切口玻璃体切除术四级260 无瓣全飞秒近视激光手术四级261 无缝线巩膜固定人工晶体植入术四级262 先天性小睑裂综合征成形术四级263 显微镜下保留睫状血管的眼外肌手术四级264 小梁切除+睫状体上腔引流器植入术四级265 小梁切除术(非穿透性小梁切除术)联合白内障超声乳化术及人工晶体植入术四级266 小梁切开术,外入路四级267 小梁消融术四级268 斜肌手术四级269 眼睑及相邻面部缺损重建术四级270 眼睑皮肤粘膜移植术四级271 眼睑再造、眼窝成形术四级272 眼睑整形植皮术四级273 眼睑重建成形术四级274 眼眶减压术四级275 眼内窥镜下睫状体激光光凝术四级276 眼内人工晶体二期植入术四级277 眼前段重建术四级278 眼球摘除+义眼座植入术四级279 眼外肌离断探查修补术四级280 羊膜移植术四级281 义眼座植入术(二期)四级282 异体巩膜移植术四级283 翼状胬肉切除联合干细胞移植术四级284 粘小管成形术四级285 准分子激光角膜切削术四级286 准分子激光角膜上皮磨镶术四级287 准分子激光上皮下角膜切削术四级288 准分子激光原位角膜磨镶术四级289 自体视网膜色素上皮移植术/视网膜色素上皮-脉络膜复合物移植术四级序号手术名称1 B超引导下肾囊肿穿刺术2 膀胱穿刺抽吸术3 膀胱穿刺术4 膀胱活检术5 膀胱活检术(经尿道)6 膀胱镜检查术7 膀胱造瘘管置换术8 包皮背侧切开术9 包皮环切术10 包皮切除术11 单纯包皮环切及外伤缝合12 附睾抽吸精子分离术13 睾丸活检术14 睾丸活检术(经皮肤)15 嵌顿包茎松解术16 阴茎静脉结扎术17 阴茎囊肿切除术18 阴囊脓肿引流术19 阴囊血肿抽吸术20 膀胱穿刺造瘘术21 膀胱颈V型切除术22 膀胱颈成形术23 膀胱镜下输尿管内支撑物插入术24 膀胱开放造瘘术25 膀胱切开取石术26 膀胱切开异物取出术27 膀胱探查术28 膀胱造口术29 膀胱尿道造影术30 膀胱术前出血控制32 耻骨上膀胱造口术33 非切开从尿道取出管腔内异物34 附睾病损切除术35 附睾囊肿切除术36 睾丸病损切除术37 睾丸付睾切除术(单侧)38 睾丸附件扭转探查术39 睾丸附件切除术40 睾丸复位术41 睾丸固定术42 睾丸囊肿切除术43 睾丸破裂修补术44 睾丸切除术45 睾丸切除术(单侧)46 睾丸切除术(双侧)47 睾丸探查术48 睾丸修补术49 交通性鞘膜积液高位结扎术50 结石液电碎石术51 经尿道膀胱粘膜电灼术52 经直肠前列腺活检术53 精索病损切除术54 精索静脉曲张高位结扎术55 精索静脉曲张栓塞术56 精索囊肿切除术57 精索肿瘤切除术58 尿道口成形术59 尿道口紧缩术60 尿道扩张术61 尿道黏膜脱垂切除术62 尿道旁腺囊肿切除术63 尿道切开术64 尿道取石术65 尿道外口切开术66 尿道外口整形术67 尿道狭窄扩张术68 前列腺穿刺活检术69 前列腺活检术70 鞘膜囊肿切除术71 鞘膜切除术72 肾动脉造影术73 肾活检术(经皮肤针吸)74 肾造口管置换术75 输精管病损切除术76 输精管结扎术77 输精管探查术78 输尿管镜检查术79 输尿管镜下双J管植入术80 输尿管扩张术81 输尿管扩张术(膀胱镜下)82 输尿管内引流术83 输尿管切开置管术84 输尿管造瘘管更换术85 输尿管支架取出术86 体外冲击波膀胱结石碎石术87 体外冲击波输卵管结石碎石术88 阴茎背静脉曲张结扎术89 阴茎病损激光切除术90 阴茎缝合术91 阴茎皮肤缺损修补术92 阴茎嵌顿异物取出术93 阴茎外伤清创术94 阴囊病损切除术95 阴囊坏死清创术96 阴囊输精管瘘切除术97 阴囊修补术98 阴囊肿瘤切除术99 阴囊肿物切除术100 B超定位下经皮肾盂穿刺造瘘术101 膀胱病损激光治疗102 膀胱病损切除术103 膀胱部分切除(修补)术104 膀胱颈部YV成形术105 膀胱颈悬吊术106 膀胱颈重建术107 膀胱镜碎石术108 膀胱镜下肉毒素注射术109 膀胱瘘管切除术110 膀胱破裂修补术111 膀胱切开肿瘤切除术112 膀胱术后出血探查止血术113 膀胱修补术114 膀胱肿瘤切除术115 超声引导下肉毒素注射术116 动脉阳痿手术117 多囊肾去顶减压术118 附睾切除术119 附睾切开显微镜取精术120 腹壁-输尿管吻合术121 腹膜后肿瘤粒子植入术122腹腔镜精索静脉高位结扎术123腹腔镜肾囊肿去顶减压术124腹腔镜肾上腺肿瘤切除术(5cm)125 腹腔镜下精索静脉高位结扎术126 腹腔镜下肾囊肿去顶减压术127腹腔镜隐睾切除术128 睾丸切开显微镜取精术129 睾丸下降固定术130 睾丸肿瘤切除术131 根治性睾丸切除术132 根治性睾丸切除术(单侧)133 根治性睾丸切除术(双侧)134 后尿道切开术135 钬激光尿道狭窄切开术136经尿道膀胱病变黏膜切除术(含腺性膀胱炎,黏膜白斑病变黏膜切除术)137 经尿道膀胱钬激光碎石术138经尿道膀胱颈口切开术139经尿道膀胱肿瘤切除术(含电切、激光)140 经尿道尿道狭窄内切开术141 经尿道前列腺(反馈式)微波治疗142 经尿道前列腺钬激光治疗术143 经尿道前列腺气囊扩张术144经尿道前列腺切除术(60g)(含电切除、气化、激光剜除)145经尿道前列腺支架置入术146 经尿道射精管切开术147 经尿道输尿管囊肿切开术148经尿道输尿管膨出切开术149 经皮肾检查术150经皮肾镜取石术(单发性肾盂结石、输尿管上段结石,异物取出)151 经皮肾造瘘术152 精囊镜检查术153 精索静脉转流术154 静脉阳痿手术155 两性畸形阴囊探查术156 尿道瓣膜切除术157 尿道病损切除术158 尿道部分切除术159 尿道部分切开术160 尿道会师术161 尿道会阴造瘘术162 尿道瘘修补术163 尿道切开取石术164 尿道切开术(经尿道)165 尿道狭窄切除术166 尿道下裂阴茎下弯矫治术167 尿道修补术168 尿道悬吊术169 尿道悬吊延长术170 尿道阴茎海绵体分流术171 尿道造口术172 尿道折叠术173 盆腔病损切除术174 盆腔引流术175 皮肤-输尿管造口术176 脐尿管瘘切除术177 脐尿管切除术178 前列腺癌粒子植入术179 前列腺囊肿切除术180 前列腺脓肿切开术181 前列腺脓肿引流术182 前列腺术后止血术183 去除尿道支撑物184 肾包膜剥脱术185 肾包膜切开血肿清除术186 肾包膜切开引流术187 肾蒂扭转复位术188 肾动脉栓塞术189 肾固定术190 肾活检191 肾孟切开取石术192 肾囊肿切除术193 肾囊肿去顶减压术194 肾脓肿切开引流术195 肾实质切开造瘘术196 肾探查术197 肾盂/输尿管切开支架植入术198 肾盂--输尿管吻合术199 肾造瘘术200 肾折叠术201 肾周脓肿切开引流术202 肾周脓肿引流术203 肾周围粘连分解术204 输精管吻合术205 输尿管-膀胱吻合术206 输尿管膀胱再植术207 输尿管病损切除术208 输尿管部分切除术209 输尿管弹道碎石术210输尿管镜(软、硬镜)检查术211 输尿管镜钬激光碎石术212输尿管镜输尿管扩张术213输尿管镜输尿管狭窄内切开术214 输尿管镜套石篮取石术215 输尿管镜下钬激光切开术216 输尿管镜下碎石取石术217 输尿管囊肿切除术218 输尿管切除术219 输尿管切开取石术220 输尿管切开引流术221 输尿管-输尿管吻合术222 输尿管松解术223 输尿管探查术224 输尿管吻合术225 输尿管息肉切除术226 输尿管纤维松解术227输尿管硬镜碎石取石术228 输尿管造口术229 体外冲击波肾结石碎石术230 压力性尿失禁耻骨后膀胱尿道悬吊术231 压力性尿失禁经阴道无张力尿道中段悬吊术(TVT)232 阴茎病损切除术233 阴茎部分切除术234 阴茎海绵体分离术235 阴茎海绵体一阴茎头分流术236 阴茎矫直术237 阴茎修补术238 阴茎血管重建术239 隐匿阴茎成形术240 Snodgrass尿道下裂成形术241 膀胱病损切除术(经尿道)242 膀胱成形术243 膀胱颈切开术(经尿道)244 膀胱扩大手术245 膀胱膨出修补术246 膀胱全切术247 膀胱外翻成形术248 膀胱阴道瘘修补术249 膀胱再造术250 膀胱直肠瘘修补术251 膀胱肿瘤切除术(经尿道)252 包膜下肾切除术253 肠道原位膀胱术255 耻骨弓下尿道修补术256 耻骨后前列腺切除术257 耻骨上前列腺切除术258 单孔腹腔镜手术259 等离子经尿道尿道狭窄电切术260 骶神经调控起搏器植入术261 复杂性膀胱肿瘤切除术(包括多发性)262 复杂性男性盆腔肿瘤切除术263 复杂性尿道修补术264 腹膜后淋巴清扫术265 腹腔镜膀胱部分切除术(含腹腔镜膀胱憩室切除术)266 腹腔镜腹膜后淋巴结清扫术267 腹腔镜腹膜后肿物切除术268 腹腔镜根治性膀胱切除术269 腹腔镜根治性前列腺切除术270 腹腔镜根治性肾切除术271 腹腔镜根治性肾输尿管切除术272 腹腔镜供肾取肾术273 腹腔镜精囊切除术274 腹腔镜马蹄肾峡部分离术275 腹腔镜盆腔淋巴结清扫术276 腹腔镜脐尿管切除术277 腹腔镜腔静脉后输尿管整形术278 腹腔镜肾部分切除术279 腹腔镜肾蒂淋巴管结扎剥脱术280 腹腔镜肾固定术281 腹腔镜肾切除术282 腹腔镜肾上腺全切或次全切除术283 腹腔镜肾上腺嗜铬细胞瘤切除术284 腹腔镜肾上腺肿瘤(5cm)切除术285 腹腔镜肾实质切开取石术286 腹腔镜肾盂成形术287 腹腔镜肾盂切开取石术288 腹腔镜输尿管-膀胱吻合术289 腹腔镜输尿管部分切除术后再吻合术290 腹腔镜输尿管切开取石术291 腹腔镜下膀胱全切除术292 腹腔镜下膀胱阴道瘘修补术293 腹腔镜下包膜下肾切除术294 腹腔镜下腹股沟淋巴结清扫术295 腹腔镜下腹膜后淋巴结清扫术296 腹腔镜下腹膜后肿瘤切除术297 腹腔镜下根治性肾切除术298 腹腔镜下巨输尿管成形术299 腹腔镜下前列腺癌根治术300 腹腔镜下腔静脉后输尿管成形术301 腹腔镜下肾癌根治术302 腹腔镜下肾部分切除术303 腹腔镜下肾切除术304 腹腔镜下肾上腺手术305 腹腔镜下肾上腺肿瘤切除术306 腹腔镜下肾实质切开取石术307 腹腔镜下肾盂输尿管成形术308 腹腔镜下肾盂输尿管狭窄成形术309 腹腔镜下肾脏切除术310 腹腔镜下肾肿瘤剜除术311 腹腔镜下肾周围淋巴管剥脱术312 腹腔镜下输尿管膀胱再植术313 腹腔镜下输尿管切开取石术(上、中段)314 腹腔镜下输尿管切开取石术(下段)315 腹腔镜下输尿管吻合术316 腹腔镜隐睾下降睾丸固定术317 腹腔镜重复肾重复输尿管切除术318 高位隐睾下降固定术319 睾丸肿瘤腹膜后淋巴结清扫术320 各种复杂巨大的肾上腺手术321 根治性肾切除术322 供体肾修复术323 孤立肾经皮肾镜术324 回肠膀胱术325 回肠代膀胱术326 回肠代输尿管术327 回肠扩大膀胱术328 会阴阴囊皮瓣尿道成形术329 钬激光输尿管狭窄切开术330 机器人辅助腹腔镜根治性膀胱切除术331 机器人辅助腹腔镜根治性前列腺切除术332 机器人辅助腹腔镜根治性肾切除术333 机器人辅助腹腔镜肾部分切除术334 机器人辅助腹腔镜肾上腺切除术335 机器人辅助腹腔镜肾盂成形术336 机器人辅助腹腔镜手术337较复杂的肾脏手术如:根治性肾切除术、肾部分切除术、复杂性肾结石手术338 结肠代膀胱术(膀胱重建术)339 经耻骨后尿道吻合术340 经腹会阴后尿道吻合术341 经腹腔镜隐睾探查术342 经尿道膀胱病损电气化术343 经尿道膀胱病损钬激光切除术344 经尿道膀胱肿瘤等离子电切术345 经尿道膀胱肿瘤电气化术346 经尿道膀胱肿瘤电切术347 经尿道膀胱肿瘤钬激光切除术348 经尿道巨大前列腺切除术(>60g)349 经尿道尿道病损电气化术350 经尿道尿道病损切除术351 经尿道尿道狭窄钬激光切除术352 经尿道前列腺等离子电汽化术353 经尿道前列腺等离子气化剜除术354 经尿道前列腺等离子气化剜切术355 经尿道前列腺等离子切除术356 经尿道前列腺等离子剜除术357 经尿道前列腺等离子剜切术358 经尿道前列腺电气化术359 经尿道前列腺电切除术(TURP)360 经尿道前列腺电切术361 经尿道前列腺钬激光切除术362 经尿道前列腺钬激光剜除术363 经尿道前列腺气化术364 经尿道输尿管病损钬激光切除术365 经皮肾镜钬激光碎石取石术366 经皮肾镜或输尿管镜输尿管狭窄内切开成形术367 经皮肾镜手术368 经皮肾肾内狭窄内切开术369 经皮肾输尿管狭窄内切开术370 经皮肾碎石取石术371 精囊切除术372 精囊肿物切除术373 可控性回肠膀胱术374 离体肾取石术375 两性畸形剖腹探查术376 泌尿系超声碎石术377 尿道成形术378 尿道内口切开术379 尿道全切术380 尿道上裂膀胱外翻矫治术381 尿道上裂修补术382 尿道吻合术383 尿道狭窄带蒂皮瓣尿道成形术384 尿道狭窄电切术,经尿道385 尿道狭窄扩张及支架植入术386 尿道狭窄颊黏膜尿道成形术387 尿道狭窄舌黏膜尿道成形术388 尿道下裂Ⅰ期成形术389 尿道下裂Ⅱ期成形术390 尿道下裂成形术391 尿道阴道瘘修补术392 尿道直肠瘘修补术393 尿道直肠瘘修补术,经尿道394 尿道肿瘤切除术395 尿道重建术396 脐尿管切除术+脐成形术397 髂腹股沟淋巴清扫术398 前列腺癌根治术399 前列腺根治切除术400 腔静脉后输尿管成形术401 全膀胱切除+肠道尿流分流手术402 全尿道切除术403 融合肾分解术404 软性输尿管镜肾结石激光碎石术405 软性输尿管镜碎石取石术406 涉及肾主要血管手术407 肾癌根治术408 肾部分切除术409 肾动脉球囊扩张术410 肾破裂修补术411 肾切除术412 肾切开取石术413 肾上腺病损切除术414 肾上腺部分切除术415 肾上腺囊肿切除术416 肾上腺切除术,单侧417 肾上腺切除术,双侧418 肾上腺醛固酮瘤切除术419 肾上腺嗜铬细胞瘤切除术420 肾上腺探查术421 肾上腺肿瘤切除术(<5cm)422 肾上腺肿瘤切除术(5cm)423 肾上腺自体移植术424 肾上腺自体组织种植术425 肾输尿管切除术426 肾下极肾盂肾盏切开取石术427 肾血管重建术428 肾异体移植术429 肾盂成形术430 肾盂输尿管成形术431 肾盂输尿管连接部狭窄内切开术432 肾肿瘤腔静脉内瘤栓切取术433 肾肿瘤切除术434 肾肿瘤剜除术435 肾周围淋巴管剥脱术436 肾铸型结石及多发性肾结石经皮肾镜术437 肾自体移植术438 手助式腹腔镜下肾切除术439 输精管附睾吻合术440 输尿管成形术441 输尿管-回肠吻合术442 输尿管镜输尿管肿瘤切除术443 输尿管镜下肿瘤电切术444 输尿管瘘修补术445 输尿管取石术(经输尿管镜)446 输尿管-乙状结肠吻合术447 输尿管阴道瘘修补术448 输尿管-直肠吻合术449 输尿管周围粘连松解术450 同种异体肾移植手术451 胃代膀胱术452 显微精索静脉结扎术453 新开展的各类手术454 压力性尿失禁腹腔镜下膀胱颈悬吊术455 移。
locsiii晶状体浑浊分类标准

【文章开头】一、引言locsiii晶状体浑浊分类标准是眼科领域的一个重要概念,它对于眼睛疾病的诊断和治疗具有重要意义。
在本文中,我们将深入探讨locsiii晶状体浑浊分类标准的相关知识,并结合实际案例进行分析和讨论,以便读者更好地理解和应用这一概念。
【主体部分】二、locsiii晶状体浑浊分类标准的概念和意义locsiii晶状体浑浊分类标准是指一种用于判断晶状体浑浊程度的标准,它对于评估和诊断白内障等眼科疾病十分重要。
根据这一标准,可以将晶状体浑浊分为不同的等级,从而指导临床医生进行合理的治疗和手术决策。
通过对locsiii晶状体浑浊分类标准的深入了解,可以帮助我们更好地理解白内障等眼科疾病的病理生理过程,为临床实践提供科学依据。
三、locsiii晶状体浑浊分类标准的详细内容根据locsiii晶状体浑浊分类标准,晶状体浑浊的程度可以分为五个等级:无、轻度、中度、重度和极重度。
其中,无代表晶状体完全透明,轻度代表晶状体有轻微的浑浊,中度代表浑浊已经明显影响了视力,重度代表浑浊已经非常明显,而极重度则代表晶状体几乎完全浑浊。
这一分类标准的建立为医生提供了一个客观而清晰的评价指标,有利于他们快速准确地判断患者的病情,并采取相应的治疗措施。
四、locsiii晶状体浑浊分类标准的应用实例分析以一位白内障患者为例,根据locsiii晶状体浑浊分类标准,医生可以清晰地了解患者晶状体的浑浊程度,并据此制定手术方案。
对于轻度或中度的晶状体浑浊,可以选择药物治疗或激光治疗来延缓病情的发展;而对于重度或极重度的晶状体浑浊,则需要进行白内障手术来恢复视力。
locsiii晶状体浑浊分类标准在临床实践中具有重要的指导意义。
【总结和回顾】五、locsiii晶状体浑浊分类标准的个人理解和观点locsiii晶状体浑浊分类标准作为眼科领域的重要概念,对于眼科医生和患者来说都具有重要意义。
通过对其深入的了解和应用,可以更好地指导临床实践,提高诊断和治疗的准确性和有效性。
晶状体病

(2)膨胀期(intumescent stage)
又叫未成熟期(immature stage)
①呈乳白色混浊
②用投照法检查可见新月形虹膜投影 ③可诱发急性闭角型青光眼(晶体膨胀 将虹膜向前推移,前房变浅)
如需做散瞳检查时,查完马上缩瞳。 (不要用阿托品) ④本期视力明显减退,眼底难以看清。
斜照法:光线投照侧的虹膜阴影,投照在深层 的混浊皮质上,在该侧瞳孔内出现新月形投影。
第 三 节 白 内 障
(cataract)
一、白内障的病因及分类
病因: 各种原因引起的晶状体囊膜损 伤,导致晶状体代谢紊乱,晶体纤 维发生变性,造成混浊。 如:衰老、遗传、代谢异常、外 伤、辐射、中毒及局部营养障碍等。
分类:
白内障按不同方法的分类:
1.病因:年龄相关性 外伤性 并发性 代谢性 辐射性 2.发病时间:先天性 后天获得性 3.混浊部位: 皮质性 核性 囊膜下 4.混浊程度: 未熟期 成熟期 过熟期 5.晶体的混浊形态:点状 冠状 板层
晶状体的大体结构: 形状 位置
虹膜
晶 体
玻璃体
晶体悬韧带
晶状体组织结构
晶状体囊
晶状体
晶状体纤维
晶状体组织结构
1、晶状体囊(桃子皮),一层具有弹性的 透明薄膜(前囊下有一层上皮细胞,当上皮细胞
到达赤道部后,不断伸长、弯曲,移向晶状体内,成
为晶状体纤维 )
2、中央为晶状体的核(桃子核)位于晶状体
的中央部随着年龄的增长核层范围会逐渐增大变硬透 明度也会降低
不一致)
(二)体征
• 不同类型的白内障都有自己的混浊特征。
• (三)晶状体混浊的分类标准
(四)晶状体核硬度分级标准
Ⅰ级 Ⅱ级 Ⅲ级 Ⅳ级 Ⅴ级 透明,无核,软性; 核呈黄色或黄白色,软核; 核呈深黄色,中度硬核 核呈棕色或琥珀色,硬核 核呈棕褐色或黑色,极硬核。
LOCS-Ⅱ晶状体混浊分类标准(汇编)
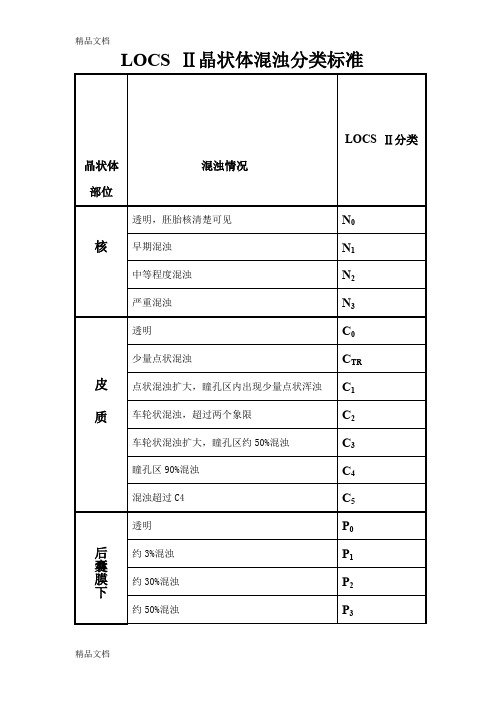
LOCS Ⅱ晶状体混浊分类标准
晶状体部位混浊情况
LOCS Ⅱ分类
核透明,胚胎核清楚可见N0早期混浊N1中等程度混浊N2严重混浊N3
皮质透明C0少量点状混浊C TR 点状混浊扩大,瞳孔区内出现少量点状浑浊C1车轮状混浊,超过两个象限C2车轮状混浊扩大,瞳孔区约50%混浊C3瞳孔区90%混浊C4混浊超过C4 C5
后囊膜下透明P0约3%混浊P1约30%混浊P2约50%混浊P3
混浊程度超过P3 P4
晶状体核硬度分级(Emery 分级标准)
Ⅰ度:透明,无核,软性;
Ⅱ度:核呈黄白色或黄色,软核;
Ⅲ度:核呈深黄色,中等硬度核;
Ⅳ度:核呈棕色或琥珀色,硬核;
Ⅴ度:核呈棕褐色或黑色,极硬核。
医学课件眼科学晶状体病

与国际同步
与国际同步
【诊断】 • 应在散大瞳孔后,以检眼镜或裂隙灯活体显
微镜检查晶状体。 • 根据晶状体混浊的形态和视力情况可以做出
明确诊断
与国际同步
与国际同步
3.晶状体核硬度分级标准 Ⅰ度:透明,无核,软性; Ⅱ度:核呈黄白色或黄色,软核;
Ⅲ度:核呈深黄色,中等硬度核; Ⅳ度:核呈棕色或琥珀色, 硬核; Ⅴ度:核呈棕褐色或黑色,极硬核。
与国际同步
四、年龄相关性白内障
(age-related cataract) 50岁以上年龄,双眼同时或先后逐渐发生的 晶体混浊 ,影响视力,全身或局部未能查出 明确病因,由于主要发生于老年人中,所以 又称为老年性白内障。根据白内障开始形成 的部位,年龄相关性白内障分为皮质性、核 性、后囊下性三类。
与国际同步
主要内容与重点
透明度的改变白内障; 晶状体异位与脱位 年龄相关性白内障
白内障手术
先天性白内障 外伤性白内障 代谢性白内障 并发性白内障 后发性白内障
与国际同步
第二节 白内障 (cataract)
一、白内障的定义、病因学及发病机制 1.定义:指晶状体透明度降低或者颜色改变所
与国际同步
• (二)手术禁忌证
• 1.患者不愿手术 • 2.患者生活能力不受影响 • 3.患者同时患有其它严重疾病,不能安全的完成
导致的光学质量下降的退行性改变。
与国际同步
2.病因:老化(硬化脱水) 营养代谢异常 内分泌障碍 紫外线与红外线作用 遗传因素 氧自由基损伤 外伤、中毒
白内障晶状体混浊分类

白内障晶状体混浊分类系统•长期以来,裂隙灯显微镜及晶状体后照明照相检查一直是白内障评估的“金标准”[2],被用于一些著名的眼病流行病学研究及临床研究中。
在这类方法中最著名的是“Wisconsin白内障分级系统”(Wisconsin Cataract Grading System)及“晶状体混浊分类系统”(Lens Opacities Classification System,LOCS)。
前者系1990年由Wisconsin大学的Klein等[3]首先报告,并在“Beaver Dam 眼病研究”中使用的晶状体混浊评价系统,核性白内障评价采用裂隙灯晶状体断面彩色照相,标准照片分5级,评价时将标准照片镶嵌在灯箱中,置于裂隙灯显微镜旁进行对照;皮质性及后囊下型白内障评价采用Neitz后照明照相,两者的标准照片均分为3级,评价时每眼分别记录各象限混浊所占的百分比。
澳大利亚的“Blue Mountains 眼病研究” [4]及美国国立眼科研究所(NEI)组织的“年龄相关性眼病研究” (AREDS)中采用了“Wisconsin白内障分级系统”,AREDS在此基础上进行了改进,核混浊分7级(7张标准照片)、核颜色分4级(3张标准照片),皮质性及后囊下型白内障网格分17个区估计面积,并增加一张眼底立体像辅助评价后照明照相不能发现的混浊。
LOCS 系1988年NEI组织哈佛医学院的Chylack 等开发,1989年改进为LOCS II[5],1993年更新为LOCS III[6],主要用于白内障的横断面研究(患病率研究)及纵向随诊研究(发病率及相关危险因素研究)。
LOCS Ⅱ也采用了裂隙灯晶状体断面彩色照片及Neitz后照明彩色照片分级,核性白内障标准照片分4级(N0、N1、N2、N3),皮质性白内障标准照片分5级(Ctr、CI、CII、CIII、CIV),后囊下型白内障标准照片分4级(P0、PI、PII、PIII)。
《晶状体病》讲义眼科学教案.doc

晶状体病第一节概述晶状体能将光线准确聚焦于视网膜,并能通过调节作用看清远、近物体,这都是在晶状体保持高度透明的基础上实现的。
任何先天或后天性的因素,例如遗传、代谢异常、外伤、辐射、中毒、营养障碍等,引起的晶状体混浊使其透明性下降,称为白内障(cataract)o世界卫生组织(WHO)将晶状体混浊且矫正视力低于0.5者才称为白内障。
第二节白内障一、白内障的病因学及分类任何影响眼内环境的因素,如衰老、物理损伤、化学损伤、于术、肿瘤、炎症、药物(包括中毒)以及某些全身性代谢性或免疫性疾病,都可以直接或间接晶状体的组织结构、干扰其正常代谢而使晶状体混浊。
此外,晶状体或眼球的发育异常以及某些先天性全身性综合症, 都可以导致晶状体的形成异常而致白内障。
白内障有下述多种分类方法:1、根据病因①先天性;②老年性(年龄相关性);③并发性;④代谢性;⑤药物及中毒性;⑥外伤性;⑦后发性。
2、根据发病年龄①先天性;②后天获得性。
3、根据晶状体混浊部位①皮质性;②核性;③囊下性。
4、根据晶状体混浊形态①点状;②冠状;③板层状等。
5、根据晶状体混浊程度①未熟期;②膨胀期;③成熟期;④过熟期。
二、白内障临床表现(一)、症状1、视力下降晶状体周边部的轻度混浊可不影响视力,而在中央部的混浊,即使范围较小、程度较轻,但也可以严重影响视力。
在强光下瞳孔收缩,进入眼内的光线减少,此时视力反而不如弱光下。
2、对比敏感度下降在高空间频率上的对比敏感度下降尤为明显。
3、屈光改变核性白内障因晶状体核屈光指数增加,晶状体屈折力增强,产生核性近视, 原有的老视减轻。
若晶状体内部混浊程度不一,尚可产生晶状体性散光。
4、单眼复视或多视晶状体内混浊或水隙形成,使晶状体各部分屈光力不均一,类似棱镜的作用,产生单眼复视或多视。
5、眩光晶状体混浊视进入眼内的光线散射所致。
6、色觉改变混浊晶状体对光谱中位于蓝光端的光线吸收增强,使患者对这些光的色觉敏感度下降。
晶体失调指数分级

晶体失调指数分级
晶体失调指数是指由于晶状体调节能力的下降或紊乱,导致晶状体屈光力与折射率的变化,从而使眼睛的视觉功能受到干扰。
晶体失调指数分级是评估晶体失调程度的一种方法,一般分为以下五级:
1. **一级**:一般无症状,仅在特殊检查时发现。
2. **二级**:近距离视物时出现轻度的模糊感。
3. **三级**:阅读时出现轻度模糊,需要调整与书本的距离才能看清楚。
4. **四级**:近距离工作或阅读时视力明显受损,需要配戴老花镜。
5. **五级**:远距离和近距离的视力都受到严重影响,无法正常工作或阅读,需要配戴高度老花镜。
请注意,这只是晶体失调指数的一种常见分级方法,不同的评估工具和标准可能会有所不同。
如有疑虑或相关症状,请及时咨询眼科医生。
老年性白内障晶状体核分级的CT与临床相关研究

老年性白内障晶状体核分级的CT与临床相关研究李爽乐;陈娟;李桃;颜宇;卢燕【摘要】目的:对比分析CT和临床Emery方法对老年性白内障晶状体核分级.方法:对111例132眼老年性白内障晶状体应用CT测定晶状体核CT值和Emery方法进行分级,分为CT组和Emery组,对比两组对应晶状体核分级的术后1d裸眼视力、1wk矫正视力,1d角膜水肿情况、实际超声能量(AP)、有效超声时间(EPT).结果:术后1d视力,Emery Ⅲ,Ⅳ组与CT Ⅲ,Ⅳ组比较,差异有统计学意义;Emery Ⅲ级核术中AP和EPT高于CT Ⅲ级核,Emery Ⅳ级核,AP,EPT均低于CT Ⅳ级核,差异有统计学意义;CT Ⅲ,Ⅳ级核较Emery Ⅲ,Ⅳ核术后1d角膜水肿程度有统计学差异.结论:对于Ⅲ,Ⅳ级核CT核分级方法可以作为Emery核分级方法的有效量化指标而对核硬度进行分级.【期刊名称】《国际眼科杂志》【年(卷),期】2012(012)002【总页数】4页(P231-234)【关键词】老年性白内障;晶状体核;Emery方法;CT值核分级【作者】李爽乐;陈娟;李桃;颜宇;卢燕【作者单位】643000,中国四川省自贡市第一人民医院眼科;643000,中国四川省自贡市第一人民医院眼科;643000,中国四川省自贡市第一人民医院眼科;643000,中国四川省自贡市第一人民医院眼科;643000,中国四川省自贡市第一人民医院眼科【正文语种】中文0 引言超声乳化白内障摘出术已经成为白内障手术治疗的首要选择,但超声能量的过多使用会损伤角膜内皮细胞等眼部组织,引起一系列并发症。
是否选择超声乳化手术,以及白内障超声乳化手术时的模式选择,常规根据晶状体核的硬度进行判断,我们对老年性白内障患者晶状体核分级采用Emery方法和CT值核分级进行比较及相关性研究,现将结果报告如下。
1 对象和方法1.1 对象1.1.1 一般资料 2006-06/2009-06在我院眼科施行超声乳化白内障摘出+人工晶状体植入术的患者111例132眼,男58例67眼,女53例65眼,所有患者均为单纯年龄相关性白内障,排除合并有高度近视、糖尿病、青光眼、年龄相关性黄斑病变(age-related macular degeneration,AMD)、角膜斑翳或白斑及其他全身性疾病的患者,平均年龄64.5±10.6岁。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
作者:旧在几
作品编号:2254487796631145587263GF24000022
时间:2020.12.13
晶状体混浊分类方法(Lens Opacities Classification System)LOCS II
用途:用于活体白内障分类以判断晶状体混浊的范围和程度,广泛用于白内障研究、流行病学调查和药物疗效评价等。
方法:将瞳孔充分散大,采用裂隙灯照相和后照法,区别晶状体混浊的类型和范围,即核性(N)、皮质性(C)、后囊下(P)混浊,记录相应的等级。
LOCS II 分类标准
晶状体部位混浊情况LOCS II
核(N)透明,胚胎核清楚可见N0
早期混浊N1
中等程度混浊N2
严重混浊
皮质(C)透明C0
少量点状混浊Ctr
点状混浊扩大,瞳孔区出现点状混浊C1
车轮状混浊,超过二个象限C2
车轮状混浊扩大,瞳孔区约50%混浊C3
瞳孔区约90%混浊C4
超过C4 C5
后囊膜下(P)透明P0
约3%浑浊P1
约30%浑浊P2
约50%浑浊P3
浑浊超过P3 P4
晶状体核硬度分级标准
意义:晶状体核硬度的准确评价对白内障超声乳化吸除术选贼适应症和手术方式有重要意义。
Emery核硬度分级标准
I度:透明,无核,软性。
II度:核呈黄白色或黄色,软核。
III度:核呈深黄色,中等硬度核。
IV度:核呈棕色或琥珀色,硬核。
V度:核呈棕褐色或黑色,极硬核。
LOCS II的局限性是各级别之间间隔不等、核的颜色分级仅一个标准、采用整数分级、95%容许限较宽。
LOCSIII包括6张晶状体断面彩色照片对晶状体核的颜色(NC)及混浊程度(NO)分级(NO1,NC1,NO2,NC2,NO3,NC3,NO4,NC4,NO5,NC5,NO6,NC6).白内障严重程度采用小数,级见跨度较为规则,95%容许限较LOCS II明显降低。
作者:旧在几
作品编号:2254487796631145587263GF24000022
时间:2020.12.13。
