《诊断眼位与斜视》
斜视的检查
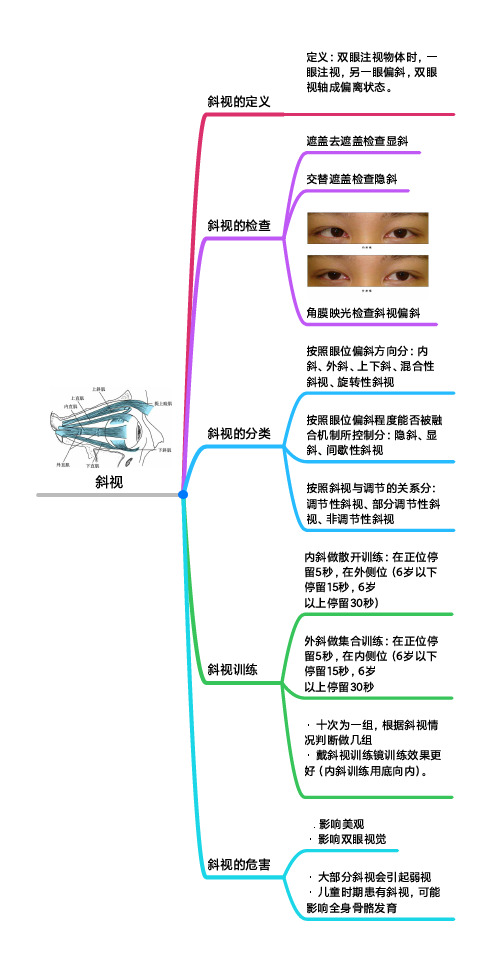
斜视斜视的定义定义:双眼注视物体时,⼀ 眼注视,另⼀眼偏斜,双眼 视轴成偏离状态。
斜视的检查
遮盖去遮盖检查显斜交替遮盖检查隐
斜
⻆膜映光检查斜视偏斜斜视的分类按照眼位偏斜⽅向分:内斜、外斜、上下斜、混合性斜视、旋转性斜视
按照眼位偏斜程度能否被融合机制所控制分:隐斜、显斜、间歇性斜视
按照斜视与调节的关系分:调节性斜视、部分调节性斜视、⾮调节性斜视
斜视训练内斜做散开训练:在正位停留5秒,在外侧位(6岁以下停留15秒,6岁 以上停留30秒)
外斜做集合训练:在正位停留5秒,在内侧位(6岁以下停留15秒,6岁 以上停留30秒
· ⼗次为⼀组,根据斜视情况判断做⼏组
· 戴斜视训练镜训练效果更好(内斜训练⽤底向内)。
斜视的危害 . 影响美观
· 影响双眼视觉
· ⼤部分斜视会引起弱视
· ⼉童时期患有斜视,可能影响全身⻣骼发育。
斜视的检查与诊断ppt课件

检查目的 (1)区别眼性斜颈还是骨性斜颈。 (2)区别隐斜状态的麻痹性斜视。 (3)婴幼儿眼球外展功能是否受限。
62
检查方法:
遮盖一眼后斜颈头位明显改善,说明 有眼性斜颈。
遮盖一眼后,视物较双眼清楚者说 明有斜视。 遮盖婴幼儿一眼后,眼球可做外展 运动,说明外展肌肉功能良好。
63
13
结果判断: 马氏杆的光线条与灯光目标合 在一起时说明无斜视存在
14
马氏杆光线条在灯光目标同侧位置时 说明有内隐斜或内斜 可用底外三棱镜置马氏杆前,逐渐加 至光线条与灯光合在一起,此三棱镜 为所测内隐斜或内斜度。
15
马氏杆光线条在灯光目标交叉位置时, 说明有外隐斜、外斜 可用底向内三棱镜加在马氏杆前直至 光线条与灯光合在一起,此三棱镜度 为所测外斜、外隐斜度
同时机三级融合画片型立体图可做定性检 查,用随即点可做定量检查,定性记录立 体视有或无,定量为秒弧 Titmus立体图为定量检查,以秒弧表示。 颜氏立体图为定量检查以秒弧表示。
立体视锐度一般认为在100秒弧以内。
47
在同视机下水平、垂直各转15°,分别测 定九个诊断眼位的斜视度
L +20 +30 +35 R L -20 -30 -35 R
53
如: 上转25°-60
下转25°-40 (外斜V征)
上转25°-40
下转25°-60 (外斜A征)
54
Bagolini线状镜检查 用于检查双眼视功能及视网膜对应的关系
将线状镜置于双眼前,右眼光带位于 135°经线,左眼光带位于45 °(33CM、 6M)
患者说出两光带的关系
55
R L 双眼单视(正位视)ARC(斜视者)
斜视PPT课件

发病
逐渐,自幼
复视
无
代偿头位
无
屈光不正
有关
弱视
多有
眼球运动障碍 无
斜视角
1= 2
麻痹性
骤然,多成人 有 有
无关 无 有 2> 1
治疗原则
共同性
麻痹性
纠正屈光不正
病因治疗
治疗弱视
不明病因
正位训练
激素、维生素、理疗
及早手术
半年后手术
麻痹性内斜 — 斜视角不等
(左眼外展神经麻痹呈内斜视) 第一斜视角 (健眼注视)
150
第二斜视角 (麻痹眼注视)
400
麻痹性内斜 — 眼球运动障碍
正常眼
麻痹性内斜(左)
向左侧注视:左眼外转受限
向右侧注视:左眼内转不受限
斜视的分类
共同性斜视 — 各注视方位斜
度不变的一种眼位偏斜inocular vision)
v 双眼协调、准确地同时工作 物像落在双眼黄斑中心凹
信息沿视觉通路传入大脑
高级中枢把来自两眼的视觉信号分析、加 工、整合成一个完整、具有立体感的功能
L 三级双眼视功能:
L 同时视—两眼黄斑有共同的视觉
方向及有正常的视网膜对应点, 能同时感知不同的物象
L 双单眼视的条件
双眼视力相等或相近 双眼具有共同视觉方向及
正常网膜对应点
12条眼外肌协调运动 双眼能同时注视同一目标
中枢控制融合功能正常 双眼大部分视野重叠
斜视
斜视 — 指双眼视轴分离,一眼注 视目标,另一眼偏离目标
隐斜 — 眼位偏离为大脑融合机 制而代偿
破坏双眼视功能的主要眼病
斜视的检查
详细询问病史、常规内外眼检查 视力、屈光状态 眼位:角膜映光法
斜视检查

代偿头位
检查目的:发现头位倾斜的类型,协助麻痹性 斜视的诊断。 检查方法:嘱患者保持正常的视物习惯,由检 查者直观望诊。 结果判断: ①面向左右转:为代偿水平肌功能不足。 ②下颏内收或上抬:为代偿垂直斜度的某垂直 肌功能不足。 ③头向某肩倾:为代偿旋转斜视而出现头位向 某肩倾斜。
被动牵拉试验
目的:1:将眼球牵拉至正位时,有无复视 2:鉴别偏斜的原因是肌肉麻痹还是 机械牵制因素,或兼而有之
900
内
100
5.双Maddox杆试验 测量旋转偏斜
外 旋
Bagolini线状镜
• 检查目的:线状镜可检查视网膜对应情 况,可利用线状镜某些特性做旋转斜度 的定性检查 • 检查方法:在暗室中,眼前放置线状镜 分别注视灯光,并观察光线条的角度变 化
结果判断
内旋斜视:上下对顶角可变为锐角,水平对顶
右眼注视
左眼注视
黄斑异位
三棱镜中和
中心凹型 中心凹旁型 黄斑旁型 游走型
用Visuscope检查注视性质
异常Kappa角
• Kappa角的意义:是视轴(连结注视的 结点与黄斑的线)和瞳孔轴(通过瞳孔 中心垂直于角膜的线)的夹角。临床上 根据瞳孔中心来测定。50以内为生理性。
正Kappa角 假性外斜
角为钝角
外旋斜视:上下对顶角可变为钝角,水平对顶角
为锐角
同视机
眼底照相检查
正常黄斑中心窝位于视盘颞侧缘外2.5PD视盘下 1/3处,向下移位过多说明有外旋,向上移位则说 明有内旋
歪头试验(Bieschowsky test)
原理:当头位倾斜时,正常人会出现姿势 反射,使两眼的垂直轴始终保持垂直地面 主要用于鉴别上斜肌麻痹和另一眼的上直 肌麻痹
眼位检查及斜视测定矫正方法

眼位相关检查
眼位检查
•对眼球位置进行的检查
–斜视是指两只眼睛位置“不平行”,所以斜视很多时候不分左右眼,但是部分斜视可以分,比如说废用性外斜,麻痹性性斜视等
眼位的分类
•正位:
–无论无融合反射是否出现,眼睛始终保持正位的情况
•隐斜:
–眼球有潜在的偏斜趋势,在融合反射的作用下眼位正常,打破融合则出现眼位偏斜•显斜:
–无论融合发射是否存在,眼位始终出现明显偏斜
斜视检查方法
•打破融像的方法:
–分开两眼的视野,如遮盖
–改变两眼视物的形态,如红绿、马氏杆–棱镜分离两眼的视野
眼位检查方法•角膜映光法(HT
):检查患者是否有显性斜视状态
在瞳孔缘外斜视
15°
在瞳孔缘和角
膜缘之间为外
斜30°左右
在角膜缘为外
斜45°左右
荧光点位于鼻侧(内侧),则该眼位外斜,在外侧为内斜
内斜45°
遮盖法
•判断未遮盖眼是属于注视眼还是非注视眼,如果是非注视眼则一定伴有显性斜视,如果是注视眼则可能是斜视,可能正常
双眼正位,遮盖左眼,观察右
眼,右眼不动,则右眼处于注
视眼状态,说明患者可能是正
常或者左眼异常。
关于斜视检查与操作

关于斜视检查与操作斜视是一种常见的眼科疾病,主要特征是双眼在注视同一目标时存在不协调的现象,使得眼睛无法正常对齐,同时产生眼位不正的症状。
斜视不仅会影响患者的外貌,还会影响其视觉功能和心理健康。
因此,对斜视的检查与操作是非常重要的。
一、斜视的检查方法1.详细病史询问:医生会首先询问患者有关斜视的详细病史,包括症状的发生时间、变化情况、伴随症状等,以了解病情的发展过程。
2.视力检查:视力检查是评估患者是否存在视力问题的关键步骤。
医生会使用视力表或其他工具,测试患者的远视力和近视力,并记录结果。
3.眼位检查:眼位检查是判断斜视类型和程度的重要方法。
医生会利用光线反射、盖眼法、斗罗研究等技术,观察患者眼睛的位置和运动,以确定斜视的类型和程度。
4.双眼配合检查:双眼配合检查是评估患者眼球运动协调性的重要手段。
医生会利用双目立体视试验、矢状螺旋试验等方法,判断患者的双眼配合功能是否正常。
5.强直性斜视检查:对于强直性斜视,医生需要进行详细的强直性斜视检查,以找出患者是否存在其他眼科问题,如屈光异常、眼球结构异常等。
6. 纵视功能检查:纵视功能检查是评估患者双眼间视力以及上下视运动能力的重要方式。
医生会运用Maddox杆、Krimsky检查法等方法,判断患者纵视功能是否正常。
二、斜视的治疗方法1.矫正光学方法:矫正光学方法是对斜视的第一步治疗。
医生会根据患者的屈光状态和斜视类型,配制相应的矫正眼镜,以纠正视力问题和促进眼球对正。
2.覆盖疗法:覆盖疗法适用于一些轻度斜视患者。
医生会要求患者盖住正常眼睛,利用弱视眼强迫进行视觉活动,以增强弱视眼肌肉控制能力。
3.立体视训练:立体视训练是一种重要的物理疗法,适用于斜视伴随的双眼配合问题。
医生会通过一系列的立体视训练方法,帮助患者恢复或提高双眼配合功能。
4.弱视治疗:斜视患者常伴随有弱视问题,因此弱视治疗同样重要。
医生会利用弱视矫正眼镜或遮盖眼镜、视觉刺激训练等手段,帮助患者提高弱视眼的视力。
斜视角检查法诊疗常规

斜视角检查法诊疗常规(一)角膜映光法:检查者手持电筒置患者约33厘米处,嘱患者注视灯光,如两眼光点位于角膜中央,则眼位正常,若斜眼光点位于瞳孔缘,则斜视角约为15,位于角膜缘时则为45,位于瞳孔缘与角膜缘中间者约为30。
(二)弧形视野计测量法:病人坐在视野计前,让斜眼正对视野中心,另眼注视正前方5米远目标(检查视远斜视角)或注视33厘米处视野计弓中心目标(检查视近眼斜视角)。
医生取一小灯光或烛光在视野计弧上往返移动,并使自己的眼、灯光及患者眼球保持在同一直线上观察,直至映光点恰好落在斜眼角膜中央,此时烛光在视野计上的所在度数即为斜视角度。
(三)三棱镜加遮盖试验测量法:将三棱镜置于患者斜眼前(内斜时底朝外,外斜时底朝内),并加遮盖物,嘱患者另眼注视6米处(检查视远斜视角)或33厘米目标检查视近斜视角',将遮盖物由斜眼移至注视眼,如斜眼仍有转动,则加大或减少三棱镜度数直至消除眼球运动为止,此时三棱镜度数即为斜视角度数。
(四)同视机测量法:视力0.1(包括矫正视力)以上的患者方能进行检查。
1.患者坐于同视机前,调整下颌及额部支架,调整双目镜筒位置及瞳孔距离。
2.以大象和笼子知觉画片为例。
将画片分别置于两镜筒中,笼子在注视眼侧,大象在斜眼侧,把注视眼筒固定于同视机刻度板之0处让患者自己推动斜视眼侧的镜筒摇把,自0度处作前后移动,使大象进入笼内中央,此时刻度板上所示度数即是主觉斜视角。
如在0前某度,则表示内斜视某度,在0后某度,则表示外斜视某度。
3.在测出主觉斜视角后交替熄灭镜筒灯光,并观察左右眼转换注视时是否有移动,如无移动,证明他觉斜视角等于主觉斜视角。
如有移动或光点不在角膜中央时,检查者应在边推动斜视眼侧镜筒摇把,一边交替熄灭灯光,直至光点落于瞳孔中央,且眼球不移动为止。
此时刻度盘上所示读数即为他觉斜视角。
眼科学:斜视概论斜视检查和诊断

• 病因:调节不足导致视近时增加使用调节,
视近内斜视大于视远。
• 临床表现:与屈光不正无关
•
视近内斜视大于视远
•
调节近点比同年龄人远
•
调节范围小
•
视疲劳
部分调节性内斜视
• 病因:部分屈光不正
• 临床表现:戴眼镜后矫正部分内斜视
• 治疗:戴眼镜
•
手术
非调节性内斜
• 临床表现较为复杂. • 与屈光状态关系不大, • 与眼外肌的解剖异常、 • 集合力过强、 • 外展力过弱, • 及融合功能不良等有关.
左眼
右眼
试镜片
• 同时看见四点,有双眼单视功能 • 看到三红一绿者,右眼为主视眼 • 看到二红二绿者,左眼为主视眼 • 只看到三个红点,左眼发生抑制 • 只看到二个绿点,右眼发生抑制 • 看到五个点,患者有复视
左眼
右眼
试镜片
共同性斜视 共同性斜视是指眼球运动无障碍, 各注视方向斜视度无明显差异, 第一斜视角等于第二斜视角, 无复视,无代偿头位, 无全身症状。
第一斜视角健眼注视目标,斜眼 偏斜度称为第一斜视角,
第二斜视角斜视眼注视目标,健 眼的偏斜度称为第二斜视角。
麻痹性斜视
眼球运动向麻痹肌作用方向运动障碍, 各注视方向斜视度不同, 第二斜视角大于第一斜视角, 复视,有代偿头位, 中枢或周围神经, 有全身症状。
内斜视
• 病因: • 神经,解剖,机械,屈光不正,遗传,调
• 内外 • 上下
• 同向 • 异向
• 融合 • 知觉融合 • 运动融合
眼球运动检查:查六个诊断眼位, 判断出运动不足或亢进
斜视的定量检查 角膜映光法
三棱镜加遮盖试验
角膜映光法示意图
详解眼位(眼隐斜视)问题

详解眼位(眼隐斜视)问题在广大验光员学习屈光检查后,让更多的验光人员了解视觉,我们必须对眼位这个概念了解清楚,要知道它到底是表达什么意义,作用是什么?眼位的定义是什么?首先,我们要知道,每个人都有不同程度的隐斜视,没有一个人有绝对的正眼位,当隐斜视大到一定的程度时,。
当融像贮备代偿不足时,就会有不同程度的视觉问题出现。
这些视觉问题就是可以通过对眼位的测试,得到可靠的依据,再对眼睛视觉进行矫正。
测试方法与处理方法,请参考《美式21项验光视觉检查法》书或《隐斜视测试与AC/A比值的分析》。
再次让我们看一下英文是怎样表示眼位:“Distancelateralphoria”:我们常以“远眼位”为表示,但如从英文整体的含义上来说,应该“视远时水平性隐斜视”。
Phoria表示为隐斜视,但出现显斜视时,英文是用“heterotropia或strabismus”来表示的。
“Nearlateralphoria”:我们常以“近眼位”为表示,但如从英文整体的含义上来说,应该“视近时水平性隐斜视”。
当我们在测试眼位(水平性隐斜视)时,就是破坏两眼的融像,通常我们分离融像的方法有四种:红绿分离法、偏光分离法、棱镜分离法、成像不同分离法(马氏杆法就是)。
每种方法各有优点与缺点,也就是说,各种方法测试出来的数据有小偏差,但远眼位(视远时水平性隐斜视)测试时,偏差的数据更小,近眼位(视近时水平性隐斜视)时,偏差的数据略大些。
(以后有机会可以写出各种方法测试的优缺点文章)一、正位眼与隐斜视没有隐斜视的两眼我们称为“正位眼”,又称正位视。
在融像机能大部分或完全消失的情况下,眼球仍能维持其功能性原在位,无偏斜趋势的状态。
如两眼注视一物体时,遮盖其中一眼,而两眼视线仍能准确的投向该物体,且不出现分离现象。
但实际上绝对正位眼是不存在的。
每一人都有隐斜视存在。
只是每人的隐斜视程度、情况不一样而已。
隐斜视,就是隐性的斜视,我们用眼看上去,是看不出有斜视,它是用眼睛的聚散功能(融合力)做为一种补偿,而不表现出来的一种看不出的、潜在性的眼位偏斜。
斜视诊治指南

斜视诊治指南斜视是导致儿童视觉发育障碍的常见眼病。
斜视除了影响美观外,还会导致弱视及双眼单视功能不同程度的丧失。
早期治疗斜视可以在矫正眼位、恢复外观的基础上,促进视力发育和双眼视觉功能的建立。
为规范斜视的诊断治疗,制定本指南。
一、斜视的基本检查(一)询问病史询问斜视发生(发现)的时间及症状,询问母亲妊娠史、是否早产、难产、出生时缺氧史及出生体重。
是否存在相关诱因,如发热、外伤等疾病。
询问斜视为恒定性或间歇性,同时观察患儿是否有代偿头位、斜视出现在视近还是视远或远近均有、是单眼恒定性斜视或双眼交替性斜视。
询问既往治疗情况,是否做过弱视治疗,或集合训练等双眼视功能训练,是否配戴过眼镜,是否做过斜视矫正手术。
询问是否有斜视家族史,是否有甲状腺疾病、糖尿病、高度近视等病史。
(二)视力与屈光检查1.视力检查(1)分别查裸眼及矫正的远近视力。
远视力检查常用E 字视力表,对年幼儿童也可应用儿童图形视力表。
近视力检查多采用Jaeger近视力表和标准近视力表。
(2)对于眼球震颤患儿,检查时保持双眼同时睁开,雾视一眼(在该眼前多加+5.00Ds球镜)以检测对侧眼视力,用此方法可检测出接近实际生活的视力。
另外,要查双眼视力,对伴有代偿头位的患儿应检查有头位偏斜时的视力。
2.屈光检查适当的睫状肌麻痹对于儿童进行准确的屈光检查是必须的。
常用的睫状肌麻痹剂有1%的阿托品眼膏或凝胶和1%环戊通滴眼液。
对于部分病例(例如屈光状态为远视和内斜视患儿),建议滴用1%硫酸阿托品眼膏或凝胶来获得最大的睫状肌麻痹效果。
对于年龄大于12岁且不伴有与调节相关的内斜视或调节功能异常的儿童,可应用复方托吡卡胺散瞳后进行屈光检查。
3.常规外眼、眼前节及眼底检查。
二、斜视的专科检查专科检查包括眼球运动功能检查和双眼视觉功能检查两部分。
(一)眼球运动功能检查1.眼位检查测量近距离斜视度的关键是需使用适当的调节性注视视标,如果不使用调节性注视视标,所测量的斜视度就不可能准确。
斜视的诊断标准

斜视的诊断标准
斜视的诊断主要依据以下标准:
1. 视觉检查:包括眼球运动、双眼合作、视力检查等。
2. 手动检查:通过观察双眼的位置和运动来确定斜视的类型和度数。
3. 电子眼动追踪检查:利用电子设备检测双眼的运动和协调性。
4. 镜面显微镜检查:使用专业设备观察眼球运动和结构,以确定斜视的类型和程度。
5. 斜视特殊检查:包括斜视头位检查、重要的双眼运动相互关系检查等。
根据以上检查结果,医生能够确定斜视的类型(如内斜视、外斜视、上斜视、下斜视等)和度数,并制定针对性的治疗计划。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
• 张城教授说了,在美国有严格的规定,有法律保 护的,不是一上来就做核磁共振。 • 在人民医院,年龄比较大的严重的患者,我们都 建议先与神经内科会诊,若他们认为需要做核磁 共振,那么我们就会做。 • 在美国,年龄小于45岁的可以暂时不做;年龄大 于45岁的,既往没有危险因素,例如高血压、糖 尿病等,可以不做,多观察。
先天性上斜肌麻痹
它与解剖结构也有关系,走到滑车就拐后面了,肌腱很长,行走的方向与视轴形 成夹角。所以当它内转位之后,几乎跟肌肉作用与视轴平行的时候,它表现的力 量比较明显。在正前方眼位的时候,它是旋的,上斜肌内旋,下斜肌外旋。
斜肌的诊断眼位在什么方向? 在内转位上,不管你是往右还是往左。
所以我们说眼外肌手术,就是在实施手术前,你要找到它最大的功能问题出在哪? 你再来实施手术,它才能产生最大的效果。如果你选择其他肌肉,不把它最主要 的问题解决,效果就会大打折扣。
• 对于动眼神经麻痹,跟血管瘤有关系,如果你没 有给他做这些检查,突然他血管破了,这个病人 家属就会找你算账,你要负法律责任。所以,对 于外展神经的检查是有年龄和危险因素的。
水平斜视的非共同性
• 水平斜视在垂直方向上的非共同性A-V型斜视 诊断眼位的重点应该查上、中、下还有斜方向。 我们看下面这一张图,从正前方看,他是一个 外斜,那么我们水平诊断是外斜视,可是越往 上,就越斜得厉害,越往下就几乎是正位。在 水平斜视里有25%是存在A-V型斜视。所以光查 角膜映光就做手术这是不够的,我们还要查他 有没有水平斜视中的垂直方向的非共同性。你 看,朝左上方、右上方,还有两个眼不平衡, 这是什么肌肉?斜肌出现问题,所以A-V型斜 视还伴有斜肌的异常。
所以,如果是水平方向出现了问题,我们是中间查, 两边查,诊断眼位的三个重要方向。
• 外展神经在颅底的径路长,患病机会就会 比较多,在外伤较常见。 • 2000年在山东学习的时候,那医院经常有 车祸的伤者送过来,人救活但是眼睛对眼, 外展不行,有双侧的也有单侧的,各种各 样都有,很常见的就是外展神经瘫痪。还 有双侧特别严重的,外表不行,头就往一 边歪。还有鼻咽癌手术后,这种情况特别 常见,还有一些血管性的疾病。
下直肌正好是对应的。
直肌的诊断眼位在什么地方?外直肌在外转位上,内直肌在内 转位上,上直肌在外上方,下直肌在外下方。都在外,与它的 肌肉平行,在行使功能作用所以收缩。诊断为右眼上直肌麻痹。
九个诊断眼位
我们来看一下眼位。我们说九个诊断眼位,首先最重要的是水平的,眼轴平行于正前方的, 叫第一眼位,也叫原在位。第二眼位就是水平向左向右,垂直向上向下。当我们看到斜方 向的右上、左上、右下、左下,叫做第三眼位。
水平斜视的非共同性
水平斜视的非共同性
• 比如说,中年男性的患者,有的是戴着墨镜,里面贴着一张纸, 只是用一眼看东西,有的是被人架着来的,他告诉你正前方有 双影。我们在眼科门诊,天天都可以遇到复视的病人,有的是 真的有复视,有的是可能与屈光有关系的,有的是与头位有关 系。一般我都会问他们,是不是两眼看到的,如果是双眼看到 的就是两眼视觉干扰,本来视轴是平行的,突然有什么原因, 肌肉不平衡了,落脚的方位就不一样。 • 复视像检查,就是同侧水平复视。红玻片放在右眼,我问他红 灯在哪个方向?你看下图,右眼有红玻片,所以右眼表示红灯 的方向。然后再看他水平方向,越向右边复视越大,红灯离得 越远。那么就可以看出是右眼的问题,右眼外展不好。这种病 人往往会告诉你,在家里还好,当时出去外面的时候,一过马 路,车就冲着我来了,红灯真的假的分不清。
垂直性斜视
• 我们再看看垂直性斜视,下图是一位老年 女性的病例,患者在情绪激动,跟家里人 怄气的时候,突然看东西就一个上一个下, 头晕,走路都走不了。而这个病人越往右 上方看,两眼高低越明显,分得很远。我 们说复视像越往右上,红灯离得越远。
左眼注视,度数小,右眼注视,度数大,麻 痹眼在右眼注视大的眼上,往右上方斜视角 大。
《诊断ቤተ መጻሕፍቲ ባይዱ位与斜视》
眼外肌与眼位
• 眼外肌的作用与神经支配 • 我们小儿眼科大夫,每天都做的一样事情就是诊断眼位,这个 与斜视是密切相关的。所以,我与大家讲一下诊断眼位是怎么 一回事以及为什么诊断眼位这么重要。 • 大家都知道,我们眼睛当中的眼外肌,它行使着各种功能,比 如之前讲的后天性的眼睛突然不平衡。比如外直肌由外转神经 支配,上斜肌支配旋转,还有一个垂直作用,叫下转,首先是 滑车神经,当你外伤的时候,你的滑车神经受损了,这个肌肉 的行使功能就乱了,瘫痪了。它的对抗是下斜肌,下斜肌一抗 的话,下斜肌就往上走了,表现为眼睛高了。上斜肌下转力量 弱了,下斜肌上转力量强了,不能达到平衡状态,眼睛才出现 垂直情况。上直肌有内转作用,下直肌和下斜肌都是由动眼神 经支配。反过来说,如果我们看到,内直肌不行,上直肌也不 行,我们就要考虑支配它肌肉最多的一个神经,动眼神经。可 能是分支处理也可能整个处理,还有一个就是眼内肌也可能会 麻痹。
• 你把诊断眼位应用好了,你的手术设计就完美了,你做出来的 手术效果肯定也不错,解决了病人的主要问题。那么,在这种 非共同性状态下,我们要做九个方位的话,我们要测量它的起 始点,有几种方法。 • 第一就是三棱镜遮盖法,就是让他一眼注视前方图标,另一眼 前放上三棱镜来进行交替遮盖或者是遮盖区遮盖,看它水平运 动、上下运动的情况。随着三棱镜度数越来越大,动的情况就 会越来越小,最后就会找到它的起始点,在哪个方向看就是哪 个方向的度数。垂直、水平都可以同时查,但是三棱镜需要注 意的是,三棱镜的度数不要都弄得很大,比如说这边40度,那 边也40度,你这样查的话也是合理的,但是一个是水平的方向 一个垂直的方向,不一样的方向就不要弄到一起,因为三棱镜 的底部很厚,这也是差别。通过同视机,可以检查水平、垂直 还包括旋转。我们要查近距离33cm,还要查远距离6m,左眼注 视怎么样,右眼注视怎么样,一般的记录方法一定要标注方向。
• 那么,我们怎么办呢?我们首先看复视的性质,通过知觉检查, 我们知道眼肌有知觉检查也有运动检查,刚刚的红灯在哪个方 向就是知觉检查,还要测定斜视角各个方向眼位。哪个方向的 角度最大,跟这个眼球运动是一致的吗? • 比如说右眼外展落后,是不是查的斜视角越大?所以有时候查 正前方还不够,还需要查两边,比较一下。我们有时候还要判 断一下它眼球运动受限的程度,让患者看前方,右眼内斜,用 手或者视标让它转,眼睛刚转到中线就过不来了,是严重还是 不严重?而且有的是外视角的地方它过不去,这算是轻的了。 用这个来判断是完全的瘫痪还是部分瘫痪。过不了中线的是完 全瘫痪,这跟手术有关系。这种情况,对于中年突然复视常见, 我们知道外展神经是所有神经最长的,所以我们要跟神内会诊, 而且有时候鼻咽癌早期也会发生这种状况,先是眼睛出问题, 有时候也需要耳鼻喉科会诊。要不要查核磁、CT?在我们中国 是的。
外伤性滑车神经麻痹
• 滑车神经支配哪条肌肉?上斜肌。上斜肌 瘫痪之后出现的眼睛是外旋,上斜肌是内 旋肌,它麻痹之后,与下斜肌之间的平衡 打破,所以就出现外旋。
• 什么叫旋转,就是视盘跟黄斑关系,黄斑 明显低于视盘,原来正常是有6-7度,明显 的拧过来了,眼球旋转。这些大部分都是 通过手术解决。
• 在诊断眼位上,我们要回去看书,我们的 住院医师考试经常抽签,一抽复视,或者 是麻痹性斜视,压力是很大的,平时看的 记不住。所以帮大家总结一下、深入了解 一下。眼球运动、复视、九个诊断眼位, 对于麻痹性斜视,如果你用得得心应手, 这个关你过了。找到了主要出现问题的肌 肉,这时候你再去手术,效果就会很不错。 这个你们要学会。
诊断眼位
• 所以诊断眼位是当我们的眼球运动失去正常的状态, 各个方向发生了不协调的状况,就会出现共同性以 及非共同性。 • 小儿眼科最绕的就在这,我们把诊断眼位搞清楚了, 就会有了诊断的方向。当患者复视、代偿头位、上 中下不一致,共同的集合、开散都出现问题的时候, 就是非共同性因素。所以我们要寻找原因,病人来 了就是考你,你书背得再熟也没用,你需要看病人, 并且从中找出最大的问题,就有对症治疗的思路。 所以诊断眼位是我们的秘密武器,每个小儿眼科大 夫都会从复杂中找出问题所在。
左眼注视,度数小,右眼注视,度数大,麻痹眼在右眼注视大的眼上, 往右上方斜视角大。
眼球运动也是右眼上转受限。复视像也在这个方向。
从解剖上来看,上直肌的主要功能是上转作用,当它出现运动障碍之后, 它在这个方向暴露出来,垂直方向,它是外转位还是内转位?眼睛看外 面的时候,看神经是在内转位上还是外转位上?答案是在外转位上,且 与解剖结构是密切相关的。
如果查到的功能在内下方最大,多数在右眼,内下方斜视最大,其他方 向都很轻,是上斜肌的哪条肌肉出问题?上斜肌本身麻痹,原发肌肉麻 痹,不是继发问题。这时候你要做下斜肌,那就解决了鼻上方的问题, 没有解决鼻下方的问题。所以现在如果分型弄清楚了,就重点加强肌肉 麻痹的处理,解决鼻下方的问题。
同视机有一点特别好,水平、垂直、旋转、知觉、 运动都可以做检查。所以大家要把同视机的检查方 法学会。
同视机镜筒可以任意在刻度中转动,水平的、垂直的,还有 其他的旋转。输入的系数,我们一般用Ⅰ级画片,一边放个 笼子,一边放个狮子,把狮子推进笼子里面去。
• 正前方我们看水平有问题吗? • 水平斜视正负3度都是在正常范围内,可是它有一个外 旋11度,越往上越小,越往下,你看左下方右下方,要 不就是右高左低,要不就是左高右低,特别旋转,这种 叫旋转性复视。 • 我们看到的病人都是这样的,眼睛只能看上方,不能往 下看,看到的路都是歪的斜的,全部都是乱的,病人很 痛苦。 • 之前碰到过的一个病例就是这样,一个车祸的病人,抢 救醒来之后就出现旋转性复视,看到东西全都是乱的, 原先最喜欢的织毛衣也织不成了,经过三年的治疗,因 为一直在逐渐好转,所以就没有做手术,后来就完全恢 复了。后来她来看我,想做一个残疾鉴定,她自己的表 述是虽然看起来没问题,在往下看的时候还是有点乱的。 我们一查发现旋转还有6-8个,但是人的旋转的忍受可 以达到10个。所以同仁医院给她做的残疾鉴定没有通过。
