呼吸衰竭11-12-2 2
呼吸衰竭

病
因
支气管肺疾病:慢性阻塞性肺病,重症肺
结核、肺间质性纤维化,尘肺等
胸廓和神经肌肉病变:胸部手术、外伤、
广泛胸膜增厚、胸廓畸形等
临 床 表 现
呼吸困难:频率、节律和幅度的改变。
COPD是由慢而较深的呼吸转为浅快呼吸,辅助呼 吸肌活动加强,呈点头或提肩呼吸;严重肺心病 并 发呼衰二氧化碳麻醉时,则出现浅慢呼吸。
呼
吸
衰
竭
Respiratory failure
概 念
各种原因引起的肺通气和(或)换气功能严
重障碍,在静息状态下出现低氧血症伴(或 不伴)高碳酸血症,从而引起一系列病理生
理改变和相应临床表现的综合征。
诊 断 条 件
在海平面大气压、静息状态、呼吸空气条件下,
动脉血氧分压(PaO2)<60mmHg,或伴有二氧
五、神经肌肉疾患
脑血管病变、脑炎、脑外伤、电击、药物中
毒等直接或间接抑制呼吸中枢;
脊髓灰质炎、多发性神经炎以及重症肌无力
等导致呼吸肌无力和疲劳。引起通气不足。
分 类
按动脉血气分析:
I型:缺氧无CO2潴留
(PaO2<60mmHg,PaCO2降低或正常)
Ⅱ型:缺O2伴CO2潴留
(PaO2<60mmHg,PaCO2>50 mmHg)
纠正酸碱平衡失调和电解质紊乱
呼吸性酸中毒的治疗主要是改善肺泡通气量,一 般不宜补碱。呼衰失代偿酸中毒可以用碱剂暂时 纠正pH值,但会使通气减少,进一步加重CO2潴 留,只有增加肺泡通气量才能纠正呼吸性酸中毒。
合并感染、气道痉挛、气胸等,短时 间内出现PaO2显著降低,或PaCO2显 著上升。
呼 吸 衰 竭

呼吸衰竭诊断与治疗呼吸衰竭(respiratory failure)是各种原因引起的肺通气和(或)换气功能严重障碍,以致不能进行有效的气体交换,导致缺氧伴(或不伴)二氧化碳潴留,从而引起一系列生理功能和代谢紊乱的临床综合征。
在海平大气压下,于静息条件下呼吸室内空气,并排除心内解剖分流和原发于心排血量降低等情况后,动脉血氧分压(PaO2)低于8kPa(60mmHg),或伴有二氧化碳分压(PaCO2)高于6.65kPa(50mmHg),即为呼吸衰竭(简称呼衰)。
它是一种功能障碍状态,而不是一种疾病,可因肺部疾病引起也可能是各种疾病的并发症。
临床上,呼衰有几种分类方法:按动脉血气分析 1、Ⅰ型呼吸衰竭:缺氧无CO2潴留,或伴CO2降低(Ⅰ型)见于换气功能障碍(通气/血流比例失调、弥散功能损害和肺动-静脉样分流)的病例。
氧疗是其指征。
2、Ⅱ型呼吸衰竭:缺O2伴CO2潴留(Ⅱ型)系肺泡通气不足所致的缺O2和CO2潴留,单纯通气不足,缺O2和CO2的潴留的程度是平行的,若伴换气功能损害,则缺O2更为严重。
只有增加肺泡通气量,必要时加氧疗来解决。
辅助检查 (1)血气分析;静息状态吸空气时动脉血氧分压(PaO2)<8.0Kpa(60mmHg)、动脉血二氧化碳分压(PaCO2)>6.7Kpa(50mmHg)为Ⅱ型呼衰,单纯动脉血氧分压降低则为1型呼衰.一.病情较轻可在门诊治疗,严重者宜住院治疗,首先积极治疗原发病,有感染时应使用抗生素,去除诱发因素。
二.保持呼吸道通畅和有效通气量,可给于解除支气管痉挛、祛痰药物如沙丁胺醇(舒喘灵)、硫酸特布他林(博利康尼)、乙酰半光氨酸(痰易净)、盐酸溴己新(必嗽平)等药物.必有时可用尼可刹米、肾上腺皮质激素静脉滴注。
三.纠正低氧血症,可用鼻导管或面罩吸氧,严重缺氧和伴有二氧化碳潴留PaO2<7.32Kpa(55mmHg),PaCO2明显增高或有严重意识障碍,出现肺性脑病时应使用机械通气以改善低氧血症。
呼吸衰竭的血气诊断标准

呼吸衰竭的血气诊断标准呼吸衰竭是指由于各种原因导致的呼吸功能障碍,使机体无法维持正常的氧合和二氧化碳排出功能。
血气分析是评估呼吸衰竭患者的重要手段之一,通过检测动脉血气的氧分压(PaO2)、二氧化碳分压(PaCO2)、氢离子浓度(pH值)等指标,可以帮助医生判断患者的血气状态,指导治疗方案的制定。
一、动脉血气分析的指标。
1. PaO2,动脉血氧分压,反映了肺泡对氧的弥散和通气功能,正常值为80-100mmHg。
当PaO2低于60mmHg时,提示患者存在低氧血症,可能出现缺氧症状,如呼吸急促、气促、发绀等。
2. PaCO2,动脉血二氧化碳分压,反映了肺泡通气和肺泡-毛细血管气体交换功能,正常值为35-45mmHg。
当PaCO2高于45mmHg时,提示患者存在高碳酸血症,可能出现呼吸性酸中毒症状,如头痛、嗜睡、意识障碍等。
3. pH值,动脉血氢离子浓度的负对数,反映了血液的酸碱平衡状态,正常值为7.35-7.45。
当pH值低于7.35时,提示患者存在酸中毒,可能是由于高碳酸血症引起的呼吸性酸中毒,也可能是由于其他原因引起的代谢性酸中毒。
二、呼吸衰竭的血气诊断标准。
1. 低氧血症,PaO2<60mmHg,提示患者存在低氧血症,可能是由于肺部疾病、呼吸肌无力、呼吸道梗阻等原因引起的。
2. 高碳酸血症,PaCO2>45mmHg,提示患者存在高碳酸血症,可能是由于肺泡通气不足、呼吸肌无力、神经肌肉疾病等原因引起的。
3. 酸中毒,pH<7.35,提示患者存在酸中毒,可能是由于高碳酸血症引起的呼吸性酸中毒,也可能是由于代谢性酸中毒或混合性酸中毒。
综上所述,动脉血气分析是评估呼吸衰竭患者的重要手段,通过对PaO2、PaCO2、pH值等指标的检测,可以帮助医生判断患者的血气状态,指导治疗方案的制定。
在临床实践中,医生应根据患者的具体情况,综合分析血气指标,及时采取有效的治疗措施,以改善患者的血气状态,减轻呼吸困难,提高生存质量。
呼吸衰竭

呼吸衰竭一、概念呼吸衰竭是指各种原因导致的肺通气和肺换气功能严重障碍,使静息状态下已不能维持足够的气体交换,导致低氧血症(或不伴)高碳酸血症,进而引起一些了病理生理改变和临床表现的综合征。
二、病因气道阻塞性病变肺通气障碍胸廓胸膜病变神经肌肉疾病肺组织病变肺换气障碍肺血管疾病心脏疾病三、分类1、按照动脉血气I型呼吸衰竭:PaO2<60mmHg, PaCO2降低或正常按照动脉(缺氧性)血气分类II型呼吸衰竭:PaO2<60mmHg, PaCO2>50mmHg(高碳酸性)2、按照发病急缓分类急性呼吸衰竭:突发致病因素:创伤,休克,电击,急性气道阻塞等。
凶险。
慢性呼吸衰竭:由慢性疾病导致呼吸功能逐渐加重,经过较长时间形成。
动脉血气可正常,也可以出现慢性呼吸衰竭急性加重。
四、机制①肺通气不足②弥散障碍③通气-血流比例失调部分肺泡通气不足部分肺泡血流不足④肺内动静脉分流增加⑤氧耗量增加五、临床表现急性呼吸衰竭:主要是低氧血症所致的呼吸困难和多脏器功能障碍慢性呼吸衰竭:除了与急性相同的表现外,还有:①神经症状:随PaCO2的升高表现为先兴奋后抑制的现象;②循环系统表现:CO2潴留引起体周外表静脉充盈,皮肤充血,温暖多汗等。
六、诊断1PH值I型呼吸衰竭:PaO2<60mmHg, PaCO2降低或正常II型呼吸衰竭:PaO22>50mmHg2、呼吸衰竭的原因是什么?七、治疗①加强呼吸支持:保持呼吸道通畅,氧疗,增加通气量,改善CO2潴留。
急性呼吸衰竭:②病因和诱因的治疗③加强一般支持治疗和其他重要脏器功能的检测和支持①呼吸支持:氧疗,机械通气②抗感染慢性呼吸衰竭:③纠正酸碱平衡失调。
呼吸衰竭介绍

呼吸衰竭
呼吸衰竭是指由于各种原因引起的呼吸系统功能障碍,导致氧合和/或通气不足,从而引起组织缺氧和二氧化碳潴留的一种病理状态。
根据发生机制和临床表现,呼吸衰竭可分为两种类型:低氧血症型和高碳酸血症型。
中医病名:呼吸衰竭
西医病名:Respiratory failure
常见病因:
1.肺部疾病:如肺炎、肺气肿、支气管哮喘等。
2.心脏疾病:如心力衰竭、冠心病等。
3.神经肌肉疾病:如重症肌无力、脊髓灰质炎等。
4.外伤、手术等原因导致胸廓损伤或呼吸肌麻痹。
5.药物中毒、酸碱平衡失调等。
常见临床表现:
1.低氧血症型:呼吸困难、发绀力等。
2.高碳酸血症型:呼吸急促、胸闷、咳嗽、咳痰等。
护理措施:
1.保持呼吸道通畅,如吸痰、气管插管等。
2.给予氧疗,维持氧合功能。
3.监测呼吸、心率、血压等生命体征,及时发现异常情况并处理。
4.卧床休息,避免过度活动。
5.合理饮食,注意营养摄入。
6.积极治疗原发病,如抗感染、支气管扩张剂等。
7.心理疏导,缓解患者焦虑和恐惧情绪。
呼吸衰竭分型标准

呼吸衰竭分型标准呼吸衰竭是指由于各种原因导致呼吸功能不全,无法维持机体对氧和二氧化碳的正常代谢,临床上常见于各种急慢性呼吸系统疾病。
根据不同的病因和临床表现,呼吸衰竭可分为多种类型。
本文将针对呼吸衰竭的分型标准进行详细介绍,以便临床医生能够更好地诊断和治疗呼吸衰竭患者。
一、急性呼吸衰竭。
急性呼吸衰竭是指在短时间内发生的呼吸功能急剧恶化,常见于急性肺部疾病、严重创伤、中毒等情况。
根据动脉血氧分压(PaO2)和二氧化碳分压(PaCO2)的水平,急性呼吸衰竭可分为四型:1.Ⅰ型急性呼吸衰竭,PaO2<60mmHg,PaCO2正常或偏低。
常见于急性肺栓塞、肺水肿等。
2.Ⅱ型急性呼吸衰竭,PaO2<60mmHg,PaCO2>50mmHg。
常见于急性呼吸窘迫综合征(ARDS)、严重哮喘等。
3.Ⅲ型急性呼吸衰竭,PaO2>60mmHg,PaCO2>50mmHg。
常见于急性慢性阻塞性肺疾病急性加重、严重肺部感染等。
4.Ⅳ型急性呼吸衰竭,PaO2<60mmHg,PaCO2>50mmHg。
常见于严重肺部感染、中毒等。
二、慢性呼吸衰竭。
慢性呼吸衰竭是指由于慢性呼吸系统疾病导致的呼吸功能不全,常见于慢性阻塞性肺疾病、肺纤维化、肺气肿等。
根据PaO2和PaCO2的水平,慢性呼吸衰竭可分为以下几种类型:1.Ⅰ型慢性呼吸衰竭,PaO2<60mmHg,PaCO2正常或偏低。
常见于慢性阻塞性肺疾病、肺纤维化等。
2.Ⅱ型慢性呼吸衰竭,PaO2<60mmHg,PaCO2>50mmHg。
常见于慢性阻塞性肺疾病合并呼吸性酸中毒、肺气肿等。
3.Ⅲ型慢性呼吸衰竭,PaO2>60mmHg,PaCO2>50mmHg。
常见于严重肺部感染、呼吸肌疲劳等。
根据上述分型标准,临床医生可以根据患者的临床表现和血气分析结果,及时准确地判断呼吸衰竭的类型,从而选择合适的治疗方案。
在治疗过程中,还需密切观察患者的病情变化,及时调整治疗方案,以提高治疗效果,降低患者的病死率。
呼吸衰竭

中日友好医院呼吸内科 俞红霞
内 容
1
2 3 4 5
定义及病因
呼吸衰竭分类
发病机理及病理生理 临床表现
诊断及鉴别诊断
呼吸衰竭定义
respiratory failure
任何原因引起的肺通气功能和/或换气功
能严重障碍,以致在静息状态下亦不能维持足够 的气体交换,导致缺氧伴(或不伴)有二氧化碳 潴留,从而引起一系列生理功能和代谢紊乱的临 床综合征,称呼吸衰竭。
常用药物:尼可剂米(可拉明)
呼吸兴奋剂
使用原则 气道通畅 脑缺氧、水肿未纠正而出现频繁抽搐者慎用 呼吸肌功能基本正常 不可突然停药 主要适应症 中枢抑制为主、通气量不足
2、机械通气
a. 神清,轻中度呼衰——无创鼻面罩
b. 病情重不能配合,昏迷——人工气道 c. 需长期机械通气——气管切开
机械通气
发病机制分类
通气性呼吸衰竭 换气性呼吸衰竭 泵衰竭(II型) 肺衰竭(I型)
分类
病程分类 急性呼吸衰竭
指原有呼吸功能正常,由于上述病
因短时间内发生的呼吸衰竭。
慢性呼吸衰竭
指慢性病逐渐发生的呼吸衰竭。
慢性呼吸衰竭
在原有肺部疾病基础上发生,常见COPD
早期表现为Ⅰ型呼吸衰竭随着病情逐渐 加重,表现为Ⅱ型呼吸衰竭。 是我国最常见的呼吸衰竭类型。
→VD/VT↑→相对肺泡通气↓
c. 氧离曲线
d. 吸入不同浓度氧,肺泡氧分压与肺泡通气量关系从陡
直到平坦 PaO2↑ PaCO2↑ PaO2↑21mmHg PaCO2↑< 17mmHg
高浓度O2
低浓度O2
3、氧疗方法
鼻导管、鼻塞、面罩,提倡慢性Ⅱ型呼衰患者长期夜
急性呼吸衰竭

机
制
各种诱因
肺泡-毛细血管 内皮损伤、血管 壁通透性↑ 肺泡、间质水肿 弥散障碍 肺泡 Ⅱ型细胞 损伤、表面活性 物质↓ 肺泡萎陷水肿 分流增加
低氧血症
ARDS
病 理
主要病理特点: 弥漫性肺泡损伤 肺泡透明膜形成
病 理
病理过程可分三个阶段: 渗出期、增生期和纤维化期, 三个阶段常重叠存在 ARDS肺组织的大体表现: 红或暗紫红的肝样变,可见 水肿、出血,重量明显增加, 切面有液体渗出,故称“湿肺”
治 疗
积极治疗原发病,预防ALI/ARDS的发生
• ARDS常由严重创伤、感染、休克、吸入性肺损伤、DIC等 因素引起,故防治引起ALI的原始病因甚为重要 • 增加机体免疫力 • 保护胃肠粘膜屏障
• 保护呼吸道功能
治 疗
积极治疗原发病,预防ALI/ARDS的发生
• • • • • • 积极控制感染 积极抢救休克 避免输液过多过快,晶:胶=1:1 尽量少用库存血 及时的骨折复位固定 避免长时间高浓度吸氧 (FiO240%-50%,维持PaO2 60 mmHg)
肺外因素
严重感染、休克、代谢性疾病、输血、药物中毒 神经系统病变
机
机 制:目前未完全阐明
制
多种炎性因子参与的全身炎症反应的肺部表现 机体正常炎症反应过度表达的结果 细胞学机制 炎性介质的平衡失调 系统性炎症反应综合征(SIRS) 代偿性抗炎症反应综合征(CARS) ALI/ARDS是MODS发生时最早或最常出现的器官表现
辅助检查
• X线
血气分析
诊断ALI/ARDS主要客观指标
顽固性低氧(PaO2 <60 mmHg PaO2/FiO2< 300㎜Hg ) 动态监测PaO2有进行性下降趋势 Ⅰ型或Ⅱ型呼吸衰竭 PaO2/FiO2(氧合指数) 正常值 400-500 ALI ≤300 ARDS ≤200 吸氧5L/min时,FiO2=21+4X5=41%≈0.4 如果PaO2为80mmHg, 则PaO2/ FiO2 =80/0.4=200,诊断ARDS
呼吸衰竭的血气诊断标准

呼吸衰竭的血气诊断标准呼吸衰竭是指由于各种原因导致的呼吸功能障碍,使得肺部气体交换功能受损,导致血气失衡,严重影响机体的氧合和二氧化碳排出功能。
血气分析是评估呼吸衰竭严重程度和类型的重要方法,而血气诊断标准则是指导临床医生判断病情和制定治疗方案的重要依据。
一、动脉血气分析。
1. pH值。
正常范围,7.35-7.45。
pH值是血液酸碱平衡的重要指标,低于正常范围表明呼吸性酸中毒,高于正常范围表明呼吸性碱中毒。
2. 二氧化碳分压(PaCO2)。
正常范围,35-45mmHg。
PaCO2反映肺泡通气功能,增高表明呼吸性酸中毒,降低表明呼吸性碱中毒。
3. 氧分压(PaO2)。
正常范围,80-100mmHg。
PaO2反映肺部氧合功能,低于正常范围表明低氧血症。
4. 氧合指数(PaO2/FiO2)。
正常范围,>300mmHg。
氧合指数反映肺部氧合功能,低于正常范围表明严重低氧血症。
二、静脉血气分析。
1. pH值。
正常范围,7.31-7.41。
静脉血pH值与动脉血pH值相比稍低,但变化趋势一致。
2. 二氧化碳分压(PvCO2)。
正常范围,41-51mmHg。
PvCO2反映组织代谢产生的二氧化碳,增高表明组织代谢亢进,降低表明组织灌注不足。
3. 氧分压(PvO2)。
正常范围,38-52mmHg。
PvO2反映组织氧供需平衡,低于正常范围表明组织低氧血症。
三、混合静脉血气分析。
混合静脉血气分析是指从肺动脉导管或中心静脉导管获取混合静脉血进行分析,可以更准确地评估全身氧供需平衡和二氧化碳排出情况。
1. 氧分压(PvO2)。
正常范围,38-45mmHg。
PvO2反映全身氧供需平衡,低于正常范围表明全身低氧血症。
2. 二氧化碳分压(PvCO2)。
正常范围,41-49mmHg。
PvCO2反映全身二氧化碳排出情况,增高表明全身二氧化碳潴留。
四、其他指标。
除了血气分析外,临床医生还可以结合其他指标进行综合评估,如血红蛋白浓度、乳酸水平、动脉血氧饱和度等,以更全面地判断呼吸衰竭的严重程度和类型。
呼吸衰竭-陈平

•
• • •
分类
• 按动脉血气分析结果分为: Ⅰ型:PaO2<60mmHg,PaCO2正常或降 低 Ⅱ型:PaO2<60mmHg,PaCO2>50mmHg
分级
轻度 Ⅰ 无 清楚 <60mmHg 中度 Ⅱ 轻或明显 嗜睡或燥动 <50mmHg 重度 Ⅲ 明显或重度 昏迷 <40mmHg
呼吸困难 紫绀 神志 PaO2
发病机制
• 肺通气不足 • 弥散障碍 • 通气/血流比例失调
诊断
• 症状和体征 :呼吸困难;呼吸频率大于30次/分或呼吸 浅慢和呼吸节律改变;发绀;心率加快;出汗多;头 痛,烦躁不安,朴翼样震颤,精神错乱,嗜睡,以及 昏迷;胸廓扩张度降低,呼吸音降低;球结合膜充血, 水肿;瞳孔缩小,视乳头水肿。 血气分析: PaO2<60mmHg或SpO2<90%,排除心内 解剖因素和原发心排出量降低等情况诊断成立。 肺功能检测:有助于了解原发疾病及严重程度 呼吸肌功能检测:呼吸肌无力的原因及程度 胸部X线及CT和核素扫描:有助于了解原发疾病及严重 程度
分类
• 按动脉血气分析结果分为: Ⅰ型:PaO2<60mmHg,PaCO2正常或降 低 Ⅱ型:PaO2<60mmHg,PaCO2>50mmHg
分类
• 按病变部位分为: 中枢性 周围性
分类
• 按病理生理分为: 泵衰竭:如神经肌肉病变引起者 肺衰竭:呼吸器官如气道、肺和胸膜病变引 起者
分类
• 按病程和呼衰前肺功能状况分为: 急性呼衰:是指原来呼吸功能正常,由于 突发病或疾病迅速发展,引起通气或换 气功能损害,在短时间内引起呼衰。 慢性呼衰:是指一些慢性疾病,包括呼吸 和神经肌肉系统疾病等,呼吸功能逐渐 受损,经过较长时间发展为呼衰或合并 呼吸系统感染、气道痉挛等原因诱发呼 衰。
呼吸衰竭
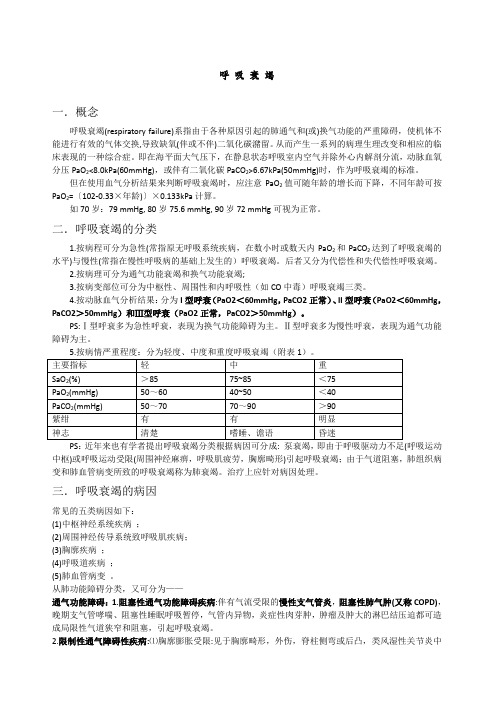
呼吸衰竭一.概念呼吸衰竭(respiratory failure)系指由于各种原因引起的肺通气和(或)换气功能的严重障碍,使机体不能进行有效的气体交换,导致缺氧(伴或不伴)二氧化碳潴留。
从而产生一系列的病理生理改变和相应的临床表现的一种综合症。
即在海平面大气压下,在静息状态呼吸室内空气并除外心内解剖分流,动脉血氧分压PaO2<8.0kPa(60mmHg),或伴有二氧化碳PaCO2>6.67kPa(50mmHg)时,作为呼吸衰竭的标准。
但在使用血气分析结果来判断呼吸衰竭时,应注意PaO2值可随年龄的增长而下降,不同年龄可按PaO2=〔102-0.33×年龄)〕×0.133kPa计算。
如70岁:79 mmHg, 80岁75.6 mmHg, 90岁72 mmHg可视为正常。
二.呼吸衰竭的分类1.按病程可分为急性(常指原无呼吸系统疾病,在数小时或数天内PaO2和PaCO2达到了呼吸衰竭的水平)与慢性(常指在慢性呼吸病的基础上发生的)呼吸衰竭。
后者又分为代偿性和失代偿性呼吸衰竭。
2.按病理可分为通气功能衰竭和换气功能衰竭;3.按病变部位可分为中枢性、周围性和内呼吸性(如CO中毒)呼吸衰竭三类。
4.按动脉血气分析结果:分为I型呼衰(PaO2<60mmHg,PaCO2正常)、II型呼衰(PaO2<60mmHg,PaCO2>50mmHg)和Ⅲ型呼衰(PaO2正常,PaCO2>50mmHg)。
PS:Ⅰ型呼衰多为急性呼衰,表现为换气功能障碍为主。
Ⅱ型呼衰多为慢性呼衰,表现为通气功能障碍为主。
PS:近年来也有学者提出呼吸衰竭分类根据病因可分成: 泵衰竭,即由于呼吸驱动力不足(呼吸运动中枢)或呼吸运动受限(周围神经麻痹,呼吸肌疲劳,胸廓畸形)引起呼吸衰竭;由于气道阻塞,肺组织病变和肺血管病变所致的呼吸衰竭称为肺衰竭。
治疗上应针对病因处理。
三.呼吸衰竭的病因常见的五类病因如下:(1)中枢神经系统疾病;(2)周围神经传导系统致呼吸肌疾病;(3)胸廓疾病;(4)呼吸道疾病;(5)肺血管病变。
呼吸衰竭定义及分类-呼吸衰竭定义及分型之欧阳术创编

呼吸衰竭总论一、呼吸衰竭的概念:呼吸衰竭:是指多种疾病引起的肺通气功能和或换气功能严重障碍,以致不能进行有效的气体交换,导致缺氧伴或不伴二氧化碳潴留而引起的一系列生理功能和代谢障碍的临床综合征。
诊断标准:在海平面、静息、呼吸空气条件下,动脉血氧分压低于60mmhg,伴或不伴有动脉二氧化碳分压大于50mmhg,并排除心内解剖分流和原发于排血量降低等因素。
疑问:心内解剖分流比如室间隔缺损、房间隔缺损导致的动静脉血液分流,未进行气体交换出现动脉血氧分压下降和二氧化碳潴留,可以理解这不是呼吸衰竭的问题;但是原发排血量降低的因素?这不就是心衰吗?心衰会导致PaO2下降吗?机制是什么?二、呼吸衰竭的分类:(一)根据血气分析分类:最重要的标准:PaO2<60mmHg(考试);1、I型呼吸衰竭:由于换气功能障碍,又称低氧血症性呼吸衰竭;标准就是:PaO2<60mmHg,PaCO2正常或下降;2、II型呼吸衰竭:由于通气功能障碍,又称通气性呼吸衰竭;标准就是:PaO2<60mmHg,PaCO2>50mmHg;即缺氧伴CO2潴留;3、吸氧状态:PaO2>60mmHg,PaCO2>50mmHg-------II型呼吸衰竭;4、吸氧状态:PaO2>60mmHg,PaO2/FiO2<300mmhg---呼吸衰竭(肺损伤);(二)根据病程、起病急骤分急、慢性呼吸衰竭:急性呼吸衰竭:数秒或数天发生,机体来不及代偿,病情危重,需要紧急抢救;慢性呼吸衰竭:多发生在原有肺部疾病,机体产生代偿反应,主要是血HCO3-代偿性增高。
在呼吸衰竭的基础上,因合并呼吸系统感染、气道痉挛或并发气胸等情况,病情急性加重,在短时间出现PaO2显著下降和PaCO2显著升高,称为慢性呼吸衰竭急性加重。
(三)按发病部位可分为中枢性呼吸衰竭、周围神经性呼吸衰竭;(四)按发病机制分为:通气性呼吸衰竭、换气性呼吸衰竭;1、通气性呼吸衰竭:也称泵衰竭,主要引起通气功能衰竭,表现为II型呼吸衰竭;驱动或制约呼吸运动的中枢、外周神经、神经肌肉组织(神经-肌肉接头和呼吸肌)、胸廓统称为呼吸泵,这些部位病变称为泵衰竭。
呼吸衰竭-浙江大学

合理使用利尿剂和强心剂
• 合并心力衰竭时,小剂量、间歇、短疗程、 联合排钾和保钾利尿剂
• 当感染已纠正,利尿剂疗效不明显时可以 加用强心剂
• 应用原则:小剂量、短效、排泄快 • 不应依据心率快慢判断疗效的指标
• 糖皮质激素的应用:适量短效短期应用, 目的是减轻气道炎症,通畅气道,提高病 人的应激能力,减轻脑水肿
肺
泡
20
氧
100
分 压
10
200
400 800
02
4 6 8 10 12 肺泡通气量L/min
• 弥散功能障碍只导致低氧血症
• 弥散功能障碍常与通气/血流比例失调同时 存在
• 弥散功能障碍引起低氧血症可通过吸入高 浓度氧纠正
• 动-静脉分流造成的低氧血症不能通过提 高吸入氧浓度纠正
缺氧和二氧化碳潴留对机体的影响
• 氧疗的方法:鼻导管、鼻塞、面罩 • II型呼衰氧疗的最终目标:PaO2>60mmHg,而
对升ቤተ መጻሕፍቲ ባይዱ的PaCO2无明显加重趋势 • 长期家庭氧疗
酸碱失衡和电解质紊乱的治疗
• 首先积极治疗支气管-肺部感染,解痉祛痰, 通畅气道,解除二氧化碳潴留
• 注意二氧化碳不要排出过快,应防止二氧 化碳排出后碱中毒
• 对机体的损害程度取决于缺氧和二氧化碳潴留发 生的速度、程度、持续时间
• 同时存在缺氧和二氧化碳潴留对机体的损害加重 • 缺氧对机体的损害更重要 • 缺氧和二氧化碳潴留引起人体各个系统、器官的
功能代谢发生一系列代偿适应反响,严重时出现 代偿不全,出现多器官功能和代谢紊乱直至衰竭
缺氧对各脏器的影响
• 对中枢神经系统的影响 • 对循环系统的影响 • 对呼吸系统的影响 • 对肾功能的影响 • 对消化系统的影响 • 对酸碱平衡和电解质的影响
呼吸衰竭的概念临床表现及分类之欧阳生创编

呼吸衰竭的概念、分类及临床表示二、呼吸衰竭的概念:呼吸衰竭简称号衰,指各种原因引起的肺通气和(或)换气功能严重障碍,以致在静息状态亦不克不及维持足够的气体交换,招致低氧血症(缺氧)伴或不伴高碳酸血症(二氧化碳潴留),进而引起一系列生理功能和代谢紊乱的临床综合征。
在海平年夜气压下,于静息条件下呼吸室内空气,并排除心内解剖分流和原发于心排血量降高等情况后,动脉血氧分压(PaO2)<8kPa(60mmHg),或伴随二氧化碳分压(PaCO2)高于6.65kPa(50mmHg),即为呼吸衰竭(简称号衰)。
三、分类:1.按动脉血气阐发分类(1)Ⅰ型呼吸衰竭:又称缺氧性呼吸衰竭。
无CO2潴留,或伴CO2降低。
血气阐发特点:PaO2<60mmHg,PaCO2降低或正常,见于换气功能障碍(通气/血流比例失调、弥散功能损害和肺动—静脉分流)疾病。
氧疗是其指征。
(2)Ⅱ型呼吸衰竭:又称高碳酸性呼吸衰竭,既有缺氧,又有CO2潴留,血气阐发特点为:PaO2<60mmHg,PaCO2>50mmH,系肺泡通气缺乏所致。
2、按病焦虑缓分类⑴、急性呼吸衰竭:是指呼吸功能原来正常,由于多种突发致病因素(如脑血管意外、药物中毒抑制呼吸中枢、呼吸肌麻痹、肺梗塞、ARDS等)使通气或换气功能迅速呈现严重障碍,在短时间内成长为呼吸衰竭。
因机体不克不及很快代偿,如不及时抢救,将危及病人生命。
⑵、慢性呼吸衰竭:多见于慢性呼吸系疾病,如慢性阻塞性肺病、重度肺结核等,其呼吸功能损害逐渐加重,虽有缺氧,或伴二氧化碳潴留,但通过机体代偿适应,仍能从事个人生活活动,称为代偿性慢性呼衰。
一旦并发呼吸道感染,或因其他原因增加呼吸生理承担(如气道痉挛等)所致代偿失调,呈现严重缺氧、二氧化碳潴留和酸中毒的临床表示,称为失代偿性慢性呼衰。
四、临床表示1、呼吸困难:轻者仅感呼吸吃力,重者呼吸窘迫,呼吸浅快,节律异常。
2、发绀:如口唇、指甲等处呈现。
发绀与缺氧水平不一定完全平行。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
1、弥散障碍的病因和机制
(etiologies and mechanisms of impaired diffusion) 肺实变、肺不张、 肺叶切除、肺水肿
呼吸膜面积减少 呼吸膜厚度增加(肺水肿、肺透明
膜形成、肺纤维化)
血液与肺泡的接触时间过短
(0.75s,0.34s,0.25s,0.13s)
性肺气肿、肺纤维化等。
病变不均一:有的部位肺泡通气严重不足
有的部位肺泡通气相对正常
通 气 不 足
未完全 动脉化
低氧血流
静脉血掺杂(venous admixture)
部分静脉血流经通气不良的肺泡时, 未经充分氧合便掺入到动脉血内。
如同动-静脉短路,又称功能性分流 (functional shunt)。
中央气道阻塞:从环状软骨下缘至气道分叉处
可变型阻塞 固定型阻塞
胸外阻塞 胸内阻塞
外周气道阻塞:又称小气道阻塞,常发生于内
径小于2 mm的细支气管,包括从终末细支气管到 呼吸性细支气管。
外周性气道阻塞
最常见原因是慢性阻塞性肺病(COPD)。
呼气性呼吸困难,原因:
小气道狭窄在呼气时加重
呼气时等压点移向小气道
病肺
健肺
功能性分流
解剖分流
原因与发病机制小结
1、肺通气障碍(单纯通气障碍引起Ⅱ型呼衰)
限制性
阻塞性:中央性气道阻塞、外周性气道阻塞
2、肺换气障碍(通常引起Ⅰ型呼衰)
弥散障碍:通常引起Ⅰ型呼衰 通气/血流比例失调:Ⅰ型或Ⅱ型呼衰 解剖分流增加:Ⅰ型或Ⅱ型呼衰
临床上常为多种机制共同参与:如慢性阻塞性肺病
呼吸衰竭的分类
低氧血症型或 Ⅰ型呼吸衰竭 换气功能障碍型 PaO2<60mmHg, PaCO2不高 高碳酸血症型或 通气功能障碍型 Ⅱ型呼吸衰竭 PaO2<60mmHg, 且PaCO2>50mmHg
按发生机制 和血气特点
按发生快慢和持续时间长短:急性和慢性 按原发病所在部位:中枢肝样变期)
血液与肺泡接触时间减少
正常时血液流经肺泡cap的时间为 0.75s。
肺实变、肺不张、肺切除、肺水肿 体力负荷↑ CO↑、肺血流↑ 血液与肺泡接触时间↓
PaO2、氧饱和度↓
2、弥散障碍的血气变化
PaO2↓ PaCO2不变或降低 弥散障碍引起的呼衰类型:Ⅰ型呼衰
解剖分流增加的原因:支气管扩张时伴有支 气管血管扩张、肺小血管栓塞时肺动脉压增 高导致的肺内动-静脉短路开放、COPD时支 气管静脉与肺静脉之间形成吻合支等。
血气特点:PaO2 ↓
PaCO2 N,↓,↑
鉴别功能性分流与真性分流方法为吸纯氧
吸纯氧能提高动脉氧分压的为功能性分流。 吸纯氧不能提高动脉氧分压的为真性分流。
1. 通气-血流比值失调的类型
部分肺泡通气不足 V/Q↓
部分肺泡血流不足 V/Q↑
比例失调的病因和机制
(etiologies and mechanisms of imbalance)
1
部分肺泡通气不足(静脉血掺杂)
----病变区域 VA/Q比值降低 部分肺泡通气不足而血液灌流量正常
见于:支气管哮喘,慢性支气管炎、阻塞
由于呼吸膜面积减少、肺泡 膜异常增厚或弥散时间明显 缩短所引起的气体交换障碍。
正常肺泡-毛细血管气体交换示意图
O2:40, CO2: 46 CO2 40 O2 100
CO2:40
O2:100
气体的弥散受以下因素的影响
呼吸膜两侧的气体压力差 肺泡膜的面积与厚度 气体的弥散能力 血液与肺泡接触的时间
1. 小气道狭窄在呼气时加重
小气道无软骨 支撑、管壁薄, 与管周围的肺 泡结构紧密相 连,胸内压及 周围组织的牵 引力可影响其 内径。
吸气时——阻力变小 呼气时——阻力变大
呼气性呼吸困难
2. 呼气时等压点移向小气道
等压点:用力呼气时,肺 泡内压、气道内压大于大 气压,推动肺泡气沿气道 呼出,在此过程中,压力 进行性下降。因此,在呼 出的气道上必定有一点气 道内压与胸内压相等,这 一点就称为等压点。
80
2
氧离曲线
二氧化碳解离曲线
血气变化
通气不足
病肺:PaO2↓↓、CaO2(血氧含量)↓↓ 健肺代偿:PaO2↑↑、CaO2↑
PaO2↓ CaO2↓
病肺:PaCO2↑↑、CaCO2↑↑ 健肺:PaCO2↓↓、CaCO2↓↓
PaCO2 (CaCO2):N、↓或↑
2
部分肺泡血流减少:VA/Q↑
部分肺泡的血液灌流量减少, 但肺泡通气量没有相应降低。
肺通气 ventilation
肺换气 gas exchange
呼吸功能不全(Respiratory
insufficiency)
在影响外呼吸功能疾病的发展过程中, 由于肺功能储备力下降,静息时虽能维持较为 正常的动脉血气水平,但在体力活动、发热等 因素致呼吸负荷加重时,PaO2降低或伴有 PaCO2升高, 并出现相应的体征与症状,称为
老慢支、肺气肿等患 者由于细支气管狭窄,气 道阻力异常增加,气流通 过狭窄的气道耗能增加, 使气道内压迅速下降;或 由于肺泡壁弹性回缩力减 弱,使胸内压增高,使等 压点上移(移向肺泡端)。
外周气道阻塞----呼气性呼吸困难
等 压 点
等 压 点
慢 性 阻 塞 性 肺 气 肿
紫绀
桶状 胸
(二) 肺泡通气不足的血气变化
※ 阻塞性通气不足 (obstructive hypoventilation)
(一)限制性通气不足
(restrictive hypoventilation)
因吸气时肺泡扩张受限制
而引起的肺泡通气不足。
限制性通气障碍的原因
1. 呼吸肌活动障碍
呼吸中枢受损:脑外伤、“中风”、中枢镇静剂、酒 精支配呼吸肌的周围神经病变:格林巴利综合征、脊髓灰质炎 呼吸肌本身收缩功能障碍:疲劳、萎缩、无力
膜两侧的O2的分压差是CO2 的10倍;CO2的 弥散系数是O2 的20倍。
所以,CO2 的弥散速率(弥散系数与分压差 的乘积)通常比氧约大一倍。 正常时血液流经肺泡毛细血管时间为0.75 s,
CO2 达到平衡的时间(0.13s)是O2 的(0.25s) ½。 呼吸膜厚度增加和血液与肺泡接触时间短主 要影响O2的平衡,而对CO2 影响较小。
呼吸衰竭是呼吸功能不全
的严重阶段
呼吸衰竭指数(respiratory failure index, RFI)
又称氧合指数,指动脉血氧分压与吸入气氧 浓度的比值,反映外呼吸效率。
RFI=PaO2/FiO2=80-100 / 1/5 (正常值为400-500) 当FiO2≠21%时,RFI≤300为呼吸衰竭。 如: 吸入气的氧分压为127 mmHg(相当于一个大 气压的 1/6)时, PaO2为多少可判断为呼吸衰竭? χ/1/6≤300 χ≤50 mmHg
脊髓前角 细胞受损
不同年龄呼吸衰竭的原因有差别
新生儿:新生儿窒息、ARDS、颅脑损
伤、新生儿肺炎。
婴幼儿:异物吸入、溺水、重症肺炎、
哮喘持续状态、脑炎、脓毒症。
成人:COPD、ARDS、肺水肿、肺栓
塞、胸腹手术后并发肺感染。
呼吸衰竭的发生机制
肺通气障碍:Ⅱ型呼吸衰竭
限制性通气不足 阻塞性通气不足
第一节 原因与发病机制
(Causes and mechanisms of respiratory insufficiency)
呼吸衰竭发生的原因
气道狭窄 或阻塞 胸壁损伤
呼吸中枢障碍 肺或胸膜 弹性阻力 增加 呼吸肌 无力
肺的病变 下运动神经元传导 受阻 神经肌肉接头 阻滞
上运动神经 元传导受阻
(Changes of blood gas in alveolar hypoventilation)
通气障碍使氧的吸入和二氧化碳的排 除均受阻,所以单纯性通气障碍所致 的呼吸衰竭属于Ⅱ型呼吸衰竭(PaO2 < 60 mmHg ,PaCO2>50 mmHg)。
二、弥散障碍
(Impaired Gas Diffusion)
2. 胸廓和肺的顺应性降低(弹性阻力增加)
胸廓的顺应性降低:多发性肋骨骨折、严重畸形 胸膜粘连增厚或纤维化 肺的顺应性降低
3. 胸腔积液或气胸
(二)阻塞性通气不足
(obstructive hypoventilation)
由于呼吸道狭窄或阻塞,使气
道阻力增加引起的通气障碍。
影响气道阻力的因素有:
第十五章
呼吸功能不全
Respiratory insufficiency
病理生理学教研室 李淑琴
概述
呼吸衰竭的病因和发病机制 机体的主要代谢与功能变化 急性呼吸窘迫综合症(ARDS) 防治原则
概 述
introduction ◆ 复习呼吸过程
◆ 呼吸功能不全、呼吸衰竭 和呼吸衰竭指数的概念 ◆ 呼吸衰竭的分类
呼吸功能不全。(理解)
呼吸衰竭(Respiratory failure)
当外呼吸功能严重障碍,以 致机体在静息状态、海平地区、吸
入空气时,PaO2低于60 mmHg,或
伴有PaCO2高于50 mmHg,出现一
系列临床表现,称为呼吸衰竭。
呼吸功能不全与呼吸衰竭的关系
轻重不同程度的呼吸功能
障碍都称为呼吸功能不全
气道的内径:与阻力成反比 气道的长度:与阻力成正比 气流性质(层流、湍流):湍流比层流时气道阻力增加 其它:气道壁表面光滑程度、平滑肌张力等
生理情况下,平静呼吸时气道阻力的80%以上 来自大气道(分支多、有锐角、口径常有改变、 高流速都造成湍流),而外周小气道阻力(直 径小于2 mm)仅占总阻力的20%以下。
