儿童急性淋巴细胞白血病临床路径版
儿童血液系统(2个)(卫办医政发〔2010〕90号)

儿童急性淋巴细胞白血病临床路径(2010年版)儿童急性淋巴细胞白血病(ALL)临床路径标准住院流程一、适用对象第一诊断为儿童急性淋巴细胞白血病(ICD-10:C91.0)的标危、中危组患者。
二、诊断依据根据《临床诊疗指南-小儿内科分册》(中华医学会编著,人民卫生出版社),《诸福棠实用儿科学(第七版)》(人民卫生出版社),《血液病诊断及疗效标准(第三版)》(张之南、沈悌主编著,科学出版社)。
(一)体检:可有发热、皮肤粘膜苍白、皮肤出血点及瘀斑、淋巴结及肝脾肿大、胸骨压痛等。
(二)血细胞计数及分类。
(三)骨髓检查:形态学(包括组化检查)。
(四)免疫分型。
(五)细胞遗传学:核型分析,FISH(必要时)。
(六)白血病相关基因。
三、危险度分组标准(一)标危组:必须同时满足以下所有条件:1.年龄≥1岁且<10岁;2.WBC<50×109/L;3.泼尼松反应良好(第8天外周血白血病细胞<1×109/L);4.非T-ALL;5.非成熟B-ALL;6.无t(9;22)或BCR/ABL融合基因;无t(4;11)或MLL/AF4融合基因;无t(1;19)或E2A/PBX1融合基因;7.治疗第15天骨髓呈M1(原幼淋细胞<5%)或M2(原幼淋细胞5%-25%),第33天骨髓完全缓解。
(二)中危组:必须同时满足以下4个条件:1.无t(9;22)或BCR/ABL融合基因;2.泼尼松反应良好(第8天外周血白血病细胞<1×109/L);3.标危诱导缓解治疗第15天骨髓呈M3(原幼淋细胞>25%)或中危诱导缓解治疗第15天骨髓呈M1/M2;4.如有条件进行微小残留病(MRD)检测,则第33天MRD<10-2。
同时至少符合以下条件之一:5.WBC≥50×109/L;6.年龄≥10岁;7.T-ALL;8.t(1;19)或E2A/PBX1融合基因阳性;9.年龄<1岁且无MLL基因重排。
(三)高危组:必须满足下列条件之一:1.泼尼松反应不良(第8天外周血白血病细胞>1×109/L);2.t(9;22)或BCR/ABL融合基因阳性;3.t(4;11)或MLL/AF4融合基因阳性;4.中危诱导缓解治疗第15天骨髓呈M3;5.第33天骨髓形态学未缓解(>5%),呈M2/M3;6.如有条件进行MRD检测,则第33天MRD≥10-2,或第12周MRD≥10-3。
【2019年整理】儿童急性淋巴细胞白血病临床路径

儿童急性淋巴细胞白血病临床路径(2010年版)儿童急性淋巴细胞白血病(ALL)临床路径标准住院流程一、适用对象第一诊断为儿童急性淋巴细胞白血病(ICD-10:C91.0)的标危、中危组患者。
二、诊断依据根据《临床诊疗指南-小儿内科分册》(中华医学会编著,人民卫生出版社),《诸福棠实用儿科学(第七版)》(人民卫生出版社),《血液病诊断及疗效标准(第三版)» (张之南、沈悌主编著,科学出版社)。
(一)体检:可有发热、皮肤粘膜苍白、皮肤出血点及瘀斑、淋巴结及肝脾肿大、胸骨压痛等。
(二)血细胞计数及分类。
(三)骨髓检查:形态学(包括组化检查)。
(四)免疫分型。
(五)细胞遗传学:核型分析, FISH(必要时)(六)白血病相关基因。
三、危险度分组标准(一)标危组:必须同时满足以下所有条件:1. 年龄>1岁且v 10岁;2. WBC V 50 X109/L;3. 泼尼松反应良好(第8天外周血白血病细胞v 1 X 109/L);4. 非T-ALL ;5. 非成熟B-ALL ;6. 无t (9;22 )或BCR/ABL融合基因;无t (4;11 )或MLL/AF4 融合基因;无t (1;19 )或E2A/PBX1 融合基因;7. 治疗第15天骨髓呈M1(原幼淋细胞V 5%)或M2(原幼淋细胞5%-25% ),第33天骨髓完全缓解。
(二)中危组:必须同时满足以下4个条件:1. 无t (9;22 )或BCR/ABL融合基因;2. 泼尼松反应良好(第8天外周血白血病细胞v 1 X 109/L);3. 标危诱导缓解治疗第15天骨髓呈M3 (原幼淋细胞> 25%)或中危诱导缓解治疗第15天骨髓呈M1/M2 ;4. 如有条件进行微小残留病(MRD)检测,则第33天MRD < 10-2同时至少符合以下条件之一:5. WBC ^50 X109/L;6. 年龄>10岁;7. T-ALL ;8. t (1;19)或E2A/PBX1融合基因阳性;9. 年龄V 1岁且无MLL基因重排。
儿童急性淋巴细胞白血病临床路径版

儿童急性淋巴细胞白血病临床路径(2017年版)儿童急性淋巴细胞白血病临床路径(2017年版)一、儿童急性淋巴细胞白血病(ALL)临床路径标准住院流程(一)适用对象。
第一诊断为儿童急性淋巴细胞白血病(ICD-10:C91.0)的标危、中危组患者。
(二)诊断依据。
根据《临床诊疗指南-小儿内科分册》(中华医学会编著,人民卫生出版社),《诸福棠实用儿科学(第七版)》(人民卫生出版社),《血液病诊断及疗效标准(第三版)》(张之南、沈悌主编著,科学出版社)。
(一)体检:可有发热、皮肤粘膜苍白、皮肤出血点及瘀斑、淋巴结及肝脾肿大、胸骨压痛等。
(二)血细胞计数及分类。
(三)骨髓检查:形态学(包括组化检查)。
(四)免疫分型。
(五)细胞遗传学:核型分析,FISH(必要时)。
(六)白血病相关基因。
(三)危险度分组标准。
(一)标危组:必须同时满足以下所有条件:1.年龄≥1岁且<10岁;2.WBC<50×109/L;3.泼尼松反应良好(第8天外周血白血病细胞<1×109/L);4.非T-ALL;5.非成熟B-ALL;6.无t(9;22)或BCR/ABL融合基因;无t(4;11)或MLL/AF4融合基因;无t(1;19)或E2A/PBX1融合基因;7.治疗第15天骨髓呈M1(原幼淋细胞<5%)或M2(原幼淋细胞5%-25%),第33天骨髓完全缓解。
(二)中危组:必须同时满足以下4个条件:1.无t(9;22)或BCR/ABL融合基因;2.泼尼松反应良好(第8天外周血白血病细胞<1×109/L);3.标危诱导缓解治疗第15天骨髓呈M3(原幼淋细胞>25%)或中危诱导缓解治疗第15天骨髓呈M1/M2;4.如有条件进行微小残留病(MRD)检测,则第33天MRD<10-2。
同时至少符合以下条件之一:5.WBC≥50×109/L;6.年龄≥10岁;7.T-ALL;8.t(1;19)或E2A/PBX1融合基因阳性;9.年龄<1岁且无MLL基因重排。
儿童急性淋巴细胞白血病临床路径[2018版]
![儿童急性淋巴细胞白血病临床路径[2018版]](https://img.taocdn.com/s3/m/c3bef6b2b9d528ea80c7792e.png)
儿童急性淋巴细胞白血病临床路径(2017年版)一、儿童急性淋巴细胞白血病(ALL)临床路径标准住院流程(一)适用对象。
第一诊断为儿童急性淋巴细胞白血病(ICD-10:C91.0)的标危、中危组患者。
(二)诊断依据。
根据《临床诊疗指南-小儿内科分册》(中华医学会编著,人民卫生出版社),《诸福棠实用儿科学(第七版)》(人民卫生出版社),《血液病诊断及疗效标准(第三版)》(张之南、沈悌主编著,科学出版社)。
(一)体检:可有发热、皮肤粘膜苍白、皮肤出血点及瘀斑、淋巴结及肝脾肿大、胸骨压痛等。
(二)血细胞计数及分类。
(三)骨髓检查:形态学(包括组化检查)。
(四)免疫分型。
(五)细胞遗传学:核型分析,FISH(必要时)。
(六)白血病相关基因。
(三)危险度分组标准。
(一)标危组:必须同时满足以下所有条件:1.年龄≥1岁且<10岁;2.WBC<50×109/L;3.泼尼松反应良好(第8天外周血白血病细胞<1×109/L);4.非T-ALL;5.非成熟B-ALL;6.无t(9;22)或BCR/ABL融合基因;无t(4;11)或MLL/AF4融合基因;无t(1;19)或E2A/PBX1融合基因;7.治疗第15天骨髓呈M1(原幼淋细胞<5%)或M2(原幼淋细胞5%-25%),第33天骨髓完全缓解。
(二)中危组:必须同时满足以下4个条件:1.无t(9;22)或BCR/ABL融合基因;2.泼尼松反应良好(第8天外周血白血病细胞<1×109/L);3.标危诱导缓解治疗第15天骨髓呈M3(原幼淋细胞>25%)或中危诱导缓解治疗第15天骨髓呈M1/M2;4.如有条件进行微小残留病(MRD)检测,则第33天MRD<10-2。
同时至少符合以下条件之一:5.WBC≥50×109/L;6.年龄≥10岁;7.T-ALL;8.t(1;19)或E2A/PBX1融合基因阳性;9.年龄<1岁且无MLL基因重排。
2 儿童低危急性淋巴细胞白血病临床路径

儿童低危急性淋巴细胞白血病临床路径儿童急性淋巴细胞白血病(ALL)临床路径标准住院流程一、适用对象第一诊断为儿童急性淋巴细胞白血病(ICD-10:C91.0)的低危组患者。
二、诊断依据根据《临床诊疗指南-小儿内科分册》(中华医学会编著,人民卫生出版社),《诸福棠实用儿科学(第七版)》(人民卫生出版社),《血液病诊断及疗效标准(第三版)》(张之南、沈悌主编著,科学出版社)。
(一)体检:可有发热、皮肤粘膜苍白、皮肤出血点及瘀斑、淋巴结及肝脾肿大、胸骨压痛等。
(二)血细胞计数及分类。
(三)骨髓检查:形态学(包括组化检查)。
(四)免疫分型。
(五)细胞遗传学:核型分析,FISH(必要时)。
(六)白血病相关基因。
三、危险度分组标准(一)低危组:必须同时满足以下所有条件:1.年龄≥1岁且<10岁;2.WBC<50×109/L;3.泼尼松反应良好(第8天外周血白血病细胞<1×109/L);4.非T-ALL;5.非成熟B-ALL;6.无t(9;22)或BCR/ABL融合基因;无t(4;11)或MLL/AF4融合基因;无t(1;19)或E2A/PBX1融合基因;7.治疗第15天骨髓呈M1(原幼淋细胞<5%)或M2(原幼淋细胞5%-25%),第33天骨髓完全缓解。
(二)中危组:必须同时满足以下4个条件:1.无t(9;22)或BCR/ABL融合基因;2.泼尼松反应良好(第8天外周血白血病细胞<1×109/L);3.低危诱导缓解治疗第15天骨髓呈M3(原幼淋细胞>25%)或中危诱导缓解治疗第15天骨髓呈M1/M2;4.如有条件进行微小残留病(MRD)检测,则第33天MRD<10-2。
同时至少符合以下条件之一:5.WBC≥50×109/L;6.年龄≥10岁;7.T-ALL;8.t(1;19)或E2A/PBX1融合基因阳性;9.年龄<1岁且无MLL基因重排。
(三)高危组:必须满足下列条件之一:1.泼尼松反应不良(第8天外周血白血病细胞>1×109/L);2.t(9;22)或BCR/ABL融合基因阳性;3.t(4;11)或MLL/AF4融合基因阳性;4.中危诱导缓解治疗第15天骨髓呈M3;5.第33天骨髓形态学未缓解(>5%),呈M2/M3;6.如有条件进行MRD检测,则第33天MRD≥10-2,或第12周MRD≥10-3。
儿童急性淋巴细胞白血病临床路径(版)

女童慢性淋巴细胞黑血病临床路径之阳早格格创做(版)一、女童慢性淋巴细胞黑血病(ALL)临床路径尺度住院过程(一)适用对付象.第一诊疗为女童慢性淋巴细胞黑血病(ICD10:C91.0)的标危、中危组患者.(二)诊疗依据.根据《临床诊疗指北-小女内科分册》(中华医教会编著,群众卫死出版社),《诸祸棠真用女科教(第七版)》(群众卫死出版社),《血液病诊疗及疗效尺度(第三版)》(弛之北、沈悌主编著,科教出版社).(一)体检:可有收热、皮肤粘膜惨黑、皮肤出血面及瘀斑、淋凑趣及肝脾肿大、胸骨压痛等.(二)血细胞计数及分类.(三)骨髓查看:形态教(包罗组化查看).(四)免疫分型.(五)细胞遗传教:核型分解,FISH(需要时).(六)黑血病相闭基果.(三)伤害度分组尺度.(一)标危组:必须共时谦脚以下所有条件:1.年龄≥1岁且<10岁;2.WBC<50×109/L;3.泼僧紧反应良佳(第8天中周血黑血病细胞<1×109/L);4.非TALL;5.非老练BALL;6.无t(9;22)大概BCR/ABL混合基果;无t(4;11)大概MLL/AF4混合基果;无t(1;19)大概E2A/PBX1混合基果;7.治疗第15天骨髓呈M1(本幼淋细胞<5%)大概M2(本幼淋细胞5%25%),第33天骨髓真足慢解.(二)中危组:必须共时谦脚以下4个条件:1.无t(9;22)大概BCR/ABL混合基果;2.泼僧紧反应良佳(第8天中周血黑血病细胞<1×109/L);3.标危诱导慢解治疗第15天骨髓呈M3(本幼淋细胞>25%)大概中危诱导慢解治疗第15天骨髓呈M1/M2;4.如有条件举止微弱残留病(MRD)检测,则第33天MRD<10-2.共时起码切合以下条件之一:5.WBC≥50×109/L;6.年龄≥10岁;7.TALL;8.t(1;19)大概E2A/PBX1混合基果阳性;9.年龄<1岁且无MLL基果沉排.(三)下危组:必须谦脚下列条件之一:1.泼僧紧反应不良(第8天中周血黑血病细胞>1×109/L);2.t(9;22)大概BCR/ABL混合基果阳性;3.t(4;11)大概MLL/AF4混合基果阳性;4.中危诱导慢解治疗第15天骨髓呈M3;5.第33天骨髓形态教已慢解(>5%),呈M2/M3;6.如有条件举止MRD检测,则第33天MRD≥10-2,大概第12周MRD≥10-3.(四)采用治疗规划的依据.根据《临床诊疗指北-小女内科分册》(中华医教会编著,群众卫死出版社),《诸祸棠真用女科教(第七版)》(群众卫死出版社)A.初初诱导化疗规划:VDLP(D)规划:少秋新碱(VCR)1.5mg·m2·d1,每周1次,共4次,屡屡最大千万于量不超出2mg;大概少秋天辛(VDS)3mg·m2·d1,每周1次,共4次,屡屡最大千万于量不超出4mg;柔黑霉素(DNR)30mg·m2·d1,每周1次,共24次;左旋门冬酰胺酶(Lasp)500010000u·m2·d1,共610次;大概培门冬酰胺酶(Pegasp)2500u·m2·d1,共2次;泼僧紧(PDN)4560mg·m2·d1,d128,第2935天递减至停.大概者PDN4560mg·m2·d1,d17,天塞米紧(DXM)68mg·m2·d1,d828,第2935天递减至停.PDN考查d17,从脚量的25%用起,根据临床反应渐渐加至脚量,7天内乏积剂量>210mg·m2,对付于肿瘤背荷大的患者可减矮起初剂量(0.20.5mg·kg1·d1),免得爆收肿瘤溶解概括征,d8评估.B.慢解后坚韧治疗:1.CAM规划:环磷酰胺(CTX)8001000mg·m2·d1,1次;阿糖胞苷(AraC)75100mg·m2·d1 ,共78天;6巯基嘌呤(6MP)6075mg·m2·d1 ,共714天.中危组患者沉复一次CAM规划.2.mM规划:大剂量甲氨喋呤(MTX)35g·m2·d1,每二周1次,共45次;四氢叶酸钙(CF)15mg·m2,6小时1次,38次,根据MTX血药浓度赋予安排;6MP 25mg·m2·d1 ,不超出56天,根据WBC安排剂量.上述规划真施功夫需要举止火化、碱化.C.延缓加强治疗:1.VDLP(D)规划:VCR 1.5mg·m2·d1,每周1次,共3次,屡屡最大千万于量不超出2mg;大概少秋天辛(VDS)3mg·m2·d1,每周1次,共3次,屡屡最大千万于量不超出4mg;DNR大概阿霉素(ADR)2530mg·m2·d1,每周1次,共13次;Lasp 500010000u·m2·d1,共48次;大概培门冬酰胺酶(Pegasp)2500u·m2·d1,共1次;PDN 4560mg·m2·d1大概DXM 68mg·m2·d1,d17,d1521.2.CAM规划:CTX 8001000mg·m2·d1,1次;AraC 75100mg·m2·d1,共78天;6MP 6075mg·m2·d1,共714天.中危组患者拔出8周保护治疗(即用8周6MP+MTX 规划,简直规划睹下).中危组患者沉复一次上述VDLP(D)战CAM规划.D.保护治疗规划:1.6MP+MTX规划:6MP 50mg·m2·d1,持绝睡前空背心服;MTX 1530mg·m2,每周1次,心服大概肌注,持绝至末止治疗(男2.53年,女22.5年).根据WBC安排规划中的药物剂量.2.VD规划(6MP+MTX规划功夫每48周拔出):VCR 1.5mg·m2·d1,1次,屡屡最大千万于量不超出2mg;DXM 68mg·m2·d1,d17.E.中枢神经黑血病(CNSL)的防治:腰脱及鞘内注射起码1624次.根据伤害度分组可单用MTX大概三联鞘注,简直药物剂量如下:MTX:年龄<12月6mg,年龄1236月9mg,年龄>36月12.5mg;AraC:年龄<12月15mg,年龄1236月25mg,年龄>36月35mg;DXM:年龄<12月2.5mg,年龄1236月2.5mg,年龄>36月5mg.初诊时即诊疗CNSL的患女,年龄<1岁不搁疗,年龄≥1岁者,需担当相映剂量头颅搁疗.(五)根据患者的徐病状态采用路径.初治女童ALL临床路径战真足慢解(CR)的女童ALL 临床路径(附后).(六)参照费用尺度.(一)标危组患者仄衡齐程参照费用尺度统制正在8万元内.(二)中危组患者仄衡齐程参照费用尺度统制正在15万元内.初治女童ALL临床路径(版)一、初治女童ALL临床路径尺度住院过程(一)尺度住院日为35天内.(二)加进路径尺度.1.第一诊疗必须切合女童慢性淋巴细胞黑血病(ALL)徐病编码(ICD10:C91.002)的标危、中危组患者.2.当患者共时具备其余徐病诊疗时,但是正在住院功夫不需要特殊处理也不做用第一诊疗的临床路径过程真施时,不妨加进路径.(三)精确诊疗及进院惯例查看需 35天(指处事日).1.必须的查看名目:(1)血惯例、尿惯例、大便惯例;(2)肝肾功能、电解量、凝血功能、血型、输血前查看;(3)胸部X线仄片、心电图、超声查看(包罗颈、纵隔、心净战背部、睾丸等)、眼底查看;(4)收热大概疑有熏染者可采用:病本微死物培植、影像教查看;(5)骨髓查看(形态教包罗组化)、免疫分型、细胞遗传教、黑血病相闭基果检测;(6)脑脊液惯例、死化战细胞形态教查看,正在治疗启初4天内,鞘内注射化疗药物;2.根据情况可采用的查看名目:头颅、颈胸部MRI大概CT、脊柱侧位片、脑电图、血气分解等.3.患者及家属签署以下共意书籍:病沉大概病危报告书籍、骨脱共意书籍、腰脱及鞘内注射共意书籍、化疗知情共意书籍、输血知情共意书籍、静脉插管共意书籍(有条件时).(四)化疗前准备.1.收热患者修议坐时举止病本微死物培植并使用抗菌药物,可采用头孢类(大概青霉素类)抗炎治疗,3天后收热不慢解者,可思量调换为碳青酶烯类战/大概糖肽类战/大概抗真菌治疗;有精确净器熏染患者应根据熏染部位及病本微死物培植截止采用相映抗菌药物.2.对付于Hb﹤80g/L,PLT﹤20×109/L大概有活动性出血的患者,分别输浓缩黑细胞、单采大概多采血小板,若存留弥集性血管内凝血(DIC)倾背则当PLT﹤50×109/L即应输注单采大概多采血小板,并使用肝素等其余DIC治疗药物.有心功能不齐者可搁宽输血指征.3.有凝血功能非常十分的患者,输注相闭血液制品.纤维蛋黑本﹤1.5g/L,输新陈血浆大概浓缩纤维蛋黑本.(五)化疗启初于诊疗第15天.(六)化疗规划.VDLP(D)规划:少秋新碱(VCR)1.5mg·m2·d1,每周1次,共4次,屡屡最大千万于量不超出2mg;大概少秋天辛(VDS)3mg·m2·d1,每周1次,共4次,屡屡最大千万于量不超出4mg;柔黑霉素(DNR)30mg·m2·d1,每周1次,共24次;左旋门冬酰胺酶(Lasp)500010000u·m2·d1,共610次;大概培门冬酰胺酶(Pegasp)2500u·m2·d1,共2次;泼僧紧(PDN)4560mg·m2·d1,d128,第2935天递减至停.大概者PDN 4560mg·m2·d1,d17,天塞米紧(DXM)68mg·m2·d1,d828,第2935天递减至停.PDN考查d17,从脚量的25%用起,根据临床反应渐渐加至脚量,7天内乏积剂量>210mg·m2,对付于肿瘤背荷大的患者可减矮起初剂量(0.20.5mg·kg1·d1),免得爆收肿瘤溶解概括征,第8天评估.(七)化疗后必须复查的查看名目.1.血惯例、尿惯例、大便惯例.2.化疗第8天中周血涂片中幼稚细胞计数.3.化疗第15天战第33天骨髓形态教,有条件者干微弱残留病变检测.4.脑脊液查看.5.肝肾功能、电解量战凝血功能.6.净器功能评估.7.治疗前有黑血病细胞浸润改变的各项查看.8.出现熏染时,需多次沉复百般体液大概分泌物培植、病本教查看、相闭影像教查看.(八)化疗中及化疗后治疗.1.熏染防治:(1)赋予复圆磺胺同噁唑防止卡氏肺孢子虫肺炎.(2)收热患者修议坐时举止病本微死物培植并使用抗菌药物,可采用头孢类(大概青霉素类)抗炎治疗,3天后收热不慢解者,可思量调换碳青酶烯类战/大概糖肽类战/大概抗真菌治疗;有精确净器熏染的患者,应根据熏染部位及病本微死物培植截止采用相映抗菌药物.(3)宽沉熏染时可静脉输注丙种球蛋黑.2.净器功能益伤的相映防治:止吐、保肝、火化、碱化、防治尿酸肾病(别嘌呤醇)、抑酸剂等.3.身分输血:适用于Hb﹤80g/L,PLT﹤20×109/L大概有活动性出血的患者,分别输浓缩黑细胞、单采大概多采血小板,若存留DIC倾背则PLT﹤50×109/L即应输注血小板,并使用肝素等其余DIC治疗药物.有心功能不齐者可搁宽输血指征.4.制血死少果子:化疗后中性粒细胞千万于值(ANC)≤1.0×109/L,可使用粒细胞集降刺激果子(GCSF)5μg·Kg1 ·d1.(九)出院尺度.1.普遍情况良佳.2.不需要住院处理的并收症战(大概)合并症.(十)变同及本果分解.1.治疗前、中、后有熏染、贫血、出血及其余合并症者,需举止相闭诊疗战治疗,大概延少住院时间并致费用减少.2.诱导慢解治疗已达真足慢解者退出路径.二、初治女童ALL临床路径表单适用对付象:第一诊疗为初治女童慢性淋巴细胞黑血病(ICD10:C91.002)拟止诱导化疗患者姓名:性别:年龄:门诊号:住院号:住院日期:年月日出院日期:年月日尺度住院日35天内真足慢解的女童ALL临床路径(版)一、真足慢解的ALL临床路径尺度住院过程(一)临床路径尺度住院日为21天内.(二)加进路径尺度.1.第一诊疗必须切合女童慢性淋巴细胞黑血病(ALL)徐病编码(ICD10:C91.002)的标危、中危组患者.2.经诱导化疗达真足慢解(CR).3.当患者共时具备其余徐病诊疗时,但是正在住院功夫不需要特殊处理也不做用第一诊疗的临床路径过程真施时,不妨加进路径.(三)完备进院惯例查看需2天(指处事日).1.必须的查看名目:(1)血惯例、尿惯例、大便惯例;(2)肝肾功能、电解量、凝血功能、血型、输血前查看;(3)胸部X线仄片、心电图、背部B超;(4)收热大概疑有某系统熏染者可采用:病本微死物培植、影像教查看;(5)骨髓涂片大概/及活检(需要时)、微弱残留病变检测(有条件时);2.复查治疗前有黑血病细胞浸润改变的各项查看.3.患者及家属签署以下共意书籍:化疗知情共意书籍、骨脱共意书籍、腰脱及鞘内注射共意书籍、输血知情共意书籍、静脉插管知情共意书籍.(四)治疗启初于进院第3天内.(五)治疗规划.(1)CAM规划:环磷酰胺(CTX)8001000mg·m2·d1,1次;阿糖胞苷(AraC)75100mg·m2·d1,共78天;6巯基嘌呤(6MP)6075mg·m2·d1,共714天.中危组患者沉复一次CAM规划.(2)mM规划:大剂量甲氨喋呤(MTX)35g·m2·d1,每二周1次,共45次;四氢叶酸钙(CF)15mg·m2,6小时1次,38次,根据MTX血药浓度赋予安排.6MP25mg·m2·d1,不超出56天,根据WBC安排剂量.上述规划真施功夫需要举止火化、碱化.(1)VDLP(D)规划:VCR 1.5mg·m2·d1,每周1次,共3次,屡屡最大千万于量不超出2mg;(大概VDS 3mg·m2·d1,QW,共3次,屡屡最大千万于量不超出4mg)DNR大概阿霉素(ADR)2530mg·m2·d1,每周1次,共13次;Lasp 500010000u·m2·d1,共48次;(大概Pegasp 2500u·m2·d1,共1次)PDN 4560 mg·m2·d1大概DXM 68mg·m2·d1,d17,d1521.(2)CAM规划:CTX 8001000mg·m2·d1,1次;AraC 75100mg·m2·d1,共78天;6MP 6075mg·m2·d1,共714天.中危患者可拔出8周保护治疗(即用8周6MP+MTX 规划,简直规划睹下).中危组患者沉复一次上述VDLP(D)战CAM规划.(1)6MP+MTX规划:6MP 50mg·m2·d1,持绝睡前空背心服;MTX 1530mg·m2,每周1次,心服大概肌注,持绝至末止治疗(男2.53年,女22.5年).根据WBC安排规划中的药物剂量.(2)VD规划(6MP+MTX规划功夫每48周拔出):VCR 1.5mg·m2·d1,1次,屡屡最大千万于量不超出2mg;(大概VDS 3mg·m2·d1,1次,屡屡最大千万于量不超出4mg)DXM 68mg·m2·d1,d17.4.中枢神经黑血病(CNSL)的防治:腰脱及鞘内注射起码1624次.根据伤害度分组可单用MTX大概三联鞘注,简直药物剂量如下:MTX:年龄<12月6mg,年龄1236月9mg,年龄>36月12.5mg;AraC:年龄<12月15mg,年龄1236月25mg,年龄>36月35mg;DXM:年龄<12月2.5mg,年龄1236月2.5mg,年龄>36月5mg.初诊时即诊疗CNSL的患女,年龄<1岁不搁疗,年龄≥1岁者,需担当相映剂量头颅搁疗.(六)治疗后回复期复查的查看名目.1.血惯例、肝肾功能、电解量.2.净器功能评估.3.骨髓查看(需要时).4.微弱残留病变检测(需要时).(七)化疗中及化疗后治疗.1.熏染防治:(1)赋予复圆磺胺同噁唑防止卡氏肺孢子虫肺炎;(2)收热患者修议坐时举止病本微死物培植并使用抗菌药物,可采用头孢类(大概青霉素类)抗炎治疗,3天后收热不慢解者,可思量调换碳青酶烯类战/大概糖肽类战/大概抗真菌治疗;有精确净器熏染患者应根据熏染部位及病本微死物培植截止采用相映抗菌药物;(3)宽沉熏染时可静脉输注丙种球蛋黑.2.净器功能益伤的相映防治:止吐、保肝、火化、碱化.3.身分输血: 适用于Hb﹤80g/L,PLT﹤20×109/L大概有活动性出血的患者,分别输浓缩黑细胞、单采大概多采血小板.有心功能不齐者可搁宽输血指征.4.制血死少果子:化疗后中性粒细胞千万于值(ANC)≤1.0×109/L,可使用GCSF 5μg·Kg1 ·d1.(八)出院尺度.1.普遍情况良佳.2.不需要住院处理的并收症战/大概合并症.(九)有无变同及本果分解.1.治疗中、后有熏染、贫血、出血及其余合并症者,举止相闭的诊疗战治疗,大概延少住院时间并致费用减少.2.若治疗历程中出现CNSL,退出此路径,加进相闭路径.3.治疗功夫髓内战/大概髓中复收者退出此路径.二、真足慢解的女童ALL临床路径表单适用对付象:第一诊疗为女童慢性淋巴胞黑血病达CR者(ICD10:C91.002)拟止慢解后绝化疗患者姓名:性别:年龄:门诊号:住院号:住院日期:年月日出院日期:年月日尺度住院日 21 天内。
患者版临床路径告知单(初发儿童急性淋巴细胞白血病)
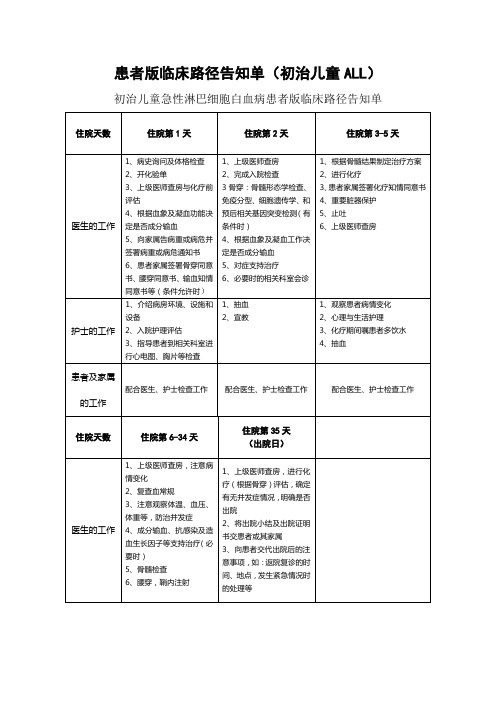
1、介绍病房环境、设施和设备
2、入院护理评估
3、指导患者到相关科室进行心电图、胸片等检查
1、抽血
2、宣教
1、观察患者病情变化
2、心理与生活护理
3、化疗期间嘱患者多饮水
4、抽血
患者及家属的工作
配合医生、护士检查工作
配合医生、护士检查工作
配合医生、护士检查工作
住院天数
住院第6-34天
住院第35天
(出院日)
医生注意观察体温、血压、体重等,防治并发症
4、成分输血、抗感染及造血生长因子等支持治疗(必要时)
5、骨髓检查
6、腰穿,鞘内注射
1、上级医师查房,进行化疗(根据骨穿)评估,确定有无并发症情况,明确是否出院
2、将出院小结及出院证明书交患者或其家属
1、上级医师查房
2、完成入院检查
3骨穿:骨髓形态学检查、免疫分型、细胞遗传学、和预后相关基因突变检测(有条件时)
4、根据血象及凝血工作决定是否成分输血
5、对症支持治疗
6、必要时的相关科室会诊
1、根据骨髓结果制定治疗方案
2、进行化疗
3、患者家属签署化疗知情同意书4、重要脏器保护
5、止吐
6、上级医师查房
患者版临床路径告知单(初治儿童ALL)
初治儿童急性淋巴细胞白血病患者版临床路径告知单
住院天数
住院第1天
住院第2天
住院第3-5天
医生的工作
1、病史询问及体格检查
2、开化验单
3、上级医师查房与化疗前评估
4、根据血象及凝血功能决定是否成分输血
5、向家属告病重或病危并签署病重或病危通知书
6、患者家属签署骨穿同意书、腰穿同意书、输血知情同意书等(条件允许时)
儿童急性淋巴细胞白血病临床路径(2019年版)

儿童急性淋巴细胞白血病临床路径一、儿童急性淋巴细胞白血病(ALL)临床路径标准住院流程一、适用对象第一诊断为儿童急性淋巴细胞白血病(ICD-10:C91.0)的低危、中危组患者。
二、诊断依据根据卫健委《儿童急性淋巴细胞细胞白血病诊疗规范(2018年版)》;《儿童急性淋巴细胞白血病诊疗建议(第4次修订)》(中华医学会儿科分会血液学组,中华儿科杂志,2014);《儿科血液系统疾病诊疗规范》(中华医学会儿科分会编著,人民卫生出版社,2014),《诸福棠实用儿科学(第8版)》(人民卫生出版社,2015)。
1.体检:可有发热、皮肤黏膜苍白、皮肤出血点及淤斑、淋巴结及肝脾大、胸骨压痛等。
2.血细胞计数及分类,生化,凝血检查。
3.骨髓检查:形态学(包括组化检查)。
4.免疫分型。
5.细胞遗传学:核型分析,FISH。
6.白血病相关基因:PCR基因检测或RNAseq。
7.脑脊液检查。
8.活检:针对骨髓干抽或者骨髓坏死的患儿。
三、危险度分组标准(一)低危组必须同时满足以下所有条件:1.年龄≥1岁且<10岁。
2.WBC<50×109/L(仅适用于无法行MRD检查者)。
3.治疗第15天骨髓呈M1(原幼淋细胞<5%)或M2(原幼淋细胞5%~25%),第33天骨髓完全缓解(仅适用于无法行MRD检查者)。
4.无其他中危、高危组细胞遗传学及分子生物学特征。
5.MRD 标准:诱导治疗d15~19:MRD<1×10-3且诱导治疗后(d33~45)MRD<1×10-4且巩固治疗前MRD<1×10-4。
(二)中危组符合以下1项或多项:1.年龄≥10岁。
2.初诊最高WBC≥50×109/L。
(仅适用于无法行MRD 检查者)。
S2、CNSL(CNS3)和(或)睾丸白血病(TL)。
4.t(1;19)或E2A/PBX1融合基因阳性。
5.诱导治疗d15~19骨髓M2(5%≤原淋+幼淋<20%,且d33~45骨髓M1(原淋+幼淋<5%)。
2020年儿童急性淋巴细胞白血病临床路径精编版

儿童急性淋巴细胞白血病临床路径(2010年版)儿童急性淋巴细胞白血病(ALL)临床路径标准住院流程一、适用对象第一诊断为儿童急性淋巴细胞白血病(ICD-10:C91.0)的标危、中危组患者。
二、诊断依据根据《临床诊疗指南-小儿内科分册》(中华医学会编著,人民卫生出版社),《诸福棠实用儿科学(第七版)》(人民卫生出版社),《血液病诊断及疗效标准(第三版)》(张之南、沈悌主编著,科学出版社)。
(一)体检:可有发热、皮肤粘膜苍白、皮肤出血点及瘀斑、淋巴结及肝脾肿大、胸骨压痛等。
(二)血细胞计数及分类。
(三)骨髓检查:形态学(包括组化检查)。
(四)免疫分型。
(五)细胞遗传学:核型分析,FISH(必要时)。
(六)白血病相关基因。
三、危险度分组标准(一)标危组:必须同时满足以下所有条件:1.年龄≥1岁且<10岁;2.WBC<50×109/L;3.泼尼松反应良好(第8天外周血白血病细胞<1×109/L);4.非T-ALL;5.非成熟B-ALL;6.无t(9;22)或BCR/ABL融合基因;无t(4;11)或MLL/AF4融合基因;无t(1;19)或E2A/PBX1融合基因;7.治疗第15天骨髓呈M1(原幼淋细胞<5%)或M2(原幼淋细胞5%-25%),第33天骨髓完全缓解。
(二)中危组:必须同时满足以下4个条件:1.无t(9;22)或BCR/ABL融合基因;2.泼尼松反应良好(第8天外周血白血病细胞<1×109/L);3.标危诱导缓解治疗第15天骨髓呈M3(原幼淋细胞>25%)或中危诱导缓解治疗第15天骨髓呈M1/M2;4.如有条件进行微小残留病(MRD)检测,则第33天MRD<10-2。
同时至少符合以下条件之一:5.WBC≥50×109/L;6.年龄≥10岁;7.T-ALL;8.t(1;19)或E2A/PBX1融合基因阳性;9.年龄<1岁且无MLL基因重排。
(三)高危组:必须满足下列条件之一:1.泼尼松反应不良(第8天外周血白血病细胞>1×109/L);2.t(9;22)或BCR/ABL融合基因阳性;3.t(4;11)或MLL/AF4融合基因阳性;4.中危诱导缓解治疗第15天骨髓呈M3;5.第33天骨髓形态学未缓解(>5%),呈M2/M3;6.如有条件进行MRD检测,则第33天MRD≥10-2,或第12周MRD≥10-3。
儿童急性淋巴细胞白血病临床路径(版)之欧阳治创编

儿童急性淋巴细胞白血病临床路径(版)一、儿童急性淋巴细胞白血病(ALL)临床路径标准住院流程(一)适用对象。
第一诊断为儿童急性淋巴细胞白血病(ICD10:C91.0)的标危、中危组患者。
(二)诊断依据。
根据《临床诊疗指南-小儿内科分册》(中华医学会编著,人民卫生出版社),《诸福棠实用儿科学(第七版)》(人民卫生出版社),《血液病诊断及疗效标准(第三版)》(张之南、沈悌主编著,科学出版社)。
(一)体检:可有发热、皮肤粘膜苍白、皮肤出血点及瘀斑、淋巴结及肝脾肿大、胸骨压痛等。
(二)血细胞计数及分类。
(三)骨髓检查:形态学(包括组化检查)。
(四)免疫分型。
(五)细胞遗传学:核型分析,FISH(必要时)。
(六)白血病相关基因。
(三)危险度分组标准。
(一)标危组:必须同时满足以下所有条件:1.年龄≥1岁且<10岁;2.WBC<50×109/L;3.泼尼松反应良好(第8天外周血白血病细胞<1×109/L);4.非TALL;5.非成熟BALL;6.无t(9;22)或BCR/ABL融合基因;无t (4;11)或MLL/AF4融合基因;无t(1;19)或E2A/PBX1融合基因;7.治疗第15天骨髓呈M1(原幼淋细胞<5%)或M2(原幼淋细胞5%25%),第33天骨髓完全缓解。
(二)中危组:必须同时满足以下4个条件:1.无t(9;22)或BCR/ABL融合基因;2.泼尼松反应良好(第8天外周血白血病细胞<1×109/L);3.标危诱导缓解治疗第15天骨髓呈M3(原幼淋细胞>25%)或中危诱导缓解治疗第15天骨髓呈M1/M2;4.如有条件进行微小残留病(MRD)检测,则第33天MRD<10-2。
同时至少符合以下条件之一:5.WBC≥50×109/L;6.年龄≥10岁;7.TALL;8.t(1;19)或E2A/PBX1融合基因阳性;9.年龄<1岁且无MLL基因重排。
(三)高危组:必须满足下列条件之一:1.泼尼松反应不良(第8天外周血白血病细胞>1×109/L);2.t(9;22)或BCR/ABL融合基因阳性;3.t(4;11)或MLL/AF4融合基因阳性;4.中危诱导缓解治疗第15天骨髓呈M3;5.第33天骨髓形态学未缓解(>5%),呈M2/M3;6.如有条件进行MRD检测,则第33天MRD≥10-2,或第12周MRD≥10-3。
完全缓解的儿童急性淋巴胞白血病临床路径表单

PDN 45-60 mg·m-2·d-1,d1-7,d15-21。
□VDLD:
VCR 1.5 mg·m-2·d-1,QW,共3次;
(或VDS 3 mg·m-2·d-1,QW,共3次)
DNR或ADR 25-30 mg·m-2·d-1,QW,共1-3次;
VCR 1.5 mg·m-2·d-1,QW,共3次;
(或VDS 3 mg·m-2·d-1,QW,共3次) CTX 800-1000 mg·m-2·d-1,1次;
DNR或ADR 25-30 mg·m-2·d-1,QW,共1-3次; Ara-C 75-100mg·m-2·d-1,共7-8天
L-asp 5000-10000 u·m-2·d-1,共4-8次; 6-MP 60-75 mg·m-2·d-1,共7-14天
□造血生长因子(必要时)
□上级医师查房,确定有无并发症情况,明确是否出院
□完成出院记录、病案首页、出院证明书等,向患者交代出院后的注意事项,如:返院复诊的时间、地点,发生紧急情况时的处理等
重
要
医
嘱
长期医嘱:
□洁净饮食
□抗感染等支持治疗
□其他医嘱
临时医嘱:
□血常规、尿常规、大便常规
□肝肾功能、电解质
□输血医嘱(必要时)
□上级医师查房与化疗前评估
□患者家属签署输血同意书、骨穿同意书、腰穿同意书、静脉插管同意书
□上级医师查房
□完成入院检查
□骨穿(骨髓形态学检查、微小残留病变检测)
□腰穿+鞘内注射
□根据血象决定是否成分输血
□完成必要的相关科室会诊
□完成上级医师查房记录等病历书写
儿童急性淋巴细胞白血病临床路径(2019年版)

一、初治儿童 ALL 临床路径标准住院流程 (一)标准住院日为 35 天内 建议出入院 1~4 次,住院时间 7~35 天。 (二)进入路径标准 1.第一诊断必须符合儿童急性淋巴细胞白血病(ALL) 疾病编码(ICD-10:C91.000)的低危、中危组患者。 2.当患者同时具有其他疾病诊断时,但在住院期间不需 要特殊处理也不影响第一诊断的临床路径流程实施时,可以 进入路径。 (三)明确诊断及入院常规检查需 3~5 天(指工作日) 1.必需的检查项目 (1)血常规、尿常规、大便常规。 (2)肝肾功能、电解质、凝血功能、胰酶、血型、输 血前检查。 (3)胸部 X 线平片、心电图、超声检查(包括颈、纵 隔、心脏和腹部、睾丸等)、眼底检查。 (4)发热或疑有感染者可选择:病原微生物培养、影 像学检查。 (5)骨髓检查(形态学包括组化)、免疫分型、细胞遗 传学、白血病相关基因检测;微小残留病变检测。 (6)脑脊液常规、生化和细胞形态学检查,在治疗开 始 4 天内,鞘内注射化疗药物。
环磷酰胺(CTX)750~1000mg/(m2·d),1 次。 阿糖胞苷(Ara-C)75~100mg/(m2·d),共 7~8 天。 6-巯基嘌呤(6-MP)50~75mg/(m2·d),共 7~14 天。 培门冬酶(PEG-ASP)2000~2500U/(m2·d),1 次。 CAM/CAML 结束后 10~14 天后重复 1 次 CAM/CAML 方案。 2.mM 方案 大剂量甲氨喋呤(MTX)2~5g/(m2·d),每 2 周 1 次,共 4~ 5 次。 四氢叶酸钙(CF)15mg/m2 ,6 小时 1 次,3~8 次,根 据 MTX 血药浓度给予调整。 6-MP 25mg/(m2·d),不超过 56 天,根据 WBC 调整剂量。 上述方案实施期间需要进行水化、碱化。 (三)延迟强化治疗 1.VDLD 方案 VCR 1.5mg/(m2·d),每周 1 次,共 3~4 次,每次最大 绝对量不超过 2mg;或者长春地辛(VDS)3mg/(m2·d),每 周 1 次,共 3~4 次。 DNR 或阿霉素(ADR)25~30mg/(m2·d),每周 1 次,共 3~4 次。 培门冬酶(PEG-ASP)2000~2500U/(m2·d),2 次(间 隔 14 天)。 DXM 8~10mg/(m2·d),d1~7,d15~21。
儿童急性淋巴细胞白血病临床路径(版)之欧阳理创编

儿童急性淋巴细胞白血病临床路径(版)一、儿童急性淋巴细胞白血病(ALL)临床路径标准住院流程(一)适用对象。
第一诊断为儿童急性淋巴细胞白血病(ICD10:C91.0)的标危、中危组患者。
(二)诊断依据。
根据《临床诊疗指南-小儿内科分册》(中华医学会编著,人民卫生出版社),《诸福棠实用儿科学(第七版)》(人民卫生出版社),《血液病诊断及疗效标准(第三版)》(张之南、沈悌主编著,科学出版社)。
(一)体检:可有发热、皮肤粘膜苍白、皮肤出血点及瘀斑、淋巴结及肝脾肿大、胸骨压痛等。
(二)血细胞计数及分类。
(三)骨髓检查:形态学(包括组化检查)。
(四)免疫分型。
(五)细胞遗传学:核型分析,FISH(必要时)。
(六)白血病相关基因。
(三)危险度分组标准。
(一)标危组:必须同时满足以下所有条件:1.年龄≥1岁且<10岁;2.WBC<50×109/L;3.泼尼松反应良好(第8天外周血白血病细胞<1×109/L);4.非TALL;5.非成熟BALL;6.无t(9;22)或BCR/ABL融合基因;无t (4;11)或MLL/AF4融合基因;无t(1;19)或E2A/PBX1融合基因;7.治疗第15天骨髓呈M1(原幼淋细胞<5%)或M2(原幼淋细胞5%25%),第33天骨髓完全缓解。
(二)中危组:必须同时满足以下4个条件:1.无t(9;22)或BCR/ABL融合基因;2.泼尼松反应良好(第8天外周血白血病细胞<1×109/L);3.标危诱导缓解治疗第15天骨髓呈M3(原幼淋细胞>25%)或中危诱导缓解治疗第15天骨髓呈M1/M2;4.如有条件进行微小残留病(MRD)检测,则第33天MRD<10-2。
同时至少符合以下条件之一:5.WBC≥50×109/L;6.年龄≥10岁;7.TALL;8.t(1;19)或E2A/PBX1融合基因阳性;9.年龄<1岁且无MLL基因重排。
(三)高危组:必须满足下列条件之一:1.泼尼松反应不良(第8天外周血白血病细胞>1×109/L);2.t(9;22)或BCR/ABL融合基因阳性;3.t(4;11)或MLL/AF4融合基因阳性;4.中危诱导缓解治疗第15天骨髓呈M3;5.第33天骨髓形态学未缓解(>5%),呈M2/M3;6.如有条件进行MRD检测,则第33天MRD≥10-2,或第12周MRD≥10-3。
儿童急性淋巴细胞白血病临床路径(2019年版)

儿童急性淋巴细胞白血病临床路径(2019年版)一、儿童急性淋巴细胞白血病(ALL)临床路径标准住院流程一、适用对象第一诊断为儿童急性淋巴细胞白血病(ICD-10:C91.0)的低危、中危组患者。
二、诊断依据根据卫健委《儿童急性淋巴细胞细胞白血病诊疗规范(2018年版)》;《儿童急性淋巴细胞白血病诊疗建议(第4次修订)》(中华医学会儿科分会血液学组,中华儿科杂志,2014);《儿科血液系统疾病诊疗规范》(中华医学会儿科分会编著,人民卫生出版社,2014),《诸福棠实用儿科学(第8版)》(人民卫生出版社,2015)。
1.体检:可有发热、皮肤黏膜苍白、皮肤出血点及淤斑、淋巴结及肝脾大、胸骨压痛等。
2.血细胞计数及分类,生化,凝血检查。
3.骨髓检查:形态学(包括组化检查)。
4.免疫分型。
5.细胞遗传学:核型分析,FISH。
6.白血病相关基因:PCR基因检测或RNAseq。
7.脑脊液检查。
8.活检:针对骨髓干抽或者骨髓坏死的患儿。
三、危险度分组标准(一)低危组必须同时满足以下所有条件:1.年龄≥1岁且<10岁。
2.WBC<50×109/L(仅适用于无法行MRD检查者)。
3.治疗第15天骨髓呈M1(原幼淋细胞<5%)或M2(原幼淋细胞5%~25%),第33天骨髓完全缓解(仅适用于无法行MRD检查者)。
4.无其他中危、高危组细胞遗传学及分子生物学特征。
5.MRD 标准:诱导治疗d15~19:MRD<1×10-3且诱导治疗后(d33~45)MRD<1×10-4且巩固治疗前MRD<1×10-4。
(二)中危组符合以下1项或多项:1.年龄≥10岁。
2.初诊最高WBC≥50×109/L。
(仅适用于无法行MRD检查者)。
S2、CNSL(CNS3)和(或)睾丸白血病(TL)。
4.t(1;19)或E2A/PBX1融合基因阳性。
5.诱导治疗d15~19骨髓M2(5%≤原淋+幼淋<20%,且d33~45骨髓M1(原淋+幼淋<5%)。
儿童急性淋巴细胞白血病临床路径2018版

儿童急性淋巴细胞白血病临床路径(2017年版)一、儿童急性淋巴细胞白血病(ALL)临床路径标准住院流程(一)适用对象。
第一诊断为儿童急性淋巴细胞白血病(ICD-10:C91.0)的标危、中危组患者。
(二)诊断依据。
根据《临床诊疗指南-小儿内科分册》(中华医学会编著,人民卫生出版社),《诸福棠实用儿科学(第七版)》(人民卫生出版社),《血液病诊断及疗效标准(第三版)》(张之南、沈悌主编著,科学出版社)。
(一)体检:可有发热、皮肤粘膜苍白、皮肤出血点及瘀斑、淋巴结及肝脾肿大、胸骨压痛等。
(二)血细胞计数及分类。
(三)骨髓检查:形态学(包括组化检查)。
(四)免疫分型。
(五)细胞遗传学:核型分析,FISH(必要时)(六)白血病相关基因。
(三)危险度分组标准。
(一)标危组:必须同时满足以下所有条件:1. 年龄>1岁且V 10岁;2.WBCX 50XI09/L ;3.泼尼松反应良好(第8天外周血白血病细胞V 1 X 109/L );4.非T-ALL;5.非成熟B-ALL;6.无t (9;22 )或BCR/ABL融合基因;无t (4;11 )或MLL/AF4融合基因;无t (1;19 )或E2A/PBX1融合基因;7.治疗第15天骨髓呈M1(原幼淋细胞V 5%)或M2(原幼淋细胞5%-25% ,第33天骨髓完全缓解。
(二)中危组:必须同时满足以下4个条件:1. 无t (9;22 )或BCR/ABL融合基因;8天外周血白血病细胞V 1 X 15天骨髓呈M3(原幼淋细胞〉15天骨髓呈M1/M2;4.如有条件进行微小残留病(MRD检测,则第33天MRV 10"2 3。
同时至少符合以下条件之一:5.WBO 50 XI09/L ;6.年龄>10岁;7.T-ALL ;8.t (1;19 )或E2A/PBX1 融合基因阳性;9.年龄V 1岁且无MLL基因重排。
(三)高危组:必须满足下列条件之一:1.泼尼松反应不良(第8天外周血白血病细胞> 1 X910/L );2.t (9;22 )或BCR/ABL融合基因阳性;3.t (4;11 )或MLL/AF4融合基因阳性;4.中危诱导缓解治疗第15天骨髓呈M35.第33天骨髓形态学未缓解(>5%),呈M2/M3;6.如有条件进行MRD佥测,则第33天MRA 10_2,或第12 周MRO 10。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
儿童急性淋巴细胞白血病临床路径(2017 年版)、儿童急性淋巴细胞白血病(ALL)临床路径标准住院流程(一)适用对象。
第一诊断为儿童急性淋巴细胞白血病(ICD-10:C91.0)的标危、中危组患者。
(二)诊断依据。
根据《临床诊疗指南-小儿内科分册》(中华医学会编着,人民卫生出版社),《诸福棠实用儿科学(第七版)》(人民卫生出版社),《血液病诊断及疗效标准(第三版)》(张之南、沈悌主编着,科学出版社)。
(一)体检:可有发热、皮肤粘膜苍白、皮肤出血点及瘀斑、淋巴结及肝脾肿大、胸骨压痛等。
(二)血细胞计数及分类。
(三)骨髓检查:形态学(包括组化检查)。
(四)免疫分型。
(五)细胞遗传学:核型分析,FISH(必要时)。
(六)白血病相关基因。
(三)危险度分组标准。
(一)标危组:必须同时满足以下所有条件:1.年龄》1岁且v 10岁;2.WBC v 50 X1O9/L ;3.泼尼松反应良好(第8天外周血白血病细胞v 1 X109/L);4.非T-ALL ;5.非成熟B-ALL ;6.无(t 9;22 )或BCR/ABL 融合基因;无t(4;11 )或MLL/AF4 融合基因;无t(1;19 )或E2A/PBX1 融合基因;7.治疗第15天骨髓呈M1(原幼淋细胞v 5%)或M2(原幼淋细胞5%-25% ),第33 天骨髓完全缓解。
(二)中危组:必须同时满足以下4 个条件:1.无t (9;22 )或BCR/ABL融合基因;2.泼尼松反应良好(第8天外周血白血病细胞v 1 X109/L);3.标危诱导缓解治疗第15天骨髓呈M3 (原幼淋细胞>25% )或中危诱导缓解治疗第15 天骨髓呈M1/M2 ;4.如有条件进行微小残留病(MRD )检测,则第33 天MRD v 10 2。
-同时至少符合以下条件之一:5.WBC 为0 X109/L;6.年龄>10岁;7.T-ALL ;8.t (1;19 )或E2A/PBX1融合基因阳性;9.年龄v 1岁且无MLL基因重排。
(三)高危组:必须满足下列条件之一:1.泼尼松反应不良(第8天外周血白血病细胞>1 X109/L);2.t(9;22 )或BCR/ABL融合基因阳性;3.t (4;11 )或MLL/AF4 融合基因阳性;4.中危诱导缓解治疗第15 天骨髓呈M3 ;5.第33天骨髓形态学未缓解(>5%),呈M2/M3 ;6.如有条件进行MRD检测,则第33天MRD羽0-2,或第12 周MRD 羽0 -3。
(四)选择治疗方案的依据。
根据《临床诊疗指南-小儿内科分册》(中华医学会编着,人民卫生出版社),《诸福棠实用儿科学(第七版)》(人民卫生出版社)A.初始诱导化疗方案:VDLP (D)方案:长春新碱(VCR )1.5mg m-2 d-1,每周1次,共4次,每次最大绝对量不超过2mg ;或长春地辛(VDS )3mg m-2 d-1,每周1次,共4 次,每次最大绝对量不超过4mg ;柔红霉素(DNR )30mg m-2 d-1,每周1次,共2-4次;左旋门冬酰胺酶(L-asp)5000-10000u m-2 d-1,共6-10次;或培门冬酰胺酶(Peg-asp)2500u m-2 d-1,共2 次;泼尼松(PDN )45-60mg m-2 d-1,d1-28 ,第29-35 天递减至停。
或者PDN45-60mg m-2 d-1, d1-7 , 地塞米松(DXM )6-8mg m-2 d-1, d8-28 ,第29-35 天递减至停。
PDN 试验d1-7, 从足量的25%用起,根据临床反应逐渐加至足量,7天内累积剂量>210mg m-2,对于肿瘤负荷大的患者可减低起始剂量(0.2-0.5mg kg-1 d-1) ,以免发生肿瘤溶解综合征, d8 评估。
B.缓解后巩固治疗:1.CAM 方案:环磷酰胺(CTX )800-1000mg m-2d-1, 1 次;阿糖胞苷(Ara-C )75-100mg m-2 d-1,共7-8 天;6-巯基嘌呤(6-MP)60-75mg m-2 d-1,共7-14天。
中危组患者重复一次CAM 方案。
2.mM 方案:大剂量甲氨喋呤(MTX)3-5g m-2 d-1,每两周1次,共4-5次;四氢叶酸钙(CF)15mg m-2,6小时1次,3-8次,根据MTX 血药浓度给予调整;6-MP 25mg m-2 d-1 ,不超过56 天,根据WBC 调整剂量。
上述方案实施期间需要进行水化、碱化。
C.延迟强化治疗:1.VDLP (D )方案:VCR 1.5mg m-2 d-1,每周1次,共3次,每次最大绝对量不超过2mg ;或长春地辛(VDS )3mg m-2 d-1,每周1次,共3次,每次最大绝对量不超过4mg ;DNR 或阿霉素(ADR)25-30mg m-2 d-1,每周1 次,共1-3 次;L-asp 5000-10000U m-2 d-1,共4-8 次;或培门冬酰胺酶(Peg-asp)2500u m-2 d-1,共1 次;PDN 45-60mg m-2 d-1或DXM 6-8mg m-2 d-1,d1-7,d15-21 。
2.CAM 方案:CTX 800-1000mg m-2 d-1, 1 次;Ara-C 75-100mg m-2 d-1,共7-8 天;6-MP 60-75mg m-2d-1,共7-14 天。
中危组患者插入8 周维持治疗(即用8 周6-MP+MTX 方案,具体方案见下)。
中危组患者重复一次上述VDLP (D)和CAM方案。
D.维持治疗方案:1.6-MP+MTX 方案:6-MP 50mg m-2 d-1,持续睡前空腹口服;MTX 15-30mg m-2,每周1次,口服或肌注,持续至终止治疗(男2.5-3 年,女2-2.5 年)。
根据WBC 调整方案中的药物剂量。
2.VD 方案(6-MP+MTX 方案期间每4-8 周插入):VCR 1.5mg m-2 d-1,1 次,每次最大绝对量不超过2mg;DXM 6-8mg m-2 d-1,d1-7。
E.中枢神经白血病(CNSL )的防治:腰穿及鞘内注射至少16-24 次。
根据危险度分组可单用MTX 或三联鞘注,具体药物剂量如下:MTX:年龄<12 月6mg,年龄12-36 月9mg,年龄>36 月12.5mg;Ara-C:年龄<12 月15mg,年龄12-36 月25mg,年龄>36 月35mg;DXM :年龄<12 月2.5mg,年龄12-36 月2.5mg,年龄>36 月5mg。
初诊时即诊断CNSL的患儿,年龄<1岁不放疗,年龄》1岁者,需接受相应剂量头颅放疗。
(五)根据患者的疾病状态选择路径。
初治儿童ALL临床路径和完全缓解(CR)的儿童ALL临床路径(附后)。
(六)参考费用标准(一)标危组患者平均全程参考费用标准控制在8 万元内。
(二)中危组患者平均全程参考费用标准控制在15 万元内。
初治儿童ALL 临床路径(2017 年版)一、初治儿童ALL 临床路径标准住院流程(一)标准住院日为35 天内。
(二)进入路径标准。
1.第一诊断必须符合儿童急性淋巴细胞白血病(ALL )疾病编码(ICD10 :C91.002)的标危、中危组患者。
2.当患者同时具有其他疾病诊断时,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(三)明确诊断及入院常规检查需3-5 天(指工作日)。
1.必需的检查项目:(1)血常规、尿常规、大便常规;(2)肝肾功能、电解质、凝血功能、血型、输血前检查;(3)胸部X 线平片、心电图、超声检查(包括颈、纵隔、心脏和腹部、睾丸等)、眼底检查;(4)发热或疑有感染者可选择:病原微生物培养、影像学检查;(5)骨髓检查(形态学包括组化)、免疫分型、细胞遗传学、白血病相关基因检测;(6)脑脊液常规、生化和细胞形态学检查,在治疗开始 4 天内,鞘内注射化疗药物;2.根据情况可选择的检查项目:头颅、颈胸部MRI或CT、脊柱侧位片、脑电图、血气分析等。
3.患者及家属签署以下同意书:病重或病危通知书、骨穿同意书、腰穿及鞘内注射同意书、化疗知情同意书、输血知情同意书、静脉插管同意书(有条件时)。
(四)化疗前准备。
1.发热患者建议立即进行病原微生物培养并使用抗菌药物,可选用头孢类(或青霉素类)抗炎治疗,3 天后发热不缓解者,可考虑更换为碳青酶烯类和/或糖肽类和/或抗真菌治疗;有明确脏器感染患者应根据感染部位及病原微生物培养结果选用相应抗菌药物。
2.对于Hb v 80g/L , PLT < 20 X109/L或有活动性出血的患者,分别输浓缩红细胞、单采或多采血小板,若存在弥散性血管内凝血(DIC )倾向则当PLT < 50 X109/L即应输注单采或多采血小板,并使用肝素等其他DIC 治疗药物。
有心功能不全者可放宽输血指征。
3.有凝血功能异常的患者,输注相关血液制品。
纤维蛋白原< 1.5g/L ,输新鲜血浆或浓缩纤维蛋白原。
(五)化疗开始于诊断第1-5 天。
(六)化疗方案。
VDLP (D)方案:长春新碱(VCR )1.5mg m-2 d-1,每周1次,共4次,每次最大绝对量不超过2mg ;或长春地辛(VDS )3mg m-2 d-1,每周1次,共4 次,每次最大绝对量不超过4mg ;柔红霉素(DNR )30mg m-2 d-1,每周1次,共2-4次;左旋门冬酰胺酶(L-asp)5000-10000u m-2d-1,共6-10次;或培门冬酰胺酶(Peg-asp)2500u m-2 d-1,共2 次;泼尼松(PDN)45-60mg m-2 d-1,d1-28 ,第29-35 天递减至停。
或者PDN 45-60mg m-2 d-1,d1-7, 地塞米松(DXM )6-8mg m-2 d-1,d8-28 ,第29-35 天递减至停。
PDN 试验d1-7, 从足量的25%用起,根据临床反应逐渐加至足量,7天内累积剂量>210mg m-2,对于肿瘤负荷大的患者可减低起始剂量(0.2-0.5mg kg-1 d-1),以免发生肿瘤溶解综合征,第8 天评估。
(七)化疗后必须复查的检查项目。
1.血常规、尿常规、大便常规。
2.化疗第8 天外周血涂片中幼稚细胞计数。
3.化疗第15 天和第33 天骨髓形态学,有条件者做微小残留病变检测。
4.脑脊液检查。
5.肝肾功能、电解质和凝血功能。
6.脏器功能评估。
7.治疗前有白血病细胞浸润改变的各项检查。
8.出现感染时,需多次重复各种体液或分泌物培养、病原学检查、相关影像学检查。
(八)化疗中及化疗后治疗。
1. 感染防治:(1 )给予复方磺胺异恶唑预防卡氏肺孢子虫肺炎。
(2 )发热患者建议立即进行病原微生物培养并使用抗菌药物,可选用头孢类(或青霉素类)抗炎治疗,3天后发热不缓解者,可考虑更换碳青酶烯类和/或糖肽类和/或抗真菌治疗;有明确脏器感染的患者,应根据感染部位及病原微生物培养结果选用相应抗菌药物。
