检验科危急值报告内容及范围
检验科危急值管理项目和范围

检验科危急值管理项目和范围项目背景检验科作为医院的重要部门,负责进行各类化验和检查,为医生提供诊断和治疗的依据。
在一些情况下,检验结果可能存在危急值,即可能对患者的生命健康造成重大威胁。
因此,建立和完善检验科危急值管理项目和范围,对确保患者的安全至关重要。
项目目的本项目的目的是建立检验科危急值的管理机制,确保有效的危急值处理流程和及时的沟通和反馈,以最大程度地减少患者的风险和医疗事故的发生。
项目范围检验科危急值管理项目的范围包括以下内容:1. 定义危急值:明确检验结果中哪些数值属于危急值范围,以便在出现危急值时能够迅速识别和处理。
2. 危急值监测和报告:建立危急值监测和报告机制,确保及时监测患者的检验结果,并能够迅速将危急值报告给相关医生和护士。
3. 危急值处理流程:制定有效的危急值处理流程,包括通知医生、记录危急值处理过程、核实处理结果等环节,以确保危急值得到及时和正确的处理。
4. 沟通和反馈:建立危急值的沟通和反馈机制,包括与医生、护士和患者的沟通,以及危急值处理结果的反馈等,以确保危急值处理过程的有效性和透明度。
5. 监督和评估:建立检验科危急值管理项目的监督和评估机制,定期对危急值处理流程和结果进行评估,发现问题并及时进行改进。
项目实施计划本项目的实施计划如下:1. 确定项目团队:组建由检验科的专业人员、质控人员和信息技术人员组成的项目团队。
2. 收集资料和制定方案:收集关于危急值管理的法律法规、相关研究和文献资料,制定危急值管理方案和流程。
3. 系统开发和测试:基于制定的方案和流程,开发适用于检验科的危急值管理系统,并进行测试和调试。
4. 培训和推广:对检验科的工作人员进行危急值管理的培训,推广并普及危急值管理知识和要求。
5. 实施和监督:逐步启动危急值管理系统,监督实施并进行定期的监督和评估。
6. 不断改进:根据实施和监督过程中的反馈和评估结果,及时进行改进和优化,以确保危急值管理项目的有效性和可持续性。
检验科危急值报告范围
检验科“危急值”报告范围检验科“危急值”报告流程:四、“危急值”报告程序和登记制度(一)门诊、急诊病人“危急值”报告程序医技科室工作人员发现门诊、急诊患者检查(验)出现“危急值”情况,应及时通知门诊、急诊医生,由门诊、急诊医生及时通知病人或家属取报告并及时就诊。
一时无法通知病人时,应及时向门诊部、医务科报告,值班期间应向总值班报告。
必要时门诊部应帮助寻找该病人,并负责跟踪落实,做好相应记录。
门诊、急诊医生须将诊治措施记录在门诊病历中。
(二)住院病人“危急值”报告程序1、医技科室发现“危急值”情况时,在确认检查(验)过程中各个环节无异常后,将检查(验)结果发出,立即电话通知病区医护人员,并在《“危急值”报告登记本》中完整记录各项内容。
2、临床医生和护士在接到“危急值”报告电话后,应立即派人取回报告,并及时将报告交管床医生或值班医生。
必要时立即报告上级医生或科主任,结合临床情况采取相应措施。
接电人员认真做好《“危急值”报告登记本》记录工作,并负责跟踪落实。
3、管床医生需在接到“危急值”报告后将所采取的相应诊治措施及时记录在病程记录中。
(三)体检中心“危急值”报告制度医技科室发现“危急值”情况时,立即电话报告体检中心相关人员或主任。
体检中心接到“危急值”报告后,复述确认后,立即通知病人速来医院接受紧急诊治,并帮助病人联系相关医生,给予该病人必要的诊治措施。
体检中心负责跟踪落实并做好相应的记录。
五、登记制度“危急值”报告与接收须遵循“谁报告、谁接收、谁记录”的原则。
各临床科室、医技科室应分别建立检查(验)“危急值报告登记本”,对“危急值”的相关信息和处理做好详细登记。
六、督查制度(一)临床、医技科室要认真组织学习“危急值”报告制度,从而掌握“危急值”报告项目与“危急值”范围和报告程序。
各科室要有专人负责本科室“危急值”报告制度实施情况的督察,确保制度落实到位。
(二)本制度自文件下发之日起,“危急值”报告制度的落实执行情况,将纳入科室医疗质量考核内容。
检验科危急值筛查项目和范围

检验科危急值筛查项目和范围背景在医疗实践中,有些检验结果可能会表明患者的病情非常严重或需要立即采取行动。
这些被称为危急值的结果,需要及时通知医生,并采取必要的治疗措施,以保护患者的健康与生命。
目的本文档旨在确定检验科危急值筛查的项目和范围,以确保医院的检验结果能及时通知医生,并采取适当的措施。
筛查项目以下是我们建议的危急值筛查项目:1. 血液检验:包括血红蛋白浓度、白细胞计数、血小板计数等。
2. 电解质检验:包括钠离子、钾离子、钙离子等。
3. 肝功能检验:包括谷丙转氨酶、谷草转氨酶、总胆红素等。
4. 肾功能检验:包括血尿素氮、肌酐等。
5. 凝血功能检验:包括凝血酶原时间、部分凝血活酶时间等。
6. 心肌酶谱检验:包括肌酸激酶同工酶、谷草酸激酶等。
筛查范围危急值筛查项目的范围应根据医院的实际情况来确定,包括以下要素:1. 检验设备和技术:医院应确保具备必要的仪器设备和技术来进行危急值筛查项目。
2. 检验人员培训:医院应对负责进行危急值筛查的检验人员进行培训,确保他们能够准确判断危急值并及时通知医生。
3. 通知与转达机制:医院应建立有效的危急值通知与转达机制,确保检验科与临床科室之间能够及时、准确地沟通危急值结果。
4. 记录和追踪:医院应建立完善的记录和追踪系统,监测危急值的处理情况,并及时采取必要的纠正措施。
结论制定并实施有效的检验科危急值筛查项目和范围对于确保患者安全和健康至关重要。
医院应根据实际情况制定具体的策略,确保危急值能够及时通知医生,并采取相应的治疗措施。
同时,医院还应不断审查和改进危急值筛查的过程,以确保其持续有效性。
---以上是关于检验科危急值筛查项目和范围的文档内容。
检验科危急值分析项目和范围

检验科危急值分析项目和范围1. 介绍本文档旨在分析检验科危急值的项目和范围。
危急值是指检验结果超出正常范围,可能会对患者的健康造成严重影响的结果。
对于这些特殊情况,医院需要采取迅速、准确的措施来处理和通知相关医护人员,以便及时采取适当的治疗措施。
2. 项目检验科危急值的项目通常包括但不限于以下几类:2.1 血液指标- 血红蛋白浓度- 白细胞计数- 血小板计数- 凝血功能指标(如凝血酶原时间、部分凝血活酶时间等)- 血糖水平- 电解质浓度(如钠、钾、钙等)2.2 生化指标- 肝功能指标(如谷丙转氨酶、总胆红素等)- 肾功能指标(如血尿素氮、肌酐等)- 心肌酶谱(如肌酸激酶、肌酸激酶同工酶等)- 血脂指标(如总胆固醇、甘油三酯等)2.3 人体液体分析- 尿液分析(如尿常规、尿沉渣镜检等)- 体液pH值- 酸碱平衡指标(如二氧化碳分压、碳酸氢根离子浓度等)3. 范围检验科危急值的范围应根据临床实际情况和医院内部政策而定。
以下是常见的范围分级示例:3.1 一级危急值一级危急值是指检验结果超出正常范围且需要立即通知医生进行紧急处理的情况。
一级危急值可能对患者的健康构成严重威胁。
常见的一级危急值包括:- 重度贫血- 严重感染- 弥漫性血管内凝血- 极高血糖水平- 高度电解质紊乱3.2 二级危急值二级危急值是指检验结果超出正常范围但威胁程度较一级危急值较低的情况。
医生应尽快对二级危急值进行处理,以确保患者及时得到适当的治疗。
常见的二级危急值包括:- 临界血红蛋白浓度- 临界白细胞计数- 临界血小板计数- 凝血功能异常3.3 三级危急值三级危急值是指检验结果超出正常范围但威胁程度较一、二级危急值更低的情况。
医生需要尽快注意并处理三级危急值,以避免进一步的健康风险。
常见的三级危急值包括:- 轻度肝功能异常- 轻度肾功能异常- 轻度心肌酶谱异常- 高胆固醇水平4. 结论对于检验科危急值,医院应建立具体的项目和范围,以确保及时发现和处理患者的危急情况。
检验科危急值报告的项目和范围

检验科危急值报告的项目和范围科危急值报告是医学检验科对患者体液或组织标本进行分析后的结果,其中的项目和范围需要根据实际情况来决定。
一般情况下,科危急值报告会包括以下项目和范围:1.血液学项目:血液学项目包括血常规、血型、凝血功能等指标。
对于血常规来说,白细胞计数、血红蛋白水平、血小板计数等指标异常都可能导致危急情况。
例如,白细胞计数过低可能表示患者感染或骨髓功能抑制;血小板计数过低可能导致出血风险增加。
2.生化学项目:生化学项目包括血糖、肾功能、肝功能等指标。
例如,血糖水平过高可能表示患者存在糖尿病或者严重的应激反应;肾功能不全可能导致尿毒症而需要紧急治疗;肝功能异常可能反映患者肝脏受损或肝炎等情况。
3.免疫学项目:免疫学项目包括炎症标志物、免疫球蛋白水平等指标。
例如,C-反应蛋白水平升高可能表示患者存在炎症或感染;免疫球蛋白水平降低可能导致患者免疫功能低下。
4.微生物学项目:微生物学项目包括细菌培养和药敏试验等指标。
细菌培养结果的报告可以及时提供感染的细菌种类和药物敏感性信息,以指导临床治疗。
5.分子生物学项目:分子生物学项目包括基因检测、病毒核酸检测等指标。
例如,在临床上常见的乙型肝炎和人类免疫缺陷病毒(HIV)的核酸检测项目,在急性感染时,如果检测出阳性结果,应该立即向临床医生报告。
科危急值报告的范围也需要根据实际情况来确定。
一般来说,急性、危及生命或病情恶化的情况下需要提供科危急值报告。
例如,重度贫血、高血糖昏迷、严重肝功能损害等都需要及时向临床医生报告。
科危急值报告的编制应该遵循一定的流程和标准。
医院和检验科应该根据患者的病情和临床需要制订相应的报告标准,并确保科危急值报告的准确性和及时性,以便医生能够迅速采取相应的治疗措施。
此外,科危急值报告应该有明确的报告方式和渠道,确保报告能够直接送达到负责患者的临床医生手中。
总之,科危急值报告的项目和范围应该根据实际情况来决定,医院和检验科应该建立相应的标准和流程,并确保报告的准确性和及时性,以提供给临床医生及时有效的治疗指导。
检验科危急值报告制度及数值范围

临床检验(查)“危急值”报告制度20XX年版临床检验(查)“危急值”,是以正常值做为标靶而制定的临床紧急救治数据,是指检验(查)结果与正常参考范围偏离较大,当这种试验结果出现时,表明患者可能正处于有生命危险的边缘状态。
此时如果临床医师及时得到检验信息,迅速给予患者有效的干预措施或治疗,可能挽救患者的生命,避免严重后果的出现。
因此把这种有可能危及患者安全或生命的临床检验数值称为“危急值”。
鉴于临床检验(查)“危急值”对于患者生命安全的重要意义,特制定本制度。
一、临床检验科室处置流程㈠医技科室工作人员发现“危急值”情况时,检查(验)者首先要确认仪器、设备和检查过程是否正常,操作是否正确;核查检验标本采集、运送是否有误,检验项目质控、定标、试剂是否正常,仪器传输是否有误。
㈡在确认检验(查)过程各环节无异常的情况下,需立即电话通知临床科室人员“危急值”结果,并在《危急值报告登记本》上填写以下内容:患者姓名、性别、年龄、住院号(门诊号)、科室、床号、申请医师、检验项目、检验结果、收样时间、出报告时间、临床接收人员和检验者姓名等;并由临床接受人员即时复述确认检验结果。
(见附一)㈢临床检验科室对原标本留取标本备查。
㈣危急值报告由临床检验科室当值检测工作人员负责执行,临床检验科室科室负责人予以监督和每月审核。
二、临床科室处置流程㈠临床科室医务人员接获有关“危急值”报告的电话,并按要求复述一遍结果后,应在临床科室《危急值报告登记本》上认真记录报告时间、检查结果、报告者。
㈡临床科室医务人员接获“危急值”时,除按要求记录外,应立即将检查结果报告主管医师或值班医师,同时记录汇报时间、汇报医师姓名;㈢主管医生或值班医生应根据病情,结合“危急值”报告结果,对该患者的病情做进一步了解,必要时予以重新抽样检查,对“危急值”报告进行分析和评估,立即采取相应处理措施,同时及时报告上级医师或科主任,必要时报医院总值班或者医务部;(见附二)㈣主管医师或值班医师需在接获“危急值”6小时内,在病程记录中详细记录报告结果和所采取的相关诊疗措施。
危急值报告制度及项目

临床检验危急值报告及登记制度一、目的:及时向医生告知临床病人危急情况,为临床抢救病人生命争取时间。
二、适用范围:检验科工作人员。
三、危急值的范围:(一)血气PH ≤7.25 ≥7.55 动脉血,毛细血管pCO2 mmHg ≤20 动脉血,毛细血管pO2 mmHg≤45 动脉血pO2 mmHg≤20 毛细血管HCO3 mmol/L ≤10 ≥40 动脉血,毛细血管O2 % ≤75 动脉血(二)血液化学胆红素(新生儿)mmol/L ≥307.8 血清糖mmol/L≤3.0 ≥20.0 血浆钾mmol/L ≤2.5≥ 6.5 血清钠mmol/L ≤120≥160 血清氯mmol/L ≤80≥120 血清尿素mmol/L≥20 血清肌酐umol/L ≥800 血清尿酸umol/L≥600血清纤维蛋白原g/L≤ 2.0 ≥5.0 血清总蛋白g/L ≤40 ≥100 血清白蛋白g/L≤20≥60 血清(浆)镁mmol/L ≤0.5 ≥ 1.5 血清(浆)磷mmol/L≥ 4.0 血清(浆)钙mmol/L ≤1.5 ≥ 4.0 血清(浆)淀粉酶>3倍血清(浆)(三)临床检验Hct ≤0.15≥0.60 全血Hb g/L ≤50 ≥200 全血WBC ≤2.5 ×109≥30×109全血Plt ≤10×109≥500×109全血APTT ≥70 sec 血浆D-二聚体mg/L≥40(枸橼酸钠抗凝血)肌钙蛋白阳性血培养阳性稀少血型如Rh(D):阴性注:与历史比较属未达到或超过危急界限,其变化的差异已表示出病情的危重,也属警戒值。
四、建立对危急值的处理、核定和报告(一)凡属危急值的试验,一律按急诊标本的规定处理。
即记录收到标本时间和报告时间;急诊的项目要求在30分钟内发出或通知病房;对不符合要求的标本要求在最短时间内通知病房重新采取等。
(二)对危急值的标本应进行核实1、标本的核实:包括病人的姓名、年龄、性别、科室床号、诊断、测定项目等。
医院检验科危急值报告制度模版(二篇)

医院检验科危急值报告制度模版医院检验科危急值报告制度是为了保障病人的安全和健康而建立的重要制度。
下面是一个医院检验科危急值报告制度的范文:1. 目的:医院检验科危急值报告制度的目的是确保及时准确地向医生提供病人的危急值检验结果,以帮助医生及时制定治疗方案,避免病情恶化和对病人造成不可逆的损害。
2. 适用范围:适用于医院检验科所有类型的危急值检验结果报告。
3. 危急值定义:危急值定义为可能导致病人生命威胁或产生严重并发症的检验结果。
4. 报告流程:4.1 检验科技师在完成检验后发现危急值时,应立即通知主管医生,并将检验结果报告及时传送给医生;4.2 医生在接收到危急值报告后,应立即评估病人的病情,制定相应的治疗方案并与检验科沟通确认;4.3 检验科负责人应在接收到危急值报告后,及时进行记录,并跟进医生治疗措施的执行情况。
5. 报告内容:5.1 危急值检验结果报告应包括病人的基本信息、检验项目和检验结果;5.2 报告应明确标注危急值的定义和相应的处理措施;5.3 报告应以书面形式记录,并通过电话、传真或电子邮件等方式传送给医生。
6. 报告审核:6.1 检验科负责人应对危急值报告进行审核,确保报告的准确性和完整性;6.2 审核过程中发现的问题应及时向相关部门提交问题反馈,并跟进解决情况;6.3 审核结果应进行记录,并定期进行评估和改进。
7. 培训和宣传:7.1 医院应定期组织培训,向检验科技师和医生介绍危急值报告制度并强调其重要性;7.2 医院应通过内部通知、会议和宣传资料等方式,向相关人员宣传并普及危急值报告制度。
8. 监督与评估:医院应建立监督机制,定期评估危急值报告制度的执行情况并进行改进。
医院检验科危急值报告制度模版(二)危急值是指检验结果的极度异常,如不及时处理随时会危及病人生命的检验值。
实验室应与临床医师商讨,确定重要指标的“危急值”范围。
检验中发现危急值,必要时可按以下程序进行处理:a)立即检查室内质控是否在控,操作是否正确,仪器传输是否有误,确认标本采集是否符合要求;b)询问医生该结果是否与病情相符;c)察看历史结果;d)必要时重新采集标本进行检测。
检验科危急值项目和范围

检验科危急值项目和范围以下是经过修改的文章:危急值检验项目及其范围:血钾:<2.5mmol/L,>6.5mmol/L;<1.5mmol/L,>3.5mmol/L;<120mmol/L,>160mmol/L;<0.5mmol/L,>5.0mmol/L。
血磷,总胆红素,血尿素氮,血肌酐,血糖,血淀粉酶,血红蛋白,白细胞计数,血小板计数,PH(动脉血气分析),PO2,PCO2,肌钙蛋白I,肌酸激酶同工,凝血酶原时间,激活部分凝血活酶时间(APTT),抗凝治疗者(INR)国际标准化比值。
其他:<0.5mmol/L;>342umol/L;>35.6mmol/L;>884umol/L;<3.2mmol/L;>22.5mmol/L;>正常值的3倍;<50g/L;<2.0×10/L;>40.0×10/L;<30.0×10/L;>1000×10/L;<7.0;>7.6;<40mmHg;>70mmHg;阳性;>正常值的2倍;>35秒;>100秒。
危险性临床意义供参考:低钾血症可导致呼吸肌麻痹而死亡,高钾血症可引起心率失常和呼吸麻痹。
低血钙可导致手足抽搐,高血钙可引起甲状旁腺危象。
低钠严重者可能出现惊厥、昏迷、脑水肿、颅内高压综合症和循环衰竭综合症,高钠水摄入不足可导致严重脱水甚至死亡,尿崩症也可能出现。
低镁可导致肌肉震颤、手足抽搐或癫痫发作、严重心率失常和心室纤维颤动,高镁则会抑制心脏和肌肉,可能因呼吸肌麻痹而死亡。
急性乙醇中毒、甲状旁腺功能亢进症、佝偻病、代谢性酸中毒和糖尿病等也可能引起危急值。
胆红素过高可导致脑病,进而导致神经系统后遗症,肾功能衰竭也可能导致危急值。
低糖可引起确糖性神经症状和低血糖性昏迷,高糖则会引起高血糖性昏迷、渗透性多尿伴严重的脱水和酮中毒,可能有严重的急性或坏死性胰腺炎的情况。
急性大量失血或严重贫血可能导致引发致命性感染,急性白血病或败血症也可能出现。
危急值项目表及危急界限值

附件1一、检验科“危急值”项目及报告范围二、心电检查危急值报告范围:1.急性心肌梗死(超急性期,急性发作期)2.急性心肌缺血ST段下移>/2mv(不适宜平板)3.急性心肌损伤(T波高耸,ST段斜型抬高)4.动态心电图出现窦性停搏>3秒或多次>2秒者5.致命性心率失常(1)心室扑动、颤动(2)室性心动过速(3)多源性、ront型室性早搏(4)频发室性早搏并Q-T间期延长(5)预激综合征伴快速心室率心房颤动(6)心室率大于180次/分的心动过速(7)二度Ⅱ型及二度Ⅱ型以上的房室传导阻滞(8)心室率小于40次/分的心动过缓(9)大于2秒的停搏(10)低钾U波增高。
三、内镜检查危急值报告范围:(1)食道或胃底静脉曲张和(或)明显出血点和(或)红色征阳性和(或)活动性出血(2)消化道大出血(3)消化道穿孔。
四、纤维支气管镜危急值报告范围:1.心跳骤停2.大咯血。
五、超声检查危急值报告范围:1.外伤后胸腔或腹腔积血 2.肝脏破裂并腹腔积血3.脾破裂并腹腔积血4.异位妊娠破裂并腹腔积血5.主动脉夹层或主动脉瘤6.大量心包积液。
前壁厚度≥ 3cm,合并心包压塞7.心脏破裂。
六、放射科危急值报告范围1.气管,支气管,食管异物2.单侧肺部压缩50%以上液气胸,尤其是张力性气胸,一侧肺不张,一侧2/3梗死3.消化道穿孔、急性肠梗阻4.X线检查诊断结果为脊柱外伤长轴成角畸形、椎体粉碎性骨折压迫硬膜囊5.骨盆粉碎性骨折。
七、CT和MRI危急值报告范围:1.脑出血、脑水肿或颅内占位导致脑疝者 2.脑干出血者 3.大脑中动脉供血区大面积急性梗死者(>2/3,发病3天以内)4.延髓急性脑梗死5.气管,支气管异物6.弥漫性脑挫裂伤伴意识不清者7.急性出血坏死性胰腺炎8.肝脾胰肾等实质脏器破裂出血,腹腔空腔脏器破裂或或穿孔,肠扭转9.急性主动脉夹层动脉瘤10.心包填塞,纵隔摆动,纵隔血肿11. .单侧肺部压缩50%以上液气胸,尤其是张力性气胸,一侧肺不张,一侧2/3梗死。
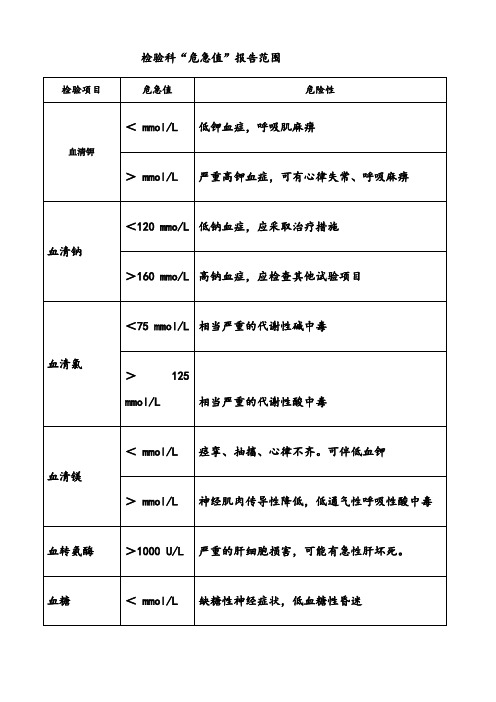
检验科危急值报告内容及范围

检验科危急值报告内容及范围一、“危急值”的定义“危急值”(Critical Values)是指当这种检验、检查结果出现时,表明患者可能正处于有生命危险的边缘状态,临床医生需要及时得到检验、检查信息,迅速给予患者有效的干预措施或治疗,就可能挽救患者生命,否则就有可能出现严重后果,失去最佳抢救机会。
二、“危急值”报告制度的目的1、“危急值”信息,可供临床医生对生命处于危险边缘状态的患者采取及时、有效的治疗,避免病人意外发生,出现严重后果。
2、“危急值”报告制度的制定与实施,能有效增强医技工作人员的主动性和责任心,提高医技工作人员的理论水平,增强医技人员主动参与临床诊断的`服务意识,促进临床、医技科室之间的有效沟通与合作。
3、医技科室及时准确的检查、检验报告可为临床医生的诊断和治疗提供可靠依据,能更好地为患者提供安全、有效、及时的诊疗服务。
三、“危急值”报告程序和登记制度(一)患者“危急值”报告程序1、检验人员、审核人员一旦发现病人检验结果达到“危急值”,应立即向科主任报告,并检查标本质量,确认标本是否符合要求,该标本其他相关项目有无异常。
确认仪器、设备和检查过程是否正常,项目质控、定标、试剂是否正常,仪器传输是否有误,操作是否正确,查看当天其他已做标本该项目的总体情况有无异常。
在确认以上各环节无异常的情况下,立即复查检验项目,复查结果与第一次结果吻合无误后,立即电话通知临床科室人员,告知“危急值”结果。
及时签发正式检验报告,报告单上内容应符合规范,并注明“已复查”标识。
其他医技科室发现“危急值”情况时,诊断医师应确认检查结果的准确性。
应立即电话通知临床科室,并以最快方式将检查报告单送到临床科室。
2、相关医护人员接到“危急值”报告电话后,详细、规范登记,并及时报告值班医生。
负责或值班医生接报告后,应立即结合临床情况迅速采取相应措施,需讨论、会诊者,及时通知上级医师、科主任甚至医务科。
(二)、登记制度“危急值”报告与接收遵循“谁报告,谁登记。
检验科危急值测定项目和范围

检验科危急值测定项目和范围
1. 引言
本文档旨在列举检验科危急值的测定项目和范围,为检验科从
业人员提供相关信息和指导。
2. 检验科危急值测定项目
检验科危急值测定项目主要包括以下内容:
- 血液学项目:如血红蛋白浓度、白细胞计数、血小板计数等;
- 生化学项目:如血糖测定、肝功能指标测定、肾功能指标测
定等;
- 凝血学项目:如凝血酶原时间测定、国际标准化比值测定等;
- 免疫学项目:如白细胞分类计数、C反应蛋白测定等;
- 微生物学项目:如细菌培养鉴定、抗生素敏感性试验等;
3. 检验科危急值的范围
检验科危急值的范围主要包括以下情况:
- 项目值超过或低于正常参考范围的临界值;
- 项目值与患者病情密切相关,可能对患者生命安全造成严重影响的情况;
- 项目值与重要医疗决策密切相关的情况。
4. 注意事项
在测定和处理检验科危急值时,检验科从业人员应注意以下事项:
- 必须遵循相关的操作规范和标准流程;
- 确保测定结果的准确性和可靠性;
- 即时报告和传达危急值结果给临床医生或相关人员;
- 记录和归档危急值的处理过程和结果。
5. 结论
本文档列举了检验科危急值的测定项目和范围,为检验科从业人员提供了相关指导。
在处理检验科危急值时,请严格遵守规范和流程,确保对患者的及时且准确的处理和报告。
医院检验科危急值报告制度(2篇)

医院检验科危急值报告制度检验“危急值”口头通知制度和程序1、危急值是指可能危及病人生命安全或手术者健康的某些重要检查结果的危象界限值。
2、当出现上述危急值或可疑危急值时,立即电话通知相应临床科室护士站(病区主班护士或三班值班护士)或开单医师,同时,在确认仪器设备正常的情况下,立即复查,复查结果与第一次结果吻合无误后,再次及时电话通知相应临床科室护士站(病区主班护士或三班值班护士)或开单医师,并在《检验危急值结果登记本》上详细记录,记录上检验日期、患者姓名、病案号、科室床号、检验项目、检验结果、复查结果、临床联系人、联系电话、联系时间、报告人、备注等项目。
3、检验科每天收取标本时,对照手术记录板,在检查单上加以标记,根据手术时间的先后顺序对标本进行排序、检查。
4、每天上午11。
____分之前,将病房标本的传染病项目异常值或可疑值,电话通知相应临床科室护士站(病区主班护士或三班值班护士)或开单医师。
5、如果手术时间提前或有急诊手术,在检验结果未回报的情况下,管床医生应与检验科沟通。
6、检查科室和临床科室应分别设“危急值报告登记本”,实时记录信息以备核查。
每次电话报告时双方应如实记录电话报告时间、患者姓名、床号、住院号、检查结果、报告者和报告接受人姓名。
7、病区主班护士或三班值班护士接到危急值报告后应立即报告管床医师或值班医师,并要求其签字。
8、如临床医师对危急值结果存有异议,应主动联系相应____部门进行重新检查。
9、检查科室应主动关心出现危急值患者的诊治情况,临床科室应在施治后及时进行复查。
10、原始样本应保留以备复核。
医院检验科危急值报告制度(2)是指一种管理制度,旨在确保及时、准确地处理检验科检验结果中的危急值,并将其及时报告给医务人员,以便采取紧急的治疗和干预措施。
危急值是指具有潜在严重临床意义,可能导致病情恶化和危及生命的检验结果。
对于危急值的处理,要求进行及时的通知和报告,并确保得到医务人员的重视和及时处理。
检验科危急值报告制度范本

一、目的为确保患者生命安全,提高医疗质量,及时、准确地报告危急值,特制定本制度。
二、适用范围本制度适用于我院检验科所有检验项目,包括住院、门诊及急诊等。
三、危急值定义危急值是指可能危及患者生命安全的某些重要检查结果的界限值。
当检查结果达到或超过危急值时,应立即报告临床科室。
四、危急值项目及范围1. 危急值项目:包括但不限于血常规、尿常规、肝功能、肾功能、血糖、电解质、心肌酶、凝血功能等。
2. 危急值范围:根据临床工作需要,医院建立危急值项目表,制定危急限值。
并根据临床需要定期修改,删除或增加某些试验项目,以适合于本院病人群体的需要。
五、危急值报告流程1. 检验科工作人员在发现检验结果达到危急值时,应立即向本组专业主管(组长)报告。
2. 专业主管(组长)对检验结果进行审核和复核,确认无误后,立即电话通知病区护士。
3. 病区护士接到电话通知后,可派人到检验科取报告单,并及时将书面检验报告交床位医师或值班医师。
4. 通过LIS和HIS接口,检验科实时向病区护士和医生工作站发出屏闪或警示框,给出危急值内容(包括患者基本信息、检测项目、检测结果等)。
5. 临床科室接收到危急值信息后,应及时识别,并在半小时内做出相应处理,并在病程记录中详细分析、记录。
六、危急值记录1. 检验科建立《检验危急值结果登记本》,详细记录检验日期、患者姓名、病案号、科室床号、检验项目、检验结果、复查结果、临床联系人、联系电话、联系时间(具体到分钟)、报告人等项目。
2. 临床科室接到危急值报告时,应立即通知临床医师并做好登记、签字等。
七、危急值异议处理1. 临床医师对危急值结果存有异议时,应主动联系相应检查部门进行重新检查。
2. 检查部门接到异议后,应及时进行复查,并在规定时间内反馈结果。
八、危急值沟通与培训1. 检验科应积极与相关临床科室进行沟通,确定危急值项目以及范围,并记录相关资料。
2. 定期对检验科工作人员进行危急值报告制度及流程的培训,提高危急值报告的准确性和及时性。
检验科危急值报告制度

检验科危急值报告制度一、目的规范检验科危急值的报告,及时将规定的危急值结果报告给临床。
二、适用范围检验科所有工作人员。
三、具体内容3.1“危急值”是表示危及生命的检验结果。
3.1.1检验科的危急值主要包括下表所列检验项目。
3.1.2现行的检验危急值标准,是由医务科质控办牵头、各临床科室主任或骨干及医技科室负责人参与共同讨论形成的。
3.1.3危急值报告项目及范围每年修订一次,各临床、医技科室可根据需要向医管科提出修改意见。
我院现行危急值项目和报告范围见附表1.3.1.3危急值项目选择原则:(1)满足“结果的偏离可提示患者生命处于危险状态”这一条件的检验项目。
(2)以卫生计生委临床检验中心组织的全国性的现状调查为基础,建立危急值项目(检验科现行危急值项目基本参照此建立)。
(3)公开发表的文献、资料中推荐的危急值项目。
(4)患者安全目标要求开展的危急值项目。
(5)根据具体医院临床科室的特点建立危急值项目。
3.4危急值界限确认原则(1)根据年龄、种族、性别等人口统计学特点来设定不同亚组的界限值。
(2)基于医学决定水平,提出可能的危急值界限。
(3)基于医疗机构、不同专业科室的临床救治能力提出可能危急值界限。
(4)危急值界限的确认应参考本单位检测系统的生物学参考区间。
(5)以卫生计生委临床检验中心组织的全国性的现状调查为基础所建立的危急值界限数据库作为参考(检验科现行危急值项目基本参照此建立)。
3.2当出现上述危急值时,首先应确认仪器设备试剂是否正常。
3.3如果仪器设备试剂均正常,应立即复查。
3.4对远超出上限者应稀释后重新检测。
3.5复查结果与第一次结果吻合无误后,应立即审核报告并电话通知到当班医生,电话告知需要注意的是,接收人需要向报告人口头回述信息以确认信息传递的准确性。
3.6对不符合病情的,要求临床重新送样检测。
3.7所有的危急值均在危急值报告本上登记,包括患者基本信息、危急值项目及结果、报告人及报告时间、接收人及接收时间等。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
﹥N/A
﹤40
Pco2 (动脉血)血二氧化碳浓度
mmHg
﹥60
﹤20
氧饱和度
N/A
N/A
﹤75%
碳酸氢根
mmol/L
﹥40
﹤15
BE剩余碱
mmol/L
﹥3
﹤-3
pH
N/A
﹥
﹤
出凝血
INR
N/A
﹥
﹤
凝血酶原时间
秒
﹥60;抗凝患者INS﹥
活化部分凝血酶原时间
秒
﹥100
纤维蛋白原定量
g/L
﹤1
血常规
﹥2500
N/A
免疫
皮质醇
/µg/dL
﹥50
﹤
地高辛
ng/mL
﹥
N/A
检验科危急值报告范围
检验科在检测过程中,如发现下列情况需立即通知相应人员并记录。
生化、常规、免疫、尿液部分(见表单一)
微生物检查:
血培养报阳性应立即行革兰氏染色,发现细菌作危急值报告;
无菌体液(脑脊液、胸水、腹水等)革兰染色或培养发现细菌作危急值报告;
分枝杆菌培养及抗酸染色阳性作危急值报告;
隐球菌检查或墨汁负染色检查阳性病例。
﹥
﹤
Glu血糖(女性及婴儿)
mmol/L
﹥
﹤
(男性)
mmol/L
﹥
﹤
(新生儿)
mmol/L
﹥
﹤
Ca血钙
mmol/L
﹥
﹤
Mg血镁
mmol/L
﹥
﹤
BUN尿素氮
mmol/L
﹥
N/A
CR肌酐
umol/L﹥352 NhomakorabeaN/AAMS (血)淀粉酶
U/L
﹥300
N/A
AMS (尿)淀粉酶
U/L
﹥3000
N/A
Po2(动脉血)血氧浓度
白细胞
109/L
﹥30
﹤
血红蛋白含量
成人
g/L
﹥200
﹤50
新生儿
﹥223
﹤95
血小板
109/L
﹥1000
﹤50
血细胞比容
成人
L/L
﹥
﹤
新生儿
﹥
﹤
范围
项目
危急值范围
单位
高值
低值
尿常规
白细胞(镜检)
/HP
满视野
N/A
红细胞(镜检)
/HP
满视野
N/A
白细胞(计数)
/µL
﹥2500
N/A
红细胞(计数)
/µL
1.1生化、常规、免疫、尿液部分
范围
项目
危急值范围
单位
高值
低值
常规生化及血气
Ck-MB心肌酶-(同工酶)
ng/ml
﹥500
N/A
MYO肌红蛋白
ng/ml
﹥3000
N/A
TNT肌钙蛋白
ng/ml
﹥10
N/A
K血钾
mmol/L
﹥
﹤
Na血钠
mmol/L
﹥160
﹤120
Cl氯
mmol/L
﹥115
﹤80
P磷
mmol/L
