血液透析体外循环那点事
体外循环中应用血液透析的体会
体外循环中应用血液透析的体会华北石油总医院(062552)刘进德北安安贞医院贾在申众所周知,术前严重肾功能不全是导致体外循环术后死亡的重要原因。
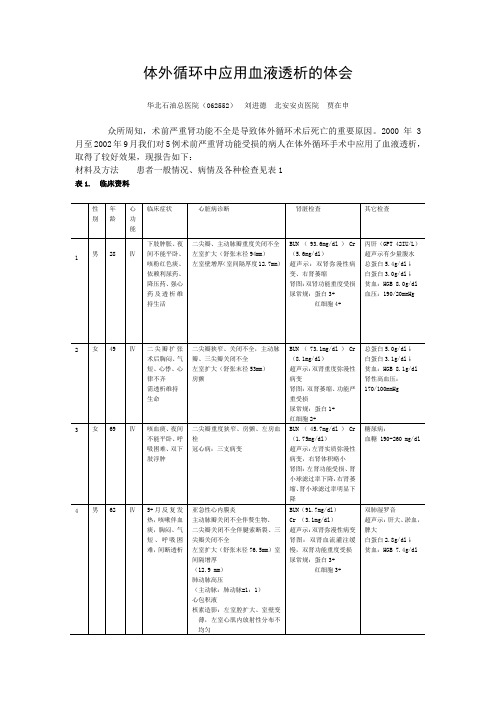
2000年3月至2002年9月我们对5例术前严重肾功能受损的病人在体外循环手术中应用了血液透析,取得了较好效果,现报告如下:材料及方法患者一般情况、病情及各种检查见表1表1. 临床资料方法常规麻醉、建立体外循环。
全身肝素化后插管,术中严格监测活化凝血时间(ACT)。
采用进口膜肺及血停跳液,严格控制入量。
预充液中加入甲基强的松龙500mg,1、6--二磷酸果糖20g,白蛋白25g。
应用国产洗血球机,既节约了血液,又防止了血液中游离的血红蛋白对肾脏的损害。
术中采用低温、高流量(2.4-2.8L/m2),平均灌注压始终在70mmHg以上。
体外循环中我们采用了血液透析,在动脉过滤器处分出旁路与透析机连接,透析后的血液回收入静脉储血罐,透析机为GambroAK90(Sweden),透析器为SAXON(German),通常透析流量为150-250ml/min。
在灌注流量允许的情况下我们尽可能地加大透析力度,在血容量允许的情况下我们尽可能地滤出水分,密切监测电解质变化,最大限度地清除体内毒素、减少患者的水负荷,维持电解质酸碱平衡。
结果手术中外科、麻醉、体外循环密切配合,5例手术均非常顺利,病人转归良好(见表2)。
体外循环中应用血透取得了较满意的效果(见表3),术中BUN大幅下降与术前比有极显著差异(P<0.01=,术后BUN有所回升,但与术前比仍有显著下降(P<0.05=。
经过治疗这组病人Cr出院时与术前比有显著性下降(P <0.05=。
本组病人除1例术前肾功能相对较好外其余4例转中尿量均较少(50-100ml),病人在体外循环中透析出水分450-1300ml,平均975+/-322ml。
5例病人中有2例体外循环术后进行了肾异位移植术,出院时BUN分别为15.0mg/dl、26.5mg/dl,Cr分别为1.1mg/dl、0.9mg/dl,1例在ICU透析3日,停透析时BUN40.8mg/dl、Cr1.4mg/dl,出院时BUN42.4mg/dl、Cr1.6mg/dl,另外2例进行常规治疗,出院时BUN分别为42.5mg/dl、26.6mg/dl,Cr分别为2.2mg/dl、0.95mg/dl,本组病人均康复出院。
血液透析原理

1. 血液透析原理透析的目的是为了取代肾脏的排泄功能。
透过人工方法,我们希望把多余的水份和无用的溶质排出体外。
在血液透析过程中,病人的血液通过人工肾脏–透析器在体外循环。
原则上,透析器有两个由一块薄膜分隔的腔室,其中一个注入血液,另一个注入。
薄膜是半透性的,因此只可让水份和特定大小的溶质通过。
体外循环是受到血液透析机器监控,而血液透析机也同时配制透析液。
当治疗开始,病人的血液内含有多余的水份和废物。
为了清除过多的液体,便需利用透析器中薄膜两侧之间的压力梯度。
压力梯度或超滤促使水份穿过薄膜,以离开血液并进入透析液。
整个治疗过程所超滤出的水份容量须与多余的体体量相等。
由于透析液中是不含有废物如尿素等,因此能在薄膜两侧之间产生一个浓度梯度差异。
浓度梯度差使血液中的废物随扩散(弥散)作用离开血液,穿过薄膜并进入透析液。
治疗的结果是病人的血容量得到调整,而血液中的废物也得到清除。
脱水(超滤)及溶质清除(扩散)这两个过程通常都是同时进行的。
然而,由于两者受到不同的治疗参数控制,因以我们会把两种过程分开描述。
此流程图说明了血透了治疗过程中的体外循环回路。
在血液回路上(左方),血液被泵推往透析器。
在液体回路上(右方),透析液经配制后也被泵往透析器。
血透的运输原理透析液A/B浓缩液反渗水排水薄膜(透析膜)透析器血液病人–动静脉内瘘体外血液循环透析液回路血液透析机器脱水 - 通过超滤原理,透析簿膜两边之间形成压力梯度来脱水(液体从高压区流向低压区)。
开始 - 血液中含有废物及多余液体。
清除溶质 - 由于血液和透析液之间的浓度梯度不同(溶质从高浓度区扩散到低浓度区),溶质会透过圹散而通过簿膜。
结果 - 血液比透析前清洁,表示血液中含有较少可扩散废物,而血液容量也达致正常水平。
Welcome To Download !!!欢迎您的下载,资料仅供参考!。
血液透析体外循环那点事

血液透析体外循环那点事前言体外循环,就是包括血液透析、血液透析滤过、血液灌流、血浆置换、CRRT等在内得所有血液净化能够实现得必要条件。
为了保证体外循环过程得安全,目前所有得血液净化机器设置了很多监测与报警装置,对于这些设置与参数得理解与正确处理,客观上保证了血液净化治疗得安全进行。
首先,我们先瞧一瞧体外循环得示意图:如图,这就就是一个简单得体外循环管路得架构,无论欧洲得,日本得,还就是国产机器,都有这些主要得核心配件,扩展开说,无论透析机,还就是CRRT,所有得血液净化类设备都有这些东西。
透析机在治疗过程中主要就是负责安全保护得,体外循环管道中零部件得话题,也会始终围绕安全话题展开。
整个得循环管路,我们可以划分为透析器前、后两部分:每一个环节都就是为了治疗安全而设计,我们在使用与应用及管理时都要考虑安全性设计得原因与必要性。
首先来瞧瞧动脉压监测部分:动脉压就是用来描述血管通路供血能力得,它在实际工作中绝大多数情况下就是负值。
如果通路不好就会触发动脉压下限报警。
但就是,往往在临床上遇见得动脉压报警时,临床护士很少有一个合适得处理办法,因为临床护士也解决不了由于患者原因,手术原因导致得这一类报警。
这个报警让血透护士无所适从,很就是鸡肋、但就是YY0054~2010强制要求必须有动脉压。
如果通路流量有变化动脉压也相应变化,实际血流量低将导致动脉压低,很多医院在泵前输注铁剂,就是用血泵将铁剂抽入体外循环管道,在动脉压平稳时就是可以实现得匀速输入得、但如果动脉压不稳定会怎样?比如患者在变动体位压到管路时,血管通路会短暂停止供血,此时血泵产生得负压,会导致铁剂快速被血泵抽入体外循环,甚至可能抽入空气。
这种情况虽然少见,一旦会严重影响泵前输液速度,需要引起临床高度重视。
在体外循环管路中得各个小壶,有一个共同得目标,就就是拦截空气。
可以说小壶越多,空气进入人体得可能性就越小。
但就是,小壶带来得不足,就就是增加了体外循环得容量。
血透下机流程及注意事项

一、物品准备:血液透析器、血液透析管路、穿刺针、无菌治疗巾、生理盐水、碘伏和棉签等消毒物品、止血带、一次性手套、透析液等。
二、护理治疗前应核对A、B浓缩透析液浓度、有效期,检查A、B透析液连接。
三、检查透析机电源线连接是否正常。
1、检查透析机电源线连接是否正常。
2、打开机器电源总开关。
3、按照要求进行机器自检。
4、血液透析器和管路的安装。
(1)检查血液透析器及透析管路有无破损,外包装是否完好。
(2)查看有效日期、型号。
(3)按照无菌原则进行操作。
(4)安装管路顺序按照体外循环的血流方向依次安装。
四、启动透析机血泵80-100ml/min。
用生理盐水先排净透析管路和透析器血室(膜内)气体。
生理盐水流向为动脉端一透析器一静脉端,不得逆行预冲。
五、将泵速调整至200-300ml/min,连接透析液接头与透析器旁边,排净透析器透析液室(膜外)气体。
六、生理盐水预冲量应严格按照透析器说明书中的要求需要进行闭式循环或肝素生理盐水预冲,应在生理盐水冲量达到后在进行。
七、推荐预冲生理盐水直接流入废液收集袋中,并且废液收集袋放于机器液体架上,不得低于操作者腰部以下,不建议预冲生理盐水直接流入开放式废液桶中。
冲洗完毕后根据医嘱设置治疗参数。
八、建立体外循环1、动静脉内瘘穿刺(1)检查血管通路:有无红肿、渗血、硬结,并摸清血管走向和搏动。
(2)选择穿刺点后,用碘伏消毒穿刺部位。
(3)根据血管的粗细和血流量要求等选择穿刺针。
(4)采取阶梯式、纽扣式等方法,以合适的角度穿刺血管。
先穿刺静脉、在穿刺动脉,以动脉端穿刺点距动静脉内瘘口3厘米以上、动静脉穿刺点的距离10厘米以上为宜,固定穿刺针。
根据医嘱推注首剂量肝素(使用低分子肝素作为抗凝剂,应根据医嘱上机前静脉一次性注射)2、中心静脉留置导管连接(1)准备碘伏消毒棉签和医用废物袋。
(2)打开静脉导管外层敷料。
(3)患者头偏向对侧,将无菌治疗巾垫于静脉导管下。
(4)取下静脉导管内层敷料,将导管放于无菌治疗巾下。
血液透析设备的体外循环通路结构原理与常见故障分析处理

维修工程[17][18][19][20][21][22][23][24][25][26][27][28]刘文娟,朱留存,夏建琪.基于STM32的便携式多气体检测报警器设计[J].电子科学技术,2017,4(4):57-62.沈红卫,任沙浦,朱敏杰,等.STM32单片机应用与全案例实践[M].北京:电子工业出版社,2021.史萍,佘艳.基于STM32单片机的实验开发板设计[J].电子世界,2020(3):128-129.张太鹏,王玉珍,王能才,张海英.基于嵌入式技术的智能胸贴监护系统研究[J].中国医学装备,2022,19(2):17-21.朱斌,张磊,怯肇乾.STM32-MCU片内IIC接口的驱动程序设计[J].电子世界,2018(16):115-117.刘胜男,张英乐.基于SHT11的温湿度控制系统设计[J].集成电路应用,2020(4):160-162.吴瑾,郭华.基于Keil μVision模拟器构建软件调试测试环境[J].空间控制技术与应用,2012,38(4):40-44.Jeon BJ,Choi HJ,Kang JS,et parisonof five systems of classification of diabetic foot ulcers and predictive factors for amputation[J].Int Wound J,2017,14(3):537-545.McColl D,Cartlidge B,Connolly P.Real-time monitoring of moisture levels in wound dressings in vitro:An experimental study[J].Int J Surg,2007,5(5):316-22.刘斌,刘春茂,尹社会.单片机C语言仿真调试系统研究[J].无线互联科技,2016(9):55,58.茹雪琴.伤口床准备理论在下肢动静脉溃疡患者中的应用[J].基层医学论坛,2016(S1):100-101.Bellomo TR,Lee S,McCarthy M,et al.Management of the diabetic foot[J].Semin Vasc Surg,2022,35(2):219-227.收稿日期:2022-10-21中国医学装备2023年7月第20卷第7期 China Medical Equipment 2023 July V ol.20 No.7①山东第一医科大学附属省立医院医学工程管理办公室 山东 济南 250021②天津医科大学第二医院神经外科 天津 300211*通信作者:**************作者简介:马颖颖,女,(1981- ),硕士,高级工程师,从事医院医疗设备采购和维修相关工作。
体外循环的概况及方法讲解

体外循环的概况及方法北京安贞医院一、体外循环的历史二、体外循环灌注人员的组成及要求三、体外循环的基本原理四、体外循环的设备五、体外循环的病理生理改变六、体外循环的实施方法体外循环的历史1812年LaGallois 提出用泵灌动脉血维持器官生命的设想,用血灌注斩下的兔头,但血凝固了。
1821年Prevost 和Dumas 制出去纤维蛋白的不凝固血1828年Kay 用静脉血人工循环使死亡的动物肌肉恢复活动性1848-1858 年Brown-Sequard 认识到用氧合的血灌注离体动物之头,使之能保护某些神经反射1868年Luduig 和Schmidt 制成可以维持恒压的灌注装置1882年Von Schroder 制成第一套鼓泡式氧合器,用空气吹入静脉血使之氧合1885年Von Frey 和Max Gruber 制成第一套人工心肺机,用倾斜旋转圆筒使血成薄膜状,氧合血液并制成螺旋形的储血槽和变温器,泵如注射器。
1809年Sacobi 用手间歇挤压放在动脉端的橡皮束,以产生搏动血液。
1900年Landstiner ABO 血型1914年Jay Mc Clean 发现了肝素1915年Richands 和Drinker 制成微孔过滤器,使静脉血通过微孔丝网,并用活塞驱动玻璃圆筒泵1915年Hooper 研制鼓泡式氧合器,灌注离体肾,研究搏动压与肾功能的关系,并发明了螺旋式氧合器(硬橡皮蝶片),灌注动物的头。
1926 年Bronstein 制成一种氧合器,血通过二个平行的圆筒,内有许多玻璃珠,使血氧合,用活塞泵泵血1929年Brukhonenko 用生物肺氧合血,灌注截下的狗头,可以保持几小时有反应。
1934年DeBakey 发明了180度转动泵1935 年Alexis Garrel 和Ghales Lindberg 用硼硅酸玻璃泵灌注离体器官,存活一个月,搏动灌注。
1936年两件重要事情发生(1)肝素纯化;(2)发现了ABO 血型1937年John Gibbon 心脏直视手术的创始人,他在短暂阻断肺动脉期间用螺旋式氧合器进行体外循环维持了狗的生命1938年鱼精蛋白的应用,对凝血机制的控制有了主动权。
血液透析中体外循环凝血处理预案

血液透析中体外循环凝血处理预案背景血液透析是一种常见的治疗肾功能不全的方法。
在血液透析过程中,使用体外循环系统将患者的血液引出体外进行过滤,以去除体内的废物和多余液体。
然而,体外循环系统可能引起凝血问题,需要针对这些问题制定相应的处理预案,以确保血液透析的安全和有效。
目标本文档旨在制定一份血液透析中体外循环凝血处理预案,以应对体外循环系统中可能出现的凝血问题,保证患者的安全和护理质量。
凝血处理预案以下是血液透析中体外循环凝血处理预案的一些建议:1. 维持适当的抗凝状态:根据患者的凝血指标和体外循环系统的特点,调整抗凝剂的使用量。
应定期监测患者的凝血功能,并根据监测结果调整抗凝剂的剂量。
维持适当的抗凝状态:根据患者的凝血指标和体外循环系统的特点,调整抗凝剂的使用量。
应定期监测患者的凝血功能,并根据监测结果调整抗凝剂的剂量。
2. 保持血流通畅:定期检查体外循环系统的管道和滤器,确保无阻塞或漏血现象。
使用适当的抗凝剂,定期清洗和更换滤器,以保持血流通畅。
保持血流通畅:定期检查体外循环系统的管道和滤器,确保无阻塞或漏血现象。
使用适当的抗凝剂,定期清洗和更换滤器,以保持血流通畅。
3. 注意过敏反应:使用体外循环系统时,有些患者可能对某些血液处理材料产生过敏反应。
医护人员应密切观察患者,如发现过敏反应,应立即停止使用该材料并采取相应的治疗措施。
注意过敏反应:使用体外循环系统时,有些患者可能对某些血液处理材料产生过敏反应。
医护人员应密切观察患者,如发现过敏反应,应立即停止使用该材料并采取相应的治疗措施。
4. 及时处理凝血问题:若患者出现凝血问题,如出血或凝块形成,应立即采取相应的处理措施。
根据情况可能需要停止血液透析并寻求专业医生的指导。
及时处理凝血问题:若患者出现凝血问题,如出血或凝块形成,应立即采取相应的处理措施。
根据情况可能需要停止血液透析并寻求专业医生的指导。
5. 教育患者和家属:对于血液透析治疗的患者和家属,应提供相关的教育,使他们了解体外循环凝血处理预案的相关内容,以提高其自我保护能力。
血液透析过程中并发症的预防及处理

血液透析过程中并发症的预防及处理目的:血液透析是一项专业性强,风险性较大的医疗护理行为。
在透析过程中经常出现一些偶然的、突发的变化,为应对某些意外情况的发生,而事先制定出针对性的措施,可有效的将透析风险化解到最小,从而保证病人的安全,提高医疗护理质量。
一、低血压反应(一)预防1、建议应用带超滤控制系统的血透机。
2、对于容量相关因素导致的透析低血压患者,应限制透析间期钠盐和水的摄入量,控制透析间期体重增长不超过5%;重新评估干体重;适当延长每次透析时间。
3、与血管功能障碍有关的透析低血压患者,应调整降压药物的剂量和给药时间,如改为透析后用药;避免透析中进食;采用低温透析或梯度钠浓度透析液进行透析;避免应用醋酸盐透析,采用碳酸氢盐透析液进行透析。
4、心脏因素导致的应积极治疗原发病及可能的诱因。
5、有条件时应用容量监测装置对患者进行透析中血容量监测,避免超滤速度过快。
6、如透析中低血压反复出现,而上述方法无效,可考虑改变透析方式,如采用单纯超滤、序贯透析和血液滤过,或改为腹膜透析。
(二)处理:对有症状的透析中低血压应立即采取措施处理。
1、采取头低位。
2、停止超滤。
3、补充生理盐水 100ml,或白蛋白溶液等。
4、上述处理后,如血压好转,则逐步恢复超滤,期间仍应密切监测血压变化;如血压无好转,应再次予以补充生理盐水等扩容治疗,减慢血流速度,并立即寻找原因,对可纠正诱因进行干预。
如上述处理后血压仍快速降低,则需应用升压药物治疗,并停止血透,必要时可以转换治疗模式,如单纯超滤、血液滤过或腹膜透析。
二、肌肉痉挛(一)预防:针对可能的诱发因素,采取措施。
1、防止透析低血压发生及透析间期体重增长过多,每次透析间期体重增长不超过干体重的 5%。
2、适当提高透析液钠浓度,采用高钠透析或序贯钠浓度透析。
但应注意患者血压及透析间期体重增长。
3、积极纠正低镁血症、低钙血症和低钾血症等电解质紊乱。
4、鼓励患者加强肌肉锻炼。
(二)处理根据诱发原因酌情采取措施,可快速输注生理盐水(0、9%氯化钠溶液 100ml,可酌情重复)、高渗葡萄糖溶液或甘露醇溶液,对痉挛肌肉进行外力挤压按摩也有一定疗效。
血液透析体外循环那点事

血液透析体外轮回那点事媒介体外轮回,是包含血液透析.血液透析滤过.血液灌流.血浆置换.CRRT等在内的所有血液净化可以或许实现的须要前提.为了包管体外轮回进程的安然,今朝所有的血液净化机械设置了许多监测和报警装配,对于这些设置和参数的懂得和精确处理,客不雅上包管了血液净化治疗的安然进行.起首,我们先看一看体外轮回的示意图:如图,这就是一个简略的体外轮回管路的架构,无论欧洲的,日本的,照样国产机械,都有这些重要的焦点配件,扩大开说,无论透析机,照样CRRT,所有的血液净化类装备都有这些器械.透析机在治疗进程中主如果负责安然呵护的,体外轮回管道中零部件的话题,也会始终环绕安然话题睁开.全部的轮回管路,我们可以划分为透析器前.后两部分:每一个环节都是为了治疗安然而设计,我们在运用与运用及治理时都要斟酌安然性设计的原因和须要性.起首来看看动脉压监测部分:动脉压是用来描写血管通路供血才能的,它在现实工作中绝大多半情形下是负值.假如通路不好就会触动员脉压下限报警.但是,往往在临床上碰见的动脉压报警时,临床护士很少有一个适合的处理办法,因为临床护士也解决不了因为患者原因,手术原因导致的这一类报警.这个报警让血透护士无所适从,很是鸡肋.但是YY0054~2010强迫请求必须有动脉压.假如通路流量有变更动脉压也响应变更,现实血流量低将导致动脉压低,许多病院在泵前输注铁剂,是用血泵将铁剂抽入体外轮回管道,在动脉压安稳时是可以实现的匀速输入的.但假如动脉压不稳固会如何?比方患者在变动体位压到管路时,血管通路会短暂停滞供血,此时血泵产生的负压,会导致铁剂快速被血泵抽入体外轮回,甚至可能抽入空气.这种情形固然少见,一旦会轻微影响泵前输液速度,须要引起临床高度看重.在体外轮回管路中的各个小壶,有一个配合的目的,就是拦阻空气.可以说小壶越多,空气进入人体的可能性就越小.但是,小壶带来的缺少,就是增长了体外轮回的容量.体外轮回容量在引血时,在回血时,都邑对患者造成必定的冲击,理论上讲,体外轮回容量越小,对患者的影响就越小.关于体外轮回的容量,这一点在国内照样没有得到足够的看重.事实上,日本的血路管要比欧洲的血路管要细,假如大家有机遇接触到日起源基础装进口管路时,可以得到验证.欧丽人体型健硕,抗冲击(血容量变更引起)才能强,对体外容量变更的耐受度也要高于亚裔.可是,我们国内的体外轮回管路选择的是欧洲尺寸.甚至有的病院,为了运用更便利,请求厂家定制加长的管路,这其实会在必定程度上增长了治疗时的风险.一个安然的动脉壶应当是下进下出的设计(如上图),下进下出可以「双向」拦阻空气,从泵前流入的空气会浮在动脉壶上端不会流到下流,同样,逆流的血液(假如有此类不测情形)中,假如有气体,也会被拦阻,而不会经由过程动脉针进入人体.假如采纳下进下出的动脉壶设计,在某些不测的情形下,例如血泵反转,空气仍会浮在动脉壶上端而不会被挤入管道中,如许的设计平常好,在国内却比较少见.在治疗进程中,当气泡报警产生时,血泵停滞运转,静脉夹夹闭.此时在血泵和静脉夹之间会关闭一段血液,并且,这段血液中可能有空气,并且因为压力的感化被紧缩.此时,假如打开静脉夹,空气在释放压力的同时,可能会把气体带入患者体内,这一点大家都应当很懂得.但是,此时,假如把泵管从机械中掏出(或者泵管夹闭不严),这个压力同样会经由过程动脉管而释放,血液经由过程动脉针回输体内.这个时刻,下进下出的动脉壶,就表现出它的呵护才能.而国内罕有的那种长进下出的动脉壶,不单不克不及有用拦阻气体,反而会加重伤害.跟着动脉压监测的强迫履行,泵前动脉壶会越来越多的出如今临床,那么运用「双向回血」「密闭回血」的科室,要留意动脉壶的进出口偏向,以免造成回血时空气栓塞风险.而下进下出的动脉壶设计,不消失这个问题.血泵是体外轮回中最重要的动力元件.血流量掌握是开环的,也就是说当设定血流量为200ml/min时,对于现实的血流量是否达到200ml/min其实不监测,这叫开环掌握.而血泵的转速是闭环掌握的,假如血泵的转速和设定值不一致,可能会触发机械报警.血流量开环掌握是因为血泵现实流量影响的身分太多,比方泵前/后的压力,泵管的弹性,这些没有办法量化给机械,所以我们要熟悉到,机械上显示的血流量和现实血流量是不合的,现实血流量会略低于机械显示值.这一点很重要,尤其是在对血流量特殊迟钝的POST-HDF置换液量设准时,更要看重这个误差.大多半机械的肝素泵具有提前停滞的功效,因为通俗肝素的半衰期比较短,须要设定必定的保持量,但不须要治疗完成时才停滞.因为低分子肝素运用办法简略,安然性高,国内已经大面积普及.肝素泵逐渐成为闲置.肝素泵具有过载的呵护功效,还有定量快速注入功效.快速定量就是告知机械推入量是x ml,机械就主动推入量为x ml,最初的这个设计,是运用快速定量推注首剂抗凝剂,跟着膜材料成长,抗凝理念更新,这个功效已经用不上了.在衔接肝素打针器时,可以运用定量快速推注功效将肝素盐水置换掉落衔接导管中的预冲盐水,防止消失治疗早期抗凝剂注入缺少的问题.今朝临床上还运用肝素泵的功效,实现铁剂的注入,这是一个不错的选择,时光可控,速度可控,剂量可控.关于肝素泵的运用,还有一个特殊轻易被临床疏忽的内容,就是打针器的临盆厂家不合,可能会影响到现实注入量的精确性.原因只有一个,同规格但不合品牌的打针器的内径不合.平日的临床表示为,与透析机品牌相干的抗凝后果不合的问题.今朝,我懂得到日机装,尼普洛,金宝,贝朗等机械都可以依据现实运用的打针器,调剂机械参数实现注入精确.再来说说滤器压:为什么是偷来的滤器压?它装在动脉管路上,但是不叫动脉压,因为它装在泵后.YY0054-2010划定,动脉压是监测泵前的动脉管路压力.泵后是滤器压,要分清晰,滤器压是由CRRT机械「偷」过来的,管他是谁]好用就行,这个地方是体外轮回压力最高点,反馈血液流经透析器与静脉针的压力之和.血液流经体外轮回管道时,压力是不竭降低的,也就是沿程压力损掉.因为透析器.和静脉针相对截面积比较小,这两个地方的压力损掉也就比较大,平日我们会疏忽管道上的压力损掉.滤器压在YY0054中没怀孕份,在行业内没著名分,但它是一个平常重要的安然呵护措施,固然它在许多多少透析机中选配件都不算上.接下来到了透析器:透析器假如单独讲,也是个很大的标题.透析治疗重要目的都是靠透析器完成的,无论对流,弥散.治疗中许多压力监测的参数,都是用来描写透析器的凝血状况.关于高通量的概念,如今业内有两个界说:1基于水与小分子来讲,习习用超滤系数来描写低通,高通;2随治疗成长,血透治疗已经不局限于水与小分子消除,对于像β2微球蛋白等大分子消除,经由过程β2微球蛋白的筛选系数来分低通,高通.这两种分类办法完整不合,也就是说,高通的界说消失冲突.大面积透析器可以进步透析效力的同时,也带来了相对大的体外轮回容量.欧美运用大面积透析器的比较多,日本身也用2m^2或2m^2以上的透析器,那么小身材可以用大容量透析器么?体外轮回容量的问题若何解决?在日本是把管路里的容量削减(运用较细的管道)来知足透析器的容量需求,做到总的体外轮回血量不变的情形下,尽可能增大透析器的面积.我们国内血路管的临盆企业还没有更好的存眷这些问题.但在临床上,我们要知道为什么做,才干做得更好.而不是吠形吠声,工资亦为.说说静脉压:静脉压是重中之重,仅次于血泵的地位,没有血泵就构不成体外轮回,没有静脉压体外轮回就不服安.静脉压用来描写血液回流阻力,这个数值是受穿刺针孔径影响的,跟着血透不竭成长进步,血流量也从以前一般200-250如今平均流量300或更高,跟着血流量的增高,再用16G的穿刺针就不适合了,因为静脉压会升高,要选用更大的穿刺针15G甚至是14G,细针流速过快会对红细胞造成隐秘性的机械性毁伤,但这个在临床上似乎还没有被足够的看重.静脉压会受到静脉壶液面高度的影响,但欧洲机械感到不显著,因为静脉壶高度较固定,静脉壶夹持高度转变静脉压力值也会响应变更.静脉壶地位降低10cm静脉压上升1kPa(7.5毫米汞柱),什么情形下用?在插管患者静脉压低到临界值时用.怎么用?当静脉压低于1.3kPa(10毫米汞柱)时,机械将报警治疗强迫终止(这个又是YY0054划定的),那么若何中断治疗呢?此时不要夹闭静脉压力夹,那样会导致无法检测而不服安.下调静脉壶高度即可,晋升床面高度也可以.HDF后期血液粘稠度升高,静脉压也会升高,这就是血液粘稠度对静脉压的影响.静脉壶采取长进下出设计,有过滤网拦阻血栓感化,在回血时静脉壶今后的管路制止揉搓,防止可能消失的血栓脱落.看看临床罕有的几种静脉壶的状况:正常:大多半情形下,我们看到都是正常的状况;完善:有一些静脉壶入血的管路插的特殊深,在预冲的时刻,根本把静脉壶充满了,在治疗的进程中,淡绿色的是心理盐水,因为密度比血液密度小,一向沉没在血液上面,蓝色的是血液,水可以隔离血液和空气的接触,例如百特金宝的Prisma Flex的静脉壶上面在血液上有一个水层,水层隔断血液和空气的接触所以不轻易产生凝血.安全:淡绿色变成粉红色,解释假如有不测导致水层不是纯水层,而是血和水的混杂物,这叫安全,血和水的混杂物密度小于血液,不介入轮回,蓝色的部分介入轮回,不介入轮回的血液放置4小时,成果就是凝血风险增大.临床上,有一些病院,下机后,看到静脉壶颈部都有一圈凝血,那极有可能是这种原因.无奈:当上述安全情形产生今后,主动降低静脉壶页面,低于血液进口,此时所有的血液介入轮回接触抗凝剂不会凝血,无奈之举,降低静脉壶液面.气泡检测器:也是重中之重,预防空气栓塞.通俗病房静脉输血是不必气泡检测器的,因为血管本身有压力的.而在血液净化治疗中是用泵的动力来完成体外轮回的,那么气泡检测就是一个平常重要的安然措施.在临床治疗中,不建议采取空气回血,用空气回血或盐水回血,对于进入身材的量基底细同,所以安然第一不建议空气回血.静脉夹:这是重要的安然履行部件,碰到静脉压上限.有气泡等等情形时,静脉夹主动夹闭管路,属暴力配件.大多半机械静脉夹和蔼泡监测不是一个整体,可能会消失发明气泡时,静脉夹无法夹闭管路进行安然呵护,这是安全的.当气泡报警产生时,假如血泵停滞静脉夹未夹,空气仍可以进入患者体内诱发空气栓塞,同样,当空气报警时,随便释放静脉夹也是错误的,有安全.再来说一说体外轮回管路上的几个压力.从上图中可以看到,血泵后压力都是大于0的,体外轮回可以测三个压力,而YY0054请求重要测动脉压与静脉压.透析机械有三个监测压力,滤器压(DIB)是透析器血液进口压力,静脉压(PV)透析液压(PD)两个盘算压力,跨膜压(TMP)和压差(ΔP).TMP跨膜压是透析器上,滤器压(血液进口的压力)与静脉压(血液出口压力).取平均值减去透析液压.ΔP,压差是血液流经透析器产生的压力损掉,用滤器压和静脉压的差值来盘算.进口是静脉压值.单纯的滤器压DIB无意义,因为DIB是静脉压与ΔP的相加值,要离开看再断定是ΔP平常照样静脉压平常.TMP就是跨过透析膜的压力,是用来反响中空纤维侧孔的通透压力. TMP也是一个盘算值,血液侧压力和透析液侧压力之间压差的盘算值,事实上没有一个品牌把压力传感器装在透析器上面,因为价钱太昂贵,所以运用TMP=血液侧压力与透析液侧压力的差值.通经常运用静脉压代替血液侧压力(偏小),机械内部透析液压传感器测得数值作为透析液压(偏大),渗入渗出压会影响到TMP的盘算,多种原因都邑造成TMP盘算不精确,平日是偏小.即便盘算得到的TMP是负值,也不必定代表的是反超.TMP是描写中空纤维丝侧孔空的通透才能的参数,假如侧孔堵了,TMP就会上升.ΔP监测滤器压出如今CRRT中,因为CRRT治疗时光长,所以ΔP对它的压力进行监控和监测.ΔP是反响中空纤维丝端孔的通透压力,假如患者抗凝剂不敷的话,端孔和侧孔都邑堵塞,从而由TMP表示出来.但是当脱水量小的话,TMP就会很低,在这种情形下,滤器堵了TMP变更是很小的.ΔP的变更不受脱水速度的影响,能实时反应透析器的凝血情形.只有当患者血流量较小,透析器凝血,Δp变更才不显著.CRRT治疗的时光长,反抗凝剂评估更佳严厉和科学,在所有CRRT中都邑有这个ΔP的重要参数,但是在血透中这一点可能会被疏忽.压力监测:假如懂压力监测,对于CRRT治疗状况的掌控就会很有信念.压力监测是无创监督非接触性监督,对患者无伤害,运用普遍:经由过程静脉压变更断定穿刺针部位流量,断定穿刺针凝血情形,是否有血栓脱落,假如鄙人机或治疗中静脉压忽然升高,必定是穿刺针孔有血栓脱落堵住了或者静脉管路受压了,此时停泵回抽很有可能抽到血栓.穿刺针孔较细,血栓堵住针孔在最后一道关隘守住未进入患者体内;经由过程跨膜压变更断定透析器凝血情形;经由过程ΔP变更,断定透析器凝血情形;经由过程压力变更断定机械运行情形.对于治疗中的压力监督,须要强调的是,重点在于变更趋向,不在于参数数值本身大小.我们在临床上平日会每小时一次监测并记载压力数值,其本质就是要回看变更趋向.举个例子,请看下图:在这张压力监测图中,一般情形下,T3时段报警(第三个监测时光点),但是作为有经验护士,会看图表.剖析变更趋向的护士,愿望能在T2时发明平常.早期干涉防止安全,尤其是跨膜压变更,平日跨膜压报警产生时,已经消失了不成逆的凝血,但假如能早期发明,实时改正,则可能防止凝血产生.有经验的操纵人员应当在T1时光可以或许发明隐患而中断存眷,更好的指点临床进行干涉.总结:要知道为什么做,才干做好.知道如何去做这是术.是办法,能解决特定的问题;知道为什么做才是道.是思维方法,面临不合的问题可以或许产生各类针对性的办法.。
体外循环常见意外情况及处理

体外循环常见意外情况及处理体外循环(extracorporeal circulation,ECC)是一种用于维持体循环的技术,常用于心脏手术中。
尽管体外循环是一项成熟的技术,但仍可能出现一些意外情况。
以下是一些常见的意外情况及处理方法:1. 低血压(hypotension):低血压可能是由于心脏手术或体外循环本身引起的。
处理方法包括调整体外循环中的泵流量、补液、使用药物(如血管收缩药物)以增加血压。
2. 高血压(hypertension):高血压可能是由患者的病理状态导致的,也可能是体外循环中的药物(如肾上腺素)引起的。
处理方法包括减少药物剂量、调整体外循环中的泵流量、使用降压药物(如硝酸甘油)。
3. 凝血障碍(coagulopathy):体外循环会活化凝血系统,导致血小板减少和凝血因子消耗。
处理方法包括补充血小板和凝血因子,调整体外循环中的抗凝药物剂量。
4. 肺损伤(lung injury):体外循环可能导致肺泡水肿、炎症和肺血管收缩,从而导致肺损伤。
处理方法包括缓慢降低体外循环泵流量、使用肺保护性通气策略、给予充分的通气。
5. 心律失常(arrhythmia):体外循环可能导致心律失常,如心动过速或心动过缓。
处理方法包括使用心律药物调整心率,如果需要可以使用起搏器进行心律控制。
6. 血液透析不足(inadequate hemodialysis):体外循环中的血液透析通常使用血液滤过器来清除废物和过多的液体。
如果透析不足,患者可能出现尿毒症症状和液体潴留。
处理方法包括检查和调整透析器的血液流量、调整透析药物治疗。
7. 氧合不足(inadequate oxygenation):体外循环中的血液氧合可能不足,导致患者缺氧。
处理方法包括调整体外循环中的气体流量、调整气体的浓度和温度、检查气体通道是否堵塞。
8. 氧合器血栓(oxygenator thrombosis):体外循环中的氧合器可能出现血栓形成,导致气体交换不良。
透析中体外循环凝血处理指南

透析中体外循环凝血处理指南介绍透析中的体外循环凝血是指在透析过程中,由于接触透析器等原因,可能引发血液凝血的情况。
为了确保透析的安全性和有效性,需要进行相应的凝血处理。
本指南旨在提供透析中体外循环凝血处理的指导原则和方法。
理论基础体外循环凝血的发生与机体的凝血系统相关,主要涉及凝血酶-纤维蛋白溶酶系统、血小板功能、凝血因子等。
透析过程中,一些因素如杂质、机械刺激等可能激活凝血系统,从而引发体外循环凝血。
因此,了解凝血系统的基本原理对于体外循环凝血的处理非常重要。
凝血处理原则在透析中处理体外循环凝血时,应遵循以下几个原则:1. 个体化:根据患者的具体情况,制定个性化的凝血处理方案。
2. 安全性优先:确保凝血处理的方法和药物使用对患者的安全没有明显危害。
3. 实用性:选择简单易行的凝血处理方法,避免过度复杂的操作和药物使用。
4. 监测与调整:密切监测凝血指标的变化,根据患者的反应及时调整处理策略。
凝血处理方法针对体外循环凝血,可采取以下几种凝血处理方法:1. 温度调节:通过调整透析液的温度,控制患者的体温在适宜范围内,减少凝血风险。
2. 抗凝处理:透析装置中可添加抗凝剂来延长凝血时间,常用的包括肝素、柠檬酸钠等。
3. 血小板保护:使用血小板增加剂、糖皮质激素等来保护血小板功能,减少凝血风险。
4. 减少杂质:采用优质透析器、优化透析液成分等方法,减少可能引发凝血的杂质。
5. 凝血因子补充:根据患者的凝血因子水平,适当补充凝血因子,维持凝血平衡。
结论透析中的体外循环凝血是一个需要重视和处理的问题。
本指南提供了凝血处理的原则和方法,希望能为临床医生在透析中处理体外循环凝血时提供参考和指导。
在具体操作过程中,应结合患者的具体情况和临床经验进行个体化的凝血处理方案制定。
血液透析体外循环凝血原因分析与护理对策

血液透析体外循环凝血原因分析与护理对策发布时间:2023-05-26T08:49:33.629Z 来源:《医师在线》2023年1月1期作者:张石平[导读]血液透析体外循环凝血原因分析与护理对策张石平(德驭医疗马鞍山总医院;安徽马鞍山243000)摘要:血液透析,为急慢性肾功能衰竭患者的一种肾脏替代治疗方法,该方法能够将患者体内代谢废物清除,并使机体电解质与酸碱平衡得到有效维持。
与此同时,使患者体内过多的水分清除。
值得注意的是,血液透析需经透析器构建体外循环,但患者易出现透析器内凝血问题,临床将此类问题称之为“血液透析体外循环凝血”。
本文在分析血液透析体外循环凝血原因的基础上,进一步提出相关护理对策,希望以此使血液透析的质量及安全性得到有效提高。
关键词:血液透析;体外循环凝血;原因;护理对策血液透析,指的是对患者体内血液引流到体外,通过一个由无数根空心纤维构成的透析器,使血液和含机体浓度相似的电解质溶液(即透析液)处于一根根空心纤维内外,在弥散、超滤、吸附以及对流原理等作用下,实现物质交换,并清除体内代谢废物、维持电解质与酸碱平衡的一种替代治疗方法,常用于临床急慢性肾功能衰竭患者治疗。
在血液透析治疗过程中,需使用到的设备包括血液透析机、水处理系统、透析液等,适应症为高钙血症、低钙血症、高磷血症等,禁忌证为颅内出血、颅内压升高等。
近年来,临床研究发现血液透析体外循环凝血问题较为突出,会影响患者血液透析的质量及安全性[1]。
对此,本次重点围绕“血液透析体外循环凝血原因与护理对策”展开综述分析研究价值意义显著。
1.血液透析体外循环凝血原因分析1.1无肝素透析原因通常,在血液透析过程中,需使用到抗凝剂。
但若患者存在高危出血倾向,或存在活动性出血、肝素应用禁忌等,便只允许使用无肝素透析。
在无肝素的情况下,便易使血液透析体外循环凝血现象的发生几率大大增加。
1.2血流量不足原因在临床中,将血流量<200ml/min,定义为“血流量不足”[2]。
透析中体外循环止血处理预案

透析中体外循环止血处理预案1. 概述透析中的体外循环手术是一种常见的治疗方法,但在操作过程中可能会出现止血问题。
为了保证患者的安全和手术的顺利进行,制定了以下预案,以应对透析中的体外循环止血处理。
2. 预防措施在进行透析中的体外循环手术之前,需采取以下预防措施,以减少止血问题的发生:- 确保手术器械和设备的完好性和无菌性。
- 对患者进行全面评估,特别注意出血风险因素,如凝血功能异常、抗凝治疗等。
- 合理选择抗凝方案,根据患者的具体情况和临床需要进行调整。
3. 止血处理步骤当在透析中的体外循环手术中出现止血问题时,应按照以下步骤进行处理:1. 立即停止出血点的操作,以避免继续出血。
2. 使用纱布或压迫血管的器械对出血点进行直接压迫,以促使血液凝固。
3. 如无法止血,应立即通知主刀医生和相关护士,寻求医疗团队的支持和帮助,并及时启动止血措施。
4. 伤口护理和观察在止血后,需要对伤口进行护理和观察,以确保伤口的愈合和防止二次出血。
具体步骤如下:1. 用无菌纱布清洁伤口,保持干燥和清洁。
2. 制定伤口护理计划,包括更换敷料、定期检查伤口情况,及时处理任何感染或其他并发症。
3. 密切观察患者的病情变化和止血效果,及时记录和报告相关信息。
5. 治疗后的护理建议在透析中的体外循环止血处理后,需要给予患者相应的护理建议,确保其恢复和避免并发症的发生。
具体建议如下:- 告知患者避免剧烈活动和过度用力,以防伤口再次出血。
- 强调恰当的伤口护理,如保持干燥、避免感染等。
- 根据患者具体情况,调整药物治疗方案,以促进伤口愈合和减少并发症的发生。
以上为透析中体外循环止血处理的预案,通过合适的预防措施、及时的止血处理、细致的伤口护理和恰当的治疗后护理,可有效处理透析中的体外循环止血问题,保障患者的安全和手术的成功进行。
无肝素血液透析技术的应用及护理

无肝素血液透析技术的应用及护理血液透析治疗需要建立体外循环,体外循环过程中,血液和各种塑料表面接触,引起血小板粘附、内源性凝血途径激活,引起血栓形成【1】。
多数透析过程需要抗凝,一般使用肝素,也可以使用低分子肝素(LMWH)、前列环素、枸橼酸和肝素-鱼精蛋白局部抗凝。
但伴有活动性出血或禁忌使用抗凝剂的患者需采用无抗凝剂透析,也称无肝素透析。
我院血液净化中心2011年6月至2011年12月无肝素透析84例,共透析288例次,在完成透析治疗的同时无一例发生出血现象。
现报告如下:1 应用指征:1.1 活动性出血、有高危出血倾向的患者,包括心包炎、凝血功能障碍、血小板减少症、颅内出血、近期手术以及肾移植患者、消化道出血、大面积创伤或创伤性检查等【2】。
1.2 应用肝素有禁忌症者,如肝素过敏、Ⅱ型HIT(肝素诱导的血小板减少症)等。
2 一般资料无肝素透析患者84例,男38例,女46例,年龄23-77岁,平均年龄50.23岁,其中:消化道出血10例,颅内出血2例,眼底、鼻腔、口腔出血6例,股(颈)静脉置管术后25例,动静脉内瘘术、人造血管内瘘术后20例,腹膜置管术后10例,其他手术前后5例(如肾移植、胆结石、甲状旁腺手术等),其他6例。
3 常规方法:3.1 肝素预冲采用费森尤斯4008S(H)透析机,透析器型号为费森尤斯-F6滤器。
肝素盐水冲洗管路和透析器(20mg/500ml)并循环15-20min。
3.2 按常规引血,但应完全弃去管路中肝素盐水的预冲液。
3.3 上机后在患者可耐受且动脉流量能达到的情况下,尽可能增加血液流速,最好300ml/min。
3.4 透析开始后每隔15-30min用生理盐水200ml快速冲洗管路及透析器1次,冲洗时应打开生理盐水夹子,夹闭血液管路的动脉端,使生理盐水快速通过透析器。
注意观察透析器及管路是否有血凝块,尤其是透析器中空纤维和静脉壶滤网处。
3.5 调节超滤量透析中的超滤量,应将透析中冲洗透析器进入体内的液量计算进去,最后超滤出来,以维持血容量平衡。
血液透析体外循环那点事

血液透析体外循环那点事前言体外循环,就是包括血液透析、血液透析滤过、血液灌流、血浆置换、CRRT等在内的所有血液净化能够实现的必要条件。
为了保证体外循环过程的安全,目前所有的血液净化机器设置了很多监测与报警装置,对于这些设置与参数的理解与正确处理,客观上保证了血液净化治疗的安全进行。
首先,我们先瞧一瞧体外循环的示意图:如图,这就就是一个简单的体外循环管路的架构,无论欧洲的,日本的,还就是国产机器,都有这些主要的核心配件,扩展开说,无论透析机,还就是CRRT,所有的血液净化类设备都有这些东西。
透析机在治疗过程中主要就是负责安全保护的,体外循环管道中零部件的话题,也会始终围绕安全话题展开。
整个的循环管路,我们可以划分为透析器前、后两部分:每一个环节都就是为了治疗安全而设计,我们在使用与应用及管理时都要考虑安全性设计的原因与必要性。
首先来瞧瞧动脉压监测部分:动脉压就是用来描述血管通路供血能力的,它在实际工作中绝大多数情况下就是负值。
如果通路不好就会触发动脉压下限报警。
但就是,往往在临床上遇见的动脉压报警时,临床护士很少有一个合适的处理办法,因为临床护士也解决不了由于患者原因,手术原因导致的这一类报警。
这个报警让血透护士无所适从,很就是鸡肋。
但就是YY0054~2010强制要求必须有动脉压。
如果通路流量有变化动脉压也相应变化,实际血流量低将导致动脉压低,很多医院在泵前输注铁剂,就是用血泵将铁剂抽入体外循环管道,在动脉压平稳时就是可以实现的匀速输入的。
但如果动脉压不稳定会怎样?比如患者在变动体位压到管路时,血管通路会短暂停止供血,此时血泵产生的负压,会导致铁剂快速被血泵抽入体外循环,甚至可能抽入空气。
这种情况虽然少见,一旦会严重影响泵前输液速度,需要引起临床高度重视。
在体外循环管路中的各个小壶,有一个共同的目标,就就是拦截空气。
可以说小壶越多,空气进入人体的可能性就越小。
但就是,小壶带来的不足,就就是增加了体外循环的容量。
科普┃血液透析患者的用药指导

科普┃血液透析患者的用药指导血液透析是终末期肾脏病患者最常用的肾脏替代治疗方法之一,采用弥散和对流原理将体内的代谢废物、有害物质和过多的水分排出体外。
维持性血液透析的患者通常合并一些并发症,需要使用一些药物来辅助治疗,如降压药、钙磷代谢相关药物、纠正贫血用药和抗凝药等。
本文将详细介绍这些药物的使用方法和注意事项,为血液透析患者提供用药指导。
一、什么是血液透析血液透析在临床上通常用于急慢性肾衰竭的治疗,是一种重要的肾脏替代治疗方式。
血液透析的治疗过程主要包括两个方面:首先,将患者的血液引出体外,通过透析器进行净化处理;然后,将净化后的血液重新回流到患者体内。
在透析过程中,血液流经透析器完成弥散、对流,排出体内的代谢废物、有害物质和过多的水分,达到调节体液和电解质平衡,纠正体内水、电解质紊乱的目的。
同时具有降低血压,清除体内过多的酸性代谢产物,纠正酸中毒等作用。
血液透析的治疗效果主要表现在以下几个方面:首先,可以清除体内代谢产物,减轻肾脏负担,缓解肾脏功能衰竭所引起的一系列症状;其次,可以纠正体内水、电解质紊乱,改善内环境,控制血压,从而改善患者的生命质量;最后,还可以清除体内残留的过多的药物和毒物,缓解它们对肾脏和其他器官的损害。
但是,血液透析并不是一种完全治愈肾脏疾病的治疗方法,它只能替代一部分肾脏功能,缓解肾脏功能衰竭所引起的各系统症状,改善患者预后。
对于许多慢性肾衰竭患者来说,需要维持性的血液透析治疗,并注意饮食和生活习惯的调整,积极防治并发症,根据患者病情进行个体化治疗,必要时行肾脏移植手术。
二、降压药血液透析患者的降压药使用是一个重要的治疗环节。
由于慢性肾衰竭患者常常伴随高血压,这种高血压会进一步加重肾脏的损害,因此使用降压药是必要的。
降压药的选择应基于患者的具体病情和血压水平。
医生会根据患者的血压和心血管系统情况来选择适合的降压药。
常用降压药物种类:(1)利尿剂是常用的降压药之一,它可以通过增加尿量来降低血压,适用于一些残肾功能保留较好、尿量尚可的患者。
血液透析血流欠佳患者应用体外循环并联法应急处理的护理经验总结

血液透析血流欠佳患者应用体外循环并联法应急处理的护理经验总结摘要:血液透析是一种常见的治疗慢性肾脏疾病的方法,但在实际操作中,由于各种原因,有些患者会出现血流欠佳的情况。
本文通过总结护理经验,介绍血液透析血流欠佳患者应用体外循环并联法进行应急处理的方法及效果。
关键词:血液透析;血流欠佳;应急处理;体外循环并联法一、引言血液透析是通过将患者的血液引出体外,通过特殊的透析器对血液进行过滤和清除废物,然后将清洁的血液重新输回体内,以达到排毒的目的。
虽然血液透析是一种成熟可靠的治疗方式,但在实际操作中,由于各种原因,有些患者会出现血流欠佳的情况,为了保证血液透析的效果,必须及时采取措施进行处理。
二、血流欠佳的原因和影响血流欠佳的原因主要有两类:一是机械因素,包括血管狭窄、透析通路问题等;二是生理因素,包括低血压、低心排、静脉输注速度不足等。
血流欠佳的影响主要包括以下几个方面:1. 透析效果不佳。
血流欠佳会使清洁的血液与污染的血液混合,从而降低透析的效果。
2. 患者症状加重。
血流欠佳时,患者可能会出现头晕、乏力等症状,并可能增加心脏负担。
3. 增加并发症风险。
血流欠佳会增加并发症的风险,如感染、血栓等。
三、体外循环并联法的原理体外循环并联法是通过将透析机与体外循环设备进行连接,借助体外循环设备提供的动力帮助,将患者的血液引出体外,然后通过透析机进行处理,最后再将清洁的血液输回体内。
该方法可有效提高血流速度,增加透析效果。
四、血流欠佳患者应用体外循环并联法的护理经验1. 提前准备:在透析开始前,护士要检查透析通路是否通畅,确保无明显狭窄或阻塞,同时确保体外循环设备的正常运行。
2. 安全操作:护士在操作中应严格按照操作规程进行,确保透析机的连接正确无漏气,体外循环设备的参数值正常,避免发生意外。
3. 监测观察:护士要密切观察患者的生命体征和透析机的相关参数,如血压、心率、呼吸等,及时发现异常情况并采取措施。
4. 液体管理:护士要注意控制透析液的流量和温度,确保血液循环平稳,避免快速输液或温度过高过低对患者产生不利影响。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
血液透析体外循环那点事前言体外循环,是包括血液透析、血液透析滤过、血液灌流、血浆置换、CRRT等在内的所有血液净化能够实现的必要条件。
为了保证体外循环过程的安全,目前所有的血液净化机器设置了很多监测和报警装置,对于这些设置和参数的理解和正确处理,客观上保证了血液净化治疗的安全进行。
首先,我们先看一看体外循环的示意图:如图,这就是一个简单的体外循环管路的架构,无论欧洲的,日本的,还是国产机器,都有这些主要的核心配件,扩展开说,无论透析机,还是CRRT,所有的血液净化类设备都有这些东西。
透析机在治疗过程中主要是负责安全保护的,体外循环管道中零部件的话题,也会始终围绕安全话题展开。
整个的循环管路,我们可以划分为透析器前、后两部分:每一个环节都是为了治疗安全而设计,我们在使用与应用及管理时都要考虑安全性设计的原因和必要性。
首先来看看动脉压监测部分:动脉压是用来描述血管通路供血能力的,它在实际工作中绝大多数情况下是负值。
如果通路不好就会触发动脉压下限报警。
但是,往往在临床上遇见的动脉压报警时,临床护士很少有一个合适的处理办法,因为临床护士也解决不了由于患者原因,手术原因导致的这一类报警。
这个报警让血透护士无所适从,很是鸡肋。
但是YY0054~2010强制要求必须有动脉压。
如果通路流量有变化动脉压也相应变化,实际血流量低将导致动脉压低,很多医院在泵前输注铁剂,是用血泵将铁剂抽入体外循环管道,在动脉压平稳时是可以实现的匀速输入的。
但如果动脉压不稳定会怎样?比如患者在变动体位压到管路时,血管通路会短暂停止供血,此时血泵产生的负压,会导致铁剂快速被血泵抽入体外循环,甚至可能抽入空气。
这种情况虽然少见,一旦会严重影响泵前输液速度,需要引起临床高度重视。
在体外循环管路中的各个小壶,有一个共同的目标,就是拦截空气。
可以说小壶越多,空气进入人体的可能性就越小。
但是,小壶带来的不足,就是增加了体外循环的容量。
体外循环容量在引血时,在回血时,都会对患者造成一定的冲击,理论上讲,体外循环容量越小,对患者的影响就越小。
关于体外循环的容量,这一点在国内还是没有得到足够的重视。
事实上,日本的血路管要比欧洲的血路管要细,如果大家有机会接触到日本原装进口管路时,可以得到验证。
欧美人体型健硕,抗冲击(血容量变化引起)能力强,对体外容量变化的耐受度也要高于亚裔。
可是,我们国内的体外循环管路选择的是欧洲尺寸。
甚至有的医院,为了使用更方便,要求厂家定制加长的管路,这其实会在一定程度上增加了治疗时的风险。
一个安全的动脉壶应该是下进下出的设计(如上图),下进下出可以「双向」拦截空气,从泵前流入的空气会浮在动脉壶上端不会流到下游,同样,逆流的血液(如果有此类意外情况)中,如果有气体,也会被拦截,而不会通过动脉针进入人体。
如果采取下进下出的动脉壶设计,在某些意外的情况下,例如血泵反转,空气仍会浮在动脉壶上端而不会被挤入管道中,这样的设计非常好,在国内却比较少见。
在治疗过程中,当气泡报警发生时,血泵停止运转,静脉夹夹闭。
此时在血泵和静脉夹之间会封闭一段血液,而且,这段血液中可能有空气,并且因为压力的作用被压缩。
此时,如果打开静脉夹,空气在释放压力的同时,可能会把气体带入患者体内,这一点大家都应该很了解。
但是,此时,如果把泵管从机器中取出(或者泵管夹闭不严),这个压力同样会通过动脉管而释放,血液通过动脉针回输体内。
这个时候,下进下出的动脉壶,就体现出它的保护能力。
而国内常见的那种上进下出的动脉壶,不但不能有效拦截气体,反而会加重伤害。
随着动脉压监测的强制执行,泵前动脉壶会越来越多的出现在临床,那么使用「双向回血」「密闭回血」的科室,要注意动脉壶的进出口方向,以免造成回血时空气栓塞风险。
而下进下出的动脉壶设计,不存在这个问题。
血泵是体外循环中最重要的动力元件。
血流量控制是开环的,也就是说当设定血流量为200ml/min时,对于实际的血流量是否达到200ml/min并不监测,这叫开环控制。
而血泵的转速是闭环控制的,如果血泵的转速和设定值不一致,可能会触发机器报警。
血流量开环控制是因为血泵实际流量影响的因素太多,比如泵前/后的压力,泵管的弹性,这些没有办法量化给机器,所以我们要认识到,机器上显示的血流量和实际血流量是不同的,实际血流量会略低于机器显示值。
这一点很重要,尤其是在对血流量特别敏感的POST-HDF置换液量设定时,更要重视这个偏差。
大多数机器的肝素泵具有提前停止的功能,因为普通肝素的半衰期比较短,需要设定一定的维持量,但不需要治疗完成时才停止。
由于低分子肝素使用方法简单,安全性高,国内已经大面积普及。
肝素泵渐渐成为闲置。
肝素泵具有过载的保护功能,还有定量快速注入功能。
快速定量就是告诉机器推入量是x ml,机器就自动推入量为x ml,最初的这个设计,是利用快速定量推注首剂抗凝剂,随着膜材料发展,抗凝理念更新,这个功能已经用不上了。
在连接肝素注射器时,可以利用定量快速推注功能将肝素盐水置换掉连接导管中的预冲盐水,避免出现治疗早期抗凝剂注入不足的问题。
目前临床上还利用肝素泵的功能,实现铁剂的注入,这是一个不错的选择,时间可控,速度可控,剂量可控。
关于肝素泵的使用,还有一个特别容易被临床忽视的内容,就是注射器的生产厂家不同,可能会影响到实际注入量的准确性。
原因只有一个,同规格但不同品牌的注射器的内径不同。
通常的临床表现为,与透析机品牌相关的抗凝效果不同的问题。
目前,我了解到日机装,尼普洛,金宝,贝朗等机器都可以根据实际使用的注射器,调整机器参数实现注入准确。
再来说说滤器压:为什么是偷来的滤器压?它装在动脉管路上,但是不叫动脉压,因为它装在泵后。
YY0054-2010规定,动脉压是监测泵前的动脉管路压力。
泵后是滤器压,要分清楚,滤器压是由CRRT机器「偷」过来的,管他是谁]好用就行,这个地方是体外循环压力最高点,反馈血液流经透析器与静脉针的压力之和。
血液流经体外循环管道时,压力是不断下降的,也就是沿程压力损失。
由于透析器、和静脉针相对截面积比较小,这两个地方的压力损失也就比较大,通常我们会忽略管道上的压力损失。
滤器压在YY0054中没有身份,在行业内没有名分,但它是一个非常重要的安全保护措施,虽然它在好多透析机中选配件都不算上。
接下来到了透析器:透析器如果单独讲,也是个很大的题目。
透析治疗主要目标都是靠透析器完成的,无论对流,弥散。
治疗中很多压力监测的参数,都是用来描述透析器的凝血状况。
关于高通量的概念,现在业内有两个定义:1基于水与小分子来讲,习惯用超滤系数来描述低通,高通;2随治疗发展,血透治疗已经不局限于水与小分子清除,对于像β2微球蛋白等大分子清除,通过β2微球蛋白的筛选系数来分低通,高通。
这两种分类方法完全不同,也就是说,高通的定义存在冲突。
大面积透析器可以提高透析效率的同时,也带来了相对大的体外循环容量。
欧美使用大面积透析器的比较多,日本人也用2m^2或2m^2以上的透析器,那么小身材可以用大容量透析器么?体外循环容量的问题如何解决?在日本是把管路里的容量减少(使用较细的管道)来满足透析器的容量需求,做到总的体外循环血量不变的情况下,尽可能增大透析器的面积。
我们国内血路管的生产企业还没有更好的关注这些问题。
但在临床上,我们要知道为什么做,才能做得更好。
而不是人云亦云,人为亦为。
说说静脉压:静脉压是重中之重,仅次于血泵的地位,没有血泵就构不成体外循环,没有静脉压体外循环就不安全。
静脉压用来描述血液回流阻力,这个数值是受穿刺针孔径影响的,随着血透不断发展进步,血流量也从以前一般200-250现在平均流量300或更高,随着血流量的增高,再用16G的穿刺针就不合适了,因为静脉压会升高,要选用更大的穿刺针15G甚至是14G,细针流速过快会对红细胞造成隐秘性的机械性损伤,但这个在临床上似乎还没有被足够的重视。
静脉压会受到静脉壶液面高度的影响,但欧洲机器感觉不明显,因为静脉壶高度较固定,静脉壶夹持高度改变静脉压力值也会相应变化。
静脉壶位置下降10cm静脉压上升1kPa(7.5毫米汞柱),什么情况下用?在插管患者静脉压低到临界值时用。
怎么用?当静脉压低于1.3kPa(10毫米汞柱)时,机器将报警治疗强制终止(这个又是YY0054规定的),那么如何继续治疗呢?此时不要夹闭静脉压力夹,那样会导致无法检测而不安全。
下调静脉壶高度即可,提升床面高度也可以。
HDF后期血液粘稠度升高,静脉压也会升高,这就是血液粘稠度对静脉压的影响。
静脉壶采用上进下出设计,有过滤网拦截血栓作用,在回血时静脉壶以后的管路禁止揉搓,避免可能出现的血栓脱落。
看看临床常见的几种静脉壶的状态:正常:大多数情况下,我们看到都是正常的状态;完美:有一些静脉壶入血的管路插的特别深,在预冲的时候,基本把静脉壶充满了,在治疗的过程中,淡绿色的是生理盐水,因为密度比血液密度小,一直漂浮在血液上面,蓝色的是血液,水可以隔离血液和空气的接触,例如百特金宝的Prisma Flex的静脉壶上面在血液上有一个水层,水层隔绝血液和空气的接触所以不容易发生凝血。
危险:淡绿色变成粉红色,说明如果有意外导致水层不是纯水层,而是血和水的混合物,这叫危险,血和水的混合物密度小于血液,不参与循环,蓝色的部分参与循环,不参与循环的血液放置4小时,结果就是凝血风险增大。
临床上,有一些医院,下机后,看到静脉壶颈部都有一圈凝血,那极有可能是这种原因。
无奈:当上述危险情况发生以后,主动降低静脉壶页面,低于血液入口,此时所有的血液参与循环接触抗凝剂不会凝血,无奈之举,降低静脉壶液面。
气泡检测器:也是重中之重,预防空气栓塞。
普通病房静脉输血是不用气泡检测器的,因为血管本身有压力的。
而在血液净化治疗中是用泵的动力来完成体外循环的,那么气泡检测就是一个非常重要的安全措施。
在临床治疗中,不建议采用空气回血,用空气回血或盐水回血,对于进入身体的量基本相同,所以安全第一不建议空气回血。
静脉夹:这是主要的安全执行部件,遇到静脉压上限、有气泡等等情况时,静脉夹自动夹闭管路,属暴力配件。
大多数机器静脉夹和气泡监测不是一个整体,可能会出现发现气泡时,静脉夹无法夹闭管路进行安全保护,这是危险的。
当气泡报警发生时,如果血泵停止静脉夹未夹,空气仍可以进入患者体内诱发空气栓塞,同样,当空气报警时,随意释放静脉夹也是错误的,有危险。
再来说一说体外循环管路上的几个压力。
从上图中可以看到,血泵后压力都是大于0的,体外循环可以测三个压力,而YY0054要求主要测动脉压与静脉压。
透析机器有三个监测压力,滤器压(DIB)是透析器血液入口压力,静脉压(PV)透析液压(PD)两个计算压力,跨膜压(TMP)和压差(ΔP)。
TMP跨膜压是透析器上,滤器压(血液入口的压力)与静脉压(血液出口压力)。
