惊厥和惊厥持续状态抢救流程图
临床各科急救流程图

临床各科急救流程危重症抢救流程目录1、急救通则 (4)2、休克抢救流程 (5)3、休克抢救流程图 (6)4、过敏反应抢救流程图 (7)5、昏迷抢救流程 (8)6、昏迷病人的急救流程图 (9)7、眩晕抢救流程 (10)8、眩晕的诊断思路及抢救流程 (11)9、窒息的抢救流程 (12)10、窒息的一般现场抢救流程图 (13)11、急性心肌梗塞的抢救流程 (14)12、急性心肌梗死的抢救流程图 (15)13、心律失常抢救流程 (16)14、成人致命性快速心律失常抢救流程图 (18)15、心脏骤停抢救流程 (19)16、成人无脉性心跳骤停抢救流程图 (20)17、高血压急症抢救流程 (21)18、高血压危象抢救流程图 (22)19、急性左心衰竭抢救流程 (24)20、急性左心衰竭抢救流程图 (25)21、支气管哮喘的抢救流程 (26)22、致命性哮喘抢救流程图 (27)23、咯血抢救流程 (28)24、大咯血的紧急抢救流程图 (29)25、呕血的抢救流程 (30)26、呕血抢救流程图 (31)27、糖尿病酮症酸中毒抢救流程 (32)28、糖尿病酮症酸中毒抢救流程图 (33)29、抽搐抢救流程 (34)30、全身性强直——阵挛性发作持续状态的紧急抢救流程图 (35)31、抽搐急性发作期的抢救流程图 (36)32、中署抢救流程 (37)33、中署的急救流程图 (38)34、溺水抢救流 (39)35、淹溺抢救流程图 (40)36、电击伤抢救流程 (41)37、电击伤急救处理流程图 (42)38、急性中毒抢救流程 (43)39、急性中毒急救处理图 (44)40、铅、苯、汞急性中毒诊疗流程图 (45)41、急性药物中毒诊疗流程图 (46)42、急性有机磷中毒抢救流程图 (47)43、创伤抢救流程 (48)44、颅脑创伤的急救诊疗流程图 (49)45、胸部、心脏创伤的急救流程图 (50)46、腹部损伤的现场急救流程图 (51)47、骨折的现场急救流程图 (52)48、急腹症抢救流程 (53)49、肝性脑病抢救流程 (57)50、胃底食管静脉曲张出血抢救流程 (59)51、子痫抢救流程 (60)52、产科羊水栓塞的抢救流程 (61)53、产科出血性休克抢救流程 (62)54、产科急性心衰的抢救流程 (64)55、产科甲亢危象的抢救流程 (65)56、产科糖尿病酮症酸中毒抢救流程 (66)57、新生儿窒息抢救流程 (67)68、麻醉科局麻药中毒抢救流程 (69)59、麻醉科过敏性休克抢救流程 (70)60、透析器破膜的应急处理预案 (71)61、动静脉内瘘穿刺引起出血、皮下血肿的应急预案 (72)62、溶血的应急处理预案 (73)63、血透并发心脑血管疾病的应急处理预案 (74)64、血透过程中出现空气栓塞的应急处理预案 (75)65、血透过程中出现空气栓塞的应急处理流程图 (75)66、血透发生低血压的应急预案及流程图 (76)67、透析中发生休克的应急预案 (77)68、透析过程中体外凝血的应急预案 (78)69、透析时水源中断的应急预案 (79)70、透析时电源中断的应急预案 (80)71、透析患者出现自杀倾向的护理应急程序 (81)72、输血反应处理预案 (82)73、医疗风险预警机制与预案 (83)74、气管插管术 (86)75、氧气疗法 (87)76、球囊面罩加压通气术 (88)77、深静脉插管术 (89)78、非同步电复律除颤术 (91)79、胸腔穿刺术 (92)80、套管针胸膜腔闭塞引流术 (93)81、腹腔穿刺术 (94)82、胃肠减压术 (95)83、洗胃术 (96)84、三腔二囊管压迫止血术 (98)85、导尿术 (99)急救通则(First Aid)诊断依据1.有各种原因造成的出血、大量丢失体液、烧伤、严重创伤、感染或过敏等病史。
急救流程图[全]
![急救流程图[全]](https://img.taocdn.com/s3/m/a1fc299f227916888486d7a9.png)
5
急性药物中毒诊疗流程图
到达现场,询问病史、药物接触史,判断为药物急性中毒
紧急评估 有无气道阻塞 有无呼吸,呼吸的频率和程度 有无脉搏,循环是否充分 神志是否清楚
无上述情况或经处理解除危 及生命的情况后
气道阻塞 呼吸异常 呼之无反应,无脉搏
根据服药史、临床表现,初步诊断为 何种药பைடு நூலகம்中毒
在注射部位近心端 扎止血带,反复局
部冲洗
对症治疗严密监护下 送院,留观 24 小时或
入院
4
铅、苯、汞急性中毒诊疗流程图
到达现场,询问病史、毒物接触史,初步判断为何种毒物急性中毒
紧急评估 有无气道阻塞 有无呼吸,呼吸的频率和程度 有无脉搏,循环是否充分 神志是否清楚
无上述情况或经处理解除危 及生命的情况后
气道阻塞 呼吸异常 呼之无反应,无脉搏
清除气道异物,保持气道通畅: 大管径管吸痰
气管切开或插管
心肺复苏
4 仅有皮疹或荨麻疹表现
5
具有上列征象之一者
11
去除可疑过敏原 建立静脉通道,积极进行液体复苏:快速输入 1~4L 等渗液体(如生理盐水) 大流量高浓度吸氧,保持血氧饱和度 95%以上
恶化
有效
9
继续给予药物治疗 糖皮质激素:醋酸泼尼松(5~20mg Qd 或 Tid)、 H1 受体阻滞剂:苯海拉明、异丙嗪、赛庚啶(2mg Tid)、西替利嗪(10mgQd)、氯雷他定(10mg Qd) H2 受体阻滞剂:法莫替丁(20mg Bid) β-肾上腺素能药:支气管痉挛者吸入沙丁胺醇气雾剂 其他:10%葡萄糖酸钙 10~20ml 静脉注射;维生素 C、氨茶碱等
急性汞中毒
尽早使用金属络合剂进行 驱汞治疗,常规使用青霉 素预防继发感染
儿科病种流程图

儿科病种流程图(一)、发热
(二)、呼吸困难
(三)、呕吐
(四)、发绀
(五)、头痛
(六)、昏迷
(七)、瘫痪
(八)、腹痛
(九)、婴儿哭闹
(十)、水肿
(十一)、血尿
(十二)、黄疸
(十三)、新生儿窒息
(十四)、新生儿缺氧缺血性脑病
(十五)、新生儿颅内出血
(十六)、新生儿肺透明膜病
(十七)、新生儿硬肿症
(十八)、新生儿溶血病
(十九)、新生儿败血症
(二十)、过敏性紫癜
(二十一)、腹泻病
(二十二)、上呼吸道感染
(二十三)、急性支气管炎
(二十四)、支气管哮喘
(二十五)、肺炎
(二十六)、急性呼吸衰竭
(二十七)、病毒性心肌炎
(二十八)、充血性心力衰竭
(二十九)、急性肾小球肾炎
(三十)、肾病综合征
(三十一)、泌尿系感染
(三十二)、急性肾功能衰竭
(三十三)、营养性缺铁性贫血
(三十四)、溶血性贫血
(三十五)、特发性血小板减少性紫癜(三十六)、病毒性脑炎
(三十七)、癫痫
(三十八)、小儿惊厥
(三十九)、心跳、呼吸骤停
(四十)、休克
(四十一)、急性中毒。
常见急危重病人抢救流程图

常见急危重病人抢救流程图常见急危重病人抢救流程说明:1、CT、X、检验等检查项目需根据患者病情及抢救押金情况而定。
2、急救药物若缺可由护士去药房借用后一起结算。
急救通则(First Aid)2一、休克抢救流程图05二、过敏性反应流程图06三、昏迷病人的急救流程图07四、昏迷原因的判断08五、眩晕诊断思路及抢救流程图09六、窒息的一般现场抢救流程图10七、急性心肌梗死的抢救流程图11第二篇常见的非创伤性疾病急救流程图八、发热的诊断治疗流程图12九、成人致命性快速性心律失常抢救流程图13十、心动过缓的诊断治疗流程图14十一、成人无脉性心跳骤停抢救流程图15十二、高血压危象抢救流程图16十三、急性左心功能衰竭抢救流程图18十四、致命性哮喘抢救流程图19十五、大咯血的紧急抢救流程图20十六、呕血的抢救流程图21十七、糖尿病酮症酸中毒的抢救流程图22十八、低血糖症抢救流程23十九、全身性强直-阵挛性发作持续状态的紧急抢救流程图24二十、抽搐急性发作期的抢救流程图25二十一、中暑的急救流程图26二十二、淹溺抢救流程图27二十三、急性中毒急救处理图28二十四、铅、苯、汞急性中毒诊疗流程图29二十五、急性药物中毒诊疗流程图30二十六、急性有机磷农药中毒诊疗流程图31第三篇创伤性疾病的急救流程图二十七、批量伤员现场分拣步骤32二十八、颅脑创伤的急救诊疗流程图33二十九、胸部、心脏创伤的急救流程图34三十、腹部损伤的现场急救流程图35三十一、骨折的现场急救流程图36 4三十二、电击伤急救处理流程图3768留观24小时或入院防治并发症 ● 窒息● 泌尿道感染 ● 呼吸道感染 ● 多器官功能衰竭监护:● 测T 、P 、R 、BP 、心电图 ● 观察瞳孔、神志、肢体运动● 头部降温、必要时使用氯丙嗪25~50mg肌注 ● 安全护理● 留置尿管,记24小时出入量78五、眩晕的诊断思路及抢救流程六、窒息的一般现场抢救流程10七、急性心肌梗死的抢救流程图12八、发热的诊断治疗流程图否22 13胸痛发作时间≤12小时 转上级医院作溶栓治疗 ➢入院溶栓针剂至血管的时间≤30分钟 ●早期介入治疗的适应症和时机存在争议。
各型抽搐与惊厥急诊处理流程

肌肉长时间痉挛 ,肌肉分解乳酸
抑制甘氨酸释放
神经兴奋性升高
自体酸中 毒
僵直、痉挛、 采食、饮水困 难,出汗—脱
水
破伤风
潜伏期:最短一天,最长可达数月,一般1-2周 早期,肌肉发生痉挛收缩,可以看到身体的症状,头
部、颈、背腰、四肢由前向后,强直收缩 后期:呼吸困难,心跳加快,心搏亢进,窒息而死,
整个病程期间,病畜对反射应激性增强,光线, 声音,抚摸,引起肌肉强烈收缩,加重病情 在整个病程中,体温一般正常,仅死前体温可升至 42℃
抽搐发作
现场评估 院前急救
转运回院 明确病因,对因治疗
实验室检查 血常规、生化、心 电图、脑电图、头 部CT、脑MRI
二、抽搐的症状
1. 肌震颤 2. 肌痉挛 3. 四肢强直收缩 4. 口吐白沫
5. 大小便失禁 6. 暂时性呼吸停止 7. 意识丧失
三、抽搐的类型
❖全身性抽搐 —— 典型者为癫痫大发作
低钙性抽搐
1
• 10%葡萄糖酸钙 /5%氯化钙静注
• >10min • 可以8-12h重复 • 防止• 枸橼酸
钙 • 碳酸钙 • VitD
3
反复抽搐 • 吸氧 • 地西泮 • 苯巴比妥 • 10%水合氯醛
.
破伤风
又名强直症,是由破伤风梭菌经伤口感染引起的一 种急性中毒性人畜共患病。
实验室检查 血常规、生化、心 电图、脑电图、头 部CT、脑MRI
四、评估要点
评估现场:现场是否安全;
气
道:确保呼吸道通畅;
呼吸频率:有否呼吸过慢(<8次/分)或过快(>30次/分)
循
环:从P、HR、BP及末梢循环几个方面来评估;
神经系统:有无意识改变,进行GCS评分。
惊厥应急预案及流程

一、背景惊厥是一种突发性的神经症状,表现为全身或局部肌肉的强烈收缩,常伴有意识障碍。
患者发生惊厥时,需迅速采取有效的急救措施,以防止病情恶化。
以下为惊厥的应急预案及流程。
二、应急预案1. 观察与评估(1)医护人员应密切观察患者病情,发现惊厥迹象时,立即评估患者意识、生命体征、呼吸、瞳孔等。
(2)迅速判断惊厥原因,如高热、中枢神经系统感染、癫痫等。
2. 抢救措施(1)立即将患者置于安全、平坦的地面,保持呼吸道通畅。
(2)解开患者衣领,防止呼吸困难。
(3)清除口腔及鼻腔内的分泌物,防止误吸。
(4)使用压舌板置于患者上下臼齿之间,防止舌咬伤。
(5)给予氧气吸入,必要时进行人工呼吸。
(6)迅速建立静脉通道,遵医嘱给予抗惊厥药物,如安定、苯巴比妥钠等。
(7)对于高热引起的惊厥,立即给予物理降温或药物降温。
(8)严密观察患者生命体征、神志变化,防止病情恶化。
3. 配合医生(1)协助医生进行各项检查,如血常规、脑电图等。
(2)遵医嘱给予脱水剂、抗生素等治疗。
(3)配合医生进行紧急手术等处理。
4. 心理护理(1)安慰患者和家属,缓解紧张情绪。
(2)向患者及家属讲解病情,提高他们对疾病的认识。
(3)做好心理护理,防止患者产生心理负担。
三、应急预案流程1. 发现患者发生惊厥,立即呼叫同事或家属协助。
2. 评估患者病情,判断惊厥原因。
3. 立即采取抢救措施,如保持呼吸道通畅、给予氧气吸入等。
4. 建立静脉通道,遵医嘱给予抗惊厥药物。
5. 配合医生进行各项检查和治疗。
6. 严密观察患者病情,防止病情恶化。
7. 抢救结束后,及时记录抢救过程和病情变化。
8. 做好心理护理和健康宣教。
四、注意事项1. 严格遵守急救流程,确保患者安全。
2. 加强对医护人员的培训,提高急救能力。
3. 配合医生进行各项检查和治疗。
4. 做好心理护理和健康宣教,缓解患者和家属的紧张情绪。
5. 做好应急预案的演练,提高应对突发事件的能力。
通过以上应急预案及流程,有助于医护人员在惊厥发生时迅速采取有效的急救措施,保障患者生命安全。
29种急症急救流程图

尿钠(mg%)
肾衰指数= 尿肌酐(mg%)/血肌酐(mg%)
昏迷病人的抢救程序
诊断 意识丧失 对各种刺激的 反应减弱或消失 生命体征存在 △评估A.B.C. △保持呼吸道通畅 △开放静脉通道 △评估生命体征 △吸氧
KPTT 纤维蛋白原定量 纤溶活力试验: 凝血酶时间 3P试验 FDP测定 优球蛋白溶解时间 纤溶酶原测定
31.5~43.5秒 2~4g/L(0.2~0.4g/L) 15~20秒 阴性 <10ug/ml 长于120min 6.8~12.8单位
较对照延长3秒以上 较对照延长3秒以上 少于2g/L(0.2g/dl) 长于25秒 阳性,晚期可转阴 > 10ug/ml 缩短 减少
初期抢救VIPCO程序 V. 通气 给氧 清除气道异物 纠正舌后坠 经鼻或口气管插管 环甲膜切开 气管切开插管
I. 输液抗休克 建立静脉通道1~3条 液体复苏 血管活性药物 小剂量碱性药物
P. 心肺脑复苏 呼吸心搏骤停,立 即行CPR 必要时开胸行胸内 心脏按压
C. 控制出血 一压二捏三上钳四 吻合(修补) 二捏后快速输血补 液抗休克,再行进 一步治疗
急性肾衰(ARF)的急救程序
诊断
△保持呼吸道通畅 △评估生命体征 △心电监护 △吸氧 △开放静脉通路
△常有引起肾衰的原发病或感染、 失水、失血、失盐、过敏、中 毒、休克、烧伤、严重创伤等 原因所致。 △临床以少尿、闭尿、恶心、呕 吐、代谢紊乱为主要特征。 可分为肾前性、肾性、肾后性 三种,有少尿性和无尿型 △尿常规和肾功能检查异常,肌 酐、尿素氮明显增高。
各种抢救程序(流程图)
1/2 6正0(常50人~7C0O)容2C积P平%均或为
27(23~31)mEq/L 乳酸钠在组织缺氧、心脏停
搏、肝功能不良时不宜采用
轻症用等渗盐水,每次 1000ml溶液加氯化钾1.5~3g 静滴
体格检查:按“CRASHPLAN” 原则指导体检(心脏-呼吸-腹部脊柱-头部-骨盆-四肢-动脉神经 )
实验室检查:查血型、交叉配血,作血气电解 质、了解酸碱离子失衡、查生化、评价肝肾功 能,查血常规,反复多次,评估出血情况
特殊检查:X线、超 声、腹腔镜、CT、 MRI、腹腔穿刺
多发伤的再估计:动态观察,发现隐蔽的深部损伤、继发性损伤、并发症如十二指肠破裂, 胰腺损伤,隐性出血,继发颅内、胸内、腹内出血等
高渗性脱水 [Na+]>150mmol/L
低渗性脱水 [Na+]<135mmol/L
等渗性脱水
低[K+]<3.5mmol/L
高[K+]>5.5mmol/L
水中毒
需水量(ml) =[ 病 人 血 清 钠 浓
度 (mmol/L)142]× 体 重 (kg)×3( 男 ) 或 ×4(女)×5(小儿) 需水量+当天生 理盐水需要量+ 额外损失量=当 天应补充总量 第 一 天 补 给 “ 当天应补充水总 量 ” 的 1/2 以 后 根据病情及化验 结果调整补充
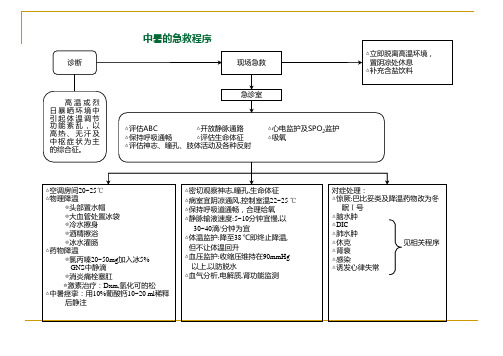
诊断
高温或烈 日暴晒环境中 引起体温调节 功能紊乱,以 高热、无汗及 中枢症状为主 的综合征。
中暑的急救程序
现场急救
急诊室
小儿热性惊厥的急救 [可修改版ppt]
![小儿热性惊厥的急救 [可修改版ppt]](https://img.taocdn.com/s3/m/6c79a12e9b89680202d825af.png)
急救措施—止惊药物
• 迅速建立静脉通道 • 静脉用药:
①地西泮: 静脉缓推(1mg/min),剂量0.3-0.5mg/kg,必要时 20min后重复应用 儿科止惊首选,其脂溶性高,迅速达到脑内峰值,静脉注射 10s即可抑制脑痫样放电发放,1-3min内止惊,可用于急症 治疗。但作用时间仅维持20-30min,易引起呼吸道分泌物 增多, 累积剂量过大可导致呼吸抑制和血压下降。
⑤穴位 人中,合谷等
急救措施—降温治疗
• 物理降温:脱去患儿外衣外裤,冰枕降温,四肢用热水袋 保暖,避免寒战,可用30~50%酒精擦洗颈部两侧、腋窝、 股动脉、腘窝处,降温后30分钟测量体温。
• 药物降温:赖氨匹林0.1-0.25mg/kg.次肌肉注射,必要时 给予人工冬眠疗法。
• 多喝水:嘱患儿多饮水。防止出汗过多引起虚脱,要及时 更换湿的衣裤。
心肺复苏技术
• 基础生命支持(basic life support, BLS) 此阶段的主要任务是支持基本生命活动,包括通畅气道、建立有 效的人工呼吸和人工循环。
• 高级生命支持(advanced life support, ALS) 此阶段的主要任务是维持生命活动,使用药物和电技术,争取恢 复自主呼吸和心律,为脑复苏提供良好的基础。
• 及时清除口鼻部及呼吸道分泌物 • 取侧卧位或平卧位头偏向一侧,松解衣领及腰带 • 在上、下牙齿间垫上敷料包裹的压舌板防止咬伤,
在抽搐或牙关紧闭时不可用力撬开,防止损伤牙齿 • 吸氧4~6L /min,待患儿面色转红润呼吸恢复平稳
后氧流量改为1~2 L /min • 出现面色青紫、呼吸暂停时行面罩给氧或气管插管
1岁以下按压部位:两乳头连线中点下
1岁以上按压部位:胸骨中下1/3交界处
高热惊厥的应急预案与处理流程

高热惊厥的应急预案与处理流程
1.患儿发生高热惊厥后,立即将患儿置于去枕平卧位,头偏向一侧,解松衣领,指压人中,
合谷穴,并同时通知医生.
2.保持呼吸道通畅,清除口、鼻、咽部分泌物和呕吐物,以免发生吸入性肺炎和窒息,备好
急救物品(吸痰器、开口器及气管插管用物),配合医生做好抢救工作.
3.立即建立静脉通道,遵医嘱使用安定、苯巴比妥钠等抗惊厥药物止惊.给予脱水剂治疗。
4.迅速降低体温,遵医嘱使用药物降温或物理降温。
5.给予氧气吸入,将少缺氧性脑损伤,行心电监护.
6.做好安全防护:口置已包好的压舌板以防舌咬伤,烦躁患儿防坠床。
7.严密观察生命体征、神志变化,做好并发症的预防护理。
8.抢救结束后及时记录用药及病情变化。
9.做好心理护理、健康宣教及家属的安抚工作。
10.做好护理记录。
附:高热惊厥的应急预案与处理流程图
↓
↓
↓
↓。
