手术后、慢性疼痛、癌痛病人的镇痛治疗指南.
医院镇痛药物临床应用规范(2020版)

XXXX医院镇痛药物临床应用规范(2020版)为规范我院镇痛药物临床使用和临床用药点评标准,根据《处方管理办法》、《医疗机构麻醉药品、第一类精神药品管理规定》、《麻醉药品、精神药品处方管理规定》及《麻醉药品临床应用指导原则》,特制定本规范。
一、规范化处方要求特殊患者指需长期使用麻精药品的门(急)诊癌痛患者和中、重度慢性疼痛患者。
1.应严格按照《处方管理办法》的规定开具处方,详见表1。
2.患者使用镇痛泵时,置泵医师应于镇痛泵上标注药物种类、背景输注量、单次自控给药量等信息。
3.特殊患者应在医疗机构指定部门办理《麻醉药品专用病历》及《麻醉药品取药手册》,应由首诊医师建立《麻醉药品专用病历》,并留存以下资料:①患者签署的《知情同意书》和《患者承诺书》原件;②二级以上医疗机构开具的诊断证明原件;③患者有效身份证明复印件;④患者代办人身份证明复印件及委托书⑤异地患者需提供现暂时居住证明。
4.《麻醉药品专用病历》及《麻醉药品取药手册》需建档编号。
5.特殊患者至少每3个月复诊或随诊一次,《麻醉药品专用病历》、《麻醉药品取药手册》中应有记录。
6.特殊患者连续3个月未开具和使用麻精药品,须重新办理《麻醉药品取药手册》。
7.麻精药品处方必须由具有相应处方权的医师开具。
8.医师不得为自己开具麻精药品处方。
9.医师为患者首次开具麻精药品、更换麻精药品品种、调整麻精药品用量时,应进行疼痛评估,并在病历中记录。
10.癌痛患者在使用阿片类镇痛药时应进行剂量滴定,包括初始剂量滴定、个体剂量滴定,维持、减量或停用在病历中应有记录。
11.处方注射剂用量不足整支剂量时,医师应在处方用法中注明弃药剂量。
12.各病区、手术室等使用麻醉药品、第一类精神药品注射剂时,如患者剩有余液,应在专用登记表中注明余量处理方式,手术患者同时应在麻醉记录单里记录,双人签字确认。
13.除特殊患者外,麻精药品注射剂型仅限于医疗机构内使用或由医务人员出诊至患者家中使用;急诊不得为患者开具需院外使用的麻精药品;术后患者使用的镇痛泵不能带出医疗机构,只限院内使用。
癌性疼痛的三阶梯止痛原则

编辑课件
18
评估疼痛程度的分级法(1)
• 简易疼痛强度分级法(VRS)
0级:
无痛
1级(轻度):虽有疼痛但可忍受,能正常生活,睡眠不 受干扰
2级(中度):疼痛明显,不能忍受,要求服用止痛剂, 睡眠受到干扰
3级(重度):持续的剧烈难以忍受的疼痛,必须用止痛 剂,睡眠受到严重干扰,可伴有植物神经 紊乱或被动体位
• 胃肠道反应 – 前列腺素受抑制后,胃酸增高可致溃疡,胃出血
• 对肾脏的影响 – 前列腺素可调节肾血流、水、钠平衡等作用,前列腺素合成抑制可导致 肾血管收缩,肾血流下降,肾滤过下降。个别敏感个体可致急性肾衰
• 肝功能的影响 – 长期使用水杨酸类药可使血药浓度增加,超过其代谢能力可致肝脏中毒 性改变
1986)
世界卫生组织的三阶梯治疗原则
• 阶梯给药 • 无创给药 • 按时给药 • 个体化给药 • 注意具体细节
编辑课件
9
按阶梯给药
• 选择镇痛药应从低级向高级顺序提高
第一阶梯
第二阶梯
第三阶梯
• 不同程度的疼痛选择相对应阶梯的药物
• 第一阶梯代表药为阿斯匹林、扑热息痛
第二阶梯代表药为可待因
第一、二阶梯用药有‘天花板效应’
让癌痛患者生命与生活质量并存!
编辑课件
6
癌痛三级止痛阶梯治疗
• 是在对癌痛的性质和原因作出正确的 评估根据病人疼痛的程度和原因适当 的选择相应的镇痛药物
– 对于轻度疼痛的患者主要选用解热镇痛 类的止痛药
– 若为中度疼痛应选用弱阿片类药物 – 若为重度疼痛则选用强阿片类药物
编辑课件
7
WHO三阶梯镇痛治疗
• 老年人-体内代谢能力下降,而致血药浓度上升
卫生部关于印发《麻醉药品临床应用指导原则》的通知

卫生部关于印发《麻醉药品临床应用指导原则》的通知文章属性•【制定机关】卫生部(已撤销)•【公布日期】2007.01.25•【文号】卫医发[2007]38号•【施行日期】2007.01.25•【效力等级】部门规范性文件•【时效性】现行有效•【主题分类】药政管理正文卫生部关于印发《麻醉药品临床应用指导原则》的通知(卫医发[2007]38号)各省、自治区、直辖市卫生厅局,新疆生产建设兵团卫生局:为加强对麻醉药品临床应用的管理,保证麻醉药品安全、合理使用,规范医疗机构及其医务人员的用药行为,根据《麻醉药品和精神药品管理条例》有关规定,我部组织中华医学会、中国医院协会药事管理专业委员会和中国药学会医院药学专业委员会编写了《麻醉药品和精神药品临床应用指导原则》。
现予发布施行。
医疗机构及其医务人员在临床诊疗工作中要认真贯彻执行,并将执行过程中的意见和建议及时告我部医政司和中华医学会。
附件:麻醉药品临床应用指导原则二00七年一月二十五日附件:麻醉药品临床应用指导原则前言药物滥用已经成为对人类生存和发展构成重大威胁的全球化问题,引起各国政府的高度重视。
药物滥用是指与医疗目的无关,由用药者采用自我给药的方式,反复大量使用有依赖性的药物,利用其致欣快作用产生松弛和愉快感,从而逐渐产生对药物的渴望和依赖,由于不能自控而发生精神紊乱,并产生一些异常行为,经常会导致严重后果。
麻醉药品是指连续使用后容易产生身体依赖性,能成瘾癖的药品。
这类药品具有明显的两重性,一方面有很强的镇痛等作用,是医疗上必不可少的药品,同时不规范地连续使用又易产生依赖性,若流入非法渠道则成为毒品,造成严重社会危害。
根据国际《麻醉药品单一公约》,对于麻醉药品的医疗和科学价值给予充分肯定;滥用这些药物会产生公共卫生、社会和经济问题;必须采取严格管制措施,只限于医疗和科研应用;需开展国际合作,以协调有关行动。
公约要求各缔约国限制这类药品的可获得性;需要者必须持有医师处方;对其包装和广告宣传加以控制;建立监督和许可证制度;对其合理医疗和科研应用建立评估和统计制度,限制这类药品的贸易;各国向联合国药品管制机构报送有关资料;加强国家管理,采取有效措施减少药物滥用。
2024神经病理性疼痛评估与管理中国指南(全文)

2024神经病理性疼痛评估与管理中国指南(全文)神经病理性疼痛(NP) 是损伤或疾病累及躯体感觉系统所导致的疼痛,是临床上的常见病、多发病,严重影响患者生活质量。
NP全程评估与管理在其诊治过程中起着无法替代的作用,对疾病的反复评价和再认识能够有效地帮助医患双方及时了解疾病走势,把握疾病诊治方向,提升治疗效果。
为规范NP 诊疗的评估与管理,国家疼痛专业质控中心、中国医师协会疼痛科医师分会和中华医学会疼痛学分会制订了《神经病理性疼痛评估与管理中国指南(2024版)》。
DN4、I-DN4量表推荐意见:采用DN4、I-DN4量表进行NP评估证据级别为高质量,推荐级别为强推荐。
LANSS评分系统推荐意见:采用LANSS、S-LANSS 量表进行NP 评估证据级别为高质量,推荐级别为强推荐。
推荐意见:采用PD-Q量表进行NP评估证据级别为高质量,推荐级别为强推荐。
推荐意见:采用NPQ量表进行NP评估证据级别为高质量,推荐级别为强推荐。
推荐意见:采用ID Pain 量表进行NP评估证据级别为中等质量,推荐级别为强推荐。
推荐意见:采用VAS、NRS、VRS评分评估NP强度证据级别为高质量,推荐级别为强推荐。
采用BPI、MPQ和SF-MPQ量表进行NP评估证据级别为中等质量,推荐级别为中等推荐。
推荐意见:采用PHQ-9量表评估抑郁症状,GAD-7量表评估焦虑症状,证据级别为高质量,推荐级别为强推荐。
药物治疗1.一线药物在NP药物管理中,抗惊厥药和抗抑郁药为一线治疗药物。
①抗惊厥药:加巴喷丁和普瑞巴林为钙通道拮抗剂,通过与脊髓背角突触前膜电压门控钙通道结合,减少兴奋性神经递质(如谷氨酸和P物质)的释放,在各种NP,如带状疱疹神经痛、痛性糖尿病性周围神经病和创伤后神经痛等表现出明显镇痛作用。
加巴喷丁推荐起始剂量每日300mg,维持剂量为每日900~1800mg。
普瑞巴林推荐起始剂量每日150mg,维持剂量为每日150~600mg。
麻醉科慢性疼痛镇痛治疗管理规范

慢性疼痛镇痛治疗管理规范一、癌痛的治疗癌痛定义:癌症、癌症相关疾病及抗癌治疗所致的疼痛。
常为慢性疼痛,早期即可发生。
1986年世界卫生组织出版《癌症疼痛治疗》提出癌症疼痛治疗5项基本原则:口服用药;按时给药;按阶梯给药;个体化给药;注意个体细节。
癌症三阶梯止痛治疗原则:是指根据患者疼痛程度选择不同作用强度的镇痛药物。
轻度一非俗体类抗炎药,中度一弱阿片类,重度一强阿片类。
我国1990年广州疼痛会议开始推行。
影响癌痛治疗的障碍因素:医护人员,药品的供应和管理,患者、家属、社会。
药品的供应和管理方面:品种少,获取不便,费用高,非医保,担心滥用等。
癌症疼痛的分类:1、肿瘤侵犯所致疼痛80%,其中50%骨转移(是最常见的癌痛)所致,50%为压迫或侵犯所致。
2、抗肿瘤治疗所致的疼痛。
3、与肿瘤相关的疼痛。
4、与肿瘤和治疗无关的疼痛。
癌痛的评估:原则:1、相信患者的主诉。
2、全面评估疼痛。
3、动态评估疼痛评估方法:疼痛病史要全面,必要的体检,检查,诊断性治疗。
药物治疗是癌痛治疗的主要方法。
三阶梯治疗,个体化综合治疗。
癌痛治疗的主要目的:持续有效地消除疼痛;限制药物的不良反应;将疼痛及治疗带来的心理负担降到最低;最大限度地提高生活质量。
癌痛治疗方法:病因治疗;镇痛药物治疗;非药物治疗;神经阻滞疗法及神经外科治疗。
镇痛药物治疗:是癌痛治疗的主要方法。
癌症疼痛治疗5项基本原则:首选无创途径给药,口服,其次透皮贴剂和栓剂,最后为皮下或静脉输注;按时给药;按阶梯给药;个体化给药;注意个体细节。
药物选择:非幽体类抗炎药是癌痛治疗的基础药物,尤其对骨及软组织疼痛治疗效果肯定,无耐药和依赖,有剂量极限性。
非幽体类抗炎药副反应较多,不要盲目增加剂量,必要时合用阿片类,COX—2选择性抑制剂副反应少。
阿片类:无剂量极限性,应初始剂量滴定,换药时应等效剂量适当减量。
解救剂量:每小时可以用10%-20%的24小时口服量。
纳洛酮是阿片呼吸抑制的拮抗药。
术后、慢性疼痛、癌痛患者的镇痛治疗概要

术后、慢性疼痛、癌痛患者的镇痛治疗管理规范与流程培训考核试卷科室:姓名:成绩:1、术后镇痛必须掌握适应证和禁忌证。
对不愿意接受术后镇痛、对镇痛观念不理解、有睡眠性呼吸暂停、药物成瘾史、觉醒障碍、(不稳定和低(病员以及婴幼儿不适用病人自控镇痛(PCA。
2、术后镇痛要加强(和(,每(小时至少巡视2-3次,监测病员疼痛评分、心血管和呼吸参数、镇静程度、运动和感觉阻滞平面、相关副作用、查看硬膜外穿刺点等.对存在的问题进行分析和提出改进意见,便以提高镇痛质量。
3、术后镇痛应做到①将副作用减到最少;②(;③用药个体化;④保证病人镇痛满意。
4、建立使用(作为识别标示的制度。
5、应告知手术医师或值班护士,病人及其家属,遇有下列情况应及时通知麻醉科,以进行相应处理:①镇痛效果不满意;②输注管道及输注泵故障,③皮肤感觉进行性减退,阻滞平面上升,④麻醉恢复后再次出现运动阻滞。
⑤病人进行性嗜睡,难以唤醒,⑥供氧时SpO2 <(,不供氧时SpO2 <(;呼吸频率<(次/分。
6、(治疗是疼痛治疗最根本、最常用的方法。
一般慢性疼痛的病人需要较长时间用药,为了维持治疗水平的血浆药物浓度,以采取定时定量服用为好;如待疼痛发作时使用。
7、(是晚期癌症患者最常见的症状。
亦是影响晚期肿瘤病人生存质量的一个重要问题。
8、引起癌症患者疼痛的原因可以分为:①由(引起的疼痛,如肿瘤在局部或转移部位侵犯或压迫神经纤维所造成的疼痛,这是最常见的原因。
②由(引起的疼痛,如手术后疤痕的慢性疼痛,化疗后的口腔炎等。
③由(引起的疼痛,如便秘、褥疮。
④与癌症无关的疼痛,如骨关节炎、筋膜炎疼痛等。
9、癌症的三阶梯止痛法的标准止痛药是(,(及(。
1。
癌痛、急性疼痛和慢性非癌痛治疗

癌痛的评估原则
相信患者的主诉 全面评估疼痛 动态评估疼痛
癌痛的评估方法
疼痛病史要全面:① 疼痛部位及范围 ; ② 疼痛性 质 ;③ 疼痛程度 ; ④ 疼痛发作时间及频率 ; ⑤ 疼痛发作相关因素 ; ⑥ 疼痛对生活质量的影 响 ; ⑦ 疼痛治疗史
疼痛的规范化处理原则
(四)采取有效的治疗
包括采用多种形式综合疗法治疗疼痛 一般应以药物治疗为主
药物疗法的主要镇痛药物为对乙酰氨基酚、 非甾体类抗炎药和阿片类药物 除此之外还有非药物治疗
疼痛的规范化处理原则
(四)采取有效的治疗
对于中、重度慢性非癌痛患者,采用其他常用镇痛方 法无效时即可采用阿片类药物
良反应 注意个体细节:密切监护、观察,及时采取必要措
施
药物选择和用药方法
NSAIDs :基础药物;对轻度疼痛尤其是骨及软组织 疼痛效果肯定;合并用药增加阿片类药物作用;无耐 药性及依赖性,但有封顶效应
阿片类镇痛药 :药物种类、可选剂型多 ;根据患者 疼痛强度、个体需要选用不同的药物进行个体剂量滴 定,尽快达到无痛
疼痛的诊断
病史 既往疼痛史:
疼痛部位 疼痛时间 疼痛性质 可能改变疼痛的因素
临床常用疼痛评估方法
主观感受——主观描述
数字分级法(NRS) 程度分级法(VRS) 视觉模拟法(VAS)
数字分级法
程度分级法
I 级 ( 轻度 ) : 有疼痛但可忍受,生活正常,睡眠无干扰
II 级 ( 中度 ) : 疼痛明显,不能忍受,要求服用镇痛药物,
辅助药物有抗抑郁药、抗惊厥药、作用于兴奋性氨基 酸受体的药物、作用于 α 2 肾上腺素能受体的药物 以及作用于 NMDA 受体的药物
WHO三阶梯止痛

常用阿片类制剂
吗啡
吗啡注射液 10mg/支 皮下注射 盐酸吗啡控释片 10mg/片 30mg/片 (美施康定/美菲康) 口服/直肠给药
常用阿片类制剂
芬太尼
芬太尼注射液 芬太尼透皮帖剂(多瑞吉): 5mg/帖(50ug/h),2.5 mg(25ug/h) 贴于前胸等处皮肤
阿片类常见副作用
脑咳嗽中枢。 药物特点:镇痛作用弱于吗啡,镇咳作 用强于吗啡。 不良反应:轻度便秘
第二阶梯——弱阿片类
可待因剂量增加到一定剂量时其镇痛效果相对较弱,
同时恶心、便秘作用增加,每日剂量不宜超过 65mg。 近年二阶梯药物的使用有弱化趋势。
第三阶梯——强阿片类
代表药物:吗啡。
作用原理:阿片受体完全激动剂。 药物特点:对所有疼痛均有良好疗效,特别对
关于度冷丁
癌症患者出现持续重度疼痛不宜使用度冷丁! 止痛强度弱,作用仅为吗啡的1/8 作用时间短,需不断反复用药,使用不方便; 代谢产物去甲度冷丁的半衰期长达12—16小时, 长期用药会造成去甲度冷丁在体内蓄积,产生 中枢神经系统的毒性,出现兴奋、震颤、幻觉、 惊厥、癫痫样发作等副作用。
芬太尼透皮贴剂的使用
有同等剂量下,芬太尼的镇痛强度是吗啡的75-
100倍 芬太尼与吗啡均为作用于受体的强阿片类药物 代谢产物无活性、无蓄积 独有的透皮控释系统使多瑞吉的镇痛效果持续三天
芬太尼帖剂的使用
指导患者和陪护人员多瑞吉贴剂使用方法的
“3P”原则 多瑞吉贴剂应用部位的皮肤应该清洁、干燥、 完好无损 以清水清洁皮肤,不应使用肥皂、清洁油或清 洗液 剪去毛发;不应使用剃刀 贴至相应位置后应用力按压30秒 可能需要使用急救绷带帮助固定
癌性疼痛及其规范化治疗(NCCN癌痛指南解读与注意事项)

癌肿压迫,骨、神经、内脏、皮肤、 软组织的浸润和转移
躯体因素
手术后:手术切口疤痕,神经损伤
癌症治疗有关 化疗后:栓塞性静脉炎、中毒 性周围神经病变
8.2%
放疗后:局部损害、周围神经损伤纤维化
癌
痛 的
与癌症有关
衰弱、不动、便秘、褥疮、骨关节炎、动脉瘤、糖尿病性末梢神经痛
7.2%
癌痛属于慢性疼痛,是一种疾病
对慢性疼痛应及早治疗,以防止疼痛慢性化过程进展和形成疼痛 记忆,造成不必要的伤害
长期的疼痛刺激可引起中枢神经系统发生病理性重构,导致疼痛 进展和愈加难以控制
对于患者而言,慢性疼痛可以严重影响躯体和社会功能,使患者 无法参加正常的生活和社交活动,QOL严重受损
重度疼痛是急诊,NCCN指南要求:争取在24小时处理好
癌性疼痛及其规范化治疗 (NCCN癌痛指南解读和注意事项)
癌性疼痛及其规范化治疗(NCCN癌痛 指南解读和注意事项)
内容
癌痛概述 癌性疼痛治疗现状 癌性镇痛治疗指南和原则 特殊类型癌痛的处理 阿片类药物的不良反应鉴别处理
癌性疼痛及其规范化治疗(NCCN癌痛 指南解读和注意事项)
疼痛定义
pain relief is a basic human right
2002年第十届世界疼痛大会 : 疼痛是人体第五大生命体征
癌性疼痛及其规范化治疗(NCCN癌痛 指南解读和注意事项)
癌痛的评估
原则 相信患者主诉 常规评估 量化评估 全面评估 动态评估
内容 n 疼痛部位及范围 n 疼痛性质 n 疼痛程度 n 疼痛发作的相关因素 n 疼痛对生活质量的影响 n 疼痛治疗史
癌性疼痛及其规范化治疗(NCCN癌痛 指南解读和注意事项)
麻醉科镇痛治疗规范

术后镇痛可以有效地减少病人的痛苦,对病人的术后恢复起到积极的匡助作用。
术后镇痛管理主要是病区使用镇痛泵的规范化管理问题,我院根据上级卫生部门及我院的实际情况制定本规范。
对镇痛泵的应用采取规范化管理,对护士参预手术后的疼痛管理提出了新的要求,即实施以护士为主体、麻醉医生为督导的人性化管理。
(一)建立健全使用登记制度:制定术后镇痛的专用登记表,表格内容包括病人的姓名、性别、年龄、身高、体重、住院号、麻醉方式、疾病诊断、镇痛途径,药液配方、镇痛时间、镇痛效果以及并发症等观察项目。
所有术后镇痛的病人都建立登记表,登记表的内容项目要认真填写完善,以备记录使用。
(二)建立术后疼痛病人管理工作流程:病人返回病房后,麻醉医师用通俗易懂的语言详细向病人及家属说明镇痛泵的操作原理、使用方法和注意事项,严禁碰撞、挂起、坠地,一旦发生即将与护士联系;起床活动时镇痛泵低于穿刺部位,严禁在镇痛泵上连接液体以免药液稀释影响镇痛效果;不要频繁按压镇痛泵上的追加药物剂量按钮;评估病人麻醉恢复情况、疼痛强度,疼痛为中度时可按压镇痛泵追加镇痛药,观察镇痛效果,如效果不佳可与麻醉医师联系。
麻醉科术后镇痛访视专职护士每日两次巡视病人,确保镇痛泵输注系统通畅。
检查每例病人镇痛泵是否正常输注、药液的剩余剂量, 输注部位有无红、肿、皮肤过敏、出血、渗液、针头脱落等情况。
定时查看导管接头是否固定坚固 ,有无脱落,导管有无扭曲或者挪移而影响药液输入。
观察镇痛泵治疗期间病人有无并发症的发生,浮现并发症应及时分析原因,认真检查镇痛泵各项参数及输注程序并予以相应处理。
如镇痛效果差,通知其麻醉医生给出处理方案并执行。
对尚不彻底了解掌握使用方法的病人及家属再次讲解镇痛泵使用方法及注意事项。
告知病人勿随意调节镇痛泵上的按钮,浮现疼痛时遵医嘱进行调节。
专职护士将访视及处理结果详细填入术后镇痛登记表,治疗周期结束后入病历。
(三)加强护理人员的规范化培训:科内专职护士学习人文关心及疼痛的控制理论;麻醉医师讲解镇痛药、镇痛泵的应用过程以及异常事件的发生前兆和应对措施;对护士进行疼痛管理理论知识的培训,特别是术后镇痛的新观点、新方法等。
放疗肿瘤内科三阶梯镇痛诊疗指南

放疗肿瘤内科三阶梯镇痛诊疗指南1 【制定规范的依据】2 【概述】癌性疼痛(cancer pain)(以下简称癌痛)是指癌症、癌症相关性病变及抗癌治疗所致的疼痛,癌性疼痛常为慢性疼痛。
疼痛是癌症患者最常见和最难忍受的症状之一,并非只发生于晚期癌症患者。
癌性疼痛患者可能生存数月或数年,如果疼痛得不到恰当的治疗,他们将长期忍受疼痛的折磨,对患者和家属的生活质量造成及其严重的影响。
根据世界卫生组织(WHO)三阶梯镇痛原则,结合我院实际,制定本常规。
3 【癌痛的发生原因】3.1肿瘤直接压迫神经和邻近组织,引起周围组织的缺血、坏死;肿瘤浸润到淋巴组织产生炎症和化学致痛物质;肿瘤转移到邻近骨组织导致病理性骨折;肿瘤侵入内脏和血管引起内脏梗阻、动脉闭塞、静脉瘀血、肿胀,刺激胸膜壁、内脏包膜、血管壁层神经感受器而致痛。
3.2 肿瘤治疗所致的疼痛,如手术、放疗及化疗、穿刺活检引起组织损伤等可能引起的疼痛。
3.3与肿瘤相关的疼痛,如由患者长期卧床引起的压疮、便秘、肌肉痉挛等引起的疼痛。
3.4与肿瘤无关的疼痛,主要因患者的合并症的非癌症因素所致的疼痛。
如关节炎、风湿、痛风、糖尿病末梢神经痛等。
4 【癌痛的治疗方法】癌痛的治疗方法分为病因治疗;药物治疗;心理治疗及物理治疗;神经阻滞疗法及神经外科治疗。
病因治疗主要针对引起癌症疼痛的病因进行治疗,包括抗癌治疗和针对癌症合并症的病因治疗。
抗癌治疗主要包括手术治疗、放射治疗、化学治疗。
药物治疗是癌痛治疗的主要方法。
心理治疗包括认知疗法、暗示疗法、放松疗法等给予患者心理支持的方法,物理疗法包括按摩、冷敷、热敷、针灸等方法可以辅助缓解疼痛。
5 【癌痛的控制目标】应使患者达到夜间睡眠、白天休息、活动和工作时无疼痛。
这是一个比较明确和完美的目标。
规范化癌痛治疗的标准是:0~10数字评估法评估疼痛程度<3,24小时内爆发性疼痛<3次,24小时内需要解救药<3次。
6 【癌痛的药物治疗】采取癌症三阶梯止痛治疗原则,正确地遵循该方案,90%的癌痛者会得到有效缓解,75%以上的晚期癌症患者的疼痛得以解除。
麻醉评审标准
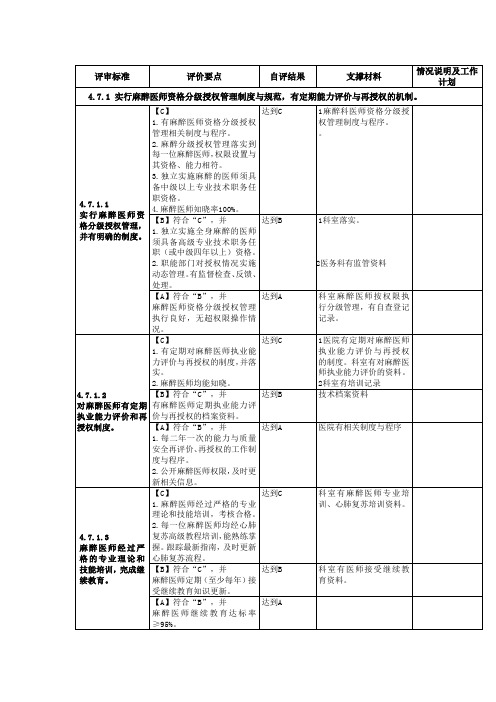
评审标准评价要点自评结果支撑材料情况说明及工作计划4.7.1 实行麻醉医师资格分级授权管理制度与规范,有定期能力评价与再授权的机制。
4.7.1.1实行麻醉医师资格分级授权管理,并有明确的制度。
【C】1.有麻醉医师资格分级授权管理相关制度与程序。
2.麻醉分级授权管理落实到每一位麻醉医师,权限设置与其资格、能力相符。
3.独立实施麻醉的医师须具备中级以上专业技术职务任职资格。
4.麻醉医师知晓率100%。
达到C 1麻醉科医师资格分级授权管理制度与程序。
【B】符合“C”,并1.独立实施全身麻醉的医师须具备高级专业技术职务任职(或中级四年以上)资格。
2.职能部门对授权情况实施动态管理。
有监督检查、反馈、处理。
达到B 1科室落实。
2医务科有监管资料【A】符合“B”,并麻醉医师资格分级授权管理执行良好,无超权限操作情况。
达到A 科室麻醉医师按权限执行分级管理,有自查登记记录。
4.7.1.2对麻醉医师有定期执业能力评价和再授权制度。
【C】1.有定期对麻醉医师执业能力评价与再授权的制度,并落实。
2.麻醉医师均能知晓。
达到C 1医院有定期对麻醉医师执业能力评价与再授权的制度。
科室有对麻醉医师执业能力评价的资料。
2科室有培训记录【B】符合“C”,并有麻醉医师定期执业能力评价与再授权的档案资料。
达到B 技术档案资料【A】符合“B”,并1.每二年一次的能力与质量安全再评价、再授权的工作制度与程序。
2.公开麻醉医师权限,及时更新相关信息。
达到A 医院有相关制度与程序4.7.1.3麻醉医师经过严格的专业理论和技能培训,完成继续教育。
【C】1.麻醉医师经过严格的专业理论和技能培训,考核合格。
2.每一位麻醉医师均经心肺复苏高级教程培训,能熟练掌握。
跟踪最新指南,及时更新心肺复苏流程。
达到C 科室有麻醉医师专业培训、心肺复苏培训资料。
【B】符合“C”,并麻醉医师定期(至少每年)接受继续教育知识更新。
达到B 科室有医师接受继续教育资料。
麻醉科疼痛治疗制度

麻醉科疼痛治疗制度
一、总则:
1、麻醉科疼痛治疗服务内容:包括术后镇痛、癌痛、其他各类慢性疼痛。
2、麻醉科疼痛治疗服务地点范围:包括手术室、PACU、病房、镇痛门诊。
3、麻醉科治疗服务对象:包括住院患者及门诊患者。
二、麻醉科疼痛治疗服务人员资质规定:
1、手术病人术后镇痛:由该例手术的麻醉医师负责,未获得麻醉科独立行医资质的医师必须在本院有独立资质的上级医师指导下进行工作。
2、住院病人癌痛及其他慢性疼痛:麻醉科以会诊方式参与此项工作。
3、镇痛门诊:由本科主任或主治及以上资质医师负责。
三、麻醉科疼痛治疗服务工作职责规定:
1、手术病人术后镇痛:目前我院术后镇痛:目前我院术后镇痛主要采用患者自控镇痛(PCA)形式。
2、开展PCA工作麻醉医师的工作流程和职责详见《麻醉科PCA 术后镇痛治疗规范》
3、病区责任医师及护士为采用PCA镇痛的患者提供必要的生命体征监测,比如心电图、血压、氧饱合度、镇痛效果及可能出现的副作用。
4、住院病人癌痛及其他慢性疼痛:主要由病区责任医师负责,如有需要可请麻醉科会诊,协助会诊。
5、镇痛门诊:主要接受癌痛及其他慢性疼痛的门诊患者。
四、其他:
1、在进行疼痛治疗前,都需进行疼痛评估,可以根据患者的不同情况采用不同的方法。
2、现阶段,麻醉科疼痛治疗服务以药物治疗为主。
癌痛三阶梯用药原则

麻醉药品分:
阿片类:复方桔梗片 吗啡业:盐酸吗啡片 盐酸乙基吗啡类:盐酸乙基吗啡片 可待因类:磷酸可待因片 福可定类:福可定片 可卡因类:盐酸可卡因注射液 合成麻醉药类:度冷丁
在三阶梯镇痛用药中, 麻醉药品用于第二、第三阶段分: 弱阿片类:可待因、曲马多 强阿片类:吗啡、美散痛、度冷丁 第一阶梯用药是非阿片类,亦就是非 甾体抗炎镇痛药。如:阿司匹林、消炎痛 、布洛芬、萘普生等,另近年上市的有舒 林酸、双氯芬酸、美洛昔康、来氟咪特等 。
静药
吗啡 美散痛 哌替啶 叔丁啡
标准首次剂 量(mg) 5~10 5~10 50~100 0.2~0.4
给予药途径
口服 口服 口服 舌下含片
7 应用吗啡治疗癌症疼痛的20条
建议
1992年欧洲姑息治疗协会召集 来自不同学科和国家的专家成立了 一个工作组,以制定应用吗啡治疗 疼痛的建议。根据所获得的有关用 药途径的资料,工作组提出了20条 建议。
麻醉药品处方权资格考核制度不健全 ,麻醉药品在临床使用上的问题多,从而 影响了“癌症三阶梯止痛疗法”的实施。
麻醉药品双重性,非医疗性作为嗜 好使用的为毒品;使用得当发挥其具有 良好镇痛作用的为药品。
麻醉药品非麻醉剂,后者象乙醚、 氯仿、利多卡因等具有麻醉作用,而不 会成瘾癖嗜好的称麻醉剂,前者是指连 续使用后易产生身体依赖性,能成瘾癖 的称麻醉药品。
(3) 如果疼痛总是在下次常规用药前出现, 则应增加常规用药的剂量。一般来说,两 次口服速释吗啡的时间间隔不应短于4小时, 两次口服控释吗啡的时间间隔要短于12小 时。 (4) 有些国家没有吗啡速释剂型。如果以 控释吗啡片开始治疗,则需要采取不同的 用药策略。 (5) 对于每4小时接受1次速释吗啡片的病 人来说,在睡觉前将剂量加倍是防止痛醒 的简单有效的方法。
麻醉科实施方案

麻醉科二甲实施方案评审要点分值评审内容评审方法达标措施完成期限责任人(一)麻醉人员资质管理3 1.有麻醉与镇痛操作分级与授权管理的制度,分级授权到每名麻醉医师。
2.麻醉医师须经岗位培训,考核合格并具中级以上职称,方能独立实施。
麻醉护士须经岗位培训,考核合格方能独立上岗。
3.麻醉科主任应具副高以上职称,护士长应具中级以上职称。
4.医院对麻醉医师有定期执业能力评价制度和再授权机制,有评价记录。
5.每位麻醉医师均经心肺复苏高级教程培训。
全麻原则由副主任医师主持执行。
6.麻醉医生人数与手术台比例为2:1 以上,手术室护士人数与手术台比例为2.5:1 以上。
至少做到每张手术台具1名主治医师以上的麻醉专职人员。
1.查文件:(1分)(1)查麻醉及镇痛相关管理制度2.现场检查:(2分)(1)查麻醉医师资质及麻醉人员培训考核记录(包括心肺复苏);(2)查麻醉科主任、护士长任职资格;(3)查能力评价记录;(4)查麻醉医师、护士与手术台配置情况审核各级麻醉医师资格、能力制定审核程序按审核标准制定麻醉实施方案合理配备人员2012.9田志海、田利平(二)病情评估和风险评估21.建立病人麻醉与镇痛前病情评估制度、程序与记录书写标准。
2.由具资质的麻醉师进行风险评估,制定麻醉计划/方案。
对高风险择期手术的麻醉进行麻醉前讨论。
1.查文件:(1分)(1)查麻醉与镇痛前病情评估制度;2.现场检查:(1分)(1)查5份麻醉风险评估和计划/方案;(2)抽查5例高风险择期手术麻醉记录建立病人麻醉与镇痛前病情评估制度、程序与记录书写标准按标准制定麻醉计划/方案2012.7李青峰何群(三)麻醉与镇痛知情同意11.落实麻醉前与患方进行有效沟通。
2.告知麻醉方案及术后镇痛有关风险、利弊和其它可供选择方案,并签署知情同意书,记入病史。
现场检查:(1分)(1)查5例病史麻醉前/后访视、风险告知及知情同意书落实麻醉前与患方的告知义务,并签署同意书2012.5李青峰何群(四)麻醉与镇痛2 1.实施的麻醉与麻醉计划保持一致,全过程记入病历/麻醉单。
麻醉科三甲条款释义及支撑材料
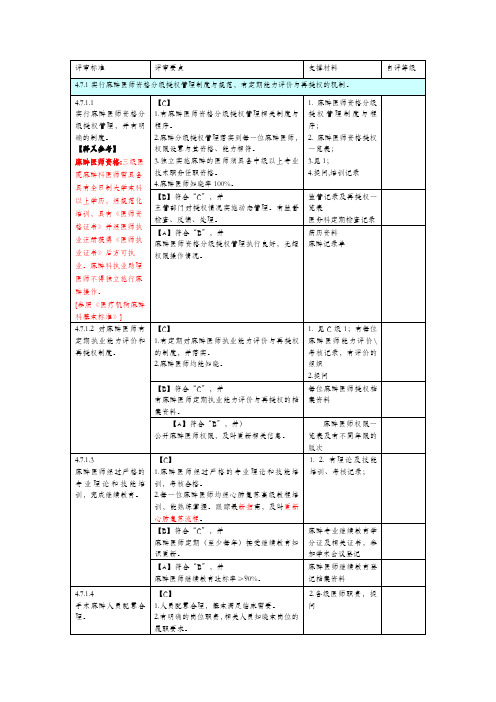
1.麻醉前病情评估制度(也可见评估制度);
2.麻醉术前讨论制度
3.有风险评估标准
4.麻醉前准备的流程、制度、内容
5.每例麻醉病人有风险评估分析
6.有麻醉前讨论记录
【B】符合“C”,并
主管部门履行监管职责,有监管检查、反馈、改进措施。
2.主管部门有检查、反馈、总结,有改进措施。
1.自查分析报告(安全核查分析、麻醉记录分析);2.监管记录
【A】符合“B”,并
1.麻醉师参加手术安全核查并签字达100%。
2.麻醉单及相关记录真实、准确、完整,符合规范,合格率100%。
病历资料
4.7.4.2有麻醉过来自中的意外与并发症处理规范。【释义参考】
[参照《省医疗机构麻醉科基本标准(试行)》]
【C】
1.人员配置合理,基本满足临床需要。
2.有明确的岗位职责,相关人员知晓本岗位的履职要求。
2.各级医师职责,提问
【B】符合“C”,并
1.麻醉科主任具有副高级及以上专业技术职务任职资格。
2.护士长应当具有中级及以上专业技术职务任职资格。
医院任命文件、资格证书
【A】符合“B”,并
1.麻醉医师人数与手术台比例应不低于2∶1。
2.手术室护理人员人数与手术台比例应不低于2.5∶1。
3.每张手术台配备一名麻醉住院医师及一名主治及以上的麻醉医师。
实地查看,科室人员一览表,手术科室及床位、手术台、手术间数量一览表
4.7.2实行患者麻醉前病情评估制度,制订治疗计划/方案,风险评估结果记录在病历中。
[参照《医疗机构麻醉科基本标准》]
【C】
1.有麻醉医师资格分级授权管理相关制度与程序。
各种疼痛治疗指南解读2

剂量单位:kg
Codeine
Morphine
Oxycodone
Methadone
Pethidine
可待因
吗啡
羟考酮
美沙酮
哌替啶
中国
ห้องสมุดไป่ตู้
2002
3,272
253
1
30
2,525
2003
6,074
281
5
28
2,184
2004
6,931
疼痛已经成为世界关注的话题
慢性疼痛治疗的目的
减轻症状 促进功能快速完全恢复 提高病人的生活质量
注意具体细节,关注危险因素
剂量个体化
按阶梯给药
按时给药:慢性疼痛使用控缓释制剂
口服首选
规范疼痛的治疗
NCCN 成人癌痛临床实践指南解读
NCCN 指南目录
Acute Myeloid Leukemia Bladder Cancer Bone Cancer Breast Cancer Central Nervous System Tumors Cervical Cancer Chronic Myelogenous Leukemia Colon/Rectal Cancer Esophageal Cancer Gastric Cancer Head and Neck Cancers Hepatobiliary Cancers Hodgkin’s Disease Kidney Cancer Melanoma Myelodysplastic Syndromes
阿片类药物的合理选择
最佳镇痛药的选择取决于疼痛强度、现行的镇痛治疗和伴随疾病。 美国最常用的阿片类药物为吗啡、羟考酮、氢吗啡酮和芬太尼。 阿片类转换 如果一种阿片类药物副作用明显,可更换为等效剂量的其他阿片类药物。 不推荐用于癌症的药物:丙氧氨酚、哌替啶、混合激动-拮抗剂、部分激动剂和安慰剂。
癌痛诊疗规范(2022版)

一、概述疼痛是人类的第五大生命体征,控制疼痛是患者的基本权益,也是医务人员的职责义务。
疼痛是癌症患者最常见和难以忍受的症状之一,严重地影响癌症患者的生活质量。
初诊癌症患者的疼痛发生率约为 25%,而晚期癌症患者的疼痛发生率可达60% -80%,其中1/3的患者为重度疼痛。
如果癌症疼痛(以下简称癌痛)不能得到及时、有效的控制,患者往往感到极度不适,可能会引起或者加重其焦虑、抑郁、乏力、失眠以及食欲减退等症状,显著影响患者的日常活动、自理能力、社会交往和整体生活质量。
因此,在癌症治疗过程中,镇痛具有重要作用。
对于癌痛患者应当进行常规筛查、规范评估和有效地控制疼痛,强调全方位和全程管理,还应当做好患者及其家属的宣教。
为进一步规范我国医务人员对于癌痛的临床诊断、治疗和研究行为,完善重大疾病规范化诊疗体系,提高医疗机构癌痛诊疗水平,积极改善癌症患者生活质量,保障医疗质量和医疗安全,特制定本规范。
二、癌痛病因、机制及分类(一)癌痛病因。
癌痛的原因复杂多样,大致可分为以下三类:1.肿瘤相关性疼痛:因为肿瘤直接侵犯、压迫局部组织,或者肿瘤转移累及骨、软组织等所致。
2.抗肿瘤治疗相关性疼痛:常见于手术、创伤性操作、放射治疗、其他物理治疗以及药物治疗等抗肿瘤治疗所致。
3.非肿瘤因素性疼痛:由于患者的其他合并症、并发症以及社会心理因素等非肿瘤因素所致的疼痛。
(二)癌痛机制与分类。
1.疼痛按病理生理学机制,主要可以分为两种类型:伤害感受性疼痛和神经病理性疼痛。
( 1 )伤害感受性疼痛:因有害刺激作用于躯体或者脏器组织,使该结构受损而导致的疼痛。
伤害感受性疼痛与实际发生的组织损伤或者潜在的损伤相关,是机体对损伤所表现出的生理性痛觉神经信息传导与应答的过程。
伤害感受性疼痛包括躯体痛和内脏痛。
躯体痛常表现为钝痛、锐痛或者压迫性疼痛,定位准确;而内脏痛常表现为弥漫性疼痛和绞痛,定位不够准确。
( 2 )神经病理性疼痛:由于外周神经或者中枢神经受损,痛觉传递神经纤维或者疼痛中枢产生异常神经冲动所致。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
手术后、慢性疼痛、癌痛病人的镇痛治疗指南第一章总论学习目标1.认识疼痛的主观性,尊重患者评价自身疼痛的权利。
2.建立新理念:慢性疼痛是一种疾病,需要及时治疗。
3.了解疼痛的发生机制以及药物镇痛原理。
4.了解疼痛的分类,认识及早控制疼痛的重要性。
5.了解正确评估疼痛的方法和重要意义。
疼痛是组织损伤或潜在组织损伤所引起的不愉快感觉和情感体验。
疼痛是患者的主观感受,医务人员不能想当然地根据自身的临床经验对患者的疼痛强度做出武断论断。
在2002 年8 月第10 届国际疼痛大会上,与会专家达成基本共识:慢性疼痛是一种疾病。
疼痛是第五生命体征,与血压、体温、呼吸、脉搏一起,是生命体征的重要指标。
依病理学特征,疼痛可分为伤害感受性疼痛和神经病理性疼痛。
依疼痛持续时间和性质,疼痛可分为急性疼痛和慢性疼痛,慢性疼痛又分为慢性非癌痛和慢性癌痛。
伤害感受性疼痛是完整的伤害感受器受到有害刺激引起的反应,疼痛的感知与组织损伤有关。
神经病理性疼痛是指当神经纤维受损或神经系统因创伤或疾病发生异常改变时也会产生自发冲动,引起的痛感会投射到神经起源部位。
神经病理性疼痛通常定位较差,但多较为稳定。
单用传统镇痛药物治疗的效果不如伤害感受性疼痛明显,常需联用抗抑郁药、抗惊厥药和神经阻滞等方法。
急性疼痛指短期存在(少于2 个月),慢性疼痛通常指持续3 个月的疼痛。
疼痛强度评估主要依靠患者的主观描述。
临床常用疼痛评估方法有三种:数字分级法(NRS ), 根据主诉疼痛的程度分级法(VRS ),视觉模拟法(VAS )。
数字分级法用0〜10代表不同程度的疼痛,0 为无痛,10 为剧痛。
让患者自己圈出一个最能代表自身疼痛程度的数字。
程度分级标准为:0:无痛,1〜3:轻度疼痛,4〜6:中度疼痛,7〜10:重度疼痛。
此方法在国际上较为通用。
第二章疼痛治疗的基本原则和常用方法学习目标:1.掌握规范化疼痛处理的基本原则。
2.掌握疼痛治疗的常用方法。
3.了解疼痛相关心理问题的识别和处理。
规范化疼痛处理(good pain management, GPM)是近年来倡导的镇痛治疗新观念,惟有强调规范化才能有效提高疼痛的诊疗水平,减少疼痛处理过程中可能出现的并发症。
疼痛的规范化处理原则包括:明确治疗目的,疼痛的诊断及评估,制定治疗计划和目标,采取有效的治疗,以及药物治疗的基本原则明确治疗目的:缓解疼痛,改善功能,提高生活质量。
控制疼痛的标准:数字分级法的疼痛评分<3或达到0;24 小时内突发性疼痛次数V 3次;24小时内需要解救药次数V 3次。
国外也有学者提出将睡眠时无痛、静止时无痛及活动时无痛作为疼痛控制标准。
采取有效的治疗:应包括采用多种形式综合疗法治疗疼痛一般应以药物治疗为主,除此之外还有非药物疗法。
药物疗法的主要镇痛药物为对乙酰氨基酚、非甾体抗炎药和阿片类药物。
对于中、重度慢性非癌痛患者,采用其它常用镇痛方法无效时即可采用阿片类药物。
对于癌痛患者,应按世界卫生组织(WHO )的三阶段治疗方案来指导使用镇痛药。
应按疼痛强度分别给予相应阶梯的药物,如轻度疼痛用一阶梯药物,重度 疼痛选三阶梯药物。
WHO 最初制定的首选途径为口服 给药, 近年来出现了芬太尼透皮贴剂等新剂是 药物治疗的首选给药途径。
根据疼痛的复杂性,临床治疗的方法有:药物治疗、物理治疗、针灸按摩、 外科手术、神经阻滞及毁损、神经刺激疗法、心理治疗、患者自控镇痛( PCA ) 等。
用于疼痛治疗的药物常用的有:麻醉性镇痛药、非甾体类抗炎药 ( NSAIDs )、 抗抑郁、抗焦虑与镇静催眠药、糖皮质激素、及其他药物(曲马 多、氯氨酮、 可乐定)等。
患者自控镇痛( PCA )是一种全新的治疗方法,即患 者感觉疼痛时通过计算机 控制的微量泵主动向体内注射既定剂量的药物,在遵循 按需止痛原则的前提下, 减少医护人员操作,减轻患者心理负担。
PCA 可分为静 脉PCA (PCIA,硬膜外PCA (PCEA,皮下PCA (PCSA,或外周神经阻 滞PCA (PCNA , 其中 PCIA 和PCEA 在临床上最为常用。
PCA 治疗方法最初应用于术后疼痛的治疗。
目前, PCA 治疗应用范围包括: 术 后疼痛、癌痛、分娩和产后痛、某些神经痛、某些骨关节病变、某些内科疾病 (如心绞痛等)、某些血管性病变(如雷若病)、某些神经营养障碍疾病的治 疗、创伤痛、及小儿疼痛。
第三章 镇痛相关药物的临床药理学习目标了解 NSAIDs 的作用机制,掌握其药理特点及不良反应,掌握常用 的剂量。
了解阿片类药物的作用机制、分类及作用强度。
掌握常用阿片类药物的剂 型、常用剂量和计量的换算方法以及不良反应。
3.掌握常用辅助用药的类型和适应症。
-阿片类镇痛药和 NSAIDs 是最大的 两类止痛药,对乙酰氨基酚虽从结构上而言 并非 NSAIDs ,几乎无抗炎作用,抑制 前列腺素作用以中枢为主,但因具有解热 止痛作用也被录入这一类药中。
NSAIDs 均可抑制中枢和外周环氧化酶( COX ),阻断花生四烯酸转化为前列腺 素和白三1.NSAIDs2.烯,从而减少这些炎性介质引起的疼痛刺激向中枢传递,达到镇痛效果。
可分为COX-1 和COX-2 两种同工酶。
COX COX-1 作用于全身各处, 尤其是胃、小肠、肾和血小板;而COX-2 为炎症或大肠肿瘤及疼痛部位所诱导,正常情况下仅在肾和脑中有少量分布。
NSAIDs 对伴有炎性反应的疼痛(包括肿瘤、皮肤转移结节或浸润)以及骨和软组织疼痛的治疗效果确切,主要用于轻度疼痛,也常作为合并用药用于中至重度疼痛,增强阿片类药物作用。
NSAIDs 无药物耐受性及依赖性, 但有“天花板”效应(药物剂量升限效应),即当药物超过常用剂量时可导致不良反应增加,但治疗作用并不增加。
一NSAIDs 药物蛋白结合率通常达90〜95%,因此不主张同时使用两种NSAIDs 药。
且没有证据表明那种药物止痛效果最好。
但一种无效,另一种药物依然可能有效。
COX-1 抑制剂的主要毒性作用发生在血小板、胃和肾脏,此外中枢神经系统、肺和肝脏也可受累。
严重的不良反应包括:抗血小板聚集及使凝集的血小板解聚作用,导致出血;上消化道溃疡,胃出血;敏感者可发生肾衰;肝毒性;诱发“阿司匹林”哮喘;老年病人更易发生毒性反应。
COX-2 抑制剂在治疗剂量下消化道和肾毒性较轻。
-对乙酰氨基酚的主要不良反应为肝脏毒性,作为合剂使用,一日量不应超过2g,作为单方使用,一日量不超过4g。
常用COX-1抑制剂有乙酰水杨酸、对乙酰氨基酚、布洛芬、消炎痛(吲哚美辛)、奈普生等。
常用COX-2 抑制剂有塞来昔布,美洛昔康,氯诺昔康,双氯芬酸钠等。
阿片类镇痛药又称麻醉性镇痛药,是一类能消除或减轻疼痛并改变对疼痛情绪反应的药物。
除少数作用弱的药物外,此类药物若使用不当多具有成瘾性,但用于医疗目的,成瘾的发生率极低。
按药理作用,阿片类镇痛药可分为激动药(吗啡、芬太尼、哌替啶等),激动-拮抗药(喷他佐辛、纳布啡等),部分激动药(丁丙诺啡)和拮抗药(纳洛酮等)。
-根据镇痛强度,阿片类镇痛药可分为强阿片药(吗啡、芬太尼、哌替啶、舒芬太尼和雷米芬太尼),和弱阿片药(可待因、因)。
-阿片类药物是目前已发现镇痛作用最强的药物,而且无镇痛作用随剂量的增加而增强,因此并不存在所谓最大或最佳剂量。
皮贴剂镇痛作用可维持72 小时,已广泛应用于癌痛和慢性疼痛的治双氢可待天花板”效应,-芬太尼透疗。
-阿片类药的副作用可分为短时间耐受和长时间耐受两大类。
镇静、意识模糊(包括幻觉 、 嗜睡、恶心、呕吐、瘙痒及尿潴留都是短暂反应,数天或 1〜2周后这些症状可消失。
-最顽固和持久的副作用是便秘,可见于所有阿片类药。
常用镇痛辅助用药有:抗抑郁药、抗惊厥药、镇静和催眠药、 a 器上腺素能 受体激动药、具有中枢 性肌肉松弛作用的药物等。
-常用三环类抗抑郁药有阿米替林、去甲阿米替林、多虑平。
常用选择性 5-羟色胺再摄取抑制剂( SSRIs ,另一类抗抑郁药)有西酞普兰、章:癌痛的治疗癌痛定义:癌症、癌症相关疾病及抗癌治疗所致的疼痛。
常为慢性疼痛,早期 即可发生。
1986 年世界卫生组织出版《癌症疼痛治疗》提出癌症疼痛治疗 5 项基本原则: 口服用药;按时给药;按阶梯给药;个体化给药;注意个体细节。
梯止痛治疗原则:是指根据患者疼痛程度选择不同作用强度的镇痛药 物。
轻度-非甾体类抗炎药,中度-弱阿片类,重度-强阿片类。
我国 1990 年 广州疼痛会议 开始推行。
影响癌痛治疗的障碍因素:医护人员,药品的供应和管理,患者、家 属、社会。
药品的供应和管理方面:品种少,获取不便,费用高,非医保,担心 滥用等。
癌症疼痛的分类: 1、肿瘤侵犯所致疼痛 80%,其中 50%骨转移(是最 常见的癌痛)所致, 50%为 压迫或侵犯所致。
2、抗肿瘤治疗所致的疼痛。
3、与肿瘤相关的疼痛。
4、与肿 瘤和治疗无关的疼痛。
癌痛的评估:原则: 1、相信患者的主诉。
2、全面评估疼痛。
3、动态评估疼痛 评估方法:疼痛病史要全面 ,必要的体检,检查,诊断性治疗。
药物治疗是癌 痛治疗的主要方法。
三阶梯治疗,个体化综合治疗。
癌痛治疗的主要目的:持续 有效地消除疼痛;限制药物的不良反应;将疼痛及 治疗带来的心理负担降到最 低;最大限度地提高生活质量。
氟西汀、帕罗西汀 和舍曲林。
-常用抗惊厥药有加巴喷丁、奥卡西平、卡马西平和丙戊酸钠。
第四 癌症三阶癌痛治疗方法:病因治疗;镇痛药物治疗;非药物治疗;神经阻滞疗法及神经外科治疗。
镇痛药物治疗:是癌痛治疗的主要方法。
癌症疼痛治疗 5 项基本原则:首选无 创途径给药,口服,其次透皮贴剂和栓剂, 按时给药; 按阶梯给药;个体化给药;注意个体细节。
药是癌痛治疗的基础药物,尤其对骨及软组织疼痛治 赖,有剂量极限性。
非甾体类抗炎药副反应较多,不 用阿片类, COX -2 选择性抑制剂副反应少。
阿片类: 无剂量极限性,应初始剂量滴定,换药时应等效剂量适当减量。
解救剂量:每 小时可以用 10%- 20%的 24小时口服量。
纳洛酮是阿片呼吸抑制的拮抗药。
辅 助用药有皮质类固醇(症状改 善后即用最低有效用药剂量)、抗惊厥药(卡马 西平、苯妥英、丙戊酸和氯硝安 定、加巴喷丁)、抗抑郁药(三环类)、 NMDA 受体拮抗剂、可乐定(a 1受体激 动剂,尤其适用于神经病理性疼痛)。
骨转移疼痛的治疗:是癌症疼痛的最常见 原因。
放射治疗效好,并可降低病理 性骨折发生,显效需要一定时间。
阿片类+ 放疗+非甾体类+双磷酸盐类(减 少骨吸收)。
合理的癌痛个体化综合治疗效果 好。
癌症急性疼痛处理:并非都是癌症恶化导致;分清原因,针对性处理;如癌 症恶化导致,治疗恶性疾病为首选;反复评估,调整止痛方案;理疗和心理治疗; 必要时有创止痛。
