常用呼吸功能监测参数
常用通气功能参数的解读

常用通气功能参数的解读在呼吸治疗和监护中,通气功能参数是衡量患者呼吸状况的重要指标。
以下是一些常用的通气功能参数及其解读:1. 呼吸频率:指每分钟的呼吸次数。
正常成人的呼吸频率通常在12-20次/分钟。
呼吸频率的增加可能表明有感染、疼痛、焦虑或代谢性酸中毒等情况;而呼吸频率的减少可能与镇静剂使用、中枢神经系统抑制或代谢性碱中毒有关。
2. 潮气量:指正常呼吸时每次吸入或呼出的气体量。
成人的潮气量通常在500-600毫升。
潮气量的增加可能是由于肺部顺应性降低或呼吸道阻力增加;潮气量的减少可能是由于肺功能减退或呼吸肌无力。
3. 分钟通气量:指每分钟呼出的总气体量,计算方法是呼吸频率乘以潮气量。
它是评估患者通气量是否充足的重要指标。
4. 动脉血氧饱和度:指血液中携氧血红蛋白占总血红蛋白的百分比。
正常值通常在95%-100%。
SaO2的降低可能表明存在肺部疾病、心脏疾病或循环不良。
5. 动脉血二氧化碳分压:反映肺部排出二氧化碳的能力。
正常值通常在35-45毫米汞柱。
PaCO2的升高可能表明通气不足,而降低可能表明过度通气。
6. 动脉血氧分压:反映肺部摄取氧气的能力。
正常值通常在80-100毫米汞柱。
PaO2的降低可能表明肺部氧合功能障碍。
7. 呼吸比:指吸气时间与呼气时间的比值。
正常成人的呼吸比约为1:2或1:3。
呼吸比的改变可能与呼吸驱动异常或呼吸机设置不当有关。
这些参数的监测对于评估患者的呼吸功能、指导呼吸支持和调整治疗方案至关重要。
医生和护理人员需要综合分析这些参数,以便及时识别和处理患者的呼吸问题。
常用呼吸功能监测参数
③使粗颤变为细颤,增加除颤成功率 剂量:0.5~1mg/次,或0.01 ~0.02mg/kg 去甲肾上腺素(NE)
除颤后心律失常发生率较高,不常规使用。
C异AR丙DI基OP肾UL上MO腺NA素R和Y C多ER巴EB酚RA丁L 胺RESUSCITATION
Asystole EMD Thick VF Fine VF
C㈣AR诊DIO断PULMONARY CEREBRAL RESUSCITATION
⑴神志突然丧失,呼之不应;⑵大动脉搏动消失,测不 到血压,听不到心音;⑶自主呼吸消失;⑷瞳孔散大
二、CPCR的阶段和步骤
分三个阶段九个步骤,分别以A~I表示 ㈠初期复苏(basic life support) ⒈人工呼吸: ①判断有无呼吸(听气流,看胸廓) ②解除气道梗阻(清理分泌物、托下颌、头后仰) ③人工呼吸(徒手法、器械法)
B.
呼吸 支持
口对口(鼻)人工通气
C.
循环 支持
控制外出血 触摸动脉搏动 手法胸外按压
⑴口对人工气道或插管吹气 ⑵简易人工呼吸器 ⑶手控氧通气 ⑷机械通气
⑴控制内出血(手术) ⑵冲气式抗休克裤 ⑶机械胸外按压
阶段
步骤
措
CPCR的阶段、步骤和措施(2)
无设备时
施 有设备时
Ⅱ ALS
恢复自主循环稳定 血压;争取恢复呼 吸
⑤手术中发生心跳骤停,尤其是已经开胸者
优点:可提供接近正常的MBF和CBF,有利于自主循环的 恢复和脑保护
缺点:需较高的技术和条件,有感染的可能。
C四AR、DIO后PU期LM复ON苏AR(Y CaEdRvEaBnRcAeLdREliSfeUSsCuIpTApToIrOt,NALS)
呼吸力学监测

(二)压力监测方法
1.气道压(Pao或Paw)的监测 自主呼吸时,Pao的测定是通过接口器连接了压力传感器来测定。机械通气时,压力传感器的理想位置是位于呼吸机的Y型管近患者端。
1. PEEPI 呼气末持续存在呼气的流量,提示存在PEEPI。
2. 呼气流量受限 呼气相流量曲线表现为典型的衰减形,提示呼气流量受限的存在。
3. 判断对治疗的反应 经过适当的药物治疗或呼吸参数调节后,观察流量-容量曲线的变化,有利于观察对治疗的反应。
4.特殊的曲线形态的意义 例如流量-容量曲线出现锯齿样改变,提示存在气道分泌物;容量环不闭合,提示存在漏气等。
由于没有足够的时间让呼吸系统内的压力达到平衡,其结果不仅与呼吸系统的弹性有关,而且受气道阻力的影响,使Cdyn < Cstat。
当气道阻塞严重(肺排空的时间常数延长)或呼吸频率增快(呼气时间缩短)时,这种影响尤为明显。
(1)呼吸运动过程中,这些压力不是固定的,而是动态变化的,随着肺容量和呼吸流量的改变而变化。引起肺膨胀的动力(Pinf)来源于呼吸机的外加(Pext)和/或
患者肌肉收缩产生的压力(Pmus)。这些压力间的关系为:Pinf=Prs=Pmus+Pext
(2)当患者完全放松时(Pmus=0),Prs=Pext,即呼吸机克服全部的经呼吸系统压力。相反,完全自主呼吸时,Prs=Pmus,即呼吸肌肉克服全部的经呼吸系统压力。
不同类型呼吸机压力的传感器位置不同。例如:Hamilton将压力传感器放置在送气通道、PB7200a和鸟牌6400ST放置在排气通道、熊牌5放置在气道的近端。
呼吸功能评估

呼吸功能评估呼吸功能评估是一种用于评估个体呼吸系统功能的方法。
通过对呼吸频率、呼吸深度、肺活量等指标的测量和分析,可以了解个体的呼吸功能状态,判断是否存在呼吸系统疾病或者异常。
呼吸功能评估通常包括以下几个方面的内容:1. 呼吸频率评估:呼吸频率是指每分钟呼吸的次数。
正常成年人的呼吸频率在12-20次/分钟之间。
通过观察个体的胸部起伏或者使用呼吸监测仪器,可以准确测量呼吸频率。
2. 呼吸深度评估:呼吸深度是指每次呼吸的气量。
正常成年人的呼吸深度在500-800毫升之间。
通过使用肺活量计等仪器,可以准确测量呼吸深度。
3. 肺活量评估:肺活量是指个体在最大吸气或者最大呼气后能够排出的气体量。
正常成年男性的肺活量在3-5升之间,正常成年女性的肺活量在2-4升之间。
通过使用肺活量计等仪器,可以准确测量肺活量。
4. 呼气流速评估:呼气流速是指个体在呼气过程中的气流速度。
通过使用呼气流速计等仪器,可以准确测量呼气流速。
呼气流速的变化可以反映呼吸道疾病或者异常。
5. 肺功能评估:肺功能评估是通过使用肺功能仪器,对个体的肺活量、呼气流速等指标进行全面评估。
肺功能评估可以匡助医生判断是否存在肺部疾病,并确定疾病的类型和严重程度。
除了上述指标的评估,呼吸功能评估还可以结合其他检查方法,如胸部X射线、血气分析等,以获取更全面的呼吸系统功能信息。
呼吸功能评估在临床上具有重要的意义。
它可以匡助医生判断个体的呼吸系统功能是否正常,对于早期发现和诊断呼吸系统疾病具有重要作用。
同时,呼吸功能评估还可以用于评估治疗效果和制定康复计划,对于呼吸系统疾病的治疗和康复具有指导意义。
总之,呼吸功能评估是一种重要的临床评估方法,通过对个体呼吸系统功能的测量和分析,可以了解个体的呼吸功能状态,判断是否存在呼吸系统疾病或者异常。
它在临床上具有重要的意义,对于早期发现和诊断呼吸系统疾病、评估治疗效果和制定康复计划具有重要作用。
呼吸功能监测

呼吸功能监测【目的】了解呼吸功能状况,及时发现呼吸功能异常,制定合理治疗方案。
【适用范围】各类危重症患者,特别是因呼吸衰竭、呼吸窘迫综合症、肺部感染、肺部占位病变、胸廓畸形、胸膜肥厚、外伤等原因使呼吸功能受损的患者。
【监测指标】1、一般呼吸功能监测2、机械通气监测潮气量、每分钟通气量、呼吸频率、吸呼比、气道压、峰流速、触发灵敏度、PEEP、通气模式、呼出气CO2监测。
3、血气分析动脉血氧分压(PaO2)、动脉血CO2分压(PaCO2)、动脉血氧饱和度(SaO2)。
4、脉搏血氧饱和度监测(SpO2)。
5、呼吸力学监测用力吸气负压、有效静态总顺应性(Cst)、呼吸道阻力。
【监测方法】(一)一般呼吸功能监测1、呼吸频率:正常成人呼吸频率16-20/min。
成人呼吸频率>24/min称为呼吸增快;<10/min为呼吸缓慢。
2、呼吸节律:是否规律。
3、呼吸深度:观察胸廓的起伏,大致判断潮气量。
4、胸部听诊呼吸音的变化,判断有无肺叶通气不良、痰阻、支气管痉挛等的发生。
观察指甲、口唇的颜色,判断氧供情况。
(二)机械通气监测1、潮气量(Vt)和每分钟呼吸量(Ve):气管导管接流量传感器,经监护仪或呼吸机连续监测。
需注意,经通气机测定时,应选择支持模式,并将持续肺泡内正压(CPAP)和压力支持水平置于零位。
2、呼出气CO2分压(PaCO2):由呼出气CO2分析测得。
参考值:肺泡二氧化碳分压(PaCO2)为35-45mmHg(4.7-6.0kpa)。
PaCO2受死腔影响,一般为PaCO2的0.7倍。
(三)血气分析动脉血氧分压、动脉血CO2分压、动脉血氧饱和度由血气分析直接测出。
(四)脉搏血氧饱和度由脉搏血氧饱和计测得。
(五)呼吸力学监测1、用力吸气负压通过接口或气管导管和负压表紧密连接,当患者用力吸气时,直接读出负压。
参考值:-7.4- -9.8kPa。
2、有效静态总顺应性(Cst)和气道阻力(Raw)从呼吸机监护仪上直接读出Cst和Raw;读出潮气量(Vt)吸气峰压(Ppeak)、吸气末屏气压(Ppause)、PEEP和气体流速(Fiow),再按下式计算:Cst=Vt/(Ppause-PEEP) Raw=(Ppeak-Ppause)/Fiow参考值:Cst为0.5-1.0L〃kpa-1(5.-100ml〃cmH2O-1)或0.01ml〃kpa-1〃kg-1。
呼吸机常用参数的设置及意义

呼吸机常用参数的设置及意义
Compan第y 2L1页ogo
呼吸机常用参数的设置及意义
Compan第y 2L2页ogo
临床应用
1.选择流速波形取决于临床情况,及此种 流速波形对产生最正确气体分布效应和对 吸气压力影响。 2.应用减速波进行通气治疗对一些疾病可 改进气体分布,如弥漫性肺部疾病等,肺 泡需要充盈吸气时间并不相同。 3. 吸气流量较高时, PIP 可增加, 如将方 形波转换成正弦波形,则能降低 PIP。
呼吸机惯用参数设置及意义
呼吸机常用参数的设置及意义
ICU
第1页
一、呼吸机潮气量设置
潮气量设定是机械通气时首先要考虑问题。 1.容量控制通气时,潮气量设置目标是确保
足够通气,并使患者较为舒适。 成人潮气量普通为5~15ml/kg,8~12ml/kg是 最惯用范围。阻塞性肺疾病10~15 ml/kg, ARDS 6~8 ml/kg。
高机械通气频率(20次/分或更高)。 3.COPD 患者,使用较慢 R R ,因为 R R
降低,可有更充分时间来呼出气体。这么气 体陷闭会降低。 4.肺顺应性较差(ARDS)患者可使用较快频率, 及较小潮气量以预防因为气道压增加而产生 气压伤。
呼吸机常用参数的设置及意义
Compan第y 7L页ogo
Compan第y 1L0页ogo
吸气流速率设置意义
1.意义:吸气流速率设置, 使 I:E 维持在理 想水平,也使 VT和 R R 保持在适当水平。
2.VT应在适宜时间内输送给患者,流量应适 当或超出患者吸气流量,不然患者将产生 “空气饥饿”(Air hunger)感。
呼吸机常用参数的设置及意义
呼吸循环监测

b、对有限制性通气功能障碍者吸气相应相应延长。 c、肺血增多时,氧气的弥散性下降吸气相应相应延长。
Vt增加:疼痛、感染、酸中毒、低氧血症等。
在机械通气时, 由于需要克服管道系统的阻力,管道
系统的泄漏,管道系统的弹性膨胀等综合因素,潮气量要 求要高于基础值,如小儿的通气潮气量要求10~15ml/kg。 但潮气量太大可引起气道压力增加,胸腔压增加,可影响 回心血流 ,严重时可使心率增快,血压降低。
第Ⅳ段(第四部分):
是第二次吸气的开始,此段也应该是陡直的,否则说明有吸 气性呼吸道的梗阻。
全麻过程中,呼末二氧化碳的监测在我院已成为常 规化项目,其中有两例因监测呼末二氧化碳而化险 为夷典型病例:
一例为后颅凹手术病人人工鼻阻塞, 一例为腹腔镜胆囊切除形成二氧化碳皮下气肿。
男性患者,40岁,因小脑肿瘤,于气管查管全麻下
血压计充气压设计参数不正确。 f、环境的电压不稳定。
g、血压监测模块被关闭。
在进行无创血压监测时如出现血压数值不正常,可 以通过以下方法排除病人情况不佳的可能:
观察手术野出血的颜色及患者皮肤颜色。 触摸脉搏是否有力。 手术操作是否与不良的心血管反射有关。 手术是否造造成大出血。 进行上述情况排除后再作监护仪的检查。
一、呼吸系统的监测:
(一)通气功能的监测
1、潮气量、呼吸频率和每分通气量
(1)潮气量(Tidal volume Vt): a、指平静呼吸时,每次吸入或呼出 的气体量。 b、正常自主呼吸时Vt为5--7ml/Kg。
4、危重患者监测指标

危重患者监测指标1.呼吸功能监测:(1)呼吸功能监测常用参数:①动脉血pH值,正常值为7.35一7.45。
②动脉血氧分压(Pa0=),正常值为80一100mmHg(io.}一13.3kPa )。
③动脉血二氧化碳分压(PaCOz),正常值为35一45mmHg (4.7一6.OkPa)。
④动脉血氧饱合度(Sa02 ),正常值为96%一}0(}% a⑤潮气量(VT),正常值为5一7m1/kgo⑥呼吸频率(RR),正常值为10一20次lmIIm}n o⑦死腔量/潮气量(vm}r),正常值为0.25一0.400⑧肺内分流量(Qs } QT),正常值为3%一5%0⑨肺活量(VC),正常值为65一}s}go⑩最大吸气负压(MIF),正常值为}o一100cmH20 (7.4一9.8kPa) o(2)监护要点:①保持气道通畅,及时清除气道分泌物。
②病情许可,取半卧位,并鼓励病人深呼吸。
③肺部有炎症时应加强抗感染治疗,使用抗生素作雾化吸人,稀释痰液、有利于痰液排出。
④病人出现呼吸困难、三凹征、短暂的呼吸停顿时,应立即配合做紧急处理,同时准备气管切开,必要时使用呼吸机辅助呼吸。
⑤使用呼吸机的病人,应根据血气分析的结果调节呼吸机的各种参数,以维持正常呼吸。
2.血液动力学监测:(1)血液动力学监测常用参数:①中心静脉压(cvP),正常值为6一12cmH20( 0.49一1.18kPa)o②肺动脉压(PAP),正常值为is一30/6一12mmHg (2.4一4.0/o.s一1.6kPa)。
③肺毛细管楔嵌压(PcwP),正常值为6一12mmHg (0.8一1.6kPa)o④平均动脉压(MAP ),正常值为舒张压+脉压差。
⑤每搏量(SV),正常值为60一100m1/次。
⑥心排量(CO),正常值为4一8L/min d⑦心脏指数(CI),正常值为2.5一4.0L " xniri }·m Zo⑧周围血管阻力(svx),正常值为1000一1300dyn " s " em } o⑨肺血管阻力(PvR>,正常值为50一8Qdyn " s " crri 5(2)漂浮导管的监护要点:①按病情需要,及时测定各项参数。
常用呼吸功能监测参数-主管护师考点

常用呼吸功能监测参数-主管护师考点
考试,常用呼吸功能监测参数如下。
1.潮气量(VT)
指平静呼吸时,每次吸入或呼出的气体容量,与年龄、性别、体表面积及机体的代谢情况有关,个体差异较大,正常值为400~500ml(5~7ml/kg)。
2.肺活量(VC)
指平静呼气末吸气至不能吸为止,然后呼气至不能呼出时所能呼出的所有气体容量,正常值为65~75ml/kg.肺活量的主要临床意义是判断肺和胸廓的膨胀度。
它与性别、年龄、呼吸肌力、肺弹性、呼吸道通畅程度密切相关。
3.无效腔气量/潮气量(VD/VT)
是判断肺泡的无效腔通气,即换气功能的指标,正常值为O.25~O.40.VD/VT增加,提示肺泡通气/血流比率失调,无效通气量增加、有效肺泡通气量减少而导致通气不足,产生缺氧和二氧化碳潴留。
4.肺内分流量(QS/QT)
插入右心飘浮导管后,吸纯氧15~20分钟,同时抽取肺动脉和周围动脉血测定氧含量,正常值为3%~5%,ARDS病人可高达20%以上。
呼吸功能监测

■常用监测指标呼吸运动监测一般性观察呼吸肌功能监测最大吸气压(MIP )最大呼气压(MEP)最大跨膈压(Pdimx)呼吸力学监测气道峰压(Ppeak)平台压(Pplat)平均气道压(Pmean )气道阻力(RAW)顺应性(C)压力-容积环(P-V 环)呼吸中枢兴奋性监测呼吸功能监测通气功能监测静态肺容量动态肺容量小气道功能监测死腔率动脉血二氧化碳分压换气功能监测一氧化碳弥散量(DLCO)肺胞动脉氧分压差(A-a)DO2或P(A-a )O2肺内分流量(Qs)和分流率(Qs/QT)动脉氧分压(PaO2)和氧合指数(PaO2/ FiO2)脉搏血氧饱和度(SPO2)■静态肺容积潮气量(VT)●潮气量(VT):静息状态每次吸入或呼出的气量。
成人正常值8~12ml/Kg,平均400~500ml。
●临床意义:设置呼吸机参数的指标。
功能残气量(FRC)●功能残气量(FRC):平静呼气后肺内所残留的气量,FRC=ERV+RV。
正常成年男性为2.3L,女性为1.6L。
●临床意义:➢FRC在生理上起着稳定肺泡气体分压的作用,如果没有FRC,呼气末期肺泡将完全塌陷,产生动-静脉血分流;➢FRC增加提示肺泡扩张,FRC减少说明肺泡缩小或塌陷。
➢RV/TLC评价肺气肿程度。
●机械通气:PEEP增加功能残气量(FRC)肺活量(VC)●肺活量:最大吸气之后呼出的最大气量,VC=VT+IRV+ERV。
正常成年男性为3.5L,女性为2.4L。
●临床意义:因肺活量受性别、年龄、身高、体重等影响,以实测VC/预计VC(%)判断限制性通气功能障碍程度,正常值应大于80%。
➢肺肿瘤、胸腔积液或纤维化,引起肺组织受压、萎陷和正常肺组织被病变代替。
➢肺泡气体滞留,严重支气管哮喘以及阻塞性肺气肿;➢胸廓活动障碍,如脊髓灰质炎、类风湿性脊柱炎、脊柱畸形影响胸廓扩张或收缩的疾患。
■动态肺容积●分钟通气量(MV):在静息状态下每分钟呼出或吸入的气量,是潮气量与每分钟呼吸频率的乘积。
呼吸系统常用的检测指标

呼吸系统常用的检测指标
摘要:
1.呼吸系统概述
2.呼吸系统检测的重要性
3.常用的呼吸系统检测指标
a.肺活量
b.用力肺活量(FVC)
c.每搏输出量
d.氧利用水平
e.肺功能测试
f.血气分析
4.呼吸系统检测在临床应用中的价值
5.总结与展望
正文:
呼吸系统是人体的重要器官之一,主要负责气体的吸入和排出,维持人体的新陈代谢和生命活动。
对于呼吸系统的检测,有助于了解肺功能和呼吸道的通畅程度,对诊断和治疗呼吸系统疾病具有重要意义。
常用的呼吸系统检测指标包括肺活量、用力肺活量(FVC)、每搏输出量、氧利用水平等。
其中,肺活量是衡量肺功能的重要指标,可以通过测量最大吸气后呼出的气体量来评估肺活量;用力肺活量(FVC)则是评估肺活量的金标准,可以更准确地反映肺功能。
每搏输出量是指每次心脏搏动时,左心室排出的血量,是评估心脏泵血功能的重要指标。
氧利用水平则是反映人体对氧的利用程度,可以评估组织的新陈代谢情况。
此外,肺功能测试和血气分析也是常用的呼吸系统检测方法。
肺功能测试可以评估肺的通气功能和换气功能,包括呼气量、呼气时间、呼气流速等指标;血气分析则可以了解血液的酸碱度、氧分压和二氧化碳分压等指标,评估肺的气体交换功能。
在临床应用中,呼吸系统检测可以帮助诊断和治疗多种呼吸系统疾病,如哮喘、慢性阻塞性肺疾病、肺炎等。
通过对这些指标的检测,医生可以了解患者的肺功能状况,制定合适的治疗方案,评估治疗效果。
总之,呼吸系统检测是评估肺功能和呼吸道通畅程度的重要手段,对于诊断和治疗呼吸系统疾病具有重要意义。
呼吸力学监测的常用指标

呼吸力学监测的常用指标呼吸力学监测是一种评估呼吸系统机械性质的方法,常用于机械通气支持的患者。
通过呼吸机监测呼吸系统的机械性质,可以帮助医护人员调整通气参数,改善患者的通气支持效果,降低机械通气相关的并发症。
本文将介绍呼吸力学监测的常用指标。
1. 呼吸频率(RR)呼吸频率是指单位时间内呼吸的次数,以每分钟为单位(次/分)。
呼吸频率与通气量(VT)的乘积等于分钟通气量(MV),即MV = RR × VT。
呼吸频率的监测可帮助医护人员了解患者的呼吸频率是否正常,是否需要进一步调整通气参数。
在康复期或者较轻的呼吸系统疾病患者中,正常的呼吸频率为12-20次/分。
而在重症患者中,呼吸频率可能显著升高,应根据患者的情况来设置合适的通气参数。
2. 潮气量(VT)潮气量是指一次正常呼吸中吸气或呼气的空气量。
在机械通气时,VT通常设置在6-8毫升/千克体重之间。
监测潮气量可帮助医护人员判断患者是否在呼吸系统疾病或机械通气过程中存在通气量不足或过度通气等问题。
潮气量设置不当可能会导致肺泡过度膨胀或萎陷,从而影响有效通气。
3. 呼气末正压(PEEP)呼气末正压是指在呼气过程中肺内的正压。
PEEP的设置有助于防止肺泡塌陷,改善氧合和通气效果。
对于呼吸系统疾病或其他原因导致肺泡塌陷的患者,适当设置PEEP可以改善肺功能并降低机械通气相关的并发症。
PEEP的监测可以确定患者是否在机械通气过程中存在通气不足或过度通气等问题。
一般来说,PEEP的设置应该在2-10cm H2O之间,具体设置应根据患者的情况而定。
4. 呼吸系统顺应性(Crs)呼吸系统顺应性是指单位压力下肺容积的变化。
Crs可以帮助医护人员了解患者的肺部机械性质,包括肺弹性、肺组织阻力、肺气体阻力及胸腔压等因素。
Crs的计算公式为:Crs = VT/(Pplat-PEEP)。
Crs的监测可帮助医护人员判断患者是否存在肺部机械性质异常问题。
如果Crs下降,则说明肺部有肿胀或水肿等问题,此时应检查是否需要进行肺部病变处理并及时调整通气参数。
呼吸功能监测

监测内容
临床监测 呼吸功能监测 血气监测 呼吸功能监测 呼吸形式监测
12
临床监测
呼吸频率
呼吸节律 呼吸窘迫 气道通畅程度
咳嗽力度
紫绀 神志 胸部叩听诊、胸片
13
肺功能监测-通气功能监测
肺通气是指呼吸运动将氧气吸入肺中,同 时排出二氧化碳的过程,反映肺呼吸生理 的动态变化。
Ⅰ型呼吸衰竭:海平面 平静呼 吸 吸空气条件下PaO2<60mmHg
Ⅱ型呼吸衰竭: PaO2<60mmHg+PaCO2>50mmg
35
PaO2测定的意义
2、指导围手术期管理
手术中、手术后PaO2降低,其原因可能 为通气不足或吸入气氧浓度(FiO2)过低; 呼吸机及管路故障;镇静麻醉抑制呼吸, 死腔增加、功能残气量减少V/Q比值失调; 术中、术后发生肺不张、肺水肿、小气 道闭合和肺泡萎陷,使肺内分流增加; 以及创口疼痛限制呼吸等
29
第一节 血气监测指标
一、动脉血气测定
30
1. pH
概念: 溶液中H+浓度的负对数。取决于: HCO3-/ H2CO3之比
正常值:动脉血pH 7.35~7.45 极值:<6.8、 >7.8
31
2.动脉血氧分压
(PaO2) partial pressure of oxygen; Arterial oxygen tension
7
呼吸全过程示意图
8
概念回顾
通气-血流比例(V / Q)失调:肺内通气和血流分布 不均匀可造成通气-血流比例(V / Q)失调,严重影 响气体交换。正常人在静息状态下,肺泡通气量约为 4L/ min,肺血流量约5L/ min,V/Q比值为0.8。 ①V/Q比值降低------肺泡通气明显减少而血流无相 应下降甚至还增多,使V/Q比值< 0.8。静脉血流经通 气不足的肺泡时,未经充分氧合便进入动脉血。这种 情况类似肺内动-静脉分流,称为功能性分流。正常时 由于肺内通气分布不均形成的功能分流占肺血流量的 3%。在肺炎、肺水肿、通气不足,使V/Q比值降低, 达15%以上,出现低氧血症。
呼吸功能监测的内容

呼吸功能监测的内容
呼吸功能监测主要包括以下内容:
1. 潮气量:指平静呼吸时每次吸入或呼出的气量,与年龄、性别、体积表面、呼吸习惯、机体新陈代谢等有关。
正常成人潮气量为8-10ml/kg,小儿为
6-10ml/kg。
2. 呼吸频率:形容每分钟呼吸次数的医学术语,胸部的一次起伏就是一次呼吸,即一次吸气一次呼气,而每分钟呼吸的次数称为呼吸频率。
正常成人呼吸频率为每分钟12~20次。
3. 脉搏血氧饱和度:是血液中被氧结合的氧合血红蛋白的容量占全部可结合的血红蛋白容量的百分比,即血液中血氧的浓度,它是呼吸循环的重要生理参数。
一般人正常应不低于94%,在94%以下为供氧不足。
4. 动脉血气分析:通过血气分析仪直接测定血液的酸碱度(PH))、氧分压(PO2)、二氧化碳分压(PCO2)等,由此对酸碱平衡及呼吸、氧化功能
进行判断的分析技术。
酸碱度(PH))正常范围为:;氧分压(PO2)正常
范围为:成人80-100mmHg、新生儿61-90mmHg;二氧化碳分压(PCO2)正常范围为35-45mmHg。
此外,床旁呼吸监测还包括临床观察、物理检查、放射线检查、动脉血气、通气量、吸气力量、生理死腔、死腔量/潮气量、气道压力、气道阻力、胸廓-肺顺应性、分流率和气体成份测定等。
以上内容仅供参考,建议咨询专业医生或查阅医学书籍获取更准确全面的信息。
呼吸机常见监测指标临床意义

呼吸机常见监测指标临床意义呼吸机作为一种重要的医疗设备,在临床上应用广泛,能够为呼吸功能不全的患者提供生命支持。
为了确保呼吸机的有效治疗和监测患者的病情变化,监测各项指标就显得尤为重要。
本文将介绍呼吸机常见的监测指标以及临床上的意义。
一、气道压力(Paw)气道压力是指呼吸机输出气压作用于患者气道的力量。
通过监测气道压力,我们可以了解到患者的气道通畅情况。
如果气道压力过高,可能说明患者存在气道狭窄或阻塞等问题,及时调整相关参数可以改善治疗效果。
同时,气道压力还可以用于评估患者的气道顺应性,从而指导呼吸机的设置。
二、潮气量(VT)潮气量是每次呼吸的吸入或呼出的气体量。
通过监测潮气量,可以了解到患者的通气情况。
潮气量过小可能意味着患者存在通气不足的问题,而潮气量过大则可能会导致患者的肺损伤,及时调整潮气量可以保证患者的通气量在合理范围内。
三、呼吸频率(RR)呼吸频率是指每分钟的呼吸次数。
监测呼吸频率可以帮助我们了解患者的呼吸状态。
呼吸频率过高可能意味着患者存在通气过度的问题,反之则可能存在通气不足。
通过监测呼吸频率,可以及时调整呼吸机的设置,保持患者的呼吸稳定。
四、吸呼比(I:E)吸呼比是指吸气时间和呼气时间的比例。
监测吸呼比可以帮助我们了解患者的气道阻力和肺顺应性情况。
吸呼比过短可能导致患者的气道阻力增加,吸呼比过长则可能导致患者的肺容积不足。
通过调整吸呼比,可以提高通气效果,减少患者的呼吸功耗。
五、正压呼气末屏气压(PEEP)正压呼气末屏气压是指呼气末时,在患者气道中保留的正压值。
通过监测PEEP值,可以了解到患者的肺泡塌陷情况。
适当增加PEEP值可以减少肺泡塌陷,改善通气效果,并提高氧合情况。
六、氧饱和度(SpO2)氧饱和度是指血液中氧气的饱和度。
通过监测氧饱和度,可以了解到患者的氧供需平衡情况。
氧饱和度过低可能意味着患者存在低氧血症,及时调整呼吸机参数以提高氧合是非常重要的。
综上所述,呼吸机常见的监测指标从不同方面反映了患者的通气状态、氧合情况和病情变化等信息。
fdc呼吸指标

fdc呼吸指标
FDC呼吸指标是一种用于评估呼吸系统健康状况的指标,全称为“呼吸频率、血氧饱和度和二氧化碳分压”。
这些指标通过监测患者的呼吸状态和氧气摄取情况,可以反映肺部和心血管系统的功能状况。
呼吸频率:呼吸频率是指每分钟呼吸的次数。
正常成年人的呼吸频率为每分钟12-20次,如果呼吸频率过高或过低,可能表明存在呼吸道疾病、肺部疾病或心脏问题。
血氧饱和度:血氧饱和度是指血液中氧气的含量。
正常值为95%-100%。
如果血氧饱和度低于90%,可能表明存在低氧血症,需要紧急处理。
二氧化碳分压:二氧化碳分压是指血液中二氧化碳的浓度。
正常值为35-45mmHg。
如果二氧化碳分压过高或过低,可能表明存在呼吸系统疾病、酸碱平衡紊乱等问题。
FDC呼吸指标的应用:
FDC呼吸指标可以用于诊断各种呼吸系统疾病,如肺炎、哮喘、慢性阻塞性肺疾病等。
此外,在危重病患者的监护中,FDC呼吸指标也是重要的监测指标之一,可以帮助医生及时发现患者的病情变化,采取相应的治疗措施。
总之,FDC呼吸指标是一种重要的生理参数,可以反映呼吸系统健康状况。
通过监测这些指标,医生可以及时发现患者的病情变化,采取相应的治疗措施,保障患者的生
命安全。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
呼吸衰竭:因呼吸功能受损而不能维持动脉血气在正常
范围。分换气功能衰竭和通气功能衰竭。
换气功能衰竭:肺部病变引起气体交换障碍,导致低氧
血症,面罩吸氧PaO2<70mmHg,PaCO2正常或偏低. 通气功能障碍:各种原因引起的肺泡有效通气量不足,
PaCO2>50mmHg,同时PH <7.30,合并不同程度 的低氧血症。(机械通气治疗效果好)
以CVP为标准可遵循 “5-2” 法则 以PWCP为标准可遵循 “7-3” 法则
CVP
CVBPP与BP关系的临临床意床义意 义
低
低
血容量不足
低
正常
血容量轻度不足
高 高 正常
低 正常 低
心功能不全,容量相对多 容量血管收缩,肺循环阻力高 心输出量低,容量血管过度收缩
休克类型 各B类P休克的H血R流动力学改CO变
阶段
步骤
措
施
CPCR的阶段、步骤和措施(1)
无设备时
有设备时
Ⅰ BLS
紧急建 立人工 循环和 呼吸
A.
气道 控制
⑴头后仰(+张口+托下颌) ⑵试行吹张肺 ⑶手法清除口咽部
⑷如有异物,捶背或推压下胸 部
⑸吸引清除咽部 ⑹插入口咽通气道 ⑺气管插管,吸引清除气道 ⑻环甲膜切开,经喉喷射吹氧
⑼气管造口,支气管引流,胸腔引 流
②正确的按压部位:剑突上4~5cm ③合适的按压力度和频率:胸骨下陷4~5cm, 按压、放松时间比为1:1,频率成人80 ~100次/分 胸外按压与人工呼吸的配合:单人CPR15:2,双人5:1 有效标志:能触及大动脉搏动,ETCO2升高 并发症:肋骨、胸骨骨折 改良胸外按压:①增快ECC频率 ②大剂量肾上腺素
呼吸参数 VC(ml/mg)
开始0~15 PH
MIF(cmH2O) ≥10 ≥25 PEEP(cmH2O) ≤10 ≤5 PaO2(mmHg), ≥60 ≥60 吸氧
RR(BPM) MV(L/min)
开始 拔管 撤机 指征
≥
≥7.30
7.30
<45 <35
以兴奋β受体作用为主,不增加MBF,作复跳后选用 ⒉钙剂
氯化钙和葡萄糖酸钙
机理:增加心肌收缩力,激发心肌搏动,但血浆Ca 2+过 高可引起细胞内该负荷增加,使心肌和血管痉挛(石 头心)发生的机会增加。
适应证:高钾血症、低钙状态或钙通道阻滞药中毒所致 心搏无力。
剂量:10%氯化钙2.5~5ml或葡萄糖酸钙5~8ml
D.用药及输液
E.EKG F.处理室颤
建立静脉通路,选用肾上腺素、 NaHCO3 血浆代用品等 EKG监测,处理心律失常
胸外电除颤,开胸电除颤
心肺转流、辅助循环
Ⅲ PLS
脑复苏即心肺复苏 后加强治疗
G.判断
H.争取恢复神志 I.加强治疗
查明原因和治疗原发病 判断完全复苏的可能性 脑复苏
多脏器支持
C⒉AR心DI脏OP按UL压MO(NAcRhYesCtEcRoEmBRpArLesRsEiSoUnS)CITATION ⑴胸外心脏按压(external chest compression,ECC)
低血容量休克 ↓
↑
↓
心源性休克 ↓
↑
↓
感染性休克 ↓
↑
神经性休克 ↓
↑
过敏性休克 ↓
↓↑
↑— ↓ ↓ ↓
SVR ↑ ↑ ↓ —↑ ↓ ↓
CVP/PCWP ↓ ↑ ↑ ↓ ↓
心肺脑复苏
CARDIOPULMONARY CEREBRAL RESUSCITATION
一、概述
复苏:一切为挽救生命而采取的措施。 心肺复苏(cardiopulmonary resuscitation,CPR): 即针对呼吸和循环骤停所采取的抢救措施,包括人工呼吸和心脏按压。 心肺脑复苏(cardiopulmonary cerebral resuscitation, CPCR):使脑功能恢复,逆转临床死亡的全过程。 CPCR成功的关键:时间,即心脏骤停内4分钟开始初期复苏,8分 钟内开始后期复苏。
预防性机械通气 机械通气适应证 治疗性机械通气
⒈长时间休克患者
⒈心肺复苏后期治疗
⒉术后恢复期病人:过读肥胖、 严重感染、COPD行胸腹部手术 、明显代谢紊乱者
⒊酸性物质误吸综合征
⒉通气功能不全或衰竭 ⒊换气功能衰竭
⒋恶病质
⒋呼吸机械功能失调或丧失
⒌非特异性衰弱者,不能代偿呼吸做 功的增加
通气模式
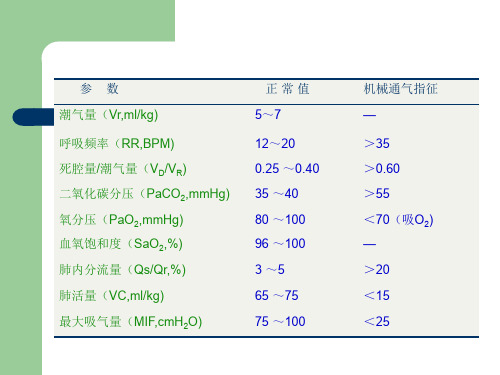
参 数 常用呼吸功能监测参数 正 常 值
潮气量(Vr,ml/kg)
5~7
呼吸频率(RR,BPM) 死腔量/潮气量(VD/VR) 二氧化碳分压(PaCO2,mmHg) 氧分压(PaO2,mmHg) 血氧饱和度(SaO2,%) 肺内分流量(Qs/Qr,%) 肺活量(VC,ml/kg) 最大吸气量(MIF,cmH2O)
注意:不宜过量使用,保证呼吸道畅通和通气量足够 ⒋抗心律失常药 利多卡因:适应室早及室速,1~1.5mg/kg,可反复应用 阿托品:适应严重窦缓并低血压、低灌注或频发室早
心搏骤停 1mg i.v 心动过缓 首次0.5mg, 5min重复
C㈤AR液DI体OP治UL疗MONARY CEREBRAL RESUSCITATION
Asystole EMD Thick VF Fine VF
C㈣AR诊DIO断PULMONARY CEREBRAL RESUSCITATION
⑴神志突然丧失,呼之不应;⑵大动脉搏动消失,测不 到血压,听不到心音;⑶自主呼吸消失;⑷瞳孔散大
二、CPCR的阶段和步骤
分三个阶段九个步骤,分别以A~I表示 ㈠初期复苏(basic life support) ⒈人工呼吸: ①判断有无呼吸(听气流,看胸廓) ②解除气道梗阻(清理分泌物、托下颌、头后仰) ③人工呼吸(徒手法、器械法)
常用通气模式 特 点
控制通气(CMV)
呼吸完全由呼吸器控制
辅助/控制通气(A/CMV)
间歇指令通气(IMV) 同步间歇指令通气(SIMV) 压力支持通气(PSV)
呼气末正压(PEEP)
自主呼吸频率>预设,辅助呼吸 自主呼吸频率<预设,控制呼吸 两次正压通气间允许自主呼吸
由病人自主呼吸触发辅助呼吸,减少呼吸做 功 呼期末维持正压,使萎陷的肺泡膨胀
CARDIOPULMONARY CEREBRAL RESUSCITATION
CARDIOPULMONARY CEREBRAL RESUSCITATION
机理: ①心泵理论
②胸泵理论
CARDIOPULMONARY CEREBRAL RESUSCITATION
操作要点:①合适的体位:平卧去枕、抬高下肢,在病 人背后垫硬木板
C五AR、DIO复PU苏LM后ON治AR疗Y C(ERpEoBsRtA-rLeRsEuSsUcSitCaItTioATnIOtrNeatment,PRT)
延续生命支持(prolonged life support,PLS)
目的:防治多器官功能衰竭和缺氧性脑损伤
㈠维持良好的呼吸功能
详细检查气道、肺及导管,根据血气分析调节呼吸器参 数,维持轻度过度通气。
CPR过程中的低血容量不利于自主心跳的恢复及循环 稳定的维持,降低对血管活性药的敏感性。扩容以晶体 液为主,适当胶体液,一般不输血。以CVP维持在10~ 15 mmHg为佳。 ㈥心室纤颤和除颤
除颤时机:室颤后4分钟内,CPR8分钟内 方法:胸内除颤 成人20 ~80J ;小儿5~50J
胸外除颤 成人首次200J,再次最大360~400J; 小儿2J/kg
12~20 0.25 ~0.40 35 ~40 80 ~100 96 ~100 3 ~5 65 ~75 75 ~100
机械通气指征 —
>35 >0.60 >55 <70(吸O2) — >20 <15 <25
I高NT流E量N系S统IV:E气C体A流RE速高, FIO2可以稳定控制并调节。
低流量系统:气体流量低,同时吸入空气, FIO2不稳定, 也不易控制,适用于不需要精确控制FIO2的病人
< 18 <10
I三NT、E血NS流IV动E力C学AR监E测的临床应用
㈠根据监测参数评估循环功能,进行鉴别诊断。
㈡根据监测结果确定治疗原则
判断心脏前、后负荷及㈢心肌收缩性的状态确定治疗 原则,如PCWP<1.3kPa和(或)TPR <100kPa·s/L,为 前负荷降低,需扩容治疗; PCWP>2.4kPa和(或) TPR > 200kPa·s/L,为前负荷,需利尿扩血管治疗。 ㈢根据CVP、PCWP指导扩容治疗
㈡确保循环功能稳定
严密监测血流动力学指标,避免低血压,尽早脱离血管 活性药物。
㈢防治肾衰竭
预防为主,维持循环稳定,避免肾损害药物,纠酸,肾 血管扩张药,监测肾功能。
C㈣AR脑DI复OP苏UL(MOcNeAreRbYrCaEl RreEsBuRsAcLitRaEtSioUnS)CITATION 为防治心脏停搏后缺氧性脑损伤所采取的措施。
②增加外周血管阻力,但不增加冠脉和脑血管阻力 因而增加心肌和脑的灌流
③使粗颤变为细颤,增加除颤成功率 剂量:0.5~1mg/次,或0.01 ~0.02mg/kg 去甲肾上腺素(NE)
除颤后心律失常发生率较高,不常规使用。
C异AR丙DI基OP肾UL上MO腺NA素R和Y C多ER巴EB酚RA丁L 胺RESUSCITATION
C⑵AR开DI胸OP心UL脏MO按NA压R(Y CoEpReEnBRcAhLesRtEScUoSmCpITrAeTsIsOiNon,OCC) 指征:①心跳骤停时间较长或ECC效果不佳持续10分钟以
上。
②存在胸内情况,如出血、张力性气胸、心包填塞等
③胸廓或脊柱畸形伴心脏移位者
④多次胸外除颤无效的顽固VF或VT,需针对病因处理 者
