糖尿病肾病诊治进展PPT演示幻灯片77页PPT
合集下载
糖尿病肾病诊治进展.ppt

Scr>2mg/dl不推荐 不推荐使用 禁忌 Scr>1.5mg/dl(男) Scr>1.4mg/dl(女) 禁忌
透析患者
避免使用 禁忌 禁忌 避免使用
Michael T.et al. Clinical Medicine & Research 2003;1(3): 189-200 各产品说明书
胰岛素运用经验
• 目前无明确的指南推荐针对不同的GFR胰岛素的 剂量及剂型 • GFR下降到10-15ml/min,胰岛素剂量减少 25%; • GFR小于10ml/min,胰岛素剂量减少50%; • 肾功能不全的患者避免使用中效和长效胰岛素或 胰岛素类似物,尽量用短效或速效胰岛素或胰岛 素类似物 • 血液透析治疗,胰岛素剂量减少 • 腹膜透析时,需调整胰岛素用量
微量白蛋白尿下降54%
大量白蛋白尿下降44%
大量白蛋白尿下降23%
无视网膜病变组n=726
有视网膜病变组n=715
DCCT:1型糖尿病患者强化治疗可以减少糖尿病肾脏疾病的发 生
DCCT: N Engl J Med 1993;329:977–86
不同的胰岛素促泌剂的清除途径
瑞格列奈基本不经肾脏排泄,肾功能不全不会 造成药物在体内的蓄积
微量白蛋白尿的筛查
测定尿微量白蛋白 否 尿微量白蛋白阳性 是 是否存在影响因素 否 是 影响因素消除后,重复测试 尿微量白蛋白阳性 是 否
3-6个月内重复两次测定微量白蛋白尿 否
一年内重新筛查
3次中有两次阳性? 微量白蛋白尿,开始治疗
ADA,DIABETES CARE, VOLUME 27, SUPPLEMENT 1, JANUARY 2004:S79-S83
2007年美国肾脏病基金会推荐
透析患者
避免使用 禁忌 禁忌 避免使用
Michael T.et al. Clinical Medicine & Research 2003;1(3): 189-200 各产品说明书
胰岛素运用经验
• 目前无明确的指南推荐针对不同的GFR胰岛素的 剂量及剂型 • GFR下降到10-15ml/min,胰岛素剂量减少 25%; • GFR小于10ml/min,胰岛素剂量减少50%; • 肾功能不全的患者避免使用中效和长效胰岛素或 胰岛素类似物,尽量用短效或速效胰岛素或胰岛 素类似物 • 血液透析治疗,胰岛素剂量减少 • 腹膜透析时,需调整胰岛素用量
微量白蛋白尿下降54%
大量白蛋白尿下降44%
大量白蛋白尿下降23%
无视网膜病变组n=726
有视网膜病变组n=715
DCCT:1型糖尿病患者强化治疗可以减少糖尿病肾脏疾病的发 生
DCCT: N Engl J Med 1993;329:977–86
不同的胰岛素促泌剂的清除途径
瑞格列奈基本不经肾脏排泄,肾功能不全不会 造成药物在体内的蓄积
微量白蛋白尿的筛查
测定尿微量白蛋白 否 尿微量白蛋白阳性 是 是否存在影响因素 否 是 影响因素消除后,重复测试 尿微量白蛋白阳性 是 否
3-6个月内重复两次测定微量白蛋白尿 否
一年内重新筛查
3次中有两次阳性? 微量白蛋白尿,开始治疗
ADA,DIABETES CARE, VOLUME 27, SUPPLEMENT 1, JANUARY 2004:S79-S83
2007年美国肾脏病基金会推荐
DN糖尿病肾病中西医结合诊治进展PPT课件

糖尿病肾病发病机制
糖尿病 高血糖 IGF-1、NO↑ AGEs 肾小球细胞代谢异常
肾小球血流动力学异常
入球小动脉扩张 出球小动脉收缩 肾小球高压 GBM电 荷失衡 PKC 活化 多羟基化合 细胞凋 物代谢↑ 亡↑
TGF-β、AngⅡ、ROS ↑ 肾小球硬化 基因多态性
主 要 内 容
• 糖尿病肾病的患病率和发病率
U/L
50
26.9
25 0
治疗组
对照组
尿β2-MG变化
631
700 600
P < 0.01 下降46.2%
ng/L
500 400 300 200 100
362
治疗组 对照组
0
血脂变化
350 300 250
P < 0.05
160 120
mg/L
200 150 100 50
治疗组 对照组
2.1
0
TC
• 糖尿病肾病的分期、发病机制
• 糖尿病肾病的中医论述
• 糖尿病肾病的中西医结合防治
促进肾脏病慢性进展的危险因素
(1)高血压 (2)蛋白尿 (3)肾脏局部RAS激活 (4)高血糖 (5)高蛋白饮食 (6)液体摄入过多 (7)高脂血症 (8)吸烟 (9)高同型半胱氨酸血症 (10)高胰岛素血症 (11)高磷血症 (12)贫血 (13)醛固酮增多 (14)低钾 (15)高凝状态 (16)男性
前瞻性、随机、对照 治疗方法 • 常规疗法 • 血糖控制的目标水平及药物选择 FBG≤7.0mmol/L,PBG≤10mmol/L ① SU; ② SU+PZI ③INS • 血压控制目标水平及药物选择 BP≤140/90mmHg ①RASI;②RASI+CCB
糖尿病肾病诊断与治疗新进展(ppt)

• DKD基本病理改变分两种:
–弥漫性肾小球硬化 –结节性肾小球硬化
糖尿病肾病的病理分类
糖尿病肾病肾小球分类
I类 轻度或非特异性的LM改变和基底膜增厚 IIa类:轻度系膜扩张 IIB类:重度系膜扩张 III类:结节性硬化症 IV类:晚期糖尿病肾小球硬化
糖尿病肾病间质和血管的分类
间质病变 间质纤维化及肾小管萎缩 血管病变 小动脉玻璃样变 大血管动脉硬化的存在
1.糖尿病患者应该每年常规进行糖尿病肾病的筛查。 1型糖尿病在确诊5年后进行初筛。 2型糖尿病确诊后应该立即开始筛查。
2.尿白蛋白/肌酐比值(ACR)增高时应排除尿路感染,并在接下来3~6个 月收集2次晨尿标本重复检测。
3.3次尿标本检测结果有2次达到标准则可确诊。 4.晨尿为最佳检测标本。
5.ACR 较单纯白蛋白测定更具早期诊断价值。
2、hs-CRP
• hs-CRP是急性时相反应蛋白中最敏感的指标。正常人血清中hs-CRP 含量极微。
• 据报道hs-CRP与糖尿病患者微量清通过影响内皮细胞使内皮功能受损,微血管病变会加速动 脉硬化进展。
• hs—CRP致DIN的可能发病机制为慢性炎症,慢性炎症可通过造成 肾血管内细胞和系膜细胞的损害等多种途径使肾脏损伤。
Tervaert, T. W. et al. Pathologic classification of diabetic nephropathy. J. Am. Soc. Nephrol. 21, 556–563 (2010).
Tervaert, T. W. et al. J. Am. Soc. Nephrol. 21,
❖ Ⅲ 期 : 早 期 糖 尿 病 肾 病 期 , UAE 持 续 高 于 20 ~ 200μg/min(相当于30~300m g/24h)
–弥漫性肾小球硬化 –结节性肾小球硬化
糖尿病肾病的病理分类
糖尿病肾病肾小球分类
I类 轻度或非特异性的LM改变和基底膜增厚 IIa类:轻度系膜扩张 IIB类:重度系膜扩张 III类:结节性硬化症 IV类:晚期糖尿病肾小球硬化
糖尿病肾病间质和血管的分类
间质病变 间质纤维化及肾小管萎缩 血管病变 小动脉玻璃样变 大血管动脉硬化的存在
1.糖尿病患者应该每年常规进行糖尿病肾病的筛查。 1型糖尿病在确诊5年后进行初筛。 2型糖尿病确诊后应该立即开始筛查。
2.尿白蛋白/肌酐比值(ACR)增高时应排除尿路感染,并在接下来3~6个 月收集2次晨尿标本重复检测。
3.3次尿标本检测结果有2次达到标准则可确诊。 4.晨尿为最佳检测标本。
5.ACR 较单纯白蛋白测定更具早期诊断价值。
2、hs-CRP
• hs-CRP是急性时相反应蛋白中最敏感的指标。正常人血清中hs-CRP 含量极微。
• 据报道hs-CRP与糖尿病患者微量清通过影响内皮细胞使内皮功能受损,微血管病变会加速动 脉硬化进展。
• hs—CRP致DIN的可能发病机制为慢性炎症,慢性炎症可通过造成 肾血管内细胞和系膜细胞的损害等多种途径使肾脏损伤。
Tervaert, T. W. et al. Pathologic classification of diabetic nephropathy. J. Am. Soc. Nephrol. 21, 556–563 (2010).
Tervaert, T. W. et al. J. Am. Soc. Nephrol. 21,
❖ Ⅲ 期 : 早 期 糖 尿 病 肾 病 期 , UAE 持 续 高 于 20 ~ 200μg/min(相当于30~300m g/24h)
(医学课件)糖尿病肾病演示版PPT幻灯片

17
2、尿白蛋白的研究
DN的特点是具有长时间的无明显临床症状时期。因此,需要 通过检测肾早损标志物发现其早期发病并防止病程进展。 在早期的糖尿病肾病中,肾小管损伤所占的比例较高,应用尿 蛋白电泳检测,并与mAlb(微量白蛋白)检测相结合,可以 使早期糖尿病肾病中漏检肾小管性蛋白尿的概率得到减少
尿液中的蛋白质约有70%产生于肾脏,因此尿蛋白含量和分布 可以在一定程度上反映出肾脏的生理功能变化,且尿液检测具 有无创性及容易取材等优点,所以研究尿蛋白以及其他代谢性 多肽的变化对于肾脏的生理和病理生理的研究将提供重要的信 息
期进 肾一 脏步 病加 进快 程到
终 末
14
6、其他因子与糖尿病肾病
腺苷 肾脏自分泌物质
大麻素受体 属G 蛋白偶联 受体的一员
影响肾小球滤过率,肾 素释放,肾炎以及肾小 球系膜细胞和血管平滑 肌细胞的生长和增殖
肾内压升高 肾小管和管间质细胞损 伤
巨噬细胞浸润、炎症 肾脏功能和结构变化[
升高蛋白尿,血清肌酐 尿素氮水平。
典型病例表现为肾小球基底膜增厚、系膜扩张或肾小球硬化,伴或不伴 小管基底膜增厚、小管萎缩和间质纤维化、小动脉透明样变等病变。
8
从分子层面
1、肾素- 血管紧张素- 醛固酮系统(RAAS)与糖尿病肾病 2、PKC 与糖尿病肾病 3、NADPH 氧化酶在糖尿病肾病中的作用 4、TNF-α 在糖尿病肾病中的作用 5、TGF-β 在糖尿病肾病中的作用 6、其他因子在糖尿病肾病中的作用
20
2、触珠蛋白的研究
由于病人的肾小球滤过屏障不稳定,允许像触珠蛋白-血红蛋 白这样的复合物通过屏障,所以当出现触珠蛋白时,标志早期 肾功能损伤。 近年来,Bhensdadia 等对尿蛋白正常的 T2DM 病人进行研究 以发现可以识别肾功能损伤的候选标志物,发现触珠蛋白是最 好的预测早期肾功能降低的标志物,其提供的抗氧化保护作用 属于基因依赖型。研究表明,携带触珠蛋白基因触珠蛋白 2-2 的糖尿病病人更容易罹患肾病、视网膜病变和心血管疾病。[9]
2、尿白蛋白的研究
DN的特点是具有长时间的无明显临床症状时期。因此,需要 通过检测肾早损标志物发现其早期发病并防止病程进展。 在早期的糖尿病肾病中,肾小管损伤所占的比例较高,应用尿 蛋白电泳检测,并与mAlb(微量白蛋白)检测相结合,可以 使早期糖尿病肾病中漏检肾小管性蛋白尿的概率得到减少
尿液中的蛋白质约有70%产生于肾脏,因此尿蛋白含量和分布 可以在一定程度上反映出肾脏的生理功能变化,且尿液检测具 有无创性及容易取材等优点,所以研究尿蛋白以及其他代谢性 多肽的变化对于肾脏的生理和病理生理的研究将提供重要的信 息
期进 肾一 脏步 病加 进快 程到
终 末
14
6、其他因子与糖尿病肾病
腺苷 肾脏自分泌物质
大麻素受体 属G 蛋白偶联 受体的一员
影响肾小球滤过率,肾 素释放,肾炎以及肾小 球系膜细胞和血管平滑 肌细胞的生长和增殖
肾内压升高 肾小管和管间质细胞损 伤
巨噬细胞浸润、炎症 肾脏功能和结构变化[
升高蛋白尿,血清肌酐 尿素氮水平。
典型病例表现为肾小球基底膜增厚、系膜扩张或肾小球硬化,伴或不伴 小管基底膜增厚、小管萎缩和间质纤维化、小动脉透明样变等病变。
8
从分子层面
1、肾素- 血管紧张素- 醛固酮系统(RAAS)与糖尿病肾病 2、PKC 与糖尿病肾病 3、NADPH 氧化酶在糖尿病肾病中的作用 4、TNF-α 在糖尿病肾病中的作用 5、TGF-β 在糖尿病肾病中的作用 6、其他因子在糖尿病肾病中的作用
20
2、触珠蛋白的研究
由于病人的肾小球滤过屏障不稳定,允许像触珠蛋白-血红蛋 白这样的复合物通过屏障,所以当出现触珠蛋白时,标志早期 肾功能损伤。 近年来,Bhensdadia 等对尿蛋白正常的 T2DM 病人进行研究 以发现可以识别肾功能损伤的候选标志物,发现触珠蛋白是最 好的预测早期肾功能降低的标志物,其提供的抗氧化保护作用 属于基因依赖型。研究表明,携带触珠蛋白基因触珠蛋白 2-2 的糖尿病病人更容易罹患肾病、视网膜病变和心血管疾病。[9]
糖尿病肾病诊治的新进展 ppt课件

第四部分
• 预防策略和治疗
• 三级预防 • 饮食治疗
ppt课件
40
预 防
一级预防:治疗无白蛋白尿但具有危险因素的病 人 二级预防:治疗具有发生糖尿病肾病的高危险因 素—如微量白蛋白尿病人 三级预防:已有糖尿病肾病防止或延缓发展至 ESRD
ppt课件
41
一级预防:控制血压和血糖
ppt课件
42
糖尿病与高血压
ppt课件
28Biblioteka 糖尿病肾病发生发展的危险因素
高血压
蛋白尿 肥胖 HbAIc 高脂血症
吸烟
基因多态性
ppt课件 29
高血压
1型糖尿病主要是舒张压升高。1型糖尿病10年时高血压发生率5%, 20年30%,40年70%。无糖尿病肾病者几乎不发生高血压。伴蛋白 尿者血压明显高于无蛋白尿者,且随蛋白尿增多而增高。 2型糖尿病主要是收缩压升高。诊断时40%已有高血压,且半数无
白蛋白尿。
血压高与GFR下降速度密切相关(MDRD研究),血压越低下降速 度越慢。肾自身调节血流和压力的能力受损,全身血压直接传递
至肾小球内。
自主神经病变,24h内血压变动较大 降血压没有最低值(阈值)。血压与效果之间非“J”曲线。血压
低时生活质量好。
ppt课件 30
血压控制对糖尿病及非糖尿病肾病GFR的影响
ppt课件 16
T1DM:青春期后出现尿蛋白,合并视网膜病变。80% 确诊 T2DM:出现尿蛋白,合并典型神经病变,特别是体位 性低血压,有利诊断 T2DM:伴肾功能减退有下列情况亦有利诊断
• 肾影缩小相对出现晚 • 高血压难控制且对盐特别敏感 • 贫血出现较早
ppt课件
17
DN鉴别诊断
糖尿病肾病演示ppt课件

感谢观看
THANKS
家属心理支持
鼓励家属给予患者情感上的支持和关爱,共同应对疾病带来的挑战 。
家属参与护理
指导家属参与患者的日常护理工作,如协助患者进行饮食控制、运 动锻炼等,以促进患者的康复。
06
研究进展与未来展望
新型治疗药物研究进展
1 2
SGLT2抑制剂
通过抑制肾脏中SGLT2蛋白的功能,减少葡萄糖 重吸收,从而降低血糖水平,同时减轻肾脏负担 。
戒烟限酒
戒烟和限制酒精摄入有助 于降低心血管疾病的发生 率。
感染并发症预防
保持皮肤清洁
定期清洗皮肤,避免皮肤破损和感染 。
避免接触感染源
尽量避免与感染患者接触,减少感染 风险。
注意口腔卫生
保持口腔清洁,定期检查口腔健康状 况,预防口腔感染。
其他并发症处理
视网膜病变
定期进行眼科检查,及时发现并 治疗视网膜病变,防止视力丧失
并发症评估
糖尿病肾病患者易并发高血压、心血 管疾病等并发症,需对这些并发症进 行评估。
肾脏病理改变评估
通过肾脏活检等手段,可对肾脏病理 改变进行评估,进一步了解病情严重 程度。
预后评估
结合患者年龄、病程、并发症等因素 ,对糖尿病肾病患者的预后进行评估 。
03
治疗原则与方案
控制血糖和血压
血糖控制
通过饮食调整、口服降糖药物或 胰岛素治疗,将血糖控制在正常 范围内,以减轻肾脏负担。
糖尿病肾病
汇报人:XXX
2024-01-19
• 糖尿病肾病概述 • 诊断与评估 • 治疗原则与方案 • 并发症预防与处理 • 患者教育与心理支持 • 研究进展与未来展望
目录
01
糖尿病肾病概述
糖尿病肾病诊断与治疗ppt课件

25
降压药物选择
• 血管紧张素2受体拮抗剂(ARB)
• 血管紧张素转换酶抑制剂(ACEI) • 钙离子拮抗剂(CCB) • -受体阻滞剂 • -受体阻滞剂 • 利尿剂
26
ACEI或ARB
为首选药物,理由是:
* * * * * * * *
在相同降压效果情况下,ACEI具有更大的肾保护作用
肾内RAS系统处于兴奋状态 ACE D/D伴ACE活性明显增高
● ● ● ● ● ● ●
心肌梗死后
冠心病高危因素 糖尿病 慢性肾病 预防中风复发
●
●
31
应用ACEI中的几个问题
* 在糖尿病无高血压无肾病者亦应使用
(HOPE study NEJM 2000,342:145)
* ACEI用于保护肾脏的剂量
雷米普利(ramipril)5mg/d 依钠普利(enalapril)10mg/d
苯那普利(benazepril)20mg/d
卡托普利(captopril)75mg/d
32
应用ACEI 1~2W后测Scr及钾 Scr不变
降压至血压达 到目标值 定期检查
Scr↑<30%
血压达到 目标值 Scr↑>30% ACEI减半加其 他降压药 Scr↑仍>30% 停用ACEI 血压未达 目标值 加用其他降压 药直至血压达 到目标值 定期测Scr及 钾
13
PAS staining reveal megaglomerular of OLETF rat at 24Wks
A C
B
A;24 周对照组,肾小球面积正常无 ECM 增生 B;24 周未治组,肾小球面积增大,ECM 增生 C:24 周治疗组,肾小球面积增大,无 ECM 增生
糖尿病肾病篇课件-PPT
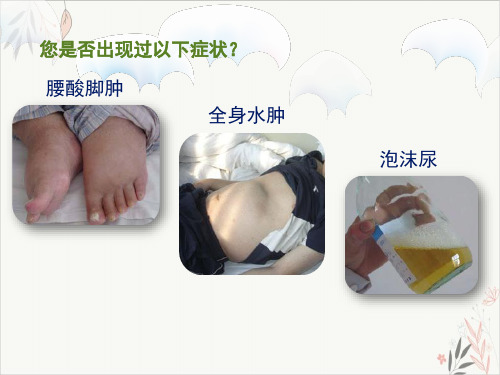
糖尿病肾病是如何分期的?
I期 高滤过期
II期
III期
间断
持续
微量白蛋白尿 微量白蛋白尿
IV期 大量 白蛋白尿
V期 肾衰竭期
可逆转和部分逆转
定期筛查、早期干预、尽早治疗是关键!
1.中华医学会糖尿病学分会.中国2型糖尿病防治指南(2010版):37-38. 2.2012年KDIGO指南
早期降糖可逆转慢性肾脏病
口服降糖药物在慢性肾脏病运用
2型糖尿病合并慢性肾脏病患者口服降糖药用药原则中国专家共识.中国糖尿病.2013;21(10):865-870.
糖尿病肾病的综合治疗——改变生活方式
糖尿病饮食
合理控制体重
适当运动
戒烟
中华医学会糖尿病学分会.中国2型糖尿病防治指南(2010,科普版)
糖尿病肾病的综合治疗——控制血压血脂
<7.8-8.9 <11.1 <7.8
请咨询您的医生,制定合适您的个体化治疗目标!
Diabetes,.Obesity and Metabolism.10, 2008, 811–823
糖尿病肾病的综合治疗——降糖药物的选择
均显著增加心血管事件风险
运中动华应 医从学低会强糖度尿、病低学运分动会量. 开始,以中、低强度运动为主原则:降糖药需兼具有效性和安全性
✓ 严重肾功能不全应采用胰岛素治疗 2型糖尿病合并慢性肾脏病患者口服降糖药用药原则中国专家共识.
在肾脏出现损伤情况下,大量蛋白从尿中排出,导致低蛋白血症,液体从血管渗出到蛋白相对偏高的组织间隙,从而引起水肿
运动应从低强度、低运动量开始,以中、低强度运动为主
中国2型糖尿病防治指南(2010,科普版)
或尿白蛋白排泄率(AER):
糖尿病肾病的中西医诊治进展PPT课件

目前糖尿病患者的数量迅速增加。据世 界卫生组织(WHO)1997年报告,10年前糖 尿病患者约3000万人,至1998年已有约 1.35亿,预计到2025年将突破3.0亿,其 中在发展中国家增长的速度超过了发达国家 (200%∶45%),其死亡率居肿瘤、心血管 病之后的第3位。
第1页/共63页
与达国家相比,我国糖尿病患病率较低, 但增长速度快,且我国人口较多,据中国流 行病学调查结果,糖尿病的标准化患病率在 1980~1981年为0.67%,1995~1997年为 3.21%,增长了近5倍,预计到2010年将达 到6300万,患者总数居世界第一。
第6页/共63页
(2)胰高血糖素和生长激素水平升高:糖 尿病常伴有胰高血糖素和生长激素水平升高, 这两种激素也能使正常人、非糖尿病病人的 GFR水平升高,但不及糖尿病病人的水平。
(3)高蛋白饮食:增加饮食中蛋白质的摄 取也能使糖尿病病人的DFR升高,包括正常人 及非糖尿病病人均如此。
第7页/共63页
第13页/共63页
(二)中医学
糖尿病肾病属中医学中“消渴”、“虚 劳”、“水肿”等范畴,多数人认为本病属 “虚实夹杂,本虚标实”之证,兼夹证多, 可病及气、血、经络、五脏六腑。
本虚为气阴两虚,渐至阳虚,标实为痰 湿、浊毒、瘀血。病位主要在肾、脾、肝, 以肾为主。
第14页/共63页
其病机特点是:禀赋有亏,气阴两虚, 痰热郁瘀,聚积络脉,肾、肝、脾、肺、心 逐渐受损。
大部分DN患者最终会发展为晚期肾衰或 提前死于心血管并发症,有蛋白尿的糖尿病患 者死于心血管并发症的危险性增加了20~40 倍,是糖尿病患者的主要死亡原因之一。
第4页/共63页
一、发病机理 (一)现代医学
DN的发病机制尚未完全阐明,近年来的 研究资料表明,DN的发病机制是多方面的, 主要有以下几个方面。
第1页/共63页
与达国家相比,我国糖尿病患病率较低, 但增长速度快,且我国人口较多,据中国流 行病学调查结果,糖尿病的标准化患病率在 1980~1981年为0.67%,1995~1997年为 3.21%,增长了近5倍,预计到2010年将达 到6300万,患者总数居世界第一。
第6页/共63页
(2)胰高血糖素和生长激素水平升高:糖 尿病常伴有胰高血糖素和生长激素水平升高, 这两种激素也能使正常人、非糖尿病病人的 GFR水平升高,但不及糖尿病病人的水平。
(3)高蛋白饮食:增加饮食中蛋白质的摄 取也能使糖尿病病人的DFR升高,包括正常人 及非糖尿病病人均如此。
第7页/共63页
第13页/共63页
(二)中医学
糖尿病肾病属中医学中“消渴”、“虚 劳”、“水肿”等范畴,多数人认为本病属 “虚实夹杂,本虚标实”之证,兼夹证多, 可病及气、血、经络、五脏六腑。
本虚为气阴两虚,渐至阳虚,标实为痰 湿、浊毒、瘀血。病位主要在肾、脾、肝, 以肾为主。
第14页/共63页
其病机特点是:禀赋有亏,气阴两虚, 痰热郁瘀,聚积络脉,肾、肝、脾、肺、心 逐渐受损。
大部分DN患者最终会发展为晚期肾衰或 提前死于心血管并发症,有蛋白尿的糖尿病患 者死于心血管并发症的危险性增加了20~40 倍,是糖尿病患者的主要死亡原因之一。
第4页/共63页
一、发病机理 (一)现代医学
DN的发病机制尚未完全阐明,近年来的 研究资料表明,DN的发病机制是多方面的, 主要有以下几个方面。
