低血糖标准化处理流程
【实用】低血糖的应急程序-应急预案

【实用】低血糖的应急程序-应急预案一、应急预案目的:为了应对低血糖症状出现时的紧急情况,保障低血糖患者的生命安全,本预案旨在规范低血糖的应急程序,提高应对低血糖的效率和准确性。
二、应急预案内容:1. 低血糖症状识别:低血糖症状包括但不限于头晕、乏力、出汗、心慌、饥饿感、颤抖、恶心、焦虑等。
当发现患者出现以上症状时,应立即考虑低血糖可能,并进行相应的应急处理。
2. 应急处理程序:(1)立即测试血糖值,使用血糖仪或者其他血糖测试设备,测量患者的血糖值,确认是否低血糖。
(2)给予快速补充糖分,如果患者确认为低血糖,应立即给予快速补充糖分,比如葡萄糖片、果汁、含糖饮料等。
如果患者意识清醒,可以自行进食;如果患者昏迷或无法进食,应通过口服或注射的方式给予糖分。
(3)观察反应,在给予糖分后,应及时观察患者的反应,如症状是否缓解、血糖值是否回升等。
必要时再次测试血糖值,确保患者的血糖得到有效控制。
3. 寻求帮助:如果患者在应急处理过程中出现严重昏迷、抽搐、呼吸困难等情况,应立即拨打急救电话,寻求医护人员的帮助,并在等待急救人员到来的过程中继续进行应急处理。
4. 预防措施:对于患有低血糖的人群,应加强预防措施,包括定期监测血糖值、遵医嘱合理用药、合理饮食、适量运动等,减少低血糖发生的可能性。
三、应急预案执行:本预案应在低血糖患者及其家属、护理人员中进行宣传和培训,确保在低血糖症状出现时能够迅速有效地进行应急处理。
同时,定期进行演练和检查,及时修订和完善应急预案,以提高应对低血糖的能力和水平。
四、应急预案总结:低血糖是一种常见但危险的糖尿病并发症,对于低血糖患者及其周围人员来说,掌握低血糖的应急处理程序至关重要。
本预案的制定旨在提高低血糖的应急处理效率和准确性,保障低血糖患者的生命安全,希望能够得到广泛的推广和应用。
减少低血糖患者低血糖发生PDCA
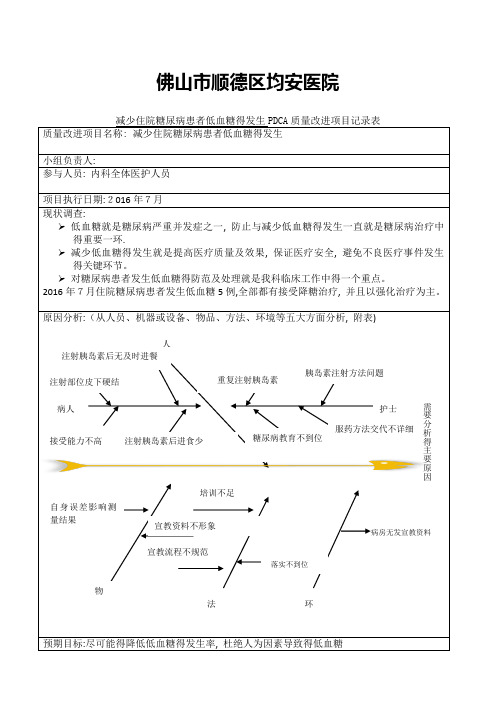
佛山市顺德区均安医院
减少住院糖尿病患者低血糖得发生PDCA 质量改进项目记录表
质量改进项目名称: 减少住院糖尿病患者低血糖得发生
小组负责人:
参与人员: 内科全体医护人员
项目执行日期:2016年7月 现状调查:
➢ 低血糖就是糖尿病严重并发症之一, 防止与减少低血糖得发生一直就是糖尿病治疗中得重要一环.
➢ 减少低血糖得发生就是提高医疗质量及效果, 保证医疗安全, 避免不良医疗事件发生得关键环节。
➢ 对糖尿病患者发生低血糖得防范及处理就是我科临床工作中得一个重点。
2016年7月住院糖尿病患者发生低血糖5例,全部都有接受降糖治疗, 并且以强化治疗为主。
原因分析:(从人员、机器或设备、物品、方法、环境等五大方面分析, 附表)
预期目标:尽可能得降低低血糖得发生率, 杜绝人为因素导致得低血糖
人
病人
护士
物
法
环
病房无发宣教资料
落实不到位
培训不足
宣教流程不规范
宣教资料不形象 注射部位皮下硬结 注射胰岛素后无及时进餐 接受能力不高 注射胰岛素后进食少
需要分
析
得主要原因
重复注射胰岛素
胰岛素注射方法问题
糖尿病教育不到位
服药方法交代不详细 自身误差影响测量结果。
葡糖糖危急值标准化处理记录
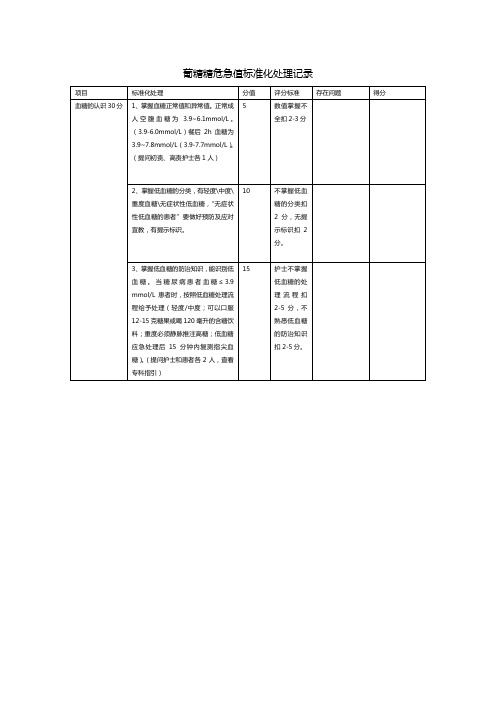
护士不掌握低血糖的处理流程扣2-5分,不熟悉低血糖的防治知识扣2-5分。
2、掌握低血糖的分类,有轻度\中度\重度血糖\无症状性低血糖,“无症状性低血糖的患者”要做好预防及应对宣教,有提示标识。
10
不掌握低血糖的分类扣2分,无提示标识扣2分。
3、掌握低血糖的防治知识,能识别低血糖。当糖尿病患者血糖≤3.9mmol/L患者时,按照低血糖处理流程给予处理(轻度/中度;可以口服12-15克糖果或喝120毫升的含糖饮料;重度必须静脉推注高糖;低血糖应急处理后15分钟内复测指尖血糖)。(提问护士和患者各2人,查看专科指引)
葡糖糖危急值标准化处理记录
项目
标准化处0分
1、掌握血糖正常值和异常值。正常成人空腹血糖为3.9~6.1mmol/L。(3.9-6.0mmol/L)餐后2h血糖为3.9~7.8mmol/L(3.9-7.7mmol/L)。(提问初责、高责护士各1人)
5
数值掌握不全扣2-3分
降低住院病人低血糖发生率品管圈护理课件

• 引言 • 低血糖发生的原因及影响 • 品管圈活动计划与实施 • 品管圈活动成果 • 结论与建议
01
引言
主题选定理由
低血糖是住院病人常见并发症之 一,可导致身体机能下降,影响
治疗效果。
低血糖发生率高,对病人健康造 成潜在威胁,增加医疗负担。
通过品管圈活动,整合护理人员 智慧,提高护理质量,降低低血
低血糖时可引起恶心、呕吐、 腹痛等症状。
情绪问题
长期反复低血糖可引起焦虑、 抑郁等情绪问题。
低血糖对医疗体系的影响
医疗资源浪费
低血糖频繁发生,需要医 护人员频繁处理,占用大 量医疗资源。
医疗纠纷风险
低血糖导致病人昏迷或癫 痫发作等严重后果,可能 引发医疗纠纷。
经济负担
低血糖需要额外的监测和 治疗,增加了病人的经济 负担。
希望品管圈活动能够不断创新和完善, 引入更多的现代管理理念和方法,提 高活动的科学性和有效性。
希望品管圈活动能够更加注重实践与 应用,将理论和实践相结合,真正做 到发现问题、解决问题、提高质量。
THANKS
感谢观看
保障病人安全
降低低血糖发生率,有助 于减少病人身体损伤,保 障病人安全。
提升团队协作能力
品管圈活动强调团队协作, 可增强团队凝聚力,提高 工作效率。
02
低血糖发生的原因及影响
低血糖发生的原因
胰岛素使用不当
胰岛素剂量过大或注射 时间不规律,导致血糖
下降。
饮食不当
摄入食物过少或未按时 进餐,导致血糖波动。
得了一定的成果。
在活动过程中,我们发现低血糖发生的 通过本次活动,我们成功地降低了住院
原因主要包括病人自身因素、医护人员 病人低血糖的发生率,提高了医护人员
患者发生低血糖的应急演练流程

患者发生低血糖的应急演练流程
一、患者出现低血糖症状
当患者出现冷汗、颤抖、口唇发青等低血糖症状时,须立即采取应急措施。
二、评估患者状况
立即对患者进行检查,评估血糖水平是否低于 3.9毫摩尔/升,同时观察患者其他症状以确定是否真的为低血糖。
三、给予快速血糖
如果确认为低血糖,立即给患者提供15-20克的糖分,如葡萄糖片、果糖水等,帮助快速提升血糖水平。
四、随访观察
给予快速血糖15分钟后,再次检查患者血糖水平,确保已恢复正常。
如果血糖仍未升高,需要继续给予同量的糖分,直至血糖正常为止。
五、记录事件经过
将患者低血糖事件的时间、原因、给药情况和症状改变过程等内容记录详细,交付主治医生了解- 。
六、告知家属
告知家属今后的预后措施,培养他们处理下一场低血糖的能力,以防不测。
降低住院患者低血糖发生率品管圈课件

02
品管圈圈能力提升
圈能力定义与计算
圈能力定义
圈能力是指品管圈在解决特定问 题时,利用集体智慧、团队协作 和改善手法达成目标的综和能力 。
圈能力计算
通过目标值与实际值之差来计算 圈能力,公式为:圈能力= (目标 值-实际值) / (目标值-现状值)。
提升圈能力的策略
强化团队协作
培养创新意识
通过定期的团队建设活动,提高团队 成员间的沟通与合作能力。
鼓励团队成员积极提出创新性想法和 改进意见,激发团队的创新活力。
提升改善手法掌握度
组织培训和分享会,使团队成员熟练 掌握各种改善手法和工具。
圈能力与目标设定
目标设定需考虑圈能力
在设定品管圈目标时,应充分考虑团队的实际能力,确保目标具 有可行性和挑战性。
目标与圈能力的匹配
确保目标的实现能够最大程度地发挥团队的集体智慧和协作能力。
认知和预防意识。
01
02
03
设计低血糖宣传资料,包括 海报、手册和视频,供患者
及其家属学习。
定期组织低血糖防治讲座或 研讨会,邀请专家进行讲解
。
04
05
提供一对一咨询,解答患者 及其家属的疑问。
对策二:医护人员培训
总结词:加强医护人员对 低血糖的认知和应对能力 ,提高服务质量。
制定低血糖防治培训计划 ,包括理论知识和实践操 作。
针对患者依从性差的问题,可以加强 患者教育,提高患者的认知度和自我 管理能力。
胰岛素使用方案调整不及时
建立定期评估机制,及时调整胰岛素 使用方案,减少低血糖风险。
效果确认方法与指标
监测指标
监测住院患者的低血糖发生率 、发生时间和持续时间等指标
简答低血糖处理流程

简答低血糖处理流程
低血糖处理流程是什么
低血糖是指血糖水平低于正常范围,可能会导致头晕、出汗、心悸、恶心、乏力等症状。
低血糖的处理流程包括确定血糖水平、立即补充糖分、调整饮食、药物治疗、及时就医等。
1、确定血糖水平:出现低血糖症状时,需要测量患者的血糖水平,以确认是否低血糖。
2、立即补充糖分:当发现低血糖时,需要立即补充糖分。
可以通过饮用果汁、含糖饮料、糖果、葡萄糖片等方式补充糖分。
3、调整饮食:低血糖的患者需要调整饮食,避免过度饥饿或暴饮暴食。
可以选择低GI(血糖指数)的食物,如全麦面包、燕麦片、豆类等。
4、药物治疗:如果低血糖的情况比较严重,患者可以到医院静脉输注葡萄糖,帮助快速提升血糖。
因此,当发生低血糖时,应秉承及时补充血糖的处理原则。
5、及时就医:如果发生比较严重的低血糖,没有及时处理,血糖没有尽快提升,患者就可能存在猝死的风险。
所以,如果经常出现低血糖症状,建议患者及时到医院诊治。
如果经常出现低血糖症状,建议患者及时到医院诊治。
围术期血糖管理专家共识

围术期血糖管理专家共识高卉(执笔人)黄宇光(负责人)许力郭向阳张秀华郭政陈雯王国林王国年马正良郑宏围手术期血糖异常包括高血糖、低血糖和血糖波动,以高血糖最为常见。
手术创伤、麻醉、术后感染等多种因素可能诱发机体分泌儿茶酚胺、皮质醇和炎性介质等胰岛素抵抗因子,促使血糖升高。
手术创伤越大,应激越强,血糖升高越明显。
另一方面,围术期长时间禁食或摄入不足,常规降糖治疗的中断和改变,也有导致医源性低血糖和血糖波动的可能。
围术期血糖异常增加手术患者的死亡率,增加感染、伤口愈合延迟、心脑血管事件等并发症的发生率,延长住院时间,影响远期预后。
合理的血糖监测和调控是围术期管理的重要组成部分,应当得到重视。
根据患者是否合并糖尿病,围术期高血糖可分为合并糖尿病的高血糖和单纯的应激性高血糖(stress-induced hyperglycemia)两类,前者往往血糖升高更为明显,约占围术期高血糖的70%以上。
近年来,糖尿病的发病率以及手术患者中糖尿病所占比例逐年增高,中国糖尿病患病率已高达10.9%,外科手术患者中至少10%~20%合并糖尿病,使得围术期高血糖的问题日益凸显。
中华医学会麻醉学分会于2014年组织专家组制订了《围术期血糖管理专家共识》,本文是在此基础上更新的2020年版本。
一、术前评估与准备>>>>(一)术前评估1、筛查空腹或随机血糖糖尿病患者检测空腹和餐后2h血糖。
2、糖化血红蛋白糖化血红蛋白(HbA1c反)映采血前三个月的平均血糖水平,可用于评价长期血糖控制效果,预测围术期高血糖的风险。
HbA1c还可用于鉴别糖尿病和单纯应激性高血糖,发现术前未诊断的隐匿性糖尿病。
单纯应激性高血糖者HbA1c应<6.5%。
贫血、近期输血等因素可能干扰HbA1c测量的准确性。
HbA1c升高是围术期死亡率和并发症发生率的独立危险因素。
建议糖尿病患者术前4~6周内检测HbA1c。
HbA1c≤7%提示血糖控制满意,围术期风险较低。
降低住院患者低血糖发生率品管圈课件

contents
目录
• 引言 • 品管圈活动过程 • 降低住院患者低血糖发生率 • PDCA循环在品管圈中的应用 • 品管圈的效益与展望 • 结论
01
引言
主题选定理由
01
02
03
重要性
低血糖是住院患者中常见 的并发症,可能导致患者 的不适和病情恶化,甚至 可能引发其他严重疾病。
严重时可导致昏迷。
心血管疾病
低血糖可能诱发心血管疾病, 如心绞痛、心肌梗死等。
肾脏损伤
长时间低血糖可能对肾脏造成 不可逆的损伤。
其他危害
如认知功能障碍、行为异常等 。
降低低血糖发生的措施
规范胰岛素使用
医护人员应指导患者正确使用 胰岛素,包括剂量调整和注射
时间。
饮食管理
为患者提供个性化的饮食建议 ,确保摄入足够的营养和热量 。
实施改进措施
按照计划逐步实施改进措施,确 保各项措施的有效执行。
培训与沟通
加强医护人员对低血糖的认识和预 防措施的培训,提高全员意识。
监测与反馈
对改进措施的实施情况进行监测, 及时反馈执行情况。
确认阶段
效果评估
改进建议
对改进措施实施后的效果进行评估, 确认是否达到预期目标。
根据效果评估结果,提出进一步改进 的建议。
在Do阶段,品管圈成员需要按照 计划实施各项措施,确保计划的 执行。
在Check阶段,品管圈成员需要 对实施效果进行检查和评估,分 析问题解决的程度和效果。
在品管圈活动中,PDCA循环可 以应用于解决各种问题,包括降 低住院患者低血糖发生率。
在Act阶段,品管圈成员需要对总 结经验进行总结和反馈,对未解 决的问题进行进一步的分析和改 进。
重症患者血糖管理的存在问题与整改措施

重症患者血糖管理的存在问题与整改措施引言重症患者血糖管理是临床工作中非常重要的一项工作。
在重症患者中,血糖水平的异常与预后密切相关,高血糖和低血糖都会增加患者的死亡风险。
因此,重症患者的血糖管理需要引起医护人员的高度重视。
然而,目前在实际工作中还存在一些问题,如何改进重症患者血糖管理工作是一个亟待解决的问题。
本文将探讨重症患者血糖管理存在的问题,并提出相应的整改措施。
一、问题分析1.1高血糖管理不规范在重症患者管理中,高血糖是一项常见的问题。
在重症患者中,高血糖不仅会增加感染的风险,还会增加多器官功能障碍综合征(MODS)和死亡的风险。
然而,目前在高血糖管理方面还存在一些问题。
一方面是对于高血糖的定义不够清晰,因此在实际操作中往往出现了高血糖的管理不规范的情况。
另一方面,对于如何进行高血糖管理和及时干预也存在一定的困惑,导致了高血糖管理工作不够到位。
1.2低血糖管理不足与高血糖相对应的是低血糖,在重症监护室中,低血糖同样是一个不容忽视的问题。
低血糖对于患者的生命安全同样具有严重的威胁。
然而,目前在低血糖管理方面还存在一些问题。
首先,在重症患者中,低血糖的发生率较高,但是对于低血糖的监测和干预相对不够到位。
其次,在一些情况下,容易出现因为高血糖治疗而导致低血糖的情况,这也需要我们重视和及时干预。
1.3缺乏规范的血糖管理流程目前在重症患者血糖管理方面缺乏统一的规范流程。
这导致了在实际操作中存在血糖管理不规范的情况。
在一些机构中,缺乏专门的血糖管理团队,使得血糖管理工作缺乏系统性和连续性。
1.4医护人员的理念和技能需提高在重症患者血糖管理中,医护人员的理念和技能水平也是一个需要重视的问题。
一方面是一些医护人员对于血糖管理的重要性认识不够,因此在实际操作中容易存在忽视血糖管理的情况。
另一方面,对于血糖的监测和干预的技能水平也需要不断提高,以确保在重症患者血糖管理中达到预期的效果。
二、整改措施2.1规范化高血糖管理(1)明确高血糖的定义:应根据目前指南和建议,明确重症患者高血糖的定义。
新生儿低血糖临床规范管理专家共识(2021)

新生儿低血糖临床规范管理专家共识(2021)一、新生儿低血糖的高危因素、临床表现及基本定义1 高危因素胎儿BGL是母体BGL的70%~80%,为适应快速生长和储存能量,胎儿在妊娠晚期对葡萄糖的需求大幅增长,所以早产儿、低出生体重儿因晚期储备不足,容易发生低血糖。
所有引起胰岛素分泌增多、反调节激素(生长激素、儿茶酚胺类、糖皮质激素等)分泌减少、自身储能不足的相关因素均可导致新生儿低血糖。
新生儿低血糖的高危因素包括母体因素和新生儿因素。
母体因素包括:(1)妊娠糖尿病(gestational diabetes mellitus,GDM);(2)产前24 h内尤其是产时使用以下药物:β受体阻滞剂、地塞米松、磺脲类降糖药、抗抑郁药,静脉大量输注葡萄糖;(3)母亲有代谢性疾病或内分泌疾病家族史。
新生儿因素包括:小于胎龄儿(small for gestational age,SGA)、大于胎龄儿(large for gestational age,LGA)、宫内生长迟缓(intrauterine growth retardation,IUGR)、胎龄>4 000 g 或<2 500g、低体温、喂养不足、产时缺氧、红细胞增多症、溶血性贫血等。
其中最常见且最主要的4 种新生儿低血糖高危因素为GDM、早产儿、SGA、LGA,非GDM 的LGA 需警惕有无内分泌系统疾病。
2 临床表现无症状性新生儿低血糖的发生率是症状性新生儿低血糖的10~20倍,相同BGL的低血糖不同个体的临床表现差异也可能较大。
新生儿低血糖常为非特异性的临床表现,主要包括交感神经兴奋性增高所致的症状和体征,如出汗、脸色苍白、激惹、饥饿、肢体抖动(震颤)、呼吸不规则、心动过速和呕吐等;以及中枢神经系统葡萄糖缺乏所致的症状和体征,如呼吸暂停、喂养困难、肌张力低下、哭声弱或高尖、惊厥、意识水平变化(如淡漠、嗜睡、昏迷)等。
交感神经兴奋性增高的临床表现出现更早,而出现中枢神经系统葡萄糖缺乏症状时的BGL 会更低。
【实用】低血糖的应急程序-应急预案

【实用】低血糖的应急程序-应急预案
一、应急预案目的。
低血糖是糖尿病患者常见的急性并发症,可能会导致严重的健
康问题甚至危及生命。
因此,制定低血糖的应急预案,旨在提供应
对低血糖的紧急程序,以确保患者在发生低血糖时能够及时得到救
助和处理。
二、应急预案内容。
1. 低血糖的识别。
低血糖可能出现的症状包括头晕、出汗、心悸、疲乏、颤抖、恶心、意识模糊等,患者在出现这些症状时应当警惕可能是低血糖。
糖尿病患者在发生低血糖时可能会出现异常行为或言语,家
人或同事应当留意患者的异常表现。
2. 应对低血糖的紧急程序。
当发现糖尿病患者出现低血糖症状时,应立即向其提供含糖饮料或食品,如果汁、糖水、糖果等。
若患者处于昏迷状态,应立即拨打急救电话,并在等待急救人员到达之前,将患者平放并保持呼吸道通畅,避免让患者进食。
3. 急救人员到达后的处理。
急救人员到达后,应将患者送往医院进行进一步的治疗和观察。
医院应当对患者进行血糖监测,并根据具体情况进行治疗,以确保患者的健康和安全。
三、应急预案的宣传和培训。
将低血糖的应急预案内容进行宣传和培训,让糖尿病患者及其家人、同事等人员了解应对低血糖的紧急程序。
定期进行模拟演练,提高相关人员应对低血糖的应急能力。
四、应急预案的更新和完善。
针对实际情况和医疗技术的发展,应急预案需要定期进行更新和完善,以确保其实用性和适用性。
以上就是低血糖的应急预案内容,希望能够在发生低血糖紧急情况时,提供有效的帮助和处理。
中国血糖监测临床应用指南

中国血糖监测临床应用指南一、本文概述《中国血糖监测临床应用指南》旨在为临床医生和医疗工作者提供关于血糖监测的权威、全面和实用的指导。
本文系统地介绍了血糖监测的基本概念、目的、方法、技术、以及在不同疾病和情况下的应用策略。
通过参考国内外最新的研究成果和临床实践,我们提供了关于血糖监测的最新理念和技术,以及针对各种临床情况的优化策略。
本文的编写旨在提高我国临床医生在血糖监测方面的技能水平,帮助他们在临床实践中更好地应用血糖监测技术,以改善患者的疾病管理和治疗效果。
我们希望通过这份指南,推动中国血糖监测技术的规范化、标准化和科学化,为我国的糖尿病防治工作做出贡献。
在本文中,我们将详细讨论血糖监测的基本原理、血糖监测设备的选择和使用、血糖监测的频率和时机、以及血糖监测结果的解读和应用。
我们还将针对不同类型的糖尿病患者(如1型糖尿病、2型糖尿病、妊娠期糖尿病等)以及特殊情况下(如低血糖、高血糖危象等)的血糖监测策略进行深入探讨。
我们期待这份指南能对临床医生和医疗工作者在血糖监测的临床应用中提供有益的参考,为我国的糖尿病防治工作注入新的活力和动力。
二、血糖监测的基本原则血糖监测是糖尿病管理中的重要组成部分,它有助于评估糖尿病患者的血糖控制情况,指导治疗方案的调整,预防糖尿病并发症的发生。
在进行血糖监测时,应遵循以下基本原则:个体化原则:血糖监测的频率、时间和方式应根据患者的具体情况进行个体化设定,包括患者的糖尿病类型、病程、治疗方案、血糖控制目标以及患者的自我管理能力等因素。
全面性原则:血糖监测应全面反映患者的血糖波动情况,包括空腹血糖、餐后血糖、夜间血糖等。
同时,对于使用胰岛素或口服降糖药物的患者,还应关注低血糖事件的发生。
及时性原则:血糖监测结果应及时获取并反馈给患者和医生,以便及时调整治疗方案,确保患者的血糖控制在目标范围内。
安全性原则:血糖监测过程中应确保患者的安全,避免因操作不当或设备故障等原因导致的意外伤害。
降低住院患者胰岛素强化治疗期间低血糖处置不规范率的品管圈实践

糖范 畴 ” 。糖尿病患者常伴 有 自主神经功能 障碍 , 影响 机体对低血糖 的反馈调节能力 ,增加了发生严 重低血 糖 的风险 。 同时 , 低血糖也 可能诱 发或加重患者 自主神
分, 满分 为 3 0 0分 。最 后 选 定 总 分 ( 2 7 4分 ) 最 高 的
“ 降低 在 院胰 岛 素 强化 治 疗期 间患者 低 血 糖处 置 不
规 范率 ”为本 次 品管 圈活动 的主题 ,其 中院方政 策
4 4分 、 可 行性 4 2分 、 迫切性 4 8分 、 全 员参 与 4 8分 、
由于圈员轮值夜 班且上班 工作量大 , 我院实行 下夜班
当 日( s l e e p d a y , S D) 保 证休 息 质量 , 较 难 集 中召 开 圈
会 。在本次 品管圈活动 中主题选定 , 低血糖原 因分析
强化治疗期 间住 院患者低血糖纠正效率 ,严格按照指 南标 准进行低血糖处置及处置后 的血糖达标率 ,减少 低 血糖发生次数和后续血糖波动 , 加强患者治疗信 心 , 保 障患者安 全。内分 泌科予 2 0 1 4年 3 —7月应用 品管
1 . 4 现状把 握 中国糖尿 病指南 中提 出“ 吃 1 5 g 碳
圈降低住院患者胰 岛素强 化治疗期 间低血糖处 置不规
范率 , 取得 了较好效果 , 现报道如下 。
1 方 法
住院患者胰岛素强化 治疗期 间低血糖处置不规范率从开展前的 6 0 . 7 %降低至 1 4 . 1 %。 结论
素 强 化 治 疗 期 间低 血 糖 处 置 不 规 范 率 , 降低 患 者低 血 糖 反 复 发 生 的 机 会 , 减轻 患 者 痛 苦 。
低血糖生成指数技术要求

低血糖生成指数技术要求低血糖生成指数(Low glycemic index, GI)技术是一种评估食物对血糖影响的标准方法。
GI值越低,食物被消化吸收后对血糖的升高就越缓慢。
这种评估指数的技术在科学研究、医学领域以及饮食指导等方面都具有重要的应用价值。
本文将从技术要求的角度来探讨低血糖生成指数技术的相关要求。
首先,低血糖生成指数技术的实施需要一系列的标准化操作。
这包括食物样品的选择,分析方法的建立,数据处理以及结果的统计分析等环节。
对于食物样品的选择,应该根据不同地域的饮食特点,选取常见的食物作为研究对象,以保证研究结果的广泛适用性。
对于分析方法的建立,需要选择合适的生化检测指标,比如测量食物样品中的葡萄糖、胰岛素和血糖等指标。
此外,还需要建立血糖曲线模型,通过测量食物样品和参比食物对血糖的影响,计算出低血糖生成指数。
数据处理以及结果的统计分析部分是确保实验数据的可靠性和准确性的重要环节。
其次,低血糖生成指数技术要求对实验参与者的选择以及实验条件的控制。
为了获得可靠的实验数据,实验参与者的选择需要符合一定的标准。
通常情况下,选取健康人群作为实验参与者,并排除有基础代谢不良疾病的人群。
对于实验条件的控制,需要控制实验参与者的饮食和生活方式,以减少其他因素对实验结果的影响。
此外,为了获得比较准确的实验结果,应该采用随机分组的实验设计,确保实验参与者在实验前的基线水平大致相同。
最后,低血糖生成指数技术还需要有较高的研究水平和实验设备。
低血糖生成指数技术的研究需要有一定的科研背景和专业知识,能够理解血糖代谢的基本原理,了解相关生化检测技术以及数据处理与分析方法。
实验设备方面,通常需要有生化分析仪器、生物稳定同位素检测仪和计算机等设备,以支持实验的顺利进行和数据的准确分析。
总之,低血糖生成指数技术作为评估食物血糖影响的重要方法,其技术要求包括标准化操作、实验参与者的选择与实验条件的控制,以及研究水平和实验设备的要求。
低血糖的急救流程

低血糖的急救流程
低血糖是指血糖浓度降至正常范围以下的情况,通常是由于胰岛素过量或者饮食不足导致的。
低血糖会导致头晕、出汗、心悸、乏力等症状,严重时甚至会危及生命。
因此,及时有效的急救对于低血糖患者至关重要。
下面将介绍低血糖的急救流程。
首先,当发现有人出现低血糖症状时,应立即给患者服用含糖的食物或饮料,如果汁、含糖饮料、糖果等。
这些食物或饮料可以快速提高血糖浓度,缓解患者症状。
其次,如果患者已经失去意识或无法吞咽,就需要立即进行急救处理。
这时,应立即使用葡萄糖胶或者葡萄糖注射液来迅速提高血糖浓度。
葡萄糖胶可以通过口腔黏膜吸收,作用更快,而葡萄糖注射液则可以直接注射到患者体内,效果更为迅速。
在急救过程中,要时刻观察患者的症状变化,确保其症状得到缓解。
同时,要注意避免让患者进食过多的含糖食物,以免引起血糖反弹。
在确保患者症状得到缓解的情况下,可以适量给予含碳水化合物的食物,如面包、饼干等,以维持血糖浓度的稳定。
最后,急救结束后,应及时就医,对患者进行全面的检查和治疗。
医生会根据患者的具体情况,制定合理的治疗方案,以预防低血糖再次发作。
总之,低血糖的急救流程包括及时给予含糖食物或饮料,使用葡萄糖胶或葡萄糖注射液,观察症状变化,避免血糖反弹,及时就医等环节。
只有在这些环节都得到有效执行的情况下,才能最大限度地保障低血糖患者的生命安全。
希望大家都能够了解低血糖的急救流程,做好相关的预防和应对措施。
【实用】低血糖的应急程序-应急预案

【实用】低血糖的应急程序-应急预案一、背景介绍。
低血糖是糖尿病患者常见的急性并发症之一,一旦发生低血糖,如果不及时处理,可能会导致严重后果,甚至危及生命。
因此,建立低血糖的应急预案对于糖尿病患者及其家人至关重要。
二、应急预案内容。
1. 低血糖的症状。
头晕、乏力、出汗。
心悸、恶心、烦躁。
饥饿感、颤抖。
意识模糊、神志不清。
2. 应急处理步骤。
发现低血糖症状后,首先要确保患者的安全,避免发生意外伤害。
立即给患者补充糖分,可以选择含糖饮料、糖果、葡萄糖片等。
如果患者已经失去意识,不能吞咽,应立即使用胰高血糖素注射剂(胰岛素注射器),并立即送往医院急救。
3. 预防措施。
确保糖尿病患者按时进餐,避免餐后过量运动或长时间不进食。
定期监测血糖水平,及时调整胰岛素或口服降糖药物的剂量。
携带补充糖分的食品或药物,以备不时之需。
4. 应急联系方式。
紧急情况下,拨打急救电话(120)或就近的医院急救中心电话,寻求专业救助。
三、应急预案执行。
1. 确保家庭成员都了解低血糖的症状和处理方法,随身携带应急联系方式。
2. 在发生低血糖症状时,立即按照预案进行应急处理,确保患者的安全。
3. 定期进行低血糖的知识培训和演练,提高家庭成员的应急处理能力。
四、应急预案修订。
1. 定期对应急预案进行评估和修订,根据实际情况进行相应的更新和完善。
2. 根据家庭成员的变化和糖尿病患者的病情变化,及时更新应急联系方式和处理方法。
五、总结。
低血糖是一种常见的急性并发症,建立完善的应急预案对于及时处理低血糖症状至关重要。
家庭成员要了解低血糖的症状和处理方法,定期进行应急演练,以提高自身的应急处理能力,确保糖尿病患者在发生低血糖时能够得到及时有效的救助。
新生儿科常见应急预案及流程

新生儿科常见应急预案及流程新生儿科是专门负责对新生儿进行护理和治疗的科室,由于新生儿较为脆弱,常常会遭遇突发情况,因此在新生儿科中制定常见应急预案及相应的流程非常重要。
下面是对新生儿科常见应急预案及流程的详细介绍。
1.窒息当新生儿发生窒息时,需要立即进行紧急处理。
预设流程如下:(1)立即提供新生儿复苏和呼吸道通畅救治的设备和药物。
(2)清除新生儿口腔内的分泌物或异物,采用“估计胸廓宽度”的方法,选择合适的接触体积压缩胸廓。
(3)进行无创呼吸机辅助通气,若无效则进行有创呼吸机辅助通气。
(4)在通气的同时,确定新生儿心跳状况,进行心肺复苏,不间断进行心肺复苏30秒,然后进行心电监护。
(5)如果心肺复苏等一切方法均无效,应及时通知家属做好心理疏导工作。
2.低血糖低血糖是新生儿最常见的代谢紊乱疾病之一,预设流程如下:(1)用脱水醋酸纤维素棉球或双孔棉球擦拭足跟两次,等待15秒后用试纸检测血糖。
(2) 如果血糖值低于2.6mmol/L,应立即竖脐静脉输液给予20%的葡萄糖溶液。
(3)在注射葡萄糖溶液的同时,继续检测血糖,每15分钟检测一次,直到血糖达到正常范围。
(4)如果血糖仍然无法维持在正常范围,应及时调整输液速度或浓度,并通知医生进行进一步处理。
3.新生儿感染新生儿感染是威胁新生儿生命的重要因素,特别是早产儿更易感染,预设流程如下:(1)确定感染的类型和部位,及时采集血液、尿液、粪便等样本进行检测。
(2)快速给予合适的抗生素治疗,药物选择要根据对可能感染的微生物的敏感性进行评估。
(3)监测新生儿体温、心率、呼吸、血氧饱和度等生命体征,以及血常规、CRP等指标。
(4)与患者家属沟通,告知其目前情况和治疗进展,解答其疑问,提供必要的心理支持。
4.高胆红素血症高胆红素血症是指新生儿体内胆红素水平过高的一种病理状态,预设流程如下:(1)通过黄疸指数对新生儿进行黄疸评估,同时进行血清胆红素测定。
(2)高胆红素血症病史、临床表现、体征进行评估,确定是否需要治疗。
低血糖处理得标准化流程

低血糖处理得标准化流程Low blood sugar, also known as hypoglycemia, is a condition characterized by abnormally low levels of glucose in the bloodstream. It can be a potentially dangerous situation, particularly for individuals with diabetes who are taking medication to lower their blood sugar levels. Therefore, standardized protocols for managing low blood sugar are crucial to ensure prompt and appropriate treatment. This article will discuss the standardized process for managing low blood sugar, including prevention, recognition, and treatment strategies.Prevention is the first and most important step in managing low blood sugar. For individuals with diabetes, maintaining a stable blood sugar level is essential. This can be achieved through regular monitoring of blood glucose levels, adhering to a balanced diet, and taking prescribed medications as directed. It is also crucial to avoid skipping meals or delaying meals for an extended period, as this can lead to a drop in blood sugar levels. Additionally,regular exercise and stress management techniques can help in preventing episodes of low blood sugar.Recognition of low blood sugar symptoms is vital for timely intervention. Common symptoms include dizziness, confusion, sweating, shakiness, weakness, and irritability. In severe cases, individuals may experience seizures or loss of consciousness. It is essential for individuals with diabetes, their caregivers, and healthcare professionals to be familiar with these symptoms to ensure early recognition and appropriate action. Regular blood glucose monitoring can also aid in detecting low blood sugar before symptoms manifest.Once low blood sugar is recognized, prompt treatment is necessary to prevent complications. The first step in the treatment process is to consume a fast-acting source of glucose. This can be in the form of glucose tablets, fruit juice, regular soda, or candies. It is important to avoid foods that contain fat, as they can delay the absorption of glucose. After consuming a fast-acting source of glucose,it is essential to monitor blood sugar levels closely toensure they return to a safe range.If the individual is unconscious or unable to swallow, emergency medical assistance should be sought immediately. In such cases, glucagon injections may be administered by a trained individual or healthcare professional. Glucagon is a hormone that stimulates the liver to release stored glucose into the bloodstream, raising blood sugar levels.It is crucial for individuals with diabetes to have a glucagon emergency kit readily available, and for their caregivers or family members to be trained on its administration.After the initial treatment, it is important to follow up with a healthcare professional to evaluate the cause of the low blood sugar episode and make any necessary adjustments to the individual's diabetes management plan. This may involve reviewing medication dosages, modifying the meal plan, or adjusting the exercise routine. Regular follow-up appointments and communication with healthcare professionals are essential to prevent future episodes of low blood sugar and ensure optimal diabetes management.In conclusion, the standardized process for managing low blood sugar involves prevention, recognition, and treatment strategies. Prevention includes maintaining stable blood sugar levels through regular monitoring, adhering to a balanced diet, and taking prescribed medications as directed. Recognition involves beingfamiliar with the symptoms of low blood sugar and regularly monitoring blood glucose levels. Prompt treatment includes consuming a fast-acting source of glucose and seeking emergency medical assistance if necessary. Follow-up with healthcare professionals is crucial to evaluate the cause of low blood sugar and make necessary adjustments to the diabetes management plan. By following these standardized protocols, individuals with diabetes can effectively manage low blood sugar and reduce the risk of complications.。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
2016年8月第1次制定2018年6月第2次修订
低血糖标准化处理流程
糖尿病患者血糖≤3.9mmol/L,即需要补充葡萄糖或含糖食物。
严重的低血糖需要根据患者的意识和血糖情况给予相应的治疗和监护。
(按下图所示流程进行处理)
参考文献:
【1】中华医学会糖尿病分会《中国2型糖尿病防治指南》2013年版,北京:北京大学医学出版社,2014,10:31
【2】中华医学会糖尿病分会《中国糖尿病患者胰岛素使用教育管理规范》天津科学技术出版社,2011,11:42碳水化合物来源:以下每一种物品均含有约15g的碳水化合物:
①2-5个葡萄糖片,视不同商品标识而定(这是最好的治疗物品)。
②半杯橘子汁。
③两大块方糖。
④一大汤勺的蜂蜜或玉米汁。
⑤一杯脱脂牛奶。
当患者度过了低血糖反应之后,如果是在午夜或离患者的下一餐至少还有1h,还需要吃一些零食。
