房角镜及三面镜检查
眼底检查三面镜检查眼科研究生PPT课件

三面镜的使用
1、三面镜的成像原理
III号镜,长方形镜:
倾斜度67°,眼底大于60°的范围(赤道部) 反向,虚像,角膜缘后10-15mm
IV号镜,倾斜59°,锯齿缘、前房角 反向,虚像,角膜缘后7-9mm
II号、III号、IV号镜均为平面镜,
均利用平面镜成像的原理来观察眼底,其成像特 点为:实像与虚像以镜面为界呈180度对称
(6)病变定位
第1第7十七页页,/共共252页。4页
三面镜的使用
3.三面镜的检查方法
(1)充分散瞳(散瞳前测量眼压)
(2)表面麻醉
(3)装镜(2%甲基纤维素或生理盐水) (4)排气泡,或重新安装
(5)检查时裂隙灯以5-10度角投射到反射镜上
(6)四个镜按顺序全面检查
(7)可联合巩膜压迫器压迫巩膜观察 (8)检查后清洗结膜囊或点保护角膜的眼药水
实像与虚像以镜面为界呈180度对称1确定周边部视网膜病变的性质炎症变性血管异常等2视网膜脱离寻找裂孔3视网膜出血点与视网膜小裂孔的鉴别4黄斑部病变的鉴别如板层裂孔裂孔出血囊样变性5玻璃体病变的诊断和鉴别混浊浓缩液化增殖纤维膜形成6病变定位191充分散瞳散瞳前测量眼压2表面麻醉3装镜2甲基纤维素或生理盐水4排气泡或重新安装5检查时裂隙灯以510度角投射到反射镜上6四个镜按顺序全面检查7可联合巩膜压迫器压迫巩膜观察8检查后清洗结膜囊或点保护角膜的眼药水204
瞳孔反射检查
• 为眼科常规检查 • 操作方法: ➢ 询问药物史,可影响瞳孔,如阿托品、托吡卡胺、毛果芸香碱、全身应用吗啡、氯丙嗪等。 ➢ 检查瞳孔有无先天性虹膜缺损、永存瞳孔膜、先天性无虹膜、虹膜颜色异常、虹膜萎缩、后粘连、根部断
裂、虹膜缺损等。
第1第一页页,/共共252页4。页
房角镜及三面镜检查53页PPT

▪
27、只有把抱怨环境的心情,化为上进的力量,才是成功的保证。——罗曼·罗兰
▪
28、知之者不如好之者,好之者不如乐之者。——孔子
▪
29、勇猛、大胆和坚定的决心能够抵得上武器的精良。——达·芬奇
▪
30、意志是一个强壮的盲人,倚靠在明眼的跛子肩上。——叔本华
谢谢!
ቤተ መጻሕፍቲ ባይዱ
53
房角镜及三面镜检查
41、实际上,我们想要的不是针对犯 罪的法 律,而 是针对 疯狂的 法律。 ——马 克·吐温 42、法律的力量应当跟随着公民,就 像影子 跟随着 身体一 样。— —贝卡 利亚 43、法律和制度必须跟上人类思想进 步。— —杰弗 逊 44、人类受制于法律,法律受制于情 理。— —托·富 勒
45、法律的制定是为了保证每一个人 自由发 挥自己 的才能 ,而不 是为了 束缚他 的才能 。—— 罗伯斯 庇尔
▪
26、要使整个人生都过得舒适、愉快,这是不可能的,因为人类必须具备一种能应付逆境的态度。——卢梭
前房角镜及三面镜检查(标准版本)

前房角镜及三面镜检查
1、检查前务使患者明了检查目的及注意事项,以便密切配合。
2、清洁结合膜囊,并作结膜囊表面粘膜麻醉。
3、前房角镜及三面镜在使用前后,均应用肥皂水洗净并用生理盐水冲洗干净。
4、三面镜检查,必须充分散瞳。
5、在接触镜凹面上滴满生理盐水或无色消炎药水后,让被检者低头、上视,检查者分开下睑,并将接触镜置下穹隆,反之再将接触镜上半部置入结膜囊内。
6、检查者用手固定接触镜,嘱患者缓慢将头固定在颏架上,平视正前方,依上、下、左、右次序,逐个检查其相对部位之房角或周边部视网膜。
7、前房角病变之记录,按虹膜根部、睫状体带、巩膜突、小梁、巩膜静脉窦、Schwalber氏线次序记录之。
并绘图说明,重点记录小梁宽窄及色素堆积或粘连状况。
根据标准,得出宽窄房角结论。
8、如因角膜水肿不能检查时,可滴入甘油脱水后再查。
9、在眼部有急性炎症、外伤裂口、角膜白斑时不宜作前房角镜或三面镜检查。
10、检查时注意切勿粗暴,在移动时不能用力后压,以免损伤角膜。
11、当接触面有气泡时,应轻压排除,或取出接触镜,加水后重新放置。
三面镜检查

.
眼底图的描绘
三个同心圆及12条放射线组成
.
眼底图的描绘
视网膜动脉、出血斑用红 色表示;
视网膜静脉用蓝色;正常 视网膜用淡红色;
视网膜裂孔用蓝色勾 画出其形态,内涂红 色
色素用黑色表示;
脱离的视网膜为淡蓝色; 视网膜变性区在红色背景
上画蓝叉; 视网膜变薄区用蓝色按形
消毒 被检查者也要点抗生素类眼液
.
适应症和禁忌症
适应症
1.了解视网膜状态, 尤其是周边部及远 周边部的视网膜
2.查找视网膜裂孔 3.了解前房角状态 4. 眼底激光治疗
禁忌症
1、全身状况不允许坐于裂 隙灯显微镜之前接受检 查者
2、闭角型青光眼不能散瞳 者
3、结膜或角膜急性传染性 或活动性炎症者以及严 重角膜上皮水肿或损伤 者
态画出,其内画红线;
脉络膜脱离涂棕色;
脉络膜和视网膜的渗 出画黄色;
绿色表示屈光间质和 玻璃体的病变;
.
감사합니다 !
.
安装方法
先将三面镜倒置,凹面朝上,滴入接触剂 然后左手食指与拇指拿镜,靠近眼睑,嘱患者
向上看,右手用棉签辅助下拉下睑,同时左手 将三面镜的边缘置入下睑穹窿 右手再提拉上睑同时嘱患者向前注视,以下穹 窿部的三面镜边缘作为支点迅速将镜子向上翻 转,扣向角膜,使其凹面与角膜面接触。
.
注意事项
四个镜按顺序全面检查 三面镜使用前后都要认真清洗,必要时用酒精
范围 成像
30°以内 30°~60°
正向
反向
大于 60°
反向
锯齿缘、 前房角
反向
镜面 凹e分级
N2 N1
W
N3 N4
房角镜检查分级标准

房角镜检查分级标准房角镜检查在现代医学中被广泛应用,它是一种无创、无痛、高效的检查方法,可以对人体内部进行全面的观察和分析。
在房角镜检查中,医生会根据不同的病情和症状,对检查结果进行不同的分级标准,以便更好地指导治疗和预后。
本文将为大家介绍房角镜检查的分级标准及其相应的临床意义。
一、房角镜检查的分级标准1.正常:指房角镜检查结果正常,未发现任何异常情况。
2.轻度炎症:指房角镜检查结果显示眼结膜和角膜有轻度的炎症反应,但并未影响视力和眼部功能。
3.中度炎症:指房角镜检查结果显示眼结膜和角膜有明显的炎症反应,且可能会出现视力模糊、眼睛疼痛、光敏等症状。
4.重度炎症:指房角镜检查结果显示眼结膜和角膜有严重的炎症反应,且可能会出现视力严重受损、眼睛严重疼痛、光敏等严重症状。
5.角膜溃疡:指房角镜检查结果显示角膜表面有明显的溃疡和破损,且可能会出现角膜深层感染、视力严重受损、眼睛严重疼痛等严重症状。
6.角膜瘢痕:指房角镜检查结果显示角膜表面有明显的瘢痕和结缔组织增生,且可能会出现视力受损、眼睛干涩、异物感等症状。
二、分级标准的临床意义1.正常:正常的房角镜检查结果意味着眼部没有任何异常情况,这对于一些需要进行眼部检查的人群来说是非常重要的,可以排除一些潜在的眼部疾病。
2.轻度炎症:轻度的炎症反应可以提示眼部存在一些轻微的炎症,这种情况下,医生通常会建议患者使用一些抗炎药物和眼药水进行治疗,以避免炎症继续发展。
3.中度炎症:中度的炎症反应通常意味着眼部存在一些比较严重的炎症,这种情况下,医生通常会建议患者进行一些更加强效的治疗,如使用抗生素和激素等药物。
4.重度炎症:重度的炎症反应意味着眼部存在一些非常严重的炎症,这种情况下,医生通常会建议患者进行紧急治疗,如使用抗生素和激素等药物,甚至需要进行手术治疗。
5.角膜溃疡:角膜溃疡是一种非常严重的眼部疾病,通常需要进行紧急治疗,如使用抗生素和激素等药物,甚至需要进行手术治疗。
中山大学:前房角镜检查

前房角镜取出步骤
检查完毕,嘱患者稍向上看
一只手扶住前房角镜,另只手的食指轻压患者下眼 睑的前房角镜边缘处,使其离开角膜,不要用力拔
冲洗液洗净被检眼 消毒液擦洗前房角镜
记 录
在房角镜中的镜面中看到的是倒置的,记录时须 翻转过来 记录每一象限所能看到的房角后壁,记录异常或 不常见的改变,并用时钟方向表示其所在的位置
结构
Schwal be线
小梁 巩膜突 睫状体 带 全部
位置
角膜后弹力层止端 于小梁分界线 Schwalbe线和巩膜 突之间 小梁后界,睫状体 前缘 巩膜突和虹膜根部 之间,是睫状体的 前表面
形态
灰白色有光泽细线
Scheie分类
N4
N3 N2 N1 W
Schaffer分类
0(0°)
1(<10°) 2(20°) 3(20°~35°) 4(35°~40°)
前房角镜检查法
崔冬梅
中山眼科中心眼视光学系
目 的
观察和评估前房 角
直接型 前房角镜
间接型:Goldmann
适应症:
裂隙灯检查发现患者前房角比较狭窄 青光眼或怀疑青光眼患者 倾向于有青光眼症状的虹膜新生血管患者
眼外伤患者
其他眼前部疾病的诊断
检查方法
前房角镜的消毒
患者结膜囊表面麻醉(0.5%的卡因) 1%甲基纤维素盛满房角镜的碟状凹陷,避免出现气泡
静态和动态下的房角检查
静态下房角检查:令患者向正前方注视,房角镜 位于角膜中央,镜子不偏斜,也不施加压力,从静 态所见决定前房角的宽度。如为窄角,应进行动态 下的房角检查
动态下房角检查:通过患眼的转动或房角镜的倾 斜和加压,以便能观察到更多的前房角,并鉴别有 无周边前粘连
前置镜 房角镜 三面镜参数
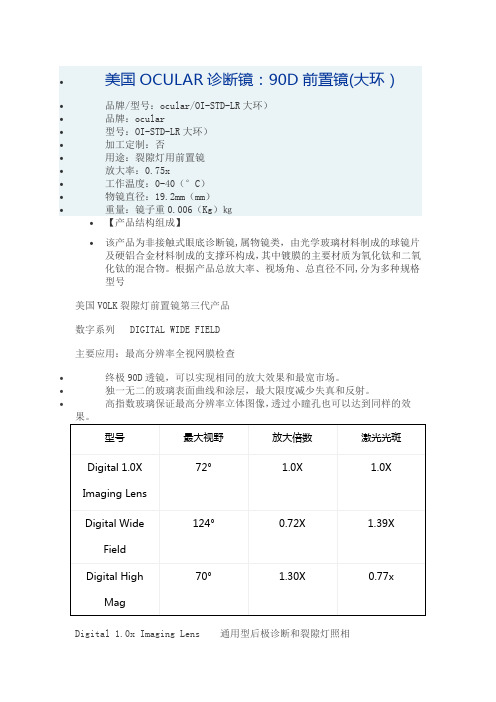
•美国OCULAR诊断镜:90D前置镜(大环)•品牌/型号:ocular/OI-STD-LR大环)•品牌:ocular•型号:OI-STD-LR大环)•加工定制:否•用途:裂隙灯用前置镜•放大率:0.75x•工作温度:0-40(°C)•物镜直径:19.2mm(mm)•重量:镜子重0.006(Kg)㎏•【产品结构组成】•该产品为非接触式眼底诊断镜,属物镜类,由光学玻璃材料制成的球镜片及硬铝合金材料制成的支撑环构成,其中镀膜的主要材质为氧化钛和二氧化钛的混合物。
根据产品总放大率、视场角、总直径不同,分为多种规格型号美国VOLK裂隙灯前置镜第三代产品数字系列 DIGITAL WIDE FIELD主要应用:最高分辨率全视网膜检查Digital 1.0x Imaging Lens 通用型后极诊断和裂隙灯照相Digital Wide Field 高清晰、大视野观察视网膜,降低眩光和反射Digital High Mag高清晰、大倍数视网膜诊断,降低眩光和反射第三代产品中,Digital Wide Field医生使用较多。
以供大家参考。
有7种颜色可选,除黑色外,另有金色,银色,绿色,紫色,酒红,蓝色。
(除黑色外,其他颜色需要提前预定。
因我们的库存只有黑色款。
房角镜透镜镜片角度图像放大激光点尺寸接触面主要应用3 Mirror nf 60°/66°/76°1.06x .94x 15mm 观察前房以及中央和边缘眼底3 Mirror anf 60°/66°/76°1.06x .94x 18mm 观察与治疗前房以及中央和边缘眼底G-1 trabeculum 62° 1.5x.6715mm前房与中央视网膜的治疗G-1 trabeculum nf62° 1.5x.678.4mm观察前房与中央视网膜G-2 trabeculum60°/64°1.5x.67x15mm前房与中央视网膜的治疗G-2 trabeculum nf60°/64°1.5x.67x8.4mm观察前房与中央视网膜G-3 goniofundus60°/66°/76°1.06x.94x15mm前房及中央边缘眼底的观察与治疗G-3 goniofundus nf60°/66°/76°1.03x.97x11.4mm前房及中央边缘眼底的观察主要应用:前房及中央和边缘眼底的观察与治疗1.与丙烯酸透镜相比,所有玻璃设计都可以提供超一流的清澈度和稳定性2.观察镜片形成精确的角度,以消除显现眼底中得缺口3.带凸缘的版本为小梁成型术提供稳定性产品型号: OSMG房角放大: .80x接触直径: 15mm镜高: 20mm静态视野: 170°产品详情:一款小尺寸62°镜角的透镜。
前房角镜三面镜及前置镜检查诊疗常规

前房角镜三面镜及前置镜检查诊疗常规(一)检查前准备:1.先向病人说明检查目的及注意事项。
2.先大致作裂隙灯检查。
3.在行前房角镜及三面镜检查前于结膜囊先点0.5%地卡因二次,做前置镜检查不必用表面麻醉。
4.使用前用生理盐水或0.1%洗必泰液冲洗接触镜面。
5.做三面镜及前置镜检查者,应先充分散瞳,做前房角镜检查不能散瞳。
(二)前房角镜及三面镜检查:1.检查方法:(1)小心将接触镜置人结膜囊内。
装入时,先在接触镜之凹面灌满生理盐水或甲基纤维素。
检查者用左手将患眼上下睑分开,嘱患者向上注视,右手持镜将镜下缘轻轻滑人下方结膜囊内。
若上法不能装入时,可嘱病人头向后仰(或仰卧位)装入接触镜。
再嘱病人眼球转动颍侧,翘起接触镜之鼻侧,将生理盐水注满结膜囊内,使角膜与接触镜间充满生理盐水,至空气排净为止,随即将接触镜轻压于眼球上。
(2)检查时检查者用手适当固定接触镜,以免接触镜跌落或进入空气泡。
如镜下有大气泡,影响观察时,要取下重装或掀起镜面鼻侧,注人生理盐水。
(3)用裂隙灯直接焦点照明法顺序检查各象限的前房角或眼底情况。
检查各部结构时,通常要适当改变裂隙的宽度和灯光的投射角才能看清。
(4)查毕,取下接触镜,用自来水冲洗干净,凉干或擦镜纸擦干,收藏于盒内。
被检查眼常规滴抗菌素眼液。
2.记录方法:(1)前房角:将所见按顺序(虹膜根部、睫状带、巩膜突、小梁网、SCh1en1nI氏管、SChWa1be氏线)扼要记录。
并按SCheie 氏房角分类标准绘图表示。
(2)眼底:按前述眼底记录方法记录,必要时绘图表示。
3.注意事项:(1)角膜上皮水肿、明显炎症或眼痛者等,暂不宜检查。
(2)操作要轻巧,勿损角膜。
(三)前置镜检查:患者位置同裂隙灯检查。
将前置镜凹面朝向被检眼,尽量靠近角膜,镜面中心对准瞳孔,把预先调整好的裂隙灯向前推移(显微镜的光轴与照明系统光轴之间夹角在10'左右),使焦点从角膜经瞳孔达眼底,至看清眼底为止。
三面镜检查技术操作规范

三面镜检查技术操作规范【适应证】1.了解视网膜状态,尤其是周边部及远周边部视网膜状态。
2.查找视网膜裂孔。
3.了解前房角状态。
【禁忌证】1.全身状况不允许坐于裂隙灯显微镜之前接受检查者。
2.结膜或角膜急性传染性或活动性炎症者以及严重角膜上皮水肿或损伤者。
3.低眼压合并视网膜或脉络膜活动性出血者。
4.眼球开放性损伤者。
5.具有容易破裂的巨大薄壁滤过泡者。
【操作方法及程序】1.检查器械的准备(1)三面镜。
(2)照明放大设备,如裂隙灯活体显微镜。
(3)接触液,如1%甲基纤维素滴眼液或凝胶剂眼膏。
2.三面镜的清洗和消毒首先用手指沾少许软肥皂溶液擦洗,然后以自来水流水冲洗干净,最后以70%乙醇棉球或3%过氧化氢棉球擦拭。
3.受检者的准备利用三面镜进行眼底检查前,对受检眼进行散瞳后,滴表面麻醉药,如0.5%丁卡因滴眼液2次。
4.受检者的体位嘱受检者坐在裂隙灯前,调整座椅、检查台、颌架及裂隙灯活体显微镜的高低。
使受检者下领舒适地置于下颌托上,前额紧贴头架的额带上。
5.安放三面镜将接触液滴人三面镜凹面内。
检查者左手拇指提起受检眼上睑,右手拇指和示指稍倾斜持三面镜,使其凹面向上。
然后嘱受检眼稍往上注视,检查者右手中指或环指轻拉受检眼下睑向下,将三面镜靠近眼睑的边缘置人下穹隆部。
再嘱受检眼向前注视,并以下穹隆部的三面镜边缘为支点,迅速将三面镜向上转动900,使其凹面与角膜面接触。
6.检查顺序一般按照先检查眼底后极部,再检查眼底周边部的顺序进行检查。
检查时,通过旋转三面镜和移动裂隙灯,依次连续检查整个眼底的情况。
可以用后极镜检查视网膜后极部,但不如其他活体镜清晰,一般用75°斜面反射镜检查黄斑血管弓到赤道部,用67°斜面镜检查视网膜赤道部,用59°斜面镜检查锯齿缘或前房角。
每一面镜均旋转360°进行检查。
灯镜夹角为10°- 15°。
裂隙灯的倍数开始不要大,找到病变后可以换大倍数镜观察。
房角镜及三面镜检查

房角宽度分级-Scheie分级法
分级 宽W 窄1 N1 窄2 N2 窄3 N3 窄4 N4
房角结构 全部结构可见 可见部分睫状体带(未见虹膜根部) 未见睫状体带,仅见巩膜突 未见后部小梁网 仅见Schwalbe线
Scheie分级
房角分级
并记录其他异常情况:小梁网色素沉着、NV、房角后退、睫状体分离等
止靠前和睫状体带较窄。 摘下房角镜,清洗并消毒。
睫状体分离 Cyclodialysis 房角后退 Angle Recession 正常情况下Schlemm管在房角镜检查中无法看到。 嘱患者往反射镜同侧方向注视。 和环状肌纤维之间的撕裂。 为一条白色半透明弧形稍凸的细嵴 (见于远视眼或老年人)
虹膜形态
虹膜形态
睫状体带 Ciliary body band
虹膜根部附止于巩膜突之间的凹面(房角隐窝的穹 角膜与虹膜的夹角,有房水流出的通道。
小梁网 Trabecular Meshwork
窿部),为前部睫状体肌裸露部分。 真正解剖学宽度取决于虹膜根止水平,亚洲人虹膜根止靠前和睫状体带较窄。
有时有较多色素颗粒集结
三面镜
适应症: 房角解剖 (房角镜下)
有时有较多色素颗粒集结
(1)确定周边部视网膜病变的性质 位于Schwalbe线和巩膜突之间,毛玻璃样弧形着色宽度。
真正解剖学宽度取决于虹膜根止水平,亚洲人虹膜根止靠前和睫状体带较窄。 仅见Schwalbe线
(炎症、变性、血管异常等) 在较暗的房角,并且减少光束照射瞳孔,造成瞳孔活动。
转动房角镜,依次观察360度。
(2)视网膜脱离寻找裂孔 3-4级见于色素性青光眼,外伤,肿瘤,开角型青光眼,以及糖尿病及老年人。
三面镜及房角镜检查

房角结构Biblioteka “改变注视眼位”加压技术
加压
房角镜检查
下方房角较上方易见,水平位不好看;裂隙水
平,夹角尽量小,反射镜在上方检查下方房角 ,让患者向上看(向反射镜同侧注视)或接触 镜向下移动。可增加下方房角深处结构 动态压迫是反射镜,不是对侧角膜缘
房角镜检查
房角分级:Scheie1957年 Shaffer1960年 Speath1971年
Scheie分级
基础 房角结构 可见度 房角结构 全部结构可见 未见虹膜根部 未见睫状体带 (可见巩膜嵴) 未见后部小梁网 仅见Schwalbe线 度) 分级(闭合可能性) 宽W(不可能) 窄ⅠN1 窄ⅡNⅡ(可能)
窄ⅢNⅢ (高度) 窄ⅣN Ⅳ(闭合或高
Shaffer分级
基础 房角结构 分级 虹膜角膜 宽开(40˚~30˚) 4~3 (不可能) 角宽度 中等窄(20˚) 2 (可能) 非常窄(10˚) 1 (高度) 裂隙或闭合(5˚~0˚) 裂隙-0(最终会闭合 或已闭合)
0级 闭合 1级 10˚ 2级 20˚ 3级 30˚ 可见巩 膜嵴 4级 40˚ 可见睫 状体带
未见 可见 可见前 Schwalb Schwalbe 部小梁 e 线
房角镜检查
检查记录:检查眼点抗生素,记录结果
变异
UBM vs 房角镜
UBM
后房睫状体 静态 滤过通道检查 不能替代房角镜 动态 色素 新生血管
三面镜检查
适应症
了解视网膜状态:尤其是周边部
及远周边部的视网膜状态 寻找视网膜裂孔 了解房角状态 优点:放大倍率大 可用光学切面观察 定位病变
三面镜检查
禁忌症
全身状态不允许
角结膜传染性急活动性炎症者,以及严重的
前房角镜检查

未见Schwalbe
1级 10˚
可见Schwalbe 线
2级
3级
4级
20˚
30˚
40˚
可见前部小 可见巩膜嵴 可见睫状体
梁
带
图22
Spaeth分级(静、动态)
基础
房角结构
分级(闭合可能性)
虹膜根部附止 虹膜根部实际附止*
Schwalbe线前
A(闭合)
Schwalbe线后
B(闭合)
巩膜嵴及其附近
C(可能)
图37
图38
小梁网(前界线)
一条毛玻璃样弧形着色宽带 前部小梁网色素沉着缺乏(非功能部) 后部小梁网色素沉着显著(功能部) 识别标志(色素带,充血Schlemm管巩膜散射后 透照方法)
图39
图40A
图40B
Schwalbe线(前界线)
一条白色半透明弧形稍凸的细嵴(个体差异) “角膜后胚环”常见于颞侧周边角膜 识别标志(巩膜散射后透照法,Sampaolesi色素 线征,角膜光学楔的前、后两条裂隙光线接合处)
4级(非常大量)
图23
前房角检查记录
绘图(同心圆图或“X”图)和文字标准形式记录发现 并进行经时变化监测,资料内容包括:
房角宽度和深度分级 周边前粘连及其范围 小梁网色素沉着程度 其它异常(NV,外伤性房角异常,炎症KP,发育异常)
图24
前房角镜下房角正常解剖
瞳孔边缘 睫状体带 小梁网
检查仪器
直接前房角镜检查
Koeppe房角透镜(12-14mm) Barkan聚焦照明器 手持房角显微镜(双目生物显微镜)
或手持裂隙灯显微镜 接触镜液,仰卧位,全麻小儿检查
图2
图3
图4
三面镜检查的方法

三面镜的检查方法和临床意义
三面镜,很容易辨认视神经乳头、视网膜、脉络膜的高低差别,对囊肿、血管瘤、视网膜裂孔、脉络膜肿瘤等的鉴别以及对视网膜表面与玻璃体后界膜的关系、视网膜脉络膜间的浆液及视网膜剥离其下方的观察都有很大的帮助。
检查前应充分散瞳,先滴表面麻醉剂,三面镜接触角膜的凹面滴以甲基纤维素,然后放于结膜囊内,使凹面紧贴角膜,然后以较小角度(但不是零度)投射光线照射,分别用三面镜三个反光镜面观察眼底。
三个镜面倾角分别为75°、67°和59°,镜面1可看清眼底的中央部分,镜面2可以看清赤道部至眼底30°之间的部分,镜面3可以看清周边部分,镜面4可看清玻璃体与眼底周边部及前房角。
三面镜检查常用的有Goldmann型三面镜,外观为圆锥形,中央部分为一凹面镜,镜下所见为正像,用来观察视神经,黄斑及后极部眼底。
锥面周围内含三个不同倾斜角的反射镜面:75度斜面镜(梯形镜)用来检查眼底30度至赤道部结构;67度斜面镜(柱状镜)用来检查眼底周边部结构;59度斜面镜用来检查眼底及周边部和前房角,通过三个反射面所见的像为对侧的像《眼科护士手册,主编席淑新人民卫生出版社》在使用三面镜检查前应充分散瞳,当瞳孔散大超过8mm时,锯齿缘及周围区域都能比较容易地观察到。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
色素分布不均匀,下方比较明显 中国人色素不明显,一般在1-2级 3-4级见于色素性青光眼,外伤,肿瘤,开角型青 光眼,以及糖尿病及老年人。
绘图:X型图
记录各个象限房角宽度 并记录其他异常情况:小梁网色素沉着、NV、房 角后退、睫状体分离等
静态检查技术:为了真实评价房角自然宽窄度和确 定房角是否闭合。
功能部小梁网位于巩膜嵴前,提示Schlemm管位置。
小梁网前端与角膜后弹力层终端结合处。 为一条白色半透明弧形稍凸的细嵴
有时有较多色素颗粒集结 于此,称为 “Sampaolesi征”
分级 宽 W 窄1 N1 窄2 N2 窄3 N3 窄4 N4
房角结构 全部结构可见 可见部分睫状体带(未见虹膜根部) 未见睫状体带,仅见巩膜突 未见后部小梁网 仅见Schwalbe线
房角镜(Gonioscope): 检查前房角结构的重要工具 对青光眼诊断,以及一些前节外伤诊断有重要价值。
1.滴表面麻醉剂,调整患者位置,向患者解释。 2.检查房角镜是否有缺损。 3.Goldmann房角镜上滴抗生素透明眼膏 4.嘱患者向上看,一手食指牵开下睑,另一手拇指和食指 将房角镜下缘置入下穹窿部。然后迅速提起上睑将接触镜 上缘送入上穹窿部。 5.一只手控制和转动房角镜,另一只手调整裂隙灯光束。 6.在较暗的房角,并且减少光束照射瞳孔,造成瞳孔活动。 7.转动房角镜,依次观察360度。(静态及动态) 8.摘下房角镜,清洗并消毒。
房角镜检查: 1.非常深的房角隐窝。 2.巩膜突与睫状体有裂隙。
正常情况下Schlemm管在房角镜检查中无法看到。 当上巩膜静脉压高于眼内压时,可见Schlemm管充 血。
一般见于颈动脉海绵窦瘘、Sturge-Weber综合征及 低眼压。也可见于房角镜压迫上巩膜静脉时。
•
检查周边眼底的前三面镜是由Goldmann于1948年设计 中央:凹透镜 I 号镜
操作要点: 1.患者注视前方,减少眼位变动。 2.采用小而窄的光带进行检查,避免瞳孔收缩
动态监测技术:人为增加房角深处结构的可见度, 确定最初静态检查发现的房角闭合是同位接触性或 是粘连性闭合。
操作要点: 嘱患者往反射镜同侧方向注视。
房角后退 睫状体脱离 Schlemm管充血
由虹膜向前观察 1.虹膜瞳孔缘 2.虹膜表面 3.虹膜根部 4.睫状体带 5.巩膜突 6.小梁网 7.Schw): 平坦或凹陷:则前房深,房角也宽。 (见于正常或近视) 前凸:则前房浅,房角窄。 (见于远视眼或老年人)
虹膜根部附止于巩膜突之间的凹面(房角隐窝的穹 窿部),为前部睫状体肌裸露部分。 亚洲人多为深棕或黑灰色。
真正解剖学宽度取决于虹膜根止水平,亚洲人虹膜根 止靠前和睫状体带较窄。
为一条稍突起的白色线或带。前为小梁网,后为睫 状体带。 巩膜突将小梁网-Schlemm管房水流通通道和葡萄 膜-巩膜房水流出通道隔开。 UBM时,巩膜突是房角测量重要标志。
位于Schwalbe线和巩膜突之间,毛玻璃样弧形着色 宽度。 前部小梁网缺乏色素,为非功能部 后部小梁网色素沉着,为功能部
适应症: (1)确定周边部视网膜病变的性质 (炎症、变性、血管异常等) (2)视网膜脱离寻找裂孔 (3)术前病变定位 检查时要充分散瞳。
外伤引起的睫状体纵行肌纤维 和环状肌纤维之间的撕裂。 引起房角加宽、变形。
为眼球钝挫伤最常见并发症 可能引起眼压增高。
房角镜诊断 1.异常增宽的睫状体带。 2.巩膜嵴的异常突起。 3.虹膜突的撕裂。 4.房角结构及深度在各个象限不一致。
外伤或手术引起的睫状体 与巩膜突的分离。
造成脉络膜上腔与前房沟通, 引起低眼压。
1.患者不配合 2.角膜水肿 3.新鲜的眼内出血(尤其前房) 4.新近的眼外伤。
总之:不能因检查导致病情加重。
角膜与虹膜的夹角,有房水流出的通道。
分为前壁、后壁、隐窝三部分 前壁:Schwalbe线 (小梁网前界标志) 前1/3非功能性小梁网 后2/3功能性小梁网(Schlemm管) 巩膜突(小梁网后界标志) 隐窝:睫状体带(睫状体前端) 后壁:虹膜根部
•
•
周边三个不同角度的反射镜 II III IV 号镜
I号镜,中央接触镜: 眼底后极部30°以内的范围, 正向 虚像 ,凹透镜成像原理 II号镜,梯形镜: 倾斜度75 °,眼底30°-60°的范围 反向,虚像,角膜缘后13-17mm
III号镜,长方形镜: 倾斜度67°,眼底大于60°的范围(赤道部) 反向,虚像,角膜缘后10-15mm IV号镜,倾斜59°,锯齿缘、前房角 反向,虚像,角膜缘后7-9mm
