(医学课件)呼吸系统淀粉样变ppt演示课件
合集下载
淀粉样变性PPT课件

稳定
6
54/M
0
弥漫浸润
是
强的松
4年
进展,活动
后喘息
7
53/F
400
弥漫浸润
否
氩气刀
7年
稳定
激光
8
49/M
900
弥漫浸润
是
观察
1个月
稳定
.
10
TBA所致阻塞性肺炎
.
11
62岁男性,发作性咳嗽、喘息
.
12
SUCCESS
THANK YOU
.
13
气管镜
.
14
.
15
气管镜
.
16
81岁女性,气短、喘息
.
8
病例报告
• 肺功能检查:以中-重度阻塞性通气功能障碍为主要表现弥 散量轻度降低或正常。本例患者表现为大气道梗阻,轻度 阻塞性通气功能障碍。
• 7例患者随访时间1个月~10年,1例因病变广泛,同时合并 心功能不全死亡,3例病变累及气管患者进展缓慢,3例患 者稳定。
.
9
8例TBA患者的临床特征、治疗、预后
气管支气管淀粉样变性
Tracheobronchial amyloidosis TBA
.
1
诊断思路
气管壁增厚鉴别诊断 • 肿瘤 • 支气管结核 • 复发性多软骨炎 • 骨化性气管支气管病 • 气管支气管淀粉样变性
.
2
概念1
• 淀粉样变性是指组织或器官的细胞外淀粉(Amyloid)沉 积。常规组织学检查中,表现为均质的嗜伊红透明物质, 能与刚果红染料结合,光镜下呈橘红色,偏振光显微镜 观察时表现为苹果绿或黄色双光体
年龄/性别
吸烟指数Байду номын сангаас
肺淀粉样变性诊断与治疗PPT

早期诊断和治疗:早期发现和 治疗可以改善预后
药物治疗:使用抗淀粉样变性 药物可以改善预后
手术治疗:必要时进行手术切 除病变组织可以改善预后
康复治疗:进行康复训练和呼 吸功能训练可以改善预后
呼吸训练:包括深呼吸、浅呼吸、腹式呼吸等 呼吸频率:控制呼吸频率,避免过度呼吸 呼吸技巧:学习正确的呼吸技巧,如鼻吸口呼、腹式呼吸等 呼吸练习:进行呼吸练习,如吹气球、吹口哨等 呼吸康复:进行呼吸康复训练,如呼吸操、呼吸瑜伽等 呼吸监测:定期进行呼吸监测,了解呼吸状况,调整训练计划
01 单 击 添 加 目 录 项 标 题 02 肺 淀 粉 样 变 性 的 诊 断 03 肺 淀 粉 样 变 性 的 治 疗 04 肺 淀 粉 样 变 性 治 疗 的 注 意 事 项 05 肺 淀 粉 样 变 性 治 疗 的 预 后 06 肺 淀 粉 样 变 性 治 疗 的 康 复 训 练
体重下降、乏力、食欲不振 等全身症状
手术治疗:对于严重病例,可 能需要进行肺移植
营养支持:提供足够的营养, 增强身体抵抗力
糖皮质激素:减轻炎症反应,改善症状 免疫抑制剂:抑制免疫系统,减轻病情 抗凝治疗:预防血栓形成,降低风险 呼吸支持:改善呼吸功能,提高生活质量
糖皮质激素:常用于治疗肺淀粉样变性,可减轻症状,但长期使用可能导致不良反应
运动类型:有氧运动、力量训练、柔韧性训练等 运动强度:根据患者身体状况和康复目标调整 运动频率:每周至少进行3次,每次至少30分钟 运动注意事项:避免过度训练,注意运动安全,必要时在专业指导下进行
心理支持:提供心理支持和鼓励,帮助患者建立信心和勇气 认知行为疗法:通过认知行为疗法,帮助患者改变消极认知,建立积极心态 放松训练:教授患者放松技巧,如深呼吸、冥想等,帮助患者缓解紧张情绪 社交技巧训练:帮助患者提高社交技巧,增强社交能力,提高生活质量
呼吸系统淀粉样变PPT课件

① 气管支气管型 ② 肺实质结节型 ③ 弥漫性肺泡隔型 ④ 淋巴管、咽喉部、胸膜
.
17
气管支气管型
1. 好发年龄:50-60岁 2. 病理:大多为AL型,通常为局部受累。 3. 临床表现:多隐匿。可表现为咯血、喘
鸣、咳嗽、声嘶、气促,以及反复发作 的肺炎。
.
18
气管支气管型
4. HRCT:
① 局部肿瘤样的结节,散在的斑块 ② 气管壁增厚,伴或不伴狭窄、结节、钙化 ③ 气道狭窄:肺不张,反复发生的肺炎,支
.
29
预后
1. 肺部受累的系统性淀粉样变患者平均生 存期为16个月*
2. 气道梗阻、呼吸衰竭 3. 如果能减少前体物质的存在,淀粉样物
质的沉积是可逆的
*Gomez AT et al (2008) J Comput Assist Tomogr 32:926–928
.
30
总结
1. 临床表现、影像学检查无特异性 2. 疾病分类、临床表现等相关知识的掌握
.
4
出院后在家,患者未进行抗真菌治疗,口服抗结核药物2周自行停药,于2010年曾复查肺 CT(未见CT片及报告),后患者无胸背痛、咳嗽、咯血、气促等特殊不适,未予以重视,未予 以特殊处理。于2015年11月9日因“右下足感染”在岳阳广济医院住院诊疗,住院期间完善 胸片检查发现双肺多发性病变,为进一步评估病情,行肺CT提示双肺多发性病灶,偶咳嗽, 活动后轻度气促,无发热、盗汗、胸痛、心慌、头痛、头晕、腹痛、便血等不适,为进一步 系统诊疗,建议到上级医院就诊,于2015-11-19日第二次住入我科,行肺部CT示双肺多发性 团块影较6年前增大,完善结核抗体、G试验及GM试验、肺癌五项、寄生虫全套、风湿免疫 狼疮全套均示阴性,再次行支气管镜未见明显异常,于2015年11月24日CT引导下经皮肺穿+ 组织活检术,因患者要求出院待病检结果,考虑患者病情稳定,嘱相关出院事项于2015-1128日出院。
.
17
气管支气管型
1. 好发年龄:50-60岁 2. 病理:大多为AL型,通常为局部受累。 3. 临床表现:多隐匿。可表现为咯血、喘
鸣、咳嗽、声嘶、气促,以及反复发作 的肺炎。
.
18
气管支气管型
4. HRCT:
① 局部肿瘤样的结节,散在的斑块 ② 气管壁增厚,伴或不伴狭窄、结节、钙化 ③ 气道狭窄:肺不张,反复发生的肺炎,支
.
29
预后
1. 肺部受累的系统性淀粉样变患者平均生 存期为16个月*
2. 气道梗阻、呼吸衰竭 3. 如果能减少前体物质的存在,淀粉样物
质的沉积是可逆的
*Gomez AT et al (2008) J Comput Assist Tomogr 32:926–928
.
30
总结
1. 临床表现、影像学检查无特异性 2. 疾病分类、临床表现等相关知识的掌握
.
4
出院后在家,患者未进行抗真菌治疗,口服抗结核药物2周自行停药,于2010年曾复查肺 CT(未见CT片及报告),后患者无胸背痛、咳嗽、咯血、气促等特殊不适,未予以重视,未予 以特殊处理。于2015年11月9日因“右下足感染”在岳阳广济医院住院诊疗,住院期间完善 胸片检查发现双肺多发性病变,为进一步评估病情,行肺CT提示双肺多发性病灶,偶咳嗽, 活动后轻度气促,无发热、盗汗、胸痛、心慌、头痛、头晕、腹痛、便血等不适,为进一步 系统诊疗,建议到上级医院就诊,于2015-11-19日第二次住入我科,行肺部CT示双肺多发性 团块影较6年前增大,完善结核抗体、G试验及GM试验、肺癌五项、寄生虫全套、风湿免疫 狼疮全套均示阴性,再次行支气管镜未见明显异常,于2015年11月24日CT引导下经皮肺穿+ 组织活检术,因患者要求出院待病检结果,考虑患者病情稳定,嘱相关出院事项于2015-1128日出院。
淀粉样变的最新进展PPT课件

淀粉样变的诊断
原纤维的类型的判定
①组织样本的直接检测 高锰酸钾法:高锰酸钾处理后刚果红染色失去双折光特性见于AA和 Aβ2M淀粉样变。AL和ATTR淀粉样变对高锰酸钾具有抵抗性。 免疫组化法:应用针对λ或κ轻链、SAA、TTR的抗体进行免疫组化染 色。 ②证明存在浆细胞恶液质或变体TTR 免疫固定电泳:检测血清、尿液中有无κ或λ轻链的过度产生,10%的 患者可阴性。 免疫球蛋白基因重排:识别骨髓内或局限型AL淀粉样变组织内微少 的克隆。 氨基酸测序或基因型分析:检测变体TTR。
AL
单克隆免疫球蛋白的轻链
系统性生成 局部生成
ATTR
正常血浆甲状腺转载蛋白 心脏显著受累的老年系统性淀粉样变
遗传性甲状腺转载蛋白变 常染色体显性遗传淀粉样变;家族性淀 体 粉样多神经病,常有显著的心和/或肾 受累
Aβ2M Aβ
β2微球蛋白 (β-)淀粉样前体蛋白
与肾衰和长期透析相关的系统性淀粉样 变,主要累及关节周围。 老年性痴呆(Alzheimer病)
淀粉样变的治疗
AA淀粉样变 :目标是降低血清SAA水平,使SAA浓度 维持在10mg/L以下。 • 控制原发炎症。 • 家族性地中海发热 (FMF):秋水仙碱
ATTR淀粉样变:肝移植。肝移植可消除99%的致病 蛋白,阻止神经症状的进展,但不能预防淀粉样心 肌病的恶化。
淀粉样变的治疗进展
分解
1型
淀粉样变的治疗
• 系统性淀粉样变呼吸道受累
AL淀粉样变:不适合VAD和中剂量马法兰者
④ 高剂量马法兰(200mg/m2)+自体外周血干细胞移植: 临床反应率为42%~83%,疗效多于治疗3~6个月后出 现,中位生存期为治疗后7.8年,5年生存率为61%,与 治疗相关的死亡率达13%~39%,尤其是心脏以及多器 官受累的患者。 有下列情形之一者不适合此方案治疗:ⅰ有症状的心脏淀 粉样变;ⅱ有症状的自主神经病;ⅲ 淀粉样变致胃肠道 出血史;ⅳ 需透析的肾衰;ⅴ年龄大于70岁;ⅵ 两个以 上脏器受累。
淀粉样变性描述PPT课件

1、原发性淀粉样变性
• 原发性淀粉样变性(primary amyloidosis,AL)是单株浆细 胞产生的单克隆免疫球蛋白轻链或轻链片断以淀粉样纤 维素的形式沉积在组织,导致进行性组织器官功能不全为 特征的全身性疾病,肾脏和心脏是最易受累的器官。其临 床表现有肾病综合征、周围感觉运动神经病变、肝、脾 肿大和巨舌症等。
局限性淀粉样变如皮肤、肺等局部淀粉样变经手术局 部切除后常可得到长期缓解,而系统性淀粉样变性则预 后不良。原发性淀粉样变性是预后最差的淀粉样变性, 平均存活12~15个月,心脏受累者平均生存期不足5个月, 主要死因为猝死、心力衰竭等;未累及肾脏、心脏两 个脏器者,其生存期相对较长,主要死于因吸收障碍及蛋 白丢失过多而造成的营养不良。
5、透病析例1相20关12-2性-21淀粉样变性
• 较少见,发生于慢性肾功能衰竭长期(最少5~10年) 血液透析治疗的患者,β2-微球蛋白是其前体蛋白。
• 临床表现主要是关节病,如腱鞘炎、肩痛、腕管 综合征、关节周围囊肿以及病理性骨折和破坏 性脊椎关节病等。
症状与病体例1征2012-2-23
• 1、心功能不全:多表现右心功能不全,可闻及第 四心音或奔马律,出现颈静脉怒张,肝肿大,肝颈返 流征(+),胸、腹腔积液或肢体凹陷性水肿。
• 若左室受累明显,也可出现左心衰表现, 多呈进行 性加重,常规治疗效果欠佳。
症状与体征
• 2、血压降低:以收缩压降低、脉压减小为主,其 中约有10%患者可出现体位性低血压,多系血管、 自主神经淀粉样变性所致。
SUCCESS
THANK YOU
2021/4/15
症状与病体例征2 2012-3-5
• 心肌淀粉样变性常存在明显的室壁肥厚,但心电图 却表现为肢体导联低电压,为心肌淀粉样变性的一 种特征性表现。
系统性淀粉样变性PPT课件

有症状并经直接活检证实 影像学检查显示典型的弥漫性肺间质病变 巨舌;关节病;跛行(由血管淀粉样变引起);由活 检证实的肌病或假性肥大;腕管综合征
冀医二院 血液内科
鉴别诊断
(一)与引起AL淀粉样变的其他浆细胞疾病鉴别
1. MM:10~15%的MM患者在疾病进程中并发AL淀粉 样物质沉积,因此诊断PSA首先要排除MM。 - MM骨髓中有大量骨髓瘤细胞的浸润, - MM常有骨质破坏的表现, - MMP常有高钙血症和高黏滞综合征的表现 2. 原发性巨球蛋白血症: 部分巨球蛋白血症患者可发生 淀粉样变性,累及舌、心肌、胃肠道、肝脾、神经系 统及皮肤。但本病有以下特点: - 血清中单克隆免疫球蛋白IgM >10g/L; - 骨髓中有淋巴细胞样浆细胞浸润; - 无骨质破坏是诊断本病的主要依据。
3.周围神经病变和自主神经系统病变
• 约20%PSA患者有周围神经病变:
-感觉神经受累常见,较少累及运动神经。
-最常见的有疼痛、麻木感和肌无力等。
-下肢周围神经受累为主,
-病变多为对称性。
-腕管综合征常见,可早于其他症状发生。
冀医二院 血液内科
3.周围神经病变和自主神经系统病变
• 自主神经受累时可出现体位性低血压、无汗、 胃肠道功能紊乱、膀胱排空能力减弱、阳痿等。
冀医二院 血液内科
6.PSA的其他临床表现
• 累及皮肤可出现皮肤增厚、 苔藓样变;
•
累及关节可出现血清阴性 关节病
实验室检查
• 血常规 : - 血红蛋白多正常, - 继发于MM或伴出血和/或慢性肾功 能不者可出现贫血。
• 尿常规 - 约90%的病人可出现蛋白尿, - 24小时尿蛋白定量多超过0.5g/l。
原发性系统性淀粉样变性
冀医二院 血液内科
鉴别诊断
(一)与引起AL淀粉样变的其他浆细胞疾病鉴别
1. MM:10~15%的MM患者在疾病进程中并发AL淀粉 样物质沉积,因此诊断PSA首先要排除MM。 - MM骨髓中有大量骨髓瘤细胞的浸润, - MM常有骨质破坏的表现, - MMP常有高钙血症和高黏滞综合征的表现 2. 原发性巨球蛋白血症: 部分巨球蛋白血症患者可发生 淀粉样变性,累及舌、心肌、胃肠道、肝脾、神经系 统及皮肤。但本病有以下特点: - 血清中单克隆免疫球蛋白IgM >10g/L; - 骨髓中有淋巴细胞样浆细胞浸润; - 无骨质破坏是诊断本病的主要依据。
3.周围神经病变和自主神经系统病变
• 约20%PSA患者有周围神经病变:
-感觉神经受累常见,较少累及运动神经。
-最常见的有疼痛、麻木感和肌无力等。
-下肢周围神经受累为主,
-病变多为对称性。
-腕管综合征常见,可早于其他症状发生。
冀医二院 血液内科
3.周围神经病变和自主神经系统病变
• 自主神经受累时可出现体位性低血压、无汗、 胃肠道功能紊乱、膀胱排空能力减弱、阳痿等。
冀医二院 血液内科
6.PSA的其他临床表现
• 累及皮肤可出现皮肤增厚、 苔藓样变;
•
累及关节可出现血清阴性 关节病
实验室检查
• 血常规 : - 血红蛋白多正常, - 继发于MM或伴出血和/或慢性肾功 能不者可出现贫血。
• 尿常规 - 约90%的病人可出现蛋白尿, - 24小时尿蛋白定量多超过0.5g/l。
原发性系统性淀粉样变性
淀粉样变性PPT课件

9
10
临床表现
• AA型淀粉样变:约45%的淀粉样变属于此类型。有研究表明AA型淀粉
样变是类风湿性关节炎患者发生肾病综合征最主要的原因。主要表现为 蛋白尿和肾功能不全。肾脏病变早期表现为肾脏增大、蛋白尿、管型尿, 偶有血尿,久之呈肾病综合征,最后肾缩小至肾衰竭。也可有肝脾大及 自主神经病变。
11
消化系统表现为巨舌,导致语言不清,影响进食和吞咽,仰卧时因巨舌 后坠发鼾声。可表现为腹泻、便秘甚至肠梗阻。可引起肝大并伴有轻度
7
胆管淤积性肝功能异常。
临床表现
周围神经系统受累可表现为自觉疼痛、感觉异常,可有腕管综合征,也 可累及运动神经而麻痹。 皮肤瘀斑常见,尤其是眼睛周围,表现为“熊猫眼”征。
8
5.血沉增快。
6.刚果红试试验 怀疑此病时可做刚果红试试验:
以1%刚果红溶液0.22ml/kg,由静脉注射,在4min及1h后各取 静脉血10ml。用双份血清标本做比色检查,可得染剂留存在血 清中的百分比。
16
实验室检查
在正常人体内,此染剂由肝脏徐缓排泄,1h最多排泄量为40%。 由于患者的淀粉样物迅速吸收刚果红,1h甚至4min后血清标本 已失去大部分的染剂,有助于诊断。同时应收集1h后尿液,检 查有无染剂。如无染剂则可确定诊断,如带染剂应考虑类脂性 肾病而予以鉴别。
2
分类
•传统分类:1.系统性或局灶性
•
2.获得性或遗传性
3
分类
• 2014年国际淀粉样变学会命名委员会根据31种纤维蛋白命名,由代表
淀粉样变的字母A和代表纤维蛋白的生化特性的缩写组成,如AL代表免 疫球蛋白轻链来源的淀粉样变。
4
5
病因及发病机制
• AL型淀粉样变是骨髓单克隆细胞过度增生所致的浆细胞病,可单独发
淀粉样变性 PPT

根据淀粉样前体蛋白产生和沉积部位, 分为系统性和局灶性淀粉样变性。
分类
淀粉样变性的分类
目前已发现30余种淀粉样变性的前体蛋白,依据前体蛋白的类型, 可以将淀粉样变性分为以下几种类型:
异常蛋白沉积所致
如 轻 链 ( AL ) 型 淀 粉 样 变 性和遗传性淀粉样变性
分类
正常蛋白沉积所致
如AA型淀粉样变性和透析 相关性淀粉样变性
淀粉样变性
目录
CONTENTS
1 淀粉样变性的定义和发病机制
2Leabharlann 淀粉样变性的流行病学3
淀粉样变性的诊断
4
淀粉样变性的治疗
5
AL型淀粉样变性的治疗
6 肾脏AL型淀粉样变性的治疗
1 淀粉样变性的定义和发病机制
淀粉样变性的定义
定义
淀粉样变性是由于各种淀粉样前体蛋 白发生聚集,形成高度有序的交叉β片层 状结构的淀粉样纤维,沉积在组织器官引 起的一组异质性疾病群。
淀粉样变性的治疗方法
Lancet. 2016, 387 (10038): 2641-54.
5
AL型淀粉样变性的治疗
AL型淀粉样变性
01
AL型淀粉样变性是临床上最 常见的淀粉样变性,约占所有淀 粉样变性的70%。
02
AL型淀粉样变性也是预后最 差的淀粉样变性,未经治疗患者 的中位生存期为1-2年,出现症 状性心脏受累患者的中位生存期 仅6个月。
淀粉样变性的发病率
随着社会环境 因素的改变及人口 老龄化的发展,该 病的发病率正呈逐 渐升高的趋势!
British Journal of Haematology, 2013. 161(4): p. 525.
常见的淀粉样变性的比例
淀粉样变性PPT课件

20
CT比较
21
气管镜比较
22
病理比较
23
24
2019/9/13 25
气管支气管淀粉样变性
Tracheobronchial amyloidosis TBA
1
诊断思路
气管壁增厚鉴别诊断 肿瘤 支气管结核 复发性多软骨炎 骨化性气管支气管病 气管支气管淀粉样变性
2
概念1
淀粉样变性是指组织或器官的细胞外淀粉(Amyloid )沉积。常规组织学检查中,表现为均质的嗜伊红透明 物质,能与刚果红染料结合,光镜下呈橘红色,偏振光 显微镜观察时表现为苹果绿或黄色双光体
19
治疗
药物:MP(强的松+马法兰),VAD(长春新碱+阿霉 素 +地塞米松)、秋水仙碱、二甲亚砜;小剂量红霉 素(600mg qd)
介入:Nd-YAG激光切除、气管内支架、球囊扩张 手术:气管切开、切除病变的气管支气管 放疗:外照射治疗缓解症状 扩张支气管、抗感染、止血等对症治疗
8
病例报告
肺功能检查:以中-重度阻塞性通气功能障碍为主要表现 弥散量轻度降低或正常。本例患者表现为大气道梗阻,轻 度阻塞性通气功能障碍。
7例患者随访时间1个月~10年,1例因病变广泛,同时合 并心功能不全死亡,3例病变累及气管患者进展缓慢,3例 患者稳定。
9
8例TBA患者的临床特征、治疗、预后
全身性及大多数局灶性淀粉样物质沉积来源于以下三种 前体蛋白之一,即免疫球蛋白轻链(AL)、淀粉相关 蛋白(AA)、甲状腺转运蛋白(ATTR)
3
概念2
肺淀粉样变性分为四型:局灶性支气管沉积;弥漫 性支气管沉积;肺间质沉积(结节性肺淀粉样变性 );弥漫性间质淀粉沉积。
CT比较
21
气管镜比较
22
病理比较
23
24
2019/9/13 25
气管支气管淀粉样变性
Tracheobronchial amyloidosis TBA
1
诊断思路
气管壁增厚鉴别诊断 肿瘤 支气管结核 复发性多软骨炎 骨化性气管支气管病 气管支气管淀粉样变性
2
概念1
淀粉样变性是指组织或器官的细胞外淀粉(Amyloid )沉积。常规组织学检查中,表现为均质的嗜伊红透明 物质,能与刚果红染料结合,光镜下呈橘红色,偏振光 显微镜观察时表现为苹果绿或黄色双光体
19
治疗
药物:MP(强的松+马法兰),VAD(长春新碱+阿霉 素 +地塞米松)、秋水仙碱、二甲亚砜;小剂量红霉 素(600mg qd)
介入:Nd-YAG激光切除、气管内支架、球囊扩张 手术:气管切开、切除病变的气管支气管 放疗:外照射治疗缓解症状 扩张支气管、抗感染、止血等对症治疗
8
病例报告
肺功能检查:以中-重度阻塞性通气功能障碍为主要表现 弥散量轻度降低或正常。本例患者表现为大气道梗阻,轻 度阻塞性通气功能障碍。
7例患者随访时间1个月~10年,1例因病变广泛,同时合 并心功能不全死亡,3例病变累及气管患者进展缓慢,3例 患者稳定。
9
8例TBA患者的临床特征、治疗、预后
全身性及大多数局灶性淀粉样物质沉积来源于以下三种 前体蛋白之一,即免疫球蛋白轻链(AL)、淀粉相关 蛋白(AA)、甲状腺转运蛋白(ATTR)
3
概念2
肺淀粉样变性分为四型:局灶性支气管沉积;弥漫 性支气管沉积;肺间质沉积(结节性肺淀粉样变性 );弥漫性间质淀粉沉积。
淀粉样变性PPT演示课件

随着年龄的增长,淀粉样变性的发病率逐渐升高,对老年患者 应加强监测和防范。
有家族遗传史的患者发病风险增加,应进行遗传咨询和定期筛 查。
慢性炎症可能促进淀粉样物质的沉积,积极治疗和控制炎症有 助于降低风险。
保持健康的生活方式,包括合理饮食、适度运动、充足睡眠等 ,有助于增强身体免疫力,降低发病风险。
患者教育及心理支持重要性
综合治疗
采用药物治疗、手术治疗 、放射治疗等多种手段综 合治疗,以提高治疗效果 。
优先处理并发症
对于伴有严重并发症的患 者,应优先处理并发症, 保证患者生命安全。
药物使用注意事项及副作用处理
遵医嘱用药
患者应严格遵医嘱用药,不可自行增减剂量或更 改用药方式。
注意药物副作用
患者应密切关注药物副作用,如出现过敏反应、 肝肾功能异常等,应及时就医。
调整治疗方案
对于药物治疗效果不佳的患者,医生应根据具体 情况调整治疗方案,如更换药物或增加剂量等。
预后评估及生活质量改善措施
01
定期随访
患者应定期接受随访,以便医生及时了解病情变化,调整治疗方案。
02
生活质量评估
医生应对患者的生活质量进行评估,关注患者的心理、社会功能等方面
的问题,提供相应的支持和帮助。
06
总结与展望
当前研究现状及挑战
发病机制研究
治疗手段
淀粉样变性的发病机制尚未完全阐明 ,目前的研究主要集中在蛋白质错误 折叠和沉积、细胞应激反应等方面。
目前尚无特效治疗方法,主要采用对 症治疗和支持治疗,如控制感染、改 善营养状况等。
诊断方法
现有的诊断方法主要包括组织病理学 检查、免疫组化和电子显微镜等,但 存在敏感性和特异性不足的问题。
淀粉样变性病症PPT演示课件

分型
根据受累器官和病变特点,淀粉样变性可分为多种类型,如 原发性系统性淀粉样变性、继发性系统性淀粉样变性、局限 性淀粉样变性等。
诊断标准与鉴别诊断
诊断标准
淀粉样变性的诊断依赖于临床表现、实验室检查和影像学检查。确诊通常需要进 行组织活检,通过刚果红染色等方法显示组织中淀粉样物质的沉积。
鉴别诊断
在诊断淀粉样变性时,需要与其他类似疾病进行鉴别,如多发性骨髓瘤、轻链沉 积病等。这些疾病具有不同的发病机制、临床表现和治疗方法,因此准确的鉴别 诊断至关重要。
的生成。
靶向治疗药物
如蛋白酶体抑制剂、免疫检查点 抑制剂等,通过特异性地作用于 淀粉样变性相关分子,达到治疗
目的。
辅助药物
如止痛药、抗感染药等,用于缓 解患者症状和改善生活质量。
手术治疗与介入治疗
手术治疗
对于局部淀粉样变性病灶,可考虑手术切除,以减轻症状并防止病情进一步恶化。
介入治疗
如局部放疗、射频消融等,通过局部破坏淀粉样变性病灶,达到治疗目的。介入治疗具有创伤小、恢复快的优点 ,适用于部分患者。
发病机制
淀粉样变性的发病机制涉及多种因素,包括基因突变、蛋白质错误折叠、免疫 系统异常等。这些因素导致异常蛋白质在组织中沉积,进而引发一系列病理生 理改变。
临床表现及分型
临床表现
淀粉样变性的临床表现多样,取决于受累器官和病变程度。 常见症状包括乏力、体重下降、水肿、蛋白尿、肝脾肿大等 。严重情况下,可能导致心力衰竭、肾衰竭等危及生命的并 发症。
05
淀粉样变性的并发症与风险
常见并发症及其危害
心脏并发症
淀粉样物质在心脏沉积,可导致心脏 传导系统障碍、心肌肥厚、心力衰竭 等,严重时可危及生命。
根据受累器官和病变特点,淀粉样变性可分为多种类型,如 原发性系统性淀粉样变性、继发性系统性淀粉样变性、局限 性淀粉样变性等。
诊断标准与鉴别诊断
诊断标准
淀粉样变性的诊断依赖于临床表现、实验室检查和影像学检查。确诊通常需要进 行组织活检,通过刚果红染色等方法显示组织中淀粉样物质的沉积。
鉴别诊断
在诊断淀粉样变性时,需要与其他类似疾病进行鉴别,如多发性骨髓瘤、轻链沉 积病等。这些疾病具有不同的发病机制、临床表现和治疗方法,因此准确的鉴别 诊断至关重要。
的生成。
靶向治疗药物
如蛋白酶体抑制剂、免疫检查点 抑制剂等,通过特异性地作用于 淀粉样变性相关分子,达到治疗
目的。
辅助药物
如止痛药、抗感染药等,用于缓 解患者症状和改善生活质量。
手术治疗与介入治疗
手术治疗
对于局部淀粉样变性病灶,可考虑手术切除,以减轻症状并防止病情进一步恶化。
介入治疗
如局部放疗、射频消融等,通过局部破坏淀粉样变性病灶,达到治疗目的。介入治疗具有创伤小、恢复快的优点 ,适用于部分患者。
发病机制
淀粉样变性的发病机制涉及多种因素,包括基因突变、蛋白质错误折叠、免疫 系统异常等。这些因素导致异常蛋白质在组织中沉积,进而引发一系列病理生 理改变。
临床表现及分型
临床表现
淀粉样变性的临床表现多样,取决于受累器官和病变程度。 常见症状包括乏力、体重下降、水肿、蛋白尿、肝脾肿大等 。严重情况下,可能导致心力衰竭、肾衰竭等危及生命的并 发症。
05
淀粉样变性的并发症与风险
常见并发症及其危害
心脏并发症
淀粉样物质在心脏沉积,可导致心脏 传导系统障碍、心肌肥厚、心力衰竭 等,严重时可危及生命。
淀粉样变性疾病PPT演示课件

个体化治疗方案
根据患者的具体病情、年 龄、身体状况等因素,制 定个体化的治疗方案。
综合治疗
淀粉样变性治疗需要综合 考虑药物治疗、非药物治 疗及生活方式的调整等多 方面因素。
药物治疗方法
糖皮质激素
靶向治疗药物
糖皮质激素是治疗淀粉样变性的常用 药物,可以有效缓解炎症反应,减轻 症状。
近年来,一些针对淀粉样变性特定靶 点的治疗药物逐渐应用于临床,取得 了显著的疗效。
THANKS
感谢观看
发病机制
淀粉样变性的发病机制涉及多种因素,包括遗传、免疫 、代谢和环境等。异常蛋白质的产生和沉积导致组织结 构和功能的破坏,进而引发一系列临床症状。
流行病学特点
发病率和死亡率
淀粉样变性的发病率和死亡率因地区和人群而异 ,但总体呈上升趋势。该疾病通常在中年或老年 人中更为常见。
危险因素
遗传因素、环境因素(如化学物质暴露、感染等 )以及某些自身免疫性疾病等都被认为与淀粉样 变性的发生有关。
免疫抑制剂
对于病情较重的患者,可以使用免疫 抑制剂来抑制免疫系统的过度反应, 减轻组织损伤。
非药物治疗手段
血浆置换
通过血浆置换可以去除患者体内 的异常免疫球蛋白,减轻组织损
伤,改善症状。
自体干细胞移植
对于部分病情较重的患者,可以考 虑进行自体干细胞移植,重建免疫 系统,达到治疗目的。
对症支持治疗
针对患者的具体症状,采取相应的 对症支持治疗措施,如控制感染、 改善营养状况等。
治疗依从性
强调遵医嘱治疗的重 要性,包括按时服药 、定期检查和及时调 整治疗方案等。
心理支持重要性
缓解焦虑和恐惧
淀粉样变性患者常常面临焦虑、 恐惧等心理问题,心理支持有助 于缓解这些情绪,提高患者的生
系统性淀粉样变性PPT课件

在组成和生化性质上完全不同的一组蛋白质 蛋白质生化代谢障碍性疾病。
3
淀粉样变性分类
淀粉样变性的临床类型有多种,分类方 法不尽一致。 简单地可以根据其病因分为原发性和继 发性,而各自又按发生部位和范围的差 异分为限局性和系统性。
4
淀粉样变性分类
根据淀粉样纤维蛋白质的不同,可分为以下几种
蛋白前体成分 免疫球蛋白轻链 血清淀粉样A蛋白 转甲状腺素 (transthyretin) β 2-微球蛋白 纤维蛋白原A 载脂蛋白A
体内产生的过量的单克隆免疫球蛋白轻链 经过吞噬细胞溶酶体不完全消化后,与黏 多糖结合,以不溶性淀粉样蛋白沉积于细 胞外而引发本病。
免疫球蛋白轻链的分子量在8~30KD之间, 来源于轻链的 N 末端区域,包含部分或全 部的可变区。
8
病因和发病机理
PSA可能与MM或其它B淋巴细胞肿瘤有关。 —在PSA患者也有常见于MM和 MGUS 的细传异常,如14q异位和13q缺失。 —10~15%的MM患者在疾病进程中发生淀 粉样轻链蛋白(AL)沉积。 但原发性系统性淀粉样变性进展为MM者罕 见。
尚未见大脑受累的报道。
22
6.其他临床表现
累及皮肤可出现皮肤增厚、 苔藓样变;
累及关节可出现血清阴性 关节病
23
实验室检查
血常规 : - 血红蛋白多正常, - 继发于MM或伴出血和/或慢性肾功 能不者可出现贫血。 尿常规 - 约90%的病人可出现蛋白尿, - 24小时尿蛋白定量多超过0.5g/l。
包括3个小 的临床研究
148
62
21~ 1年生存率 病人经过筛 选 39 60~70%
肺淀粉样变性演示-2022年学习资料
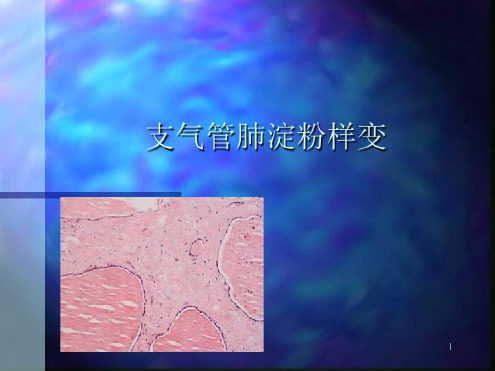
支气管肺淀粉样变肺淀粉样变性ppt演示课件
淀粉样变-淀粉样变是指一组表现各异的临床综合-征,其共同特点为均具有细胞外淀粉样-物质沉积。1854年Vi chow首次称本病-为淀粉样变amyloidosis,这是因沉积-的淀粉样物amyloid遇碘和硫酸时,显 现与淀粉相似的染色反应。HE染色在光-镜下呈淡红色均质状。-·淀粉样物沉积可造成器官实质细胞萎缩-,干扰器 的机械功能,或影响血管收-缩性而造成出血
13肺淀粉样变性ppt演示课件
肺间质弥漫型-全部病例有症状-进行性气促、呼吸窘迫频数最为突出,-其他有咳嗽、咳痰、-痰中带血等-反复并发 部感染,经常发热和咳脓痰-双肺可闻爆裂音-后期出现发绀和低氧血症,肺功能检查多-有弥散减低和限制性通气障碍 病程进展快,极少病例呈慢性进行性。生-存期约3~5年-14
病因暂不清楚-与自身免疫反应密切相关
表1呼吸系淀粉样变的主要临床类型-1.与原发性.继发性.京族性或老年性淀粉样变-相关的呼吸系淀静样变-2. 吸系局限性淀粉样变-1上呼吸道(副鼻窦.喉)-2气管支气管-局灶型-弥漫型-3肺实质结节型-单发-多发-粟 型或融合结节型-4肺间质弥漫型(肺泡隔弥漫型)
三、基础疾病及并发症-呼吸系淀粉样变除可为系统性淀粉样变-的一部分外,约20%的病人患有其他基-础疾病,最 见者为结核病,高丙种球-蛋自血症,干燥综合征、类风湿等结缔-组织病,肾病综合征,-恶性肿瘤及梅毒-等。亦有 发于过敏性肺泡炎和尘肺的-报道-并发症:肺部感染,全身衰竭-16
四、临床诊断-详细采集病史和临床体检-二、促使考虑本病的住住是胸片或纤维-支气管镜检所见-三、淀粉样物沉积 形态学的改变,故-病理组织学检查是诊断本病的金标准-四、还不能确诊者考虑行胸腔镜或开胸-肺活检-·五、一旦 诊应检查有无其他器官受累-17
淀粉样变-淀粉样变是指一组表现各异的临床综合-征,其共同特点为均具有细胞外淀粉样-物质沉积。1854年Vi chow首次称本病-为淀粉样变amyloidosis,这是因沉积-的淀粉样物amyloid遇碘和硫酸时,显 现与淀粉相似的染色反应。HE染色在光-镜下呈淡红色均质状。-·淀粉样物沉积可造成器官实质细胞萎缩-,干扰器 的机械功能,或影响血管收-缩性而造成出血
13肺淀粉样变性ppt演示课件
肺间质弥漫型-全部病例有症状-进行性气促、呼吸窘迫频数最为突出,-其他有咳嗽、咳痰、-痰中带血等-反复并发 部感染,经常发热和咳脓痰-双肺可闻爆裂音-后期出现发绀和低氧血症,肺功能检查多-有弥散减低和限制性通气障碍 病程进展快,极少病例呈慢性进行性。生-存期约3~5年-14
病因暂不清楚-与自身免疫反应密切相关
表1呼吸系淀粉样变的主要临床类型-1.与原发性.继发性.京族性或老年性淀粉样变-相关的呼吸系淀静样变-2. 吸系局限性淀粉样变-1上呼吸道(副鼻窦.喉)-2气管支气管-局灶型-弥漫型-3肺实质结节型-单发-多发-粟 型或融合结节型-4肺间质弥漫型(肺泡隔弥漫型)
三、基础疾病及并发症-呼吸系淀粉样变除可为系统性淀粉样变-的一部分外,约20%的病人患有其他基-础疾病,最 见者为结核病,高丙种球-蛋自血症,干燥综合征、类风湿等结缔-组织病,肾病综合征,-恶性肿瘤及梅毒-等。亦有 发于过敏性肺泡炎和尘肺的-报道-并发症:肺部感染,全身衰竭-16
四、临床诊断-详细采集病史和临床体检-二、促使考虑本病的住住是胸片或纤维-支气管镜检所见-三、淀粉样物沉积 形态学的改变,故-病理组织学检查是诊断本病的金标准-四、还不能确诊者考虑行胸腔镜或开胸-肺活检-·五、一旦 诊应检查有无其他器官受累-17
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
淀粉样变性
.
1
内容
一.病例回顾
二.概述
三.发病机制 四.分类 五.诊断 六.呼吸系统并发症
. 2
病例回顾
患者金xx,45岁,已婚男性,职业:屠 夫。 主诉:发现双肺多发性团块影6余年。
.
3
现病史:患者自诉因“双侧背痛1月,左侧胸痛 3天”于2009年4月份来我院门诊就诊,完善肺 CT示双肺多发结节、团块影,于2009年4月29 日以“双肺病变查因”,第一次入住我科,予 以完善支气管镜检示:支气管炎,支气管灌洗 涂片找真菌、细菌培养及抗酸杆菌均示阴性, 肺穿刺+组织活检(未取得病检结果),血生化 示寄生虫全套、结核抗体、CEA、风湿免疫均示 阴性,PPD(+),诊断“双肺真菌感染可能性 大 肺结核待删 ”,予以抗炎、止血等对症治疗, . 4 双侧胸背疼痛基本缓解,并交代诊断性抗真菌
. 10
目前诊断:淀粉样变肺损害(双肺)
特殊染色结果:刚果红(+)。.Fra bibliotek9
第三次住院检查如下(2015-12-7日至 今):
尿常规示:蛋白质 2+(g/L) ; 血清蛋白监测示:β2微球蛋白 3.31(mg/L) α2带 6.50(%) γ带 19.40(%) 。 血尿轻链(Kap+LAMBDA)示正常。 腹部彩超:脂肪肝胆囊结石、胆囊多发息 肉样病变、胆囊炎脾稍大。 心彩超:左房、右房稍大,室间隔、左室 后壁增厚,二、三尖瓣轻度返流,左室顺
第二次住院检查如下(2015-11-09日到2015-11-28日): 尿常规: 潜血 1+(cells/ul) 蛋白质 1+(g/L); 血常规、生化、大便常规、凝血功能、输血前四项示阴性; 炎症指标:PCT、CRP、血常规示正常;病毒指标:呼吸病毒九联阴 性;结核指标:血沉、结核抗体阴性 ,PPD(+);真菌指标:GM试 验及G试验阴性;肿瘤指标:肺癌五项示正常;结缔组织指标:抗核 抗体 阳性(1:80,颗粒型) 抗双链DNA 阴性 pANCA 阴性 cANCA阴性 风湿免疫狼疮组阴性。 心电图示正常;双下肢血管彩超: 双侧大隐静脉及小隐静脉曲张。 肺部增强CT示:1.双肺多发团块灶,形态不规则,最大者 8.3*6.0*6.2CM,其内有钙化灶,平扫CT值53HU 增强CT值58HU。2. 右下肺前基底段肺大泡。3.胆囊结石。 肺穿组织活检结果回报:致密云絮状无结构嗜酸性物质沉积,少量炎 细胞浸润,可见个别多核巨细胞,考虑结节性肺淀粉样沉积症。
7
第一次住院检查如下(2009-4-29日到 2009-5-14日): 血生化:三大常规、肝肾功能、血糖示正 常。 寄生虫全套、结核抗体、CEA、风湿免疫 均示阴性,PPD(+) 肺CT:双肺内可见多个结节、肿块状软 组织密度灶,最大为4.5*2.3cm,病灶平 扫CT值约为42Hu,增强后部分强化,右 肺门见肿大淋巴结。 支气管镜检示:支气管炎,支气管灌洗涂 片找 真菌、细菌培养及抗酸杆菌均示阴 性。 . 8
出院后在家,患者未进行抗真菌治疗,口服抗结核药物2周自行停药,于 2010年曾复查肺CT(未见CT片及报告),后患者无胸背痛、咳嗽、咯血、 气促等特殊不适,未予以重视,未予以特殊处理。于2015年11月9日因 “右下足感染”在岳阳广济医院住院诊疗,住院期间完善胸片检查发现 双肺多发性病变,为进一步评估病情,行肺CT提示双肺多发性病灶,偶 咳嗽,活动后轻度气促,无发热、盗汗、胸痛、心慌、头痛、头晕、腹 痛、便血等不适,为进一步系统诊疗,建议到上级医院就诊,于201511-19日第二次住入我科,行肺部CT示双肺多发性团块影较6年前增大, 完善结核抗体、G试验及GM试验、肺癌五项、寄生虫全套、风湿免疫狼 疮全套均示阴性,再次行支气管镜未见明显异常,于2015年11月24日CT 引导下经皮肺穿+组织活检术,因患者要求出院待病检结果,考虑患者 病情稳定,嘱相关出院事项于2015-11-28日出院。 出院在家患者无发热、咳嗽、胸闷、胸痛、气促等不适,于2015-12-5日 肺穿组织病检结果回报考虑肺淀粉样变性病,电话联系患者,告知病情, 建议继续住院进一步诊疗,于2015-12-07 日第三次住我院。起病以来, 5 .
既往史:有“右下肢静脉曲张手术史”, 有“胆囊炎 胆囊结石”病史;有“痛风” 病史,有血压高病史。 个人史:吸烟20余年,约40支/天。 婚育史及家族史无特殊。
.
6
体温:36.8 ℃,脉搏:88次/分,呼吸:20 次/分,血压:130/70 mmHg, 体重:99Kg,发育正常,营养良好,神志清楚,自主体位,体型肥胖,表情自 如,查体合作。皮肤粘膜无黄染及出血点。全身浅表淋巴结无肿大。头颅无 畸形,眼睑正常,结膜正常,巩膜无黄染。双侧瞳孔等大等圆,左3.0m,右 3.0mm,双侧对光反射灵敏。乳突无压痛,鼻腔通畅,鼻中隔无偏曲,鼻窦 无压痛,口唇红润,扁桃体无肿大。颈部软,颈项短粗,颈静脉正常。气管 位置居中,甲状腺未触及,甲状腺血管无杂音。呼吸规整,胸廓无畸形,胸 壁静脉无曲张,右侧背部可扪及一8CM*9CM包块,突出体表1.5CM,质软, 边界清楚,无压痛,胸骨无压痛。肺部呼吸运动度对称,肋间隙正常,双侧 语颤减弱,无胸膜摩擦感,双肺叩诊呈清音,双肺听诊无明显干湿啰音。心 前区无隆起,心尖搏动正常,位于左侧第5肋间锁骨中线内侧0.5厘米。触诊 心尖搏动正常,位于左侧第5肋间锁骨中线内侧0.5厘米,心前区未及震颤, 无心包摩擦感。心界叩诊正常。心率88 次/分,心律齐,心音正常,未闻及 额外心音,未闻及杂音及心包摩擦音。腹部平坦,无胃肠型及蠕动波,腹壁静 脉无曲张,腹壁膨隆,脐凹陷,全腹无压痛。腹肌无紧张,无反跳痛。麦菲 氏征阴性,腹部可扪及多个条索状包块,边界清楚,质地硬,无压痛,肝脏 未触及,脾未触及,腹部无包块。肝浊音界存在,移动型浊音阴性,双侧肾区 无叩痛。肠鸣音正常,4次/分,无气过水声,无腹部血管杂音,无振水音。 . 脊柱正常,棘突无压痛,无叩痛,四肢活动正常,右下肢轻度水肿,左下肢
.
1
内容
一.病例回顾
二.概述
三.发病机制 四.分类 五.诊断 六.呼吸系统并发症
. 2
病例回顾
患者金xx,45岁,已婚男性,职业:屠 夫。 主诉:发现双肺多发性团块影6余年。
.
3
现病史:患者自诉因“双侧背痛1月,左侧胸痛 3天”于2009年4月份来我院门诊就诊,完善肺 CT示双肺多发结节、团块影,于2009年4月29 日以“双肺病变查因”,第一次入住我科,予 以完善支气管镜检示:支气管炎,支气管灌洗 涂片找真菌、细菌培养及抗酸杆菌均示阴性, 肺穿刺+组织活检(未取得病检结果),血生化 示寄生虫全套、结核抗体、CEA、风湿免疫均示 阴性,PPD(+),诊断“双肺真菌感染可能性 大 肺结核待删 ”,予以抗炎、止血等对症治疗, . 4 双侧胸背疼痛基本缓解,并交代诊断性抗真菌
. 10
目前诊断:淀粉样变肺损害(双肺)
特殊染色结果:刚果红(+)。.Fra bibliotek9
第三次住院检查如下(2015-12-7日至 今):
尿常规示:蛋白质 2+(g/L) ; 血清蛋白监测示:β2微球蛋白 3.31(mg/L) α2带 6.50(%) γ带 19.40(%) 。 血尿轻链(Kap+LAMBDA)示正常。 腹部彩超:脂肪肝胆囊结石、胆囊多发息 肉样病变、胆囊炎脾稍大。 心彩超:左房、右房稍大,室间隔、左室 后壁增厚,二、三尖瓣轻度返流,左室顺
第二次住院检查如下(2015-11-09日到2015-11-28日): 尿常规: 潜血 1+(cells/ul) 蛋白质 1+(g/L); 血常规、生化、大便常规、凝血功能、输血前四项示阴性; 炎症指标:PCT、CRP、血常规示正常;病毒指标:呼吸病毒九联阴 性;结核指标:血沉、结核抗体阴性 ,PPD(+);真菌指标:GM试 验及G试验阴性;肿瘤指标:肺癌五项示正常;结缔组织指标:抗核 抗体 阳性(1:80,颗粒型) 抗双链DNA 阴性 pANCA 阴性 cANCA阴性 风湿免疫狼疮组阴性。 心电图示正常;双下肢血管彩超: 双侧大隐静脉及小隐静脉曲张。 肺部增强CT示:1.双肺多发团块灶,形态不规则,最大者 8.3*6.0*6.2CM,其内有钙化灶,平扫CT值53HU 增强CT值58HU。2. 右下肺前基底段肺大泡。3.胆囊结石。 肺穿组织活检结果回报:致密云絮状无结构嗜酸性物质沉积,少量炎 细胞浸润,可见个别多核巨细胞,考虑结节性肺淀粉样沉积症。
7
第一次住院检查如下(2009-4-29日到 2009-5-14日): 血生化:三大常规、肝肾功能、血糖示正 常。 寄生虫全套、结核抗体、CEA、风湿免疫 均示阴性,PPD(+) 肺CT:双肺内可见多个结节、肿块状软 组织密度灶,最大为4.5*2.3cm,病灶平 扫CT值约为42Hu,增强后部分强化,右 肺门见肿大淋巴结。 支气管镜检示:支气管炎,支气管灌洗涂 片找 真菌、细菌培养及抗酸杆菌均示阴 性。 . 8
出院后在家,患者未进行抗真菌治疗,口服抗结核药物2周自行停药,于 2010年曾复查肺CT(未见CT片及报告),后患者无胸背痛、咳嗽、咯血、 气促等特殊不适,未予以重视,未予以特殊处理。于2015年11月9日因 “右下足感染”在岳阳广济医院住院诊疗,住院期间完善胸片检查发现 双肺多发性病变,为进一步评估病情,行肺CT提示双肺多发性病灶,偶 咳嗽,活动后轻度气促,无发热、盗汗、胸痛、心慌、头痛、头晕、腹 痛、便血等不适,为进一步系统诊疗,建议到上级医院就诊,于201511-19日第二次住入我科,行肺部CT示双肺多发性团块影较6年前增大, 完善结核抗体、G试验及GM试验、肺癌五项、寄生虫全套、风湿免疫狼 疮全套均示阴性,再次行支气管镜未见明显异常,于2015年11月24日CT 引导下经皮肺穿+组织活检术,因患者要求出院待病检结果,考虑患者 病情稳定,嘱相关出院事项于2015-11-28日出院。 出院在家患者无发热、咳嗽、胸闷、胸痛、气促等不适,于2015-12-5日 肺穿组织病检结果回报考虑肺淀粉样变性病,电话联系患者,告知病情, 建议继续住院进一步诊疗,于2015-12-07 日第三次住我院。起病以来, 5 .
既往史:有“右下肢静脉曲张手术史”, 有“胆囊炎 胆囊结石”病史;有“痛风” 病史,有血压高病史。 个人史:吸烟20余年,约40支/天。 婚育史及家族史无特殊。
.
6
体温:36.8 ℃,脉搏:88次/分,呼吸:20 次/分,血压:130/70 mmHg, 体重:99Kg,发育正常,营养良好,神志清楚,自主体位,体型肥胖,表情自 如,查体合作。皮肤粘膜无黄染及出血点。全身浅表淋巴结无肿大。头颅无 畸形,眼睑正常,结膜正常,巩膜无黄染。双侧瞳孔等大等圆,左3.0m,右 3.0mm,双侧对光反射灵敏。乳突无压痛,鼻腔通畅,鼻中隔无偏曲,鼻窦 无压痛,口唇红润,扁桃体无肿大。颈部软,颈项短粗,颈静脉正常。气管 位置居中,甲状腺未触及,甲状腺血管无杂音。呼吸规整,胸廓无畸形,胸 壁静脉无曲张,右侧背部可扪及一8CM*9CM包块,突出体表1.5CM,质软, 边界清楚,无压痛,胸骨无压痛。肺部呼吸运动度对称,肋间隙正常,双侧 语颤减弱,无胸膜摩擦感,双肺叩诊呈清音,双肺听诊无明显干湿啰音。心 前区无隆起,心尖搏动正常,位于左侧第5肋间锁骨中线内侧0.5厘米。触诊 心尖搏动正常,位于左侧第5肋间锁骨中线内侧0.5厘米,心前区未及震颤, 无心包摩擦感。心界叩诊正常。心率88 次/分,心律齐,心音正常,未闻及 额外心音,未闻及杂音及心包摩擦音。腹部平坦,无胃肠型及蠕动波,腹壁静 脉无曲张,腹壁膨隆,脐凹陷,全腹无压痛。腹肌无紧张,无反跳痛。麦菲 氏征阴性,腹部可扪及多个条索状包块,边界清楚,质地硬,无压痛,肝脏 未触及,脾未触及,腹部无包块。肝浊音界存在,移动型浊音阴性,双侧肾区 无叩痛。肠鸣音正常,4次/分,无气过水声,无腹部血管杂音,无振水音。 . 脊柱正常,棘突无压痛,无叩痛,四肢活动正常,右下肢轻度水肿,左下肢
