KDIGO-AKI诊治规范2012版
KDIGO指南解读急性肾损伤的诊治

二、KDIGO指南的由来与主要内容
1、急性肾损伤的诊断标准:KDIGO指南推荐使用AKIN(Acute Kidney Injury Network)标准来诊断急性肾损伤。该标准将急性肾损伤分为三个阶段: 风险期、损伤期和衰竭期。这些阶段根据血清肌酐(Scr)和尿量等指标进行评 估。
四、总结
四、总结
KDIGO指南是急性肾损伤诊治中的重要指导性文件,它提供了统一的诊断标准 和治疗方案,使得全球范围内的医生和医疗机构都能够对急性肾损伤患者进行规 范化诊治。然而,尽管KDIGO指南在急性肾损伤的诊治中发挥了重要作用,但仍 存在一些问题和挑战。例如,对于某些特殊情况下如何调整治疗方案,以及如何 更好地预防急性肾损伤的发生等问题,需要进一步探讨和研究。
一、急性肾损伤的定义与流行情况
急性肾损伤在临床上的发病率较高,特别是在重症医学领域。数据显示,在 接受住院治疗的患者中,有1%-7%的患者会出现急性肾损伤,而在重症监护病房 的患者中,这一比例可高达30%-50%。急性肾损伤的死亡率较高,住院时间延长, 且治疗费用较其他肾病更高,给患者和社会带来了巨大的负担。
四、总结
未来,我们期待更多的研究成果能够不断完善和丰富KDIGO指南的内容,以更 好地造福于患者和社会。
谢谢观看
二、KDIGO指南的由来与主要内 容
二、KDIGO指南的由来与主要内容
KDIGO指南是国际肾脏病学会于2012年发布的关于急性肾损伤的权威性诊治 指南。该指南基于循证医学原则,汇总了全球最新研究成果和专家共识,为急性 肾损伤的预防、诊断和治疗提供了具体的指导建议。
二、KDIGO指南的由来与主要内容
KDIGO指南解读急性肾损伤的诊 治
目录
KDIGO的AKI临床指南
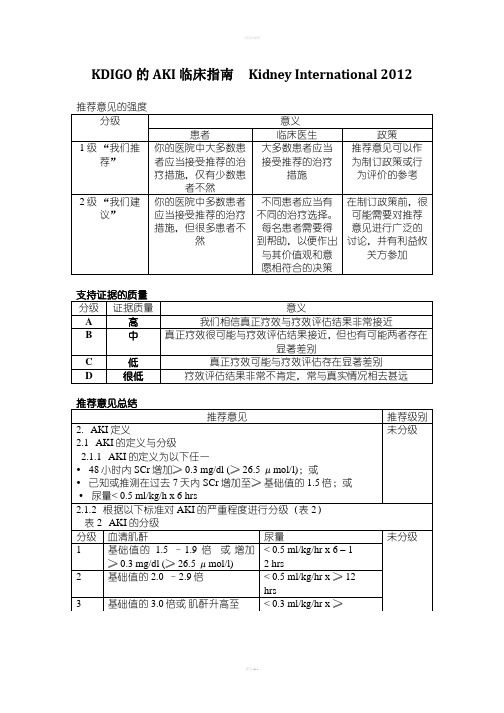
2A
3.8.2 对于肾功能正常且处于稳定状态的患者,我们建议氨基糖甙类药物应每日给药一次,而非每日多次给药
2B
3.8.3 当氨基糖甙类药物采用每日多次用药方案,且疗程超过24小时,我们推荐监测药物浓度
1A
2C
3.5.3 我们建议不使用心房利钠肽(ANP)预防(2C)或治疗(2B) AKI
3.6生长激素治疗
3.6.1 我们推荐不使用重组人(rh) IGF-1预防或治疗AKI
1B
3.7腺苷受体拮抗剂
3.7.1对于围产期严重窒息的AKI高危新生儿,我们建议给予单一剂量的茶碱
2B
3.8预防氨基糖甙和两性霉素相关AKI
• 首选:右侧颈内静脉
• 次选:股静脉
• 第三选择:左侧劲内静脉
• 最后选择:锁骨下静脉(优先选择优势肢体侧)
未分级
5.4.3我们推荐在超声引导下置入透析导管
1A
5.4.4我们推荐置入颈内静脉或锁骨下静脉透析导管后,在首次使用前应拍摄胸片
1B
5.4.5 对于罹患AKI需要RRT的ICU患者,我们建议不在非隧道透析导管置管部位皮肤局部使用抗生素
hrs
3
基础值的3.0倍或 肌酐升高至
< 0.3 ml/kg/hr x ≥
≥ 4.0 mg/dl (≥ 353.6 μmo l/l) 或
开始进行肾脏替代治疗 或
年龄< 18岁时,eGFR下降至< 35 ml/min/1.73 m2
24
hrs 或
无尿≥ 12 hrs
2.1.应当尽可能确定AKI的病因
未分级
KDIGO-AKI诊治规范2012版

CLINICAL PRACTICE GUIDELINES ACUTE KIDNEY INJURY UK Renal Association 5th Edition, 2011
东南大学附属中大医院 张晓良
急性肾损伤(AKI)与急性肾衰竭(ARF)
●
国际肾脏病和急救医学界将ARF 改为急性肾损伤 (Acute Kidney Injury, AKI)。
A-High B- Moderate C-Low D-Very low
Strength of recommendation
Level1-strong
Level2-weak or discretionary
Guideline 1:AKI的定义与分期
采用KDIGO推荐的定义和分期标准 符合以下情况之一者即可被诊断为AKI:
需要调整药物剂量
目前无特殊的药物用于治疗继发于低灌注损伤/脓毒 血症的AKI (1B)
袢利尿剂 against
多巴胺---不建议
降低肾灌注(Lauschke , Kidney Int 2006) 导致心律失常(Schenarts , Current Surgery 2006) 加重心肌、肠道缺血缺氧(Schenarts , Current Surgery 2006)
3.3造影剂肾病
评估
危险因素
评估
容量状态
造影前
水化
3.4继发于横纹肌溶解的AKI
给予0.9%氯化钠和碳酸氢钠扩容(1B)
Guideline 4:AKI的治疗
一般治疗(1A)
避免
液体疗法
血管活性 药物
控制感染
肾毒性 药物
药物治疗(1B)
• 多脏器功能衰竭 • 药代动力学改变(分布容积、清除、与蛋 白结合)
2012 KDIGO指南 AKI 定义

第2部分:AKI的定义第2.1章:AKI的定义和分类简介AKI是一系列影响到肾脏结构和功能的综合征之一。
AKI定义为肾功能的急剧下降,它包括但并不限于ARF。
这是一个各种不同病因引起的广泛的临床综合征,包括特定的肾脏疾病(如急性间质性肾炎,急性肾小球和血管炎性肾疾病);非特定的条件(例如缺血,毒性损伤);以及肾外病变(例如,肾前性氮质血症和急性肾后梗阻性肾病),具体在第2.2和2.3章作进一步讨论。
以上这些条件可以共存于同一患者,更重要的是流行病学证据支持,即使是轻微可逆的AKI也有严重的临床后果,包括死亡的风险增加。
因此,AKI可以被认为类似于急性肺损伤或急性冠脉综合征。
此外,不管其病因是肾源性的还是肾外因素引起的,因为AKI的临床表现和结局可以是相似的(甚至不能区别的),AKI综合征包括直接肾损害和急性功能影响。
治疗AKI在很大程度上依赖于潜在的病因,该指南将专注于特定的诊断方法。
然而,由于一般治疗和监测的建议可用于各种形式的AKI,我们的方法将从一般的措施开始。
AKI的定义和分期AKI是普遍,有害和可治疗的。
即使是轻微的急性肾功能降低也有不良的预后。
AKI 的早期发现和治疗可以改善预后。
两个类似的定义(RIFLE和AKIN),是在SCr和尿量的基础上提出和证实的。
有必要为临床实践,科研和公共健康确定一个统一的定义。
2.1.1:AKI被定义为满足以下任意一条(未分级):SCr增加≥0.3mg/dl(≥26.5 umol / L)在48小时之内;SCr增加≥1.5倍基线值,这个基线值是已知或假定为发生在之前7天之内的;尿量< 0.5ml/kg/h 达6小时。
2.1.2:AKI的严重程度分期是根据下列标准(表2)。
(未分级)2.1.3:AKI的原因应尽可能明确。
(未分级)基本原理影响肾脏结构和功能的因素可以根据持续时间分为急性和慢性。
AKI是急性肾疾病和病症(AKD)的一种,并可以伴有其它急性或慢性肾疾病和病症(图2)。
KDIGOAKI诊疗指南解读

KDIGO,2012
ConceptualModel model for Conceptual forAKI AKI
Stages defined by creatinine and urine output are surrogates Complications Complications
GFR
Normal Normal Increased Increased risk risk Damage Damage GFR GFR Kidney Kidney failure failure Death Death
– KDIGO Clinical Practice Guideline for Acute Kidney Injury
KDIGO,2012
AKI流行病学ห้องสมุดไป่ตู้状
• • • • • • 患病率:1%(社区)~ 7.1%(医院) 人群发病率:486~630 pmp/y AKI需要RRT发病率:22~203pmp/y 医院获得AKI死亡率:10~80% 合并多脏器功能衰竭死亡率:>50% 需要RRT治疗者死亡率:高达80%
About AKI guideline
• ADQI:2002, RIFLE • AKIN:2005, modified definition and staging system • KDIGO: 2011, First clinical guideline for AKI – Waiting for published in this summer • AKI guideline for AKI :2011 – UK Renal Association Final Version 08.03.11 • AKI guidline—KDIGO 2012
KDIGOAKI临床指南

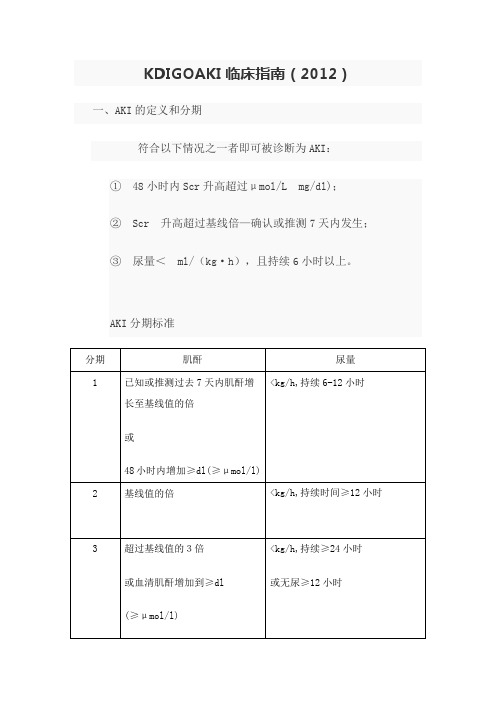
KDIGOAKI临床指南(2012)一、AKI的定义和分期符合以下情况之一者即可被诊断为AKI:① 48小时内Scr升高超过26.5μmol/L(0.3 mg/dl);② Scr 升高超过基线1.5倍—确认或推测7天内发生;③尿量<0.5 ml/(kg·h),且持续6小时以上。
AKI分期标准指南推荐血清肌酐和尿量仍然作为AKI最好的标志物(1B)二、临床评估2.1 详细的病史采集和体格检查有助于AKI病因的判断(1A)2.2 24小时之内进行基本的检查,包括尿液分析和泌尿系超声(怀疑有尿路梗阻者)(1A)三、AKI的预防和治疗3.1 AKI预防和治疗3.1.1:在没有失血性休克的情况下,我们建议使用等张晶体液而非胶体液(白蛋白或淀粉)作为AKI高危患者或AKI患者扩容治疗的初始选择。
(2B)3.1.2:对于血管舒张性休克合并AKI或AKI高危患者,我们推荐联合使用升压药物和输液治疗(1C)3.1.3:对于围手术期高危患者或感染性休克患者,我们建议根据治疗方案纠正血流动力学和氧合指标,以防止发生AKI或导致AKI恶化。
(2C)3.2 AKI患者一般支持性治疗,包括并发症的处理3.3 血糖控制与营养支持3.3.1: 对于危重病患者,我们建议使用胰岛素治疗维持血糖110 –149 mg/dl (6.1 –8.3 mmol/l)。
(2C)3.3.2: 对于任何阶段的AKI患者,我们建议总热卡摄入达到20 –30 kcal/kg/d (2C)3.3.3: 我们建议不要限制蛋白质摄入,以预防或延迟RRT的治疗(2D)3.3.4: 对于无需透析治疗的非分解代谢的AKI患者,我们建议补充蛋白质0.8 – 1.0 g/kg/d,对于使用RRT的AKI患者,补充1.0 – 1.5 g/kg/d;对于使用持续肾脏替代治疗(CRRT)或高分解代谢的患者,应不超过1.7 g/kg/d (2D)3.3.5: 我们建议AKI患者优先选择肠道进行营养支持(2C) 3.4 临床应用3.4.1: 我们推荐不使用利尿剂预防AKI. (1B)3.4.2: 我们建议不使用利尿剂治疗AKI,除非在容量负荷过多时.(2C)3.5 血管扩张药物治疗:多巴胺,菲诺多巴及利钠肽3.5.1: 我们建议不使用小剂量多巴胺预防或治疗AKI (1A)3.5.2: 我们建议不使用非诺多巴(fenoldopam)预防或治疗AKI (2C)3.5.3: 我们建议不使用心房利钠肽(ANP)预防(2C)或治疗(2B) AKI3.6 生长激素治疗3.6.1: 我们推荐不使用重组人(rh) IGF-1预防或治疗AKI (1B)3.7预防氨基糖甙和两性霉素相关AKI3.7.1: 对于围产期严重窒息的AKI高危新生儿,我们建议给予单一剂量的茶碱(2B)3.8 预防氨基糖甙和两性霉素相关AKI3.8.1: 我们建议不使用氨基糖甙类药物治疗感染,除非没有其他更为适合、肾毒性更小的治疗药物选择(2A)3.8.2: 对于肾功能正常且处于稳定状态的患者,我们建议氨基糖甙类药物应每日给药一次,而非每日多次给药(2B)3.8.3: 当氨基糖甙类药物采用每日多次用药方案,且疗程超过24小时,我们推荐监测药物浓度(1A)3.8.4: 当氨基糖甙类药物采用每日一次用药方案,且疗程超过48小时,我们建议监测药物浓度(2C)3.8.5: 我们建议在适当可行时,局部使用(例如呼吸道雾化吸入,instilled antibiotic beads)而非静脉应用氨基糖甙类药物(2B)3.8.6: 我们建议使用脂质体两性霉素B而非普通两性霉素B (2A)3.8.7: 治疗全身性真菌或寄生虫感染时,如果疗效相当,我们推荐使用唑类抗真菌药物和(或)棘白菌素类药物,而非普通两性霉素B (1A)3.9 预防氨基糖甙和两性霉素相关AKI3.9.1: 我们建议不要单纯因为减少围手术期AKI或RRT需求的目的采用不停跳冠状动脉搭桥术(2C)3.9.2: 对于合并低血压的危重病患者,我们建议不使用NAC预防AKI(2D)3.9.3: 我们推荐不使用口服或静脉NAC预防手术后AKI(1A)造影剂肾病4. 造影剂诱导AKI4.1 造影剂诱导AKI:定义,流行病学和预后血管内使用造影剂后,应当根据推荐意见2.1.1 – 2.1.2对AKI进行定义和分级(未分级)4.1.1 对于血管内使用造影剂后肾脏功能改变的患者,应当对CI-AKI及AKI的其他可能原因进行评估(未分级)4.2 CI-AKI高危人群评估4.2.1: 对于需要血管内(静脉或动脉)使用碘造影剂的所有患者,应当评估CI-AKI的风险,尤其应对既往肾脏功能异常进行筛查(未分级)4.2.2: 对于CI-AKI高危患者,应当考虑其他造影方法(未分级)4.3 CI-AKI的非药物干预措施4.3.1: 对于CI-AKI高危患者,应当使用最小剂量的造影剂(未分级)4.3.2: 对于CI-AKI高危患者,我们推荐使用等渗或低渗碘造影剂,而非高渗碘造影剂(1B)4.4 血糖控制与营养支持4.4.1:对于CI-AKI高危患者,我们推荐静脉使用等张氯化钠或碳酸氢钠溶液进行扩容治疗(1A)4.4.2:对于CI-AKI高危患者,我们推荐不单独使用口服补液(1C)4.4.3:对于CI-AKI高危患者,我们建议口服NAC,联合静脉等张晶体液(2D)4.4.4:我们建议不使用茶碱预防CI-AKI(2C)4.4.5:我们推荐不使用非诺多巴预防CI-AKI(1B)4.5 血液透析或血液滤过的作用4.5.1:对于CI-AKI高危患者,我们建议不预防性使用间断血液透析(IHD)或血液滤过(HF)清除造影剂(2C)四、AKI肾脏替代治疗的时机5.1.1:出现危及生命的容量、电解质和酸碱平衡改变时,应紧急开始RRT(未分级)5.1.2:作出开始RRT的决策时,应当全面考虑临床情况,是否存在能够被RRT纠正的情况,以及实验室检查结果的变化趋势,而不应仅根据BUN和肌酐的水平(未分级)5.2 AKI停止肾脏替代治疗的标准5.2.1:当不再需要RRT时(肾脏功能恢复至足以满足患者需求,或RRT不再符合治疗目标),应当终止RRT(未分级)5.2.2:我们建议不使用利尿剂促进肾脏功能恢复,或缩短RRT疗程或治疗频率(2B)5.3 抗凝5.3.1:对于CI-AKI高危患者,应当使用最小剂量的造影剂(未分级)5.3.1.1:如果AKI患者没有明显的出血风险或凝血功能障碍,且未接受全身抗凝治疗,我们推荐在RRT期间使用抗凝(1B)5.3.2:对于没有出血高危或凝血功能障碍且未接受有效全身抗凝治疗的患者,我们有以下建议:5.3.2.1:对于间断RRT的抗凝,我们推荐使用普通肝素或低分子量肝素,而不应使用其他抗凝措施(1C)5.3.2.2:对于CRRT的抗凝,如果患者没有枸橼酸抗凝禁忌症,我们建议使用局部枸橼酸抗凝而非肝素(2B)5.3.2.3:对于具有枸橼酸抗凝禁忌症的患者CRRT期间的抗凝,我们建议使用普通肝素或低分子量肝素,而不应使用其他抗凝措施(2C)5.3.3 对于出血高危患者,如果未使用抗凝治疗,我们推荐CRRT期间采取以下抗凝措施: 5.3.3.1:对于没有枸橼酸禁忌症的患者,我们建议CRRT期间使用局部枸橼酸抗凝,而不应使用其他抗凝措施(2C)5.3.3.2:对于出血高危患者,我们建议CRRT期间避免使用局部肝素化(2C)5.3.4:对于罹患肝素诱导血小板缺乏(HIT)患者,应停用所有肝素,我们推荐RRT期间使用凝血酶直接抑制剂(如阿加曲班[argatroban])或Xa因子抑制剂(如达那肝素[danaparoid]或达肝癸钠[fondaparinux]),而不应使用其他抗凝措施(1A)5.3.4.1:对于没有严重肝功能衰竭的HIT患者,我们建议RRT期间使用阿加曲班而非其他凝血酶或Xa因子抑制剂(2C)5.4 血糖控制与营养支持5.4.1: 对于AKI患者,我们建议使用无套囊无隧道的透析导管进行RRT,而不应使用隧道导管(2D)5.4.2:AKI患者选择静脉置入透析导管时,应注意以下考虑:•首选:右侧颈内静脉•次选:股静脉•第三选择:左侧劲内静脉•最后选择:锁骨下静脉(优先选择优势肢体侧)(未分级)5.4.3:我们推荐在超声引导下置入透析导管(1A)5.4.4:我们推荐置入颈内静脉或锁骨下静脉透析导管后,在首次使用前应拍摄胸片(1B)5.4.5:对于罹患AKI需要RRT的ICU患者,我们建议不在非隧道透析导管置管部位皮肤局部使用抗生素(2C)5.4.6: 对于需要RRT的AKI患者,我们建议不使用抗生素锁预防非隧道透析导管的导管相关感染(2C)5.5 AKI肾脏替代治疗的滤器膜5.5.1: 对于AKI患者,我们建议使用生物相容性膜材料的透析器进行IHD或CRRT(2C)5.6 AKI患者肾脏替代治疗的模式5.6.1: AKI患者应使用持续和间断RRT作为相互补充 (未分级)5.6.2: 对于血流动力学不稳定的患者,我们建议使用CRRT 而非标准的间断RRT(2B)5.6.3: 对于急性脑损伤或罹患导致颅内高压或弥漫性脑水肿的其他疾病的AKI患者,我们建议使用CRRT而非间断RRT(2B)5.7 AKI患者肾脏替代治疗的缓冲溶液选择5.7.1: AKI患者进行RRT时,我们建议使用碳酸盐而非乳酸盐缓冲液作为透析液和置换液 (2C)5.7.2: 合并休克的AKI患者进行RRT时,我们推荐使用碳酸盐而非乳酸盐作为透析液和置换液(1B)5.7.3: 合并肝脏功能衰竭和(或)乳酸酸中毒的AKI患者进行RRT时,我们推荐使用碳酸盐而非乳酸盐(2B)5.7.4: 我们推荐AKI患者使用的透析液和置换液应当至少符合美国医疗设备协会(AAMI)有关细菌和内毒素污染的相关标准(1B)5.8 AKI肾脏替代治疗的剂量5.8.1: 应当在开始每次RRT前确定RRT的剂量(未分级)我们推荐经常评估实际治疗剂量以便进行调整(1B)5.8.2:RRT时电解质、酸碱、溶质和液体平衡目标应当满足患者需求(未分级)5.8.3:AKI患者采用间断或延长RRT时,我们推荐应达到Kt/V 3.9/周 1A5.8.4:AKI患者进行CRRT时,我们推荐流出液容量20 –25 ml/kg/hr(1A)这通常需要更高的流出液处方剂量(未分级)枯藤老树昏鸦,小桥流水人家,古道西风瘦马。
KDIGOAKI临床指南及KDIGO的AKI临床指南

KDIGOAKI临床指南一、AKI的定义和分期符合以下情况之一者即可被诊断为AKI:① 48小时内Scr升高超过26.5μmol/L(0.3 mg/dl);② Scr 升高超过基线1.5倍—确认或推测7天内发生;③尿量<0.5 ml/(kg·h),且持续6小时以上。
AKI分期标准指南推荐血清肌酐和尿量仍然作为AKI最好的标志物(1B)二、临床评估2.1 详细的病史采集和体格检查有助于AKI病因的判断(1A)2.2 24小时之内进行基本的检查,包括尿液分析和泌尿系超声(怀疑有尿路梗阻者)(1A)三、AKI的预防和治疗3.1 AKI预防和治疗3.1.1: 在没有失血性休克的情况下,我们建议使用等张晶体液而非胶体液(白蛋白或淀粉)作为AKI高危患者或AKI患者扩容治疗的初始选择。
(2B)3.1.2: 对于血管舒张性休克合并AKI或AKI高危患者,我们推荐联合使用升压药物和输液治疗(1C)3.1.3:对于围手术期高危患者或感染性休克患者,我们建议根据治疗方案纠正血流动力学和氧合指标,以防止发生AKI或导致AKI 恶化。
(2C)3.2 AKI患者一般支持性治疗,包括并发症的处理3.3 血糖控制与营养支持3.3.1: 对于危重病患者,我们建议使用胰岛素治疗维持血糖110 – 149 mg/dl (6.1 – 8.3 mmol/l)。
(2C)3.3.2: 对于任何阶段的AKI患者,我们建议总热卡摄入达到20 – 30 kcal/kg/d (2C)3.3.3: 我们建议不要限制蛋白质摄入,以预防或延迟RRT的治疗 (2D)3.3.4: 对于无需透析治疗的非分解代谢的AKI患者,我们建议补充蛋白质0.8 – 1.0 g/kg/d,对于使用RRT的AKI患者,补充1.0 – 1.5 g/kg/d;对于使用持续肾脏替代治疗(CRRT)或高分解代谢的患者,应不超过1.7 g/kg/d (2D)3.3.5: 我们建议AKI患者优先选择肠道进行营养支持 (2C)3.4 临床应用3.4.1: 我们推荐不使用利尿剂预防AKI. (1B)3.4.2: 我们建议不使用利尿剂治疗AKI,除非在容量负荷过多时.(2C)3.5 血管扩张药物治疗:多巴胺,菲诺多巴及利钠肽3.5.1: 我们建议不使用小剂量多巴胺预防或治疗AKI (1A)3.5.2: 我们建议不使用非诺多巴(fenoldopam)预防或治疗AKI (2C) 3.5.3: 我们建议不使用心房利钠肽(ANP)预防(2C)或治疗(2B)AKI3.6 生长激素治疗3.6.1: 我们推荐不使用重组人(rh) IGF-1预防或治疗AKI (1B) 3.7预防氨基糖甙和两性霉素相关AKI3.7.1: 对于围产期严重窒息的AKI高危新生儿,我们建议给予单一剂量的茶碱(2B)3.8 预防氨基糖甙和两性霉素相关AKI3.8.1: 我们建议不使用氨基糖甙类药物治疗感染,除非没有其他更为适合、肾毒性更小的治疗药物选择(2A)3.8.2: 对于肾功能正常且处于稳定状态的患者,我们建议氨基糖甙类药物应每日给药一次,而非每日多次给药(2B)3.8.3: 当氨基糖甙类药物采用每日多次用药方案,且疗程超过24小时,我们推荐监测药物浓度(1A)3.8.4: 当氨基糖甙类药物采用每日一次用药方案,且疗程超过48小时,我们建议监测药物浓度(2C)3.8.5: 我们建议在适当可行时,局部使用(例如呼吸道雾化吸入,instilled antibiotic beads)而非静脉应用氨基糖甙类药物(2B)3.8.6: 我们建议使用脂质体两性霉素B而非普通两性霉素B (2A) 3.8.7: 治疗全身性真菌或寄生虫感染时,如果疗效相当,我们推荐使用唑类抗真菌药物和(或)棘白菌素类药物,而非普通两性霉素B (1A)3.9 预防氨基糖甙和两性霉素相关AKI3.9.1: 我们建议不要单纯因为减少围手术期AKI或RRT需求的目的采用不停跳冠状动脉搭桥术(2C)3.9.2: 对于合并低血压的危重病患者,我们建议不使用NAC预防AKI(2D)3.9.3: 我们推荐不使用口服或静脉NAC预防手术后AKI(1A)造影剂肾病4. 造影剂诱导AKI4.1 造影剂诱导AKI:定义,流行病学和预后血管内使用造影剂后,应当根据推荐意见2.1.1 – 2.1.2对AKI 进行定义和分级(未分级)4.1.1 对于血管内使用造影剂后肾脏功能改变的患者,应当对CI-AKI及AKI的其他可能原因进行评估(未分级)4.2 CI-AKI高危人群评估4.2.1: 对于需要血管内(静脉或动脉)使用碘造影剂的所有患者,应当评估CI-AKI的风险,尤其应对既往肾脏功能异常进行筛查(未分级)4.2.2: 对于CI-AKI高危患者,应当考虑其他造影方法(未分级)4.3 CI-AKI的非药物干预措施4.3.1: 对于CI-AKI高危患者,应当使用最小剂量的造影剂(未分级)4.3.2: 对于CI-AKI高危患者,我们推荐使用等渗或低渗碘造影剂,而非高渗碘造影剂(1B)4.4 血糖控制与营养支持4.4.1:对于CI-AKI高危患者,我们推荐静脉使用等张氯化钠或碳酸氢钠溶液进行扩容治疗(1A)4.4.2:对于CI-AKI高危患者,我们推荐不单独使用口服补液(1C)4.4.3:对于CI-AKI高危患者,我们建议口服NAC,联合静脉等张晶体液(2D)4.4.4:我们建议不使用茶碱预防CI-AKI(2C)4.4.5:我们推荐不使用非诺多巴预防CI-AKI(1B)4.5 血液透析或血液滤过的作用4.5.1:对于CI-AKI高危患者,我们建议不预防性使用间断血液透析(IHD)或血液滤过(HF)清除造影剂(2C)四、AKI肾脏替代治疗的时机5.1.1:出现危及生命的容量、电解质和酸碱平衡改变时,应紧急开始RRT(未分级)5.1.2:作出开始RRT的决策时,应当全面考虑临床情况,是否存在能够被RRT纠正的情况,以及实验室检查结果的变化趋势,而不应仅根据BUN和肌酐的水平(未分级)5.2 AKI停止肾脏替代治疗的标准5.2.1:当不再需要RRT时(肾脏功能恢复至足以满足患者需求,或RRT不再符合治疗目标),应当终止RRT(未分级)5.2.2:我们建议不使用利尿剂促进肾脏功能恢复,或缩短RRT 疗程或治疗频率(2B)5.3 抗凝5.3.1:对于CI-AKI高危患者,应当使用最小剂量的造影剂(未分级)5.3.1.1:如果AKI患者没有明显的出血风险或凝血功能障碍,且未接受全身抗凝治疗,我们推荐在RRT期间使用抗凝(1B)5.3.2:对于没有出血高危或凝血功能障碍且未接受有效全身抗凝治疗的患者,我们有以下建议:5.3.2.1:对于间断RRT的抗凝,我们推荐使用普通肝素或低分子量肝素,而不应使用其他抗凝措施(1C)5.3.2.2:对于CRRT的抗凝,如果患者没有枸橼酸抗凝禁忌症,我们建议使用局部枸橼酸抗凝而非肝素(2B)5.3.2.3:对于具有枸橼酸抗凝禁忌症的患者CRRT期间的抗凝,我们建议使用普通肝素或低分子量肝素,而不应使用其他抗凝措施(2C)5.3.3 对于出血高危患者,如果未使用抗凝治疗,我们推荐CRRT 期间采取以下抗凝措施: 5.3.3.1:对于没有枸橼酸禁忌症的患者,我们建议CRRT期间使用局部枸橼酸抗凝,而不应使用其他抗凝措施(2C)5.3.3.2:对于出血高危患者,我们建议CRRT期间避免使用局部肝素化(2C)5.3.4:对于罹患肝素诱导血小板缺乏(HIT)患者,应停用所有肝素,我们推荐RRT期间使用凝血酶直接抑制剂(如阿加曲班[argatroban])或Xa因子抑制剂(如达那肝素[danaparoid]或达肝癸钠[fondaparinux]),而不应使用其他抗凝措施(1A)5.3.4.1:对于没有严重肝功能衰竭的HIT患者,我们建议RRT期间使用阿加曲班而非其他凝血酶或Xa因子抑制剂(2C)5.4 血糖控制与营养支持5.4.1: 对于AKI患者,我们建议使用无套囊无隧道的透析导管进行RRT,而不应使用隧道导管(2D)5.4.2: AKI患者选择静脉置入透析导管时,应注意以下考虑:•首选:右侧颈内静脉•次选:股静脉•第三选择:左侧劲内静脉•最后选择:锁骨下静脉(优先选择优势肢体侧)(未分级)5.4.3:我们推荐在超声引导下置入透析导管(1A)5.4.4:我们推荐置入颈内静脉或锁骨下静脉透析导管后,在首次使用前应拍摄胸片(1B)5.4.5:对于罹患AKI需要RRT的ICU患者,我们建议不在非隧道透析导管置管部位皮肤局部使用抗生素(2C)5.4.6: 对于需要RRT的AKI患者,我们建议不使用抗生素锁预防非隧道透析导管的导管相关感染(2C)5.5 AKI肾脏替代治疗的滤器膜5.5.1: 对于AKI患者,我们建议使用生物相容性膜材料的透析器进行IHD或CRRT(2C)5.6 AKI患者肾脏替代治疗的模式5.6.1: AKI患者应使用持续和间断RRT作为相互补充(未分级)5.6.2: 对于血流动力学不稳定的患者,我们建议使用CRRT而非标准的间断RRT(2B)5.6.3: 对于急性脑损伤或罹患导致颅内高压或弥漫性脑水肿的其他疾病的AKI患者,我们建议使用CRRT而非间断RRT(2B)5.7 AKI患者肾脏替代治疗的缓冲溶液选择5.7.1: AKI患者进行RRT时,我们建议使用碳酸盐而非乳酸盐缓冲液作为透析液和置换液(2C)5.7.2: 合并休克的AKI患者进行RRT时,我们推荐使用碳酸盐而非乳酸盐作为透析液和置换液(1B)5.7.3: 合并肝脏功能衰竭和(或)乳酸酸中毒的AKI患者进行RRT时,我们推荐使用碳酸盐而非乳酸盐(2B)5.7.4: 我们推荐AKI患者使用的透析液和置换液应当至少符合美国医疗设备协会(AAMI)有关细菌和内毒素污染的相关标准(1B)5.8 AKI肾脏替代治疗的剂量5.8.1: 应当在开始每次RRT前确定RRT的剂量(未分级)我们推荐经常评估实际治疗剂量以便进行调整(1B)5.8.2: RRT时电解质、酸碱、溶质和液体平衡目标应当满足患者需求(未分级)5.8.3: AKI患者采用间断或延长RRT时,我们推荐应达到Kt/V3.9/周1A5.8.4: AKI患者进行CRRT时,我们推荐流出液容量20 – 25ml/kg/hr(1A)这通常需要更高的流出液处方剂量(未分级)KDIGO的AKI临床指南 Kidney International 2012推荐意见的强度支持证据的质量推荐意见总结。
2012年改善全球肾脏病预后组织KDIGO贫血指南解读

g/L(<10.0 g/d1)的成人CKD非透析患者,建
议需根据患者Hb下降程度、先前对铁剂治疗的反
应、输血的风险、ESA治疗的风险和贫血合并症状, 决定是否开始ESA治疗。成人HD患者Hb下降速
・168・
』盟!P!翌Biblioteka 些i型!!堕里!P!!堕!!!:!j
盟!:!
垒P!:!!!1
・医学继续教育・ 2012年改善全球肾脏病预后组织(KDIGO) 贫血指南解读
陈楠李娅
摘要2001年美国肾脏病基金会的肾脏疾病与透析患者生存质量指导指南(K/DOQI)颁布了慢性肾脏病 (CKD)贫血治疗指南、2004年发布了欧洲最佳实践指南(EBPGs)、2006年及2007年K/DOQI对指南的部分内容进 行了更新,之后2003年成立的改善全球肾脏病预后组织(KDIGO)颁布了2012年CKD贫血临床实践指南,该指南 在建立过程中遵循明确的证据审查和评价体系,对伴贫血或有贫血风险的CKD患者[非透析、血液透析、腹膜透 析、肾移植受者和儿童]提供临床指导、诊断、评价和管理策略。指南包含CKD贫血的诊断和评估、使用药物治疗 (铁剂、红细胞生成刺激剂和其他药物)及输注红细胞治疗贫血等。指南建议是基于相关试验的系统评价,每个章 节提出针对性治疗方法。根据分级推荐的评估方法(GRADE)系统评估证据质量和推荐强度,每一条推荐建议按 照强度分为1级(我们推荐)、2级(我们建议)和未分级;根据相关支持证据的质量高、中、低、很低分为A、B、c和D 级。本文将对上述指南中的某些重要问题作一解读。 关键词 慢性肾脏病改善全球肾脏病预后组织 贫血指南
术后aki诊断标准-概述说明以及解释

术后aki诊断标准-概述说明以及解释1.引言1.1 概述术后AKI(术后急性肾损伤)是指在手术后发生的急性肾脏功能损害。
术后AKI是目前临床上较为常见的并发症之一,不仅增加了患者的病死率和住院时间,还给患者的康复带来了一定的困难。
因此,准确诊断术后AKI对于及时采取有效的治疗措施和预防措施至关重要。
术后AKI的发病机制是多方面的,常见的包括手术创伤、失血引起的低血流、感染等因素对肾脏造成的损害。
这些因素会引起肾小球和肾小管损伤,导致肾脏功能受损。
术后AKI的诊断标准可以帮助医生及时发现肾脏功能损害的存在,从而采取有效的治疗措施,防止病情进一步恶化。
目前,临床上已经存在一些常用的术后AKI诊断标准,如RIFLE标准、AKIN标准和KDIGO标准。
这些标准基于肾脏功能的变化和尿液产量的改变作为诊断指标,通过评估肾小球滤过率和尿液产量的变化程度,对术后AKI进行分级诊断。
这些诊断标准的应用可以帮助医生准确评估术后患者的肾脏功能,并及时采取相应的治疗措施。
综上所述,准确诊断术后AKI对于患者的康复和生存至关重要。
通过合理选择和应用术后AKI诊断标准,可以提高对术后AKI的诊断准确性,从而更好地指导临床治疗。
对于从事术后患者护理和临床研究的医务人员来说,了解和应用术后AKI诊断标准是必不可少的。
1.2文章结构文章结构部分的内容:文章结构是指文章的组织结构,它对于整篇文章的逻辑性和条理性至关重要。
一个清晰、合理的文章结构可以帮助读者更好地理解和消化文章的内容。
本文按照以下结构组织和呈现:引言、正文和结论三个部分。
在引言部分,我们首先对术后AKI的诊断标准进行概述,介绍了AKI 的定义和病理生理学机制,并明确了本文的目的。
这样可以为读者提供一个整体概览,让他们对文章的内容有一个直观的了解。
在正文部分,我们将详细探讨术后AKI的定义和病理生理学机制。
通过对术后AKI的定义进行解析,我们可以清楚地了解这一疾病的特点和诊断依据。
2012 KDIGO指南 AKI 定义

第2部分:AKI的定义第2.1章:AKI的定义和分类简介AKI是一系列影响到肾脏结构和功能的综合征之一。
AKI定义为肾功能的急剧下降,它包括但并不限于ARF。
这是一个各种不同病因引起的广泛的临床综合征,包括特定的肾脏疾病(如急性间质性肾炎,急性肾小球和血管炎性肾疾病);非特定的条件(例如缺血,毒性损伤);以及肾外病变(例如,肾前性氮质血症和急性肾后梗阻性肾病),具体在第2.2和2.3章作进一步讨论。
以上这些条件可以共存于同一患者,更重要的是流行病学证据支持,即使是轻微可逆的AKI也有严重的临床后果,包括死亡的风险增加。
因此,AKI可以被认为类似于急性肺损伤或急性冠脉综合征。
此外,不管其病因是肾源性的还是肾外因素引起的,因为AKI的临床表现和结局可以是相似的(甚至不能区别的),AKI综合征包括直接肾损害和急性功能影响。
治疗AKI在很大程度上依赖于潜在的病因,该指南将专注于特定的诊断方法。
然而,由于一般治疗和监测的建议可用于各种形式的AKI,我们的方法将从一般的措施开始。
AKI的定义和分期AKI是普遍,有害和可治疗的。
即使是轻微的急性肾功能降低也有不良的预后。
AKI 的早期发现和治疗可以改善预后。
两个类似的定义(RIFLE和AKIN),是在SCr和尿量的基础上提出和证实的。
有必要为临床实践,科研和公共健康确定一个统一的定义。
2.1.1:AKI被定义为满足以下任意一条(未分级):SCr增加≥0.3mg/dl(≥26.5 umol / L)在48小时之内;SCr增加≥1.5倍基线值,这个基线值是已知或假定为发生在之前7天之内的;尿量< 0.5ml/kg/h 达6小时。
2.1.2:AKI的严重程度分期是根据下列标准(表2)。
(未分级)2.1.3:AKI的原因应尽可能明确。
(未分级)基本原理影响肾脏结构和功能的因素可以根据持续时间分为急性和慢性。
AKI是急性肾疾病和病症(AKD)的一种,并可以伴有其它急性或慢性肾疾病和病症(图2)。
KDIGO急性肾损伤的临床实践指南2012中文版

KDIGO的AKI临床指南Kidney International 2012; 2(Suppl): 1推荐意见的强度分级意义患者临床医生政策1级“我们推荐”你的医院中大多数患者应当接受推荐的治疗措施,仅有少数患者不然大多数患者应当接受推荐的治疗措施推荐意见可以作为制订政策或行为评价的参考2级“我们建议”你的医院中多数患者应当接受推荐的治疗措施,但很多患者不然不同患者应当有不同的治疗选择。
每名患者需要得到帮助,以便作出与其价值观和意愿相符合的决策在制订政策前,很可能需要对推荐意见进行广泛的讨论,并有利益攸关方参加支持证据的质量分级证据质量意义A 高我们相信真正疗效与疗效评估结果非常接近B 中真正疗效很可能与疗效评估结果接近,但也有可能两者存在显著差别C 低真正疗效可能与疗效评估存在显著差别D 很低疗效评估结果非常不肯定,常与真实情况相去甚远推荐意见总结推荐意见推荐级别2. AKI定义2.1 A KI的定义与分级2.1. 1 AKI的定义为以下任一• 48小时内SCr增加≥ 0.3 mg/dl (≥ 26.5 μmol/l);或• 已知或推测在过去7天内SCr增加至≥ 基础值的1.5倍;或未分级• 尿量< 0.5 ml/kg/h x 6 hrs2.1.2根据以下标准对AKI的严重程度进行分级(表2)表2 AKI的分级分级血清肌酐尿量1基础值的1.5 –1.9倍或增加≥ 0.3 mg/dl (≥ 26.5 μmol/l)< 0.5 ml/kg/hr x 6 –1 2 hrs2 基础值的2.0 –2.9倍< 0.5 ml/kg/hr x ≥ 12hrs3 基础值的3.0倍或肌酐升高至≥ 4.0 mg/dl (≥ 353.6 μmol/l) 或开始进行肾脏替代治疗或年龄< 18岁时,eGFR下降至< 35 ml/min/1.73 m2< 0.3 ml/kg/hr x ≥ 24hrs 或无尿≥ 12 hrs未分级2.1.3应当尽可能确定AKI的病因未分级2.2 风险评估2.2.1我们推荐根据患者的易感性和暴露情况对AKI的风险进行分级1B2.2.2根据患者的易感性和暴露情况进行治疗以减少AKI的风险(见相关指南部分)未分级2.2.3通过测定SCr和尿量鉴别AKI高危患者以检测AKI 未分级2.3 A KI高危患者的评估和一般治疗2.3.1迅速对AKI患者进行评估,以确定病因,尤其应当注意可逆因素未分级2.3. 2 通过测定SCr和尿量对AKI患者进行监测,并依照2.1.2的推荐意见对AKI的严重程度进行分级未分级2.3.3根据分级和病因对AKI患者进行治疗(图4)未分级2.3. 4 发生AKI后3个月对病情恢复、新发疾病或既往CKD加重情况进行进行评估• 如果患者罹患CKD,应当根据KDOQI CKD指南的详细内容进行治疗• 即使患者未罹患CKD,仍应将其作为CKD的高危患者,并根据KDOQI CKD指南3中有关CKD高危患者的推荐治疗进行治疗未分级2.4 临床应用2.3 肾脏功能和结构改变的诊断3. AKI的预防和治疗3.1 血流动力学监测和支持治疗以预防和治疗AKI3.1. 1 在没有失血性休克的情况下,我们建议使用等张晶体液而非胶体液(白蛋白或淀粉)作为AKI高危患者或AKI患者扩容治疗的初始选择2B3.1. 2 对于血管舒张性休克合并AKI或AKI高危患者,我们推荐联合使用升压药物和输液治疗1C3.1. 3 对于围手术期高危患者或感染性休克患者,我们建议根据治疗方案纠正血流动力学和氧合指标,以防止发生AKI或导致AKI恶化2C3.2 A KI患者一般支持性治疗,包括并发症的处理3.3 血糖控制与营养支持3.3. 1 对于危重病患者,我们建议使用胰岛素治疗维持血糖110 –149 mg/dl (6.1 –8.3 mmol/l)2C3.3.2对于任何阶段的AKI患者,我们建议总热卡摄入达到20 –30 kcal/kg/d 2C3我们建议不要限制蛋白质摄入,以预防或延迟RRT的治疗2C3.3. 4 对于无需透析治疗的非分解代谢的AKI患者,我们建议补充蛋白质0.8 –1.0g/kg/d,对于使用RRT的AKI患者,补充1.0 –1.5 g/kg/d;对于使用持续肾脏替代治疗(CRRT)或高分解代谢的患者,应不超过1.7 g/kg/d2D3.3.5我们建议AKI患者优先选择肠道进行营养支持2C3.4 临床应用3.4.1我们推荐不使用利尿剂预防AKI 1B3.4.2我们建议不使用利尿剂治疗AKI,除非在容量负荷过多时2C3.5 血管扩张药物治疗:多巴胺,非诺多巴及利钠肽3.5.1我们建议不使用小剂量多巴胺预防或治疗AKI 1A3.5.2我们建议不使用非诺多巴(fenoldopam)预防或治疗AKI 2C3.5.3我们建议不使用心房利钠肽(ANP)预防(2C)或治疗(2B)AKI3.6 生长激素治疗3.6.1我们推荐不使用重组人(rh) IGF-1预防或治疗AKI 1B3.7 腺苷受体拮抗剂3.7.对于围产期严重窒息的AKI高危新生儿,我们建议给予单一剂量的茶碱2B3.8 预防氨基糖甙和两性霉素相关AKI3.8. 1 我们建议不使用氨基糖甙类药物治疗感染,除非没有其他更为适合、肾毒性更小的治疗药物选择2A3.8. 2 对于肾功能正常且处于稳定状态的患者,我们建议氨基糖甙类药物应每日给药一次,而非每日多次给药2B3.8. 3 当氨基糖甙类药物采用每日多次用药方案,且疗程超过24小时,我们推荐监测药物浓度1A3.8. 4 当氨基糖甙类药物采用每日一次用药方案,且疗程超过48小时,我们建议监测药物浓度2C3.8. 5 我们建议在适当可行时,局部使用(例如呼吸道雾化吸入,instilled antibiotic beads)而非静脉应用氨基糖甙类药物2B3.8.6我们建议使用脂质体两性霉素B而非普通两性霉素B 2A3.8. 7 治疗全身性真菌或寄生虫感染时,如果疗效相当,我们推荐使用唑类抗真菌药物和(或)棘白菌素类药物,而非普通两性霉素B1A3.9 预防氨基糖甙和两性霉素相关AKI3.9. 1 我们建议不要单纯因为减少围手术期AKI或RRT需求的目的采用不停跳冠状动脉搭桥术2C3.9.2对于合并低血压的危重病患者,我们建议不使用NAC预防AKI 2D3.9.3我们推荐不使用口服或静脉NAC预防手术后AKI 1A 4. 造影剂诱导AKI4.1造影剂诱导AKI:定义,流行病学和预后血管内使用造影剂后,应当根据推荐意见2.1.1 –2.1.2对AKI进行定义和分级未分级4.1. 1 对于血管内使用造影剂后肾脏功能改变的患者,应当对CI-AKI及AKI的其他可能原因进行评估未分级4.2 C I-AKI高危人群评估4.2. 1 对于需要血管内(静脉或动脉)使用碘造影剂的所有患者,应当评估CI-AKI的风险,尤其应对既往肾脏功能异常进行筛查未分级4.2.2对于CI-AKI高危患者,应当考虑其他造影方法未分级4.3 C I-AKI的非药物干预措施4.3.1对于CI-AKI高危患者,应当使用最小剂量的造影剂未分级4.3.2对于CI-AKI高危患者,我们推荐使用等渗或低渗碘造影剂,而非高渗碘造影剂1B 4.4 血糖控制与营养支持4.4. 1 对于CI-AKI高危患者,我们推荐静脉使用等张氯化钠或碳酸氢钠溶液进行扩容治疗1A4.4.2对于CI-AKI高危患者,我们推荐不单独使用口服补液1C4.4.3对于CI-AKI高危患者,我们建议口服NAC,联合静脉等张晶体液2D4.4.4我们建议不使用茶碱预防CI-AKI 2C4.4.5我们推荐不使用非诺多巴预防CI-AKI 1B4.5 血液透析或血液滤过的作用4.5.对于CI-AKI高危患者,我们建议不预防性使用间断血液透析(IHD)或血液滤过(H2C1 F)清除造影剂5. 透析治疗AKI5.1 A KI肾脏替代治疗的时机5.1.1出现危及生命的容量、电解质和酸碱平衡改变时,应紧急开始RRT 未分级5.1. 2 作出开始RRT的决策时,应当全面考虑临床情况,是否存在能够被RRT纠正的情况,以及实验室检查结果的变化趋势,而不应仅根据BUN和肌酐的水平未分级5.2 A KI停止肾脏替代治疗的标准5.2. 1 当不再需要RRT时(肾脏功能恢复至足以满足患者需求,或RRT不再符合治疗目标),应当终止RRT未分级5.2.2我们建议不使用利尿剂促进肾脏功能恢复,或缩短RRT疗程或治疗频率2B5.3 抗凝5.3.1对于CI-AKI高危患者,应当使用最小剂量的造影剂未分级5.3.1. 1 如果AKI患者没有明显的出血风险或凝血功能障碍,且未接受全身抗凝治疗,我们推荐在RRT期间使用抗凝1B5.3. 2 对于没有出血高危或凝血功能障碍且未接受有效全身抗凝治疗的患者,我们有以下建议:5.3.2.1对于间断RRT的抗凝,我们推荐使用普通肝素或低分子量肝素,而不应使用其他抗凝措施1C 5.3.2.2对于CRRT的抗凝,如果患者没有枸橼酸抗凝禁忌症,我们建议使用局部枸橼酸抗凝而非肝素2B 5.3.2.3对于具有枸橼酸抗凝禁忌症的患者CRRT期间的抗凝,我们建议使用普通肝素或低分子量肝素,而不应使用其他抗凝措施2C5.3.对于出血高危患者,如果未使用抗凝治疗,我们推荐CRRT期间采取以下抗凝3 措施:5.3.3. 1 对于没有枸橼酸禁忌症的患者,我们建议CRRT期间使用局部枸橼酸抗凝,而不应使用其他抗凝措施2C5.3.3.2对于出血高危患者,我们建议CRRT期间避免使用局部肝素化2C5.3. 4 对于罹患肝素诱导血小板缺乏(HIT)患者,应停用所有肝素,我们推荐RRT期间使用凝血酶直接抑制剂(如阿加曲班[argatroban])或Xa因子抑制剂(如达那肝素[danaparoid]或达肝癸钠[fondaparinux]),而不应使用其他抗凝措施1A5.3.4.1对于没有严重肝功能衰竭的HIT患者,我们建议RRT期间使用阿加曲班而非其他凝血酶或Xa因子抑制剂2C5.4 血糖控制与营养支持5.4. 1 对于AKI患者,我们建议使用无套囊无隧道的透析导管进行RRT,而不应使用隧道导管2D5.4. 2 AKI患者选择静脉置入透析导管时,应注意以下考虑:• 首选:右侧颈内静脉• 次选:股静脉• 第三选择:左侧劲内静脉• 最后选择:锁骨下静脉(优先选择优势肢体侧)未分级5.4.3我们推荐在超声引导下置入透析导管1A 5.4.4我们推荐置入颈内静脉或锁骨下静脉透析导管后,在首次使用前应拍摄胸片1B5.4. 5 对于罹患AKI需要RRT的ICU患者,我们建议不在非隧道透析导管置管部位皮肤局部使用抗生素2C5.4. 6 对于需要RRT的AKI患者,我们建议不使用抗生素锁预防非隧道透析导管的导管相关感染2C5.5 A KI肾脏替代治疗的滤器膜1对于AKI患者,我们建议使用生物相容性膜材料的透析器进行IHD或CRRT 2C5.6 A KI患者肾脏替代治疗的模式5.6.1AKI患者应使用持续和间断RRT作为相互补充未分级5.6.2对于血流动力学不稳定的患者,我们建议使用CRRT而非标准的间断RRT 2B5.6. 3 对于急性脑损伤或罹患导致颅内高压或弥漫性脑水肿的其他疾病的AKI患者,我们建议使用CRRT而非间断RRT2B5.7 A KI患者肾脏替代治疗的缓冲溶液选择5.7. 1 AKI患者进行RRT时,我们建议使用碳酸盐而非乳酸盐缓冲液作为透析液和置换液2C5.7. 2 合并休克的AKI患者进行RRT时,我们推荐使用碳酸盐而非乳酸盐作为透析液和置换液1B5.7. 3 合并肝脏功能衰竭和(或)乳酸酸中毒的AKI患者进行RRT时,我们推荐使用碳酸盐而非乳酸盐2B5.7. 4 我们推荐AKI患者使用的透析液和置换液应当至少符合美国医疗设备协会(AAMI)有关细菌和内毒素污染的相关标准1B5.8 A KI肾脏替代治疗的剂量5.8.1应当在开始每次RRT前确定RRT的剂量未分级我们推荐经常评估实际治疗剂量以便进行调整1B5.8.2RRT时电解质、酸碱、溶质和液体平衡目标应当满足患者需求未分级5.8.3AKI患者采用间断或延长RRT时,我们推荐应达到Kt/V 3.9/周1AAKI患者进行CRRT时,我们推荐流出液容量20 –25 ml/kg/hr 1A 4这通常需要更高的流出液处方剂量未分级。
2012改善全球肾脏病预后组织(KDIG0)临床实践指南:肾小球肾炎

改善全球肾脏病预后组织( KDIGO) 临床实践 指南: 肾小球肾炎
李世军 译 刘志红 校
[译自: Kidney Int,2012,2 ( Suppl 2) : 143 - 153]
关键词 改善全球肾脏病预后组织( KDIGO) 临床实践指南 肾小球肾炎
儿童激素敏感型肾病综合征( SSNS)
儿童 SSNS 的初始治疗 1. 推荐糖皮质激素( 泼尼松或甲泼尼龙) 治疗 至少 12 周( 1B) 。 2. 推荐 单 次 口 服 泼 尼 松 ( 1B ) ,初 始 剂 量 60 mg / ( m2·d) 或 2 mg / ( kg·d) ( 最大剂量 60 mg / d) ( 1D) 。 3. 推荐至少 4 ~ 6 周每日口服泼尼松( 1C) ,续
建议 CNIs 治疗至少 12 个月( 2C) 。 5. 建议 霉 酚 酸 酯 ( MMF) 作 为 替 代 激 素 药 物
( 2C) 。 由于停 MMF 后多数儿童会复发,建议 MMF 起
始剂量 1. 2 g / ( m2·d) ,分两次服用,至少持续 12 个 月( 2C) 。
6. 建议利妥昔单抗( rituximab) 治疗仅限于最 佳联合( 泼尼松和激素替代药物) 治疗后仍然频繁 复发和 ( 或) 发 生 治 疗 严 重 不 良 反 应 的 激 素 依 赖 SSNS 儿童( 2C) 。
[作者单位] 南京军区南京总医院 全军肾脏病研究所 ( 南京,210016)
以隔日口服( 泼尼松 40 mg / m2 或 1. 5 mg / kg,最大剂 量 40 mg / 隔日) ( 1D) ,持续治疗 2 ~ 5 个月( 1B) 后 逐渐减量。
复发型 SSNS 的激素治疗 1. 儿童非频繁复发型 SSNS 的激素治疗: 建议 泼尼松 60 mg / ( m2·d) 或2 mg / ( kg·d) ( 最大剂量 60 mg / d) ,完全缓解≥3d 后开始减量( 2D) 。 2. 获得完全缓解后,建议泼尼松改为隔日顿服 ( 每次 40 mg / m2 或 1. 5 mg / kg,最大剂量 40 mg) 至 少 4 周( 2C) 。 反复复发和激素依赖 SSNS 1. 建议反复复发或激素依赖的 SSNS 儿童,采用 每日一次的激素治疗,诱导获得完全缓解≥3d 后可
KDIGO-AKI急性肾损伤诊疗

• We suggest using protocol-based management of hemodynamic and oxygenation parameters to prevent development or worsening of AKI in high-risk patients in the perioperative setting (2C) or in patients with septic shock (2C)
KDIGO,2012
Diuretics against
Mehta RL, Pascual MT, Soroko S et al. Diuretics, mortality, and nonrecovery of renal function in acute renal failure. JAMA 2002; 288: 2547-2553 Ho KM, Sheridan DJ. Meta-analysis of frusemide to prevent or treat acute renal failure. BMJ 2006; 333 (7565): 420-425
• Urinurs.
KDIGO,2012
AKI分期标准
指南推荐血清肌酐和尿量仍然作为AKI最好的标志物(1B)
KDIGO,2012
Guideline :
KDIGO,2012
Chapter 2.2: Risk assessment
KDIGO的AKI临床指南
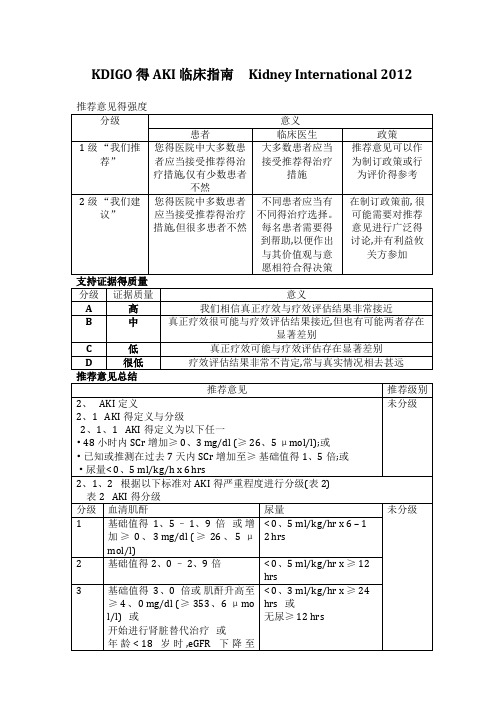
2A
3、8、2对于肾功能正常且处于稳定状态得患者,我们建议氨基糖甙类药物应每日给药一次,而非每日多次给药
2B
3、8、3当氨基糖甙类药物采用每日多次用药方案,且疗程超过24小时,我们推荐监测药物浓度
1A
3、8、4当氨基糖甙类药物采用每日一次用药方案,且疗程超过48小时,我们建议监测药物浓度
KDIGO得AKI临床指南Kidney International 2012
推荐意见得强度
分级
意义
患者
临床医生
政策
1级“我们推荐”
您得医院中大多数患者应当接受推荐得治疗措施,仅有少数患者不然
大多数患者应当接受推荐得治疗措施
推荐意见可以作为制订政策或行为评价得参考
2级“我们建
议”
您得医院中多数患者应当接受推荐得治疗措施,但很多患者不然
•即使患者未罹患CKD,仍应将其作为CKD得高危患者,并根据KDOQI CKD指南3中有关CKD高危患者得推荐治疗进行治疗
未分级
3、AKI得预防与治疗
3、1血流动力学监测与支持治疗以预防与治疗AKI
3、1、1在没有失血性休克得情况下,我们建议使用等张晶体液而非胶体液(白蛋白或淀粉)作为AKI高危患者或AKI患者扩容治疗得初始选择
hrs
3
基础值得3、0倍或肌酐升高至≥4、0 mg/dl (≥353、6μmo l/l)或
开始进行肾脏替代治疗或
年龄< 18岁时,eGFR下降至< 35 ml/min/1、73 m2
< 0、3 ml/kg/hr x≥24
hrs或
无尿≥12 hrs
KDIGOAKI临床指南
KDIGOAKI临床指南(2012)一、AKI的定义和分期符合以下情况之一者即可被诊断为AKI:①48小时内Scr升高超过μmol/L mg/dl);②Scr 升高超过基线倍—确认或推测7天内发生;③尿量<ml/(kg·h),且持续6小时以上。
AKI分期标准指南推荐血清肌酐和尿量仍然作为AKI最好的标志物(1B)二、临床评估详细的病史采集和体格检查有助于AKI病因的判断(1A) 24小时之内进行基本的检查,包括尿液分析和泌尿系超声(怀疑有尿路梗阻者)(1A)三、AKI的预防和治疗AKI预防和治疗在没有失血性休克的情况下,我们建议使用等张晶体液而非胶体液(白蛋白或淀粉)作为AKI高危患者或AKI患者扩容治疗的初始选择。
(2B)对于血管舒张性休克合并AKI或AKI高危患者,我们推荐联合使用升压药物和输液治疗(1C)对于围手术期高危患者或感染性休克患者,我们建议根据治疗方案纠正血流动力学和氧合指标,以防止发生AKI或导致AKI恶化。
(2C)AKI患者一般支持性治疗,包括并发症的处理血糖控制与营养支持对于危重病患者,我们建议使用胰岛素治疗维持血糖110 –149 mg/dl – mmol/l)。
(2C)对于任何阶段的AKI患者,我们建议总热卡摄入达到20 –30 kcal/kg/d (2C)我们建议不要限制蛋白质摄入,以预防或延迟RRT的治疗(2D)对于无需透析治疗的非分解代谢的AKI患者,我们建议补充蛋白质– g/kg/d,对于使用RRT的AKI患者,补充– g/kg/d;对于使用持续肾脏替代治疗(CRRT)或高分解代谢的患者,应不超过 g/kg/d (2D)我们建议AKI患者优先选择肠道进行营养支持(2C)临床应用我们推荐不使用利尿剂预防AKI. (1B)我们建议不使用利尿剂治疗AKI,除非在容量负荷过多时.(2C)血管扩张药物治疗:多巴胺,菲诺多巴及利钠肽我们建议不使用小剂量多巴胺预防或治疗AKI (1A)我们建议不使用非诺多巴(fenoldopam)预防或治疗AKI (2C)我们建议不使用心房利钠肽(ANP)预防(2C)或治疗(2B) AKI 生长激素治疗我们推荐不使用重组人(rh) IGF-1预防或治疗AKI (1B)预防氨基糖甙和两性霉素相关AKI对于围产期严重窒息的AKI高危新生儿,我们建议给予单一剂量的茶碱(2B)预防氨基糖甙和两性霉素相关AKI我们建议不使用氨基糖甙类药物治疗感染,除非没有其他更为适合、肾毒性更小的治疗药物选择(2A)对于肾功能正常且处于稳定状态的患者,我们建议氨基糖甙类药物应每日给药一次,而非每日多次给药(2B)当氨基糖甙类药物采用每日多次用药方案,且疗程超过24小时,我们推荐监测药物浓度(1A)当氨基糖甙类药物采用每日一次用药方案,且疗程超过48小时,我们建议监测药物浓度(2C)我们建议在适当可行时,局部使用(例如呼吸道雾化吸入,instilled antibiotic beads)而非静脉应用氨基糖甙类药物(2B)我们建议使用脂质体两性霉素B而非普通两性霉素B (2A)治疗全身性真菌或寄生虫感染时,如果疗效相当,我们推荐使用唑类抗真菌药物和(或)棘白菌素类药物,而非普通两性霉素B (1A)预防氨基糖甙和两性霉素相关AKI我们建议不要单纯因为减少围手术期AKI或RRT需求的目的采用不停跳冠状动脉搭桥术(2C)对于合并低血压的危重病患者,我们建议不使用NAC预防AKI(2D)我们推荐不使用口服或静脉NAC预防手术后AKI(1A)造影剂肾病4. 造影剂诱导AKI造影剂诱导AKI:定义,流行病学和预后血管内使用造影剂后,应当根据推荐意见–对AKI进行定义和分级(未分级)对于血管内使用造影剂后肾脏功能改变的患者,应当对CI-AKI及AKI的其他可能原因进行评估(未分级)CI-AKI高危人群评估对于需要血管内(静脉或动脉)使用碘造影剂的所有患者,应当评估CI-AKI的风险,尤其应对既往肾脏功能异常进行筛查(未分级)对于CI-AKI高危患者,应当考虑其他造影方法(未分级)CI-AKI的非药物干预措施对于CI-AKI高危患者,应当使用最小剂量的造影剂(未分级)对于CI-AKI高危患者,我们推荐使用等渗或低渗碘造影剂,而非高渗碘造影剂(1B)血糖控制与营养支持:对于CI-AKI高危患者,我们推荐静脉使用等张氯化钠或碳酸氢钠溶液进行扩容治疗(1A):对于CI-AKI高危患者,我们推荐不单独使用口服补液(1C):对于CI-AKI高危患者,我们建议口服NAC,联合静脉等张晶体液(2D):我们建议不使用茶碱预防CI-AKI(2C):我们推荐不使用非诺多巴预防CI-AKI(1B)血液透析或血液滤过的作用:对于CI-AKI高危患者,我们建议不预防性使用间断血液透析(IHD)或血液滤过(HF)清除造影剂(2C)四、AKI肾脏替代治疗的时机:出现危及生命的容量、电解质和酸碱平衡改变时,应紧急开始RRT(未分级):作出开始RRT的决策时,应当全面考虑临床情况,是否存在能够被RRT纠正的情况,以及实验室检查结果的变化趋势,而不应仅根据BUN和肌酐的水平(未分级)AKI停止肾脏替代治疗的标准:当不再需要RRT时(肾脏功能恢复至足以满足患者需求,或RRT不再符合治疗目标),应当终止RRT(未分级):我们建议不使用利尿剂促进肾脏功能恢复,或缩短RRT 疗程或治疗频率(2B)抗凝:对于CI-AKI高危患者,应当使用最小剂量的造影剂(未分级):如果AKI患者没有明显的出血风险或凝血功能障碍,且未接受全身抗凝治疗,我们推荐在RRT期间使用抗凝(1B):对于没有出血高危或凝血功能障碍且未接受有效全身抗凝治疗的患者,我们有以下建议::对于间断RRT的抗凝,我们推荐使用普通肝素或低分子量肝素,而不应使用其他抗凝措施(1C):对于CRRT的抗凝,如果患者没有枸橼酸抗凝禁忌症,我们建议使用局部枸橼酸抗凝而非肝素(2B):对于具有枸橼酸抗凝禁忌症的患者CRRT期间的抗凝,我们建议使用普通肝素或低分子量肝素,而不应使用其他抗凝措施(2C)对于出血高危患者,如果未使用抗凝治疗,我们推荐CRRT 期间采取以下抗凝措施::对于没有枸橼酸禁忌症的患者,我们建议CRRT期间使用局部枸橼酸抗凝,而不应使用其他抗凝措施(2C):对于出血高危患者,我们建议CRRT期间避免使用局部肝素化(2C):对于罹患肝素诱导血小板缺乏(HIT)患者,应停用所有肝素,我们推荐RRT期间使用凝血酶直接抑制剂(如阿加曲班[argatroban])或Xa因子抑制剂(如达那肝素[danaparoid]或达肝癸钠[fondaparinux]),而不应使用其他抗凝措施(1A)对于没有严重肝功能衰竭的HIT患者,我们建议RRT期间使用阿加曲班而非其他凝血酶或Xa因子抑制剂(2C)血糖控制与营养支持对于AKI患者,我们建议使用无套囊无隧道的透析导管进行RRT,而不应使用隧道导管(2D):AKI患者选择静脉置入透析导管时,应注意以下考虑:•首选:右侧颈内静脉•次选:股静脉•第三选择:左侧劲内静脉•最后选择:锁骨下静脉(优先选择优势肢体侧)(未分级):我们推荐在超声引导下置入透析导管(1A):我们推荐置入颈内静脉或锁骨下静脉透析导管后,在首次使用前应拍摄胸片(1B):对于罹患AKI需要RRT的ICU患者,我们建议不在非隧道透析导管置管部位皮肤局部使用抗生素(2C)对于需要RRT的AKI患者,我们建议不使用抗生素锁预防非隧道透析导管的导管相关感染(2C)AKI肾脏替代治疗的滤器膜对于AKI患者,我们建议使用生物相容性膜材料的透析器进行IHD或CRRT(2C)AKI患者肾脏替代治疗的模式AKI患者应使用持续和间断RRT作为相互补充 (未分级)对于血流动力学不稳定的患者,我们建议使用CRRT而非标准的间断RRT(2B)对于急性脑损伤或罹患导致颅内高压或弥漫性脑水肿的其他疾病的AKI患者,我们建议使用CRRT而非间断RRT(2B) AKI患者肾脏替代治疗的缓冲溶液选择AKI患者进行RRT时,我们建议使用碳酸盐而非乳酸盐缓冲液作为透析液和置换液 (2C)合并休克的AKI患者进行RRT时,我们推荐使用碳酸盐而非乳酸盐作为透析液和置换液(1B)合并肝脏功能衰竭和(或)乳酸酸中毒的AKI患者进行RRT 时,我们推荐使用碳酸盐而非乳酸盐(2B)我们推荐AKI患者使用的透析液和置换液应当至少符合美国医疗设备协会(AAMI)有关细菌和内毒素污染的相关标准(1B) AKI肾脏替代治疗的剂量应当在开始每次RRT前确定RRT的剂量(未分级)我们推荐经常评估实际治疗剂量以便进行调整(1B):RRT时电解质、酸碱、溶质和液体平衡目标应当满足患者需求(未分级):AKI患者采用间断或延长RRT时,我们推荐应达到Kt/V周 1A:AKI患者进行CRRT时,我们推荐流出液容量20 –25 ml/kg/hr(1A)这通常需要更高的流出液处方剂量(未分级)。
急性肾损伤诊疗规范

急性肾损伤诊疗规范急性肾损伤(acute kidney injury,AKI)是临床常见危重病之一,在普通住院患者中发病率为3%~5%,而在重症监护病房(ICU)中则高达30%~50%。
远期预后研究发现,与未发生AKI患者相比,发生AKI 的患者进展为慢性肾脏病(CKD)及终末期肾病(ESRD)的风险度明显增高。
急性肾损伤的诊断及治疗一直存在较大争议,本规范的制定参考2012年改善全球肾脏病预后组织(KDIGO)的AKI临床实践指南。
1 AKI诊断标准及分期1.1 诊断标准肾功能在48h内迅速减退,血清肌酐升高绝对值≥26.5umol/L(0.3mg/dL),或升高比率≥50%(超过基线值1.5倍),或尿量少于0.5ml/(kg.h)≥6h,排除梗阻性肾病或脱水状态。
血清肌酐基线值定义为患者入院时或出现临床表现一周内的血清肌酐值。
1.2 分期见表1。
表1 AKI的分期标准分期血清肌酐尿量1期增加≥26.5μmol/L或增至基线值的1.5~1.9倍<0.5ml/(kg·h),6~12h 2期增至基线值的2.0~2.9倍<0.5ml/(kg·h),>12h3期增至基线值的3.0倍以上;或绝对值354umol/L;或开始肾脏替代治疗(RRT);或<18岁的患者,eGFR下降至<35ml/(min·1.73㎡) <0.3ml/(kg.h),>24h:或无尿,>12h注:血清肌酐和尿量标准只要满足一项即可成立诊断。
1.3 诊断指标目前血清肌酐和尿量仍是AKI最常用的诊断指标。
血清肌酐应采用酶法技术测定。
如果患者缺少基线血清肌酐值,可以参考3个月内(最长不超过1年)血清肌酐值,如该数值仍无法获得,应在24小时内重复检测血清肌酐以帮助AKI的诊断。
尿量测量必须精确,否则无法用于AKI的诊断。
在已使用利尿剂、非少尿性AKI、手术应激引起的短期(术后12~24h)尿量减少等情况下,尿量不能用于AKI的诊断,应予注意。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
GFR
Normal Normal Increased Increased risk risk Damage Damage GFR GFR Kidney Kidney failure failure Death Death
Damage
Antecedents Intermediate Stage AKI Outcomes Markers such as NGAL, KIM-1, and IL-18 are surrogates
• • • • • • 患病率:1%(社区)~ 7.1%(医院) 人群发病率:486~630 pmp/y AKI需要RRT发病率:22~203pmp/y 医院获得AKI死亡率:10~80% 合并多脏器功能衰竭死亡率:>50% 需要RRT治疗者死亡率:高达80%
南京市医学会2012年学术活动—2012.4.5
南京市医学会2012年学术活动—2012.4.5
Guideline 8:血管通路
• 保护非优势侧的上肢血管(2C) • 定期更换临时导管以降低感染的风险(1C)
–颈内静脉:3周 –股静脉:1周 –>3周:建议用皮下隧道导管
• 导管仅限于RRT治疗时使用(1D)以预防感染
南京市医学会2012年学术活动—2012.4.5
南京市医学会2012年学术活动—2012.4.5
Guideline 8:血管通路
• • • • • • 临时建立静脉-静脉通路(1A) 选择足够长度的透析导管以降低再循环率(1B) 置管部位和导管类型需根据患者的病情选择(2C) 由经验丰富的医生负责置管(1A) 实时超声导引有助于置管(1D) 对有进展至CKD4-5期风险的患者,尽量避免行锁 骨下静脉置管,保护患者的血管资源(1D)
Guideline 2:临床评估
2.1 详细的病史采集和体格检查有助于AKI病因的 判断(1A) 2.2 24小时之内进行基本的检查,包括尿液分析和 泌尿系超声(怀疑有尿路梗阻者)(1A)
南京市医学会2012年学术活动—2012.4.5
AKD acute kidney diseases and disorder
Friedrich JO, Adhikari N, Herridge MS. Meta-analysis: low-dose dopamine increases urine output but does not prevent renal dysfunction or death. Ann Intern Med 2005; 142: 510-524
Guideline 6:RRT模式的选择
建议个体化治疗!(1B)
Kanagasundaram,2007
南京市医学会2012年学术活动—2012.4.5
Guideline 7: 透析器和透析液的选择
透析器:
合成膜透析器(1B) 改良纤维素膜透析器(1B)
透析液:
首选碳酸氢钠透析液/置换液(1C) 透析液微生物的控制
HIGH RISK
3.2评估容量状态后适当补液(1B)
南京市医学会2012年学术活动—2012.4.5
3.3造影剂肾病
评估
危险因素
对具CI-AKI高风险者:
建议采用等渗或低渗造影剂 建议口服或静脉使用N -乙酰半胱氨酸(NAC)及等渗晶体预防 CI-AKI 推荐使用等渗氯化钠或碳酸氢钠静脉扩容以预防CI-AKI
降低肾灌注(Lauschke , Kidney Int 2006) 导致心律失常(Schenarts , Current Surgery 2006) 加重心肌、肠道缺血缺氧(Schenarts , Current Surgery 2006)
非诺多巴---不建议
选择性多巴胺A1受体激动剂,在降低全身血管阻力的同时增加肾血流量
南京市医学会2012年学术活动—2012.4.5
RIFLE Criteria for Acute Kidney Injury
南京市医学会2012年学术活动—2012.4.5
Modified RIFLE as Proposed by AKIN
南京市医学会2012年学术活动—2012.4.5
AKI流行病学现状
南京市医学会2012年学术活动—2012.4.5
血清肌酐和BUN变化的其它因素
南京市医学会2012年学术活动—2012.4.5
The cause of AKI should be determined whenever possible. (Not Graded)
南京市医学会2012年学术活动—2012.4.5
东南大学附属中大医院 张晓良
南京市医学会2012年学术活动—2012.4.5
急性肾损伤(AKI)与急性肾衰竭(ARF)
●
国际肾脏病和急救医学界将ARF 改为急性肾损伤 (Acute Kidney Injury, AKI)。
GFR正常伴肾脏损伤的标志物改变
●
AKI 覆盖的肾损伤 GFR开始下降
GFR明显异常
Guideline 1:AKI的定义与分期
采用KDIGO推荐的定义和分期标准 符合以下情况之一者即可被诊断为AKI:
① 48小时内Scr升高超过26.5μmol/L(0.3 mg/dl); ② Scr 升高超过基线1.5倍—确认或推测7天内发生; ③ 尿量<0.5 ml/(kg· h),且持续6小时以上。
多学科参与AKI指南制定 肾科医生会诊提供专科意见 合理的转诊方案 密切监护治疗 肾脏科与ICU医生协作
南京市医学会2012年学术活动—2012.4.5
遗留肾损害的存活AKI患者应该按照当地CKD 指南进行管理,出院前应制定CKD管理计划
Schiffl H,2008
南京市医学会2012年学术活动—2012.4.5
南京市医学会2012年学术活动—2012.4.5
目前无特殊的药物用于治疗继发于低灌注损伤/脓毒 血症的AKI (1B)
袢利尿剂 against
Mehta RL, Pascual MT, Soroko S et al. Diuretics, mortality, and nonrecovery of renal function in acute renal failure. JAMA 2002; 288: 2547-2553
评估
容量状态
造影前
水化
3.4继发于横纹肌溶解的AKI
给予0.9%氯化钠和碳酸氢钠扩容(1B)
南京市医学会2012年学术活动—2012.4.5
Guideline 4:AKI的治疗
一般治疗(1A)
避免
液体疗法
血管活性 药物
控制感染
肾毒性 药物
南京市医学会2012年学术活动—2012.4.5
补液治疗:
Mathur, Crit Care Med 1999 Murphy, N Engl J Med 2001 Schusterman, Am J Med 1993 Landoni, Am J Kidney Dis 2007
需多中心
随机对照研究 证实
南京市医学会2012年学术活动—2012.4.5
营养支持
Guideline 9:体外抗凝
根据患者病情和RRT模式制定抗凝治疗方案(1C) 推荐枸橼酸局部抗凝降低出血风险(2C) 具有出血风险的患者可选择前列环素抗凝,但会 引起血流动力学不稳定(2C) 具有高出血风险的患者可采取无抗凝剂、盐水冲 洗的方法,但引起超滤量增加,透析效率下降及 增加了透析膜破裂的风险(2C)
• 低血容量者:
– 重复小剂量补液(250ml晶体液/胶体液) – 密切监测CVP和尿量 – 监测乳酸和碱剩余水平
•
严重脓毒血症者:
– 慎用高分子量羟乙基淀粉
南京市医学会2012年学术活动—2012.4.5
药物治疗(1B)
• 多脏器功能衰竭 • 药代动力学改变(分布容积、清除、与蛋 白结合)
需要调整药物剂量
CKD AKD
NKD
无异常
南京市医学会2012年学术活动—2012.4.5
Guideline 3:AKI的预防
3.1评估危险因素(1B)
•年龄>75岁 •CKD (eGFR<60ml/min/1.73m2 •心力衰竭 •动脉粥样硬化性周围血管病变 •肝脏疾病 •糖尿病 •肾毒性药物的使用 •低血容量 •感染
• • • • 个体评估(1D) 总热卡25-35kcal/kg/day 氨基酸≤1.7g/kg/day 微量元素和水溶性维生素(1C)
南京市医学会2012年学术活动—2012.4.5
Guideline 5:医疗资源合理分配
When to request a renal referral?
• • • • •
南京市医学会2012年学术活动—2012.4.5
急性肾损伤诊治规范
KDIGO: Kidney Disease: Improving Global Outcomes, 2012 CLINICAL PRACTICE GUIDELINES ACUTE KIDNEY INJURY UK Renal Association 5th Edition, 2011
ห้องสมุดไป่ตู้
指南推荐强度
Quality of evidence
A-High B- Moderate C-Low D-Very low
Strength of recommendation
Level1-strong
Level2-weak or discretionary
南京市医学会2012年学术活动—2012.4.5
Warnock DG. J Am Soc Nephrol 16:3149-3150,2006 Biesen WV et al. CJASN. 2006
