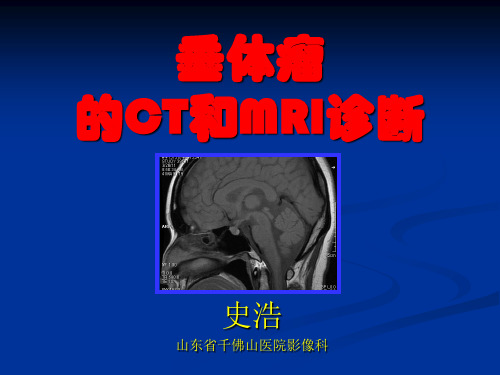
垂体脓肿的影像学表现及心得体会
垂体脓肿的MRI诊断及鉴别诊断分析

垂体脓肿的MRI诊断及鉴别诊断分析发表时间:2017-08-03T15:07:00.917Z 来源:《心理医生》2017年13期作者:代梅[导读] 垂体脓肿(pituitary abscess,PA)在临床上的一种罕见病症,1914年最先被报道,至今全球的患者人数尚不超过百例[1]。
(自贡市精神卫生中心四川自贡 643020)【摘要】目的:分析垂体脓肿的MRI诊断及鉴别诊断价值。
方法:选取我院于2012年10月—2016年10月期间诊治的8例垂体脓肿患者作为研究对象,对其临床资料进行回顾性分析,探讨MRI诊断及鉴别诊断的临床应用价值。
结果:所有患者均显示垂体腺肿大,向鞍上突出;7例在T1WI上出现低信号,6例在T2WI上出现脑脊液样高信号,2例在T1WI与质子加权成像上出现与脑实质信号相似的信号,T2WI则出现高信号,明显低于脑脊液信号。
所有患者增强扫描均出现环形强化,5例张力较小,环壁较薄但较均匀,少数区域环壁较厚,2例强化的环壁较厚;横断位显示环的形状不一,且累及一侧海绵窦。
结论:垂体脓肿的MRI诊断准确率较高,可作为临床诊断的参考依据,值得推广与应用。
【关键词】垂体脓肿;MRI检查;诊断;鉴别诊断【中图分类号】R19 【文献标识码】A 【文章编号】1007-8231(2017)13-0104-02垂体脓肿(pituitary abscess,PA)在临床上的一种罕见病症,1914年最先被报道,至今全球的患者人数尚不超过百例[1]。
随着影像学技术的日益成熟,各种病症的临床诊断准确率越来越高,垂体脓肿的报道也因此增加。
本研究为了进一步分析垂体脓肿的MRI诊断及鉴别诊断价值,选取了我院于2012年10月—2016年10月期间诊治的8例垂体脓肿患者的临床资料进行回顾性分析,报道如下。
1.资料与方法1.1 临床资料选取我院诊治的8例垂体脓肿患者作为研究对象,所有患者的临床资料均完整有效,均经实验室检查、手术病理等证实,符合垂体脓肿的相关诊断标准,临床上均表现出不同程度的突发头痛、发热、视力下降、眼脸下垂、尿崩症、性功能下降等症状。
脑垂体脓肿15例CT和MRI表现及临床病理研究

s ha p e e n ha nc e me nt a nd s ho we d “pe a r s i gn” a t c or on a l po s i t i o n. Con c l u s i o n:The o ns e t o f p i t ui t a r y a bs c e s s ha s a n o b— vi o us t e n de n c y of i nc r e a s i n g. A di a g no s i s o f pi t ui t a r y a bs c e s s s hou l d be s e r i o us l y c on s i de r e d whe n r a di o gr a phi c f e a — t u r es s h ows a s e l l a r ma s s, i s o o r hy pe r i n t e ns e o n Tl — we i gh t e d i ma ge s , hy pe r i n t e ns e o n T2 一 we i ght e d i ma ge s,r i ng e nh a nc e me nt a nd S O on.
hi gh T2 W I s i gn a l ,2 c a s e s s h owe d e qu a l Tl W I a nd hi gh T2 WI s i g na l o n M RI , 1 3c a s e s s ho we d c on t r a s t s ho w r i ng
摘 要 目的 : 探 讨脑 垂体脓 肿的影 像 学特 点 。方 法 : 1 5例 经手 术 和病 理 证 实的 垂体 脓 肿 患
者, 术 前 均 行 CT 扫 描 和 鞍 区 MRI平 扫 及 增 强 扫 描 。 结 果 : CT 示 7例 鞍 区 呈 等 密 度 , 5例 呈 低 密
垂体脓肿的治疗体会(附9例报告)

T1wI低信号、他wI高信号。当渗出物中伴有出
血致高蛋白或炎性肉芽肿增生时,可表现为
开显微手术治疗,充分引流,术后给予合理抗生素
和适当对症支持治疗,能有效改善患者预后。
参考文献
[1]Sinlrnonds M.ueber [J].virchows [2]
enlbolishe prozesse in def hyp。physis
・192・
JoU眦l of Clinical Medicine in Practice
.垩晏r!譬.要孽翌鸯享
…’ 2014年第18卷第19期 一。’………~
垂体脓肿的治疗体会(附9例报告)
程涛
(海南省人民医院神经外科,海南海口,570311)
关键词:垂体脓肿;显微手术;抗生素 中圈分类号:R 651.1文献标志码:A文章编号:1672—2353(2014)19—192一02 DDI:10.7619/jcmp.201419067
过氧化氢溶液、稀碘附、抗生素溶液对脓腔进行反 复冲洗,且术后需根据细菌培养结果给予患者敏 万方数据
・193・
内血液循环紊乱、局部免疫功能低下、区域性瘤组 织坏死等因素密切相关;③原因不明。部分垂体
脓肿患者无明确发热史或其他病变,可能是由目 前未明的原因导致患者发病。最常见的致病菌是 链球菌和葡萄球菌。由于抗生素的应用,脓液细 菌培养常呈阴性旧j。
感的抗生素治疗,对于垂体功能低下患者给予皮
质激素替代治疗。本次研究中9例患者术后均未
视神经、视交叉引起。CT、MRl等影像学检查对
况时,要首先考虑垂体脓肿的可能:①既往有鞍
区病变切除史,特别是有经单鼻孑L蝶窦入路手术 史;②鞍区病变术后早期出现尿崩者,而非术中 或手术当日出现尿崩;③鞍区病变术后出现反 复发热、头痛或脑部感染病史;④鞍区病变术后
垂体脓肿的MRI表现

cases
of pituitaryabscess after operationand clinicaltreatmentwere pituitary height mcreased,rangingfrom0.9era一 lower
combinedwith
literature,retrospoctiveanalysis.Results:6 easesofpituitary
5
Wolansky LJ,Gallagher JD,Heary RF.et a1.MRI of
ry
pituita—
abscess:two
cases
and review of the
literature[J]Neuro—
radiology,1997,39(7):499—503. 6艾林,戴建平,高培义,等。弥散加权图像在鉴别脑脓 肿和坏死、囊变肿瘤中的作用[J]。中华放射学杂志, 2001,35(9):663—665。 7鱼博浪,主编。中枢神经系统CT和MRI鉴别诊断第2 版。西安:陕西科学技术出版社,2005,229。 8沈天真,陈星荣,吴恩惠。神经影像学(M),上海:上 海科学技术出版社,2004,803—804。
后,鞍区肿块明显缩小,脓腔消失而l临床确诊。
化环厚约0.2cm一0.4cm,4例中心无强化,2例内 部可见分隔,呈多房表现(图3,4)。6例患者中,
图1~4为同一病例,蝶鞍扩大,病灶呈不均匀长T1长他信号,垂体柄增粗,视交叉受压上移,环形强化,其内见分 隔,呈多房表现。图5~8为同一病例,蝶鞍扩大,鞍底下陷,病灶以短T1等T2信号为主,信号不均,视交叉上移,累及两 侧海绵窦,环形强化图9蝶鞍扩大,病灶环形强化,垂体柄增粗强化。
讨论 垂体脓肿多见于成人和青少年,女性多见,发 病率低,在垂体疾病中所占比例小于1%…。垂体
垂体肿瘤MRI诊断

空蝶鞍形成机制
鞍隔孔膜薄、孔较大(大于 5mm )或鞍膈缺损, 蛛网膜下陷鞍内,脑脊液进入蝶鞍,使蝶鞍上部 扩大。 少数空蝶鞍与脑脊液漏、脑积水有关; 颅内高压可致蛛网膜腔隙疝入鞍内形成。
生长激素缺乏性矮小症
垂体前叶明显缩小、 扁平紧贴鞍底,鞍内 空虚,充满脑脊液, 形成类似部分空蝶鞍 改变; 垂体柄明显缩短或消 失,后叶高信号区消 失; 在鞍上池中垂体柄的 顶端有高信号的小结 节,为异位的神经垂 体即垂体后叶
注意 中间囊部和某些技术伪影在 MRI上可以与微腺瘤表现相似
垂体瘤(大于10mm)
瘤体在T1加权像上呈低信号,在T2加权像上等信号或较 高信号。 肿瘤形态显示可以明确垂体腺瘤与视交叉、两侧海绵窦 的关系。 坏死、囊变区在T1加权上呈更低信号,在T2加权上呈高 信号。 垂体卒中为急性出血和垂体腺瘤梗塞出现的临床综合征, 伴有严重的头痛、高血压和视觉突然丧失。
侵袭性垂体腺瘤 的MRI判断
侵袭性垂体腺瘤可以侵袭海绵窦、鞍底骨质和蝶窦,其中 以海绵窦受累为MRI的一个重要征象。
垂体腺增强往往低于邻近的海绵窦。两侧海绵窦信号强度 不对称是海绵窦受侵犯最敏感的征象,然而特异性差。 颈内动脉海绵窦段受包绕特异性高,但敏感性差。一些作 者倾向于以下判断:
1.如果肿瘤包绕颈内动脉达67%或以上,海绵窦累及可以确诊 2.如果海绵窦显示不清楚或海绵窦上、内侧壁与肿瘤相连,应高度怀疑; 3.如果肿瘤包绕颈内动脉小于25%或海绵窦内、上壁未与肿瘤接触, 可 以明确海绵窦未累及。
灰结节异位瘤 (错构瘤)
增强扫描后肿瘤有强化
生殖细胞瘤
•肿瘤在MRI T1加权像上, 为等或稍低信号,在T2加 权像上呈等信号。 •增强扫描,肿瘤组织显著 强化,肿瘤囊变和钙化成 分无强化,呈低信号。 •肿瘤转移较早,顺脑脊液 种植转移
【读片时间】第2058期:垂体脓肿

【读片时间】第2058期:垂体脓肿垂体脓肿【临床资料】患者女,36岁。
闭经溢乳8个月,视力下降1个月。
体格检查:体温正常,双眼视力下降,左眼:0. 8,右眼:0. 2。
实验室检查。
血常规:白细胞2. 82×109,中性粒细胞38.2%,淋巴细胞56.4%。
激素检查:FSH、LH下降,PRL明显增高。
图1垂体脓肿a~d MRI:平扫,蝶鞍扩大并鞍内及鞍上不规则形肿块,主要呈T1低信号、T2高信号,病变下部可见等T2信号,右侧海绵窦受累,右侧颈内动脉部分受包绕,视交叉受压上抬;增强扫描病变呈薄壁均匀环形强化,上部可见增粗、强化的垂体柄,鞍内未见正常强化的垂体【影像学检查】MRI:平扫示蝶鞍扩大,鞍内及鞍上见一不规则形病变,主要呈T1低信号、T2高信号,病变下部可见等T2信号,右侧海绵窦受累,右侧颈内动脉部分受包绕,视交叉受压上抬(图1a、b)。
增强扫描病变呈薄壁环形强化,壁厚薄均匀,内部无强化,病变上部见增粗、强化的垂体柄,鞍内未见正常强化的垂体(图1c、d)。
【诊断及鉴别诊断】本例为年轻女性,鞍区囊性占位,应鉴别的疾病包括:1.垂体瘤嚢变患者临床有闭经泌乳症状和激素改变,应高度怀疑垂体瘤,但泌乳激素腺瘤因其症状出现早,一般为微腺瘤,生长到巨大腺瘤的很少见,巨大腺瘤一般为无功能性,多呈“蜂腰状”向鞍上生长,易出血、囊变,其内信号可不均一,增强检查呈明显不均一强化。
2.颅咽管瘤是儿童鞍区最常见的病变,常为囊性,增强检查是与垂体瘤鉴别的最佳检查方法,颅咽管瘤鞍内可见正常强化的垂体组织,本例可将其排除。
3.Rathke嚢肿是鞍内较常见的囊性病变,因其囊内蛋白质含量高,易出血,在T2 WI上常为低信号,与本例不符。
4.肉芽肿性病变鞍区肉芽肿性病变属于非特异性炎性病变,较为少见,临床可无感染表现,而以视力障碍和激素功能低下为主要表现,与本例临床表现不符。
因此,综合患者临床和影像学表现,本例诊断为垂体瘤。
垂体瘤的CT和MRI诊断
颅咽管瘤
CT-C
CT-C
CT-C
颅咽管瘤
CT-C
MRI-C
颅咽管瘤
T1WI
T2WI
DWI
CO
颅咽管瘤
T2WI
T1WI
T1WI
CO
CO
脑膜瘤
病灶中心多位于鞍结节或鞍旁 类圆形、分叶状、不规则形 等密度或略高密度;等或略低T1、等或略高T2信 号 多数密度或信号均匀 增强后病灶呈明显均匀强化 脑膜尾征 蝶鞍形态正常,可见垂体影 可见局部骨质改变
垂体瘤 的CT和MRI诊断
史浩
山东省千佛山医院影像科
鞍区CT和MRI检查
鞍区CT检查
患者头部呈过伸或过屈位 冠状位扫描 增强扫描(含碘对比剂)
鞍区MRI检查
患者取仰卧位 头部线圈 扫描序列包括:T1WI和T2WI序列
扫描方位包括:冠状位和矢状位,必要时横 轴位 增强扫描(含钆对比剂)
T2WI
T1WI
CO
垂体柄
CT 垂体柄由漏斗部发出在视交叉前 下方行至垂体的中后部,大多在 鞍背前1~2个层面显示清晰 垂体柄宽径约3mm,于冠状位图 像垂体柄居中,少数向一侧倾斜, 常见于垂体两侧高度不等或鞍背 CT 偏斜者,在CT图像上由于鞍背 骨伪影干扰或扫描体位影响,垂 体柄显示不清 CT片呈等密度,MRI T1WI呈等 信号,T2WI呈高信号,但由于 脑脊液影像显示不清;密度和信 号均匀 增强后呈明显均匀强化
垂体大腺瘤CT表现
CT-P CT-C
CT-C
CT-C
垂体大腺瘤CT表现
CT-P
CT-P
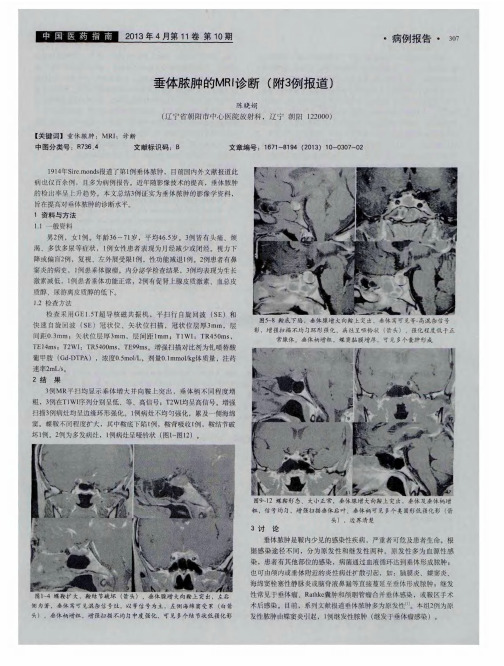
垂体脓肿的MRI诊断(附3例报道)
[ 4 ] T a k a o H, Do i I , Wa t a n a b e T , e t a 1 . Di f u s i o n - we i g h t e d ma g n e t i c
MR I 动态增强扫描是诊断垂体疾病最 重要 的方法 ,环形强化对诊 断垂体 脓肿的特 异性 较高,脓肿壁厚度较均匀,MR / 动态增强扫描显示这种环 形强化 比c T 增强扫描 优越 ] 。此外 , “ 子灶”是诊 断垂体脓肿的另一重
要征象 , 表 现为在鞍 区主体环状 强化 灶的两侧和 或上方可见小 的类圆
组3 个病例均见T I WI 序列 垂体后 叶高信 号消失 ,垂 体柄增粗 。垂 体后
叶因炎性病变 的破坏 ,发生坏死 、液化 ,垂体柄 因炎症浸润增宽 ,因 此 ,后 叶高信 号的缺乏及垂 体柄增粗应 是诊 断垂体脓 肿的可靠征象 。
本组患者不 同程度 出现上述症状 ,可资与其他疾病鉴别 。 参考 文 献
3 0 于广大医师缺少认识 ,诊断技术有 限 ,术前往往误 诊,文献报道误诊率高达8 7 . 5 % 近年来 ,随MR j 技术
Ap r i l 2 0 1 3 , V o 1 . 1 1 , N o. 1 0 可能 ,分析各种 征象 ,作者认为 最大的鉴别点在 于 :垂体瘤坏死通 常 有囊变 ,但 其增 强扫描 较少 出现 环形 强化 ,强化 的壁厚 度 不均 ,差 别较大 ,而垂体脓肿 多呈环 形强化 ,环 壁厚度均匀 ] 。另外 ,病 灶周 围 出现子灶 也 是垂体 脓肿 与其他 疾病 鉴别 的重 要依据 。也 有学者 报 道D WI 可用来区别垂 体脓 肿和其他鞍 区病 灶 ,在D WI 垂体脓 肿弥散受 限,表 现为显 著的高信号 ,有别于 其他囊性病 变 ] 。除影像 表现外 , 临 床表 现也有助于 准确诊 断垂体脓 肿 ,垂体组织受 脓肿压 迫及炎症 浸 润造成继发性 垂体功能低下 ,侵 及垂体后 叶及 垂体柄造成后 叶功 能下 降 ,表现为 头痛、视力下 降或偏 盲 、性功能 减退烦渴 、多饮 、多尿 。
垂体脓肿的影像学特征和诊断要点[1]
![垂体脓肿的影像学特征和诊断要点[1]](https://img.taocdn.com/s3/m/b10e0afd9e3143323968938f.png)
本组术前有 例诊断为垂体脓肿, 5 另外 6 例诊 断为其它鞍区肿物, 均经口 鼻蝶窦显微手术证实为 垂体脓肿。术中 1 例均有鞍底骨质破坏, 1 其中 3 例 硬膜已被破坏, 脓液流人蝶窦引起蝶窦粘膜增厚和 肉 芽增生, 8 其余 例硬膜张力高, 鞍内穿刺有 7 例抽 出 黄白 色脓液,例因脓液浓稠未能抽出。切开鞍 4 底硬膜后, 流出黄色、 淡黄色或灰白 色的粘稠脓液2 一 i, 4 留取标本后, n l 彻底清除脓肿。术后脓液培养
1 临床资料
A 已 件
( 中国医学科学院北京协和医院 神经内科, 1 02 北京 0 3) 0
失, 双下肢肌力 w, 双侧锥体束征阳性。脊髓 M I R 可见 C 一 节段脊髓轻微肿胀, 34 可见单个类卵圆形 病灶, 呈长T 与长 1 信号, 1 2 病灶水肿有占 位效应, 增强扫描病灶周边环形强化, 但强化环不完整。拟 诊胶质瘤行手术治疗, 术后患者症状仍缓慢进展加 重。再作头颅 M [ R 可见右侧半卵圆中心片状长 T I 长T 异常信号。 2 术后病理二il b e L oft 髓鞘染色 x a l s u 可见髓鞘脱失。H 染色可见病变区血管周围有以 E 淋巴细胞为主的 炎性细胞浸润, 染色阴性。 G M 病 理证实为炎性脱髓鞘病。
sg 01 9()月川. 20, 6 : u , 5 r
[ K,h S K i A 以。 A ea Pu ra e a i 5 ua m at , 。 , . i a 1 va , . k t it b s m ] ta x y A wh t ii ua yp ii J. u as k ies is h ot-c t] N p Ni Gk i idbe np n p i te t a s d d u i n k a a p
详解垂体瘤及其影像学表现

详解垂体瘤及其影像学表现垂体瘤是鞍区鞍区最常见的肿瘤。
临床上有明显症状的垂体肿瘤约占到颅内肿瘤的10%~12%。
因此垂体瘤的检查对于临床诊疗至关重要。
一、正常解剖二、影像学检查方法对于垂体检查方法,包括X线,CT,MRI。
三种方式都有其各自的优缺点,有必要了解不同方法在检查中的运用。
1、X线较少使用。
可显示蝶鞍部的骨质改变,但不显示瘤体。
头颅侧位片2、CT平扫、增强不常用。
当患者存在MRI检查禁忌症时,可使用CT检查。
一般采用轴位的薄层扫描,功能段进行冠状位和矢状位进行重建,可通过垂体的大小、密度的改变,判断垂体有无病变的发生。
但CT的缺陷在于微腺瘤显示不佳。
3、MRI是垂体病变首选的办法。
在MRI上可鉴别腺垂体和神经垂体。
增强和平扫类似于CT,但是值得强调的是动态增强扫描。
何为动态增强扫描,是指注射对比剂后对某些感兴趣的层面作联系快速多次的扫描,它可以了解病变的强化程度随时间的变化情况。
腺垂体一般位于垂体前部,T1WI和T2WI呈等信号;神经垂体位于垂体后部,T1WI高信号,T2WI呈高信号。
采用增强扫描的方法,垂体前叶、后叶、垂体柄都会出现明显强化。
正常垂体大小(与激素水平、年龄有关)三、垂体瘤分类1、根据否分泌激素分为功能性和非功能性。
•非功能性垂体瘤,患者就诊通常因为垂体瘤极大,压迫其他脏器。
•功能性垂体瘤,相对发现比较早,垂体瘤小,根据分泌激素的种类又分为泌乳素瘤、促肾上腺皮质激素腺瘤、生长激素腺瘤等。
2、根据肿瘤大小分为微腺瘤(≤1cm)和巨腺瘤(>1cm)。
(1)垂体微腺瘤直接征象•MRI平扫:T1WI稍低信号;T2WI稍高信号。
•增强扫描:垂体微腺瘤呈相对低信号。
•MRI动态增强:早期,垂体微腺瘤信号低于正常垂体;晚期,信号高于正常垂体。
间接征象•垂体增大;•垂体上缘局部或偏侧隆突;•垂体柄偏移;•鞍底局部骨质变薄、侵蚀、倾斜下陷。
(2)垂体巨腺瘤X线诊断价值在于观察蝶鞍的扩大。
垂体脓肿的影像学表现及心得体会

垂体脓肿的影像学表现及心得体会作者:康伟来源:《中国实用医药》2013年第02期垂体脓肿(Pituitary abscess,PA)罕见,术前影像表现虽具有一定的特征,但与某些垂体病变仍难以鉴别。
笔者通过对病理证实的原发性1例、继发性2例垂体脓肿的影像及临床资料回顾性分析以提高对该病的认识。
1临床资料例1男,69岁。
间断头痛、复视2个月。
查体双眼外展受限,视力及视野正常;术前实验室检查无阳性发现,影像学检查:平片显示蝶鞍扩大,鞍底下陷,鞍背骨质吸收变薄。
CT 平扫可见鞍内均匀稍高密度肿块,向鞍上生长;蝶鞍显著扩大,鞍背骨质吸收,鞍底下陷;增强扫描可见肿块呈环形强化,内部无强化。
MRI平扫显示病变呈囊状短T1长T2信号,囊内后下方可见多个团块状低信号结节影,可见肿块呈紫蓝色,穿刺液粘稠,草绿色,内有暗褐色陈旧性出血。
囊液培养为曲菌性垂体脓肿,病理切片囊壁为炎性肉芽组织。
术后3个月脓肿复发,未再手术。
例2男,50岁。
头痛,双眼视力下降,性欲减退7个月。
查体神智清醒,语言减少,体温正常,血红细胞:9.3×109/L,脑脊液白细胞增高。
术前颅骨平片显示:垂体窝扩大,鞍底下陷,鞍背骨质变薄。
CT平扫鞍内及鞍上见圆形稍高密度肿块,密度均匀,边界清晰;垂体窝扩大,鞍背骨质吸收。
增强扫描病变呈环形强化,壁薄且厚度均匀,内部无强化。
MRI平扫病变在矢状位上呈束腰征,位于鞍内及鞍上,呈短T1长T2信号,中心部分于T1及T2像均呈稍低信号;病变边界清晰,双侧颈内动脉受压外移但未受包绕,视交叉受压上抬,下丘脑受压变形。
增强扫描病变呈薄壁环形强化,囊壁规则。
开颅切除肿块,脓液培养为铜绿假单胞菌生长。
病理:鞍区颅咽管瘤合并垂体脓肿。
术后4个月复发,行二次手术。
例3男,41岁,主因头痛、恶心5个月,加重10d入院。
查体视力下降,神经体征阴性;实验室检查无异常。
一年前呈行颅咽管瘤切除术。
本次影像检查显示:平扫MRI鞍内及鞍上椭圆形占位性病变,呈均匀长T1长T2信号,边界清晰,视交叉受压上抬。
脑垂体脓肿23例CT和MRI表现及临床分析

2.2 MRI表现 23例脑垂 体脓肿 患者 的鞍区垂体 在 MRI 表 现均为正常 ,患 者 的垂 体柄 均 消失 ,并 以类 圆形状 占位 性 病变 ,患者 囊 壁 厚度 大约 在 1—5 IT//I/,其 中 15例 患 者 MRI表 现为 T1,,I2为长信号 ;8例 患者 T1, 为等 信号 ;18 例 患者增强后显示为囊壁 环形 强化 可见 ,冠状 位上 垂体 柄 增 粗以及强化均可 在 MRI上显 示 。16例在增 强后 囊壁 呈 现 环形均 匀强 化 ,其 中伴 蝶窦 内黏膜 增厚 8例 。3例囊 壁 增 强不均匀 ,累及 一侧海绵窦并 强化 表现明显 。 3 讨论
164
Vo1.29 No.2
· 临 床 论 坛 ·
Jour n al of Aerospace M edicine
脑 垂体 脓 肿 23例 CT和 MRI表现 及 临床 分 析
Feb 2018
张 荣恒 苗 丽媛 王 国庆 张 燕 王 璐
[摘要 ] 目的 分析脑垂体脓肿在 CT和 MRI表现和 临床 价值 。方 法 选取 2016年 2月 一2017年 2月经手术
脑垂 体脓肿是在临床 中并不 常见 ,主要 表现 为脓肿 压
表 1 CT示安全病灶呈现状 ,
常见并发 症为尿 崩症 ,脑垂 体功 能 下 降 ,炎 症起 病 在 临床
中较 为少 见 ,在手术 前 很容 易误 诊 为其 他病 症 延误 治疗 。 研究选 取 已确诊 为脑 垂体 肿瘤 作为 研究 对象 ,分 析 CT和 MRI表现和影像学特点 报告 如下 。 1 资料与方 法 1.1 一般资料 选取 2016年 2月 一2017年 2月经手术或 者脑 穿刺 病 理证 实 的 23例 脑垂 体脓 肿 患者 ,其 中男 性 8 例 ,女性 15例 ,年 龄 18~69岁 ,平 均年 龄 为 (47.5 4-5.3) 岁 ,病程在 5d~4年 ,平均病 程 (1.2 4-0.6)年 ;其 中视力 视 野 障碍患者 16例 ,其 中伴视力下 降、对侧视野偏 盲 、复视 的 患者 分别为 12例 、6例 、3例 ;8例 患者临床 表现 为头痛 ,其 中伴 恶心未 吐 2例 ;13例患 者临 床表现 为泌 乳 、月 经紊 乱 或者乏力 、多 睡、毛发 脱 落或者 性功 能 障碍 ;4例 患者 临床 表现 为多饮多尿 ;以发热作为主诉症状来 院就诊患者 3例。 1.2 方法 23例患者在 手术前均进行 CT检 查 、MRI检查 以及增 强扫描 ,对 比分析 ct表现 和 MRI表现 ,其 中内分 泌 学检查结 果为血泌 乳素 (PRL)水平升 高 7例 ,生 长激 素水 平 降低 5例 ,男性 LH、FSH水平降低 4例 ,男性睾酮水平下 降 2例 ,垂体功 能正常 5例。 2 结 果 2.1 CT表现 23例 患者 CT表示 结果 中全 区呈 现等 密 度 、低密度 、略高 密度 病灶 以及 混 杂密 度病 灶 的患 者分 别 为 8例 、9例、2例 以及 4例 ,边界均清晰可见 (见表 1)。其 中4例为鞍 区向上 凸起 等密度 、低密度患者 ,并 伴有鞍底骨 质部 分破坏可见 。肿瘤 直径 1.1—2.7 cm,平均 直 径 (1.7 4 -0.2)cm,15例位 于鞍 内,8例 向鞍 上部 扩大 。23例 患者 中行增 强检查患者 12例 ,囊壁强化 8例 ,为强化 4例 。
垂体脓肿的MRI诊断及鉴别诊断价值研究

论著·临床辅助检查CHINESE COMMUNITY DOCTORS近年来,随着各种成像技术的发展,越来越多的垂体脓肿报道逐渐引起临床关注。
由于对成像测试结果的理解不充分,术前诊断仍然非常困难[1]。
本研究总结了经手术和病理证实的垂体脓肿患者的影像学特征,并对国内外文献进行了综述,以提高对垂体脓肿MRI检查结果的认识。
研究对象为误诊为垂体瘤患者10例,中风者3例,垂体瘤囊性改变2例,疑似Rathke囊肿1例,垂体脓肿3例,1例被认为是颅咽管瘤。
经过抗炎治疗的保守治疗后,损伤明显减轻,临床症状消失,随访2年,无临床复发。
该组10例患者中接受经蝶入路9例,打开蝶窦前壁和鞍底,切开鞍座硬脑膜,所有患者均见黄色的脓性液体,用庆大霉素盐水反复冲洗脓肿腔,探查脓肿腔并送需氧和厌氧菌培养,排除垂体腺瘤的可能性。
因垂体病变感染形成2例,另1例患者在内科接受保守的抗炎治疗。
垂体脓肿是一种罕见的垂体腺感染性疾病,其发病率不到垂体腺占据空间的病变的1%。
由于与垂体瘤图像的相似性,垂体脓肿的术前非常难诊断,少数被误诊为囊肿Rathke或颅咽管瘤,多数被误诊为中风的垂体瘤或带有囊性肿瘤(本组误诊8例)。
这种疾病在青少年和成年人中更为常见。
垂体脓肿的临床表现无特异性,包括垂体功能障碍(如尿崩症)、中枢神经系统性头痛、视力障碍等,本组发热2例,视力障碍3例,头痛5例,尿崩症2例,合并脑膜炎3例,因此,在影像学表现的基础上,若中枢神经系统症状和体征存在,伴脑膜炎、发热、尿崩症等,应考虑垂体脓肿。
感染类型分析垂体脓肿分为原发性和继发性。
原发性垂体脓肿通常通过邻近感染或血源性感染传播,如鼻窦炎及蝶窦炎,后者更显著,本组误诊的患者中60%有蝶窦炎,表明其可能是垂体脓肿的危险因素。
继发感染发生在原有病变的鞍部,如Rathke囊肿、垂体瘤等。
垂体腺瘤继发于垂体脓肿2例,垂体瘤伴感染,有研究表明,鞍部肿瘤内坏死或功能减退可引起肿瘤内感染。
垂体病变的影像学诊断

垂体病变的影像学诊断垂体病变的影像学诊断引言影像学诊断方法垂体病变的影像学诊断方法主要包括磁共振成像(MRI)和CT 扫描。
MRI是目前最常用的影像学检查方法,其可以提供高分辨率的垂体图像,能够清晰显示垂体结构和异常病变。
CT扫描则适用于一些特殊情况,需要进行动态观察或者评估血供情况等。
垂体病变的MRI表现垂体病变的MRI表现通常分为以下几种类型:1. 腺瘤:腺瘤是垂体病变中最常见的一种,其在MRI上呈现为低信号(黑色)或等信号(灰色)的球形或椭圆形病灶。
其大小、形态、位置会根据病变的不同而有所不同。
2. 囊肿:垂体囊肿在MRI上呈现为高信号(白色)的圆形或椭圆形病灶。
囊肿一般较大,可能会压迫周围组织结构。
3. 炎症:垂体炎症的MRI表现多样,可呈现为垂体扩大、信号异常或增强等。
炎症一般伴有临床症状,头痛、视力障碍等。
垂体病变的CT表现垂体病变的CT表现与MRI类似,但CT能够提供更好的骨质分辨率,可以评估颅底骨质破坏情况。
垂体病变在CT上呈现为与脑实质相比的高或低密度病灶,其大小、形态、位置也会根据病变的不同而有所不同。
影像学诊断的临床应用影像学对垂体病变的诊断和评估在临床上具有重要的应用价值,主要体现在以下几个方面:1. 诊断:影像学能够直接显示垂体病变的形态和位置,帮助医生明确诊断,并与其他病变进行鉴别。
2. 定位:对于需要手术治疗的垂体病变,影像学能够提供病变的精确位置和周围结构的关系,为手术操作提供指导。
3. 评估治疗效果:影像学可以反映垂体病变的缩小或消失情况,评估治疗效果,指导后续治疗方案。
结论影像学在垂体病变的诊断中扮演着重要的角色,MRI和CT是常用的影像学检查方法。
通过观察病变的形态、位置和信号特点,可以帮助医生确定垂体病变的类型,并进行鉴别诊断。
影像学不仅能够对垂体病变提供可靠的诊断信息,还可以指导治疗和评估治疗效果,对临床应用具有重要意义。
垂体病变的影像学诊断

垂体病变的影像学诊断介绍垂体病变是指垂体腺组织发生结构或功能异常的疾病。
影像学诊断在垂体病变的诊断和治疗中起着重要作用。
本文将介绍常用的影像学检查方法和诊断垂体病变的影像学表现。
影像学检查方法常用的影像学检查方法包括磁共振成像(MRI)和计算机断层扫描(CT)。
磁共振成像(MRI)MRI是诊断垂体病变最常用的影像学检查方法。
它具有较高的空间分辨率,能够清晰显示垂体腺的结构和异常改变。
MRI可以通过不同的序列和参数来观察垂体病变的不同特征,如垂体腺的大小、形态、信号强度、强化程度等。
计算机断层扫描(CT)CT在诊断垂体病变中的应用相对较少,但仍然有一定的临床价值。
CT可以提供更高的时间分辨率,适用于观察动脉瘤、钙化等垂体病变的特点。
垂体病变的影像学表现垂体病变的影像学表现多种多样,根据病变的性质和部位可以表现为以下几种情况:腺瘤腺瘤是最常见的垂体病变类型,占据大部分病例。
腺瘤通常表现为垂体腺的局灶性增大,并伴有不同程度的信号改变。
根据MRI 的T1和T2加权成像序列,可以将腺瘤分为不同亚型,如垂体腺官能腺瘤、非官能腺瘤、垂体腺微腺瘤等。
垂体囊肿垂体囊肿是一种常见的良性垂体病变,通常表现为垂体腺的囊性扩张。
垂体囊肿可以分为单纯囊肿和囊实性肿瘤两种类型,根据MRI的成像特征可以进行鉴别诊断。
垂体肿瘤垂体肿瘤是一种常见的恶性肿瘤,其影像学表现各异。
可以表现为局部侵犯、垂体腺的弥漫性增大、垂体腺的异常信号改变等。
垂体肿瘤常常需与其他病变进行鉴别,如腺瘤、囊肿等。
其他病变除了上述常见的病变类型外,垂体病变还可以表现为动脉瘤、梅毒炎、转移瘤等。
这些病变的影像学表现也各有特点,需要结合临床情况进行综合判断。
影像学诊断在垂体病变的诊断和治疗中具有重要作用。
MRI是诊断垂体病变最常用的影像学检查方法,可清晰显示垂体腺的结构和异常改变。
CT在某些情况下也有一定的临床应用价值。
不同类型的垂体病变具有不同的影像学表现,通过观察垂体腺的大小、形态、信号强度等特征可以进行鉴别诊断。
垂体病变的影像学诊断

.
9
垂体下动脉
垂体血液供应的另一个来源
左右各一条,从颈内动脉海绵窦段的后部 发出→向内进入垂体窝底→在接近垂体下 方时,每一侧垂体下动脉分为两小支进入 垂体
.
10
在垂体内,它们沿前、后叶间凹沟下行, 沿途发出细小分支到后叶,也有少数分支 到前叶,垂体下动脉主要供应垂体后叶的 神经部,也有部分动脉血分流至前叶
)
CT
.
84
正 常 垂 体 (
)
CT
.
85
正 常 垂 体
MR
.
86
垂体大腺瘤
大于10 mm时为垂体大腺瘤,大于4 cm为垂 体巨大腺瘤
多无分泌功能 肿瘤均一等密度,其次为高密度,约1/4囊变 肿瘤鞍上部分多为圆型或分叶或不规则形,
边缘锐利
.
87
肿瘤常侵蚀鞍底,可侵入蝶窦,使蝶鞍 扩大(对称性或非对称性)
.
25
注:丘脑下部没有神经纤维直接到达垂 体前叶,丘脑下部通过垂体门静脉这条 渠道来实现丘脑下部对垂体前叶的调节。 即:从丘脑下部某些区域神经细胞分泌 的神经激素(释放因子或抑制因子)沿 着其轴突流至正中隆起和漏斗柄处 ,在 此,神经末梢将神经激素排放毛细血管 内,然后经垂体门静脉运输到垂体前叶, 刺激或抑制前叶嗜酸性细胞或嗜碱性细 胞的分泌
3)从丘脑下部某些区域发出的神经纤维 与正中隆起和漏斗柄外的毛细血管网有 密切接触
4)垂体门静脉的再生能力很强
.
14
垂体血供
.
15
Willis环
垂体上动脉
垂体上动脉前组
垂体上动脉后组
丘脑下部正中隆起 及垂体漏斗柄处 毛细血管网
垂体门静脉
垂体前叶毛细血管网(血窦)
垂体病变的影像学诊断

垂体病变的影像学诊断
垂体病变的影像学诊断
⒈引言
简要介绍垂体病变的概念和背景,强调影像学在垂体病变诊断中的重要性。
⒉影像学检查方法
⑴磁共振成像(MRI)
详细介绍MRI在垂体病变诊断中的应用。
包括扫描序列选择、参数设置、图像解读等。
⑵计算机断层扫描(CT)
介绍CT在垂体病变诊断中的作用。
包括扫描方法、优缺点、适应症等。
⑶ X线检查
说明X线检查在垂体病变影像学中的地位。
包括常用的X线检查方法和其限制。
⒊垂体病变的常见影像学表现
⑴垂体腺瘤
描述垂体腺瘤的各种影像学表现,如大小、形态、信号
强度等。
⑵垂体增大
介绍垂体增大的影像学特征,如体积增大、壁厚度变化等。
⑶垂体半月增生
阐述垂体半月增生的影像学特点,如垂体后叶扩张、前
叶融合等。
⑷垂体腺瘤囊变
讲解垂体腺瘤囊变的影像学表现,如囊变区域、囊壁等。
⑸垂体转移瘤
详细阐述垂体转移瘤的各种影像学特点,如转移瘤的来源、影像学表现等。
⒋影像学诊断注意事项
⑴影像学诊断标准
说明垂体病变的影像学诊断标准和评估方法。
⑵异常结果的解读
讲解影像学检查结果异常的处理方法和解释。
⑶与其他疾病的鉴别诊断
比较垂体病变与其他疾病的影像学表现差异,以便进行鉴别诊断。
⒌附件
附上相关的影像学图片和报告,以供参考。
⒍法律名词及注释
⑴法律名词1
解释法律名词1的具体含义。
⑵法律名词2
解释法律名词2的具体含义。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
垂体脓肿的影像学表现及心得体会
垂体脓肿(Pituitary abscess,PA)罕见,术前影像表现虽具有一定的特征,但与某些垂体病变仍难以鉴别。
笔者通过对病理证实的原发性1例、继发性2例垂体脓肿的影像及临床资料回顾性分析以提高对该病的认识。
1临床资料
例1男,69岁。
间断头痛、复视2个月。
查体双眼外展受限,视力及视野正常;术前实验室检查无阳性发现,影像学检查:平片显示蝶鞍扩大,鞍底下陷,鞍背骨质吸收变薄。
CT平扫可见鞍内均匀稍高密度肿块,向鞍上生长;蝶鞍显著扩大,鞍背骨质吸收,鞍底下陷;增强扫描可见肿块呈环形强化,内部无强化。
MRI平扫显示病变呈囊状短T1长T2信号,囊内后下方可见多个团块状低信号结节影,可见肿块呈紫蓝色,穿刺液粘稠,草绿色,内有暗褐色陈旧性出血。
囊液培养为曲菌性垂体脓肿,病理切片囊壁为炎性肉芽组织。
术后3个月脓肿复发,未再手术。
例2男,50岁。
头痛,双眼视力下降,性欲减退7个月。
查体神智清醒,语言减少,体温正常,血红细胞:9.3×109/L,脑脊液白细胞增高。
术前颅骨平片显示:垂体窝扩大,鞍底下陷,鞍背骨质变薄。
CT平扫鞍内及鞍上见圆形稍高密度肿块,密度均匀,边界清晰;垂体窝扩大,鞍背骨质吸收。
增强扫描病变呈环形强化,壁薄且厚度均匀,内部无强化。
MRI平扫病变在矢状位上呈束腰征,位于鞍内及鞍上,呈短T1长T2信号,中心部分于T1及T2像均呈稍低信号;病变边界清晰,双侧颈内动脉受压外移但未受包绕,视交叉受压上抬,下丘脑受压变形。
增强扫描病变呈薄壁环形强化,囊壁规则。
开颅切除肿块,脓液培养为铜绿假单胞菌生长。
病理:鞍区颅咽管瘤合并垂体脓肿。
术后4个月复发,行二次手术。
例3男,41岁,主因头痛、恶心5个月,加重10d入院。
查体视力下降,神经体征阴性;实验室检查无异常。
一年前呈行颅咽管瘤切除术。
本次影像检查显示:平扫MRI鞍内及鞍上椭圆形占位性病变,呈均匀长T1长T2信号,边界清晰,视交叉受压上抬。
增强后病变呈环形强化,内为液性无强化区,囊壁薄且光滑、均匀。
术前诊断为垂体瘤。
术后脓肿液分析:WBC许多;RBC35/HP。
脓肿液培养无菌落发育。
取囊壁组织行病理学检查:检材为纤维结缔组织囊壁,其中有少量急慢性炎性细胞浸润,囊壁一侧可见复层鳞状上皮,考虑颅咽管囊肿。
一年后复发入院行第三次手术。
2讨论
PA罕见,占所有垂体疾病发病率的1%以下[1]。
本病无显著性差异。
PA 可分为原发性和继发性[2],原发性PA出现在正常垂体;继发性PA出现在原发性垂体病变的基础上,如垂体梗死、颅咽管瘤、Rathke囊肿等,特别是有手术史或垂体腺邻近部位的感染时更容易发生PA。
本组病例具有代表性:一例为原
发PA,另2例为继发性PA,分别为颅咽管瘤合并PA、鞍区肿瘤术后并发PA。
本病致病菌以链球菌和葡萄球菌常见,其次为肺炎双球菌、大肠杆菌等,霉菌类少见。
本组2例培养阳性者均为少见菌型,这可能有两种原因:①术前使用广谱抗生素使常见菌型阳性率降低。
②本院具有较完备的病原菌培养条件。
临床表现以头痛为常见,还可有复视、偏盲、单双眼外展受限等,发热少见;半数以上有内分泌功能损害症状,如尿崩、闭经、性欲下降等;约45%~50%合并脑膜炎,少数可并发海绵窦血栓性静脉炎或蝶窦炎,这些并发症与PA可互为因果。
但这些症状和体征缺乏特异性,与鞍区其他占位性病变在临床上难以鉴别,文献报道PA术前诊断准确率仅为10%~20%[3]。
影像检查对PA的诊断极为重要。
颅骨平片可发现垂体窝扩大、鞍底下陷、鞍背骨质吸收等改变,但不能观察病变本身,故价值有限已经很少应用。
CT扫描可发现鞍区低或等密度肿块,少数呈稍高密度,囊内密度高低可能与出血及蛋白含量有关。
增强扫描为环状强化,少数垂体脓肿CT扫描未见环状强化,此时与垂体瘤难以区分,需借助动态扫描鉴别。
MRI扫描典型的影像学特征为T1WI 呈低信号,T2WI呈高信号,增强后病灶呈薄壁环形强化,但T1WI亦可呈等信号或高信号,与囊液成分有关。
本组3例均行MRI检查,第一例T1WI为高信号,其内可见多发团块状低信号,术后病理证实囊液极为粘稠,MRI所见囊内团块状影为炎性肉芽组织,后两例为典型表现。
CT及MRI检查对PA征象把握较为准确,但仍然与垂体其他囊性病变难以鉴别(如垂体瘤囊变、Rathke囊肿、颅咽管瘤等),特别是当PA与这些病变伴发时更难鉴别,需经手术证实。
文献报道MRI检查发现鞍区脑膜增强、垂体柄增宽,可能与垂体脓肿有关,鞍区骨质虫蚀样破坏可能是炎性侵犯的结果[4]。
后叶高信号的缺乏与中枢性尿崩症的出现对垂体脓肿的诊断有肯定意义。
以下几条有助于垂体脓肿的诊断:①在鞍区囊性病变的基础上,伴有不明原因的发热史,白细胞增高。
②脑膜炎与囊性垂体病变并存在。
③脑膜炎及邻近感染伴有视交叉综合征或内分泌障碍。
④鞍内及鞍区环形强化占位,与邻近脑膜组织分解不清。
关于最终诊断标准,VateGE[1]等认为所有患者具备以下一条或几条时即可诊断PA:①手术发现病变内脓肿。
②术中从肿块内获得的脓肿液病原菌培养阳性。
③手术标本有急性炎症表现并且革兰染色为阳性。
但MaartensNF[5]等对此标题提出质疑,认为某些囊性病变(如Rathke囊肿)受囊液成分及囊肿破裂的影响,即使没有感染也可有①③的表现,因此只有囊液培养出病原菌才是可靠证据。
但绝大多数垂体脓肿术中浓汁培养,致病菌检出率仅为50%,因而必须将影像资料与临床表现、实验室检查、病理切片、脓液培养等检查手段相结合才能提高该病的诊断准确率。
参考文献
[1]Vate GE,Berger MS,Wilson CB.Diagnosis and management of pituitary abscess:a review of twentyfour eases.J Neurosurg,2001,95(2):233.
[2]Jadhav RN,Dahiwadkar HV,Palande DA.Abscess formation in invasive pituitary adenoma:case report.J Neurosurg,1998,43(3):616.
[3]陈坚,陈刚.垂体脓肿的临床特点和误诊分析.中国误诊学杂志2002,2(4):488.
[4]贾同乐,幸兵,佟建洲.等.垂体脓肿的CT、MRI诊断.中国医学影像学杂志,2003,11(4):262.
[5]Maartens NF,Ellegala DB,Lopes MB.Pituitary abscess. J Neurosury,2001,95(6):1110.。
