ICU最新常用评分系统
ICU常用评分系统

镇静、躁动评分(SAS)
恶性刺激:指吸痰或用力按压眼眶、胸骨或甲床5秒钟
3-4分为镇静适度,1-2分为镇静过度,5-7分为镇静不足疼痛分级数字评估法(NRS)
面部表情量表法适用于交流困难,如儿童(3-6岁)、老年人、意识不清或不能用言语表达。
压疮危险因素Braden评分
12分以下高度危险,9分以下极度危险极易发生压疮。
格拉斯哥昏迷评分(GCS)
GCS积分=A+B+C;总分3~15分,15分表示正常,﹤7分浅昏迷,﹤3分深昏迷
注:GCS评分时应注意有无存在以下因素:镇静剂、气管插管、气管切开、肢体瘫痪、听力障碍等。
患者因气管插管或切开不能说话时,按能否配合指令动作评分:能完全配合指令动作者5分,完全不能配合动作者1分,处于二者中间状态者3分。
选择评判时的最好反应计分,如运动评分左、右侧可能不同,用较高分数侧进行评分。
急性生理与慢性健康评分(APACHE Ⅱ)
APACHE Ⅱ主要用于预测危重病人的病情严重程度和预后,由A项、B项及C项三部分组成。
A项:急性生理学评分(APS),由临床常用的生命体征、血常规、血生化和血气指标和GCS评分构成;B项:年龄评分;C项:慢性健康评分。
总分值为0~71分;分值越高,表示病情越重,预后越差,病死率越高。
无轻微痛间歇疼痛明显疼痛严重疼痛剧烈痛。
ICU最新常用评分系统

一、ICU镇静镇痛1,镇痛危重病人疼痛包括身体与精神两方面,都需要充分镇痛。
(1)阿片类止痛剂需要静脉应用阿片类止痛剂,首选芬太尼,氢吗啡酮和吗啡。
定期或持续输入阿片类药物优于“按需”(PCA),PCA应用需要患者的充分理解和掌握操作方法。
用于急性疼痛快速止痛,首选芬太尼。
血流动力学不稳定或肾功能不全,首选芬太尼或氢吗啡酮。
间断治疗首选吗啡和氢吗啡酮,因为其作用时间长。
吗啡、芬太尼药效比较吗啡芬太尼负荷量 5~15mg 50~150ug持续量 1~6mg/h 30~100ug/h起效 10~20min 1~2min持续 4h 1h(2)非阿片类止痛剂NSAID或对乙酰氨基酚适用于某些情况的阿片类药物辅助。
NSAID治疗时密切监测肾功能及胃肠道出血,肠内途径首选。
2,镇静镇静必须在提供充分的镇痛,去除可逆性诱因后开始。
用于急性躁动快速镇静,首选咪达唑仑或安定。
需要快速苏醒时首选异丙酚。
咪达唑仑建议短期使用,持续输入超过48~72小时其苏醒和拔管时间无法预测。
间断静脉给药或持续输入可考虑劳拉西泮。
逐渐减少剂量或每日中断给药。
持续输入异丙酚48小时后应监测甘油三酯浓度,相应热卡记入营养支持。
镇静,镇痛大剂量或持续7天以上应逐渐减少剂量,以预防戒断。
常用镇静药物比较安定劳拉西泮咪达唑仑异丙酚负荷量0.1~0.2mg/kg 0.04mg/kg 0.025~0.1mg/kg 0.25~1mg/kg间隔 3~4h 6~12h 1~4h轻度镇静 0.03~0.04mg/kg/h 1~3mg/kg/h深度镇静 0.06~0.15mg/kg/h 3~6mg/kg/h起效 1~3min 5~15min 1~2min <1min唤醒不定 <10min3,谵妄首选氟哌啶醇。
应用氟哌啶醇治疗时,应当监测患者的心电图变化(QT间期延长和心律失常)二、ICU常用评分1、格拉斯哥昏迷评分(GCS)备注:将三类得分相加,即得到GCS评分(最低3分,最高15分)1.选评判时的最好反应计分(运动评分左侧右侧可能不同,用较高的分数进行评分),改良的GCS评分应记录最好反应/最差反应和左侧/右侧运动评分2.三项指标的分数加起来得到的总分,就是所谓的「昏迷指数」,可以做为预后的参考。
ICU最新常用评分系统

一、ICU镇静镇痛1,镇痛危重病人疼痛包括身体与精神两方面,都需要充分镇痛。
(1)阿片类止痛剂需要静脉应用阿片类止痛剂,首选芬太尼,氢吗啡酮和吗啡。
定期或持续输入阿片类药物优于“按需”(PCA),PCA应用需要患者的充分理解和掌握操作方法。
用于急性疼痛快速止痛,首选芬太尼。
血流动力学不稳定或肾功能不全,首选芬太尼或氢吗啡酮。
间断治疗首选吗啡和氢吗啡酮,因为其作用时间长。
吗啡、芬太尼药效比较吗啡芬太尼负荷量 5~15mg 50~150ug持续量 1~6mg/h 30~100ug/h起效 10~20min 1~2min持续 4h 1h(2)非阿片类止痛剂NSAID或对乙酰氨基酚适用于某些情况的阿片类药物辅助。
NSAID治疗时密切监测肾功能及胃肠道出血,肠内途径首选。
2,镇静镇静必须在提供充分的镇痛,去除可逆性诱因后开始。
用于急性躁动快速镇静,首选咪达唑仑或安定。
需要快速苏醒时首选异丙酚。
咪达唑仑建议短期使用,持续输入超过48~72小时其苏醒和拔管时间无法预测。
间断静脉给药或持续输入可考虑劳拉西泮。
逐渐减少剂量或每日中断给药。
持续输入异丙酚48小时后应监测甘油三酯浓度,相应热卡记入营养支持。
镇静,镇痛大剂量或持续7天以上应逐渐减少剂量,以预防戒断。
常用镇静药物比较安定劳拉西泮咪达唑仑异丙酚负荷量0.1~0.2mg/kg 0.04mg/kg 0.025~0.1mg/kg 0.25~1mg/kg间隔 3~4h 6~12h 1~4h轻度镇静 0.03~0.04mg/kg/h 1~3mg/kg/h深度镇静 0.06~0.15mg/kg/h 3~6mg/kg/h起效 1~3min 5~15min 1~2min <1min唤醒不定 <10min3,谵妄首选氟哌啶醇。
应用氟哌啶醇治疗时,应当监测患者的心电图变化(QT间期延长和心律失常)二、ICU常用评分1、格拉斯哥昏迷评分(GCS)备注:将三类得分相加,即得到GCS评分(最低3分,最高15分)1.选评判时的最好反应计分(运动评分左侧右侧可能不同,用较高的分数进行评分),改良的GCS评分应记录最好反应/最差反应和左侧/右侧运动评分2.三项指标的分数加起来得到的总分,就是所谓的「昏迷指数」,可以做为预后的参考。
ICU常用评分系统
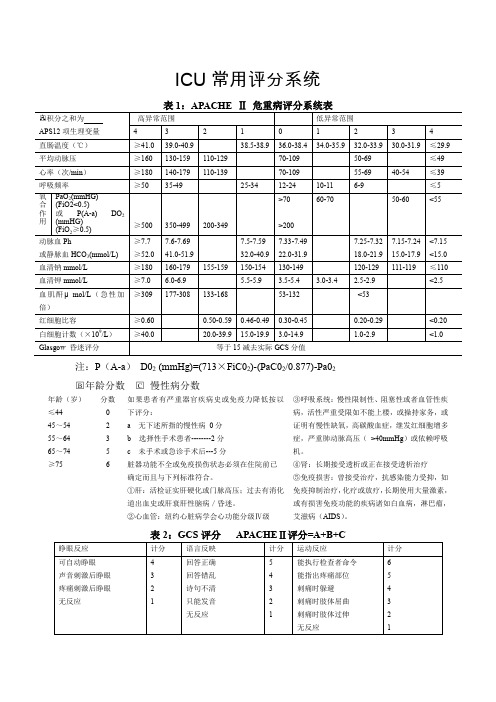
ICU 常用评分系统注:P (A-a ) D02 (mmHg)=(713×FiC02)-(PaC02/0.877)-Pa02□B 年龄分数 □C 慢性病分数 年龄(岁) ≤44 45~54 55~64 65~74 ≥75分数 0 2 3 5 6如果患者有严重器官疾病史或免疫力降低按以下评分:a 无下述所指的慢性病 0分b 选择性手术患者--------2分c 未手术或急诊手术后---5分脏器功能不全或免疫损伤状态必须在住院前已 确定而且与下列标准符合。
①肝:活检证实肝硬化或门脉高压;过去有消化道出血史或肝衰肝性脑病/昏迷。
②心血管:纽约心脏病学会心功能分级Ⅳ级③呼吸系统:慢性限制性、阻塞性或者血管性疾病,活性严重受限如不能上楼,或操持家务,或证明有慢性缺氧,高碳酸血症,继发红细胞增多症,严重肺动脉高压( >40mmHg )或依赖呼吸机。
④肾:长期接受透析或正在接受透析治疗 ⑤免疫损害:曾接受治疗,抗感染能力受抑,如免疫抑制治疗,化疗或放疗,长期使用大量激素,或有损害免疫功能的疾病诸如白血病,淋巴瘤,艾滋病(AIDS )。
表2:GCS 评分 APACHE Ⅱ评分=A+B+C10以下病情轻,死亡危险性很小10~15分病情加重,死亡率达10%16~20分病情进一步加重,死亡危险增加至20% 21~25分为危重病人,死亡危险性在40%~50%26~30为极度危险病人,死亡危险超过50%30分以上,病情尤其严重,存活的希望渺茫,死亡率100%预期死亡率计算死亡率(R)=医院内死亡风险急诊手术后:Ln(R/1-R)=-3.517+((0.146*(APACHEⅡ评分)+0.603+(诊断类型权重)其他:Ln(R/(1-R)=-3.517+((0.146*(APACHEⅡ评分)+(诊断类型权重)表3:诊断类型权重-非手术类(Diagnostic Cgtegory-Nonoperative)表4:诊断类型权重一手术类(Diagnostic Category-Operative)表5:序贯器官衰竭估计评分(SOFA)表6:Ramsay 静评分概述:适用于接受静脉持续镇静患者。
ICU常用评分系统

一、ICU镇静镇痛1,镇痛危重病人疼痛包括身体与精神两方面,都需要充分镇痛。
(1)阿片类止痛剂需要静脉应用阿片类止痛剂,首选芬太尼,氢吗啡酮和吗啡。
定期或持续输入阿片类药物优于“按需”(PCA),PCA应用需要患者的充分理解和掌握操作方法。
用于急性疼痛快速止痛,首选芬太尼。
血流动力学不稳定或肾功能不全,首选芬太尼或氢吗啡酮。
间断治疗首选吗啡和氢吗啡酮,因为其作用时间长。
吗啡、芬太尼药效比较吗啡芬太尼负荷量5~15mg 50~150ug持续量1~6mg/h 30~100ug/h起效10~20min 1~2min持续4h 1h(2)非阿片类止痛剂NSAID或对乙酰氨基酚适用于某些情况的阿片类药物辅助。
NSAID治疗时密切监测肾功能及胃肠道出血,肠内途径首选。
2,镇静镇静必须在提供充分的镇痛,去除可逆性诱因后开始。
用于急性躁动快速镇静,首选咪达唑仑或安定。
需要快速苏醒时首选异丙酚。
咪达唑仑建议短期使用,持续输入超过48~72小时其苏醒和拔管时间无法预测。
间断静脉给药或持续输入可考虑劳拉西泮。
逐渐减少剂量或每日中断给药。
持续输入异丙酚48小时后应监测甘油三酯浓度,相应热卡记入营养支持。
镇静,镇痛大剂量或持续7天以上应逐渐减少剂量,以预防戒断。
常用镇静药物比较安定劳拉西泮咪达唑仑异丙酚负荷量0.1~0.2mg/kg 0.04mg/kg 0.025~0.1mg/kg 0.25~1mg/kg间隔3~4h 6~12h 1~4h轻度镇静0.03~0.04mg/kg/h 1~3mg/kg/h深度镇静0.06~0.15mg/kg/h 3~6mg/kg/h起效1~3min 5~15min 1~2min <1min唤醒不定<10min3,谵妄首选氟哌啶醇。
应用氟哌啶醇治疗时,应当监测患者的心电图变化(QT间期延长和心律失常)二、ICU常用评分1、格拉斯哥昏迷评分(GCS)备注:将三类得分相加,即得到GCS评分(最低3分,最高15分)1.选评判时的最好反应计分(运动评分左侧右侧可能不同,用较高的分数进行评分),改良的GCS评分应记录最好反应/最差反应和左侧/右侧运动评分2.三项指标的分数加起来得到的总分,就是所谓的「昏迷指数」,可以做为预后的参考。
ICU最新常用评分系统

一、ICU镇静镇痛1,镇痛危重病人疼痛包括身体与精神两方面,都需要充分镇痛。
(1)阿片类止痛剂需要静脉应用阿片类止痛剂,首选芬太尼,氢吗啡酮和吗啡。
定期或持续输入阿片类药物优于“按需”(PCA),PCA应用需要患者的充分理解和掌握操作方法。
用于急性疼痛快速止痛,首选芬太尼。
血流动力学不稳定或肾功能不全,首选芬太尼或氢吗啡酮。
间断治疗首选吗啡和氢吗啡酮,因为其作用时间长。
吗啡、芬太尼药效比较吗啡芬太尼负荷量5~15mg 50~150ug持续量1~6mg/h 30~100ug/h起效10~20min 1~2min持续4h 1h(2)非阿片类止痛剂NSAID或对乙酰氨基酚适用于某些情况的阿片类药物辅助。
NSAID治疗时密切监测肾功能及胃肠道出血,肠内途径首选。
2,镇静镇静必须在提供充分的镇痛,去除可逆性诱因后开始。
用于急性躁动快速镇静,首选咪达唑仑或安定。
需要快速苏醒时首选异丙酚。
咪达唑仑建议短期使用,持续输入超过48~72小时其苏醒和拔管时间无法预测。
间断静脉给药或持续输入可考虑劳拉西泮。
逐渐减少剂量或每日中断给药。
持续输入异丙酚48小时后应监测甘油三酯浓度,相应热卡记入营养支持。
镇静,镇痛大剂量或持续7天以上应逐渐减少剂量,以预防戒断。
常用镇静药物比较安定劳拉西泮咪达唑仑异丙酚负荷量0.1~0.2mg/kg 0.04mg/kg 0.025~0.1mg/kg 0.25~1mg/kg 间隔3~4h 6~12h 1~4h轻度镇静0.03~0.04mg/kg/h 1~3mg/kg/h深度镇静0.06~0.15mg/kg/h 3~6mg/kg/h起效1~3min 5~15min 1~2min <1min唤醒不定<10min3,谵妄首选氟哌啶醇。
应用氟哌啶醇治疗时,应当监测患者的心电图变化(QT间期延长和心律失常)二、ICU常用评分1、格拉斯哥昏迷评分(GCS)睁眼反应得分言语反应得分运动反应得分正常睁眼4回答正确5按吩咐动作6呼唤睁眼3回答错误4对疼痛刺激能定位5刺痛睁眼2言语错乱3对刺痛有躲避反应4无睁眼1含糊不清2刺痛时肢体屈曲(去皮层状态)3无反应1刺痛时肢体过伸(去脑状态)2无反应1备注:将三类得分相加,即得到GCS评分(最低3分,最高15分)1.选评判时的最好反应计分(运动评分左侧右侧可能不同,用较高的分数进行评分),改良的GCS评分应记录最好反应/最差反应和左侧/右侧运动评分2.三项指标的分数加起来得到的总分,就是所谓的「昏迷指数」,可以做为预后的参考。
ICU常用评分系统

ICU的评分系统重症患者病情危重,时间紧迫,需要医生早期发现、早期识别,尽快采取干预措施,以免延误病情。
ICU的评分系统可以给临床提供量化、公平的指标,用以评价疾病严重程度。
ICU常用的评分系统有:非特异性病情严重程度评分,如APACHE II,TISS;多脏器功能障碍病情评分,如MODS,SOFA,LODS;特定器官功能障碍评分,如RANSON,RAMSAY等。
一、APACHE(acute physiology and chronic health evaluation)急性生理与慢性健康评分:此评分是由Knaus于1981年建立第一代,1985年提出APACHE II,至2005年推出第四代。
APACHE II因为简便可靠,设计合理,预测准确,免费,目前使用最为普遍。
作为重症患者病情分类和预后的预测系统,分值越高,表示病情越重,预后越差,病死率越高。
APACHE II由A项、B项及C项三部分组成。
A项:急性生理学评分,共12项。
B项:即年龄评分,从44岁以下到75岁以上共分为5个阶段,分别评为0-6分。
C项:即慢性健康评分。
APACHE可动态评价医疗措施的效果,评估病情,预测预后。
二、TISS治疗干预评价系统(therapeutic intervention scoring system)是由Cullen 1974年建立,目的是对重症患者进行分类,确定医疗护理的劳动强度,以便安排工作量。
每日同一时间由一名观察者收集资料,确认是否为前24小时内完成的治疗措施,总分应与病情一致,如与APACHE等没有一致,应检讨是否治疗措施适当,不得重复记分,对同一目的进行的多项干预,记录最高分。
三、MODS评分(multiple organ dysfunction score)多脏器功能障碍评分Marshall于1995年提出,Richard 2001年改良。
其参数少,评分简单,对病死率和预后预测准确。
但其只反映6个常见器官功能的一个指标,不能全面反映其功能状态,对其它影响预后的因素没有考虑。
ICU病人危重程度评分系统

ICU评分系统一、APACHE n评分(急性生理和慢性健康评分n)系统二、GCS评分(Glasgow昏迷评分)三、谵妄评估量表(CAM-ICU)四、Murray 肺损伤评分五、SOFA评分六、急性胰腺炎RANSON评分七、急性肾损伤KDIGO分级、APACHE II评分(急性生理和慢性健康II评分)A. 急性生理学评分(APS): 如下表所示B. 年龄评分:年龄W 44 45-54 55-64 65-74 > 75评分0 2 3 5 6C. 慢性健康状况评分:如果患者有严重的器官系统功能不全病史或免疫抑制,应如下评分:①非手术或急诊手术后患者—5 分;②择期术后患者—2 分。
定义:器官功能不全和免疫功能抑制状态必须在此次入院前即有明显表现,并符合下列标准:• 肝脏:活检证实肝硬变,明确的门脉高压,既往由门脉高压造成的上消化道出血;或既往发生过肝脏功能衰竭/ 肝性脑病/ 昏迷。
• 心血管系统:纽约心脏协会心功能第四级。
•呼吸系统:慢性限制性、阻塞性或血管性疾病导致的严重活动受限,如不能上楼或从事家务劳动;或明确的慢性缺氧、高碳酸血症、继发性红细胞增多症、严重肺动脉高压(> 40mmH),或呼吸机依赖。
•肾脏:接受长期透析治疗。
• 免疫功能抑制:患者接受的治疗能抑制对感染的耐受性,如免疫抑制治疗、化疗、放疗、长期或最近大剂量类固醇治疗,或患有足以抑制对感染耐受性的疾病,如白血病、淋巴瘤、AIDS。
APACHE II 评分总分=A+B+C意义:APACHE II 评分越高,病情越严重,预测住院死亡率越高。
、GCS评分(Glasgow昏迷评分)GCS评分=①+②+③气管插管/切开患者GCS评分二①+③+ETT意义:GCS评分越低,昏迷程度越重,致残率和死亡率越高。
、谵妄评估量表(CAM-ICUICU意识紊乱评估法(CAM-ICU)是一种有效和可靠地的谵妄监测工具。
如得分〜,进行下一步评估注:特征1+2+3或1+2+4为阳性,即说明患者存在谵妄。
ICU_常用评分系统
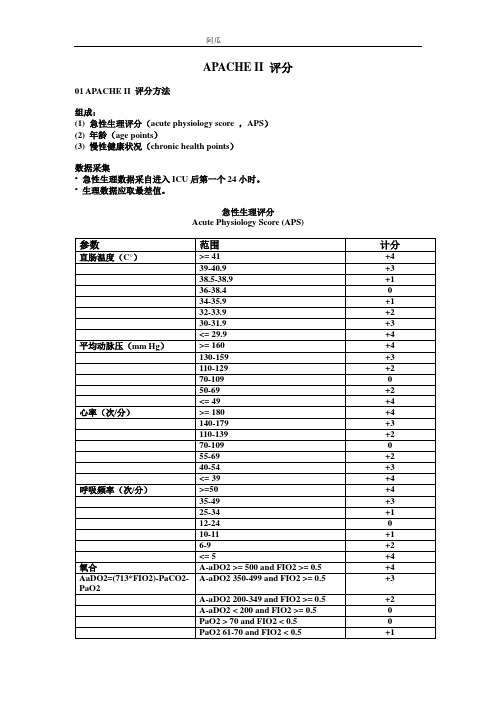
APACHE II 评分01 APACHE II 评分方法组成:(1) 急性生理评分(acute physiology score ,APS)(2) 年龄(age points)(3) 慢性健康状况(chronic health points)数据采集• 急性生理数据采自进入ICU后第一个24小时。
• 生理数据应取最差值。
急性生理评分Acute Physiology Score (APS)在没有血气分析时可以使用血清碳酸氢根替代:注意:• 器官功能不全或免疫抑制必须在发病前。
• 免疫抑制:(1)免疫治疗(免疫抑制剂,化疗,放疗,长程,大剂量激素);(2)严重影响免疫功能疾病(如恶性淋巴瘤,白血病,AIDS)。
• 肝功能不全:(1)活检证实肝硬化;(2)门脉高压;(3) 门脉高压导致的上消化道出血;(4)肝衰竭,肝昏迷或肝性脑病病史。
• 心血管功能不全:纽约心脏协会分级IV级。
• 呼吸功能不全:(1)慢性限制性、阻塞性或血管性疾病;(2)曾发现慢性缺氧,二氧化碳潴留,继发性红细胞增多症,严重肺动脉高压;(3)呼吸机依赖。
• 肾功能不全:慢性透析。
APACHE II 评分=急性生理评分+年龄计分+慢性健康状况计分解释:• 最低:0•最高:71• 评分增加伴随增高的院内死亡风险。
2 计算预期死亡率死亡率(R)=医院内死亡风险急诊手术后:ln (R / (1 – R))= -3.517 +((0.146*(APACHE II评分))+ 0.603 +(诊断类型权重)其他:ln (R / (1 – R))= -3.517 +((0.146*(APACHE II评分))+(诊断类型权重)诊断类型权重-非手术类(Diagnostic Category – Nonoperative)诊断类型-手术类(Diagnostic Category – Operative)疾病程度评分(Sickness Score)概述疾病评分(Sickness Score)基于Apache II评分并用于转院的危重病人评价。
ICU常用的评分系统及软件

ICU常用的评分系统及软件1.MODS评分(多器官功能障碍综合征评分)MODS评分由6个脏器系统的评分组成:a)呼吸系统,氧分压与吸入氧浓度比值(PaO2/FiO2);b)肾脏(血清肌酐浓度CRE);c)肝功能(血清胆红素浓度BIL);d)血液系统(血小板计数Pt);e)神经系统(格拉斯哥昏迷评分GCS);f)心血管系统[压力调整的心率pressure-adjusted heart rate,PAHR,PAHR=心率×右房压(或中心静脉压)/平均动脉压]。
每个脏器系统的分值为0~4分,0分代表脏器功能基本正常,ICU病死率<5%;而4分代表显著的脏器功能失常,ICU病死率达50%以上。
MODS评分的总分为0~24分。
2.APACHE(acute physiology and chronic health evaluation)评分APACHEⅡ:APACHEⅡ评分系统是由急性生理学评分(APS)、年龄评分、慢性健康状况评分3部分组成,最后得分为三者之和。
理论最高分71分,分值越高病情越重。
其中APS将APACHE的34项参数中不常用或意义不大者如血浆渗透压、血乳酸浓度、BUN、GLu、ALb、CVP及尿量等删去,变为12项参数(均为入ICU后前24小时内最差者),每项分值仍为 0~4分,总分值 0~60分。
年龄分值 0~6分,CPS2~5分。
APACHE 的总分值为0~ 71分。
与 APACHE 不同的是,APACHE 要求 12项 APS必须全部获得,以排除因将所缺数项视为正常所带来的误差。
此外,APACHE 还提出了计算每一个患者死亡危险性 (R)的公式 :In(R/1-R) =-3.517+(APACHE 得分×0 .146 ) +0 .603。
APACHE III与APACHE II相同,也是由APS,年龄评分和CHS三部分组成,但每一部分的评分细则(或项目)和分值权重都做了比较大的改进,主要有以下几方面:(1)每项参数的分值及总分值均较APACHE II高,且各项参数的最高分值不相等,同一个参数不同变化程度见的分值差异大。
(整理)ICU常用评分系统.

ICU的评分系统重症患者病情危重,时间紧迫,需要医生早期发现、早期识别,尽快采取干预措施,以免延误病情。
ICU的评分系统可以给临床提供量化、公平的指标,用以评价疾病严重程度。
ICU常用的评分系统有:非特异性病情严重程度评分,如APACHE II,TISS;多脏器功能障碍病情评分,如MODS,SOFA,LODS;特定器官功能障碍评分,如RANSON,RAMSAY等。
一、APACHE(acute physiology and chronic health evaluation)急性生理与慢性健康评分:此评分是由Knaus于1981年建立第一代,1985年提出APACHE II,至2005年推出第四代。
APACHE II因为简便可靠,设计合理,预测准确,免费,目前使用最为普遍。
作为重症患者病情分类和预后的预测系统,分值越高,表示病情越重,预后越差,病死率越高。
APACHE II由A项、B项及C项三部分组成。
A项:急性生理学评分,共12项。
B项:即年龄评分,从44岁以下到75岁以上共分为5个阶段,分别评为0-6分。
C项:即慢性健康评分。
APACHE可动态评价医疗措施的效果,评估病情,预测预后。
二、TISS治疗干预评价系统(therapeutic intervention scoring system)是由Cullen 1974年建立,目的是对重症患者进行分类,确定医疗护理的劳动强度,以便安排工作量。
每日同一时间由一名观察者收集资料,确认是否为前24小时内完成的治疗措施,总分应与病情一致,如与APACHE等没有一致,应检讨是否治疗措施适当,不得重复记分,对同一目的进行的多项干预,记录最高分。
三、MODS评分(multiple organ dysfunction score)多脏器功能障碍评分Marshall于1995年提出,Richard 2001年改良。
其参数少,评分简单,对病死率和预后预测准确。
但其只反映6个常见器官功能的一个指标,不能全面反映其功能状态,对其它影响预后的因素没有考虑。
RICU常用评分系统

哪些ICU患者住院第一周需要足量EN(尽可能接 近目标喂养量)?这些患者应多长时间达到目标 量?
建议高营养风险的患者(NRS2002>=5分, NUTRIC>=5分[不包括IL-6])或严重营养不良的患 者应在24-48小时内尽快达到目标剂量,但同时应 警惕再喂养综合征(指长期禁食或严重营养不良 患者不适当补糖时发生的电解质紊乱和葡萄糖耐 受性下降)。在入住第一周,应该在48-72小时内 达到预计的能量和蛋白需求量的80%以上才能获益。
• SOFA是现在普遍被大家接受,也是反映患者严重程度上相对精确的量表。 • 当SOFA评分≥2时,可以认为患者出现OD(Organ Deficiency),也就是说Sepsis3.0=
感染+(SOFA≥2)。 • SOFA计算繁复,且需血液化验检查,难于快速使用。 • 研究者通过多元回归分析,发现呼吸频率≥22次/min、Glasgow昏迷评分≤13分及收缩压
伸展
2
无反应
1
自主 命令 疼痛 无反应
指令内容
睁眼 (Eye opening)
反应情况 自动睁眼 呼唤睁眼 刺痛睁眼
积分 4 3 2
不能睁眼
1
图示
指令内容 反应情况 积分
回答切题 5 语言回答 (Verbal 答非所问 4 response)
用词错乱 3
只能发音 2
不能发音 1
图示
指令内容 反应情况
积
分
图示
按指示运动 6
运动反应 对疼痛能定位 5
(Mortor response)
对疼痛能逃避 4
刺激后双上肢 3 屈曲
刺激后四肢过 2 伸
ICU新颖常用评分系统

一、ICU镇静镇痛1,镇痛危重病人疼痛包括身体与精神两方面,都需要充分镇痛。
(1)阿片类止痛剂需要静脉应用阿片类止痛剂,首选芬太尼,氢吗啡酮和吗啡。
定期或持续输入阿片类药物优于“按需”(PCA),PCA应用需要患者的充分理解和掌握操作方法。
用于急性疼痛快速止痛,首选芬太尼。
血流动力学不稳定或肾功能不全,首选芬太尼或氢吗啡酮。
间断治疗首选吗啡和氢吗啡酮,因为其作用时间长。
吗啡、芬太尼药效比较吗啡芬太尼负荷量 5~15mg 50~150ug持续量 1~6mg/h 30~100ug/h起效 10~20min 1~2min持续 4h 1h(2)非阿片类止痛剂NSAID或对乙酰氨基酚适用于某些情况的阿片类药物辅助。
NSAID治疗时密切监测肾功能及胃肠道出血,肠内途径首选。
2,镇静镇静必须在提供充分的镇痛,去除可逆性诱因后开始。
用于急性躁动快速镇静,首选咪达唑仑或安定。
需要快速苏醒时首选异丙酚。
咪达唑仑建议短期使用,持续输入超过48~72小时其苏醒和拔管时间无法预测。
间断静脉给药或持续输入可考虑劳拉西泮。
逐渐减少剂量或每日中断给药。
持续输入异丙酚48小时后应监测甘油三酯浓度,相应热卡记入营养支持。
镇静,镇痛大剂量或持续7天以上应逐渐减少剂量,以预防戒断。
常用镇静药物比较安定劳拉西泮咪达唑仑异丙酚负荷量0.1~0.2mg/kg 0.04mg/kg 0.025~0.1mg/kg 0.25~1mg/kg间隔 3~4h 6~12h 1~4h轻度镇静 0.03~0.04mg/kg/h 1~3mg/kg/h深度镇静 0.06~0.15mg/kg/h 3~6mg/kg/h起效 1~3min 5~15min 1~2min <1min唤醒不定 <10min3,谵妄首选氟哌啶醇。
应用氟哌啶醇治疗时,应当监测患者的心电图变化(QT间期延长和心律失常)二、ICU常用评分1、格拉斯哥昏迷评分(GCS)备注:将三类得分相加,即得到GCS评分(最低3分,最高15分)1.选评判时的最好反应计分(运动评分左侧右侧可能不同,用较高的分数进行评分),改良的GCS评分应记录最好反应/最差反应和左侧/右侧运动评分2.三项指标的分数加起来得到的总分,就是所谓的「昏迷指数」,可以做为预后的参考。
重症常用评分系统

一、【危重患者镇静深度评分】Ramsay镇静评分概述适用于接受静脉持续镇静患者。
解释• 1: 镇静不足• 2 - 4: 恰当• 5 或 6: 镇静过度机械通气患者的Brussels镇静评分概述Brussels镇静评分用于ICU接受机械通气患者的镇静监护。
镇静水平每4小时评测一次。
二、【危重患者镇痛评分】疼痛评估:疼痛评估应包括疼痛的部位、特点、加重及减轻因素和强度,最可靠有效的评估指标是病人的自我描述。
使用各种评分方法来评估疼痛程度和治疗反应,应该定期进行、完整记录。
常用评分方法有:1.语言评分法(Verbal rating scale, VRS):按从疼痛最轻到最重的顺序以0分(不痛)至10分(疼痛难忍)的分值来代表不同的疼痛程度,由病人自己选择不同分值来量化疼痛程度。
2.视觉模拟法(Visual analogue scale, VAS):用一条100 mm的水平直线,两端分别定为不痛到最痛。
由被测试者在最接近自己疼痛程度的地方画垂线标记,以此量化其疼痛强度。
VAS 已被证实是一种评价老年病人急、慢性疼痛的有效和可靠方法。
不痛疼痛难忍1003.数字评分法(Numeric rating scale, NRS):NRS是一个从0—10的点状标尺, 0代表不疼,10代表疼痛难忍,由病人从上面选一个数字描述疼痛。
其在评价老年病人急、慢性疼痛的有效性及可靠性上已获得证实。
0 1 2 3 4 5 6 78 9 10不痛痛,但可忍受疼痛难忍4.面部表情评分法:(Faces Pain Scale, FPS):由六种面部表情及0-10分(或0-5分)构成,程度从不痛到疼痛难忍。
由病人选择图像或数字来反映最接近其疼痛的程度。
FPS与VAS、NRS有很好的相关性,可重复性也较好。
不痛微痛有些痛很痛疼痛剧烈疼痛难忍5.术后疼痛评分法(Prince - Henry 评分法)该方法主要用于胸腹部手术后疼痛的测量。
从0分到4分共分为5级,评分方法如下:表一、术后疼痛评分法分值描述0咳嗽时无疼痛1咳嗽时有疼痛2安静时无疼痛,深呼吸时有疼痛对于术后因气管切开或保留气管导管不能说话的病人,可在术前训练病人用5个手指来表达自己从0~4的选择。
ICU三种常用评分系统

ICU常用评分系统
1 .APACHE II 评分方法急性生理学评分(APS)(A)
慢性健康评分(C)
非手术或急诊手术后患者5分
择期手术后患者2分
APACHE II=A+B+C=
2. SOFA评分方法
3. MODS/MOF评价系统
按Marshall提出一种多器官功能障碍的评分标准
以6个脏器系统的客观生化指标衡量,每个系统得分有0~4五个级别。
0分:功能基本正常,ICU死亡率 < 5%,
4分:功能显著损害,ICU死亡率≥ 50%
多器官功能障碍总得分(MOD score) = 各系统最高分的总和,最高分 = 24分
该评分与ICU病人死亡率呈正相关
每24小时评价一次每日得分,其变化量反映器官功能障碍进展情况.
国内诊断标准
器官功能障碍+全身炎症反应
一些慢性疾病终末期出现的脏衰,一些在病因上不相关的疾病,同时发生脏器功能衰竭,虽也涉及多个器官,这些都不属于MODS范畴.
受累脏器的严重程度,按评分计算功能受损期定为1分, 衰竭早期定为2分, 衰竭期定为3分.。
ICU患者病情评估工具

ICU患者病情评估工具随着医疗技术的不断进步和医疗资源的有效利用,重症监护病房(ICU)成为救治重症患者和提高生存率的重要环节。
而对患者病情的准确评估,则是决定治疗方案和监护措施的重要依据之一。
本文将介绍几种常用的ICU患者病情评估工具,以帮助医护人员更好地进行病情评估和治疗决策。
一、SAPS II评分系统SAPS II(Simplified Acute Physiology Score II)是一种广泛应用于ICU病情评估的评分系统。
它通过测量患者的生理指标、年龄、既往病史等因素,综合评估患者的病情严重程度。
SAPS II评分系统具有简单、快速、可行性高等特点,已被广泛用于疾病严重程度的评估和预后判断。
二、SOFA评分系统SOFA(Sequential Organ Failure Assessment)评分系统是另一种常用的ICU病情评估工具。
SOFA评分主要评估患者多个器官系统的功能情况,包括呼吸系统、肝脏功能、肾脏功能、中枢神经系统、心血管系统和凝血功能等。
通过对这些系统的评估,并计算总分,可评估出患者病情的严重程度和多器官功能衰竭的风险。
三、APACHE评分系统APACHE(Acute Physiology and Chronic Health Evaluation)评分系统是一种常用于ICU患者病情评估的工具。
APACHE评分系统基于患者的生理指标、慢性疾病状况和年龄等因素,综合评估患者的病情程度。
与其他评分系统类似,APACHE评分系统也可用于评估患者的预后和疾病严重程度。
四、GCS评分系统GCS(Glasgow Coma Scale)评分系统是一种用于评估患者意识状态和神经功能的工具。
GCS评分系统通过评估患者的眼轨迹、语言反应和运动反应等指标,来确定患者的神经功能状态。
GCS评分系统主要应用于创伤患者或神经病患者的病情评估,对急性脑损伤的预测和治疗决策有重要意义。
五、MODS评分系统MODS(Multiple Organ Dysfunction Syndrome)评分系统是一种用于评估患者多器官功能衰竭的工具。
ICU常用评分系统

ICU 镇静镇痛1,镇痛危重病人疼痛包括身体与精神两方面,都需要充分镇痛。
(1)阿片类止痛剂需要静脉应用阿片类止痛剂,首选芬太尼,氢吗啡酮和吗啡。
定期或持续输入阿片类药物优于“按需” (PCA),PCA 应用需要患者的充分理解和掌握操作方法。
用于急性疼痛快速止痛,首选芬太尼。
血流动力学不稳定或肾功能不全,首选芬太尼或氢吗啡酮。
间断治疗首选吗啡和氢吗啡酮,因为其作用时间长。
吗啡、芬太尼药效比较吗啡芬太尼负荷量5~15mg50~150ug持续量1~6mg/h30~100ug/h起效10~20min1~2min持续4h 1h2)非阿片类止痛剂NSAID或对乙酰氨基酚适用于某些情况的阿片类药物辅助。
NSAID治疗时密切监测肾功能及胃肠道出血,肠内途径首选。
2,镇静镇静必须在提供充分的镇痛,去除可逆性诱因后开始。
用于急性躁动快速镇静,首选咪达唑仑或安定。
需要快速苏醒时首选异丙酚。
咪达唑仑建议短期使用,持续输入超过48~72 小时其苏醒和拔管时间无法预测。
间断静脉给药或持续输入可考虑劳拉西泮。
逐渐减少剂量或每日中断给药。
持续输入异丙酚48 小时后应监测甘油三酯浓度,相应热卡记入营养支持。
镇静,镇痛大剂量或持续7 天以上应逐渐减少剂量,以预防戒断。
常用镇静药物比较安定劳拉西泮咪达唑仑异丙酚负荷量~kg kg~kg ~1mg/kg间隔3~4h6~12h 1~4h轻度镇静~kg/h 1~3mg/kg/h深度镇静~kg/h 3~6mg/kg/h起效1~3min5~15min 1~2min <1min唤醒不定<10min3,谵妄首选氟哌啶醇。
应用氟哌啶醇治疗时,应当监测患者的心电图变化(QT间期延长和心律失常)ICU 常用评分1、格拉斯哥昏迷评分(GCS)备注:将三类得分相加,即得到GCS评分(最低3分,最高15分)1. 选评判时的最好反应计分(运动评分左侧右侧可能不同,用较高的分数进行评分),改良的GCS评分应记录最好反应/最差反应和左侧/右侧运动评分2. 三项指标的分数加起来得到的总分,就是所谓的「昏迷指数」,可以做为预后的参考。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
一、ICU镇静镇痛
1,镇痛
危重病人疼痛包括身体与精神两方面,都需要充分镇痛。
(1)阿片类止痛剂
需要静脉应用阿片类止痛剂,首选芬太尼,氢吗啡酮和吗啡。
定期或持续输入阿片类药物优于“按需”(PCA),PCA应用需要患者的充分理解和掌握操作方法。
用于急性疼痛快速止痛,首选芬太尼。
血流动力学不稳定或肾功能不全,首选芬太尼或氢吗啡酮。
间断治疗首选吗啡和氢吗啡酮,因为其作用时间长。
吗啡、芬太尼药效比较
吗啡芬太尼
负荷量5~15mg 50~150ug
持续量1~6mg/h 30~100ug/h
起效10~20min 1~2min
持续4h 1h
(2)非阿片类止痛剂
NSAID或对乙酰氨基酚适用于某些情况的阿片类药物辅助。
NSAID治疗时密切监测肾功能及胃肠道出血,肠内途径首选。
2,镇静
镇静必须在提供充分的镇痛,去除可逆性诱因后开始。
用于急性躁动快速镇静,首选咪达唑仑或安定。
需要快速苏醒时首选异丙酚。
咪达唑仑建议短期使用,持续输入超过48~72小时其苏醒和拔管时间无法预测。
间断静脉给药或持续输入可考虑劳拉西泮。
逐渐减少剂量或每日中断给药。
持续输入异丙酚48小时后应监测甘油三酯浓度,相应热卡记入营养支持。
镇静,镇痛大剂量或持续7天以上应逐渐减少剂量,以预防戒断。
常用镇静药物比较
安定劳拉西泮咪达唑仑异丙酚负荷量0.1~0.2mg/kg 0.04mg/kg 0.025~0.1mg/kg 0.25~1mg/kg 间隔3~4h 6~12h 1~4h
轻度镇静0.03~0.04mg/kg/h 1~3mg/kg/h
深度镇静0.06~0.15mg/kg/h 3~6mg/kg/h
起效1~3min 5~15min 1~2min <1min
唤醒不定<10min
3,谵妄
首选氟哌啶醇。
应用氟哌啶醇治疗时,应当监测患者的心电图变化(QT间期延长和心律失常)
二、ICU常用评分
1、格拉斯哥昏迷评分(GCS)
备注:将三类得分相加,即得到GCS评分(最低3分,最高15分)
1.选评判时的最好反应计分(运动评分左侧右侧可能不同,用较高的分数进行评分),改
良的GCS评分应记录最好反应/最差反应和左侧/右侧运动评分
2.三项指标的分数加起来得到的总分,就是所谓的「昏迷指数」,可以做为预后的参考。
就头部外伤为例,一开始为3或4分的病患,统计起来有85%的机会会死亡或成为植物人;但若超过11分的病患,大概只有5~10%的机率会如此,而有85%的机会可以部份
或全部恢复;其余介於中间分数的恢复机率就随著分数愈低而递减。
3.根据分级可分为:
轻型:总分为13~15 分,伤后意识障碍20 分钟以内。
中型:总分为9~12 分,伤后意识障碍20 分钟~6 小时。
重型:总分为3 ~ 8 分,伤后昏迷或再次昏迷6 小时以上
预后
2、Sequential Organ Failure Assessment(SOFA评分)
3.多器官功能障碍评分
4、Ramsay镇静评分
概述
适用于接受静脉持续镇静患者。
解释
• 1:镇静不足
• 2 - 4: 恰当
• 5 - 6: 镇静过度
5、机械通气患者的Brussels镇静评分
概述
六、临床肺部感染评分(Clinical Pulmonary Infection Score ,CPIS)
临床肺部感染评分(CPIS)是一项综合了临床、影像学和微生物学标准等来评估感染严重程度,预测患者使用抗菌素时应该是调整或者停止的评分系统,目的是减少不必要的抗生素暴露。
这些指标共7项,包括:体温、白细胞计数、气管分泌物、氧合情况、X线胸片、肺部浸润影的进展情况和气管吸取物培养。
最高评分为12分,当≤6分时可以停用抗生素。
其他一些临床指南也提供了一些优化降阶梯治疗第二阶段的治疗方案,并可缩短抗生素疗程。
可以考虑采用计算机辅助抗生素处理系统,以有效帮助临床医师选择抗生素,降低治疗费用,减少药物不良反应。
ICU病人疼痛与意识状态及镇痛镇静疗效的观察与评价
相对于全身麻醉病人的镇静与镇痛,对ICU病人的镇静镇痛治疗更加强调“适度”的概念,“过度”与“不足”都可能给病人带来损害;为此,需要对重症病人疼痛与意识状态及镇痛镇静疗效进行准确的评价。
对疼痛程度和意识状态的评估是进行镇痛镇静的基础,是合理、恰当镇痛镇静治疗的保证。
一、疼痛评估:
疼痛评估应包括疼痛的部位、特点、加重及减轻因素和强度,最可靠有效的评估指标是病人的自我描述。
使用各种评分方法来评估疼痛程度和治疗反应,应该定期进行、完整记录[2 9,30]。
常用评分方法有:
1. 语言评分法(Verbal rating scale, VRS):按从疼痛最轻到最重的顺序以0分(不痛)至10分(疼痛难忍)的分值来代表不同的疼痛程度,由病人自己选择不同分值来量化疼痛程度。
2. 视觉模拟法(Visual analogue scale, VAS):用一条100 mm的水平直线,两端分别定为不痛到最痛。
由被测试者在最接近自己疼痛程度的地方画垂线标记,以此量化其疼痛强度。
VAS已被证实是一种评价老年病人急、慢性疼痛的有效和可靠方法[31](图一)。
不
痛
疼痛难忍
100
图一、视觉模拟评分法(VAS)
3. 数字评分法(Numeric rating scale, NRS):NRS是一个从0—10的点状标尺, 0代表不疼,10代表疼痛难忍,由病人从上面选一个数字描述疼痛(图二)。
其在评价老年病人急、慢性疼痛的有效性及可靠性上已获得证实[32]。
0 1 2 3 4 5
6 7 8 9 10
不痛痛,但可忍
受疼痛难忍
图二、数字疼痛评分尺
4. 面部表情评分法:(Faces Pain Scale, FPS):由六种面部表情及0-10分(或0-5分)构成,程度从不痛到疼痛难忍。
由病人选择图像或数字来反映最接近其疼痛的程度(图三)。
FPS与VAS、NRS有很好的相关性,可重复性也较好[33]。
不痛微痛有些痛很痛疼痛剧
烈疼痛难忍
图三、面部表情疼痛评分法。
