主动脉夹层(内科)临床路径
主动脉夹层急诊救治及临床路径的分析

主动脉夹层急诊救治及临床路径的分析摘要:目的对主动脉夹层急诊救治及临床路径进行分析。
方法选取我院37例主动脉夹层患者作为研究对象,对主动脉夹层诊断及治疗方法进行分析,比较治疗前后患者心率及血压的变化情况。
结果患者经镇静和镇痛治疗,病情均处于稳定状态;治疗前后患者治疗效果的差异比较具有统计学意义(P〈0.05).结论主动脉夹层容易被误诊为心肌梗死等其他疾病,应及时采取合理治疗方法,对其预后进行改善,可促使患者死亡率的降低.关键词:临床路径;急诊救治;主动脉夹层Abstract:Objective To analyze the emergency treatment and clinical pathway of aortic dissection. Methods 237 patients with aortic dissection patients as the research object,the methods for diagnosis and treatment of aortic dissection analysis, comparison of changes in heart rate and blood pressure in patients with before and after treatment. Results The patients were treated with sedation and analgesia,the disease was stable,and the difference of the treatment effect wasstatistically significant (P 〈0。
05) before and after the treatment。
Conclusion The aortic dissection can easily be misdiagnosed as myocardial infarction and other diseases,and the reasonable treatment method should be taken in time, and the prognosis can be improved,and the mortality can be reduced。
心血管内科专业9个病种临床路径

房性心动过速临床路径(2010年版)一、房性心动过速临床路径标准住院流程(一)适用对象。
第一诊断为房性心动过速(ICD-10:I47.101)。
经导管心内电生理检查及消融治疗(ICD-9-CM-3: 37.34/37.26)。
(二)诊断依据。
根据《临床诊疗指南心血管分册》(中华医学会《ACC/AHA/ESC 2003编著,人民卫生出版社,2009年)、年室上性心律失常治疗指南》(JACC 2003,42卷,第8期)等国内外治疗指南。
1.局灶性房性心动过速。
局灶性房性心动过速(简称房速)定义为激动起源自心房内较小区域,然后离心性扩布,并于此后心动周期内较长的时间内无心内膜的激动。
此类心动过速多为自律性增高机制,心房率通常在100–250次/分。
部分患者可以是多灶性起源,表现为房速频率不一致以及心电图P波形态多变。
(1)临床表现:包括心悸、眩晕、胸痛、呼吸困难、疲乏及晕厥等。
儿童可出现进食困难、呕吐及呼吸急促。
局灶性房速多呈短阵性、阵发持续性,部分呈无休止性。
呈短阵性发作或持续时间短的房速,如果合并窦性心动过缓或者在房性心动过速终止时有窦性停搏,可导致晕厥或黑朦。
局灶性房速患者的临床一般为良性过程,但无休止性发作可以导致心动过速心肌病或加重原有心血管疾病,引起心力衰竭。
儿茶酚胺水平增高往往可以加重发作。
(2)心电图表现:心电图常表现为长RP’。
PR间期的变化一般与房速的频率有关。
如出现房速伴房室传导阻滞,则可以排除AVRT。
(3)根据局灶性房速时体表心电图的P波形态,可以初步判定其起源部位。
P波在Ⅰ和AVL导联呈负相,或V1导联呈正相,一般提示为左房起源。
此外,下壁导联P波呈负相,提示激动由下向上传导;下壁导联P波呈正相,提示激动由上向下传导。
主动脉夹层临床路径表单
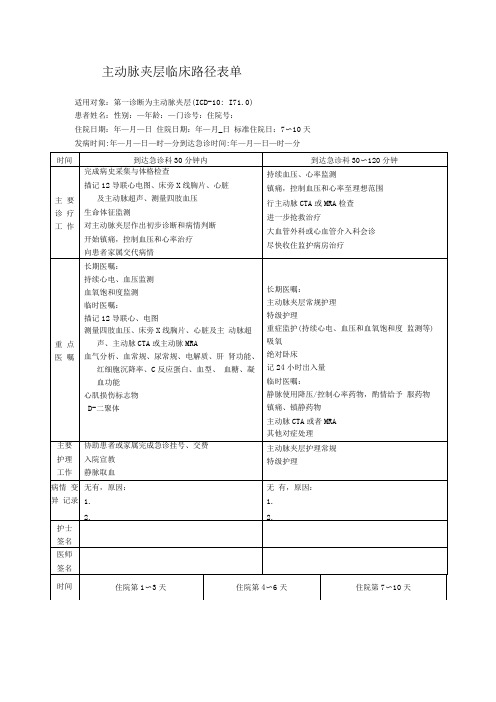
血管外科会诊有无择期
手术指征
上级医师查房
完成三级医师查房记录
根据病情调整诊疗方案
主动脉夹层常规治疗
向患者交代出院后注意事
项,预约复诊日期
完成出院病历书写
将出院记录副本交给患者
如果患者不能出院,在病程 记录中说明原因和继续治 疗的方案
重 点 医 嘱
长期医嘱:
主动脉夹层常规护理
特级护理
重症监护(持续心电、血 压监测等)
绝对卧床
临时医嘱:
逐步撤除镇痛、镇静治疗
逐步撤除静脉降压和控 制心室率药物
逐步加用服降压和控 制心室率药物
复查红细胞沉降率、C反 应蛋白、血常规、尿常规、 肝肾功、电解质
其他对症治疗
长期医嘱:
主动脉夹层常规护理
一级护理/二级护理
床上或床边活动
血压、心、率测量每天2次
一级护理/二级护理
出院宣教
协助办理出院手续
病情 变异 记录
无有,原因:
1.
2.
无有,原因:
1.
2.无 有,原因:源自1.2.护士签名
医师
签名
主 要 诊 疗 工 作
完成病史采集与体格检查
描记12导联心电图、床旁X线胸片、心脏
及主动脉超声、测量四肢血压
生命体征监测
对主动脉夹层作出初步诊断和病情判断
开始镇痛,控制血压和心率治疗
向患者家属交代病情
持续血压、心率监测
镇痛,控制血压和心率至理想范围
行主动脉CTA或MRA检查
进一步抢救治疗
大血管外科或心血管介入科会诊
主动脉夹层常规护理
特级护理
重症监护(持续心电、血压和血氧饱和度 监测等)
内科部分之心血管内科临床路径
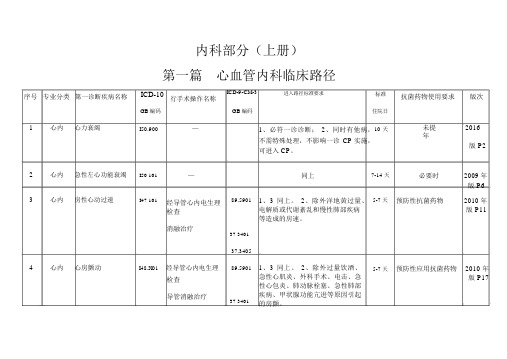
内科部分(上册)第一篇心血管内科临床路径序号专业分类第一诊断疾病名称1心内心力衰竭ICD-10行手术操作名称GB编码I50.900—ICD-9-CM-3进入路径标准要求GB编码1、必符一诊诊断;2、同时有他病,不需特殊处理,不影响一诊CP实施,可进入 CP。
标准住院日10天抗菌药物使用要求版次未提2016年版 P22心内急性左心功能衰竭3心内房性心动过速I50.101I47.101—经导管心内电生理检查消融治疗89.590137.3401-37.3405同上1、3 同上。
2、除外洋地黄过量、电解质或代谢紊乱和慢性肺部疾病等造成的房速。
7-14 天5-7 天必要时2009 年版 P6预防性抗菌药物2010 年版 P114心内心房颤动I48.X01经导管心内电生理检查导管消融治疗89.590137.3401-1、3 同上。
2、除外过量饮酒、急性心肌炎、外科手术、电击、急性心包炎、肺动脉栓塞、急性肺部疾病、甲状腺功能亢进等原因引起的房颤。
5-7 天预防性应用抗菌药物2010 年版 P175心内阵发性室上性心动过速6心内阵发性室上性心动过速I47.700同上药物复律直流电复律射频消融术经导管行心内电生理检查射频消融37.34051、3 同上。
2、除外缺血、电解质4-7天未提2016 年紊乱和药物中毒等造成的室上性版 P23心动过速37.340189.59011、必符一诊诊断; 2、除外心房颤3-7天预防性使用抗生素2010 年动、心房扑动、房性心动过速等心版 P28律失常性疾病。
3、同时有他病,37.3401不需特殊处理,不影响一诊 CP实施,可进入 CP。
序号专业分类第一诊断疾病名称7心内持续性室性心动过速ICD-10行手术操作名称ICD-9-CM-3进入路径标准要求标准抗菌药物使用要求版次GB编码GB编码住院日I47.203 经导管消融37.34011、必符一诊诊断; 2、除外缺血(急6-10天预防性应用抗菌药物2009 年性心肌梗死)、电解质紊乱和药物中版 P32毒等造成的可逆性室速。
胸主动脉夹层行主动脉弓置换术围手术期临床路径表设计与应用

胸主动脉夹层行主动脉弓置换术围手术期临床路径表设计与应用1王君 1郑晓梅 2刘博 3崔丹 2霍明2杜宇 2刘秀丽 3田洋3※2.吉林大学第二医院心外科吉林长春 130041;3.吉林省中医药科学院康复科吉林长春 130041摘要目的针对胸主动脉夹层主动脉弓置换围手术期患者设计临床护理路径,并具体应用,设计出简约有效可行的临床路径表,以提高手术救治成功率,降低护理工作量,节约医疗成本,提高患者生活质量。
方法根据主动脉弓置换术和胸主动脉夹层疾病的特点,征集专家意见、查阅文献,经临床医生和护士组讨论,参照临床路径10项标准,整合制定出临床护理路径表内容,并应用于围手术期护理中。
结果结论对患者进行临床护理路径管理,有助于提高生存率与病人生存质量,降低并发症发生率,缩短患者治疗和住院时间,提高护理满意度。
主动脉弓置换术是治疗胸主动脉夹层的重要术式,此病病情凶险,病死率高,手术风险极高,术后心功能恢复需要较长的时间,更易引发多种严重并发症。
因此,对患者进行围手术期护理采取积极有效的护理措施十分必要[1,2]。
本研究对主动脉弓置换围术期患者采取临床护理路径,为积极辅助早期实施手术治疗与术后康复制定规范护理流程,在治疗过程中进行跟踪护理,以标准的医疗护理计划为依据,针对手术治疗过程制定临床护理路径表,不仅提升了护理服务质量和效率,而且减少了不必要的医疗成本,为患者提供更加满意的护理服务。
1.临床路径表设计1.1前期准备,内容确认根据主动脉弓置换术和胸主动脉夹层疾病的特点,征集专家意见、查阅文献,经临床医生和护士组讨论,参照1997年美国外科协会制定的临床路径10项标准,整合制定初临床护理路径表内容[3]。
由责任护士负责临床护理路径实施,落实相应项目后,在内栏内相应条目打“ √”,并对患者进行讲解加强宣教;护士长,根据路径项目检查、评估临床护理路径完成情况,对未完成的项目和需要改进的内容及时补充修正,调整内容,改进临床路径表内容。
主动脉夹层临床路径表单(2)

主动脉夹层临床路径表单(2)日期住院第1�C3天住院第4�C6天住院第7�C10天主要诊疗活动□ 上级医师查房□ 完成病历书写□ 完成上级医师查房记录□ 进一步完善检查,并复查有关异常的生化指标□ 对各系统功能作出评价□ 根据病情调整诊疗方案□ 上级医师查房□ 完成上级医师查房记录□ 根据病情调整诊疗方案□ 病情稳定者可转普通病房□ 血管外科会诊有无择期手术指证□ 上级医师查房□ 完成三级医师查房记录□ 根据病情调整诊疗方案□ 通知患者和家属□ 通知出院处□ 向患者交待出院后注意事项,预约复诊日期□ 完成出院病历书写□ 将出院记录副本交给患者□ 如果患者不能出院,在病程记录中说明原因和继续治疗的方案重点医嘱长期医嘱:□ 主动脉夹层常规护理□ 特级护理□ 重症监护(持续心电、血压和血氧饱和度监测等)□ 绝对卧床□ 记录24小时出入量临时医嘱:□ 静脉药物降压和控制心室率□ 酌情加用口服药物,根据血压、心率调整药物的剂量和种类□ 复查血沉、C反应蛋白、血常规、肝肾功能、电解质□ 止痛和镇静□ 其他对症治疗长期医嘱:□ 特级护理□ 重症监护(持续心电、血压监测等)□ 绝对卧床临时医嘱:□ 逐步撤除止痛,镇静治疗□ 逐步撤除静脉降压和控制心室率药物□ 逐步加用口服降压和控制心室率药物□ 复查血沉、C反应蛋白、血常规、肝肾功、电解质□ 其他对症治疗长期医嘱:□ 主动脉夹层常规护理□ 一/二级护理□ 床上或床边活动□ 血压、心率测量bid临时医嘱:□ 复查心电图、床旁胸片、心脏及主动脉超声(酌情) □ 复查血沉、C反应蛋白、血常规、肝肾功能、电解质□ 根据临床情况调整用药出院医嘱:□ 注意事项□ 出院带药□ 门诊随诊,三个月后复查主动脉CTA或MRA。
主动脉夹层急诊救治与临床路径探讨

主动脉夹层急诊救治与临床路径探讨【摘要】目的:主要研究主动脉夹层的临床特征,并分析临床救治路径。
方法:选取我院于2015年1月-2016年4月间收治的53例主动脉夹层患者,随机将其分为观察组、对照组。
其中观察组患者27例,接受三联常规治疗;对照组患者26例,接受常规治疗,比较两组治疗效果。
结果:在本次研究中,观察组治疗总有效率为85.2%(23/27),对照组治疗总有效率为69.2%(18/26),两组结果相比,P<0.05。
统计两组患者临床症状后发现,突发性撕裂样剧痛、收缩压变化、脸色苍白等是主动脉夹层患者主要临床症状。
结论:主动脉夹层患者临床特征显著,需要对患者实施积极有效的急诊救治方法,才能最大程度上保证患者预后。
【关键词】主动脉夹层;急症救治;临床路径前言:主动脉夹层是心血管急危重症,会对患者生命安全构成威胁,其起病急、发展迅速,病情复杂多样,会对患者预后产生影响,因此寻找一种能有效治疗主动脉夹层的治疗方法具有实际意义。
我院在临床工作中,将三联常规疗法应用到临床上,收到良好效果。
为进一步讨论主动脉夹层的临床治疗方法,本文选取我院于2015年1月-2016年4月间收治的53例主动脉夹层患者为观察对象,现具体报道如下。
1.资料与方法1.1一般资料选取我院于2015年1月-2016年4月期间收治的53例主动脉夹层患者,随机将其分为观察组、对照组。
其中观察组患者27例,包括男18例,女9例,年龄42-76岁,平均年龄(63.1±0.7)岁。
对照组患者26例,包括男16例,女10例,年龄45-71岁,平均年龄(62.8±1.0)岁。
两组患者的性别、年龄等数据差异比较,无统计学意义(P>0.05),具有可比性。
1.2方法对照组患者接受常规急救处理,包括绝对卧床、吸氧、镇痛、控制血压等,并根据患者病情变化予以相对应的药物治疗。
观察组患者接受三联常规治疗,治疗过程中严格控制患者收缩压(13.3~16.0KPa),并保证收缩压稳定。
心内科临床路径(2010年版-含表)

心内科临床路径房性心动过速临床路径(2010年版)一、房性心动过速临床路径标准住院流程(一)适用对象。
第一诊断为房性心动过速(ICD-10:I47.101)。
经导管心内电生理检查及消融治疗(ICD-9-CM-3: 37.34/37.26)。
(二)诊断依据。
根据《临床诊疗指南心血管分册》(中华医学会编著,人民卫生出版社,2009年)、《ACC/AHA/ESC2003年室上性心律失常治疗指南》(JACC2003,42卷,第8期)等国内外治疗指南。
1.局灶性房性心动过速。
局灶性房性心动过速(简称房速)定义为激动起源自心房内较小区域,然后离心性扩布,并于此后心动周期内较长的时间内无心内膜的激动。
此类心动过速多为自律性增高机制,心房率通常在100–250次/分。
部分患者可以是多灶性起源,表现为房速频率不一致以及心电图P波形态多变。
(1)临床表现:包括心悸、眩晕、胸痛、呼吸困难、疲乏及晕厥等。
儿童可出现进食困难、呕吐及呼吸急促。
局灶性房速多呈短阵性、阵发持续性,部分呈无休止性。
呈短阵性发作或持续时间短的房速,如果合并窦性心动过缓或者在房性心动过速终止时有窦性停搏,可导致晕厥或黑朦。
局灶性房速患者的临床一般为良性过程,但无休止性发作可以导致心动过速心肌病或加重原有心血管疾病,引起心力衰竭。
儿茶酚胺水平增高往往可以加重发作。
(2)心电图表现:心电图常表现为长RP’。
PR间期的变化一般与房速的频率有关。
如出现房速伴房室传导阻滞,则可以排除A VRT。
(3)根据局灶性房速时体表心电图的P波形态,可以初步判定其起源部位。
P波在Ⅰ和A VL导联呈负相,或V1导联呈正相,一般提示为左房起源。
此外,下壁导联P波呈负相,提示激动由下向上传导;下壁导联P波呈正相,提示激动由上向下传导。
起源于高位终末嵴或右上肺静脉的房速的P波形态可以与窦律的P波形态相似。
然而前者的P波在V1导联多呈正相。
偶见起源于主动脉根部的房速。
2.折返性房速。
胸主动脉夹层行主动脉弓置换术围手术期临床路径表设计与应用

胸主动脉夹层行主动脉弓置换术围手术期临床路径表设计与应用发表时间:2020-05-19T17:20:14.187Z 来源:《护理前沿》2020年5期作者:王君1郑晓梅2刘博3崔丹2霍明2杜宇2刘秀丽3田洋3※[导读] 针对胸主动脉夹层主动脉弓置换围手术期患者设计临床护理路径摘要目的针对胸主动脉夹层主动脉弓置换围手术期患者设计临床护理路径,并具体应用,设计出简约有效可行的临床路径表,以提高手术救治成功率,降低护理工作量,节约医疗成本,提高患者生活质量。
方法根据主动脉弓置换术和胸主动脉夹层疾病的特点,征集专家意见、查阅文献,经临床医生和护士组讨论,参照临床路径10项标准,整合制定出临床护理路径表内容,并应用于围手术期护理中。
结果结论对患者进行临床护理路径管理,有助于提高生存率与病人生存质量,降低并发症发生率,缩短患者治疗和住院时间,提高护理满意度。
主动脉弓置换术是治疗胸主动脉夹层的重要术式,此病病情凶险,病死率高,手术风险极高,术后心功能恢复需要较长的时间,更易引发多种严重并发症。
因此,对患者进行围手术期护理采取积极有效的护理措施十分必要[1,2]。
本研究对主动脉弓置换围术期患者采取临床护理路径,为积极辅助早期实施手术治疗与术后康复制定规范护理流程,在治疗过程中进行跟踪护理,以标准的医疗护理计划为依据,针对手术治疗过程制定临床护理路径表,不仅提升了护理服务质量和效率,而且减少了不必要的医疗成本,为患者提供更加满意的护理服务。
1.临床路径表设计1.1前期准备,内容确认根据主动脉弓置换术和胸主动脉夹层疾病的特点,征集专家意见、查阅文献,经临床医生和护士组讨论,参照1997年美国外科协会制定的临床路径10项标准,整合制定初临床护理路径表内容[3]。
由责任护士负责临床护理路径实施,落实相应项目后,在内栏内相应条目打“√”,并对患者进行讲解加强宣教;护士长,根据路径项目检查、评估临床护理路径完成情况,对未完成的项目和需要改进的内容及时补充修正,调整内容,改进临床路径表内容。
主动脉夹层急诊救治与临床路径分析

主动脉夹层急诊救治与临床路径分析目的:分析主动脉夹层的临床症状特点,并讨论在急诊救治的路径方法。
方法:选择2009年11月-2012年4月笔者所在医院收治的主动脉夹层患者104例,分为两组,对照组34例应用一般对症治疗,观察组70例采用三联常规治疗。
结果:观察组的痊愈率达到67.1%,总有效率达到90.0%,均优于对照组。
结论:掌握主动脉夹层病理特点,明确诊断,严格控制血压变化,利用有效临床路径,综合会诊,及时救治,可以有效减少并发症和降低死亡率。
标签:主动脉夹层;急诊;临床路径主动脉夹层是心血管疾病中最容易误诊漏诊的一种疾病,它起病急,发展迅速,病情复杂多变,死亡率高。
随着医疗科学水平的提高,对主动脉夹层的诊断上升到了新的水平,为急诊工作带来了曙光,现在,将笔者所在医院接治的104例病例加以总结归纳,进一步探讨主动脉夹层在急诊救治中的方法和临床路径。
1 资料与方法1.1 一般资料2009年11月-2012年4月笔者所在医院共收治主动脉夹层患者104例,其中男68例,女36例,男女比例达1.89∶1。
将患者分为两组,观察组70例,男42例,女28例;年龄25~81岁,平均54.4岁;其中疼痛37例,头晕3例,意识障碍或休克1例;合并高血压53例,糖尿病7例,先天性心脏病4例,其他6例。
对照组34例,男26例,女8例;年龄26~79岁,平均54.7岁;其中疼痛21例,头晕2例,意识障碍或休克1例;合并高血压22例,糖尿病7例,先天性心脏病3例,其他2例。
两组患者性别、年龄、病情等均相似,差异无统计学意义(P>0.05),具有可比性。
1.2 诊断与分型所有患者均有突然胸痛、背部或腹部疼痛史,疼痛性状为针刺刀割般难以承受,药物无法缓解,头晕目眩,意识障碍或晕厥休克,血压无明显升高,既往多有高血压病史。
实验室检查为X线、心电图,心血管彩超,血、尿常规,肌钙蛋白等,排除急性心梗或其他疾病,对疑似主动脉夹层病例进行CTA检查,明确诊断,并确定病灶部位和分型。
卫生部临床路径心内科疾病临床路径

原发性醛固酮增多症临床路径一、原发性醛固酮增多症临床路径标准住院流程(一)适用对象。
第一诊断为原发性醛固酮增多症(ICD-10:E26.0)。
(二)诊断依据。
根据《临床诊疗指南-内分泌及代谢性疾病分册》(中华医学会编著,人民卫生出版社,2005年)、《原发性醛固酮增多症病人的病例检测、诊断和治疗:内分泌学会临床实践指南》(欧洲内分泌学会、欧洲高血压学会、国际内分泌学会、国际高血压学会和日本高血压学会,2008年)。
1.临床表现:中重度高血压(Ⅱ-Ⅲ级,血压>160/100mmHg),出现药物抵抗或者合并阵发性肌无力、肌麻痹、多尿、多饮等症状。
2.辅助检查(1)血钾:一般在2–3mmol/L,常呈持续性,但约有半数的患者血钾在正常范围。
(2)尿钾:尿钾排泄量增高(>20mmol/24h),尤在低血钾时,尿钾仍在25mmol/24h 以上。
(3)血、尿醛固酮:血、尿醛固酮水平增高是本病的特征性表现。
患者普食,在没有服用或停用醛固酮受体阻滞剂大于1周的情况下,早晨空腹卧位取血,然后起床立位2h后再取血。
血浆醛固酮(卧位)>10ng/dl和/或(立位)>15ng/dl。
尿醛固酮排泄≥12μg/24h。
(4)血醛固酮/肾素比值(ARR):血浆醛固酮(ng/dl)/肾素活性(ng/ml/h)比值<25,原发性醛固酮增多症可能性小;25–50可疑;>50可能性大。
目前认为,ARR测定只是一种筛查试验,低ARR(<25)排除原发性醛固酮增多症比较可靠,对于ARR增高(>25)的患者来说,特异性差,需要进一步进行证实试验。
(5)证实试验:原发性醛固酮增多症证实试验的基本原理是在肾素-血管紧张素系统被充分抑制的前提下,除原发性醛固酮增多症仍然存在醛固酮自主分泌外,其他生理或病理状况下产生的醛固酮均被明显抑制。
目前在临床上常用的证实试验有口服高盐负荷试验、静脉盐水负荷试验、氟氢可的松抑制试验和卡托普利激发试验。
升主动脉瘤升主动脉夹层动脉瘤临床路
2.
□无□有,原因:
1.
2.
护士
签名
医师
签名
时间
住院第3-5天
(手术日)
住院第4-6天
(术后第1日)
住院第5-7天
(术后第2日)
主
要
诊
疗
工
作
□手术
□向家属交代病情、手术过程及术后注意事项
□术者完成手术记录
□完成术后病程
□上级医师查房
□麻醉医师查房
□观察生命体征及有无术后并发症并做相应处理
□上级医师查房
□血常规、尿常规
□血型、凝血功能、血电解质、肝肾功能、感染性疾病筛查
□心电图、胸部X线平片、超声心动图
□CT或MRI
□根据患者情况选择肺功能、脑血管检查、冠状动脉造影
长期医嘱:
□患者基础用药
□既往用药
临时医嘱:
□根据会诊科室要求开检查和化验单
□对症处理
长期医嘱:同前
临时医嘱:
□术前医嘱:
□准备明日在全麻体外循环下行升主动脉人工血管置换术
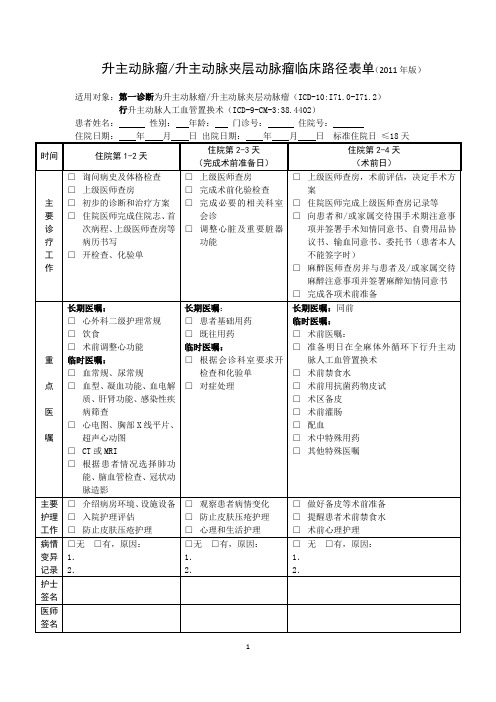
升主动脉瘤/升主动脉夹层动脉瘤临床路径表单(2011年版)
适用对象:第一诊断为升主动脉瘤/升主动脉夹层动脉瘤(ICD-10:I71.0-I71.2)
行升主动脉人工血管置换术(ICD-9-CM-3:38.4402)
患者姓名:性别:年龄:门诊号:住院号:
住院日期:年月日出院日期:年月日标准住院日≤18天
□输血及或补晶体、胶体液(必要时)
□换药(必要时)
□对症处理
□复查心电图、胸部X线平片、超声心动图
□复查CT或MRI
出院医嘱:
□出院带药
□定期复查
□如有不适,随诊
心内科疾病临床路径

心内科疾病临床路径4.1不稳定性心绞痛介入治疗临床路径4.2慢性稳定性心绞痛介入治疗临床路径4.3急性非ST段抬高性心肌梗死介入治疗临床路径4.4急性左心功能衰竭临床路径4.5病态窦房结综合征临床路径4.6持续性室性心动过速临床路径4.7急性ST段抬高心肌梗死临床路径4.8房性心动过速临床路径4.9肥厚性梗阻型心肌病临床路径4.10原发性肺动脉高压临床路径4.11风湿性二尖瓣狭窄(内科)临床路径4.12主动脉夹层(内科)临床路径4.13肾血管性高血压临床路径4.14心房颤动介入治疗临床路径4.15原发性醛固酮增多症临床路径4.16阵发性室上性心动过速介入治疗临床路径4.1不稳定性心绞痛介入治疗临床路径(2009年版)一、不稳定性心绞痛介入治疗临床路径标准住院流程(一)适用对象。
第一诊断为不稳定性心绞痛(ICD-10:I20.0/20.1/20.9)行冠状动脉内支架臵入术(ICD-9-CM-3:36.06/36.07)(二)诊断依据。
根据《临床诊疗指南-心血管内科分册》(中华医学会编著,人民卫生出版社,2009年),《不稳定心绞痛及非ST段抬高性心肌梗死诊断与治疗指南》(中华医学会心血管病学分会,2007年)及2007年ACC/AHA与ESC相关指南1.临床发作特点:表现为运动或自发性胸痛,休息或含服硝酸甘油可迅速缓解。
2.心电图表现:胸痛发作时相邻两个或两个以上导联心电图ST段压低或抬高>0.1mV ,或T波倒臵≥0.2mV,胸痛缓解后ST-T变化可恢复。
3.心肌损伤标记物不升高或未达到心肌梗死诊断水平。
4.临床类型:(1)初发心绞痛:病程在1个月内新发生的心绞痛,可表现为自发性与劳力性发作并存,疼痛分级在III级以上。
(2)恶化劳力型心绞痛:既往有心绞痛史,近1个月内心绞痛恶化加重,发作次数频繁,时间延长或痛阈降低(即加拿大劳力型心绞痛分级[CCS I-IV]至少增加1级,或至少达到III级)。
心血管内科专业9个病种临床路径

卫生部印发心血管内科专业9个病种临床路径2011-1-17 点击:252212月21日,卫生部办公厅通知,卫生部组织有关专家制定的房性心动过速、肥厚型心肌病、肺动脉高压、风湿性二尖瓣狭窄(内科)、主动脉夹层、肾血管性高血压治疗、心房颤动介入治疗、原发性醛固酮增多症和阵发性室上性心动过速介入治疗等心血管内科9个病种的临床路径已经完成并下发。
全文如下房性心动过速临床路径(2010年版)一、房性心动过速临床路径标准住院流程(一)适用对象。
第一诊断为房性心动过速(ICD-10:I47.101)。
经导管心内电生理检查及消融治疗(ICD-9-CM-3: 37.34/37.26)。
(二)诊断依据。
根据《临床诊疗指南心血管分册》(中华医学会编著,人民卫生出版社,2009年)、《ACC/AHA/ESC 2003年室上性心律失常治疗指南》(JACC 2003,42卷,第8期)等国内外治疗指南。
1.局灶性房性心动过速。
局灶性房性心动过速(简称房速)定义为激动起源自心房内较小区域,然后离心性扩布,并于此后心动周期内较长的时间内无心内膜的激动。
此类心动过速多为自律性增高机制,心房率通常在100–250次/分。
部分患者可以是多灶性起源,表现为房速频率不一致以及心电图P波形态多变。
(1)临床表现:包括心悸、眩晕、胸痛、呼吸困难、疲乏及晕厥等。
儿童可出现进食困难、呕吐及呼吸急促。
局灶性房速多呈短阵性、阵发持续性,部分呈无休止性。
呈短阵性发作或持续时间短的房速,如果合并窦性心动过缓或者在房性心动过速终止时有窦性停搏,可导致晕厥或黑朦。
局灶性房速患者的临床一般为良性过程,但无休止性发作可以导致心动过速心肌病或加重原有心血管疾病,引起心力衰竭。
儿茶酚胺水平增高往往可以加重发作。
(2)心电图表现:心电图常表现为长RP’。
PR间期的变化一般与房速的频率有关。
如出现房速伴房室传导阻滞,则可以排除AVRT。
(3)根据局灶性房速时体表心电图的P波形态,可以初步判定其起源部位。
主动脉夹层21例的早期诊断分析

主动脉夹层21例的早期诊断分析主动脉夹层临床表现复杂,容易误诊,需综合分析才能做到早期正确诊断,降低误诊率及病死率。
本文分析21例主动脉夹层临床特征和诊断情况,提出本症的早期诊断线索。
标签:主动脉夹层;早期诊断主动脉夹层是一种严重威胁生命的主动脉疾病,其特点是发病急。
进展迅速,病死率高。
固需早诊断早治疗,降低病死率。
现将我科2010~2012年收治的主动脉夹层临床资料总结分析如下。
1临床资料男18例,女3例,男女病例之比为6∶1;年龄范围26~75岁,其中50岁以上占17例。
急诊14例,门诊占7例。
21例中常见的症状和体征:胸腹疼痛14例次,胸闷12例次,高血压10例次,胸部或腹部血管杂音8例次,休克4例次,搏动性肿物3例次,动脉搏动左右不对称3例次,意识障碍2例次,运动障碍2例次。
21例患者根据疾病状况先后进行X线胸片,心脏彩超,螺旋CT 检查,检查所得资料表示直接征象分离内膜片及真假腔11例次;间接征象:主动脉根部扩张10例次,主动脉管壁增厚16例次,主动脉瓣关闭不全3例次,心包积液及胸腔积液各2例次。
误诊情况:21例患者首诊误诊为心绞痛,心肌梗死9例次,急腹症4例次,脑血管疾病4例次,胸膜炎1例次。
2讨论主动脉夹层是指各种病因引起主动脉内膜破裂,主动脉腔内血液从主动脉内膜撕裂处进入主动脉中膜,使中膜分离,并沿主动脉长轴方向扩展,形成主动脉壁的两层分离状态。
主动脉夹层的主要病因为高血压和马凡综合征。
主动脉夹层起病来势凶猛,临床症状复杂且进展快。
若不及时诊断进行治疗有50%患者在24小时内死亡。
复习本组病例的临床表现,以下几点可以提供早期诊断的线索:①有剧烈的胸痛、腹痛、腰背痛症状14例次。
疼痛性质在鉴别诊断上有重要价值,多为撕裂样、刀割样,常突然发生,剧烈难以忍受且有游走性。
吗啡等强烈镇痛药亦不能缓解。
②突然出现主动脉瓣关闭不全杂音或胸腹部收缩期血管杂音者8例次,多发生在胸骨左缘3~4肋间和腹部脐左侧,杂音粗糙而响亮。
胸主动脉夹层行主动脉弓置换术围手术期临床路径表设计与应用

胸主动脉夹层行主动脉弓置换术围手术期临床路径表设计与应用摘要目的针对胸主动脉夹层主动脉弓置换围手术期患者设计临床护理路径,并具体应用,设计出简约有效可行的临床路径表,以提高手术救治成功率,降低护理工作量,节约医疗成本,提高患者生活质量。
方法根据主动脉弓置换术和胸主动脉夹层疾病的特点,征集专家意见、查阅文献,经临床医生和护士组讨论,参照临床路径10项标准,整合制定出临床护理路径表内容,并应用于围手术期护理中。
结果结论对患者进行临床护理路径管理,有助于提高生存率与病人生存质量,降低并发症发生率,缩短患者治疗和住院时间,提高护理满意度。
主动脉弓置换术是治疗胸主动脉夹层的重要术式,此病病情凶险,病死率高,手术风险极高,术后心功能恢复需要较长的时间,更易引发多种严重并发症。
因此,对患者进行围手术期护理采取积极有效的护理措施十分必要[1,2]。
本研究对主动脉弓置换围术期患者采取临床护理路径,为积极辅助早期实施手术治疗与术后康复制定规范护理流程,在治疗过程中进行跟踪护理,以标准的医疗护理计划为依据,针对手术治疗过程制定临床护理路径表,不仅提升了护理服务质量和效率,而且减少了不必要的医疗成本,为患者提供更加满意的护理服务。
1.临床路径表设计1.1前期准备,内容确认根据主动脉弓置换术和胸主动脉夹层疾病的特点,征集专家意见、查阅文献,经临床医生和护士组讨论,参照1997年美国外科协会制定的临床路径10项标准,整合制定初临床护理路径表内容[3]。
由责任护士负责临床护理路径实施,落实相应项目后,在内栏内相应条目打“ √”,并对患者进行讲解加强宣教;护士长,根据路径项目检查、评估临床护理路径完成情况,对未完成的项目和需要改进的内容及时补充修正,调整内容,改进临床路径表内容。
1.2表格制定,使用说明临床护理路径表横轴为时间,纵轴为护理内容,具体包括患者基本信息、护理项目及目标(医疗措施及评估、检验检查、治疗和护理、饮食、活动、宣教、监测、出院计划、治疗、护理结果)、执行医嘱、交接重点。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
主动脉夹层(内科)临床路径
(2019年版)
一、主动脉夹层(内科)临床路径标准住院流程
(一)适用对象
第一诊断为主动脉夹层(ICD-10: I71.0)。
(二)诊断依据
根据《临床诊疗指南·心血管分册》(中华医学会编著,
人民卫生出版社,2009年)、《主动脉疾病诊治指南》(欧洲心脏病学会年会ESC,2014年)
1.临床表现:
(1)突发的持续剧烈疼痛,呈刀割或者撕裂样,向前胸和背部放射,亦可以延伸至腹部、腰部、下肢和颈部。
(2)有夹层累及主动脉及主要分支的临床表现和体征,如四肢特别是双上肢血压不对称。
2.辅助检查:
(1)C TA、MRA或组织多普勒超声证实主动脉夹层。
(2)多数患者的红细胞沉降率、C反应蛋白、D–二聚体明显升高。
(三)选择治疗方案的依据
根据《临床诊疗指南·心血管分册》(中华医学会编著,人民卫生出版社,2009年)、《主动脉疾病诊治指南》(欧洲心脏病学会年会ESC,2014年)。
处理原则:本临床路径主要针对主动脉夹层的高血压危象内科治疗部分。
一旦确诊本病,应当立即开始内科处理。
根据影像学结果,对患者DebakeyⅠ型和Ⅱ型夹层患者,为防止夹层恶化和破裂,应当尽早外科手术治疗。
对DebakeyⅢ型患者,如病情稳定,不伴有并发症,可选择内科综合治疗。
1.控制疼痛:可选用吗啡、杜冷丁和镇静剂等,镇痛有助于控制血压和心率。
根据疼痛控制情况,可每6~8小时重复使用1次。
缺点是有可能成瘾。
疼痛剧烈的患者,可采用镇痛泵。
2.2.尽快控制血压和心率至可耐受的低限,二者同步进行:β1受体阻滞剂和血管扩张剂联合应用。
首先选用静脉给药路径:硝普钠(或乌拉地尔)加美托洛尔(或艾司洛尔)等,快速(10分钟内)将血压降至120/90mmHg以下,心率至70次/分以下;若病情允许,患者能耐受,逐渐调整剂量,将血压和心率降至
100/70mmHg和50次/分左右。
稳定后,可逐步改用口服降压药物,如在β受体阻滞剂和(或)非二氢吡啶类钙通道阻滞剂的基础上,加用二氢吡啶类钙通道阻滞剂、ARB、ACEI、利尿剂等。
(四)标准住院日为5~7 天(五)进入路径标准
1.第一诊断必须符合ICD-10:I71.0主动脉夹层疾病编码。
2. 如患有其他疾病,但在住院期间不需特殊处理(检查和治疗),也不影响第一诊断时,可以进入路径。
(六)住院期间检查项目
1.必需的检查项目:
(1)血常规、尿常规、大便常规+隐血。
(2)肝肾功能、电解质、血脂、血糖、血型、凝血功能、D-二聚体、心肌损伤标志物、血气分析、C反应蛋白。
(3)心电图、床旁X线胸片、超声心动图,主动脉CTA 或MRA。
(4)四肢血压(ABI)。
2.根据患者情况可选择:感染性疾病筛查(乙型肝炎、丙型肝炎、艾滋病、梅毒等)、红细胞沉降率等。
(七)药物选择
1.急性期早期用药:
(1)控制疼痛:对持续剧烈的疼痛,可选用吗啡、杜冷丁和镇静剂等,镇痛有助于控制血压和心率。
根据疼痛控制情况,可每6~8小时重复使用1次。
缺点是有可能成瘾。
疼痛剧烈的患者,可采用镇痛泵。
(2)尽快控制血压和心率至可耐受的低限,二者同步进行:β1受体阻滞剂和血管扩张剂联合应用。
首先选用静脉给药路径,如选用硝普钠加美托洛尔和(或)乌拉地尔或艾司洛尔等,快速(10分钟内)将血压降至
140/90mmHg以下,心率至70次/分以下,若病情允许,患者能耐受,逐渐调整剂量,将血压和心率降至100/70mmHg和50次/分左右。
2.急性期症状缓解后用药:症状缓解后,可逐步改用口服降压药物,如在β受体阻滞剂和或非二氢吡啶类钙通道阻滞剂的基础上,加用二氢吡啶类钙通道阻滞剂、ARB、ACEI、利尿剂等,继续将血压和心率控制在理想水平。
(八)出院标准
1.疼痛明显缓解或消失,口服降压药物血压降至100~
120/60~80mmHg,心率控制在50~70次/分。
2.红细胞沉降率、C反应蛋白明显下降或恢复正常。
3.没有急诊或近期进行外科手术或腔内介入治疗的指征。
(九)变异及原因分析
1.病情不稳定,夹层进展。
2.合并严重并发症。
3.需要外科手术或介入治疗。
二、主动脉夹层临床路径表单
适用对象:第一诊断为主动脉夹层(ICD-10: I71.0)患者姓名:性别:年龄:门诊号:住院号:住院日期:年月日住院日期:年月日标准住院日:7~10天发病时间:年月日时分到达急诊时间:年月。
