医院病历(过敏性紫癜)
过敏性紫癜临床路径患者表单 修改
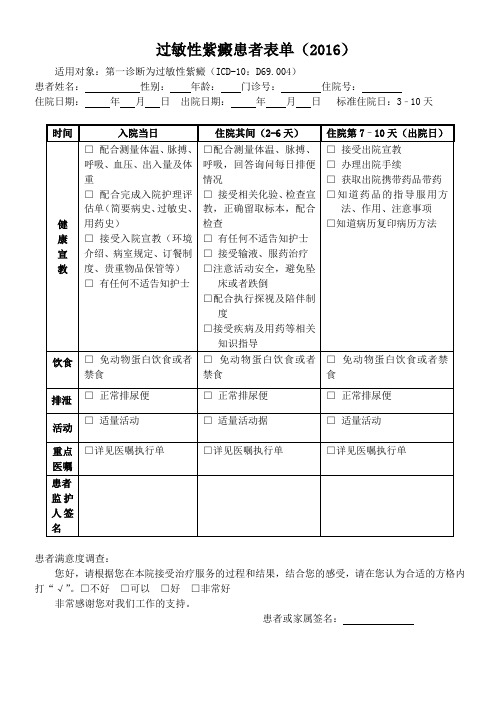
过敏性紫癜患者表单(2016)
适用对象:第一诊断为过敏性紫癜(ICD-10:D69.004)
患者姓名:性别:年龄:门诊号:住院号:
住院日期:年月日出院日期:年月日标准住院日:3–10天时间入院当日住院其间(2-6天)住院第7–10天(出院日)
健康宣教□配合测量体温、脉搏、
呼吸、血压、出入量及体
重
□配合完成入院护理评
估单(简要病史、过敏史、
用药史)
□接受入院宣教(环境
介绍、病室规定、订餐制
度、贵重物品保管等)
□有任何不适告知护士
□配合测量体温、脉搏、
呼吸,回答询问每日排便
情况
□接受相关化验、检查宣
教,正确留取标本,配合
检查
□有任何不适告知护士
□接受输液、服药治疗
□注意活动安全,避免坠
床或者跌倒
□配合执行探视及陪伴制
度
□接受疾病及用药等相关
知识指导
□接受出院宣教
□办理出院手续
□获取出院携带药品带药
□知道药品的指导服用方
法、作用、注意事项
□知道病历复印病历方法
饮食□免动物蛋白饮食或者禁食□免动物蛋白饮食或者
禁食
□免动物蛋白饮食或者禁
食
排泄□正常排尿便□正常排尿便□正常排尿便
活动
□适量活动□适量活动据□适量活动
重点
医嘱
□详见医嘱执行单□详见医嘱执行单□详见医嘱执行单
患者
监护
人签
名
患者满意度调查:
您好,请根据您在本院接受治疗服务的过程和结果,结合您的感受,请在您认为合适的方格内打“√”。
□不好□可以□好□非常好
非常感谢您对我们工作的支持。
患者或家属签名:。
过敏性紫癜的护理病历讨论

护理病例讨论科室:儿科讨论日期:2011-10-20患者姓名:赵宗胜性别:女年龄:5岁病案号:参加人员:武艳辉、王爱君、史少飞、柴娜梅、王丽丽、张海燕、马小璐地点:儿科护办室————责任护士汇报病情及护理情况:患儿于5日前无明显诱因出现发热,体温波动在38℃—38.5℃之间,未寒战抽搐,无呕吐,头痛等。
3天前出现皮疹伴有瘙痒,可以忍受,无疼痛等,以四肢及臀部为著。
曾于院外肌注“野菊花”,静脉应用“头孢噻肟钠、清开灵、克林霉素等药物4天,并口服”盐酸西替利嗪滴剂”“炉甘石洗剂”外用,无发热。
昨日夜间发现皮疹增多,偶诉腹痛,且食欲减退,无咳嗽、咳痰,无腹泻、黑便,无尿频尿急尿痛,无肉眼血尿,关节疼痛等。
为求进一步治疗,随来我院就诊,门诊查血常规WBC;9.4×10^9/L L:41×10^9/L N:50.00% PCT:318×10^9/L.以皮疹待查、药物过敏、扁桃体炎收入院。
入院后依据患儿症状,体征及辅助检查,诊断为过敏性紫癜,扁桃体炎。
讨论目的:过敏性紫癜的护理要点发言:史少飞1、保持室内空气新鲜,经常通风。
过敏性紫癜的患儿应与呼吸道感染者相隔离。
注意保暖,避免受凉,减少探索,防止交叉感染。
发病期应卧床休息,待症状好转后下床活动。
柴娜梅:2、加强皮肤护理观察皮肤完整性,保持皮肤清洁,床单位整洁、床单无碎屑,皮肤应防擦伤、抓伤,如有溃疡及时处理,避免刺激和压迫受损的皮肤部位,衣服采用棉织品,宽松,使患儿舒适。
王俪俪:3、观察皮疹形态、数量、部位,是否有新鲜出血点观察皮肤紫癜出现部位,数量变化并做好记录。
紫癜增多且皮肤出现水肿、出血性大疱疹、,应做好预防感染处理。
进行注射时,应避开紫癜部位,防止出血感染。
关节型患儿应观察疼痛及水肿情况,保持患肢进行静脉输液。
腹型患儿应观察有无腹绞痛、呕吐、血便等,注意大便性状,及时留取大便标本,并详细记录大便次数及性状。
腹痛者禁止腹部热敷,以防肠出血。
过敏性紫癜(混合型)病例

入院记录姓名:xxx 工作单位:无性别:男职业:学生年龄:17岁入院时间:2012年10月21日11时30分民族:汉族记录时间:2012年10月21日13时17分籍贯:xxxx 病史陈述者:患者本人婚姻:未婚可靠程度:可靠家庭地址:xxxx主诉:双下肢皮肤瘀点、瘀斑3天。
现病史:患者于入院前3天,因饮食不洁后出现双下肢皮肤散在瘀点、瘀斑,数目多,对称出现,无腹痛,无腹泻,无血便、血尿,无恶心、呕吐、呕血,偶有膝关节疼痛、无踝关节疼痛。
患者因上学等原因,未行进一步检查及治疗,双下肢瘀点、瘀斑呈进行性加重,数目较前增多,伴有明显踝关节疼痛,无腹痛、腹泻,无血便、血尿,无恶心、呕吐、呕血,在当地卫生院就诊,初步考虑:过敏性紫癜,建议转上级医院就诊,为求进一步明确诊治,来我院就诊,门诊血常规:WBC15.82×109/L,HGB162g/L,RBC5.12×1012/L,PLT194×109/L;尿常规:尿潜血:(-)cell/Ul,尿蛋白(-)。
以"过敏性紫癜"收住我科。
患者自发病以来,精神、饮食、睡眠尚可,大小便正常。
既往史:既往体健,否认肝炎、结核、伤寒等传染病史,否认心脏病、糖尿病等慢性病史。
否认输血及血制品史。
否认药物过敏史,预防接种史不详。
个人史:生于原籍,居住至今。
无疫区居住史。
生活规律。
无毒物及放射线接触史。
无特殊不良嗜好。
婚育史:未婚未育。
家族史:否认家族遗传病史,否认家族肿瘤病史。
体格检查T36.8℃,P92次/分,R20次/分,BP110/60mmHg,患者发育正常,营养好,神志清楚,步入病室,自动体位,查体合作,问答切题。
全身皮肤粘膜无黄染,无蜘蛛痣及肝掌,双下肢皮肤对称、散在大小不等鲜红色出血点,略高出皮肤,压之不褪色,全身浅表淋巴结未触及肿大。
头颅五官无畸形。
双侧眼睑无浮肿, 巩膜无黄染,结膜无苍白,双侧瞳孔等大等圆,对光反应灵敏。
儿科过敏性紫癜护理查房记录

儿科过敏性紫癜护理查房记录(总6页)页内文档均可自由编辑,此页仅为封面儿科过敏性紫癜护理查房记录雷雅琴查房时间:2014-06-25地点:儿科病房参加人:一、病历报告病例报告人:雷雅琴患者姓名:余滔滔性别:男年龄:9岁主诉:皮疹一周,发热3天入院时间 2014-06-17入院诊断过敏性紫癜急性扁桃体炎头皮血肿入院方式抱送入院入院状态患儿起病以来,精神一般,食欲可,大小便正常,体重无明显变化现病史患儿于一周前出现四肢散在出血点,凸出皮肤,触之疼痛,压之不褪色,未引起重视,于三天前出现发热,伴咳嗽,不剧,呈阵发性非痉挛性,有痰不易咳出,无寒战、气促,无腹痛、腹泻。
在当地医院治疗无明显好转,为求进一步治疗,遂来院落急诊科以“过敏性紫癜”收入我科。
既往史既往体质一般,无传染病史,无长期服药史,无手术史,无外伤史,无输血及血制品史,无药物过敏史,无食物过敏史。
按国家计划预防接种。
个人史第1胎,第1产,剖宫产,出生体重3.7Kg,出生时无窒息,apgar评分不详,母孕时无特殊病史。
实验室及辅助检查:头颅CT平扫:右侧颞顶部头皮血肿血常规:以白细胞及中性粒细胞分类升高为主、CRP增高提示大便隐血:弱阳性过敏原检测:总IgE定性阳性,户尘螨、狗毛发皮屑,榆树,杨树,牛奶,鸡蛋白……阳性治疗护理经过患儿入院时T37.50C,HR94次/分,R24次/分,四肢两侧有散在出血点,有膝、肘、踝、腕等大关节肿胀,头皮颞部可触及一约2*3大小包块躯干部及面部未见明显皮疹,遵医嘱为患儿予以抗炎抗病毒护胃等对症支持治疗,患儿诉腹痛予以山莨菪碱解痉止痛,6月21日患儿下肢有新发红斑有呕吐,呕吐物为胃内容物,予以地塞米松抗过敏治疗,6月22日患儿隐血实验弱阳性,患儿腹痛好转,考虑存在消化道出血,予以禁食补液。
6月23日患儿晚间有低热主任查看患儿后,发现患儿在每天均有激素使用的情况下仍有低热,提示仍存在感染,停用西米替丁、地塞米松。
过敏性紫癜的护理病历讨论

护理病例讨论科室:儿科讨论日期:2011-10-20患者姓名:赵宗胜性别:女年龄:5岁病案号:0023324参加人员:武艳辉、王爱君、史少飞、柴娜梅、王丽丽、张海燕、马小璐地点:儿科护办室————责任护士汇报病情及护理情况:患儿于5日前无明显诱因出现发热,体温波动在38℃—38.5℃之间,未寒战抽搐,无呕吐,头痛等。
3天前出现皮疹伴有瘙痒,可以忍受,无疼痛等,以四肢及臀部为著。
曾于院外肌注“野菊花”,静脉应用“头孢噻肟钠、清开灵、克林霉素等药物4天,并口服”盐酸西替利嗪滴剂”“炉甘石洗剂”外用,无发热。
昨日夜间发现皮疹增多,偶诉腹痛,且食欲减退,无咳嗽、咳痰,无腹泻、黑便,无尿频尿急尿痛,无肉眼血尿,关节疼痛等。
为求进一步治疗,随来我院就诊,门诊查血常规WBC;9.4×10^9/L L:41×10^9/L N:50.00% PCT:318×10^9/L.以皮疹待查、药物过敏、扁桃体炎收入院。
入院后依据患儿症状,体征及辅助检查,诊断为过敏性紫癜,扁桃体炎。
讨论目的:过敏性紫癜的护理要点发言:史少飞1、保持室内空气新鲜,经常通风。
过敏性紫癜的患儿应与呼吸道感染者相隔离。
注意保暖,避免受凉,减少探索,防止交叉感染。
发病期应卧床休息,待症状好转后下床活动。
柴娜梅:2、加强皮肤护理观察皮肤完整性,保持皮肤清洁,床单位整洁、床单无碎屑,皮肤应防擦伤、抓伤,如有溃疡及时处理,避免刺激和压迫受损的皮肤部位,衣服采用棉织品,宽松,使患儿舒适。
王俪俪:3、观察皮疹形态、数量、部位,是否有新鲜出血点观察皮肤紫癜出现部位,数量变化并做好记录。
紫癜增多且皮肤出现水肿、出血性大疱疹、,应做好预防感染处理。
进行注射时,应避开紫癜部位,防止出血感染。
关节型患儿应观察疼痛及水肿情况,保持患肢进行静脉输液。
腹型患儿应观察有无腹绞痛、呕吐、血便等,注意大便性状,及时留取大便标本,并详细记录大便次数及性状。
医院病历(过敏性紫癜某男11岁)

入院记录姓名 XXX 住址大坝乡王谋村四社性别男入院时间 2013/01/21/17:40年龄 11 岁记录时间 2013/01/21/18:20民族汉病史叙述者患儿父亲籍贯 M 可靠程度可靠主诉:双下肢皮疹 1天。
现病史:患儿于入院前1天无明显诱因双踝部及足部出现散在分布的紫红色皮疹,略高出皮面,双侧对称分布,压之不退色,伴乏力、纳差等症状,无双足肿痛、鼻塞、流涕、恶心、呕吐、腹泻等症状,今来我院就诊,为进一步检查及治疗,门诊以“过敏性紫癜”收住入院。
患儿自发病以来精神欠佳,食欲差,睡眠尚可,二便未见异常,体重无增减。
既往史:平素体健,否认肝炎、结核,伤寒等各种急慢性传染病史。
否认手术及外伤史。
否认药物、食物过敏史。
个人史:系第二胎、第二产,足月顺产,新法接生,其母在孕期健康。
出生时哭声宏亮,无产伤及窒息史。
生后母乳喂养,五月添加辅食,八月断母乳。
体格发育正常,智力发育同正常同龄儿。
预防接种按计划免疫程序进行。
家族史:父母体健,非近亲婚配。
否认各种遗传病、代谢病、家族病病史。
体格检查T:36.8℃P:86次/分R:25次/分BP:90/60mmHg W:40kg 发育正常,营养中等,意识清楚,精神差,面色如常。
双踝部及双足可见散在分布的紫红色瘀点瘀斑,略高出皮面,压之不退色,双侧对称分布,大小不等,分布不均,边界清楚,浅表淋巴结未触及肿大。
头颅正常,五官端正,双侧眼睑无浮肿,结膜无充血,巩膜无黄染,双侧瞳孔等大等圆直径约3×3㎜,对光反射灵敏,外耳道清洁,无异常分泌物,无鼻翼扇动,鼻腔通气良好,鼻道内无脓性分泌物,口唇干燥,咽部充血,双侧扁桃体无肿大,颈软,气管居中,甲状腺无肿大。
胸廓对称无畸形,三凹征阴性,双肺呼吸运动对称,触诊语颤无增减,叩诊双肺呈清音,听诊双肺呼吸音清晰,未闻及干湿性罗音,心尖搏动无弥散,无震颤及心包摩擦感,叩诊心界无扩大,心率86次/分,律齐,心音有力,各瓣膜听诊区未闻及杂音,腹部平坦,未见肠型及蠕动波,腹壁软,肝、脾肋下未触及,肠鸣音正常。
过敏性紫癜案例

过敏性紫癜案例
患者,男,45岁,因全身皮疹、关节疼痛、腹痛、血尿3天入院。
患者既往体健,否认药物过敏史。
患者3天前无明显诱因出现全身皮疹,起病急骤,呈斑丘疹状,形态不规则,大小不等,有些瘙痒,部分病灶有瘀点,不伴有发热,无恶心呕吐,无腹泻。
入院后患者出现关节疼痛,主要表现为膝、踝、腕关节疼痛,活动受限,伴有关节肿胀。
腹痛部位不固定,程度不等,无明显诱因,无恶心呕吐,无腹泻。
患者自述3天前服用过头孢类抗生素,但不能确定是否与疾病发作有关。
查体,全身皮疹,形态不规则,大小不等,有些瘙痒,部分病灶有瘀点。
双下肢多处皮下出血点,压迫不褪色。
双下肢肿胀,压痛明显。
腹软,无压痛,肝、脾未及及。
实验室检查,血红蛋白90g/L,白细胞计数10.2×10^9/L,血小板计数30×10^9/L,血清
肌酐180umol/L,尿常规,蛋白(+),红细胞(+),白细胞(+)。
肾脏超声,双
肾大小正常,包膜光整,CDFI,血流信号正常。
患者经皮肤病科会诊,诊断为过
敏性紫癜。
患者予以血浆置换、糖皮质激素冲击治疗,皮疹、关节疼痛、腹痛逐渐缓解,血小板逐渐升高,肾功能逐渐恢复正常,患者痊愈出院。
过敏性紫癜病例汇报

• 6、辅助检查:暂缺。 • 初步诊断:
过敏性紫癜
4
• 鉴别诊断:
⑴、特发性血小板减少性紫癜:患儿以自 发性皮肤和粘膜出血为突出表现。多为针 尖大小的批内或皮下出血点,或为淤斑和 紫癫,少见皮肤出血斑和血肿。皮疹分布 不均,通常以四肢为多,在易于碰撞的部 位更多见。少数患者可有结膜下和失视网 膜出血。本患儿,体质弱,无乏力,无明 显诱因出现皮疹,未行治疗,四肢、臀部 及双手可见散在皮疹,高出皮面,大小不 一,部分可融合,压之不褪色。可完善血 细胞分析等辅助检查,鉴别。
31
治疗
(1)清除病因
• 寻找并清除过敏原很重要 • 治疗扁桃体炎及其他感染病灶,驱虫,
避免可疑的药物、食物,注意保暖 • 室内卫生,避免食用富含蛋白质的食品,
并多饮水,促进毒性物质的排出。 • 可以通过检查过敏原寻找过敏物质
治疗
(2)抗过敏对症治疗
抗组胺药物和钙剂:荨麻疹或血管神经性 水肿
解痉剂:腹痛 维生素C:改善血管脆性
多见于:四肢及臀部、对称分布、伸侧较多、分 批出现,面部及躯干较少初起呈紫红色斑丘疹 ,高出皮面,继而呈棕褐色而消退可伴有荨麻 疹和血管神经性水肿。
重症患儿紫癜可融合成大疱伴出血性坏死。
23
24
25
消化道症状(腹型)
半数以上患儿出现反复的阵发性腹痛,位于 脐周或下腹部
可伴呕吐,但呕血少见
部分患儿有黑便或血便、腹泻或便秘
葡萄糖(-)未查 蛋白质(-) 白细胞(-)
第五天 第七天
双下肢及臀部可见陈旧 性暗红色丘疹,高出皮 面,大小不一,部分融 合,压之不褪色
双下肢及关节 大便正
肿痛较前明显 常,无
好转
便血
未查
儿科过敏性紫癜护理查房记录

儿科过敏性紫癜护理查房记录雷雅琴查房时间:2014—06-25地点: 儿科病房参加人:一、病历报告病例报告人:雷雅琴患者姓名:余滔滔性别:男年龄:9岁主诉:皮疹一周,发热3天入院时间 2014-06—17入院诊断过敏性紫癜急性扁桃体炎头皮血肿入院方式抱送入院入院状态患儿起病以来,精神一般,食欲可,大小便正常,体重无明显变化现病史患儿于一周前出现四肢散在出血点,凸出皮肤,触之疼痛,压之不褪色,未引起重视,于三天前出现发热,伴咳嗽,不剧,呈阵发性非痉挛性,有痰不易咳出,无寒战、气促,无腹痛、腹泻。
在当地医院治疗无明显好转,为求进一步治疗,遂来院落急诊科以“过敏性紫癜"收入我科。
既往史既往体质一般,无传染病史,无长期服药史,无手术史,无外伤史,无输血及血制品史,无药物过敏史,无食物过敏史。
按国家计划预防接种。
个人史第1胎,第1产,剖宫产,出生体重3。
7Kg,出生时无窒息,apgar评分不详,母孕时无特殊病史.实验室及辅助检查:头颅CT平扫:右侧颞顶部头皮血肿血常规:以白细胞及中性粒细胞分类升高为主、CRP增高提示大便隐血:弱阳性过敏原检测:总IgE定性阳性,户尘螨、狗毛发皮屑,榆树,杨树,牛奶,鸡蛋白……阳性治疗护理经过患儿入院时T37。
50C,HR94次/分,R24次/分,四肢两侧有散在出血点,有膝、肘、踝、腕等大关节肿胀,头皮颞部可触及一约2*3大小包块躯干部及面部未见明显皮疹,遵医嘱为患儿予以抗炎抗病毒护胃等对症支持治疗,患儿诉腹痛予以山莨菪碱解痉止痛,6月21日患儿下肢有新发红斑有呕吐,呕吐物为胃内容物,予以地塞米松抗过敏治疗,6月22日患儿隐血实验弱阳性,患儿腹痛好转,考虑存在消化道出血,予以禁食补液.6月23日患儿晚间有低热主任查看患儿后,发现患儿在每天均有激素使用的情况下仍有低热,提示仍存在感染,停用西米替丁、地塞米松。
改用奥美拉唑护胃治疗。
二、目前主要护理问题1.疼痛:腹痛与局部过敏性血管炎症病变有关。
过敏性紫癜病历讨论记录范文

过敏性紫癜病历讨论记录范文英文回答:Allergic purpura, also known as Henoch-Schönlein purpura (HSP), is a type of vasculitis that affects the small blood vessels in the skin, joints, intestines, and kidneys. As someone who has personally experienced this condition, I can share my medical history and discuss the challenges I faced.I first noticed the symptoms of HSP when I was 10 years old. I developed a rash on my legs and buttocks, which initially appeared as small red dots. Over time, the rash spread and turned into purplish bruises. I also experienced joint pain, especially in my knees and ankles. It was difficult for me to walk and participate in physical activities.I went to see a doctor, and after conducting various tests and examinations, I was diagnosed with allergicpurpura. The doctor explained that HSP is an immune system reaction triggered by an allergic response to certain substances, such as medications, infections, or foods. In my case, it was believed to be a reaction to a recent respiratory infection.The treatment for HSP involves managing the symptoms and addressing any underlying causes. I was prescribedanti-inflammatory medications to reduce the joint pain and inflammation. I also had to follow a special diet to avoid triggering further allergic reactions. This meant avoiding certain foods, such as shellfish and nuts, which are known to commonly cause allergies.Living with HSP has its challenges. There were times when I had to miss school or social events due to the severity of my symptoms. It was frustrating to see my friends engage in physical activities while I had to sit out. However, I learned to manage my condition and make necessary lifestyle adjustments.Over the years, I have become more aware of my body andits reactions to certain triggers. I have learned to recognize the early signs of an allergic reaction and take appropriate measures to prevent it from escalating. For example, if I notice a rash or joint pain, I immediately take my prescribed medication and rest to minimize the impact on my daily activities.Despite the challenges, I have not let HSP define me. I have pursued my interests and hobbies, albeit with caution.I have also found a support system in my family and friends who understand and accommodate my condition.中文回答:过敏性紫癜,又称为Henoch-Schönlein紫癜(HSP),是一种影响皮肤、关节、肠道和肾脏的小血管的血管炎。
过敏性紫癜(儿科)

过敏性紫癜临床路径(2010年版)一、过敏性紫癜临床路径标准住院流程(一)适用对象。
第一诊断为过敏性紫癜(ICD-10:D69.004)。
(二)诊断依据。
根据《临床诊疗指南-小儿内科分册》(中华医学会编著,人民卫生出版社)、《诸福棠实用儿科学(第七版)》(人民卫生出版社)。
1.病史:多见于儿童和青少年,尤其5-10岁儿童;常无明确诱发因素,但病初1-3周可有上呼吸道感染。
2.体征:高出皮面可触及紫癜为典型表现,皮疹常为对称性,四肢为主,伸侧面为多。
可伴关节、消化道或肾脏症状。
3.实验室检查:血常规白细胞正常或轻度升高;血小板正常或增高。
免疫球蛋白IgA部分病例可增高,血清补体正常。
(三)治疗方案的选择。
根据《临床诊疗指南-小儿内科分册》(中华医学会编著,人民卫生出版社)、《诸福棠实用儿科学(第七版)》(人民卫生出版社)。
1.普通型紫癜(单纯皮肤紫癜):注意休息及对症治疗(可用抗血小板凝聚药物如双密达莫片、维生素C、维生素P等)。
2.如合并关节或腹部症状:首选糖皮质激素治疗。
3.如合并肾脏症状:按过敏性紫癜肾炎治疗(判断临床类型,必要时行肾组织活检判断病理类型作分型治疗)。
(四)标准住院日。
普通型3-5天,关节型或腹型一般7-10天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:D69.004过敏性紫癜疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)入院后第1-2天。
1.必需的检查项目:(1)血常规、尿常规、大便常规和大便隐血;(2)C反应蛋白(CRP)、血沉;(3)肝肾功能、血电解质;(4)免疫球蛋白、补体。
2.根据患者病情可选择:尿微量蛋白系列、抗核抗体、抗中心粒细胞抗体、胸片、B超等。
(七)治疗开始于诊断第1天。
(八)治疗方案与药物选择。
1.普通型紫癜(单纯皮肤紫癜):可用抗血小板凝聚药物如双密达莫片(3–5mg/Kg/d)(不超过150mg/d)、维生素C、维生素P等。
医院病历(过敏性紫癜某男11岁)

入院记录姓名 XXX 住址大坝乡王谋村四社性别男入院时间 2013/01/21/17:40年龄 11 岁记录时间 2013/01/21/18:20民族汉病史叙述者患儿父亲籍贯 M 可靠程度可靠主诉:双下肢皮疹 1天。
现病史:患儿于入院前1天无明显诱因双踝部及足部出现散在分布的紫红色皮疹,略高出皮面,双侧对称分布,压之不退色,伴乏力、纳差等症状,无双足肿痛、鼻塞、流涕、恶心、呕吐、腹泻等症状,今来我院就诊,为进一步检查及治疗,门诊以“过敏性紫癜”收住入院。
患儿自发病以来精神欠佳,食欲差,睡眠尚可,二便未见异常,体重无增减。
既往史:平素体健,否认肝炎、结核,伤寒等各种急慢性传染病史。
否认手术及外伤史。
否认药物、食物过敏史。
个人史:系第二胎、第二产,足月顺产,新法接生,其母在孕期健康。
出生时哭声宏亮,无产伤及窒息史。
生后母乳喂养,五月添加辅食,八月断母乳。
体格发育正常,智力发育同正常同龄儿。
预防接种按计划免疫程序进行。
家族史:父母体健,非近亲婚配。
否认各种遗传病、代谢病、家族病病史。
体格检查T:36.8℃P:86次/分R:25次/分BP:90/60mmHg W:40kg 发育正常,营养中等,意识清楚,精神差,面色如常。
双踝部及双足可见散在分布的紫红色瘀点瘀斑,略高出皮面,压之不退色,双侧对称分布,大小不等,分布不均,边界清楚,浅表淋巴结未触及肿大。
头颅正常,五官端正,双侧眼睑无浮肿,结膜无充血,巩膜无黄染,双侧瞳孔等大等圆直径约3×3㎜,对光反射灵敏,外耳道清洁,无异常分泌物,无鼻翼扇动,鼻腔通气良好,鼻道内无脓性分泌物,口唇干燥,咽部充血,双侧扁桃体无肿大,颈软,气管居中,甲状腺无肿大。
胸廓对称无畸形,三凹征阴性,双肺呼吸运动对称,触诊语颤无增减,叩诊双肺呈清音,听诊双肺呼吸音清晰,未闻及干湿性罗音,心尖搏动无弥散,无震颤及心包摩擦感,叩诊心界无扩大,心率86次/分,律齐,心音有力,各瓣膜听诊区未闻及杂音,腹部平坦,未见肠型及蠕动波,腹壁软,肝、脾肋下未触及,肠鸣音正常。
过敏性紫癜

•
•
•
•
•
本病属免疫血管性疾病,过敏原可能与下列因素有关。 一.细菌与病毒感染 细菌中以溶血性链球菌为常见,其 次为金黄色葡萄球菌,结核杆菌和肺炎球菌等。病毒中 以流感,风疹,水痘,流行性腮腺链炎和肝炎等为最常 见。 二.寄生虫感染 以蛔虫感染最多见,其次为钩虫。寄生 虫的代谢产物或死后分解产物,均可使机体产生变态反 应。 三.食物 以动物性食物为主,主要有鱼、虾、蟹、牛 奶、蛋、鸡等。 四.药物 常用的抗生素(青、链、氯 、红毒素) ,磺胺 类,解药镇痛药(水杨酸类、 保泰松、 氨基比林、 安 乃近),镇静剂(苯巴比妥,水合氯醛),激素类,抗痨药, 其他如洋地黄、奎尼丁、阿托品、克尿塞、碘化物、汞、 铋、砷等。 五.其他某些异物 如花粉、柳絮、宠物的皮毛,以及 油漆、汽油、尘埃、化学物品、农药、化学纤维等等, 患者都可以因为接触而发病。
•
• •
过敏性紫癜—临床分型
• • 1、单纯型 是最常见类型。主要表现为皮肤紫癜,重复发生、对 称分布,可同时伴发皮肤水肿、荨麻疹。紫癜大小不等, 初局限于四肢,尤其是下肢及臀部,躯干极少累及。紫癜 常成批反呈深红色,按之不褪色,可融合成片形成瘀斑, 数日内变成紫色、黄褐色、淡黄色,经7-14日逐渐消退。 2、腹型 除皮肤紫癜外,因消化道粘膜及腹膜脏层毛细血管受 累,而产生一系列消化道症状及体征(约2/3患者发生), 如:恶心、呕吐、呕血、腹泻及粘液便、便血等。其中腹 痛最为常见,常为阵发性绞痛,多位于脐周、下腹或全腹, 发作可因腹肌紧张及明显压痛、肠鸣音亢进而误诊为外科 急腹症。在幼儿可因肠壁水肿、蠕动增强等而致肠套叠。 腹部症状、体征多与皮肤紫癜同时出现,偶可发生于紫癜 之前。 3、关节型 除皮肤紫癜外,因关节部位血管受累出现关节肿胀、 疼痛、压痛及功能障碍等表现(约1/2患者有关节症状), 多发生于膝、踝、腕、肘等大关节,关节肿胀一般较轻, 呈游走性,反复发作,经数日而愈,不遗留关节畸形。
护理查房:过敏性紫癜

免疫复合物型(Ⅲ型变态反应)
又称免疫复合物型反应,免疫复合物是指对某种 抗原产生的沉降性抗体与该抗原形成的抗原抗体 复合物,该复合物较容易沉着于血管壁基底膜及 其周围,发生以小血管壁为中心的变化,由此发 生器官及组织的损伤
临床表现
多急性起病,首发症状以皮肤紫癜为主 部分病例腹痛、关节炎或肾脏症状首先出
C避免接触可能的致敏原,观察紫癜与饮食、药物 有无关系,为医生的治疗和用药提供依据
2减轻或消除关节胀痛与腹痛
A 观察患儿关节肿胀及疼痛情况,保持关节的功能 位置。根据病情选择合理的理疗方法,教会患儿 利用放松娱乐等方法减轻疼痛。
B 患儿腹痛时卧床休息,尽量在床边守护,并做好 日常生活护理。
C按医嘱使用肾上腺皮质激素,以缓解关节疼痛和 解除痉挛性腹痛
癜、血管性假血友病、血小板无力症及血小板病等。
(3)亦见于肝脏疾患、慢性肾炎、严重凝血障碍及传染病等。
CFT
诊断要点
1、多有感染、食物、药物、花粉、虫咬、疫苗接种等 病史。
2、有典型特征性皮肤紫癜,结合关节、胃肠或肾脏 症状以及反复发作史。
3、全血白细胞及嗜酸性粒细胞增高,出血严重时, 红细胞及血红蛋白降低。
关节腔常有积液,关节症状消失较快 亦可在数月内消失,不留后遗症
肾型
肾脏病变见于30%-60%患儿,常在病程18周内出现,症状轻重不一
多数患儿出现血尿、蛋白尿和管型,伴血 压增高及浮肿,少数呈肾病综合征表现, 偶为急性肾功能衰竭
大多数都能完全恢复 约6%的患儿发展为慢性肾炎,尿毒症
其他
小儿内科
护理查房
过敏性紫癜
Allergic purpura
一、病历介绍 二、疾病相关知识 三、病因及发病机制 四、临床表现 五、辅助检查 六、治疗要点 七、护理诊断及护理措施
儿科病历——过敏性紫癜(含首次病程)

入院病历姓名:性别:年龄:婚姻:职业:现住址:工作单位:出生地:民族:入院日期:记录日期:病史陈述者:可靠程度:电话:无病史主诉双下肢皮疹4天,腹痛6小时。
现病史患儿4天前在云南高烧后发现双下肢出现弥漫分布大小不等紫红色皮疹,突出皮面,压之不褪色,无疼痛、瘙痒,无血尿、蛋白尿,无腹泻、黑便。
遂就诊于当地县医院,查血常规白细胞增高,中性粒细胞为主,C反应蛋白增高,血红蛋白、血小板正常,尿常规无异常,诊断为“过敏性紫癜”,给予氯雷他定10mg qd,双嘧达莫2片bid,头孢地尼2片bid,3天治疗后皮疹颜色变淡,皮疹数目减少。
6小时前患儿无诱因出现剑突下腹部钝痛,无恶心、呕吐,无呕血、黑便。
就诊于我院,血常规如前,尿常规提示酮体(+),尿蛋白微量,余下正常。
门诊以“过敏性紫癜”收入院。
自发病以来,患儿有一过性关节疼痛,神清、精神可,食欲一般,睡眠可,大小便正常,体重无明显变化。
既往史平素身体一般。
无肝炎病史及其密切接触史,无结核病史及其密切接触史,无食物及药物过敏史,无手术史、外伤史及血制品输注史,预防接种史按计划进行。
个人史第一胎第一产,足月,顺产,出生体重3.20kg,出生时无抢救及窒息史,母孕期健康。
生后母乳喂养,6月加辅食,饮食习惯正常。
智力及体力发育同正常同龄儿,3月开始抬头,6月会翻身,7月会坐,8月会爬,10月会站,11月会走, 24月说话。
预防接种按计划进行。
居住条件良好,睡眠规律,个人卫生习惯良好,户外运动多,家庭周围环境良好,未饲养动物,否认毒物、药物及放射线接触史。
家族史非近亲结婚,否认家族性遗传病史及类似病史。
体格检查体温36.80℃,脉搏90次/分,呼吸18次/分,血压106/65mmHg。
体重:41.0Kg 身高(长):155.0cm 体表面积:1.45m2头围:50.0cm一般状况发育正常,营养良好,正常面容,表情自如,自主体位,神志清楚,查体合作。
皮肤、黏膜全身皮肤黏膜无黄染;皮肤湿润,弹性好;双下肢可见散在暗红色皮疹,大小不等,对称分布,稍高出皮面,压之不褪色。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
入院记录姓名 XXX 住址大坝乡王谋村四社性别男入院时间2013/01/21/17:40年龄11 岁记录时间2013/01/21/18:20民族汉病史叙述者患儿父亲籍贯 M 可靠程度可靠主诉:双下肢皮疹 1天。
现病史:患儿于入院前1天无明显诱因双踝部及足部出现散在分布的紫红色皮疹,略高出皮面,双侧对称分布,压之不退色,伴乏力、纳差等症状,无双足肿痛、鼻塞、流涕、恶心、呕吐、腹泻等症状,今来我院就诊,为进一步检查及治疗,门诊以“过敏性紫癜”收住入院。
患儿自发病以来精神欠佳,食欲差,睡眠尚可,二便未见异常,体重无增减。
既往史:平素体健,否认肝炎、结核,伤寒等各种急慢性传染病史。
否认手术及外伤史。
否认药物、食物过敏史。
个人史:系第二胎、第二产,足月顺产,新法接生,其母在孕期健康。
出生时哭声宏亮,无产伤及窒息史。
生后母乳喂养,五月添加辅食,八月断母乳。
体格发育正常,智力发育同正常同龄儿。
预防接种按计划免疫程序进行。
家族史:父母体健,非近亲婚配。
否认各种遗传病、代谢病、家族病病史。
体格检查T:36.8℃ P:86次/分 R:25次/分 BP:90/60mmHg W:40kg发育正常,营养中等,意识清楚,精神差,面色如常。
双踝部及双足可见散在分布的紫红色瘀点瘀斑,略高出皮面,压之不退色,双侧对称分布,大小不等,分布不均,边界清楚,浅表淋巴结未触及肿大。
头颅正常,五官端正,双侧眼睑无浮肿,结膜无充血,巩膜无黄染,双侧瞳孔等大等圆直径约3×3㎜,对光反射灵敏,外耳道清洁,无异常分泌物,无鼻翼扇动,鼻腔通气良好,鼻道内无脓性分泌物,口唇干燥,咽部充血,双侧扁桃体无肿大,颈软,气管居中,甲状腺无肿大。
胸廓对称无畸形,三凹征阴性,双肺呼吸运动对称,触诊语颤无增减,叩诊双肺呈清音,听诊双肺呼吸音清晰,未闻及干湿性罗音,心尖搏动无弥散,无震颤及心包摩擦感,叩诊心界无扩大,心率86次/分,律齐,心音有力,各瓣膜听诊区未闻及杂音,腹部平坦,未见肠型及蠕动波,腹壁软,肝、脾肋下未触及,肠鸣音正常。
肛门及外生殖器正常。
脊柱、四肢无畸形,活动如常。
神经系统检查:腹壁反射正常,双侧巴彬氏征阴性。
实验室及特殊检查暂无。
初步诊断:过敏性紫癜医师签名:首次病程记录2013/01/21/18:00患儿,XXX,男,11岁,系大坝乡王谋村人,因“双下肢皮疹1天。
”入院。
患儿于入院前1天无明显诱因双踝部及足部出现散在分布的紫红色皮疹,略高出皮面,双侧对称分布,压之不退色,伴乏力、纳差等症状,无双足肿痛、鼻塞、流涕、恶心、呕吐、腹泻等症状,今来我院就诊,为进一步检查及治疗,门诊以“过敏性紫癜”收住入院。
入院查体:T:36.8℃ P:86次/分 R:25次/分 BP:90/60mmHg W:40kg发育正常,意识清楚,精神差,面色如常。
双踝部及双足可见散在分布的紫红色瘀点瘀斑,略高出皮面,压之不退色,双侧对称,大小不等,分布不均,边界清楚。
五官端正,结膜无充血,双侧瞳孔等大等圆直径约3×3㎜,对光反射灵敏,外耳、鼻无异常,口唇干燥,咽部充血,颈软,胸廓对称无畸形,双肺呼吸音清晰,心率86次/分,律齐,心音有力,未闻及杂音,腹软,腹部叩诊呈鼓音,肠鸣音正常。
肛门及外生殖器正常。
脊柱、四肢无畸形,活动如常。
神经系统检查:腹壁反射正常,双侧巴彬氏征阴性。
初步诊断:过敏性紫癜诊断依据:1.双下肢皮疹 1天;2.查体:精神差,口唇干燥,双踝部及双足可见散在分布的紫红色瘀点瘀斑,略高出皮面,压之不退色,双侧对称,大小不等,分布不均,边界清楚。
鉴别诊断:1.特发性血小板减少性紫癜:又称自身免疫性血小板减少性紫癜,是小儿最常见的出血性疾病。
其主要临床特点是:皮肤、粘膜自发性出血和束臂实验阳性,血小板减少、出血时间延长和血块收缩不良。
该患儿双踝部及双足有散在的皮疹,该病不排外,代入院后化验后以协诊;2.风湿性关节炎:可发生于任何年龄,集中于2-3岁和9-12岁,形成两个发病高峰。
该患儿双下肢肿痛1天,观察病情变化结合类风湿因子化验结果可与鉴别。
医师签名:诊疗计划2013/01/21/18:10一.诊断计划:1.化验血、尿、便常规;2.化验生化全项及C反应蛋白;3.化验抗“O”及类风湿因子;4.化验感染三项及乙肝三系统;6.做腹部彩超检查;7.必要时到上级医院检测过敏原。
二.治疗计划:1.隔离;2.保持被褥衣物清洁;3.抗感染:选用青霉素;4.抗过敏,选用西替利嗪、氢化可的松;5.改善血管通透性,选用“葡萄糖酸钙”、复方芦丁片;6.对症治疗。
医师签名:病程记录2013/01/22/09:00入院后给予抗感染、抗过敏、改善血管通透性及对症治疗,患儿双下肢及膝关节肿痛减轻,再无新皮疹出现,无头痛、头晕、恶心、呕吐等症状,精神好转,食欲尚可,大小便未见异常。
查体:面色及口唇红润,双下肢及足部原有皮疹颜色变暗,未再出现新皮疹,双侧小腿部仍有轻度肿痛,压之无凹陷,咽部充血,双肺呼吸音清晰,心率83次/分,律齐,心音有力,未闻及杂音,腹软,腹部无压痛及反跳痛,肠鸣音正常,双下肢活动正常。
各项检查结果为回报。
患儿双下肢皮疹伴双侧小腿及膝关节肿痛,双下肢活动轻度受限,首先考虑为皮肤型及关节混合型,向家长交代病情,过敏性紫癜一般预后良好,除少数重症患儿可死于肠出血、肠套叠、肠坏死或神经系统损伤外,大多痊愈。
病程一般1-2周至1-2个月,少数可长达数月或1年以上,部分病例有复发现象。
密切观察患儿病情变化。
医师签名:2013/01/23/09:30 X主任医师查房记录患儿生命体征平稳,原有皮疹颜色变暗,未见新皮疹出现,食欲及夜间睡眠尚可,二便未见异常。
查体:面色红润,双下肢原有皮疹颜色变暗,双侧眼睑无水肿,双下肢无水肿,未见新皮疹,咽部略充血,双肺呼吸音清晰,心音有力,心率84次/分,律齐,未闻及杂音,腹软,全腹无压痛,未触及腹部包块,肠鸣音正常。
入院后血常规检查:WBC8.21×109/L RBC4.34×109/L HGB125g/L GR49.10% LY41.30% PLT311×109/L;化验尿常规示无异常。
血生化全项示:谷丙转氨酶12 U/L 谷草转氨酶30 U/L 碱性磷酸酶192U/L 谷酰转肽酶15 U/L a-羟丁酸脱氢359u/L 磷酸肌酸激酶123U/L 肌酸激酶同功酶16 U/L乳酸脱氢酶409 U/L 总胆红素71.4umol/L 直接胆红素1.6 umol/L 间接胆红素3.90 umol/L钾 4.8mmol/L钠137mmol/L 氯104 mmol/L 离子钙1.36mmol/L 钙2.72mmol/L 乙肝表面抗原阴性 C-反应蛋白0.00mg/L;凝血酶原时间15.10秒活化部分凝血酶原时间42.70秒 D-二聚体198.9 mg/L 纤维蛋白原190.40mg/dl;血沉11mm/1h;化验抗“O”、类风湿因子及c-反应蛋白均为阴性。
X主任医师查房意见:关于诊断,根据患儿1.双下肢皮疹 1天; 2.查体:精神差,口唇干燥,双踝部及双足可见散在分布的紫红色瘀点瘀斑,略高出皮面,压之不退色,双侧对称,大小不等,分布不均,边界清楚。
过敏性紫癜成立。
入院后化验血尿常规、生化全项、凝血三项、血沉、及炎性指标均无异常,再次向家长交代病情,过敏性紫癜一般预后良好,除少数重症患儿可死于肠出血、肠套叠、肠坏死或神经系统损伤外,大多痊愈。
该患儿化验血常规示淋巴细胞比例增高,提示病毒感染,应注意病毒感染及病毒感染继发细菌感染,继续给克林素抗感染,予西替利嗪抗过敏,继续予葡萄糖酸钙改善血管通透性,可选用肝素钠抗凝,注意对症治疗,必要时请中医内科会诊,以联合中药治疗,指导家属注意合理饮食,密切观察患儿病情变化。
以上医嘱已遵照执行。
医师签名:2013/01/24/09:00患儿精神尚可,全身无新皮疹出现,双下肢肿痛消失,食欲及夜间睡眠尚可,二便通畅。
查体:面色红润,双侧小腿及足背部原有皮疹颜色变暗并逐渐消退,双肺呼吸音清晰,未闻及干湿性罗音,心率84次/分,律齐,心音有力,未闻及杂音,腹软,全腹无压痛,肠鸣音正常。
四肢关节活动不受限。
入院后化验感染三项及乙肝三系统均为阴性,患儿病情平稳,继续给克林霉素抗感染,予西替利嗪抗过敏及对症等巩固疗效。
医师签名:2013/01/25/09:00今晨查房见患儿精神可,全身无新皮疹出现,食欲及夜间睡眠尚可,二便无异常。
查体:面色红润,双侧小腿及足背部原有皮疹颜色变暗,双肺呼吸音清晰,未闻及干湿性罗音,心率85次/分,律齐,心音有力,未闻及杂音,腹软,全腹无压痛,肠鸣音正常。
四肢关节活动可。
患儿病情好转,今日停一级护理,改二级护理患儿病情平稳,同前治疗。
医师签名:2013/01/27/09:00患儿生命体征平稳,全身未再出现新皮疹,原有皮疹已消退,无发热、腹痛、关节疼痛等症状,食欲正常,夜间睡眠尚可,二便未见异常。
查体:面色如常,口唇红润,全身无水肿,双侧及足背皮疹已消退,咽部无充血,双肺呼吸音清晰,心率86次/分,律齐,心音有力,未闻及杂音,腹软,全腹无压痛,肠鸣音正常。
四肢关节活动自如。
咽拭子培养:1.草绿色链球菌,2.奈瑟氏菌,3.48h无真菌生长;治疗继续予葡萄糖酸钙改善血管通透性及对症观察治疗。
医师签名:2013/01/28/09:30 X主任医师查房记录患儿双侧下肢再未新皮疹出现,精神尚可,食欲正常,夜间睡眠可,排尿排便未见异常。
查体:面色及口唇红润,双侧眼睑无水肿,双肺呼吸音清晰,咽部无充血,心率86次/分,律齐,心音有力,未闻及杂音,腹软,全腹无压痛及反跳痛,肠鸣音正常。
四肢关节活动自如。
X主任医师查房意见:患儿过敏性紫癜诊断明确,入院后经给予青霉素抗感染,西替利嗪抗过敏及对症等治疗,目前患儿皮疹已消退,关节疼痛消失,患儿病情明显好转,注意监测尿常规,继续给西替利嗪、葡萄糖酸钙等联合抗过敏,予“克林霉素”抗感染及对症观察治疗。
以上医嘱已遵照执行。
医师签名:2013/01/30/09:00患儿生命体征平稳,全身未再出现新皮疹,原有皮疹已消退,无发热、腹痛、关节疼痛等症状,食欲正常,夜间睡眠尚可,二便未见异常。
查体:面色如常,口唇红润,全身无水肿,咽部无充血,双肺呼吸音清晰,心率84次/分,律齐,心音有力,未闻及杂音,腹软,全腹无压痛,肠鸣音正常。
四肢关节活动自如。
大便常规化验无异常,入院后大便常规化验未见异常,复查尿常规化验无异常;如无异常病情变化,明日可出院。
医师签名:2013/01/31/11:00 出院记录患儿XXX,男,12岁,因“双下肢皮疹1天。
”入院。
入院后诊断:过敏性紫癜。
入院后经抗感染、抗过敏及对症治疗,现患儿双下肢皮疹消退,全身无水肿,无腹痛及关节疼痛等,体温正常,食欲及睡眠可,大小便未见异常,查体:面色及口唇红润,咽部无充血,双肺呼吸音清晰,心音有力,律齐,未闻及杂音,腹软,肠鸣音正常。
