肺栓塞_ICU
ICU35例肺栓塞的临床诊断步骤与治疗

速、 血压 ( 下降 甚 至休 克 ) 化 等 ; 类 患 者 即刻 行 变 此
下 列检 查 : 1 心 电图 : () 出现 Sl QmT I 即 I 1( 导联 S
波 加深 , Ⅲ导联 出现 Q q波及 T波倒 置 ) / 改变 ; 他 其
心 电 图改变 包括 完全 或不 完全 性右 束支 传导 阻滞 ,
前 尚无准 确流行 病学 资料 _ 3 I 。为提 高 对 P E的认 识 ,
完善诊疗 步骤 , 现将我 院 2 0 年 1 01 月至 2 0 0 7年 1 0
成 。4 血浆 D二 聚体 >50 g 。 () 一 0 / 第二 步 :1增 强 L ()
螺 旋 C 啼动脉 内呈 中心 、 T: 附壁 、 部分 及完 全性充盈
肺 型 p波 ,电轴右偏 ,顺钟 向转 位等 心 电图改 变 。
( ) 气分 析 : 2血 低氧 血症 、 碳 酸血 症 、 低 肺泡 . 动脉 氧
分 压 差增 大 。( ) 3 超声 心 动 图 : 心 房 或右 心 室扩 右 大 、 室壁运 动 异常 、 动脉高 压 、 动脉 内血栓 形 右 肺 肺
伤 骨折 或 手 术 , 例 心 房 颤动 , 羊 水栓 塞 , 3 2例 2例深 静 脉 置 管 , 例 原 因不 明 接 受 抗 凝 治疗 的 1 1 6例
患者中有 2例死亡( 均为羊 水栓塞患者)接受溶栓治疗的 1 , 9例患者 中有 3例死亡。 结论 拴塞诊断率的关键 除羊水拴塞患者以外, 溶栓治疗可提高患者生存率 。 【 关键词 】 肺栓塞; 治疗 : 临床表现 ; 诊断步骤
1 一 般 资料 :0 1 1月至 2 0 . 20 年 0 7年 1 0月 , 由
外院及其 他科窜 转 人 I U后临 床诊 断 为 P C E的患者 共3 5例 , 中男 l 其 9例 , l 女 6例 , 年龄 2 7 8~ 7岁 。 2 诊 断步 骤 : 括 疑诊 、 诊 、 因三个 步骤 : . 包 确 求
肺栓塞应急处理预案

一、预案背景肺栓塞(PE)是一种严重威胁患者生命的心血管急症,由肺动脉或其分支的血栓阻塞引起,可能导致呼吸功能和肺循环功能障碍。
为提高救治成功率,降低患者死亡率,特制定本预案。
二、预案目标1. 快速识别和评估肺栓塞患者,确保及时有效的救治。
2. 建立完善的应急处理流程,提高救治效率。
3. 加强医护人员培训,提高对肺栓塞的诊疗能力。
4. 提高患者及家属对肺栓塞的认识,降低发病率。
三、预案组织架构1. 成立肺栓塞应急处理小组,负责制定、实施和监督预案。
2. 小组成员包括:急诊科主任、呼吸科主任、心内科主任、ICU主任、护士长、医生、护士等。
3. 各部门负责人为小组成员,负责本部门在预案中的职责。
四、应急处理流程1. 识别与评估(1)患者出现呼吸困难、胸痛、晕厥、咯血等症状时,应立即考虑肺栓塞可能性。
(2)医护人员应迅速进行床旁评估,包括:生命体征、意识状态、呼吸频率、血压、心率等。
(3)必要时,进行动脉血气分析、心电图、胸部X光、超声心动图等检查。
2. 诊断与鉴别诊断(1)根据临床表现、辅助检查结果,初步诊断为肺栓塞。
(2)进行鉴别诊断,排除其他疾病,如心肌梗死、肺炎、气胸等。
3. 急性治疗(1)立即给予吸氧,保持呼吸道通畅。
(2)根据病情,给予镇静、镇痛、抗焦虑等治疗。
(3)根据患者情况,进行溶栓治疗、抗凝治疗、抗血小板聚集治疗等。
4. 持续监测与治疗(1)密切监测患者生命体征、呼吸功能、心脏功能等。
(2)根据病情变化,调整治疗方案。
(3)做好出院后随访工作,防止复发。
五、应急处理措施1. 加强医护人员培训,提高对肺栓塞的诊疗能力。
2. 建立肺栓塞救治绿色通道,确保患者得到及时救治。
3. 加强医院与社区、基层医疗机构的合作,提高对肺栓塞的早期识别和报告能力。
4. 开展肺栓塞健康教育,提高患者及家属对疾病的认识。
六、预案实施与监督1. 肺栓塞应急处理小组定期召开会议,总结经验,改进预案。
2. 对预案实施情况进行监督,确保各项措施落实到位。
ICU相关计算公式

ICU相关计算公式ICU计算是指在医学领域中用于评估和管理危重病人的一种方法,常用于重症监护单位(ICU)中。
以下是一些常见的ICU计算公式。
1.肺泡-动脉氧分压差(A-aDO2)A-aDO2反映了肺泡和动脉血氧分压的差异,用于评估肺气肿、肺栓塞、急性肺炎等疾病。
公式:A-aDO2=(PB-PH2O)×FiO2-(PaCO2/R)-PaO2其中,PB为气道总压,PH2O为水蒸气分压,FiO2为吸入氧浓度,PaCO2为动脉二氧化碳分压,PaO2为动脉氧分压,R为呼吸商。
2.肺泡-动脉氧分压比(P/F比)P/F比用于评估急性呼吸窘迫综合征(ARDS)等疾病的严重程度。
公式:P/F比=PaO2/FiO2其中,PaO2为动脉氧分压,FiO2为吸入氧浓度。
3.肺泡一分钟通气量(VA)VA用于评估肺通气功能,反映了肺泡有效通气量。
公式:VA=(Vt-Vd)×FR其中,Vt为潮气量,Vd为死腔通气量,FR为呼吸频率。
4. 肺泡顺应性(Cst)Cst用于评估肺的弹性,反映了肺的膨胀度。
公式:Cst = Vt / (ΔP - PEEP)其中,Vt为潮气量,ΔP为气道峰压与基础压差,PEEP为呼气末正压。
5.死腔通气量(VD)VD用于评估肺血流和通气的分配情况,反映了肺的灌注情况。
公式:VD=(PaCO2-PECO2)/PaCO2其中,PaCO2为动脉二氧化碳分压,PECO2为呼气末二氧化碳分压。
6.目标动脉血压(MAP)MAP用于评估血液循环情况,提供重要的心血管功能信息。
公式:MAP=(1/3)×(SBP-DBP)+DBP其中,SBP为收缩压,DBP为舒张压。
7.体表面积(BSA)BSA用于指导药物剂量的选择,通常用于重症监护中的静脉用药。
公式:BSA = 0.0061 × (身高cm^0.725) × (体重kg^0.425)以上是一些常见的ICU计算公式,这些公式通过量化和计算来评估和管理危重病人的状况,并提供指导临床决策的依据。
ICU内老年肺栓塞误诊12例临床分析

7 5 0 3 0 6内 蒙古 阿拉 善盟 中 心 医 院
d o i : 1 0 . 3 9 6 9 / j . 1 s s n . 1 0 0 7 —6 1 4 x . 2 0 1 3 .
01. 2 68
诊 。同时分析患 者病 史 、 高危 因素、 临床 资料 、 诊疗经过等 明确误 诊原 因。
肺栓塞的发 病率 及病死 率 随年 龄增
长而上升 , 但老年肺栓塞 的生前诊断只有 1 / 3 。I C U内收治 患 者 病情 复 杂危 重 , 老年肺栓塞患者较易误诊 , 现就误诊病例
特 点 及 预 防措 施 做 一 分 析 讨 论 。 危 险因素 : 由于 肺 栓 塞 与深 静 脉 血 栓 形 成 是 同 一 种 疾 病 病 程 中 两 个 不 同 阶 段
摘
要 目的 : 探讨 I C U 内 收 治 老 年 肺
化验及检查 : ① 血气 分析 : 1 2例 均行
血气 分 析 , 其 中 7例 氧 分 压 ( P a O )<
栓 塞 患 者 误 诊 原 因及 预 防措 施 。 方 法 : 回
顾 性分析 1 2例老年肺栓塞 患者的临床 资 料、 误诊 情 况。结 果 : 高龄 、 罹 患动 脉 疾 病、 长期卧床是老年肺栓塞 患者常见危险 因素, 呼吸 困难、 心动过 速是 最 常见 临床 表现 , 昏厥、 血压低 、 肺部 听诊 阳性体征 亦 较 常见 。诊 疗 中出现 不明原 因咯血 , 疑 诊 肺栓塞提 示意 义较 强。老年 肺栓 塞 常误 诊 为肺 炎、 C O P D急性加 重 , 误 诊 脑卒 中、 脓毒症 亦存在 。结论 : 老年 患者肺栓 塞危 险 因素较 多, 收治I C U 内患者 病情 复 杂 易误诊 , 应对老年肺栓塞 患者临床表 现不 典型 有深 刻认 识 , 加强 I C U 内深静 脉 血
ICU_患者收治标准

ICU 患者收治标准(一)收治原则ICU收治患者主要范围为急危重症患者的抢救和延续性生命支持、发生多器官功能障碍患者的治疗和器官功能支持和防治多脏器功能障碍综合征。
包括:1.已经发生急性、危及生命的脏器功能障碍,经加强医疗有可能恢复的危重病人。
2.有可能发生重要脏器功能障碍或者衰竭,需要进行持续监测的高危病人。
(二)收治标准优先级别优先级别用于区分最需要收入重症医学科(一级)到收入重症医学科对预后不能提供帮助的人群(四级)。
(1)一级:病情危重不稳定,只有重症医学科才能提供足够的加强治疗及监护。
这些治疗包括呼吸机支持、持续的血管活性药物输注、持续肾脏替代等,如术后或急性呼吸衰竭需要机械通气支持、休克或血流动力学不稳定需要侵入性监测和血管活性药物支持。
治疗积极程度无限制。
(2)二级:需要加强监测及立即进行干预,如慢性疾病状态发展成急性内科或外科重症。
治疗积极程度无限制。
(3)三级:病情危重不稳定,但由于基础疾病本身或急性病变的特点,康复的可能性不大。
患者可能需要强化治疗以缓解急性病情加重,但治疗积极程度常受限制,如患者本人或家属拒绝最终的气管插管或心肺复苏。
这类病人常包括合并感染、心包填塞或气道阻塞等转移性恶性肿瘤的患者。
(4)四级:通常不适合收入重症医学科。
收治这类病人需要根据个别情况并经过重症医学科主任同意。
包括如下2类:低危:重症医学科的加强治疗对患者没有太大的意义。
如一般性的外周血管手术、血流动力学稳定的糖尿病酮症酸中毒、轻度的充血性心力衰竭者、药物中毒等。
不可逆性疾病终末期,死亡不可避免,如严重的不可逆性脑损坏、不可逆的多器官功能衰竭、转移性肿瘤对化疗/放疗无效(除非患者接受特别的治疗方案治疗)等、病人拒绝加强治疗和监护,仅接受安慰治疗、脑死亡的非器官供给者、持续植物状态等。
疾病诊断依据疾病诊断和临床表现来决定是否需要收住ICU。
(1)心血管系统1)伴有并发症的急性心肌梗死2)心源性休克3)需要密切监测和干预的复杂性心律失常4)急性充血性心力衰竭合并呼吸衰竭和/或需要血流动力学支持5)高血压急症6)不稳定性心绞痛,特别是伴有节律异常、血流动力学不稳定或持续胸痛7)心脏停搏8)心包填塞/缩窄伴血流动力学不稳定9)主动脉夹层动脉瘤10)心脏完全传导阻滞(2)呼吸系统1)急性呼吸衰竭需要呼吸机支持2)肺栓塞、肺梗塞3)大咯血4)呼吸衰竭已行紧急气管插管5)呼吸道梗阻6)慢性阻塞性肺疾病(COPD)(3)神经系统1)急性脑卒中并神志改变2)昏迷:代谢性、中毒性或非中毒性3)颅内出血并有脑疝危险4)急性蛛网膜下腔出血5)脑膜炎伴神志改变或呼吸受累6)中枢神经系统或神经肌肉疾病致神经系统或肺功能恶化7)癫痫持续状态8)脑死亡或可能发生脑死亡的患者拟行器官捐献的9)脑血管痉挛10)严重的颅脑外伤患者(4)胃肠道系统1)危及生命的消化道出血,包括低血压、心绞痛、活动性出血和/或存在合并症2)爆发性肝功能衰竭3)重症胰腺炎4)食道穿孔伴或不伴有纵膈感染(5)内分泌系统1)糖尿病酮症酸中毒并发血流动力学不稳定、神志改变、呼吸功能不全或严重的酸中毒2)甲状腺危象或粘液性水肿性昏迷伴有血流动力学不稳定3)高渗性昏迷和/或血流动力学不稳定4)其他的内分泌疾病如肾上腺危象伴有血流动力学不稳定5)严重的高钙血症并神志改变,需要血流动力学监测6)低钠或高钠血症伴随癫痫发作,神志改变7)低镁或高镁血症伴随血流动力学受累或心脏节律异常8)低钾或高钾血症伴心脏节律异常或肌肉无力9)低磷血症伴肌肉无力(6)妇产科妊高症、羊水栓塞等(7)外科术后1)术后高危患者2)需要血流动力学监测3)需要机械通气支持治疗4)加强血糖、血脂、肝肾功调整治疗的患者5)需长期肠内、肠外营养的患者(大于一周)6)胃肠瘘7)胰瘘8)小肝综合症9)胃瘫、肠瘫(8)其他1)急性放射病(ARS)2)需血流动力学监测3)治疗需要重症医学科水平的强化护理4)环境损伤(光、溺水、低/高温)5)新疗法/试验性治疗有较高的风险6)药物摄入和药物过量:药物摄入后血流动力学不稳定,药物摄入后神志明显改变、呼吸道保护能力丧失,药物摄入后癫痫发作7)感染性休克、过敏性休克、失血性休克8)弥漫性血管内凝血(DIC)9)重症营养不良10)多发伤,复合伤11)中毒(一氧化碳、甲醇、氨气、甲胺磷、毒蛇咬伤、百草枯)12)热射病13)席汉综合征(sheehans)14)挤压综合征15)重症病毒感染早期,如SARS、巨细胞病毒(CMV)、冠状病毒、EB病毒等感染客观指标(1)生命体征1)脉搏<40次/分或>150次/分2)收缩压<80mmHg或比患者平时低20mmHg3)平均动脉压低于60mmHg4)舒张压高于120mmHg5)呼吸频率高于35次/分(2)实验室检查1)血清钠<110mmol/L或>170mmol/L2)血清钾<2.0mmol/L或>7.0mmol/L3)PaO2<50mmHg4)pH<7.1或>7.75)血糖>800mg/dL6)血钙>3.75mmol/L(15mg/dL)7)药物或其他化学成分达中毒水平。
内科肺栓塞的应急预案演练

一、演练背景某医院内科病房,患者张某某,男,65岁,因咳嗽、气促、胸痛等症状入院。
入院后,经检查发现患者存在肺栓塞,病情危重。
为提高医院对内科肺栓塞的应急处置能力,保障患者生命安全,我院决定开展内科肺栓塞应急预案演练。
二、演练目的1.提高医护人员对内科肺栓塞的认识,掌握内科肺栓塞的诊疗流程。
2.检验医院内科肺栓塞应急预案的可行性和有效性。
3.提高医护人员之间的协作能力,确保在紧急情况下能够迅速、有序地应对肺栓塞事件。
三、演练时间2021年X月X日,上午9:00-11:00四、演练地点内科病房、急诊科、ICU五、演练组织1.演练总指挥:医院院长2.演练副总指挥:医务科科长、护理部副主任3.演练组成员:内科医护人员、急诊科医护人员、ICU医护人员、药剂科、检验科等相关科室人员六、演练流程1.病例导入患者张某某,男,65岁,因咳嗽、气促、胸痛等症状入院。
入院后,经检查发现患者存在肺栓塞,病情危重。
2.应急预案启动(1)内科医护人员接到病例后,立即启动内科肺栓塞应急预案。
(2)内科医护人员立即通知急诊科、ICU等相关科室。
(3)急诊科、ICU等相关科室医护人员迅速到位,准备接诊患者。
3.病情评估与救治(1)内科医护人员对患者进行病情评估,判断病情严重程度。
(2)根据病情,制定治疗方案,包括抗凝治疗、溶栓治疗等。
(3)内科医护人员对患者进行生命体征监测,密切观察病情变化。
4.病情报告与会诊(1)内科医护人员向医院领导报告患者病情。
(2)医院领导组织专家会诊,确定治疗方案。
5.病情观察与护理(1)内科医护人员对患者进行病情观察,密切监测生命体征。
(2)护理人员对患者进行基础护理,包括吸氧、保暖、营养支持等。
6.病情稳定与转归(1)经过治疗,患者病情逐渐稳定。
(2)内科医护人员对患者进行病情评估,决定是否转诊。
7.演练总结与改进(1)演练结束后,召开总结会议,分析演练过程中存在的问题。
(2)针对问题,制定改进措施,完善应急预案。
术中突发肺栓塞应急预案及流程

为保障患者手术安全,提高医务人员对术中突发肺栓塞的应急处理能力,制定本应急预案。
二、适用范围适用于医院各科室在手术过程中发生的肺栓塞事件。
三、应急预案及流程1. 发现症状(1)患者突然出现呼吸困难、胸痛、晕厥、面色苍白、冷汗等症状。
(2)护士或医生在手术过程中发现患者心率、血压异常波动,怀疑发生肺栓塞。
2. 立即报告(1)护士或医生立即报告手术室内其他医护人员,并呼叫麻醉师。
(2)立即启动应急预案,通知相关科室和人员。
3. 初步处理(1)立即将患者置于平卧位,头部抬高15°~30°,保持呼吸道通畅。
(2)给予高流量吸氧,氧流量8~10L/min。
(3)建立静脉通道,快速静脉注射利尿剂和抗凝药物。
4. 救护措施(1)通知急诊科,准备紧急转运至ICU。
(2)通知ICU,做好接诊准备。
(3)麻醉师协助对患者进行心肺复苏,必要时进行气管插管。
(4)遵医嘱给予抗休克治疗、溶栓治疗、抗凝治疗等。
5. 途中处理(1)转运途中保持患者平稳,密切观察生命体征。
(2)与ICU保持联系,了解患者病情变化。
(1)患者到达ICU后,立即进行心电监护、血氧饱和度监测等。
(2)继续给予高流量吸氧、抗凝治疗、溶栓治疗等。
(3)密切观察患者病情变化,调整治疗方案。
7. 事后总结(1)组织相关人员对此次事件进行总结,查找原因,完善应急预案。
(2)对参与救治的医护人员进行培训,提高应急处理能力。
四、注意事项1. 各科室应熟悉应急预案及流程,确保在发生肺栓塞时能迅速采取救治措施。
2. 加强医护人员对肺栓塞的认识,提高警惕性。
3. 定期进行应急演练,提高医护人员应对突发事件的处置能力。
4. 加强与ICU、急诊科等相关部门的沟通与协作,确保救治工作顺利进行。
5. 严格执行各项护理制度及流程,确保患者安全。
肺栓塞

(一)DVT的治疗 常用的药物有肝素、低分子量肝素和华法林等。 普通肝素(UFH):静脉注射:先80IU/kg的负荷剂 量静脉推注,继18IU/(kg〃h)维持;6小时复查 APTT,使APTT在正常对照1.5~2.3倍范围内;皮下 注射:先静脉250IU/kg给一负荷量,或直接静脉注 射5000IU,然后皮下注射,17500IU(或 250IU/kg),每12小时一次。副作用:出血和肝素 诱发的血小板减少症。 低分子肝素(LMWH):皮下注射,每日1~2次,按 体重给药;按抗Xa水平评估,在0.5~1.5U/ml之间。 极度肥胖(体重>100kg)、极度消瘦(体重< 40kg)及肾功能不全患者按体重给药的剂量要减少; 内生肌酐清除率<30ml/分时应慎用。
(一)DVT的治疗 非手术疗法:溶栓、抗凝、滤器臵入以及其他 介入治疗。 手术治疗 一般治疗:卧床休息和抬高患肢:1~2周,通便。 抗凝治疗: 适应证:(1)临床表现和实验室检查一旦怀疑VTE, 应立即使用肝素抗凝治疗,而不能待确定诊断。 (2)已确诊的静脉血栓形成。 禁忌证:严重出血素质、严重肝肾功能不全、恶性 高血压、两周内曾行大手术尤其颅内或眼科手术、 近2~3个月曾发生脑出血及高度过敏的人。
(一)下肢深静脉血栓形成的临床表现 1.疼痛和压痛 :Homan征阳性 2.肿胀 3.静脉曲张、皮下静脉突出 4.低热 5.患肢轻度发绀 6.束状物 :静脉内的条索状血栓。 (二)上肢深静脉血栓形成的临床表现 1.疼痛 2.患肢肿胀 3.患肢轻度发绀 非凹陷性水肿及上臂、胸壁的皮 下侧支静脉扩张。
5、核磁共振成像(MRI):有可能为将来确定溶栓 方案提供依据。 6、 心电图:V1-V4 T波改变和ST段异常;部分 SⅠQⅢTⅢ征(即Ⅰ导S 波加深,Ⅲ导出现Q/ q 波及 T波倒臵);其它改变包括完全或不完全右束支传 导阻滞;肺型P 波;电轴右偏,顺钟向转位等。 SⅠQⅢTⅢ征、电轴右偏和不完全右束支传导阻滞为 急性肺心病的特征性表现。 7、超声心动图:右室壁局部运动幅度降低;右心 室和(或)右心房扩大;室间隔左移和运动异常; 近端肺动脉扩张;三尖瓣返流速度增快;下腔静脉 扩张,吸气时不萎陷。 8、动脉血气分析:低氧血症,低碳酸血症,肺泡动脉血氧分压差(P(A2a)O2)增大。 9、肺动脉造影:经典与参比方法。
肺栓塞的治疗方法有哪些?

肺栓塞的治疗方法有哪些?虽然肺栓塞的血栓,部分甚至全部可自行溶解、消失,但经治疗的急性肺栓塞患者比不治疗者病死率低5~6倍,因此,一旦确定诊断,即应积极进行治疗,不幸的是能得到正确治疗的患者仅30%。
肺栓塞的治疗目的是使患者渡过危急期,缓解栓塞引起的心肺功能紊乱和防止再发;尽可能地恢复和维持足够的循环血量和组织供氧。
对大块肺栓塞或急性肺心病患者的治疗包括及时吸氧、缓解肺血管痉挛、抗休克、抗心律失常、溶栓、抗凝及外科手术等治疗。
对慢性栓塞性肺动脉高压和慢性肺心病患者,治疗主要包括阻断栓子来源,防止再栓塞,行肺动脉血栓内膜切除术,降低肺动脉压和改善心功能等方面。
1.急性肺栓塞的治疗(1)急救措施:肺栓塞发病后头二天最危险,患者应收入ICU病房,连续监测血压、心率、呼吸、心电图、中心静脉压和血气等。
①一般处理:使患者安静、保暖、吸氧;为镇静、止痛,必要时可给予吗啡、哌替啶、可待因;为预防肺内感染和治疗静脉炎应用抗生素。
②缓解迷走神经张力过高引起的肺血管痉挛和冠状动脉痉挛,静脉注射阿托品0.5~1.0mg,如不缓解可每1~4小时重复1次,也可给罂粟碱30mg皮下、肌内或静脉注射,1次//h,该药也有镇静和减少血小板聚集的作用。
③抗休克:合并休克者给予多巴胺5~10μg/(kg?min)、多巴酚丁胺3.5~10μg/(kg?min)或去甲肾上腺素0.2~2.0μg(kg?min),迅速纠正引起低血压的心律失常,如心房扑动、心房颤动等。
维持平均动脉血压>80mmHg,心脏指数>2.5L/(min?m2)及尿量>50ml/h。
同时积极进行溶栓、抗凝治疗,争取病情迅速缓解。
需指出,急性肺栓塞80%死亡者死于发病后2h以内,因此,治疗抢救须抓紧进行。
④改善呼吸:如并有支气管痉挛可应用氨茶碱、二羟丙茶碱(喘定)等支气管扩张剂和黏液溶解剂。
也可用酚妥拉明10~20mg溶于5%~10%葡萄糖100~200ml内静脉滴注,既可解除支气管痉挛,又可扩张肺血管。
肺栓塞的诊治原则.

急性肺血栓栓塞症(APTE)一、高危急性肺栓塞发作处理1、RICU护理常规(I)特护。
(2)软食或鼻饲。
(3)绝对卧床休息(合并下肢DVT者)。
(4)监测脉搏、呼吸、血压、血氧饱和度等生命体征。
(5)动态监测心电图、动脉血气分析。
(6)易消化饮食。
(7)保持大便通畅,避免用力。
(8)绝对卧床休息(对合并DVT患者,抗凝治疗INR值达到2.0左右方可活动)。
2.一般治疗(1)氧疗(鼻导管或面罩)(低氧血症患者)。
(2)呼吸循环支持治疗(有创或无创,呼吸衰竭患者),应用机械通气中应尽量减少正压通气对循环系统的不良影响。
(3)适当使用镇静剂(有焦虑和惊恐症状者)。
(4)适当使用止痛药治疗(有胸痛者)。
(5)应用抗生素控制下肢血栓性静脉炎和预防肺栓塞并发感染。
(6)对右心功能不全、心排血量下降但血压尚正常的患者,可给子具有一定肺血管扩张作用和正性肌力作用的药物,如多巴胺或多巴酚丁胺。
(7)若出现血压下降,可增大剂量或使用其他血管加压药物,如去甲肾上腺素等。
血管活性药物在静脉注射负荷量后(多巴胺3~5mg,去甲肾上腺素1mg),持续静脉滴注维持。
(8)谨慎使用液体负荷疗法(过多液体负荷可能加重右心室扩张、影响心排血量)。
3.溶栓治疗适应证:①两个肺叶以上的大块肺栓塞者;②不论肺动脉血栓栓塞部位及面积大小只要血流动力学有改变者;③并发休克和体动脉低灌注(如低血压、乳酸酸中毒和/或心排血量下降)者;④原有心肺疾病的次大块肺血栓栓塞引起循环衰竭者;⑤有呼吸窘迫症状(包括呼吸频率增加,动脉血氧饱和度下降等)的肺栓塞患者;⑥肺血栓栓塞后出现窦性心动过速的患者。
禁忌证:绝对禁忌证:①活动性内出血;②近期自发性颅内出血;相对禁忌证:①2周内的大手术、分娩、器官活检或不能压迫止血部位的血管穿刺;②2个月内的缺血性中风;③10d内的胃肠道出血;③15d内的严重创伤;⑤1个月内的神经外科或眼科手术;⑥难于控制的重度高血压(收缩压>180mmHg,舒张压>110mmHg);⑦近期曾行心肺复苏;⑧血小板计数低于100×109/L;⑨妊娠;⑩细菌性心内膜炎;11.严重肝肾功能不全;12.糖尿病出血性视网膜病变;13出血性疾病;14.动脉瘤;15.左心房血栓;16.年龄>75岁。
肺栓塞抢救流程

深静脉血栓脱落致肺栓塞应急预案(一)适用范围:发生深静脉血栓脱落致肺栓塞患者。
对于PTE危险因素(如近期有外伤骨折、手术史及介入手术史、长途旅行史、有深静脉血栓、深静脉炎、长期卧床、慢性心肺疾病史)者,当出现不明原因的呼吸困难、胸闷、胸痛、心动过速、低血压、晕厥等症时,即应高度警惕PTE存在的可能性。
(二)目的:降低深静脉血栓脱落致肺栓塞的病死率和致残率。
(三)抢救步骤:1.保持呼吸道通畅:采取侧卧位或平卧位, 头偏向一侧,以利于呼吸道分泌物排出, 防止呕吐物误吸引起窒息,舌后坠阻塞呼吸道时应插入气管导管或用舌钳将舌拉出,必要时可行气管切开。
2.体位:取半卧位,嘱患者绝对卧床休息,患肢抬高制动,并嘱患者勿用力咳嗽或者大便,同时告诉患者家属禁止搬动患者、按摩患肢及冷热敷,以免栓子再次脱落。
3.迅速建立静脉通道,监测血压,如出现血压下降,立即给予多巴胺80 mg, 5%葡萄糖液250 ml静滴,根据血压调整滴速。
监测患者的生命体征及血氯饱和度。
输液扩容治疗抗休克,注意保暖。
必要时使用去甲肾上腺素、肾上腺素,以加强升压治疗及循环支持。
4.给于呼吸支持治疗,纠正低氧血症。
采用面罩持续高流量高浓度吸氧,必要时气管插管或气管切开,予以呼吸机辅助呼吸治疗,并及时监测血气变化。
5. 急查急查血常规、血气分析、D—二聚体、超声心电图、螺旋CT及肺灌注扫描、心电图等,急请呼吸科、心内科、介入科急会诊。
6. 根据相关科室会诊意见决定使用抗凝、溶栓或者介入及外科治疗等。
7. 洛赛克防止应激性溃疡。
8. 抗感染治疗,防止肺部感染。
9. 营养支持治疗,早期给予胃肠道营养或静脉营养。
10. 加强基础护理,密切观察心律、血压、呼吸、血氧饱和度的变化;同时注意观察患者意识状态、口唇有无紫绀,胸闷、胸痛、呼吸困难、烦躁等症状;注意观察患肢肿胀程度、颜色、温度及侧支循环建立情况。
对于昏迷病人要注意保暖,定时翻身拍背,清理呼吸道,预防坠积性肺炎。
肺栓塞应急预案及处理流程

一、引言肺栓塞(PE)是一种严重的临床急症,是指各种栓子阻塞肺动脉或其分支,导致肺循环障碍的临床和病理生理综合征。
为了提高医护人员对肺栓塞的应急处置能力,确保患者生命安全,特制定本应急预案及处理流程。
二、组织架构1. 成立肺栓塞应急处理小组,由医院领导、呼吸科、心内科、急诊科、ICU、药剂科等相关科室负责人组成。
2. 设立应急值班室,负责接收患者信息、调度人员、物资及协调各部门工作。
三、应急预案1. 患者就诊时,医护人员应迅速评估病情,怀疑肺栓塞者立即启动应急预案。
2. 立即通知呼吸科、心内科、急诊科、ICU等相关科室,做好抢救准备。
3. 通知药剂科备好相关急救药品及设备。
4. 启动医院应急预案,报告上级主管部门。
四、处理流程1. 评估病情- 询问病史,了解患者是否有深静脉血栓、肿瘤、心脏病等高危因素。
- 观察患者症状,如呼吸困难、胸痛、咯血、意识障碍等。
- 检查生命体征,如心率、血压、呼吸等。
2. 急救措施- 确保患者气道通畅,给予高流量吸氧。
- 立即给予吗啡5-10mg肌肉注射,缓解胸痛。
- 根据血压情况,给予多巴胺、多巴酚丁胺等血管活性药物。
- 对低氧血症患者,给予气管插管,呼吸机辅助呼吸。
- 快速进行实验室检查,如动脉血气分析、心电图、D-二聚体等。
3. 诊断与治疗- 根据检查结果,明确诊断,如急性肺栓塞。
- 给予溶酸治疗,如尿激酶、链激酶等,溶解血栓,恢复肺组织再灌注。
- 根据病情,给予抗凝治疗,如华法林、肝素等。
- 必要时,考虑外科手术或介入治疗。
4. 护理措施- 密切观察患者病情变化,记录生命体征、症状及治疗反应。
- 保持患者舒适体位,减轻呼吸困难。
- 加强心理护理,缓解患者及家属的焦虑情绪。
5. 总结与反馈- 演练结束后,组织应急处理小组成员进行总结,分析存在的问题,提出改进措施。
- 定期开展应急演练,提高医护人员应急处置能力。
五、结语本应急预案及处理流程旨在提高医护人员对肺栓塞的应急处置能力,确保患者生命安全。
急性肺栓塞抢救流程
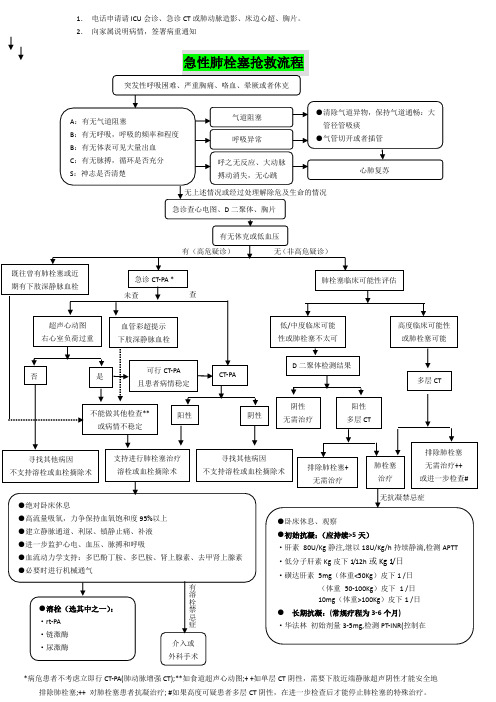
1.电话申请请ICU会诊、急诊CT或肺动脉造影、床边心超、胸片。
*病危患者不考虑立即行CT-PA(肺动脉增强CT);**如食道超声心动图;+ +如单层CT阴性,需要下肢近端静脉超声阴性才能安全地排除肺栓塞;++ 对肺栓塞患者抗凝治疗; #如果高度可疑患者多层CT阴性,在进一步检查后才能停止肺栓塞的特殊治疗。
注:●血流动力学支持:多巴胺5-10ug/kg/min;多巴酚丁胺5-10ug/kg/min;肾上腺激素ug/kg/min●镇静、止痛:地西泮5~10mg或者吗啡3~10mg肌肉或静脉注射吗啡3~10mg肌肉或静脉注射非甾体类解热止痛药●利尿:呋塞米●扩血管剂:硝酸甘油 / 硝普纳 / 酚妥拉明●补液:是否有益有争议,总量不宜﹥500ml/天注:溶栓治疗:①尿激酶:负荷量4400IU/kg,静注10 分钟,随后以2200IU/( )持续静滴12 小时;另可考虑2小时溶栓方案:按20000IU /kg 剂量,持续静滴2小时。
②链激酶:负荷量25000OIU,静注30分钟,随后以100000IU/h 持续静滴24小时。
链激酶具有抗原性,故用药前需肌注苯海拉明或地塞米松,以防止过敏反应③rt-PA:推荐rtPA5Omg持续静注2小时为国人标准治疗方案。
注:抗凝治疗●初始抗凝:(应持续>5天)·肝素80U/Kg静注,继以18U/Kg/h持续静滴,检测APTT·低分子肝素Kg皮下1/12h或Kg 1/日·磺达肝素5mg(体重<50Kg)皮下1 /日(体重50-100Kg)皮下 1 /日10mg(体重>100Kg)皮下1 /日●长期抗凝:(常规疗程为3-6个月)·华法林初始剂量3-5mg,检测PT-INR(控制在。
肺栓塞应急预案场景

场景背景:某日上午,我院呼吸内科病房内,患者张先生(化名)因突发呼吸困难、胸痛等症状被紧急送往急诊科。
经初步检查,医生怀疑患者可能患有急性肺栓塞。
为保障患者生命安全,医院立即启动肺栓塞应急预案。
场景一:患者转运与初步诊断1. 患者张先生被医护人员迅速推入急诊科,立即给予吸氧、建立静脉通道、监测生命体征等紧急处理。
2. 急诊科医生根据患者症状和初步检查结果,怀疑为急性肺栓塞,立即通知呼吸内科医生。
3. 呼吸内科医生到达急诊科后,对张先生进行详细询问病史、查体和辅助检查,确认诊断。
场景二:启动应急预案1. 呼吸内科医生向医院领导汇报病情,启动肺栓塞应急预案。
2. 通知医院相关部门,包括护理部、药剂科、检验科、放射科等,做好应急准备。
3. 医院领导指示各部门全力配合,确保患者得到及时、有效的救治。
场景三:救治与护理1. 患者张先生被迅速转移到重症监护室(ICU),医护人员立即对其进行溶栓治疗。
2. 护理人员密切观察患者生命体征,包括心率、血压、呼吸、血氧饱和度等,及时调整治疗方案。
3. 检验科及时抽血检测,为医生提供治疗依据。
4. 放射科为患者进行CT肺动脉造影,明确肺栓塞情况。
场景四:病情观察与治疗调整1. 经过溶栓治疗后,患者症状有所缓解,但仍需密切关注病情变化。
2. 医生根据患者病情变化,调整治疗方案,包括抗凝治疗、抗血小板聚集治疗等。
3. 护理人员加强对患者的护理,包括饮食、休息、心理疏导等。
场景五:病情稳定与出院1. 经过一周的救治,患者张先生病情稳定,症状明显改善。
2. 医生评估患者病情,认为已达到出院标准。
3. 医护人员向患者及家属交代出院后的注意事项,并提醒定期复查。
场景总结:通过本次肺栓塞应急预案的模拟演练,我院各部门能够迅速、有序地应对突发状况,确保患者得到及时、有效的救治。
同时,也检验了应急预案的可行性和各部门的协作能力。
在今后的工作中,我们将不断总结经验,完善应急预案,提高我院的医疗救治水平。
急性肺栓塞抢救流程.docx
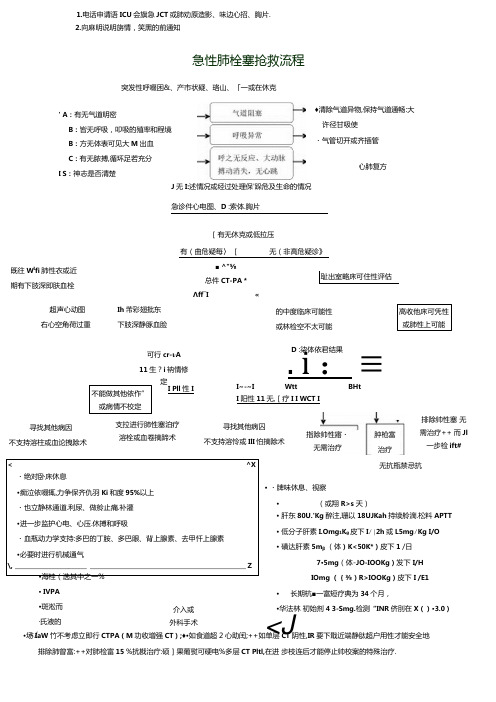
超声心动图 右心空角荷过重 Ih 芾彩翅批东下肢深静豚血脸I~-~IWttBHtI 阳性11无,[疗I I WCT I•场IaW 竹不考虑立即行CTPA (M 功收增强CT );♦•如食道超2心助闰;++如单层CT 阴性,IR 要下戢近端静肽超户用性才能安全地排除肺曾富:++对肺检富15 %扰戡治疔:硕]果葡熨可硬电%多层CT Pltl,在进 步枝连后才能停止帅校案的特殊治疗.1.电话申请语ICU 会旗急JCT 或肺劝原造影、味边心招、胸片.2.向麻明说明旃情,笑黑的前通知急性肺栓塞抢救流程突发性呼啜困&、产市状疑、珞山、「一或在休克' A :有无气道明密B :皆无呼吸,叩吸的殖率和程境 B :方无体表可见大M 出血C :有无脓搏,循环足若充分 I S :神志是否清楚J 无I:述情况或经过处理保'跺危及生命的情况♦清除气道异物,保持气道通畅:大许径甘吸使 ・气管切开或齐插管急诊件心电图、D :索体.胸片心肺复方既往W I fi 肺性衣或近 期有下肢深即肤血栓[有无休克或低拉压有(曲危疑每〉 [无(非高危疑诊》■ ^"⅝总件CT-PA * Λff―I«耻出室略床可住性评估可行cr-ι,A 11生?i 衲情修定. i : ≡D :柒体依君结果寻找其他病因不支持溶柱或血论拽除术 支拉进行肺性塞泊疗 溶栓或血卷摘蹄术寻找其他病囚 不支持溶怜或IlI 怕摘除术指除帅性寤・ 无需治疗肿枪富 治疗排除帅性塞 无需治疗++ 而Jl 一步检ift#< ^X・绝对卧床休息•痴泣依啜辄,力争保齐仇羽Ki 和度95%以上・也立静林通道.利尿、做舲止痛.补灌 •进一步监护心电、心压.休搏和呼吸・血瓶动力学支持:多巴的丁胺、多巴眼、背上腺素、去甲忏上腺素 •必要时进行机械通气 \, ________________________ ____________________________________________________ Z • ・牌味休息、视察•(或翔R>s 天)无抗瓶禁忌抗•海桂(选其中之一%• IVPA•斑淞而 ∙氏液的</ 介入或 外科手术• 肝东80U.'Kg 醉注,珊以18UJKah 持续舲滴.松料APTT • 低分子肝素I.Omg 1K g 皮下I∕∣2h 或L5mg∕Kg I/O • 磺达肝素5m β (体)K<50K*)皮下1 /日7•5mg (体-JO-IOOKg )发下 I/H IOmg ({⅜)R>IOOKg )皮下 I /E1• 长期杭■一富短疗典为34个月,•华法林 初始剂4 3-Smg.检测“INR 侪刖在X ()•3.0)<J的中度临床可能性 或林检空不太可能高收他床可凭性 或肺性上可能不能做其他依作”或病情不校定I Pll 性 I注:・血流动力学支持:多巴底5•IOu g∕kMnin,多巴Rrr胺5-1 OugZkgZmliu*上J*WdR 0.2•2 ug/kg/miii•镇静、止痛:地西泮S~10mg或者吗啡3-1 Omg肌肉或静曲注射吗啡3~ IOmg肌肉或静脓注射非的体类解热止痛药•利尿:啖粕米•犷血管剂:硝酸甘油/硝普纳I的妥拉明•补液:是否有益有争议,总量不宜>500π业天注:溶栓治疗:①尿漏I醉:负荷眠44001U,kg,静注IO分钟,随后以22001U∕(kg•h)持续静滴12小B1:另可考虑2小时溶性方案:按2000OlU 7kg剂量:,持续静滴2小时。
重症医学科发生肺栓塞的应急预案及流程

重症医学科发生肺栓塞的应急预案及流程下载提示:该文档是本店铺精心编制而成的,希望大家下载后,能够帮助大家解决实际问题。
文档下载后可定制修改,请根据实际需要进行调整和使用,谢谢!并且本店铺为大家提供各种类型的实用资料,如教育随笔、日记赏析、句子摘抄、古诗大全、经典美文、话题作文、工作总结、词语解析、文案摘录、其他资料等等,想了解不同资料格式和写法,敬请关注!Download tips: This document is carefully compiled by this editor. I hope that after you download it, it can help you solve practical problems. The document can be customized and modified after downloading, please adjust and use it according to actual needs, thank you!In addition, this shop provides you with various types of practical materials, such as educational essays, diary appreciation, sentence excerpts, ancient poems, classic articles, topic composition, work summary, word parsing, copy excerpts, other materials and so on, want to know different data formats and writing methods, please pay attention!引言在重症医学科,肺栓塞是一种严重的并发症,可能导致患者生命危险。
ICU患者血栓风险评估

ICU患者血栓风险评估在重症监护病房(ICU)中,患者面临着许多严重的健康风险,其中之一就是血栓的形成。
血栓作为血液中的凝块,可能阻塞血管,导致心脏病、中风和肺栓塞等严重疾病。
因此,评估ICU患者的血栓风险至关重要,以采取相应的预防策略和治疗措施。
本文将探讨ICU患者血栓风险的评估方法和相关管理措施。
一、患者评估方法1. 医疗史和临床指标评估首先,在ICU入院前,医生需要详细了解患者的病史,包括高血压、高脂血症和糖尿病等慢性疾病的存在。
此外,有关患者家族中是否有血栓相关疾病的信息也很重要。
在患者住院期间,医生还应评估患者的临床指标,如血小板计数、凝血酶原时间和D-二聚体水平等。
2. 血液检测和成像检查血液检测是判断患者血栓风险的重要手段之一。
通过检测凝血酶原时间、D-二聚体水平和纤维蛋白原等指标,可以初步评估患者的血栓形成倾向。
此外,成像检查方法如超声血管成像和计算机断层扫描(CT)扫描也可以提供更直观的血管情况。
二、ICU患者血栓风险的评估结果1. 低风险患者针对低风险患者,通常并不需要采取过多的预防措施。
医生会建议患者逐渐活动,以避免长时间卧床导致血液淤积。
此外,鼓励佩戴弹力袜也是一种简单而有效的预防手段。
2. 中等风险患者对于中等风险患者,医生可能会采用更积极的预防措施。
除了适度的活动和弹力袜之外,他们可能还会考虑使用抗凝剂来减少血栓形成的风险。
这些抗凝剂可以通过静脉注射或口服给药的方式使用。
3. 高风险患者高风险患者往往是指那些已经存在血栓、近期手术或损伤以及奥特酸血症等患者。
对于这些患者,医生需要采取更加积极和有效的预防和治疗措施。
除了抗凝剂的使用,他们还可能需要药物溶栓治疗或机械栓塞等措施,以尽早消除血栓的风险。
三、血栓风险管理措施1. 预防性药物治疗在ICU中,抗凝剂药物被广泛应用于血栓风险的预防。
肝素和华法林等药物可以减少血液凝块的形成,从而预防血栓相关疾病的发生。
然而,给药过程中需要密切监测,以避免出现不良反应和副作用。
肺栓塞患者住ICU病房期间的观察及护理

肺栓塞患者住ICU病房期间的观察及护理肺动脉栓塞(简称肺栓塞)是内源性或外源性栓子堵塞肺动脉或其分支引起肺循环障碍的临床和病理生理综合征。
是发病率,病死率及误诊率高的疾病,也是重要的急诊医学内容之一。
其漏诊率高达80%以上,病死率高达20%~30%[1]。
经正确诊断及时治疗,病死率仅为2%~8%[2]。
1.严密观察病情肺栓塞患者发病急骤,如抢救不及时,病情可迅速恶化而死亡。
因此,护士要严密观察患者的生命体征变化,按时测体温,血压,脉搏,观察患者吸氧效果,缺氧纠正情况,进行氧饱和度监测,保持呼吸道通畅,鼓励患者咳痰,并给予雾化吸入。
如果患者出现呼吸急促,发绀,出汗和烦躁不安时,及时汇报医生并配合医生进行抢救治疗。
定时测量患者双下肢大腿周长,并观察有无水肿及血运情况。
2.心理护理由于ICU病房采用的是封闭式的管理方法,不允许家属陪护,高度隔离增加了患者的不安全感及孤独感,加之ICU各种仪器的使用,机械性吸痰,各种报警声等都可以给患者造成不良的心里影响。
肺栓塞患者一般发病急,病情变化快,易出现惊慌,焦虑,恐惧等心理变化,耐心向病人及家属做好解释工作告诉其积极配合治疗的重要性;同时主动向患者介绍ICU环境,消除患者对ICU的陌生感,保持室内安静,尽力创造一个安全,可靠,和谐的气氛和环境。
[3]3.抗凝治疗的护理抗凝治疗用低分子肝素钠(克赛)12h1次腹部皮下注射,每天查凝血四项和D2聚体,在APTT(活化部分凝血活酶时间)稳定在正常对照的1.5~2.0倍后加用华法林。
在克赛应用15天后加用华法林,两者重叠使用5天后继续用华法林抗凝治疗。
在用药期间,注意观察牙龈,皮肤黏膜,大小便颜色,有无头痛,呕吐,意识障碍等出血症状。
注意监测凝血时间,部分凝血活酶时间(APTT)及凝血酶原时间。
肺栓塞的抗凝疗程一般需3~6个月,耐心做好病人及家属的解释工作解除患者的思想负担,让患者做好接受治疗的思想准备。
4.一般护理遵医嘱给予低流量吸氧2L/分,定时观察患者的呼吸情况。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
• 非高危PE根据有无右心室功能不全和心肌
损伤进一步分为中危和低危PE(短期PE相
关病死率<1%)
概 述-病理生理改变1
1.血流动力学改变:肺血流受损>25%-30%,MPAP
可略升高,肺血流受损>40%-50%,右心室充盈
压增加,心脏指数下降,MPAP可达40mmHg;肺 血管床面积堵塞50-70%,可出现持续性肺动脉
临床特点
肺栓塞的临床表现多种多样,
实际上是一较广的临床谱,
所见主要决定于血管堵塞的
多少、发生速度和心肺的状
态
临床特点
肺梗死:突然呼吸困难、胸痛、咯血 胸胸膜摩擦音或胸腔积液 急性肺心病:突然呼吸困难,濒死感,紫 绀,右心衰竭,低血压,肢端湿冷, 突然栓塞2个肺叶以上的患者 不能解释的呼吸困难:梗塞面积较小, 是提示死腔增加的唯一症状
概 述-病理生理改变3
右心功能不全:
肺血管阻力↑→肺动脉压
↑→右心室后负荷↑→右
室壁张力↑→右室扩张和
功能不全
概 述-病理生理(总结)
肺栓塞
肺动脉压力 右心负荷 右心扩大 左心功能 肺泡表面活性物质 毛细血管通透性 肺泡萎陷、顺应性
肺血流
右心功能
心输出量
通气/血流失调
体循环淤血
低血压、休克
低氧血症、低碳酸血症
患者相关性
环境相关性
★ ★ ★ ★ ★ ★ ★ ★
★ ★ ★ ★ ★ ★
★ ★
★ ★ ★ ★ ★ ★ ★
概 述-传统观念
• 2000年ESC公布的急性 PE诊断治疗指南中首次
以血流动力学状态将PE
分为大面积和非大面积
Байду номын сангаас
概 述-新观念
• 由于“大面积”、“次大面积”、“非大
面积”PE术语在临床实践中仍易使人与血
临床特点-辅助检查
★心电图:
●
改变; ● TV1-4倒置,类似冠状T
肺栓塞的心电图无特异性改变。较有意义的是SI QⅢ TⅢ
● 观察到心电图的动态改变更有意义
临床特点-辅助检查
胸片:
1 急性肺栓塞患者约80%胸部X
线为非特异性表现。常见有浸
润或梗死阴影
2 胸部X线不能确诊或排除PE,
但对鉴别诊断意义较大
肺血栓栓塞
肺梗死
肺动脉血栓 形成
定
义
概 述-流行病学
★发病率与患病率
• 发病率不清,美国1979-1999年住院患者PE发
病率为0.4%,由于DVT是PE的标志,50-70%DVT 患者可能发生PE。 • 是第三位常见的心血管疾病,发病率仅次于缺 血性心脏病和高血压。 ★临床容易误诊和漏诊 ★不经治疗病死率高
可疑急性肺栓塞的诊断思路
诊断流程图
影像学检查
血浆D-二聚体
临床表现
危险因素
诊断思路--危险分层
诊断思路-可疑高危肺栓塞
如果患者病情危重,只能进行床旁检查,不考虑行 急诊CT。 经食道超声心动图对存在右心负荷过重 的PE(经螺旋CT确诊)患者,肺动脉内血栓的检出 率明显增加;床旁CUS检出DVT有助于决策
栓的形状、分布及解剖学负荷联想在一起,
引起混淆,因此,2008新指南强调PE的严 重程度应依据PE相关的早期死亡风险进行 个体化评估。建议以高危、中危、低危替 代以往“大面积”、“次大面积”、“非 大面积”PE术语。
概 述-新观念
• 与PE早期死亡(即住院或30 d病死率)相
关的危险指标包括:临床指标(休克或低
栓塞相当敏感,如果正常可排除明 显的肺栓塞。内径大于3.0mm的肺 动脉栓塞时,肺扫描结果全部异常; • 内径2.1-3.0mm者92%异常; 内径≤2.0mm者是否异常不确定
临床特点-辅助检查
肺动脉造影: 1 是唯一可靠的方法(金标 准),小到3mm的栓子也可确定。
检查致残率1%,死亡率0.010.5%
呼吸困难、胸痛、咯血 ------急性肺栓塞诊治思路
High-risk Chest Pain
常见的高危胸痛
• 高危心源性疼痛:急性冠脉综合征
• 高危非心源性疼痛:主动脉夹层、肺栓塞、 张力性气胸
主要内容
1.
2.
概述 临床特点
3.
4.
诊断思路
急诊处理原则
概述-相关概念
肺动脉栓塞广义概念(病原学): 1.深静脉血栓 2.肺动脉血栓形成 3.羊水栓塞 4.骨髓栓塞(脂肪栓塞) 5.癌栓(腔内/腔外) 6.其他(气栓等)
血压)、右心功能不全指标(超声心动图
示右室扩大、运动减弱或压力负荷过重;
螺旋CT示右室扩大;BNP或NT-proBNP升高;
右心导管检查右心压力增高)及心肌损伤
标记物(心脏肌钙蛋白T或I阳性)
概 述-新观念
• 危险分层将有助于针对不同的患者选择最
佳的诊断措施及治疗方案
• 高危PE属威胁生命的急症(短期病死率
• 颈静脉充盈,搏动增强,肺 栓塞重要的体征
• 肝脏增大,肝颈反流征和下
肢浮肿
临床特点-呼吸系统体征
• 病变部位叩诊浊音,肺野可闻
哮鸣音和干湿性罗音(15%); • 90%的栓子来源于深静脉血栓形
成,DVT被认为是肺栓塞的标志
临床评分-诊断前的临床可能性评估
低度 PE可能性10%;中度PE可能性30%;重度PE可能性65%。
患者男,82岁, 因“阵发性喘息10余日”入院.血气(3L/min):PH 7.486, PCO2 28.5mmHg,PO2 58.5mmHg,SpO2 94.1%。双下肢B超:左侧小腿 肌间静脉血栓形成。超声心动图:肺动脉高压(中度)。
临床特点-辅助检查
• 放射性核素扫描(通气-灌注显
像):单纯的肺灌注扫描对诊断肺
鉴别诊断
胸痛三联征:
急性心肌梗死 主动脉夹层 肺动脉栓塞
其他:
肺炎、ARDS 气胸 哮喘、AECOPD 慢性心力衰竭 胸壁肌肉疼痛
治疗原则
一般处理
抗凝 治疗
溶栓 治疗
其他治疗
一般急救措施
第1-2天最危险,建议收入ICU ①一般处理:镇静、保暖、吸氧; ②缓解迷走神经张力过高引起的肺血管痉挛; 静注阿托品0.5-1mg,1-4小时重复一次; ③抗休克:多巴胺5-10ug/kg/min; 多巴酚丁胺5-10ug/kg/min; 正肾0.2-2 ug/kg/min; 维持平均动脉压>80mmHg,尿量>50mL/h。
溶栓治疗
② 尿激酶(Urokinase UK):
是从人尿中或培养的人胚肾细胞分离所
得,无抗原性,直接将纤溶酶原转变成纤
溶酶。
负荷量 UK 4400IU/kg。 继以 4400IU/kg.h,12-24小时静点。
溶栓治疗
③ 重组组织型纤溶酶原激活剂(rt-PA):
系最新的溶栓剂,rt-PA无抗原性,直接
概 述-危险因素(2001指南)
概 述-危险因素(2008ESC)
危险因素
强危险因素(暴露比0R>10) 骨折(髋或腿) 髋或膝关节置换 大型普外科手术 重大创伤 脊髓损伤 中等危险因素(暴露比0R2-9) 关节镜膝手术 中心静脉插管 化疗 慢性心脏或呼吸衰竭 激素替代治疗 恶性肿瘤 口服避孕药 致瘫性中风 妊娠/产后期 既往VTE史 血栓形成倾向 弱危险因素(暴露比0R<2) 卧床 >3d 久坐(如长时间乘坐汽车或飞机) 高龄 腹腔镜手术(如胆囊切除术) 肥胖 妊娠/产前期 静脉曲张
基本上有五 个临床征候 群
慢性反复性肺血栓栓塞
猝死
临床特点
呼吸困难:最 常见,约占8490%,尤以活动 后明显,静息 下缓解
胸痛:约占70%, 突然发生,多与呼 吸有关,呼吸时加 重
咯血:提 示肺梗死 的症状, 多在24小 时内发生
常见症状
惊恐:发生率55%, 与胸痛或低氧血症 有关
咳嗽:约占37%, 干咳或少痰
概述-相关概念
肺栓塞(PE, pulmonary embolism)
肺血栓栓塞(PTE, pulmonary thromboembolism)
肺动脉血栓形成(PT, pulmonary thrombosis)
肺梗死(PI, pulmonary infarction)
深静脉血栓形成(DVT, deep venous thrombosis )
适 应 症
禁 绝 对 忌 症
6个月内的缺血性卒中
中枢神经系统损伤或肿瘤 新发严重创伤/手术/颅脑 损伤(最近3周内) 最近1个月的胃肠道出血
已知出血
溶栓治疗的具体实施
临床特点-实验室检查
• 化验检查:血浆D-二聚体测定, 其敏感性在90%以上,<500mg/L 提示无急性肺栓塞,有排除诊 断的价值; • 血气分析:肺血管床堵塞15-20% 即可出现血氧分压下降,PaO2< 80mmHg者发生率为88%,12%患者 血氧正常,76%有低氧血症,93% 有低碳酸血症。
一般急救措施
④改善呼吸: 有支气管哮喘可用氨茶碱,或酚妥拉 明10-20mg+G.S 100-200 mL静脉点滴。
即可解除支气管痉挛又可以扩张肺血管。
溶栓治疗
是药物直接或间接的将血浆蛋白纤溶酶原 转变为纤溶酶,迅速裂解纤维蛋白,溶解血 栓。 ①链激酶(Streptokinase SK): SK具有抗原性,至少6个月内不能再重复使 用,可引起严重的过敏反应。 负荷量 SK 25万IU,继以10万IU/H,24H。
临床特点-辅助检查
超声心动
间接征象:右心室 扩张(71-100%); 右肺动脉内径增加 (72%);左室径变 小(38%)
直接征象:右心血栓, 分为活动、不活动两 类。活动:蛇样运动 的组织98%发生在肺栓 塞。不活动:无蒂及 致密的组织,40%发生 栓塞。
