多科联合会诊制度流程图样本
重症、疑难患者多科联合会诊管理制度

重症、疑难患者多科联合会诊管理制度引言在日常的临床工作中,我们时常会遇到一些疑难病例,由于其病情复杂、病因不明或治疗无效,需要多个科室联合会诊,共同商讨治疗方案。
为了确保病人的安全和治疗效果,我们需要建立一套完善的重症、疑难患者多科联合会诊管理制度,以规范会诊过程、明确责任、保障病人权益。
会诊程序申请会诊任何一个科室或医生遇到疑难病例时,可向会诊科室发起申请。
申请中需注明病人姓名、年龄、住院号、病历号、联系方式、详细的病情描述以及需要会诊的科室和问题。
会诊安排会诊科室收到申请后,根据病情紧急程度和科室人员安排情况,确定会诊时间和会诊专家名单,并通知申请科室、病人和家属。
会诊专家之间要保持密切沟通,共同商讨治疗方案。
会诊记录会诊中要进行详细的讨论和记录,包括病情描述、临床表现、影像学和实验室检查结果以及治疗方案等。
同时,要记录各专家的意见和建议,明确指出责任及建立治疗计划的时间表。
治疗实施治疗方案的实施要在各科室之间建立交接机制,确保责任的层层分明,避免责任的推诿和重合。
同时,各科室要及时向会诊科室反馈病人的治疗情况和效果。
会诊专家专业背景会诊专家应该具备丰富的临床经验和专业背景,能够针对不同的疑难病例提出科学合理的治疗建议。
同时,要了解各科室的工作流程和治疗方法,便于协调和整合资源,共同为病人制定治疗计划。
专家选定为了提高治疗效果,会诊专家的选定需要遵循专业化、特化原则,根据病情需要选择具有相关专业背景和资质的医生。
对于一个会诊,至少需要邀请两个以上的专家参与。
专家责任会诊专家需要严格遵守医疗道德和法规,为病人排除疑难、治好疾病、减轻病痛。
同时,要保护病人隐私,尊重病人的权益和选择。
注意事项保证病人安全在疑难病例的诊断和治疗过程中,病人的安全始终是最重要的。
治疗方案要综合考虑病人的年龄、病情、生理状态和心理需求等,避免药物过敏、副作用和误诊等不良事件的发生。
尊重会诊专家会诊专家之间应该互相尊重、平等沟通、友善合作,共同完成术前会诊、术中会诊和术后评估等重要步骤,确保治疗的连续性和协同性。
多科联合会诊制度流程图

重症、疑难患者多科联合会诊管理制度及程序一、为提高住院疑难、重症患者诊断质量和临床疗效,为患者提供最佳的个体化综合诊疗方案,改善患者预后及生活质量,有效缩短患者平均住院日及控制患者平均住院费用,凡遇疑难、重症病例,或本专业范围以外的涉及多专科情况突出时,应及时申请多科联合会诊,共同讨论制定诊疗方案。
二、对疑难、危重患者,特别是涉及多专科的重症患者,建立由医务科总协调,多学科专家参与的多学科联合诊疗模式,由专科经治医师提出申请,经科主任(或科主任指定的负责人)同意后提前一天向医务科提交《院内多学科联合会诊申请表》(紧急情况除外)并明确会议主持人(主持人须由副高或副高级以上职称医师担任)。
医务科审核后通知相关科室专家参加会诊并将会诊专家名单反馈给申请科室。
申请科室须提前将医务科核定后的《**医院院内多学科联合会诊申请表》送达各邀请专家,以便受邀专家了解病情。
三、紧急情况下多学科联合会诊:如涉及多专科急诊手术术前会诊、急危重症患者抢救会诊,医务科接到临床科室提交书面申请或紧急电话要求后即开始组织会诊,各受邀科室接到通知后必须按急会诊管理规定及时派专家到现场参加会诊、讨论和联合抢救工作。
四、各临床和医技科室必须积极有序地配合多学科联合诊疗工作,临床科室要设专人负责安排每天专家会诊排班,病理科、检验科、放射科、超声科等医技科室,也要设置会诊联络人,以保证在接到会诊通知的情况下能够及时安排人员参加多学科联合诊疗工作。
五、多科会诊讨论内容包括:患者目前的诊断、治疗方案是否准确、适宜,需要进一步做的相关检查,目前患者最需解决的问题,并发症的处理,预后分析,确定今后诊疗方案,最后将讨论结果记录于病历中。
六、组织会诊科室须提前做好会诊准备;受邀请会诊专家需按时到达会诊地点,认真负责完成会诊工作。
会诊后,应及时书写《花都区人民医院院内会诊记录》。
七、受邀科室严格按照邀请科室确定的时间、地点准时参加,对于紧急情况下发出的多学科联合会诊,按照急会诊时限要求(30分钟到达现场)。
重症、疑难患者多科联合会诊管理制度

重症、疑难患者多科联合会诊管理制度随着医疗技术的进步,治疗手段的不断更新,重症、疑难患者诊治越来越需要多学科、多专业的协同作战。
为了保证治疗的质量和效果,需要建立重症、疑难患者多科联合会诊管理制度。
一、会诊组成人员重症、疑难患者多科联合会诊管理制度的组成人员应包括主治医师、副主任医师、主任医师、专家学者等多名医疗专家。
二、会诊方式会诊方式可分为远程会诊和现场会诊两种。
对于一些地域较为偏远或者医院设施条件较为落后的患者,可以采取远程会诊的方式,通过视频或者电话进行交流。
对于更为严重、复杂的病情,需要进行现场会诊,由医生们一起到患者身边进行诊疗。
三、会诊流程1.会诊申请主治医生在治疗过程中,遇到重症、疑难患者时,应主动向会诊组组长提出会诊申请。
会诊组组长需立即评估会诊申请,有必要时组织会诊力量对患者进行综合评估。
2.会诊讨论会诊组成员就患者的病情进行交流、讨论,讨论的内容包括但不限于已有诊断、治疗方案的优化、随访计划等。
3.会诊记录会诊记录应详尽、准确,包括患者基本信息、病史及治疗情况、会诊目的、检查结果、诊断、治疗建议等。
相关医生和医务人员在记录过程中需密切配合,确保记录的准确性和完整性。
4.会诊总结会诊结束后,会诊组成员应结合讨论和记录的内容,综合出具会诊总结。
会诊总结要求简洁明了,内容包括但不限于患者病情、诊断、治疗方案和管理建议等。
四、注意事项1.严格遵守医疗安全管理规范,确保患者的安全。
2.医务人员需严格遵守医疗机密保护规定,确保患者隐私不被泄露。
3.多科联合会诊需要各学科间相互尊重,积极配合,加强信息共享,促进治疗效果的最大化。
重症、疑难患者多科联合会诊管理制度的建立,有助于提高患者治疗水平和生存质量,减少医疗资源的浪费,促进卫生事业的发展。
五、制度实施效果重症、疑难患者多科联合会诊管理制度的实施,能够有效提高患者治疗水平和生存质量。
一方面,由于多学科、多专业的参与,各方面的治疗意见和方案都能够得到充分考虑和协调,对于疑难病例,可以得到更为准确、全面和专业的诊治;另一方面,多科联合会诊还能够促进知识的交流和研究,加速医学进步,提升整个医疗事业的水平。
重症、疑难患者多科联合会诊管理制度

重症、疑难患者多科联合会诊管理制度重症、疑难患者多科联合会诊管理制度一、前言联合会诊是指不同科室的医生在一个会诊小组中共同商讨、共同制定治疗方案的一种医疗方式。
对于重症、疑难患者的诊断和治疗,需要多学科的医生共同参与,集思广益,充分发挥各学科的专长,以提高诊疗质量和患者的治疗效果。
因此,建立重症、疑难患者多科联合会诊管理制度,对于促进医疗卫生的质量和效益具有重要意义。
二、联合会诊小组的建立1.组成(1)每个联合会诊小组应由不同学科的医生组成,包括但不限于重症医学科、急诊科、心内科、心脑血管科、呼吸科、肾内科、风湿免疫科等;(2)每个联合会诊小组应有一名负责人,负责协调小组成员的参与和会诊工作的进行;(3)联合会诊小组的医生应具有较高的职业素养、丰富的临床经验和严谨的工作态度。
2.会议及时间安排(1)联合会诊小组每周组织一次会议,时间为2小时以上;(2)会议时间由负责人组织并通知各成员,确保高效的组织和顺利进行。
三、联合会诊流程1.病历收集及筛选(1)病历由负责人收集,并根据病情的严重性和疑难程度进行筛选;(2)筛选后的病历由负责人通知成员准备会诊材料。
2.病情讨论及诊断(1)会议开始前,负责人对病历进行简要介绍;(2)各成员按照会诊次序对病情进行讨论,充分发表自己的意见和建议,负责人协调小组成员的发言,确保会诊的秩序;(3)在讨论过程中,通过多学科的专业交流和纠正,全面评估患者病情和诊断情况,共同制定治疗方案;(4)根据讨论结果,医生填写会诊意见,并签署。
3.治疗计划及预后评估(1)会诊小组根据病历和讨论结果,制定详细的治疗计划,包括药物治疗、手术治疗、康复治疗等;(2)建议制定治疗预期目标,并根据不同情况进行不同方案的预后评估;(3)治疗计划和预后评估由负责人整理汇总,并通知患者及家属。
四、联合会诊的特点1.多学科的专业优势联合会诊可以充分发挥各学科的优势,集思广益,提供更全面、更专业的诊疗服务。
医院会诊流程图

医院会诊流程图会诊是指医院内多个医生或者医疗团队共同讨论、评估患者的病情,提供诊断和治疗建议的过程。
下面是医院会诊流程的标准格式文本,详细描述了会诊的各个环节。
1. 患者申请会诊患者或者其家属向医院提交会诊申请,包括患者基本信息、病史、检查报告等。
申请可以通过电话、邮件、在线平台等方式进行。
2. 会诊申请审核医院会诊科的工作人员负责审核会诊申请。
他们会核实申请的完整性和准确性,并根据患者的病情和需求,将会诊申请分配给相应的专科医生或者医疗团队。
3. 会诊安排医院会诊科的工作人员与被指派的专科医生或者医疗团队联系,安排会诊时间和地点。
根据患者的病情紧急程度,会诊可能会被安排在当天或者稍后的时间。
4. 会诊讨论专科医生或者医疗团队在指定的时间和地点进行会诊讨论。
他们会子细研究患者的病历、检查报告和其他相关资料,并共同讨论患者的病情、诊断和治疗方案。
会诊讨论通常包括主治医生、副主任医生、主任医生以及其他相关专家。
5. 会诊报告编写会诊讨论结束后,主治医生或者会诊团队的负责人会编写会诊报告。
报告包括患者的基本信息、病史、检查结果、会诊讨论的内容、诊断结论和治疗建议等。
会诊报告需要准确、详细地记录会诊过程和结果,并提供专业意见和建议。
6. 会诊结果通知会诊报告完成后,医院会诊科的工作人员会将会诊结果通知给患者或者其家属。
通知可以通过电话、邮件、在线平台等方式进行。
会诊结果包括诊断和治疗建议,患者可以根据会诊结果与主治医生进一步讨论治疗方案。
7. 会诊报告归档医院会诊科会将会诊报告归档保存,以备将来参考。
会诊报告是患者病情管理的重要参考资料,也是医院内部协作和沟通的重要依据。
8. 随访和评估根据会诊结果和治疗方案,主治医生会安排患者的随访和评估。
随访可以包括复查、再次会诊、药物调整等。
通过随访和评估,医生可以及时了解患者的病情发展和治疗效果,做出相应的调整和决策。
以上是医院会诊流程的标准格式文本,详细描述了会诊的各个环节。
医院会诊流程图
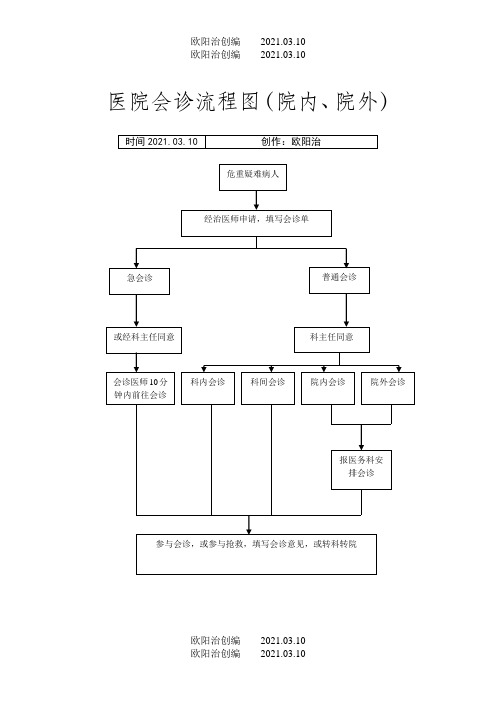
医院会诊制度、实施办法与流程图

(一)医疗会诊包括:急诊会诊、科内会诊、科间会诊、全院会诊、院外会诊等。
(二)急诊会诊可以电话或书面形式通知相关科室,相关科室在接到会诊通知后,应在15分钟内到位。
会诊医师在签署会诊意见时应注明时间(具体到分钟)。
(三)科内会诊原则上应每周举行一次,全科人员参加。
主要对本科的疑难病例、危重病例、手术病例、出现严重并发症病例或具有科研教学价值的病例等进行全科会诊。
会诊由科主任或总住院医师负责组织和召集。
会诊时由主管医师报告病历、诊治情况以及要求会诊的目的。
通过广泛讨论,明确诊断治疗意见,提高科室人员的业务水平。
(四)科间会诊:患者病情超出本科专业范围,需要其他专科协助诊疗者,需行科间会诊。
科间会诊由主管医师提出,填写会诊单,写明会诊要求和目的,送交被邀请科室。
应邀科室应在24小时内派主治医师以上人员进行会诊。
会诊时主管医师应在场陪同,介绍病情,听取会诊意见。
会诊后要填写会诊记录。
(五)全院会诊:病情疑难复杂且需要多科共同协作者、突发公共卫生事件、重大医疗纠纷或某些特殊患者等应进行全院会诊。
全院会诊由科室主任提出,报医政科同意或由医政科指定并决定会诊日期。
会诊科室应提前将会诊病例的病情摘要、会诊目的和拟邀请人员报医政科,由其通知有关科室人员参加。
会诊时由医政科或申请会诊科室主任主持召开,业务副院长和医政科原则上应该参加并作总结归纳,应力求统一明确诊治意见。
主管医师认真做好会诊记录,并将会诊意见摘要记入病程记录。
应有选择性地对全院死亡病例、纠纷病例等进行学术性、回顾性、借鉴性的总结分析和讨论,原则一年举行≥2次,由医政科主持,参加人员为医院医疗质量控制与管理委员会成员和相关科室人员。
(六)院外会诊。
邀请外院医师会诊或派本院医师到外院会诊,须按照卫生部《医师外出会诊管理暂行规定》(卫生部42号令)有关规定执行。
(一)如遇需处理的急、危、重症病人,首诊医务人员不得推诿,应争分夺秒采取最基本的抢救措施,然后告知相应科室参与处理,并作交接班记录,书写抢救记录。
多学科联合会诊制度

多学科联合会诊制度一、为提高住院疑难、重症患者诊断质量和临床疗效,为患者提供最佳的个体化综合诊疗方案,改善患者预后及生活质量,有效缩短患者平均住院日及控制患者平均住院费用,凡遇疑难、重症病例,或本专业范围以外的涉及多专科情况突出时,应及时申请多科联合会诊,共同讨论制定诊疗方案。
二、对疑难、危重患者,特别是涉及多学科的重症患者,建立由医务科总协调,多学科专家参与的多学科联合诊疗模式,由专科经治医师提出申请,经科主任(或科主任指定的负责人)同意后报医务科审核并通知相关科室专家参加会议。
三、紧急情况下多学科联合会诊:如涉及多专科急诊手术术前会诊、急危重症患者抢救会诊,医务科接到临床科室提交书面申请或紧急电话要求后即开始组织会诊,各受邀科室接到通知后必须按急会诊管理规定及时派专家到现场参加会诊、讨论和联合抢救工作。
四、各临床和医技科室必须积极有序地配合多学科联合诊疗工作,临床科室要设专人负责安排每天专家会诊排班,病理科、检验科、放射科、超声科等医技科室,也要设置会诊联络人,以保证在接到会诊通知的情况下能够及时安排人员参加多学科联合诊疗工作。
五、多科会诊讨论内容包括:患者目前的诊断、治疗方案是否准确、适宜,需要进一步做的相关检查,目前患者最需解决的问题,并发症的处理,预后分析,确定今后诊疗方案,最后将讨论结果记录于病历中。
六、受邀请参加会诊的多科专家必须仔细阅读会诊材料,了解本次会诊讨论内容,对诊断、预后评估、治疗方案等做出判断。
应由科主任或具有副主任医师以上职称人员主持会诊。
七、患者所在科室必须按照多科会诊讨论结果意见,认执行,并及时将诊治情况反馈相关科室,以便评价治疗效果。
八、受邀科室严格按照邀请科室确定的时间、地点准时参加,对于紧急情况下发出的多学科联合会诊,按照急会诊时限要求(30分钟到达现场)。
九、医务科将多学科联合诊疗模式列入医疗管理的常规工作,由医务科主要负责行政协调,并负责监督管制度落实,对存在问题及时反馈,持续改进多学科联合诊治质量,不断提高诊疗水平。
医院会诊流程图

医院会诊流程图会诊是指医院内多个医生或医疗团队共同讨论、评估患者的病情,提供诊断和治疗建议的过程。
下面是医院会诊流程的标准格式文本,详细描述了会诊的各个环节。
1. 患者申请会诊患者或其家属向医院提交会诊申请,包括患者基本信息、病史、检查报告等。
申请可以通过电话、邮件、在线平台等方式进行。
2. 会诊申请审核医院会诊科的工作人员负责审核会诊申请。
他们会核实申请的完整性和准确性,并根据患者的病情和需求,将会诊申请分配给相应的专科医生或医疗团队。
3. 会诊安排医院会诊科的工作人员与被指派的专科医生或医疗团队联系,安排会诊时间和地点。
根据患者的病情紧急程度,会诊可能会被安排在当天或稍后的时间。
4. 会诊讨论专科医生或医疗团队在指定的时间和地点进行会诊讨论。
他们会仔细研究患者的病历、检查报告和其他相关资料,并共同讨论患者的病情、诊断和治疗方案。
会诊讨论通常包括主治医生、副主任医生、主任医生以及其他相关专家。
5. 会诊报告编写会诊讨论结束后,主治医生或会诊团队的负责人会编写会诊报告。
报告包括患者的基本信息、病史、检查结果、会诊讨论的内容、诊断结论和治疗建议等。
会诊报告需要准确、详细地记录会诊过程和结果,并提供专业意见和建议。
6. 会诊结果通知会诊报告完成后,医院会诊科的工作人员会将会诊结果通知给患者或其家属。
通知可以通过电话、邮件、在线平台等方式进行。
会诊结果包括诊断和治疗建议,患者可以根据会诊结果与主治医生进一步讨论治疗方案。
7. 会诊报告归档医院会诊科会将会诊报告归档保存,以备将来参考。
会诊报告是患者病情管理的重要参考资料,也是医院内部协作和沟通的重要依据。
8. 随访和评估根据会诊结果和治疗方案,主治医生会安排患者的随访和评估。
随访可以包括复查、再次会诊、药物调整等。
通过随访和评估,医生可以及时了解患者的病情发展和治疗效果,做出相应的调整和决策。
以上是医院会诊流程的标准格式文本,详细描述了会诊的各个环节。
门诊疑难病人多科会诊制度

门诊疑难病人多科会诊制度一、会诊对象1.患者病情较为复杂,但不属于急诊。
2.一般情况下,门诊病人就诊3个专科或在一个专科就诊3次以上尚未明确诊断者。
3.门诊病人所患疾病诊断较为明确,但病情涉及多学科、多系统、多器官需要多个专科协同诊疗者。
4.患者属于急诊,应立即陪送至急诊室处理。
对危重不宜转送患者,由首诊医生立即向科室负责人汇报,由科室负责人组织会诊,被邀请科室应及时派送主治医师以上人员会诊,对涉及多科室,但诊断一时难以明确,需住院者,由门诊部统一安排,各病房不得推诿拒收。
二、会诊申请1.首诊科室接诊医师认为有必要进行会诊,在征得病人或其家属同意后,向门诊部提出申请,填写会诊预约单,病人或其家属持预约单到门诊部按规定办理有关手续。
2.在就诊过程中的病人或陪同的家属认为只有专家会诊才能解决诊疗问题,病人或其家属也可直接向门诊部办公室提出会诊要求,门诊部甄别后委托首诊医生或指定与疾病关系最密切的专科接诊医师填写会诊预约单,病人或其家属持预约单到门诊部办公室办理相关手续。
3.门诊部根据患者的病情及要求,负责确定会诊时间与会诊专家。
4.申请会诊的病人需按照规定缴纳疑难病例会诊费用。
三、会诊要求1.本着一切以病人为中心的指导思想,结合医院具体情况,会诊应在接受申请后24小时之内完成。
2.会诊专家即各科每月派班表上确定的二线人选,因特殊情况该专家不能参加时,由该科主任出面协调,安排其他专家代替。
3.参加每例会诊的专家数量不得少于2名,且职称要求在主治医师以上。
接到会诊通知后,专家必须在约定的时间准时参加会诊。
4.会诊病人必须携带门诊病历、检查报告、化验结果等全部资料如约提前抵达指定地点,等候会诊专家传唤问诊与体查。
四、会诊程序1.会诊由门诊部主任主持。
2.首诊专科医师报告病历与诊察经过,提出会诊目的。
3.请病人进入会诊现场,回答专家的提问,如实表述病史,接受专家体格检查。
4.专家集中讨论,病人及其家属回避。
三甲需要:疑难、重症患者多学科联合诊治管理制度及程序

疑难、重症患者多学科联合诊治管理制度及程序㈠为提高住院疑难、重症患者诊断质量和临床疗效,为患者提供最佳的个体
化综合诊疗方案,改善患者预后及生活质量,有效缩短患者平均住院日及控制患者平均住院费用,凡遇疑难、重症病例,或本专业范围以外的涉及多专科情况突出时,应及时申请多科联合会诊,共同讨论制定诊疗方案。
㈡对疑难、危重患者,特别是涉及多专科的重症患者,建立由医务科总协调,多学科专家参与的多学科联合诊疗模式,由专科经治医师提出申请,经科主任(或科主任指定的负责人)同意后报医务科审核并通知相关科室专家参加会议。
㈢紧急情况下多学科联合会诊:如涉及多专科急诊手术术前会诊、急危重症患者抢救会诊,医务科接到临床科室提交书面申请或紧急电话要求后即开始组织会诊,各受邀科室接到通知后必须按急会诊管理规定及时派专家到现场参加会诊、讨论和联合抢救工作。
㈣各临床和医技科室必须积极有序地配合多学科联合诊疗工作,临床科室要设专人负责安排每天专家会诊排班,输血、病理科、药学部、检验科、放射科、超声科和核医学科等医技科室,也要设置会诊联络人,以保证在接到会诊通知的
情况下能够及时安排人员参加多学科联合诊疗工作。
㈤医务科将多学科联合诊疗模式列入医疗管理的常规工作,由医务科主要负责行政协调,并负责监督管制度落实,对存在问题及时反馈,持续改进多学科联合诊治质量,不断提高诊疗水平。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
重症、疑难患者多科联合会诊管理制度及程序
一、为提高住院疑难、重症患者诊断质量和临床疗效, 为患者提供最佳的个体化综合诊疗方案, 改进患者预后及生活质量, 有效缩短患者平均住院日及控制患者平均住院费用, 凡遇疑难、重症病例, 或本专业范围以外的涉及多专科情况突出时, 应及时申请多科联合会诊, 共同讨论制定诊疗方案。
二、对疑难、危重患者, 特别是涉及多专科的重症患者, 建立由医务科总协调, 多学科专家参与的多学科联合诊疗模式, 由专科经治医师提出申请, 经科主任( 或科主任指定的负责人) 同意后提前一天向医务科提交《院内多学科联合会诊申请表》( 紧急情况除外) 并明确会议主持人( 主持人须由副高或副高级以上职称医师担任) 。
医务科审核后通知相关科室专家参加会诊并将会诊专家名单反馈给申请科室。
申请科室须提前将医务科核定后的《**医院院内多学科联合会诊申请表》送达各邀请专家, 以便受邀专家了解病情。
三、紧急情况下多学科联合会诊: 如涉及多专科急诊手术术前会诊、急危重症患者抢救会诊, 医务科接到临床科室提交书面申请或紧急电话要求后即开始组织会诊, 各受邀科室接到通知后必须按急会诊管理规定及时派专家到现场参加会诊、讨论和联合抢救工作。
四、各临床和医技科室必须积极有序地配合多学科联合诊疗工作, 临床科室要设专人负责安排每天专家会诊排班, 病理科、检验科、放射科、超声科等医技科室, 也要设置会诊联络人, 以保证在接到会诊通知的情况下能够及时安排人员参加多学科联合诊疗工
作。
五、多科会诊讨论内容包括: 患者当前的诊断、治疗方案是否准确、适宜, 需要进一步做的相关检查, 当前患者最需解决的问题, 并发症的处理, 预后分析, 确定今后诊疗方案, 最后将讨论结果记录于病历中。
六、组织会诊科室须提前做好会诊准备; 受邀请会诊专家需按时到达会诊地点, 认真负责完成会诊工作。
会诊后, 应及时书写《花都区人民医院院内会诊记录》。
七、受邀科室严格按照邀请科室确定的时间、地点准时参加, 对于紧急情况下发出的多学科联合会诊, 按照急会诊时限要求( 30分钟到达现场) 。
八、医务科将多学科联合诊疗模式列入医疗管理的常规工作, 由医务科主要负责行政协调, 并负责监督管制度落实, 对存在问题及时反馈, 持续改进多学科联合诊治质量, 不断提高诊疗水平。
多学科联合会诊工作流程。
