病理学 镜下切片
病理学 镜下切片
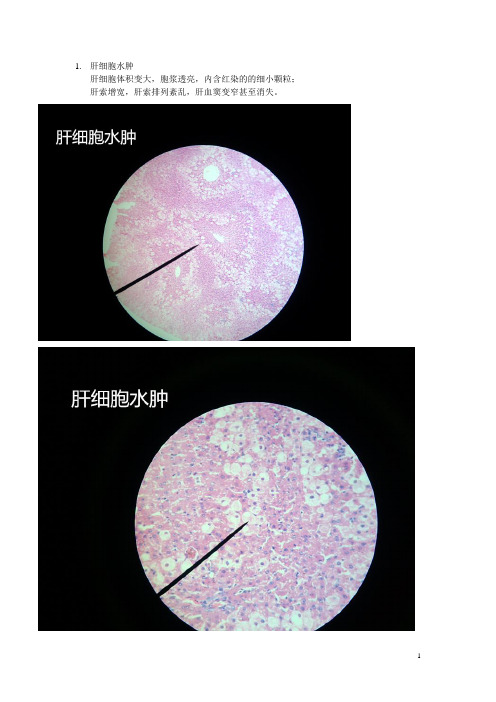
1.肝细胞水肿肝细胞体积变大,胞浆透亮,内含红染的的细小颗粒;肝索增宽,肝索排列紊乱,肝血窦变窄甚至消失。
2.肝脂肪变性病变肝细胞体积变大,肝细胞内有大小不等的脂滴空泡,越远离中央静脉脂滴空泡越大,数目越少,细胞核由中央偏到一侧;肝索增宽,肝索排列紊乱,肝血窦变窄甚至消失。
3.脾包膜玻璃样变包膜增厚,红染的条索状的胶原纤维大量增生,彼此间有间隙,有的部分胶原纤维融合成一片均质红染的结构。
4.肉芽组织新生的毛细血管内皮细胞胞体大,细胞间隙大;成纤维细胞伸出伪足,细胞间分界不清,胞质红染,核椭圆;炎细胞:巨噬细胞间分界明显,核椭圆;淋巴细胞最小,核较大,胞浆较少。
5.慢性肺淤血肺泡壁增宽,肺泡壁内的毛细血管扩张充血,肺泡腔内可见粉红色渗出液,可见心衰细胞。
6.肾贫血性梗死组织轮廓尚存,细胞结构破坏,细胞核消失,胞质红染;血管扩张充血,大量红细胞渗出,有白细胞浸润。
7.急性化脓性阑尾炎(蜂窝织炎)阑尾腔内有脓性渗出液,含细菌和坏死组织;粘膜层局部组织缺损,坏死脱落,中性粒细胞浸润;粘膜下层和肌层有中性粒细胞弥漫性分布;浆膜层血管中红细胞边集。
8.肺脓肿多个散在的局限病灶;肺泡壁破坏,肺泡腔内有脓液积聚;长期肺脓肿可见血管周围有肺脓腔、肺脓壁;周围健康组织可见发炎反应,肺泡壁扩张充血9.乳头状瘤鳞状上皮细胞瘤增生为乳头状,乳头中心是纤维血管性间质,细胞形态、排列层次、极向性与正常组织相似。
10.鳞状细胞瘤癌细胞呈巢状分布,与周围间质分界明显;癌巢高分化者可见角化珠和细胞间桥,肿瘤细胞体积较大;低分化者异型性明显。
11.肠腺癌癌细胞排列呈腺体样结构,上皮多层,有共壁现象,癌细胞染色深,可见病理性核分裂12.风湿性心肌炎在心肌间质的小血管周围有风湿小体。
风湿细胞大小不一,胞体大,细胞膜不明显,核膜明显,核仁明显,染色质丝从中心放射状延伸达核膜,横切面呈枭眼状,纵切面呈毛虫样。
13.主动脉粥样硬化内膜增厚,表层是红染的纤维丝,内含泡沫细胞,泡沫细胞圆,胞浆透亮,核中央;内膜下有大量的胆固醇结晶;深层由不定性的坏死组织组成,无细胞核。
病理切片报告是什么

病理切片报告是什么病理切片报告是一种由病理学家撰写的文档,用于描述组织样本在显微镜下的观察结果和诊断。
它是医疗领域中非常重要的一部分,被广泛用于诊断和治疗疾病。
本文将以“step by step”的思路,详细解释病理切片报告的内容和过程。
第一步:病理切片的制备病理切片的制备是病理学家进行病理诊断的首要步骤。
通常,患者在手术过程中会采集组织样本,如肿瘤、肌肉或器官等。
这些样本随后会被送往病理科实验室进行处理。
在实验室中,组织样本将被固定、切片和染色,以便在显微镜下进行观察。
第二步:观察切片一旦切片制备完毕,病理学家将使用显微镜来观察样本。
通过调整显微镜的放大倍数和对焦,病理学家能够观察细胞和组织的细微结构。
这些结构包括细胞核的形状、大小和染色质的分布,以及细胞膜和细胞质的特征。
观察切片的过程通常需要经验丰富的病理学家来解释观察到的细节和特征。
第三步:描述和测量一旦病理学家完成了对切片的观察,他们将开始撰写病理切片报告。
报告的第一部分通常是关于样本的基本信息,例如患者的姓名、性别、年龄和送检日期。
接下来,病理学家会详细描述观察到的组织结构和细胞特征。
例如,他们可能会描述细胞核的形态学特征,如核的大小、形状、染色质的分布和核仁的情况。
此外,他们还会描述细胞膜和细胞质的特征,如细胞膜的完整性、细胞质的颜色和质地等。
除了描述性的内容,病理学家还可能进行一些测量,例如测量细胞的大小、核-浆比等。
第四步:诊断和建议病理切片报告的最后一部分通常是病理学家的诊断和建议。
在这一部分,病理学家会根据他们的观察和分析,对样本进行诊断,并提出治疗建议。
诊断可以是良性、恶性或不确定性的。
此外,病理学家还会就治疗方法和进一步的检查提出建议,以帮助医生制定最佳的治疗方案。
总结病理切片报告是一份详细描述组织样本显微观察结果和诊断的文档。
它通过一系列步骤,包括病理切片的制备、观察切片、描述和测量,最终得出诊断和建议。
病理切片报告对于医生正确诊断和治疗疾病至关重要,它为医疗团队提供了基本的病理学信息,帮助他们制定最佳的治疗方案。
病理切片特点总结

病理切片特点总结病理切片是病理学诊断的重要手段之一,通过观察和分析组织切片的形态学特点,可以对疾病进行准确的诊断和鉴别。
以下是病理切片的特点的详细总结:一、显微镜下观察1.细胞结构特点:病理切片可以提供细胞组织的切面,通过显微镜下观察,可以观察到细胞的结构特点,包括细胞核的形状、大小、染色性质,细胞质的分布、颜色等。
2.细胞排列特点:病理切片可以展示细胞在组织中的排列方式,如单层扁平上皮细胞、分层上皮细胞、立方上皮细胞、柱状上皮细胞等,不同的排列方式对应着不同的组织类型和器官结构。
3.细胞核特点:细胞核是判断组织良恶性的重要标志之一,病理切片可以观察到细胞核的变异、异型核、核仁的数量和形态等特点,可以对细胞进行分类和诊断。
4.细胞浸润特点:病理切片可以观察到细胞在组织中的浸润情况,如肿瘤细胞的浸润性生长、炎症细胞的浸润等,能够帮助判断病变的严重程度和预后。
二、染色特点1.常规染色:病理切片通常采用常规染色方法,如苏木精-伊红染色、血清素染色等,常规染色可以使组织器官的形态特征更加清晰明了,有利于观察细胞和组织的细微变化。
2.免疫组化染色:病理切片可以进行免疫组化染色,通过对特定抗体的标记,可以检测和定位一些特定的分子、蛋白质或抗原,如肿瘤标志物、免疫球蛋白等,从而对病理诊断有帮助。
3.特殊染色:有些特定的组织结构和病变无法用常规染色方法显示清晰,需要采用特殊染色方法。
如银染法用于显示神经纤维,培根酸铁染色可显示铁蓝蛋白沉积等。
三、病变特点1.病变形态:病理切片可以显示病变的形态特点,如肿瘤的大小、边界、分化程度等,炎症的程度、类型、炎细胞的浸润情况等,这些形态特征对疾病的诊断和鉴别具有重要意义。
2.病变分布:病理切片可以观察到病变在组织中的分布,如肿瘤的特定分布方式、炎症的范围和分布区域等,这些分布特点可以帮助确定病变的性质或病因。
3.病变变异:病理切片可以观察到病变的变异程度,如癌细胞的异型性、异形细胞的数量和形态等,可以对病情的严重程度和预后进行评估。
病理学切片图

牛肺疫(机化) ×120
猪气喘病 (肺) ×60
猪副伤寒结节 ×60
增生性结节 ×60
球虫肝 ×60
猪囊尾蚴 ×60
肠球虫病 ×120
出血性肠炎 ×60
纤维素性出血性坏死性肠炎 ×60
肝硬变 ×60
急性渗出性肾小体肾炎 ×60
化脓性肾炎 ×24
纤维性骨营养不良 ×24
非化脓性脑炎 ×60
脑水肿,神经细胞固缩 ×60
狂犬病(包涵体) ×240
羊痘肺(化生) ×60
马立克(肝) ×60
马立克(肾) ×120
马立克(神经) ×120
脾小体坏死 ×60
脾小体坏死 ×120
肌肉蜡样坏死 ×24
肉芽组织,肌纤维急性水肿 ×60
角膜创伤 (肉芽组织) ×60
肝中毒性营养不良 ×60
骨化生(肝) ×60
肺间质化脓性炎 ×60
肺化脓性炎 ×240
肺间质纤维素样坏死 ×60
嗜酸性白细胞 ×240
浆液性肺炎 ×60
朗罕氏细胞 ×60
病理学切片图
肺淤血、水肿 ×60
肝脏淤血、脂变 ×60
淋巴结出血 ×60
肾血栓的形成 ×24
肾贫血性梗死 ×60
肾贫血性梗死及周边性出血 ×60
肾颗粒变性 ×60
肝脏的淀粉样变、肝萎缩,紫褐素沉着 ×60
脾淀粉样变 ×60
肝中心性脂化 ×60
含铁血黄素沉着(脾) ×60
肺寄生虫钙化结节,结缔组织玻璃样变 ×24
大叶性肺炎 ×24
纤维素性、坏死性肺炎 ×60
增生性肝炎 ×60
纤维瘤 ×60
粘液瘤 ×60
纤维肉瘤 ×炎 ×120
炎症病理实验报告切片

实验名称:炎症病理切片观察实验日期:2023年10月25日实验目的:1. 通过观察炎症病理切片,了解炎症的基本病理变化。
2. 认识炎症过程中的细胞和血管反应。
3. 分析炎症的实质和间质变化。
实验材料:1. 炎症病理切片2. 显微镜3. 切片染色液4. 实验记录本实验方法:1. 将炎症病理切片置于显微镜载物台上,调整显微镜至适当倍数。
2. 观察切片,记录所见病理变化。
3. 分析炎症的实质和间质变化,包括细胞浸润、血管反应、实质损伤等。
实验结果:一、低倍镜下观察1. 炎症区域:炎症区域呈现明显的充血、水肿和细胞浸润现象。
2. 实质变化:实质细胞呈现不同程度的肿胀、变性、坏死等变化。
3. 间质变化:间质呈现水肿、纤维增生等变化。
二、高倍镜下观察1. 细胞浸润:- 中性粒细胞:在炎症早期,中性粒细胞大量浸润,主要分布在血管周围和实质损伤区域。
- 单核细胞和淋巴细胞:在炎症中期和晚期,单核细胞和淋巴细胞逐渐增多,主要分布在实质损伤区域和血管周围。
2. 血管反应:- 血管扩张:炎症区域血管扩张,血流量增加。
- 血管通透性增加:血管内皮细胞肿胀,血管通透性增加,导致液体和炎症细胞渗出。
3. 实质损伤:- 变性:实质细胞肿胀、胞质疏松,出现淡红色颗粒样物。
- 坏死:部分实质细胞出现坏死,细胞核固缩、溶解。
实验分析:1. 炎症病理切片观察结果显示,炎症区域呈现明显的充血、水肿和细胞浸润现象,实质细胞呈现不同程度的肿胀、变性、坏死等变化,间质呈现水肿、纤维增生等变化。
2. 炎症过程中,细胞浸润是炎症反应的重要特征,包括中性粒细胞、单核细胞和淋巴细胞等。
3. 血管反应是炎症过程中的中心环节,包括血管扩张、血管通透性增加等。
4. 实质损伤是炎症反应的直接后果,包括变性、坏死等。
结论:通过本次实验,我们了解了炎症的基本病理变化,包括细胞浸润、血管反应、实质损伤等。
炎症是机体对损伤因子的一种防御反应,通过炎症反应,机体可以清除损伤因子、修复损伤组织。
什么是病理切片?为什么要借病理切片会诊?

什么是病理切片?为什么要借病理切片会诊?病理切片的定义病理切片是指在病理学研究中,将组织或细胞的标本切割成薄片并染色后,用显微镜观察和分析的过程。
通过观察病理切片,医生可以确定组织或细胞发生的病变类型、程度以及是否存在恶性变化。
病理切片是临床医学中重要的辅助诊断手段,对于疾病的诊断和治疗具有至关重要的意义。
病理切片的制备方法制备病理切片的过程主要包括以下几个步骤:1.标本固定:将病理标本使用适当的方法进行固定,使细胞和组织结构得以保持,并防止其变性和腐烂。
2.标本处理:固定后的标本需要进行去除水分和脂肪,并进行脱水、透明化、浸渍等处理步骤,以便于切片和染色。
3.切片:用显微刀将处理后的标本切割成非常薄的切片,通常为5微米至10微米。
4.染色:将切片进行染色处理,常用的染色剂有血液学染色剂、组织学染色剂等。
染色后的切片可以使不同细胞和组织成分在显微镜下更加清晰可见。
5.盖片:将染色后的切片放置在载玻片上,并加盖玻片,以保护切片并使其更易于观察。
病理切片的作用1. 疾病诊断病理切片在疾病诊断中起着不可替代的作用。
通过观察切片,可以确定细胞和组织的异常变化,识别和鉴别不同类型的病变。
例如,在癌症诊断中,病理切片能够确定是否存在恶性细胞,并评估癌症的类型、分级和分期。
2. 治疗规划病理切片对于治疗规划也起着重要的作用。
通过分析切片,医生可以了解病变的性质和程度,以选择最适合的治疗方案。
例如,在乳腺癌治疗中,通过病理切片诊断可以判断患者的雌激素受体和HER2受体状态,从而指导是否进行内分泌治疗或靶向治疗。
3. 评估疗效病理切片还可以用于评估治疗的疗效。
通过对比治疗前后的切片,可以观察病变的变化程度和细胞结构的恢复程度,判断治疗的效果和预后。
为什么要借病理切片会诊?1. 提高诊断准确性病理切片会诊可以集合多个专家的意见和经验,对病理切片进行共同研究和讨论,从而提高诊断的准确性。
不同的医生可能会对同一切片有不同的解读,借助会诊可以减少误诊和漏诊的风险。
病理学切片观察实训报告

一、实验目的1. 了解病理学切片的制作过程及观察方法。
2. 掌握显微镜下观察病理切片的基本技能。
3. 通过观察不同病理切片,加深对常见疾病病理变化的认识。
二、实验原理病理学切片是病理诊断的重要依据,通过显微镜观察切片,可以观察到细胞、组织在疾病状态下的形态变化,从而对疾病进行诊断。
本实验主要观察常见疾病的病理切片,包括炎症、肿瘤、变性等。
三、实验材料与仪器1. 实验材料:病理切片、显微镜、切片夹、载玻片、盖玻片、吸水纸、擦镜纸、生理盐水等。
2. 仪器:显微镜、切片夹、载玻片、盖玻片、吸水纸、擦镜纸、生理盐水等。
四、实验步骤1. 清洁显微镜及实验材料,确保无污染。
2. 将病理切片放置于切片夹上,用显微镜观察。
3. 依次观察切片的以下内容:(1)炎症切片:观察炎症细胞浸润、组织损伤、修复等情况。
(2)肿瘤切片:观察肿瘤细胞的形态、生长方式、浸润情况等。
(3)变性切片:观察细胞内、间质及血管等病变情况。
4. 对观察到的病理变化进行描述,并记录在实验报告上。
5. 清洁显微镜及实验材料,整理实验台。
五、实验结果与分析1. 炎症切片观察:(1)炎症细胞浸润:观察到中性粒细胞、淋巴细胞、单核细胞等炎症细胞在组织间隙、血管周围浸润。
(2)组织损伤:观察到组织细胞肿胀、变性、坏死等损伤表现。
(3)修复:观察到组织细胞增生、纤维组织形成等修复表现。
2. 肿瘤切片观察:(1)肿瘤细胞形态:观察到肿瘤细胞大小不一、形态不规则、核浆比增大等特征。
(2)生长方式:观察到肿瘤细胞呈浸润性生长、乳头状生长、溃疡性生长等。
(3)浸润情况:观察到肿瘤细胞向周围组织浸润,侵犯血管、神经等。
3. 变性切片观察:(1)细胞内病变:观察到细胞肿胀、脂肪变性、水变性等。
(2)间质病变:观察到纤维组织增生、血管扩张等。
(3)血管病变:观察到血管内皮细胞肿胀、血栓形成等。
六、实验总结本次实验通过观察不同病理切片,加深了对常见疾病病理变化的认识。
病理学实验切片观察

风湿性心肌炎:心肌之间,血管旁可 见风湿细胞聚集形成风湿小体。
心肌 血管
风湿小体
慢性肺气肿:肺泡间隔断裂,肺泡 融合
融合的肺泡
肺泡间隔
矽肺:纤维组织同心圆层状排列,形 成玻璃样变的矽结节
矽结节
肺泡
大叶性肺炎:肺泡腔内充满大量纤 维素
肺泡腔
纤维素
小叶性肺炎:细支气管及所属的肺泡 腔内充满大量中性粒细胞
非毒性甲状腺肿:滤泡高度扩张,充 满大量胶质,滤泡上皮受压扁平
扩张的滤泡 胶质
扁平的滤泡 上皮
毒性甲状腺肿:滤泡上皮乳头状增生, 可见吸收空泡,淋巴细胞浸润
淋巴细胞
吸收空泡
滤泡上皮乳头 状增生
甲状密。
腺瘤结节
干酪样坏死:红染无结构,颗粒状, 周围有上皮样细胞
干酪样坏死物
上皮样细胞
肺结核病:可见结核结节
肺泡 结核结节
’s 巨细胞:细胞体积巨大,多个细胞 核,分布在细胞周边,呈U形
淋巴细胞
巨细胞
镜影细胞(细胞):细胞体积大,双 核,对称,核大,核仁大,红染,周 围有空晕
细胞核 核仁
化脓性脑膜炎:蛛网膜下腔大量脓 细胞
蛛网膜
脓细胞
软脑膜
流行性乙型脑炎:可见筛状软化灶
筛状软化灶
轴心
瘤细胞
鳞状细胞癌:癌细胞巢状排列,中间 有角化珠,间质有淋巴细胞
淋巴细胞
癌巢 角化珠
淋巴结转移性腺癌:淋巴组织内有腺 癌组织
淋巴滤泡
腺癌组织
腺癌:异型的肿瘤细胞排列呈腺管状, 浸润至平滑肌之间。
平滑肌
腺癌组织
主动脉粥样硬化:内膜增厚,可见纤 维帽和大量胆固醇内膜结晶。 中膜
纤维帽
病理标本切片技术

病理标本切片技术病理学作为现代医学的重要组成部分,着重于通过病理学检查以确定疾病诊断及治疗方案。
而病理标本切片技术作为病理学检查中的关键步骤之一,对疾病的诊断及治疗起着不可替代的作用。
一、病理标本切片技术概述病理标本切片技术是将组织样本切割成非常薄的部分,以便进行显微镜检查的过程。
这一过程通常被称为“制片”,其一般包括如下步骤:1.组织预处理:该步骤包括固定、清洗、脱水、透明化等几个关键步骤,目的是使组织样本保持原有形态并易于切割。
2.切片:该步骤使用病理切片机将组织样本切割成具有一定厚度的切片,通常在3~10μm之间。
3.染色:该步骤是为了使组织样本结构更易于识别,通常使用的染色剂有常规的血液学染色剂、免疫组织化学染色剂等。
二、病理标本切片技术的重要性正确的病理标本切片技术可以帮助病理学家准确判断疾病病变的类型、性质及病变程度等。
其重要性主要表现在以下三个方面:1.诊断:病理标本切片技术可以提供病理学家直接观察、评估组织标本,从而给出准确的疾病诊断。
例如,肿瘤和白血病等疾病需要进行病理学检查并使用病理标本切片技术来确诊。
2.治疗:病理标本切片技术还可以对病人进行治疗方案的定制。
例如,通过病理标本切片技术可以判断某种瘤细胞是否对某种药物敏感,从而在治疗中选用更加有效的药物。
3.预后:病理标本切片技术还可以帮助病人对病程进行预测和评估。
例如,在肿瘤的治疗过程中,通过病理标本切片技术可以评估肿瘤对治疗的响应并进行预测,从而评估病人的预后。
三、病理标本切片技术中存在的挑战与未来发展方向病理标本切片技术虽然在现代医学中发挥了不可替代的作用,但其在实践中仍然存在一些挑战:1.样本收集限制:某些类型的病理标本很难取得,例如甲状腺和胰腺的病理标本。
2.自动化技术发展不足:虽然近年来出现了许多自动化切片仪器,但其切片精度和效率仍然需要进一步提高。
未来病理标本切片技术的发展方向主要包括:1.数字化技术:该技术可以将制片过程中得到的显微镜图像数字化,实现对图像的分析和存储。
病理切片报告

病理切片报告
是指病理学医生根据患者组织标本的镜下形态及组织学结构,对疾病进行诊断、鉴别并编制报告的过程。
作为疾病诊断中不可或缺的一环,对于医生制定治疗方案、评估预后等方面都具有重大意义。
需要经过精细的制作过程。
首先,医生需要从患者体内取得一定量、一定部位的标本进行切片处理;随后,病理技师将处理后的组织标本放置在切片玻璃片上,通过染色的方式增加其对比度和可视性;最后,医生对标本进行镜下观察,并编制报告。
的内容结构一般包括病例基本信息、镜下形态描述、诊断结果及建议等部分。
在病例基本信息部分,医生需要提供患者姓名、年龄、病史等基本信息;在镜下形态描述部分,则是对组织标本形态学特征的详细描述,包括细胞形态、组织结构、病变范围等内容;在诊断结果部分,则是对患者病变的具体诊断结果及相应建议的陈述。
的诊断结果对于医患双方都具有十分重要的意义。
对于医生而言,能够辅助医生明确患者疾病的性质、分析病变范围、制定合理的治疗方案等;对于患者而言,则是对疾病的准确定性和治疗
方案的详细说明,可以帮助患者更好地了解自己的疾病,并可以更好地进行治疗和康复。
同时,也是医疗纠纷中常用的证据之一。
具体到我国,被视为医疗记录的一种,其法律效力具有相当高的权威性。
因此,在进行时,医生应该高度重视其客观性、准确性和详细性,杜绝主观臆断、关键信息漏报等问题的发生。
总之,是病理学医生在诊断疾病过程中的必要工具,对于患者治疗和康复也有着重要的意义。
医生在制作时应该严格遵守相关规定和标准,提高专业水平,为患者提供有效的医疗服务。
病理学实验切片观察

38
化脓性脑膜炎:蛛网膜下腔大量脓细胞
蛛网膜 脓细胞
软脑膜
39
2020/11/4
39
流行性乙型脑炎:可见筛状软化灶
筛状软化灶
40
2020/11/4
40
17
2020/11/4
17
腺癌:异型的肿瘤细胞排列呈腺管状,浸润至平滑肌之间。
平滑肌
腺癌组织
18
2020/11/4
18
主动脉粥样硬化:内膜增厚,可见纤维帽和大量胆固
醇结晶。
内膜
中膜
纤维帽
胆固醇结晶
19
2020/11/4
19
风湿性心肌炎:心肌之间,血管旁可见风湿细胞聚
集形成风湿小体。
心肌
血管
风湿小体
3
肾凝固性坏死:左侧为坏死区,可见肾小球和肾
小管轮廓保留,但细胞核消失,中间为出血带
2020/11/4
4
宫颈鳞状上皮化生:
部分柱状上皮被鳞状上皮取代
柱状上皮 鳞状上皮
2020/11/4
5
淋巴结结核病:
可见干酪样坏死和结核结节
结核结节 干酪样坏死
2020/11/4
6
肉芽组织:
可见纤维母细胞,炎细胞和毛细血管
纤维母细胞
炎细胞 毛细血管
2020/11/4
7
急性肺淤血:肺泡腔充满粉红色水肿液,肺
泡壁血管扩张充血
肺泡腔
肺泡壁扩张的血管
2020/11/4
8
慢性肺淤血:
肺泡壁增宽,肺泡腔内有心力衰竭细胞
肺泡壁增宽
心力衰竭细胞
2020/11/4
9
混合血栓:
粉红色(血小板)与红色(红细胞)交替排列
病理学镜下切片

1-M-1 肾肾水肿cloudy swelling of priximal tubules of the kidney镜下:细胞肿大,胞浆充满红色颗粒,管腔缩小。
1-M-2 肝肝脂肪变liver steatosis镜下:肝窦扩张充血;肝细胞肿大,胞内可见大小不等的空泡为脂肪滴;胞核偏向一侧。
1-M-6 皮肤肉芽组织granulation tissue镜下:新生毛细血管内皮细胞+炎细胞浸润+成纤维细胞增生,成纤维细胞呈梭形,核椭圆,核仁清楚。
1-M-7 肝肝水肿镜下:细胞肿胀,胞质淡染,部分细胞肿胀如气球样,胞核位于中央。
1-M-8 干酪样坏死镜下:无结构颗粒状红染物。
2-M-1 肝慢性肝淤血chronic congestion of liver镜下:肝窦扩张充血;肝小叶周围细胞脂肪样变(可见脂肪空泡),肝细胞萎缩甚至坏死。
2-M-2 血管混合血栓mixed thrombi镜下:血小板凝集成小梁状,小梁之间血液凝固,充满大量凝固的纤维蛋白和红细胞。
2-M-3 肠肠出血性梗死3-M-3 急性蜂窝织炎性阑尾炎acute phlegmonous appendicitis镜下:病变累及肠壁全层,血管扩张充血,各层均有大量中性粒细胞弥漫浸润,并有炎性水肿与纤维素渗出。
3-M-4 肺胸膜炎镜下:在胸膜表面可见大量纤维素渗出,有时可见中性粒细胞浸润。
3-M-8 肾肾脓肿suppurative inflammation of kidney镜下:大量炎细胞浸润,有充满脓液的脓腔。
镜下特点:癌——多形成癌巢,实质与间质分界清楚,纤维组织常有增生肉瘤——弥散分布,实质与间质分界不清,间质内血管丰富,纤维组织少4-M-1 肠肠腺瘤adenoma镜下:腺体增生,大小、形态不一,排列紊乱;腺体上皮层次增多,细胞排列紊乱,异型性大。
4-M-2 纤维组织纤维瘤fibroma镜下:编织状排列,组织结构异型性明显而细胞异型性不明显。
病理学显微切片图谱

高倍镜观察:多数病灶中心可见 细支气管,管腔面黏膜上皮部 分坏死脱落,腔内可见较多脓 性渗出物,周围肺泡腔内可见 大量中性粒细胞、少量巨噬细 胞、浆液以及纤维素等,部分 区肺组织结构破坏,形成小脓 肿,病灶之间肺泡腔扩张,其 中可见多少不等的浆液和中性 粒细胞,肺泡壁毛细血管明显 扩张充血
低倍镜
低倍镜观察:瘤组织由增生的 腺管和纤维结缔组织构成, 并根据两种成分的多少和分 布情况分为:管内型、管周型 和混合型。①管内型者增生 的腺体被大量增生的纤维挤 压,腺管变形成为弯由、狭 窄、有分支的裂隙;②管周 型者腺体增生为主,增生的 纤维围绕在腺管周围:③混合 型者表现为前两者混合而成
高倍镜观察:增生的 腺体上皮细胞呈立 方形或柱状,外周 为肌上皮细胞,使 腺体细胞呈两层, 细胞异型性小。增 生的纤维组织可发 生黏液样变、胶原 化和玻璃样变
高倍镜观察:硅结节境 界清,星圆形或椭圆 形,主要由纤维细胞 及胶原纤维,呈同心 圆状排列,部分结节 明显玻璃样变。相邻 结节可融合,肺泡结 构明显减少,代之以 大量的纤维组织
10×10倍镜
40×10倍镜
诊断要点:硅结节形成,肺间质弥漫性纤维化
镜下观察:肝小叶 内肝细胞胞浆中出 现大小不等圆形空 泡,有的空泡较大, 将核挤于一边,空 泡部位为脂肪小滴, 在制片过程中被有 机溶剂溶去,故呈 空泡状
高倍镜观察:风湿小体中央见少许 淡红色丝状或颗粒状物质,为纤 维素样坏死,周围出现许多风湿 细胞(或称Aschoff细胞)。该细胞 体积较大,梭形或多边形,胞浆 丰富,弱嗜碱性,核较大,呈卵 圆形、空泡状,染色质集中于核 的中央,并有细丝放射至核膜, 细胞核的横断面似枭眼状,纵切 面核染色质呈毛虫样。有的风湿 细胞呈双核或多核,称为风湿巨 细胞。风湿小体最外层为增生的 纤维组织,并有少量淋巴细胞、 单核细胞及浆细胞浸润
病理学切片诊断依据

组织切片拿到切片后,首先就是肉眼观察,这一步很重要,往往可以作出比较明确的诊断,例如主动脉粥样硬化、淋巴结转移性癌、支气管鳞状上皮化生、胃消化性溃疡、急性蜂窝织炎性阑尾炎,即使不能作出诊断,也可以确定组织来源。
镜下观察前,一定要调整好瞳间距、光亮度等,作好一切准备工作,然后从低倍镜开始,一步一步深入。
往往可以在10倍镜时完全作出诊断,而40倍镜仅是作为补充诊断。
诊断依据需要写出能够判断为改种病症的相关变化,不要求全部写出,但应当尽量全面。
所有癌的诊断中都必须有对于肿瘤细胞异型性的详细描述。
高血压所引起的原发性颗粒性固缩肾与慢性肾小球肾炎所引起的继发性颗粒性固缩肾,无论是在大体标本还是组织学观察都无法区分,故观察到相关变化可以诊断为两者中的任何一者。
NO.04 肝脂肪变性诊断依据:1.部分肝细胞胞质内出现大小不等的圆形空泡;2.某些空泡较大,将细胞核挤压变扁且位于细胞边缘,酷似脂肪细胞;3.细胞核的结构仍属正常。
NO.09 肾贫血性梗死诊断依据:1.梗死区的肾小球、肾小管轮廓隐约可辨,梗死区中心肾小球的细胞核均已溶解消失;2.近梗死区边缘尚可见浓染、缩小的细胞核(核固缩);3.梗死部分呈楔形;4.梗死区与非梗死区交界处,有大量白细胞浸润及充血现象。
NO.12 肉芽组织诊断依据:1.镜下可见大量新生毛细血管,内皮细胞较大,细胞核着色较淡,管腔大小不一,常含有红细胞,血管多向表面呈垂直方向走行;2.新生毛细血管周围有较多的成纤维细胞,呈星形或梭形,细胞核为椭圆形、淡染;3.尚可见一些巨噬细胞、中性粒细胞、淋巴细胞和浆细胞浸润;4.表面覆盖少量的纤维素,其中混有少量中性粒细胞。
NO.13 支气管鳞状上皮化生诊断依据:1.部分支气管粘膜被覆的假复层纤毛柱状上皮为复层鳞状上皮所取代,靠近基底膜有柱状多角形细胞,靠近腔面有鳞状上皮;2.支气管壁有慢性炎性细胞浸润。
NO.14 急性肺淤血水肿诊断依据:1.肺泡间隔的毛细血管以及肺间质内的小静脉均扩张和充盈血液;2.部分肺泡腔内有均匀红染的水肿液及少量巨噬细胞;3.高倍镜下,肺泡间隔毛细血管横断面上可见数个并列的红细胞,肺泡间隔因而增宽。
病理学切片检查方法

病理学切片检查方法
《病理学切片检查方法》
一、检查目的
1.病理学切片检查是检查皮肤病病变的最主要和最可靠的方法,可以帮助医生诊断明确病因、确定病理病理特征、分级分期等信息,从而为临床疗效和病程预测提供可靠的依据。
2.切片检查可以有效地诊断和判断良恶性病变,从而为治疗提供准确的指导。
通过该检查,可以诊断肿瘤、结核、皮肤感染和免疫性皮病等疾病。
二、检查方法
1.根据患者的病史和体格检查,初步确定患者疾病类型,然后进行病理学切片检查。
2.使用针头或柄头,将病变表面收集到涂抹有染色剂的玻片上,形成染色切片,并在显微镜下观察。
3.使用塑料注射器,将病变表面细胞液积存在电子滤器上,形成细胞切片,并在显微镜下观察。
4.分别使用正常细胞和体液,与病变细胞比较,以检查病变细胞的形态、活性和功能。
三、检查结果
1.病理学切片检查结果,主要包括病理活度、形态学特征、形态变化程度、细胞染色变化等。
2.检查结果可以提供更全面的信息,帮助疾病的准确诊断、病变
情况的准确评估和病程的准确预测,从而为治疗提供准确的指导。
病理学实验切片ppt

THANKS FOR WATCHING
感谢您的观看
通过显微镜观察切片的组织结构 和成分,判断组织是否发生病变。
染色观察
通过染色判断组织中是否存在特定 的抗原或抗体,从而判断组织是否 发生病变。
免疫组化染色
通过免疫组化染色技术,对组织中 的抗原进行定位和定性分析,从而 判断组织是否发生病变。
切片保存与维护
保存环境
切片应保存在干燥、阴凉、通风 的地方,避免阳光直射和潮湿。
03 实验切片在病理学中的应 用
疾病诊断
诊断肿瘤
病理学实验切片可以用于诊断肿瘤, 通过观察细胞形态、组织结构以及染 色反应等特征,判断肿瘤的性质、类 型和分化程度。
鉴别良恶性肿瘤
判断预后
病理学实验切片还可以通过观察肿瘤 细胞增殖活性、组织学分级等因素, 预测患者的预后情况。
病理学实验切片可以鉴别良恶性肿瘤, 为治疗方案的选择提供依据。
切片厚度限制
切片厚度过大会导致组织结构失 真,影响病理诊断的准确性。
切片厚度过小则可能导致组织结 构细节丢失,无法准确判断病变
性质。
合适的切片厚度需要根据组织类 型和观察目的进行选择,一般而 言,厚度在3-5微米之间较为适
宜。
组织结构失真
由于切片过程中组织受到刀片 切割的机械力作用,可能会导 致组织结构变形。
详细描述
免疫组化切片是利用抗原-抗体反应的原理,通过标记抗体显示组织或细胞内的抗原。这种方法有助于确定肿瘤 的性质、来源和分化程度,对于肿瘤的诊断和分类具有重要意义。
原位杂交切片
总结词
原位杂交切片是利用核酸探针检测组织或细胞内核酸的切片。
详细描述
原位杂交技术是一种分子生物学技术,通过标记的核酸探针与组织或细胞内的核酸序列进行杂交,从 而检测特定基因的表达和定位。原位杂交切片在研究肿瘤发生、发展机制以及基因诊断方面具有重要 价值。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
1.肝细胞水肿
肝细胞体积变大,胞浆透亮,含红染的的细小颗粒;
肝索增宽,肝索排列紊乱,肝血窦变窄甚至消失。
2.肝脂肪变性
病变肝细胞体积变大,肝细胞有大小不等的脂滴空泡,越远离中央静脉脂滴空泡越大,数目越少,细胞核由中央偏到一侧;
肝索增宽,肝索排列紊乱,肝血窦变窄甚至消失。
3.脾包膜玻璃样变
包膜增厚,红染的条索状的胶原纤维大量增生,彼此间有间隙,有的部分胶原纤维融合成一片均质红染的结构。
4.肉芽组织
新生的毛细血管皮细胞胞体大,细胞间隙大;
成纤维细胞伸出伪足,细胞间分界不清,胞质红染,核椭圆;
炎细胞:巨噬细胞间分界明显,核椭圆;淋巴细胞最小,核较大,胞浆较少。
5.慢性肺淤血
肺泡壁增宽,肺泡壁的毛细血管扩充血,肺泡腔可见粉红色渗出液,可见心衰细胞。
6.肾贫血性梗死
组织轮廓尚存,细胞结构破坏,细胞核消失,胞质红染;
血管扩充血,大量红细胞渗出,有白细胞浸润。
7.急性化脓性阑尾炎(蜂窝织炎)
阑尾腔有脓性渗出液,含细菌和坏死组织;
粘膜层局部组织缺损,坏死脱落,中性粒细胞浸润;
粘膜下层和肌层有中性粒细胞弥漫性分布;
浆膜层血管中红细胞边集。
8.肺脓肿
多个散在的局限病灶;肺泡壁破坏,肺泡腔有脓液积聚;
长期肺脓肿可见血管周围有肺脓腔、肺脓壁;
周围健康组织可见发炎反应,肺泡壁扩充血
9.乳头状瘤
鳞状上皮细胞瘤增生为乳头状,乳头中心是纤维血管性间质,细胞形态、排列层次、极向性与正常组织相似。
10.鳞状细胞瘤
癌细胞呈巢状分布,与周围间质分界明显;
癌巢高分化者可见角化珠和细胞间桥,肿瘤细胞体积较大;
低分化者异型性明显。
11.肠腺癌
癌细胞排列呈腺体样结构,上皮多层,有共壁现象,癌细胞染色深,可见病理性核分裂
12.风湿性心肌炎
在心肌间质的小血管周围有风湿小体。
风湿细胞大小不一,胞体大,细胞膜不明显,核膜明显,核仁明显,染色质丝从中心放射状延伸达核膜,横切面呈枭眼状,纵切面呈毛虫样。
13.主动脉粥样硬化
膜增厚,表层是红染的纤维丝,含泡沫细胞,泡沫细胞圆,胞浆透亮,核中央;
膜下有大量的胆固醇结晶;
深层由不定性的坏死组织组成,无细胞核。
14.高血压肾
肾组织入球细动脉和小动脉管壁增厚;
病变的肾小球发生玻璃样变、纤维化,病变的肾小管萎缩甚至消失,间质结缔组织增生,有淋巴细胞浸润;
代偿性肾小球肥大,代偿性肾小管扩,表面有红染的胶原纤维。
15.慢性支气管炎
细小支气管有分泌物储留;
表层纤毛粘连、倒伏、甚至脱落,上皮细胞发生变形、坏死,有杯状细胞增生;
固有层粘液腺增生,分泌亢进;
间质中血管扩充血,血管管壁多层可见纤维组织增生及慢性炎细胞浸润。
16.大叶性肺炎
肺组织结构尚存,肺泡腔扩,充满纤维素和中性粒细胞;
因受压肺泡间隔变窄,毛细血管受压闭塞;
肺泡间孔扩,部分可见纤维素穿过。
17.小叶性肺炎
发生于周围的细支气管,上皮可见纤毛,发生粘连、倒伏、脱落,上皮变性、坏死;
肺泡破坏,可见融合型肺泡,支气管管腔和肺泡腔有大量的中性粒细胞和少量的红细胞渗出;
肺泡间隔毛细血管充血;
周围相对健康的肺泡发生代偿性肺气肿,肺泡完好,肺泡腔扩。
18.胃溃疡
溃疡底部有一凹陷,有四层结构;
炎性渗出层含白细胞和纤维素;
坏死组织层含红染无细胞核的坏死组织和炎细胞;
肉芽组织层含新鲜的毛细血管、成纤维细胞、炎细胞;
瘢痕层血管壁特别厚。
19.肝硬化
原有的肝小叶被纤维组织分隔、包绕,形成假小叶;
假小叶肝细胞排列紊乱,肝细胞发生变形或坏死,无中央静脉或可见偏位、多个中央静脉;
假小叶间隔宽窄较一致,有少量的淋巴细胞浸润,汇管区有假胆管增生。
20.急性重型肝炎
肝组织大片坏死,残存的肝细胞无法再生,有大量炎细胞浸润。
21.毛细血管增生性肾小球肾炎
肾小管血管皮细胞和系膜细胞增生,毛细血管管腔狭窄闭塞,肾小管上皮细胞肿胀,可见管型;
肾间质血管扩充血、炎细胞浸润。
22.新月体性肾小球肾炎
肾小球囊壁层有新月体,压迫肾小球导致毛细血管丛缺血,使之萎缩、纤维化;所属的肾小球也发生纤维化,可见管型;
肾间质血管扩充血,伴炎细胞浸润。
23.慢性肝硬化性肾炎
弥漫的病变肾小球发生玻璃样变,萎缩;所属的肾小管发生玻璃样变、萎缩;
代偿的肾小球体积增大,代偿的肾小管扩,可见管型;
肾间质量纤维组织增生伴淋巴细胞浸润。
