医院病毒性脑炎临床路径及表单
神经内科第一诊断为病毒性脑炎拟行药物治疗临床路径表单

□ 入院护理评估 □ 严密观察意识水平和自主呼吸变化。 □ 遵照医嘱执行各种化验检查及治疗。 □ 完成护理措施和记录 □ 严格进行下列治疗的相应护理:
1. 糖皮质激素治疗相应的护理 2. 对于重症患者的辅助治疗相应的护理 3.气管插管和/或呼吸机相关护理 4.癫痫和高颅压相关护理
□无 □有,原因:
1.
长期医嘱: □ 一级护理 □ 饮食 □ 抗病毒治疗 □ 糖皮质激素治疗 □ 其它神经营养药物 □ 呼吸机辅助呼吸(如需要时) 临时医嘱: □ 根据脑脊液压力和视乳头水肿情况脱水治疗 □ 根据体温情况予物理降温等退热治疗 □ 根据抽搐情况给予抗癫痫治疗 □ 根据精神症状给予镇静等对症治疗 □ 三大常规+生化+血清四项+凝血三项 □ 感染性疾病筛查+血气分析+肿瘤全项+血沉 □ 血和脑脊液常见病毒免疫学检查 □ 预约脑电图+诱发电位+头颅 MRI 平扫及增强扫描+心电图+胸片
□ 根据精神症状给予镇静等对
等对症治疗
□ 根据精神症状给予镇静
症治疗
等对症治疗
□ 严密观察意识水平和自主 □ 严密观察意识水平和自 □ 严密观察意识水平和自主呼
呼吸变化。
主呼吸变化。
吸变化。
□ 遵照医嘱执行各种化验检 □ 遵照医嘱执行各种化验 □ 遵照医嘱执行各种化验检查
查及治疗。
检查及治疗。
及治疗。
病情 变异 记录 护士 签名
□无 □有,原因:
1.
2.
白班
小夜班
大夜班
完成各项护理记录 向患者及家属交代出院后护理、激素应用及康复
治疗
□无 □有,原因:
1.
2.
神经内科临床路径[14个]
![神经内科临床路径[14个]](https://img.taocdn.com/s3/m/74818ec6a76e58fafbb00354.png)
神经内科临床路径目录1短暂性脑缺血发作临床路径22脑出血临床路径73吉兰-巴雷综合征临床路径124多发性硬化临床路径185癫痫临床路径236重症肌无力临床路径287病毒性脑炎临床路径338成人全面惊厥性癫痫持续状态临床路径439肌萎缩侧索硬化临床路径5110急性横贯性脊髓炎临床路径5811颈动脉狭窄临床路径6612颅内静脉窦血栓形成临床路径7113视神经脊髓炎临床路径7814亚急性脊髓联合变性临床路径84短暂性脑缺血发作临床路径(2009年版)一、短暂性脑缺血发作临床路径标准住院流程(一)适用对象。
第一诊断为短暂性脑缺血发作:椎基底动脉综合征(ICD-10:G45.0),颈动脉综合征(大脑半球)(ICD-10:G45.1)(二)诊断依据。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)1.起病突然,迅速出现局灶性神经系统症状和体征。
2.神经系统症状和体征多数持续十至数十分钟,并在1小时内恢复,但可反复发作。
3.神经影像学未发现任何急性梗死病灶。
(三)治疗方案的选择。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)1.进行系统的病因学检查,制定治疗策略。
2.抗血小板聚集治疗。
3.频发短暂脑缺血发作者应予抗凝治疗。
4.病因、危险因素、并发症的治疗。
5.明确有血管狭窄并达到手术标准者予手术治疗。
(四)标准住院日为5-7天。
(五)进入路径标准。
1. 第一诊断必须符合短暂性脑缺血发作:椎基底动脉综合征(ICD-10:G45.0),颈动脉综合征(大脑半球)(ICD-10:G45.1)疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)住院后的检查项目。
1.必需检查的项目:(1)血常规、尿常规、大便常规;(2)肝肾功能、电解质、血糖、血脂、凝血功能、抗“O”、抗核抗体、ENA、类风湿因子、纤维蛋白原水平、蛋白C、感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等);(3)胸片、心电图;(4)头颅MRI或CT,颈动脉血管超声。
医院病毒性脑炎临床路径及表单

病毒性脑炎临床路径一、病毒性脑炎临床路径标准住院流程(一)适用对象。
第一诊断为病毒性脑炎(ICD-10:A86/G05.1)。
(二)诊断依据。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)、《神经病学》(供8年制及7年制临床医学等专业用,人民卫生出版社,第二版)。
1.急性或亚急性起病,病前1-3周有/无病毒感染史。
2.主要表现为发热、头痛、癫痫发作、精神改变、意识障碍和/或神经系统定位体征等脑实质受损征象。
3.脑电图(EEG)显示局灶性或弥散性异常。
4.头颅CT/MRI检查可显示脑水肿、局灶性或弥漫性(脑实质)病变。
5.腰穿检查脑脊液压力正常或升高,白细胞轻中度增高,和蛋白质正常或轻度增高,糖和氯化物正常;无细菌、结核菌和真菌感染依据。
(三)治疗方案的选择及依据。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)、《神经病学》(供8年制及7年制临床医学等专业用,人民卫生出版社,第二版)。
1.抗病毒治疗。
2.糖皮质激素治疗。
3.抗生素治疗。
4.对症支持治疗。
(四)标准住院日。
轻症3-4周,重症或并发症严重者6-8周。
(五)进入临床路径标准。
1.第一诊断必须符合ICD-10:A86/G05.1病毒性脑炎疾病编码。
2.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
3.就诊时或治疗过程中出现昏迷者进入重症病毒性脑炎路径,余进入轻症病毒性脑炎路径。
(六)住院期间检查项目。
1.必需的检查项目:(1)血常规、尿常规、大便常规;(2)肝肾功能、电解质、血糖、血沉;(3)心电图和X线胸片;(4)脑电图;(5)头颅CT/MRI;(6)脑脊液病原学检查。
脑脊液常规、生化、蛋白定量,及病原学检查。
2.根据患者病情可选择的检查项目:(1)血气分析(重症)、肿瘤全项及相关免疫学检查;(2)并发其他感染的患者,行分泌物或排泄物细菌/真菌培养及药敏试验;(3)诊断有疑问者检测血液和尿液毒物。
神经内科临床路径14个

神经内科临床路径14个神经内科临床路径⽬录1短暂性脑缺⾎发作临床路径22脑出⾎临床路径73吉兰-巴雷综合征临床路径124多发性硬化临床路径185癫痫临床路径236重症肌⽆⼒临床路径287病毒性脑炎临床路径338成⼈全⾯惊厥性癫痫持续状态临床路径439肌萎缩侧索硬化临床路径5110急性横贯性脊髓炎临床路径5811颈动脉狭窄临床路径6612颅内静脉窦⾎栓形成临床路径7113视神经脊髓炎临床路径7814亚急性脊髓联合变性临床路径84短暂性脑缺⾎发作临床路径(2009年版)⼀、短暂性脑缺⾎发作临床路径标准住院流程(⼀)适⽤对象。
第⼀诊断为短暂性脑缺⾎发作:椎基底动脉综合征(ICD-10:G45.0),颈动脉综合征(⼤脑半球)(ICD-10:G45.1)(⼆)诊断依据。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,⼈民卫⽣出版社)1.起病突然,迅速出现局灶性神经系统症状和体征。
2.神经系统症状和体征多数持续⼗⾄数⼗分钟,并在1⼩时内恢复,但可反复发作。
3.神经影像学未发现任何急性梗死病灶。
(三)治疗⽅案的选择。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,⼈民卫⽣出版社)1.进⾏系统的病因学检查,制定治疗策略。
2.抗⾎⼩板聚集治疗。
3.频发短暂脑缺⾎发作者应予抗凝治疗。
4.病因、危险因素、并发症的治疗。
5.明确有⾎管狭窄并达到⼿术标准者予⼿术治疗。
(四)标准住院⽇为5-7天。
(五)进⼊路径标准。
1. 第⼀诊断必须符合短暂性脑缺⾎发作:椎基底动脉综合征(ICD-10:G45.0),颈动脉综合征(⼤脑半球)(ICD-10:G45.1)疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第⼀诊断的临床路径流程实施时,可以进⼊路径。
(六)住院后的检查项⽬。
1.必需检查的项⽬:(1)⾎常规、尿常规、⼤便常规;(2)肝肾功能、电解质、⾎糖、⾎脂、凝⾎功能、抗“O”、抗核抗体、ENA、类风湿因⼦、纤维蛋⽩原⽔平、蛋⽩C、感染性疾病筛查(⼄肝、丙肝、梅毒、艾滋病等);(3)胸⽚、⼼电图;(4)头颅MRI或CT,颈动脉⾎管超声。
病毒性脑炎的健康教育临床路径

6、每天进行开窗通风30分钟,室温22~24℃。
7、补充营养,多饮水,做好患儿及家长的心理护理。
8、如果昏迷患者,遵医嘱置胃管,注意胃管的长度,按置时间要注明。
10、密切观察病情变化,观察有无惊厥先兆、头痛及呕吐情况。
极期发病后3-10天
1、告知家长病毒性脑炎的相关知识:原因、临床表现等治疗方案。
病毒性脑炎的健康教育临床路径
科室:床号:姓:住院号:
宣教内容
拟定实
施人员
具体实
施人员
完成
时间
对象
病人
家属
签名
初期
1、住院须知:人员介绍:科主任、护士长、管床医生、护士及病区环境作介绍。
2、制度说明:作息制度、查对制度。
3、皮肤清洁,修剪指甲。
4、告知家长保持病室安静,不要大声喧哗,不能随意进入治疗室,不要私自翻阅病历资料。
8、注意保护安全:出现惊厥或抽搐者应通知医生,给予止惊,密切观察患儿面色、呼吸、肌张力等,并加床栏、专人看护、口腔内加用舌垫,防止舌咬伤。
9、更换胃管,每周一次,并记录。
10、加强四肢功能锻炼,取功能位。
住院
11-18天
恢复期
1、患儿病情逐渐减轻,指导家长给患儿进食高蛋白、高热量、高维生素饮食,多吃蔬菜、水果。
2、告知家长要注意安全,勿单独留患儿在家或外出活动。
4、指导家长正确对患儿语言、智力、图文的开始引导及四肢功能锻炼。
5、每日行口腔、皮肤护理。
6、注意天气变化,及时添加衣物,防止着凉、感冒。
出院指导
1、告知家长一月后来医院复查脑电图。
2、根据情况,适当运动。
3、春夏季节流行病期,省到公共场合。
病毒性脑炎的临床诊疗及病历分析

病毒性脑炎的临床诊疗及病历分析首都医科大学宣武医院郭冬梅病毒进入神经系统及相关组织可以引起炎症性的和非炎症性的改变,我们称之为神经系统的病毒感染。
根据病原学中病毒核酸的特点,病毒可以分为 DNA 病毒和 RNA 病毒,能够引起神经系统感染的病毒很多,具有代表性的有 DNA 病毒中的单疱病毒、水痘带状疱疹病毒、巨细胞病毒等, RNA 病毒中的常见的有脊髓灰质炎病毒和柯萨奇病毒等等。
病毒性脑炎其发病机制有三种。
病毒性脑炎的发病机制为:病毒性脑炎的发病机制为急性病毒脑炎病毒直接经过血流神经轴索或细胞到细胞的传递方式侵犯脑基质,造成脑的炎症。
感染后脑炎是由于病毒感染后机体免疫的变化造成静脉周围的神经纤维的脱髓鞘样改变。
病毒进入中枢神经系统,可以引起急性脑炎或脑膜炎综合征,也可形成潜伏状态或者持续性的感染状态,早复发性和慢性转移。
病毒性脑炎临床有一些共同的特点,比如说它的病原都是由病毒感染引起,症状前驱症状都有类似呼吸道感染的症状,也有的可以发热、全身不适等,随着疾病的进展,脑实质受累的症状比较突出,癫痫发作、意识障碍、精神症状、或者肢体的活动功能障碍等等。
在体征上我们可以查到脑炎的病人意识的障碍、肌力及肌张力的改变,椎骨受损害等等,脑适质受损的体征。
脑脊液检查,颅内压正常或者可以轻度升高,脑脊液白细胞改变以淋巴细胞为主的白细胞轻到中度增多。
脑脊液蛋白可以轻度增高,脑脊液的糖的含量一般正常。
这和其他细菌性感染是有区别的。
病毒性脑炎的实验室检查,通过血清以及脑脊液的病毒抗体检测,可以有阳性的改变。
病毒性脑炎还有一个确诊的依据,就是经过脑活检可以发现非特异性的炎性的改变,而且细胞核内可以出现嗜酸性的包含体,电镜下可以发现细胞内的病毒颗粒,这也是我们确诊的依据。
病毒性脑炎,脑电图特异性的异常,或者是一个广泛性的异常。
影像学可以显示出病灶,但是有些时候没有特异性。
对于病毒性脑炎来说,它的治疗一方面是针对病原体的治疗,也就是抗病毒治疗,其他还有一些对症的治疗。
神经内科临床路径[14个]
![神经内科临床路径[14个]](https://img.taocdn.com/s3/m/74818ec6a76e58fafbb00354.png)
神经内科临床路径目录1短暂性脑缺血发作临床路径22脑出血临床路径73吉兰-巴雷综合征临床路径124多发性硬化临床路径185癫痫临床路径236重症肌无力临床路径287病毒性脑炎临床路径338成人全面惊厥性癫痫持续状态临床路径439肌萎缩侧索硬化临床路径5110急性横贯性脊髓炎临床路径5811颈动脉狭窄临床路径6612颅内静脉窦血栓形成临床路径7113视神经脊髓炎临床路径7814亚急性脊髓联合变性临床路径84短暂性脑缺血发作临床路径(2009年版)一、短暂性脑缺血发作临床路径标准住院流程(一)适用对象。
第一诊断为短暂性脑缺血发作:椎基底动脉综合征(ICD-10:G45.0),颈动脉综合征(大脑半球)(ICD-10:G45.1)(二)诊断依据。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)1.起病突然,迅速出现局灶性神经系统症状和体征。
2.神经系统症状和体征多数持续十至数十分钟,并在1小时内恢复,但可反复发作。
3.神经影像学未发现任何急性梗死病灶。
(三)治疗方案的选择。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)1.进行系统的病因学检查,制定治疗策略。
2.抗血小板聚集治疗。
3.频发短暂脑缺血发作者应予抗凝治疗。
4.病因、危险因素、并发症的治疗。
5.明确有血管狭窄并达到手术标准者予手术治疗。
(四)标准住院日为5-7天。
(五)进入路径标准。
1. 第一诊断必须符合短暂性脑缺血发作:椎基底动脉综合征(ICD-10:G45.0),颈动脉综合征(大脑半球)(ICD-10:G45.1)疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)住院后的检查项目。
1.必需检查的项目:(1)血常规、尿常规、大便常规;(2)肝肾功能、电解质、血糖、血脂、凝血功能、抗“O”、抗核抗体、ENA、类风湿因子、纤维蛋白原水平、蛋白C、感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等);(3)胸片、心电图;(4)头颅MRI或CT,颈动脉血管超声。
病毒性脑炎指南完整版本

T2-weighted MRI brain scan showing right temporal lobe hyperintensity in a patient with herpes encephalitis
.
核磁增强
.
诊断思路 —电生理检查
脑电图常显示非特异性高波 幅慢波。
过去曾认为周期性单侧癫痫 样放电提示合胞体病毒感染
.
HSV-1
➢感染首先出现在口腔粘膜—唇疱疹、溃疡 血清学研究表明90%的成年人曾感染HSV-1
➢沿三叉神经向心性穿行到达半月神经节—潜伏感染 ➢大约70%的HSV-1脑炎患者体内存在病毒抗体,
这说明病毒的再度活化在发病机制中发挥很大作用。
问题: 究竟是半月神经节内的病毒再次活化还是脑实质内
存在病毒感染?
依据已有证据选择:
e-b病毒/巨细胞病毒(特别对于免疫缺陷换则) 腺病毒、流行性感冒、轮状病毒(儿童) 麻疹
特殊环境
狂犬病、西尼罗河病毒、蜱传脑炎病毒 抗体试验
.
诊断思路 —影像学检查
MRI比CT更为敏感,表现 为相应脑部位高信号,在疾病 早期MRI可能表现正常,而 DWI可能有助于发现病变早期 改变
.
➢ 如果CT检查迅速完成且没有禁忌症,腰穿要尽量在1 到2个小时之内完成。
➢ 如果患者仅存在轻度意识水平下降而没有局灶性神经 功能缺损,可直接行腰穿检查而不要耽误时间去做CT 检查
➢ 如果CT检查要耽误几个小时,则即刻同时给与抗细菌 及抗病毒治疗。对于细菌性脑膜炎,入院和治疗开始 之间如果延误6小时以上。可能影响预后。
.
病理
HSV-1感染后颞叶斑点状出
血
.
病理
因单纯疱疹脑炎死亡的患者的颞叶脑组织标本
临床路径文本

病毒性脑炎临床路径(2010年版)一、病毒性脑炎临床路径标准住院流程(一)适用对象。
第一诊断为病毒性脑炎(ICD-10:A86/G05.1)。
(二)诊断依据。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)。
1.急性或亚急性起病,病前1–3周有/无病毒感染史。
2.主要表现为发热、头痛、癫痫发作、精神改变、意识障碍和/或神经系统定位体征等脑实质受损征象。
3.脑电图(EEG)显示局灶性或弥散性异常。
4.头颅CT/MRI检查可显示脑水肿、局灶性或弥漫性病变。
5.腰穿检查脑脊液压力正常或升高,白细胞和蛋白质正常或轻度增高,糖和氯化物正常;无细菌、结核菌和真菌感染依据。
(三)治疗方案的选择。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)。
1.抗病毒治疗;2.糖皮质激素治疗;3.抗生素治疗;4.对症支持治疗。
(四)标准住院日。
重症或并发症严重者6–8周,轻症3–4周。
(五)进入临床路径标准。
1.第一诊断必须符合ICD-10:A86/G05.1病毒性脑炎疾病编码。
2.具有其他疾病诊断,但住院期间不需要特殊处理也不影响第一诊断临床路径流程。
3.就诊时或治疗过程中出现昏迷者进入重症病毒性脑炎路径,否则进入轻症病毒性脑炎路径。
(六)住院期间检查项目。
1.必需的检查项目:(1)血常规、尿常规、大便常规;(2)肝肾功能、电解质、血糖、血沉、血气分析、感染性疾病筛查(乙肝、梅毒、艾滋病等);(3)心电图和X线胸片,并根据病情复查;(4)脑电图;(5)头颅CT/MRI;(6)脑脊液病原学检查。
2.根据患者病情可选择的检查项目:(1)肿瘤全项及相关免疫学检查;(2)并发其他感染患者行分泌物或排泄物细菌/真菌培养及药敏试验;(3)诊断有疑问者检测血液和尿液毒物。
(七)选择用药。
1.抗病毒药物:阿昔洛韦或更昔洛韦或利巴韦林等。
2.渗透性脱水利尿药物:甘露醇、甘油果糖和速尿等。
3.抗癫痫药物:依据癫痫发作类型选用。
神经内科病毒性脑炎临床路径标准住院流程

神经内科病毒性脑炎临床路径标准住院流程
(一)适用对象。
第一诊断为病毒性脑炎(ICD10:A86.002)
(二)诊断依据。
根据《神经病学》(第六版,人民卫生出版社)及《临床诊疗指南-神经病学分册》(人民卫生出版社)
1.急性起病,病前可消化道和呼吸道感染等史;
2.临床表现为发热、头痛、呕吐、意识障碍、癫痫发作或者瘫痪;可合并精神、智力和行为异常等。
3.查体可见体温升高、精神异常、智力下降、视乳头水肿、瘫痪、共济失调、不自主运动、感觉障碍、病理反射阳性、括约肌功能障碍及脑膜刺激征等;
4.腰穿提示颅内压正常或轻度升高,脑脊液白细胞正常或轻度升高,蛋白正常或轻度升高,但葡萄糖和氯化物正常。
病毒免疫学检查提示抗体滴度进行性升高。
5.头颅CT提示大脑有局灶性低密度影像;脑MRI提示大脑有局灶性长T1、长T2高信号,并可有强化。
(三)治疗方案的选择。
根据《神经病学》(第六版,人民卫生出版社)及《临床诊疗指南-神经病学分册》(人民卫生出版社)
1. 抗病毒药物
2.皮质类固醇激素;
3.对症治疗及预防并发症。
(四)临床路径标准住院日为21-28天。
(五)进入路径标准。
1.第一诊断必须符合ICD10:A86.002病毒性脑炎疾病编码;
2.当患者同时具有其他疾病诊断时,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时。
病毒性脑炎急性期中医临床路径

病毒性脑炎急性期中医临床路径(2018年版)路径说明:本路径适合于病毒性脑炎急性期的住院患者。
一、病毒性脑炎急性期中医临床路径标准住院流程(一)适用对象西医诊断:第一诊断为病毒性脑炎(ICD-10编码为:A86/G05.1)。
(二)诊断依据1.疾病诊断西医诊断标准:参照《病毒性脑炎临床路径(2016年版)》(国卫办医函〔2016〕1315号印发)。
2.分期诊断参照《神经科专病中医临床诊治(第3版)》(黄培新、黄燕主编,人民卫生出版社2013年出版)。
(1)急性期(2)恢复期3.证候诊断参照《神经科专病中医临床诊治(第3版)》(黄培新、黄燕主编,人民卫生出版社2013年出版)。
病毒性脑炎急性期临床常见证候:急性期:风热犯头证气营两燔证热盛动风证痰热蒙窍证恢复期:痰瘀阻络证阴虚邪恋证(三)治疗方案的选择参照国家中医药管理局印发的“病毒性脑炎中医诊疗方案(2017年版)”。
1.诊断明确,第一诊断为病毒性脑炎。
2.患者适合并接受中医治疗。
(四)标准住院日为≤28天(五)进入路径标准1.第一诊断必须符合病毒性脑炎的患者。
2.合并其他病原学(如细菌、结核、隐球菌等)感染者,不进入本路径。
3.患者同时具有其他疾病,但在住院期间不需特殊处理,也不影响第一诊断的临床路径流程实施时,可进入本路径。
(六)中医证候学观察四诊合参,收集该病种不同证候的主症、次症、舌、脉特点。
注意证候的动态变化。
辅助记录症状记分表及数字疼痛量表测定等。
(七)入院检查项目1.必需的检查项目颅脑CT/颅脑MR平扫+增强、脑电图;脑脊液生化、脑脊液常规、脑脊液细胞学;血常规、尿常规、大便常规;生化全套、凝血功能等;血清病毒核酸检测;传染性疾病筛查;心电图、胸部X线摄片等。
2.可选择的检查项目:病原学方面( 血和脑脊液TORCH,血和脑脊液EB病毒抗体+DNA、CMV-DNA及相关病毒DNA检查,根据病程复查病毒抗体滴度)、自身免疫学检查、其他感染因素等;诊断有疑问者检测血液和尿液毒物、胸/腹部CT等。
单病种、临床路径
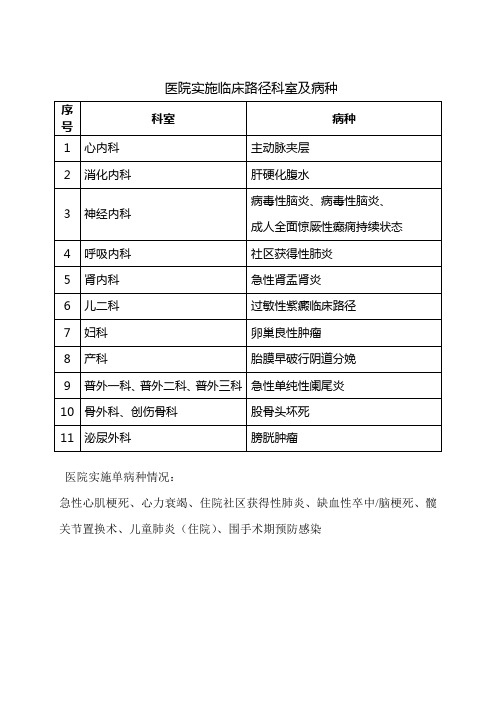
序号
科室
病种
心内科
主动脉夹层
2
消化内科
肝硬化腹水
3
神经内科
病毒性脑炎、病毒性脑炎、
成人全面惊厥性癫痫持续状态
4
呼吸内科
社区获得性肺炎
5
肾内科
急性肾盂肾炎
6
儿二科
过敏性紫癜临床路径
7
妇科
卵巢良性肿瘤
8
产科
胎膜早破行阴道分娩
9
普外一科、普外二科、普外三科
急性单纯性阑尾炎
10
骨外科、创伤骨科
股骨头坏死
11
泌尿外科
膀胱肿瘤
医院实施单病种情况:
急性心肌梗死、心力衰竭、住院社区获得性肺炎、缺血性卒中/脑梗死、髋关节置换术、儿童肺炎(住院)、围手术期预防感染
神经内科疾病临床路径

神经内科疾病临床路径3.1短暂性脑缺血发作临床路径3.2脑出血临床路径3.3吉兰-巴雷综合征临床路径3.4多发性硬化临床路径3.5癫痫临床路径3.6重症肌无力临床路径3.7病毒性脑炎临床路径3.8成人全面惊厥性癫痫持续状态临床路径3.9肌萎缩侧索硬化临床路径3.10急性横贯性脊髓炎临床路径3.11颈动脉狭窄临床路径3.12颅内静脉窦血栓形成临床路径3.13视神经脊髓炎临床路径3.14亚急性脊髓联合变性临床路径短暂性脑缺血发作临床路径(2009年版)一、短暂性脑缺血发作临床路径标准住院流程(一)适用对象。
第一诊断为短暂性脑缺血发作:椎基底动脉综合征(ICD-10:G45.0),颈动脉综合征(大脑半球)(ICD-10:G45.1)(二)诊断依据。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)1.起病突然,迅速出现局灶性神经系统症状和体征。
2.神经系统症状和体征多数持续十至数十分钟,并在1小时内恢复,但可反复发作。
3.神经影像学未发现任何急性梗死病灶。
(三)治疗方案的选择。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)1.进行系统的病因学检查,制定治疗策略。
2.抗血小板聚集治疗。
3.频发短暂脑缺血发作者应予抗凝治疗。
4.病因、危险因素、并发症的治疗。
5.明确有血管狭窄并达到手术标准者予手术治疗。
(四)标准住院日为5-7天。
(五)进入路径标准。
1. 第一诊断必须符合短暂性脑缺血发作:椎基底动脉综合征(ICD-10:G45.0),颈动脉综合征(大脑半球)(ICD-10:G45.1)疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)住院后的检查项目。
1.必需检查的项目:(1)血常规、尿常规、大便常规;(2)肝肾功能、电解质、血糖、血脂、凝血功能、抗“O”、抗核抗体、ENA、类风湿因子、纤维蛋白原水平、蛋白C、感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等);(3)胸片、心电图;(4)头颅MRI或CT,颈动脉血管超声。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
病毒性脑炎临床路径
一、病毒性脑炎临床路径标准住院流程
(一)适用对象。
第一诊断为病毒性脑炎(ICD-10:A86/G05.1)。
(二)诊断依据。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)、《神经病学》(供8年制及7年制临床医学等专业用,人民卫生出版社,第二版)。
1.急性或亚急性起病,病前1-3周有/无病毒感染史。
2.主要表现为发热、头痛、癫痫发作、精神改变、意识障碍和/或神经系统定位体征等脑实质受损征象。
3.脑电图(EEG)显示局灶性或弥散性异常。
4.头颅CT/MRI检查可显示脑水肿、局灶性或弥漫性(脑实质)病变。
5.腰穿检查脑脊液压力正常或升高,白细胞轻中度增高,和蛋白质正常或轻度增高,糖和氯化物正常;无细菌、结核菌和真菌感染依据。
(三)治疗方案的选择及依据。
根据《临床诊疗指南-神经病学分册》(中华医学会编著,人民卫生出版社)、《神经病学》(供8年制及7年制临床医学等专业用,人民卫生出版社,第二版)。
1.抗病毒治疗。
2.糖皮质激素治疗。
3.抗生素治疗。
4.对症支持治疗。
(四)标准住院日。
轻症3-4周,重症或并发症严重者6-8周。
(五)进入临床路径标准。
1.第一诊断必须符合ICD-10:A86/G05.1病毒性脑炎疾病编码。
2.当患者合并其他疾病,但住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
3.就诊时或治疗过程中出现昏迷者进入重症病毒性脑炎路径,余进入轻症病毒性脑炎路径。
(六)住院期间检查项目。
1.必需的检查项目:
(1)血常规、尿常规、大便常规;
(2)肝肾功能、电解质、血糖、血沉;
(3)心电图和X线胸片;
(4)脑电图;
(5)头颅CT/MRI;
(6)脑脊液病原学检查。
脑脊液常规、生化、蛋白定量,及病原学检查。
2.根据患者病情可选择的检查项目:
(1)血气分析(重症)、肿瘤全项及相关免疫学检查;
(2)并发其他感染的患者,行分泌物或排泄物细菌/真菌培养及药敏试验;
(3)诊断有疑问者检测血液和尿液毒物。
(七)选择用药。
1.抗病毒药物:阿昔洛韦或更昔洛韦或利巴韦林等。
(1)推荐阿昔洛韦静脉滴注:
①成人:阿昔洛韦10-15mg/kg.d,每日2-3次,最大
剂量30mg/kg.d,静脉滴注,连续应用10-21天。
②儿童:每8小时按体重10mg/kg,共10日。
最高剂量为每8小时按体表面积500mg/平方米。
③对阿昔洛韦过敏者禁用,脱水或已有肝、肾功能不全者需慎用。
(2)推荐病毒唑肌肉注射或静脉滴注:
①成人及小儿每日10mg/kg-15mg/kg,老人每日10mg/kg,分2次肌肉注射或静脉滴注。
连用不超过7日。
②孕妇禁用,对本品过敏者禁用,有严重贫血、肝功能异常者慎用。
(3)可选用的其他抗病毒药物:
①更昔洛韦静脉滴注:更昔洛韦每次5mg/kg体重,每12小时1次,每次静滴1小时以上,疗程14-21日。
对本品或阿昔洛韦过敏者禁用,肾功能减退者剂量应酌减。
②免疫球蛋白0.4g/kg•d,连用5天。
2.渗透性脱水利尿药物:根据脑水肿程度选择相应脱水强度的脱水药物剂量。
甘露醇、甘油果糖、速尿和β-七叶皂。
