裂隙灯显微镜下的晶状体检查
裂隙灯使用要点

通过调节台面高度、头架上下调节和调节仪器高度,使裂隙像上下位置适中。注意:调整后被检眼外毗部与头架侧方的刻线记号“一”对齐;
通过操纵手柄和操纵杆调整仪器的左右和前后位置,以保证裂隙像位置正确且可清晰观察。注意:操纵手柄为粗调焦用,操纵扦为精细调焦用,它可以使裂隙像清晰地出现在患眼需要观察的不同深浅的部位。调节时应先祖调焦,再细调焦;
在检查时,检查者两肘固定在检查台上,左手用以调整裂隙灯的位置,右手用以调节裂隙照明系统与显微镜的共同转动把柄或显微镜的精细调节螺旋。在必要时可用左手轻轻撑开被检眼。
通常先用低倍显微镜检查,此时所见物像清晰,视野较大,当决定详查其中某部位时,再用较高倍数,使物像增大,但视野变小。
二、使用前对仪器的检查
首先将对焦棒插入仪器相应的插孔中,打开照明电源(开关);
按照使用者的屈光不正度,分别转动两个目镜的调节圈;
转动两目镜筒、使两镜中心距与观察眼的瞳距相一致,
沿运动滑台移动显微镜,一只手握手柄前后推移进行粗调焦,另一只手握操纵杆前后移动进行细调焦,直至所看到的裂隙像最清晰为止;
当欲检查角膜内皮及后弹性膜时,将显微镜的焦点向被捡眼移动,对准角膜后面上的淡黄色的镜面反光带即可。
(六)间接照射法(indirect illumination)
此法是把光线照到组织上,借光线在组织内得分散和反射,而将被照射处附近的遮光物分辨出来。此时显微镜与裂隙照明系统不聚焦在一处,而在遮光物或恰在其旁。应用此法时,照明光路与观察光路间的夹角较大,如果上下、左右轻轻移动光线,则较固定光线照射观察更为清楚。
检查前应考虑是否用散瞳药,因为检查前房和虹膜,在散瞳后不便观察,而检查晶状体,玻璃体和眼底则必须散瞳。
四、主要的检查方法
裂隙灯检查

虹膜
光束
角膜
显微镜
94058-20S.PPT
? 直接投照法分: ① 光学切面——狭窄的聚焦光线 ② 平行六面体 ——较宽的聚焦光线 ③ 圆锥光线——小的圆形光线
①光学切面
光学切面
A
B
94058-25S.PPT
光学切面原理
虹膜 B
A
角膜
俯视图
94058-24S.PPT
1. 显示深度 2. 局部
观察夹角3050裂隙宽度宽大放大程度低倍至中高倍1荧光素钠观察内容透气性硬镜的配适评估4间接投照法观察和照明系统不在同一点上聚焦方法光源投射显微镜焦点旁侧通过组织内的散射和折射光线照亮目标折射与观察夹角4560裂隙宽度0215mm放大程度中至高倍投照亮度低至中度9405832sppt间接照明间接照明显微镜显微镜光束光束角膜角膜虹膜观察内容瞳孔括约肌上皮营养不良上皮糜烂5背面照明法后照明法观察的物体被其后面反射的光线照亮方法光源投射于显微镜焦点后方的虹膜上利用组织被投照光照亮后发出的弥散反光从背后照亮观察目标投射与观察夹角根据需要进行调整裂隙宽度根据需要进行调整放大程度中至高倍投照亮度低至中度9405836sppt后照明法后照明法显微镜显微镜光束光束虹膜角膜角膜反射光线和观察区对齐类型对齐直接直接和全视野间接邻近边缘边缘观察内容镜片表面沉淀物角巩缘血管充血新生血管胶状沉淀物6镜面反射投照法平行光切法入射光线角度等于反射光线角度方法被检眼的眼轴与投射光的夹角和与显微镜观察轴的夹角相等移动照亮的角膜光学切片使之与光源在角膜面上的反光点相重合投射线与观察线夹角60裂隙宽度152mm放大程度中至高倍投照亮度中至高度9405842sppt镜面反射法镜面反射法显微镜显微镜光束光束角膜角膜虹膜泪液层的质量泪膜在镜面反射的右边
裂隙灯操作方法
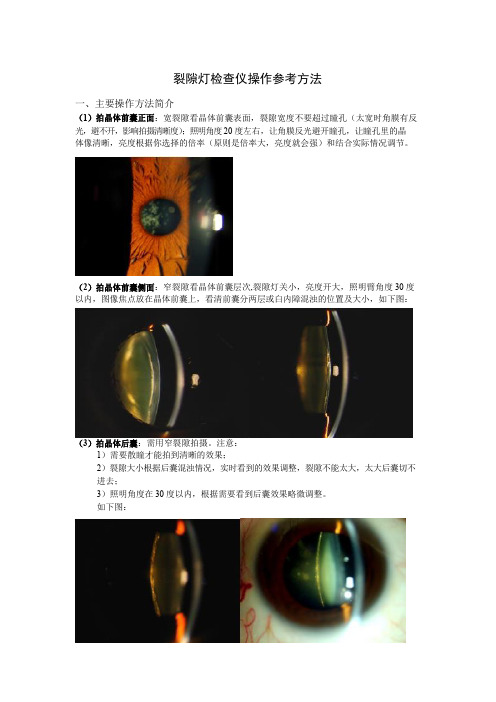
裂隙灯检查仪操作参考方法一、主要操作方法简介(1)拍晶体前囊正面:宽裂隙看晶体前囊表面,裂隙宽度不要超过瞳孔(太宽时角膜有反光,避不开,影响拍摄清晰度);照明角度20度左右,让角膜反光避开瞳孔,让瞳孔里的晶体像清晰,亮度根据你选择的倍率(原则是倍率大,亮度就会强)和结合实际情况调节。
(2)拍晶体前囊侧面:窄裂隙看晶体前囊层次,裂隙灯关小,亮度开大,照明臂角度30度以内,图像焦点放在晶体前囊上,看清前囊分两层或白内障混浊的位置及大小,如下图:(3)拍晶体后囊:需用窄裂隙拍摄。
注意:1)需要散瞳才能拍到清晰的效果;2)裂隙大小根据后囊混浊情况,实时看到的效果调整,裂隙不能太大,太大后囊切不进去;3)照明角度在30度以内,根据需要看到后囊效果略微调整。
如下图:(4)拍晶体:用后映照法拍摄1)需要散瞳才能拍到清晰的效果;2)用裂隙光照在瞳孔与虹膜边界处,照明臂角度小于20度,利用视网膜反光看晶体。
如下图:(5)利用角膜反光拍晶体:用裂隙光照去切晶体,将裂隙的反光点放在角膜上,利用角膜的反光看晶体。
(6)拍前房闪辉1}裂隙的孔径选3mm,裂隙宽度2mm左右;2)照明臂角度45度左右,患者注视灯光照射方向,灯亮度开到最大;3)成像焦点放在角膜与晶体中间。
如下图:(7)拍玻璃体能看到三分之一1)患者需要散瞳;2)用窄裂隙2mm左右根据效果略微调整,照明角度30度以内,灯亮度最大;3)裂隙灯光先切到晶体前囊,再向里推为晶体后囊,再向里推为玻璃体;4)成像焦点对在玻璃体上。
如下图:(8)拍视网膜1)患者需要散瞳;2)需要配眼底镜、三面镜或前置镜才能看到眼底;3)眼底镜与三面镜都是接触式,患者配合较困难,看到的范围小;4)前置镜是非接触式,患者配合较容易,看到的范围大;5)用窄裂隙2mm左右根据效果略微调整,照明臂20度左右,照明臂的位置根据实时效果左右改变,裂隙光亮度调二档,根据实时效果与病人的配合情况调整亮度,达到最佳效果。
裂隙灯显微镜检查诊疗常规

裂隙灯显微镜检查诊疗常规
(一)检查前先作肉眼及手电筒斜照法检查。
如检查晶体周边部、玻璃体及眼底者,必要时用1—5%新福林或0.25%托毗卡胺扩瞳。
(二)先行弥散光线照明法检查,再以直接焦点照明法检查(宽裂隙、窄裂隙、光学切面),必要时用巩膜分散照明法、后照法、镜面反射法及间接照明法检查。
(三)按顺序检查角膜、前房、晶体、玻璃体、眼底等,描写病变之位置、大小、形态、颜色、透明度及与周围组织之关系。
记录检查结果,必要时绘正切面图表示。
(四)检查中,病眼曝光时间应尽量缩短,裂隙灯不可持续使用时间太长,检查后随时关闭电键,以免裂隙灯泡烧坏。
晶体裂隙灯检查结果

晶体裂隙灯检查结果晶体裂隙灯检查是一种常见的检查方法,可用于检查晶体中是否存在裂隙或缺陷。
通过这种检查方法,医生可以了解晶体的健康状况,并及时采取相应的治疗措施。
晶体裂隙灯检查结果主要有以下几种情况:1. 晶体无裂隙或缺陷:这是正常的检查结果,表明晶体处于良好的状态,没有受到损伤或疾病的影响。
这种结果是理想的,意味着患者的眼睛健康状况良好。
2. 晶体有裂隙:如果检查结果显示晶体有裂隙,这可能是由于外伤、年龄等因素引起的。
晶体裂隙可能会导致视力模糊、眼压升高等症状,患者需要及时就医治疗。
3. 晶体有缺陷:晶体缺陷可能是由于先天性因素、疾病或眼部手术等原因引起的。
检查结果显示晶体有缺陷时,医生需要根据具体情况决定是否需要进行手术治疗或其他治疗方法。
4. 晶体有混浊:晶体混浊是指晶体变得不透明,导致视力模糊或丧失。
晶体混浊通常是由于白内障等疾病引起的,需要进行手术治疗来恢复视力。
5. 晶体有异物:有时晶体中可能会存在异物,如金属碎片、玻璃渣等。
这些异物可能会刺激眼球,引起眼部不适或疼痛。
晶体中的异物需要及时清除,以避免对眼部造成更大的伤害。
晶体裂隙灯检查结果的不同情况需要采取不同的治疗措施。
对于没有裂隙或缺陷的晶体,患者只需保持良好的眼部卫生习惯,定期检查眼睛健康状况即可。
对于有裂隙、缺陷、混浊或异物的晶体,医生可能会建议进行手术治疗或其他适当的治疗方法,以恢复视力或缓解症状。
晶体裂隙灯检查是一种简单而有效的眼部检查方法,可以帮助医生了解晶体的健康状况。
通过及时发现和治疗晶体的问题,可以预防并减少许多眼部疾病的发生。
因此,建议人们定期进行晶体裂隙灯检查,以保护眼睛健康。
晶体裂隙灯检查结果可以反映晶体的健康状况,不同的结果需要采取不同的治疗措施。
通过定期检查晶体的健康状况,可以及早发现问题并采取相应的治疗措施,保护眼睛健康。
同时,人们也应该注意眼部卫生,避免外伤等因素对晶体造成损害。
晶状体病

3.有屈光变化,血糖升高时形成 近视,血糖降低时形成远视
[治疗]1.积极治疗糖尿病
2.影响视力时可手术摘除浑浊 的晶体,并行人工晶体植入术 3.同时积极治疗眼底病变
二.半乳糖性白内障
常染色体隐性遗传,患儿因缺乏 半乳糖-1-磷酸尿苷转移酶和半乳糖激 酶导致。多引起板层白内障。
放射性白内障
因放射线所致的晶体浑浊。包括 红外线所致的白内障(infra-red cataract )、电离辐射所致的白内障(ionizing radiation cataract)及微波所致的白内障 (microwave cataract)等。其治疗和预 防主要是:接触放射线时应配戴防护眼 镜;白内障明显影响视力时可手术治疗。
后发性白内障
(after-cataract)
指白内障囊外摘除术后,或外伤 性白内障部分皮质吸收后所形成的晶 体后囊膜浑浊(posterior capsular opacification,PCO)。
[病因]
上述情况下,囊膜下残留的晶体 上皮细胞持续性增生,发生肌成纤维 细胞样分化和收缩,使后囊膜褶皱。 残留的皮质加重浑浊。
[诊断]实验室检查可有助于诊断 [治疗]无乳糖和半乳糖饮食
三.手足搐搦性白内障
又称“低钙性白内障”由血清钙 降低引起。如甲旁腺功能不足、营养 障碍或甲状腺手术所致的甲旁腺受损。 因为低钙引起的晶体囊膜的渗透性增 加,晶体内电解质平衡失调,影响晶 体代谢。
[临床表现]手足搐搦、骨质软化、
白内障三项典型的改变。
(1)vossius环;晶体挫伤后其纤维和 缝合的结构遭到破坏,形成
(2)放射状浑浊;囊膜完整性受到破 坏,浅层皮质浑浊,形成
裂隙灯1

(六)镜面反光照明法 此法用的是中度的宽光带,照明系统与观 察系统的夹角约为60度 利用光带照射在角膜或晶状体表面所形成 的镜面反光区来观察该处的组织 检查角膜内皮时需要较高的放大倍率(40 倍)和较宽的光带照射 该方法主要用来检查角膜内皮细胞的形态、 泪膜和角膜上皮
裂隙灯常规检查方法介绍 裂隙灯显微镜是眼科最常用的诊断仪器之一,它用以对眼睑、结膜、巩膜、 角膜、前房、虹膜、晶状体及玻璃体前部等眼前部进行检查。加上某些附件则可 对前房角、眼底黄斑部及周边部等做精细检查,由于它能对眼部作光切面,因而 可判断眼内各层次的变化情况,这为精确判断眼内病灶位置提供了方便,这是其 他仪器难以达到的。
二、裂隙灯的基本原理 为集中光线的充分利用,即以裂隙形成的 强光 持一定的角度照入眼病变部位,获得活的 光学切片,并在双目立体显微镜中观察, 可看清眼部组织的细微变化
检查要在相对的暗室状态, 被查者坐好后,首先调整头部位置 检查者要调整裂隙灯的照明系统及对焦 掌握如何改变光带的宽度、高度、角度、 强度和使用滤光片 熟悉如何调整照明系统与观察系统的夹角 及观察系统的放大率
晶状体: 操作者:1.检查时把裂隙灯调为裂隙光; 2.裂隙灯的光强应调为高度 ; 3.裂隙灯光源的角度 10-- 45 度; 4.显微镜放大倍率应从低倍到高倍调整; 5.检查时嘱病人向前看; 6.裂隙灯裂隙的宽度 2mm,裂隙灯取窄光源,对准 瞳孔区,将焦距对准晶状体扫描瞳孔区观察晶体情况。 7.时间:9-15 秒
裂隙灯检查由外向内的基本检查顺序是:眼睑—睑缘—睫毛—泪器--睑结膜 —球结膜—结膜囊——角膜巩膜缘—泪膜-角膜—前房—前房角—虹膜—瞳孔— 后房—晶状体。检查顺序是先右眼后左眼。筛查时平均每只眼睛检查 120 秒,如 果有具体问题再作进一步检查。 下面详细介绍具体检查方法。
裂隙灯及直接检眼镜检查
裂隙灯概念和原理
裂隙灯活体显微镜,简称裂隙灯。是由光源投 射系统和光学放大系统组成,为眼科常用的光 学仪器。
它是以集中光源照亮检查部位,以便与黑暗的 周围部显现强烈的对比,再和双目显微放大镜 相互配合,能使表浅的病变观察得十分清楚, 并且可以利用裂隙光带,通过眼球各部位的透 明组织,形成一系列“光学切面”,使屈光间 质的不同层次、甚至深部组织的微小病变也清 楚的显示出来。在双目显微镜的放大下,目标 有立体感,增加了检查的精确度。因此裂隙灯 检查在眼科临床工作中占有重要地位。
检查方法:
检查眼底:背检者可取座位或卧位,两 眼睁开,向前方注视。检查患者右眼时 医生右手拿镜站在患者右侧,医生用右 眼观察患者称3右。检查左眼时相反。 检查时背检者不戴眼镜,但检查者 可戴眼镜。在检眼镜的光线透入背检者 眼内的同时,检查者通过观察孔窥见背 检者眼底,如不能看清,可旋转正负球 面透镜转盘,既能看清眼底。
裂隙灯使用前的准备
为了使目标清晰,检查时通常都是将投射光的 焦点和显微镜的焦点同时集中在需要检查的部 位上,在做特别检查时(侧照法、后照法等) 则两者的关系必须另行调整。如需要检查晶状 体周边部、玻璃体或眼底时,应事先将瞳孔充 分放大,光源与显微镜的角度应在30°内。显 微镜随焦点自前向后移动,被检查的部位可以 从角膜一直到达眼底。但在检查后部玻璃体、 视网膜以及眼底周边部时,如果加入前置镜或 三面镜,光线射入角应减少至5---13°或更小。
直接检查法能将眼底像放大约15—16倍,所见 为正像,可看到的眼底范围小,但较细致详尽, 亦可方便的用于屈光间质的检查。在观察孔内 带-25D----0----+25D球面透镜转盘,可于检查 时用来矫正检查者与被检者的屈光不正。
检查方法:
眼科裂隙灯检查

眼科裂隙灯检查1.根据患者体型,调整坐椅高低及位置,患者颌部置颌架上,前额紧靠头部固定器。
2.检查前向患者做适当解释,检查时嘱注视指示灯或直视显微镜。
3.调整各部件,使裂隙灯与显微镜成300~500,灯光从颞侧射入,对准角膜。
此时检查者一手前后移动显微镜,使焦点落于角膜上;一手调整裂隙的长短及宽窄,使角膜上出现清晰的光学六面体。
以后继续转动显微镜的高低螺旋及移动操作柄,即可进一步观察前房、虹膜、晶状体及玻璃体。
4.检查前不可用眼膏涂眼。
检查时禁忌强光炫眼。
1次观察时间不宜太长。
5.裂隙灯照射法一般可分为六种。
(l)直接照射法:在灯光的焦点与显微镜的焦点完全相合条件下,如将裂隙放宽至lmm(即为宽度之半),称为宽光照射,可以全面观察角膜、虹膜、瞳孔及晶状体;如将裂隙缩小,即为窄光照射,当缩小至0.5mm以下时,即可成光学切面。
如将裂隙改为小孔,即为圆锥光照射(圆锥光线),常以检查前房混浊。
(2)间接照射法:将裂隙调整至中等宽度,使光线照射在组织的一部分上,而观察同一组织邻近的另一部分,常用于观察虹膜。
(3)后部返照法:将光线焦点集于虹膜或混浊的晶体上,而显微镜焦点则位于前面另一平面之组织上,利用此法可检查角膜及晶状体前层。
(4)移动光线照射法:直接照射检查后,如将光线移动,改为间接照射法,则由于光线的一明一暗,在对照的情况下,可发现组织上原来用持续照射所不能见到的微小改变,利用此法检查角膜、虹膜及晶状体。
(5)镜面返光照射法:利用眼球各种界面引起镜面反光作用,将射入的光线反射出而成。
将显微镜放置在裂隙灯照射的反光线路上,这时检查者将感觉到极亮的刺目光线,调整显微镜焦点,即可在炫光区中见到一部分组织(如角膜上皮及内皮)的详细情况。
(6)角膜缘分光照射法:将裂隙灯焦点投于角膜缘上,利用光线在透明组织内的折光现象,使全部角膜均匀照明,从而显示出角膜内的变化及异物。
眼部检查裂隙灯显微镜常用操作方法

(1)弥散光线照射法照明系统斜向投射,利用弥散光线,用低倍放大对眼前部组织形态学进行直接观察。
可以对角膜、虹膜、晶状体作迅速的初步的全面的观察。
(2)直接焦点照射法这是一种最基本的也是最常用的检查方法。
检査时将灯光焦点调节到与显微镜焦点完全一致。
如将裂隙光线照在透明的角膜或晶状体上,则呈一种乳白色的平行六面体即光学切面。
光线调成细小光柱射入前房,可检查有无混浊及混浊所在的层次,以及前1/3玻璃体内的病变。
(3)镜面反射照明法角膜与晶状体的前后面十分光滑,有反射镜样的性能。
当光线照射在角膜或晶状体表面上时,可形成镜面反光区,因该区光度的增强而详细检査该处的组织。
(4)后部反光照明法也称透照法。
此法是借后部反射回来的光线检查透明的、半透明的、正常的和病理的组织。
检查时将光线的焦点照射于目标后方的不透明组织上或反光面上,而显微镜的焦点调整在被观察的组织上。
包括直接后部反光照明法和间接后部反光照明法。
直接、间接后部反光照明法与梦戴维角膜塑形镜角巩膜缘分光照明法联合应用,把光线照射在巩膜角膜缘上用来检查角巩膜缘上的病变,可兼有三种方法的效果。
(5)角膜缘散射照明法又叫角膜缘分光照射法。
将光线直接集中在角膜缘上,在全部角巩膜缘上形成一环行光暈,而以对侧的角膜缘处最清楚。
正常角膜除此光晕及由巩膜突所形成的环行阴影外,角膜本身将无所见。
如角膜某处发生极淡的混浊,则该处可见明显的灰白色遮光体。
(6)间接照射法将光线照射到组织的一部分上,借光线在组织内的分散、屈折和反射,对被照射处附近的遮光物加以分辨。
利用本法便于观察瞳孔括约肌、虹膜内出血、虹膜血管、角膜中的水泡以及血管等。
裂隙灯眼前节检查的基本流程

裂隙灯眼前节检查的基本流程一、前言裂隙灯是一种用于眼科检查的仪器,它可以放大眼球的结构并帮助医生进行检查。
在进行裂隙灯检查时,医生需要仔细观察患者的眼球结构,以便做出正确的诊断和治疗方案。
本文将介绍裂隙灯眼前节检查的基本流程。
二、准备工作1. 确定患者身份信息:医生需要核对患者的姓名、年龄、性别、就诊时间等信息。
2. 了解患者病史:医生需要了解患者的病史,包括既往疾病史、用药史、手术史等。
3. 准备好裂隙灯:医生需要确保裂隙灯处于正常工作状态,并调整好光源和镜头。
4. 让患者坐在适当位置上:为了方便操作和观察,医生应让患者坐在透明而舒适的座位上,并确保其头部稳定。
5. 让患者移除眼镜或隐形眼镜:为了更好地观察眼球结构,医生需要让患者移除眼镜或隐形眼镜。
三、检查步骤1. 观察角膜:医生需要先观察患者的角膜,包括大小、形态、透明度等。
如果发现异常,应进一步检查。
2. 检查结膜:医生需要将裂隙灯对准患者的结膜,观察其颜色、纹理和分泌物等。
如果发现异常,应进一步检查。
3. 检查前房:医生需要将裂隙灯对准患者的前房,观察其深度、内部结构和液体流动情况等。
如果发现异常,应进一步检查。
4. 检查虹膜:医生需要将裂隙灯对准患者的虹膜,观察其大小、形态、颜色和反射情况等。
如果发现异常,应进一步检查。
5. 检查晶状体:医生需要将裂隙灯对准患者的晶状体,观察其大小、形态、透明度和位置等。
如果发现异常,应进一步检查。
6. 检查玻璃体:医生需要将裂隙灯对准患者的玻璃体,观察其透明度、深度和内部结构等。
如果发现异常,应进一步检查。
四、注意事项1. 操作时要轻柔:裂隙灯检查需要医生将仪器放置在患者眼前,因此医生需要轻柔地操作,以免造成不必要的伤害。
2. 观察时要仔细:裂隙灯检查需要医生仔细观察患者眼球结构,因此医生需要集中注意力,保持专注。
3. 病史询问要详尽:在进行裂隙灯检查前,医生需要详细了解患者的病史,以便更好地判断病情和制定治疗方案。
裂隙灯

眼科体检操作规程一、检查项目:1、视力,2、色觉,3、外眼,4、眼位,5、眼前节:结膜、巩膜、角膜、虹膜、瞳孔、晶状体,6、玻璃体,7、眼底,8、眼压二、操作规程:(一)视力检查:方法:1、按眼科常规,先查右眼后查左眼;距离5米,如用反光镜则为2.5米;被检者双眼应与视力表5.0行等高。
2、视力检查由大视标开始,每个视标辨认时间不应超过5秒,受检者能顺利认出2-3个视标即可指认下一行视标,记录最佳视力。
如在5米处不能辨认4.0行时,被检者应向视力表走近,记录走近距离,对照5分折算表记录。
(二)色觉检查:采用标准色觉检查图谱进行检查。
1、在明亮自然光线下检查,光线不可直接照到图谱上;2、双眼距离图谱60~80cm;3、图谱读出时间应≤10秒。
(三)外眼检查1、眼睑(1)观察双眼裂大小;是否对称;有无睑裂缺损、内眦赘皮、眼睑内翻、外翻以及闭合不全。
(2)观察睑缘表面是否光滑、是否充血、是否附着鳞屑;睫毛是否缺损、其位置与排列方向是否正常、有无睫毛乱生或倒睫、亦或有双行睫毛等先天异常。
2、结膜(1)检查顺序:依次为上睑结膜→上穹窿部结膜→下睑结膜→下穹窿部结膜→球结膜→半月皱襞。
检查时注意结膜组织结构是否清楚、颜色、透明度,有无干燥、充血、出血、结节、滤泡、乳头、色素沉着、肿块、瘢痕以及肉芽组织增生,结膜囊的深浅,有无睑球粘连、异物等。
(2)检查方法:睑结膜检查方法:检查上睑结膜嘱被检者放松眼睑,向下方注视,将食指放在眉下上半部睑板皮肤处,拇指放在睑缘上方,轻轻捏住眼睑皮肤,拇指向上,食指向下将睑板上缘向下压即可翻转,使上睑结膜暴露。
检查下睑结膜时,只需将下睑向下方牵拉嘱被检者向上注视既可充分暴露(如有角膜溃疡或角膜软化症及疑有眼外伤者勿强行翻转眼睑做检查,以免发生角膜穿孔)。
球结膜检查方法:球结膜暴露较容易,以拇指和食指将上下睑分开,嘱患者向各方向注视转动眼球即可充分暴露整个眼球,检查时切忌压迫眼球。
裂隙灯显微镜检查法及裂隙灯的名称

裂隙灯显微镜检查法及裂隙灯的名称裂隙灯显微镜(slit lamp microscope)简称裂隙灯(slit lamp),是Gull- strand 1911年发明的,主要由两部分器械构成,一为裂隙灯是为照明之用,一为双目显微镜是为检查时把物体放大和具有立体感。
由于这种检查法是检查活人眼,因此又名活体显微镜检查法(biomicroscopy)。
原理和构造裂隙灯的原理,主要是充分利用集中的光线,对被检查眼进行照明,然后通过双目显微镜(立体显微镜)对它进行观察的一种方法。
裂隙灯的光线发自亮度较高的灯泡,这光线经过一系列凸透镜,集中成一强有力的光束,然后通过焦点的调节、裂隙的宽窄、光点大小的控制等,进入眼球,这样与光线射入径路一致的眼部组织,即被照明而清晰可见。
其他在光线径路以外的组织,则仍为黑暗,因而形成强烈的明暗对比,这对进行详细检查,大为有利。
眼内的各屈光间质,虽同系透明组织,在弥散光线下观察是透明的,但因各组织内部微细结构不同,对光线的反射、屈折也就不同。
因此,在强光径路上的透明胶质组织,如角膜、晶状体、玻璃体等,也就表现出透明程度不同的光带来。
在病理状态时,这种现象更是明显。
同时由于眼部各屈光间质的折射系数不同,在检查时可利用不同的照明方法,使眼部各组织结构明显地显示出来,这样虽然显微镜的倍数不高,甚至低于20倍,前房液中的游动细胞仍可明显地查出。
因此裂隙灯检查法(slit lamp examination)在临床上具有很高的实际使用价值。
旧式的裂隙灯显微镜,光源与显微镜两部分器械互不关连,聚焦困难,使用上甚感不便。
近年来由于制造技术上的改进,使用上日趋便利,应用的范围也大为增加。
新式裂隙灯已把光源亮度提高,裂隙宽窄变换容易,还附加上无赤光线、蓝色光线等滤过玻璃。
由横置的长臂改为直立光源,使光源与显微镜的角度可减至0度;显微镜的构造也较前精巧,升降容易,把高倍接物镜去掉,虽减少了放大倍数,但清晰度提高。
裂隙灯检查方法

角膜 1.检查时把裂隙灯调为 裂隙光 2.从角膜上层观察到角 膜的基本厚度 3.在角膜、结膜上皮损 伤或有溃疡时,可借助 荧光素染色进一步观察
前房 1.检查时把裂隙灯调为裂隙 光,裂隙光线取窄光源 2.裂隙灯裂隙的宽度约 2mm,选择不同角度 3.观察房水是否透明 4.房水会形成对流:靠近角 膜温度低房水向下流动;靠 近虹膜温度高使房水上升
三、临床上常用的六种检查方法 1.弥散照明法 :光源斜向投射并充 分开大裂隙,使眼表处于一种弥漫 性照明状态 此法主要用于眼前部组织的快速初 步检查,发现病变再改用其他方法
2.直接焦点照明法 (最常用)
光源从右侧或左侧40~65°角投射到角膜 组织上对组织进行细微的观察 此方法可以用于观察角膜、前房、晶状体和 玻璃体地正常结构和异常变化
玻璃体 将焦点移向晶状体的后面可以看到前部1/3玻 璃体的切面图 玻璃体有液化或混浊者可以看到有纱幕样纤 维随眼球而轻微飘动 在前部玻璃体出血、炎症时可以看到红色的 血液或炎症渗出物飘动。
谢谢大家!
3.后部照明法
裂隙灯光源取45°位置照射,显微镜正面观察
将光线投射到虹膜表面,形成一个模糊的光斑,该 光斑反射回来的光线射到角膜的后表面 观察角膜有新生血管后沉着物、角膜深层异物、角 膜深层血管、角膜血管翳等
4.角膜缘分光照明原理 先将裂隙灯光源投射到角膜缘上,这时在角 膜的其他部位出现明亮的光晕,将显微镜焦 点聚焦在角膜上,可以清晰地显示角膜组织 地透明度情况 检查角膜的云翳、水泡、血管、水肿和瘢痕 等病变
虹膜和瞳孔 1.先选择弥散光观察虹膜整 体情况,再调窄裂隙观察具 体细节(直接焦点法) 2.光源角度为从颞侧45度照 射 3.观察病人虹膜形状,强光 刺激瞳孔看是否有收缩
裂隙灯眼前节检查的流程概述

裂隙灯眼前节检查的流程概述裂隙灯是一种常用于眼前节检查的仪器,它可以帮助医生观察眼球的前房角、晶状体以及虹膜等结构,以便发现可能存在的眼部问题。
在进行裂隙灯前节检查时,医生需要按照一定的流程进行操作,以确保检查的准确性和全面性。
本文将对裂隙灯眼前节检查的流程进行概述,并提供一些建议和注意事项。
一、准备工作在进行裂隙灯眼前节检查之前,医生需要做好一些准备工作,以确保检查的顺利进行。
医生需要确认裂隙灯的工作状态以及所需的照明强度,并进行相应的调整。
医生需要将患者的眼睛放置在舒适的位置上,并确保患者的头部稳定。
二、照明和观察前房角开始眼前节检查时,医生需要将裂隙灯的光源照射到患者的眼睛上,并观察前房角的形态和情况。
医生可以通过调整光源的方向和角度,来观察前房角是否存在异常表现,比如前房深度的变浅或变深等。
三、观察晶状体和虹膜接下来,医生需要通过裂隙灯观察晶状体和虹膜的情况。
医生可以通过改变照明强度和照射角度,来观察晶状体是否存在浑浊或混浊的情况。
医生还需要观察虹膜的颜色、形状和瞳孔的大小等指标,以评估眼球的健康状况。
四、检查眼睑和结膜在裂隙灯眼前节检查的过程中,医生还需要注意观察患者的眼睑和结膜的情况。
医生可以通过改变裂隙灯的照明强度和观察角度,来检查眼睑是否存在肿胀、红肿或异常排泄物等症状。
医生还需要观察结膜的颜色和血管情况,以评估眼表的健康状况。
五、记录和总结在完成裂隙灯眼前节检查之后,医生需要记录检查的结果并进行总结。
医生可以将观察到的异常情况、结论和建议进行书写,以便日后参考和回顾。
医生还可以与患者进行沟通,向其解释检查的结果和可能存在的问题,并提供相应的治疗或管理建议。
总结与观点:裂隙灯眼前节检查是一项常见而重要的眼科检查方法,可以帮助医生了解眼球前段结构的情况,并发现可能存在的眼部问题。
在进行裂隙灯眼前节检查时,医生需要按照一定的流程进行操作,以确保检查的准确性和全面性。
通过调整照明强度和观察角度,医生可以观察到前房角、晶状体、虹膜、眼睑和结膜等结构的情况。
裂隙灯检查

角膜基质的角膜神 经纤维
③圆锥光束
炎症细胞、前房闪光
暗室
圆锥光束
平面光线
虹膜
圆锥光线
显微镜
94058-30S.PPT
角膜 圆锥光线
1:镜面反射。 2:圆锥光束穿越角膜。 3和4:圆锥裂隙光提示房水闪光。 5左:圆锥光束照亮晶状体前面。 5右:圆锥光束照亮瞳孔边缘的虹膜。
3、滤光式投照法
3和9点钟角膜染色引起角巩缘和结 膜充血。
中倍放大率 结构 上皮 基质内皮 隐形眼镜配适 镜片情况
角膜清创术
高倍放大率
详细 上皮变化 基质条纹、皱褶 内皮条纹、内皮多形 变 上皮空泡、微囊
内皮细胞大小变异
圆锥角膜Vogt氏条纹
上皮微囊
裂隙灯显微镜照明系统
照明系统的组成 可变的光强度 可旋转的镜子 滤光片 裂隙光线宽度 裂隙光线高度 裂隙光线角度
中心角膜混浊
8、正切照明法 照明和观察系统间成70-800大角度
应用于 虹膜斑 肿瘤 角膜和虹膜的完整性
正切照明法
虹膜
光线
角膜
显微镜
94058-47S.PPT
刻度线
用于镜片配适定量评价 有利于眼睛参数的精确测量。
裂隙灯显微镜----Leabharlann 检查顺序先右眼后左眼 正方视
水平左右方视 上方视,撑开下眼睑 下方视,翻开上眼睑
三、裂隙灯显微镜的基本构造
照明系统 观察系统 机械支持部分
video
裂隙灯显微镜观察系统
模板可变的放大率 双目系统
裂隙灯显微镜观察系统
低倍 7X-10X 一般眼睛 中倍 20X-25X 各层组织 高倍 30X-40X 详细
低倍放大率 眼睛概况 眼睑 球结膜、巩膜 角膜、角巩缘 泪液 前房、虹膜、睫状体
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
皮质:是位于前囊下透明间隔下的晶状体质,是晶状体最后形成的部分,厚度随年龄不同而有改变。在20岁的青年人,皮质约为核的1/4厚,而在70岁高龄的老人,皮质约等于核的一半厚,这是由于晶状体纤维不断增生的结果。
晶状体囊,用一般检查方法,是不能把它分辨出为一独立组织的。但在使用窄光直接焦点照明法时,由于光带的出现,可以把它与囊下组织分开。如果使用镜面反光带照明法,在晶状体前后囊均可出现一种有光泽的,表面粗糙不平,状如粗面皮革的所谓鲨革(shagreen)状。在前囊是由于晶状体前囊表面、晶状体上皮和晶状体纤维之间的起伏不平所形成的多数小反射面所致。在后囊则系由晶状体后囊和晶状体纤维之间起伏不平,所形成的多数小反射面所致。
裂隙灯显微镜下的晶状体检查
晶状体用裂隙灯显微镜检查晶状体是确定有无白内障的重要方法之一,但由于晶状体本身构造较复杂,故首先应对晶状体在裂隙灯下的正常情况彻底了解,方可不致造成误诊。由于晶状体纤维的不断增长,晶状体的正常构造是随着人的年龄变化而有所不同的。晶状体前囊在窄光下是分层的,还有其他副光带出现在皮质和成人核之间,每因情况复杂易于在临床上造成误诊,现把基本情况介绍于下。
在晶状体前囊表面常有棕黄色的星状细胞沉着,这是一种具有几个突起的色素细胞。有时是单一,也有时是多数。由于裂隙灯的使用,发现有很多的正常人具有这种改变。
晶状体随着年龄的增长,皮质和核心逐渐脱水而硬化,透明度也日趋减弱,光学切面的反光也由青灰色向灰黄色变化。一般这种老年性核硬化不影响视力,但如硬化进一步增重,颜色加深,混浊增重,影响视力,成为所谓琥珀色白内障(amber ca Lara—ct)。
胎儿核:由中央空隙和由前边以正Y、后边以倒Y为界的两个半月形光带所构成。在可能情况下,如对新生儿进行裂隙灯检查,就可发现Y字形缝合几乎就在囊皮下。中央空隙是胎生3个月前所形成的部分,也就是晶状体最早生成的部分,名胚胎核。胎儿核的其他部分也都是在出生前形成的。
婴儿核和成人核:婴儿核是由出生前至青春期所形成,检查时常不明显;成人核则是从青春期至成年期(35岁)所形成,以后逐渐发展。从光学切面上看,成人核表面不很光滑,有时表面有空泡,起伏不平。
检查前先散瞳,这样可看清楚晶状体周边部的改变。为了能了解到混浊变化的位置,应先使用宽光对不同焦点进行观察,同时也应使用镜面反光带照明法。在做进一步检查时,还必得应用窄光形成光学切面。这样对晶状体缝、晶状体裂隙灯下各个光带
(不衔接面)等都能看得清楚。
通过裂隙灯窄光、直接焦点定位,由前向后,成年人透明晶状体的光学切面上,所出现的各光带如下:前囊、前皮质、前成人核、前婴儿核、前胎儿核、前及后胚胎核、后胎儿核、后婴儿核、后成人核、后皮质和后囊。所有各层光带因年龄关系在一个晶状体内不一定都能见到,但前、后光带成人核和婴儿核,一般是可以看见的。
不少正常晶状体内,可以见到散在、边界清楚的灰白色或灰蓝色点状混浊,一般不再发展,也不影响视力,是属于先天性变异范围。
晶状体悬韧带在无虹膜或虹膜切除术后的虹膜缺损区可以看见。但虹膜缺损如系先天异常,则晶状体悬韧带也常缺损或发育不全。
在晶状体后极偏鼻侧后囊上,常可见一螺旋状附属物悬挂于晶状体后间隙(retr—olental Space)中,这是在胎生第二个月时由Cloquet氏管壁和晶状体周围纤维膜融合所形成。
