第十六章肾功能不全知识讲解
【教学课件】第16章_肾功能不全(病生)

精选ppt课件
1
肾功能不全 (renal insufficiency)
各种病因引起肾功能严重障碍时, 会出现多种代谢产物、药物和毒物 在体内蓄积,水、电解质和酸碱平 衡紊乱,以及肾脏内分泌功能障碍 的临床表现。
精选ppt课件
2
第一节 急性肾功能衰竭
一、急性肾功能衰竭
(Acute Renal Failure,ARF)
精选ppt课件
28
㈡ 氮质血症
❖早期:不明显 ❖晚期:严重,以尿素增多为主 ❖临床上常采用内生肌酐清除率来 判断病情的严重程度。
精选ppt课件
29
㈢水、电解质及酸碱平衡紊乱
脉收缩 氯减少
↓
↓
肾脏血液灌↓ ↓
有效滤过压降低
囊内压升高
↓
肾小球滤过率↓
↓ 原尿 钠增 多
↓
刺激 致密
斑 ↓
肾素-血管紧张
素系统激活
精选ppt课件
10
四、ARF的功能代谢变化
少尿型ARF分少尿、多尿和恢复期
㈠ 少尿期
1、尿变化
❖少尿:24小时尿量少于400ml ❖无尿:24小时尿量少于100ml
内生肌酐清除率(creatinine clearance
rate, CCr )
17
精选ppt课件
㈡ 多尿期
每天尿量超过400ml即进入多尿期
机制:
❖肾血流量和肾小球滤过功能恢复 ❖肾小管阻塞被解除 ❖新生肾小管上皮浓缩功能未恢复 ❖渗透性利尿
精选ppt课件
18
㈢ 恢复期
肾小管浓缩功能恢复最慢
非少尿型ARF主要特点:
精选ppt课件
11
1、尿变化
医学课件第16章肾功能不全
1、肾小管阻塞
肾缺血肾毒物 溶血与挤压综合征 急性肾小管坏死 Hb、Mb 药物结晶等 脱落细胞及碎片 形成管型 管腔沉积
肾小管阻塞
原尿排出受阻
管腔内压升高
少尿
GFR
2、肾小管原尿反流:
肾中毒
急性肾小管坏死
持续肾缺血 伴基底膜断裂
原尿反流至 肾间质
间质水肿
少尿
压迫肾小管
压迫管周Cap.
加重肾小管阻塞 肾小管供血↓
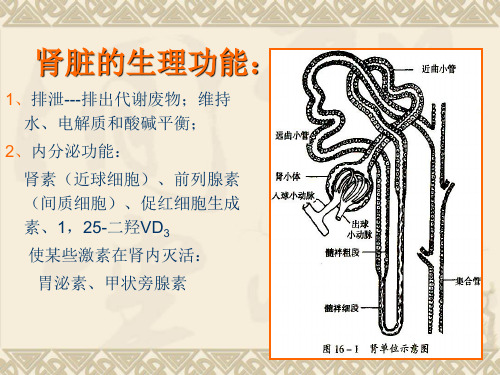
肾脏的生理功能:
1、排泄---排出代谢废物;维持 水、电解质和酸碱平衡;
2、内分泌功能: 肾素(近球细胞)、前列腺素 (间质细胞)、促红细胞生成 素、1,25-二羟VD3 使某些激素在肾内灭活: 胃泌素、甲状旁腺素
概念
肾功能衰竭(renal failure)
肾脏泌尿功能严重障碍,体内代谢产物不能充分排出, 引起水、电解质和酸碱平衡紊乱,以及肾脏某些内分 泌功能障碍的临床综合征。 可分为急性和慢性两种,发展到严重阶段均以尿毒症 告终。
两种急性肾功能不全的主要区别
指标
肾前性肾衰
ATN少尿期
病理形态
无肾小管坏死
尿比重
>1.020
尿钠
<20mmol/L
尿渗透压
>500mmol/L
尿肌酐/血肌酐 >40
尿常规
正常
甘露醇试验 尿量增多
肾小管坏死 <1.015(1.010-1.012) >40 mmol/L <350 mmol/L <20 上皮C、红C、白C、 各种管型、蛋白 尿量不增
结石
肿瘤
粘连等
肾以下尿路梗阻
GFR↓ 肾后性急性肾功能衰竭
肾功能不全课件

2.
Dysfunction of Henle’s loop
polyuria, hypotonic or isotonic urine.
3.
Dysfunction of the distal convoluted tubules and collecting ducts
acid-base imbalance.
第16章 肾功能不全 Renal Insufficiency
1
Review
排泄:代谢产物、毒物
肾 脏 生 理 功 能
调节:水电酸碱,BP 内 分 分泌内分泌激素 泌 功 能 灭活内分泌激素
保持内环境稳定
肾素 促红细胞生成素 1,25-(OH)2VD3 前列腺素
调节正常功能代谢
胃泌素 甲状旁腺激素
2
Primary glomerular diseases, Primary tubular diseases,
Interstitial nephritis, et al.
2.
Secondary renal lesion
Circulatory system diseases, immunity diseases, metabolic diseases, hematopathy, et al.
End stage ----uremia
5
§1 肾功能不全的基本发病环节
Basic pathological taches for renal failure
Dysfunction of glomerular filtration Renal tubular dysfunction Renal endocrine dysfunction
病理生理学 第十六章肾功能不全

肾功能不全Renal Insufficiency概述急性肾功能衰竭慢性肾功能衰竭第一节、概述排泄代谢产物、毒物调节水、电、酸碱平衡泌尿内分泌肾功能分泌:肾素、PG 、促红细胞生成素1,25(OH )2 D 3灭活:胃泌素、甲状旁腺素内环境稳定(主要)血压造血钙磷一、概念当各种原因引起肾功能障碍时,体内代谢产物堆积,出现水、电解质和酸碱平衡失调,并伴有内分泌功能障碍的临床综合症。
表现有尿质、尿量的改变,内环境紊乱,高血压、水肿、贫血、骨营养不良等病理过程,称为肾功能不全其晚期为肾功能衰竭二、病因原发性肾损害急、慢性肾小球肾炎肾病综合症肾小球肾间质损害间质性肾炎肾盂肾炎肾小管坏死中毒肾动脉栓塞毒物、药物缺血其它肾结核、肾结石、肾肿瘤、多囊肾继发性肾损害:指全身性疾病引起的肾脏继发受累SLE——狼疮肾过敏——紫癜肾高血压、糖尿病——肾小动脉硬化DIC急慢性尿路梗阻( 结石、前列腺肥大、肿物压迫)多发性骨髓瘤——异常免疫球蛋白沉积肾小管流行性出血热——虫媒病毒损伤内皮全身循环障碍——休克三、基本发病环节泌尿内分泌肾功能肾小球——滤过肾小管——重吸收和再排泌肾单位肾小球滤过功能障碍GFR↓血流量↓有效滤过压↓滤过面积↓1、肾小球滤过率↓----(囊内压+ )有效滤过压肾毛细血管血压=血浆胶渗压-血浆入球小动脉出球小动脉25 = 60 -( 10 + 25 )2、肾小球滤过膜通透性改变——尿质改变滤过膜内:内皮细胞——窗孔外:足细胞——裂孔中:基底膜——连续无孔◆分子选择性屏障↓——血尿决定滤出物分子量的大小糖胺多糖带负电荷◆电荷屏障↓——蛋白尿影响白蛋白的滤出肾小管功能障碍钠水潴留RTA-Ⅱ型肾性糖尿氨基酸尿肾小管蛋白尿磷酸盐尿功能障碍酚红排泌量↓正常功能60%Na +、H 2O90% HCO 3-全部葡萄糖全部氨基酸全部蛋白质部分HPO 42-重吸收排泌:酚红青霉素对氨基马尿酸◆酚红排泌试验对人体无害的染料, 6%肾小球滤出,94%肾小管排泌功能障碍正常功能浓缩、稀释低渗尿、等渗尿钠水潴留尿崩症RTA-Ⅰ型K +代谢紊乱Na +代谢紊乱重吸收:10%Na +、H 2O (受ADH 、ADL 调节)排泌:H +、NH 3K +、正常功能功能障碍肾内泌功能障碍肾素管紧张素原血管紧张素Ⅰ血管紧张素Ⅱ血管紧张素Ⅲ转换酶氨基肽酶>>醛固酮↑收缩血管扩容作用应激原交感N血钠↓GFR ↓→致密斑肾血流↓牵肾近曲小管细胞[来源][作用]激肽释放酶激肽释放酶-激肽扩张血管缓激肽激肽原α-球蛋白促前列腺素分泌细胞外液容量↓肾血流↓醛固酮↑肾髓质乳头间质细胞分泌[来源][作用]①抑制近曲小管重吸收钠②降低集合管对ADH的反应PGE2 PGA2缩容效应扩张肾血管降血压前列腺素高血压肾功能↓肾功能↓→贫血[来源][作用]近球细胞、肾小球上皮细胞、肾髓质外层血管内皮细胞①促使骨髓干细胞分化为原红细胞②促使红细胞成熟③促网织红细胞入血④促血红蛋白合成缺氧→激活腺苷酸环化酶→cAMP ↑→蛋白激酶↑→EOP ↑25 -(OH )D 3食物皮肤合成[来源]肝25-羟化酶1α-羟化酶肾[作用]①促近肠道吸收钙磷②促进骨骼钙化和溶解高活性低血钙→肾功能↓→肾性佝偻病肾性骨营养不良VD无活性•甲状旁腺素:①溶骨(PTH) ②抑制肾小管重吸收磷•胃泌素: 促进胃肠道的分泌功能消化道溃疡肾性骨营养不良肾功能↓第二节、急性肾功能衰竭是指各种病因在短时间内,引起肾脏泌尿功能急剧降低,以至机体内环境出现严重紊乱的病理过程。
病理生理学16肾功能不全PPT课件

肾小球滤过率下降
氮质血症
由于肾小管坏死,肾小球滤过率下降, 导致尿量减少。
由于尿素、肌酐等代谢废物不能及时 排出体外,导致氮质血症。
水、电解质平衡失调
由于肾功能受损,水、电解质平衡失 调,可能出现水肿、高钾血症、酸中 毒等症状。
临床表现与诊断
水肿
由于水、钠潴留,出现全身性 水肿。
电解质平衡失调
可能出现高钾血症、酸中毒等 症状。
03
慢性肾功能不全
病因与发病机制
病因
慢性肾小球肾炎、糖尿病肾病、高血 压肾损害等是慢性肾功能不全的常见 病因。
发病机制
慢性肾功能不全的发病机制复杂,涉 及多种因素,包括免疫炎症反应、氧 化应激、细胞凋亡等。
病理生理变化
肾小球滤过率下降
随着肾功能的损害,肾小球滤 过率逐渐降低,导致体内代谢
废物和毒素的排泄障碍。
诊断
根据病史、体格检查和实验室检查进行诊断,其中实验室检查包括尿常规、肾 功能检查、肾脏影像学检查等。
02
急性肾功能不全
病因与发病机制
病因
包括各种原因导致的休克、严重烧伤、严重感染、严重挤压 伤、药物或毒物中毒等。
发病机制
主要是由于各种原因导致肾脏血流灌注不足,引起肾小管坏 死和肾功能损害。
病理生理变化
水、电解质平衡失调
慢性肾功能不全患者容易出现 水、电解质平衡失调,如低钠 血症、高钾血症等。
酸碱平衡失调
慢性肾功能不全患者常出现酸 碱平衡失调,表现为代谢性酸 中毒或代谢性碱中毒。
贫血
由于促红细胞生成素分泌减少 ,慢性肾功能不全患者常出现
贫血症状。
临床表现与诊断
临床表现
乏力、食欲不振、恶心呕吐、贫血、高血压等。
肾功能不全
纤维蛋白原↑,粘度↑ ;红细胞、血小板聚集 DIC
2.肾小球病变 肾小球肾炎、肾小球膜病变——滤过面积减少
18
(二)肾小管因素
Ⅰ型肾小管酸中毒
7
三、肾内分泌功能障碍
1. RAAS 2. EPO 3. 1,25-(OH)2 D3 D3(肝脏)— 25-(OH) D3 (肾脏)—1,25-(OH)2 D3 4. KKPGS 激肽释放酶-激肽-前列腺素系统(高血压) 5. 灭活 PTH、胃泌素
8
第二节 急性肾功能衰竭(ARF) Acute Renal Failure
基底膜完整,主要损伤近球小管 ,可累 及所有肾单位,主要见于肾中毒。
凋亡性损伤 肾中毒及肾缺血,细胞凋亡严重,
常发生在远端肾小管,表现为核断裂, 微绒毛消失,出现凋亡小体。
22
(2) 内皮细胞 内皮细胞受损时结构和功能异常表现: ① 内皮细胞肿胀:管腔变窄,血流阻力↑ ,血流↓ ; ② 内皮细胞受损:血小板聚集与微血栓形成,毛细管内凝血; ③ 释放舒缩血管因子失衡:前者↓ ,后者↑
一、肾小球滤过功能障碍 GFR 125 ml/min 1. 肾血流量减少 血压、血容量和血管收缩 2. 有效率过压↓ 尿路梗阻、肾小管阻塞及间质水肿 3. 滤过面积↓ 滤过面积急剧↓ 4. 滤过膜通透性↑ 炎症、缺氧、抗原抗体复合物
二、肾小管障碍 重吸收、分泌、排泄 1.近曲小管障碍 Ⅱ型肾小管酸中毒 2.髓袢功能障碍 吸收 NaCl,间质高渗(肾盂肾炎) 3.远曲小管、集合管功能障碍
(3) 系膜细胞 内源性活性因子 (AngⅡ、ADH) 及外源性药物 (庆大霉素、
第16章肾功能不全

处理
严密观察,加强护理 控制出入量,调节水电酸
(3)恢复期(Recovery Phase)
病程:持续2-4月,康复6-12月 变化:
尿量、氮质血症,逐渐恢复正常 水、电、酸碱紊乱,逐渐纠正
2. 非少尿型急性肾衰
病情较轻,病程短,预后好 虽无并发症,但易被误诊 尿量不减少,400~1000ml/d 尿比重低而固定,尿钠含量也低 有氮质血症,少见管型
一、 急性肾功能衰竭
Acute Renal Failure(ARF)
概念
各种原因引起肾泌尿功能急剧障碍,导 致机体内环境严重紊乱的急性病理过程
临床表现 :水中毒、氮质血症 高钾血症、代酸 少尿无尿(少尿型 )
(一)原因与分类
根据病因分类 根据尿量分类 根据肾脏是否发生器质性损害分类
1. 肾前性ARF Prerenal ARF
多尿机制
肾血流、肾小球滤过功能恢复 肾小管修复,但重吸收未恢复 排除潴留溶质,渗透利尿 水肿消退 、 管型冲走,阻塞解除
代谢紊乱
尿量虽多但GFR<正常,排除溶质仍↓ BUN↑、NPN↑、高K+持续5-7天 浓缩未恢复,调节水、电能力差 后期:低K+、低Na+、脱水,易休克 抗病能力低,继发有感染
肾血管病:糖尿病、高血压引起的肾小动 脉硬化 、结节性动脉周围炎
尿路慢性阻塞:结石、肿瘤、前列腺肥大
(二)发展过程
分期 代偿期
内生肌酐 清除率 50 ~80
氮质 血症
无
临床表现 原发病的表现
肾功能 25~50 轻度 多尿、夜尿、代
不全期
中度 酸、轻度贫血
内生肌酐 氮质 清除率 血症
肾衰 <20 较重 期
第十六章 肾功能不全

Wang siying
概述
肾的生理功能 1.泌尿功能: 主要包括滤过、排泌、 重吸收 2.内分泌功能:分泌肾素、前列腺素、 红细胞生成素、1,25-二羟维生素 D3;并使某些激素,如胃泌素、甲 状旁腺素灭活。
概念 指肾内和肾外疾病引起肾泌 尿功能严重障碍,代谢产物不能 充分排出而蓄积体内,并有水、 电解质和酸碱平衡失调以钙降低 B.血磷升高→刺激甲状旁腺C细胞分泌降 钙素→抑制肠道吸收钙 C.肾功能减退,VitD3代谢障碍,影响肠 道对钙的吸收 D.毒性物质→损伤小肠黏膜→钙吸收减少
③肾性骨营养不良 佝偻病、骨质疏松、骨软化症和纤 维素性骨盐 机制:A.高磷、低钙; B.继发性甲状旁腺功能亢进; C.1,25-(OH)2-D3活性降低; D.酸中毒→H+↑→骨质脱钙。
(五)皮肤症状 皮肤瘙痒是尿毒症患者常见的症 状,可能是毒性产物对皮肤感受器 的剌激引起的;由于汗液中含有较 高浓度的尿素,因此在汗腺开口处 有尿素的白色结晶,称为尿素霜。
(六)物质代谢障碍 1.糖耐量降低; 2.负氮平衡; 3. 高脂血症 :尿毒症病人主要由于 肝脏合成甘油三酯所需的脂蛋白 (前β-脂蛋白)增多,故甘油三 酯的生成增加。
损伤的后果 1,肾小管阻塞; 缺血、缺氧、中毒→小管坏死→细 胞碎片阻塞肾小管→囊内压↑→滤过↓ 2,原尿返漏; 肾间质水肿 3,肾小球滤过膜受损。
(三)肌红蛋白、血红蛋白、结石 等导致肾小管、尿道阻塞
三 机体机能代谢变化
(一)少尿期 病情最危重的阶段,持 续时间与预后有关。 1、尿的变化: 1)尿量素 少或无。 2)尿成分 糖尿、氨基酸尿、蛋白 尿、出现细胞和管型。 3)尿比重 比重低、渗透压低。
本章应该掌握的重点
1.肾功能不全的概念。 2.急性肾功能不全的发病机制及机体机能 代谢变化。 3.慢性肾功能不全时发病机制及机体代谢 的变化。 4.尿毒症的概念。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
第十六章肾功能不全第十六章肾功能不全一、A 型题1.肾功能不全严重障碍时首先表现为A.尿量变化B.尿成分变化C.泌尿功能障碍D.代谢紊乱E.肾内分泌功能障碍[答案] C[题解] 当各种原因使肾功能发生严重障碍时,首先表现为泌尿功能障碍,继之可引起体内代谢紊乱,与肾内分泌功能障碍,严重时还可使机体各系统发生病理变化。
2.引起急性功能性肾衰的关键因素是A.有效循环血量减少B.心输出量异常C.肾灌流不足D.肾小球滤过面积减小E.肾血管收缩[答案] C[题解] 急性功能性肾衰,就是肾前性急性肾衰,是由肾前因素引起的。
凡能使有效循环血量减少,心输出量下降及引起肾血管收缩的因素,均会导致肾灌流不足,以致肾小球滤过率下降,而发生急性功能性肾衰。
3.能引起肾前性急性肾衰竭的原因是A.肾动脉硬化B.急性肾炎C.肾血栓形成D.休克早期E.休克晚期[答案] D[题解] 引起肾前性急性肾衰竭的关键环节是肾灌流不足,以致肾小球滤过率下降。
各种休克时,每当血压低于8.0kPa(60mmHg)时,肾血流量可减低到正常的30%~50%。
因此各类休克是引起肾前性急性肾衰竭的原因。
肾动脉硬化、急性肾炎、肾血栓形成,均不是肾前性急性肾衰竭的原因,而休克晚期由于长期肾缺血可引起肾小管坏死会导致肾性的急性肾衰竭。
4.肾毒物作用引起的急性肾衰竭时肾脏损害的突出表现是A.肾血管损害B.肾小球病变C.肾间质纤维化D.肾小管坏死E.肾间质水肿[答案] D[题解] 肾毒物主要是指重金属(砷、汞等)、有机溶媒毒物(四氯化碳、甲醇等)、药物(新霉素、卡那霉素等)以及生物性毒素(蛇毒蕈毒、生鱼胆等),它们损害肾脏的突出表现是引起急性肾小管坏死。
5.下述哪种情况不会产生肾后性急性肾衰竭?A.一侧输尿管结石B.前列腺肥大C.前列腺癌D.尿道结石E.盆腔肿瘤[答案] A[题解] 肾后性急性肾衰竭主要由于尿路阻塞所致。
若一侧输尿管因结石阻塞后,即使这一侧肾完全丧失功能,另一侧肾可完全代偿,也不会产生肾后性急性肾衰竭。
6.急性肾衰竭发病的中心环节是A.GFR降低B.囊内压增高C.血浆胶渗压降低D.体内儿茶酚胺增加E.肾素-血管紧张素系统激活[答案] A[题解] 无论是少尿型急性肾衰或非少尿型急性肾衰的病人,肾小球滤过率(GFR)均降低,因此,GFR降低被认为是急性肾衰发病的中心环节。
7.急性肾功能不全患者少尿的发生关键机制是A.肾灌注压下降B.肾血管收缩C.肾小管阻塞D.肾小管原尿反流E.肾小球滤过率降低[答案] E[题解] 肾灌流压下降和肾血管收缩引起的肾缺血、肾小管阻塞以及肾小管原尿反流,均可最终导致肾小球滤过率下降而使病人出现少尿。
所以,肾功能不全患者少尿发生机制的关键是肾小球滤过率降低。
8.肾小管原尿反流是指A.肾小管内液反流到肾小球B.髓袢内液反流到近曲小管C.髓袢升支内液反流到髓袢降支D.肾小管内液反流到肾间质E.集合管内液反流到远曲小管[答案] D[题解] 急性肾衰时,由于肾小管上皮细胞广泛坏死,基膜断裂,尿液经断裂的基膜扩散到肾间质,这种现象称为肾小管原尿反流。
9.急性肾衰时引起肾小管原尿反流的直接原因是A.尿量增多B.肾小管基膜断裂C.原尿流速缓慢D.肾小管阻塞E.间质水肿[答案] B[题解] 急性肾衰时,由于缺血、中毒等多方面的因素可使肾小管上皮细胞出现广泛坏死,基膜断裂,尿液经断裂的基膜扩散到肾间层,使间质水肿,并压迫肾小管和肾小管周围的毛细血管,使肾小管受压,阻塞加重,进一步使GFR下降和持续少尿。
引起原尿反流的直接原因是肾小管基膜断裂。
10.急性肾衰竭少尿期患者最危险的变化是A.水中毒B.高钾血症C.少尿D.代谢性酸中毒E.氮质血症[答案] B[题解] 急性肾衰时由于肾泌尿功能降低,可出现少尿或无尿,从而导致水中毒、高钾血症、代谢性酸中毒和氮质血症,其中高钾血症是少尿期中最严重的并发症,因为高钾血症可使心肌中毒,引起心律紊乱,甚至心脏停搏而死亡。
11.有关非少尿期急性肾衰竭的描述哪项是错误的?A.GFR下降程度不严重,无氮质血症B.肾小管损伤较轻C.肾小管浓缩功能障碍,尿量较多D.尿相对密度较低E.尿钠含量较低[答案] A[题解] 非少尿型急性肾衰竭患者GFR下降程度不严重和肾小管损伤较轻,但发生进行性氮质血症,肾小管浓缩功能障碍,尿量较多,尿钠含量较低,尿相对密度也较低。
12.下述有关慢性肾衰竭的描述哪项是不正确的?A.常见于慢性肾脏疾病B.肾单位进行性破坏C.氮质血症进行性加重D.水、电解质酸碱紊乱E.无内分泌功能紊乱[答案] E[题解] 慢性肾衰竭是指任何疾病能使肾单位发生进行性破坏,则在数月、数年或更长的时间后,残存的肾单位不能充分排出代谢废物和维持内环境恒定,因而引起体内代谢废物潴留(如氮质血症),水、电解质与酸碱平衡紊乱以及肾内分泌功能障碍的临床综合征。
它与急性肾衰竭重要临床表现不同就在于有明显的肾内分泌功能障碍。
13.目前在我国引起慢性肾衰竭最常见的原因是A.慢性肾盂肾炎B.肾结核C.多囊肾D.全身性红斑性狼疮E.慢性肾小球肾炎[答案] E[题解] 慢性肾小球肾炎、慢性肾盂肾炎、肾结核、多囊肾、全身性红斑狼疮等疾患均可引起慢性肾衰竭,其中慢性肾小球肾炎是最常见的原因,约占50%~60%。
14.慢性肾衰竭的发展阶段可分为A.少尿期、多尿期、恢复期B.多尿期、少尿期、衰竭期C.代偿期、失代偿期、尿毒症期D.代偿期、肾衰竭期、尿毒症期E.代偿期、肾功能不全期、肾衰竭期、尿毒症期[答案] E[题解] 慢性肾衰竭的病程是进行性加重的,根据发展阶段可分为代偿期和失代偿期。
失代偿期又可分为肾功能不全期、肾衰竭期和尿毒症期。
15.慢性肾衰竭发展过程中代偿期的内生肌酐清除率是大于A.50%B.40%C.30%D.25%E.20%[答案] C[题解] 慢性肾衰竭发展过程中的代偿期,虽然肾单位进行性地被破坏,但通过残存的完整的肾单位的代偿,使内生肌酐清除率大于30%,此时机体尚能维持内环境稳定,无氮质血症和不出现临床表现。
16.慢性肾衰竭不全期不会出现A.内生性肌酐清除率下降至正常值的20~25%B.代谢性酸中毒C.中度氮质血症D.多尿、夜尿E.乏力和轻度贫血[答案] A[题解] 慢性肾衰竭的肾功能不全期临床表现有:代谢性酸中毒,因肾浓缩功能减退可出现多尿、夜尿等症状;也可有乏力与轻度贫血,轻度或中度氮质血症,内生性肌酐清除率下降至正常值的25%~30%,若下降至20%~25%,则进入肾衰竭期。
17.慢性肾衰终末尿毒症阶段时内生性肌酐清除率下降至正常值的百分之多少?A.30%以上B.25~30%C.20~25%D.20%以下E.10%以下[答案] D[题解] 慢性肾衰竭发展到尿毒症阶段时,内生性肌酐清除率下降至正常值的20%以下。
18.慢性肾衰竭患者一般不会出现A.夜尿B.多尿C.少尿D.高渗尿E.蛋白尿[答案] D[题解] 慢性肾衰竭患者泌尿功能障碍早期可表现为夜尿、多尿,晚期则少尿;尿渗透压改变表现为低渗尿、等渗尿;尿成分变化表现为蛋白尿、血尿和脓尿。
因为肾浓缩功能障碍,不会出现高渗尿。
19.多尿,是指24小时尿量超过A.1000mlB.1500mlC.2000mlD. 2500mlE.3000ml[答案] C[题解] 多尿是指24小时尿量超过2000ml。
20.少尿是指24小时尿量少于A.2000mlB.1000mlC.800mlD.400mlE.100ml[答案] D[题解] 少尿指24小时尿量少于400ml。
21.慢性肾衰时患者出现低渗尿,其相对密度比重最高只能达到A.1.010B.1.015C.1.020D.1.025E.1.030[答案] C[题解] 正常人尿相对密度的变动范围为1.002~1.035,在早期慢性肾功能不全的患者,肾浓缩能力减退而稀释功能正常,因为出现相对低密度尿,当尿相对密度最高只能到1.020时,称为低渗尿。
22.慢性肾衰竭患者尿相对密度固定在1.010左右说明肾脏A.浓缩功能下低B.稀释功能降低C.重吸收功能降低D.滤过与重吸收功能受损E.浓缩与稀释功能障碍[答案] E[题解] 慢性肾衰竭患者随着病情发展,终尿的渗透压接近血浆晶体渗透压,尿相对密度固定在1.008~1.012,即1.010左右,尿渗透压为266~300mmol/L。
这种尿称等渗尿。
等渗尿的出现说明肾浓缩和稀释功能均已丧失。
23.慢性肾衰竭晚期发生代谢性酸中毒主要机制是A.CFR功能降低致非挥发酸排出↓B.肾小管泌H+↓产氨↓C.肾小管重吸收HCO3-阈值↓D.高钾血症影响E.乳酸生成↑[答案] A[题解] 慢性肾衰竭晚期,当肾小球滤过率降至正常人的20%以下时,每天可积蓄20~30mmol的H+,血浆中非挥发性酸代谢产物不能由尿中排泄,特别是硫酸、磷酸等在体内积蓄而发生AG增高型代谢性酸中毒。
24.慢性肾衰竭常出现的钙磷代谢紊乱是A.血磷↑,血钙↑B.血磷↑,血钙↓C.血磷↓,血钙↑D.血磷↓,血钙↓E.血磷正常,血钙↑[答案] B[题解] 人体正常时60%~80%的磷由尿排出。
在慢性肾功能功能衰竭时, 由于肾小球滤过率极度下降,故血磷排出障碍引起血磷升高。
因为血钙与血磷的乘积为一常数,此时必然导致血钙降低;此外由于VitD代谢障碍,血磷升高引起降钙素分泌增多,以及体内某些毒物影响肠钙吸收等因素均会引起血钙下降。
25.产生肾素依赖性高血压的主要机制是A.钠水潴留B.外周阻力增加C.心输出量增加D.血液粘度增加E.扩血管物质减少[答案] B[题解] 在某些肾疾病患者,由于肾相对缺血,激活了肾素-血管紧张素引起高血压,称之为肾素依赖性高血压。
其主要机制是血管收缩,使外周阻力增加。
26.产生钠依赖性高血压的主要机制是A.钠水潴留,血容量增加B.血管收缩,外周阻力增加C.心率加快,心输出量增加D.扩血管物质减少E.血液粘度增加[答案] A[题解] 钠依赖性高血压产生的主要机制是在慢性肾衰竭时,由于肾排钠、排水功能降低,钠水在体内潴留,血容量增加和心输出量增大导致血压升高。
27.慢性肾衰竭引起患者出血倾向的主要原因是A.凝血因子消耗过多B.抑制血小板第三因子释放C.血小板数量减少D.FDP的抗凝血作用E.继发性纤溶活性增强[答案] B[题解] 慢性肾衰竭引起患者有出血倾向的原因是多方面的,如血小板数量的变化和质的变化等。
其中血浆中有毒物质抑制血小板第三因子的释放,这可能是引起出血倾向的主要原因。
28.下述哪一因素不是肾性骨营养不良的发病因素?A.低钙血症B.高磷血症C.继发性甲状旁腺功能亢进D.维生素D代谢障碍E.碱中毒[答案] E[题解] 肾性骨营养不良的发病机制:①钙磷代谢障碍;高血磷和低钙血症,因低血钙刺激甲状旁腺引起功能亢进,分泌大量PTH,致使骨质疏松和硬化;②维生素D代谢障碍;③酸中毒;H+持续升高,可促进骨盐溶解,干扰1,25(OH)2D3的合成。
