HPV病毒的分子生物学探究
HPV的分子生物学特征及其致病机理

・综述・HPV 的分子生物学特征及其致病机理许廷贵 王敬云 张惠珍【摘要】 广泛存在于自然界的人类乳头瘤病毒(HPV )近20年已分离出120余种,其中85种以上已完全测序。
HPV 基因序列的多态性和易变性造成皮肤、粘膜、泌尿生殖系和头颈部肿瘤病变的多样性。
作者单位:830011乌鲁木齐,新疆预防医学会 性传播疾病(STD )之一的人类乳头瘤病毒(HPV )近20年已鉴定出120余种基因型,至少有85种基因序列已完全测序。
HPV 是乳多空病毒科多瘤病毒亚科的一个双链环状DNA 病毒,其感染靶主要为上皮组织,显示高度的宿主特异性,对人体特异部位的上皮细胞具亲和力。
HPV 的多态性及其致病机理的复杂性,尤其是其高、低危型病毒致瘤的分子生物学基础,已引起学者们的广泛关注。
近年的研究发现,HPV 的某些亚型与90%以上的宫颈癌有关,有些则与尖锐湿疣(CA )有关。
HPV 致头颈部瘤乃至食道癌的证据亦愈来愈多[1~3]。
1 HPV 的分子生物学特征HPV 是无包膜的小型双链环状DNA 病毒,1949年Straus 等首先在电镜下从普通疣体浸出液中观察到病毒颗粒。
HPV 颗粒呈球形,其二十面体对称,直径约45~55nm 。
HPV 的分子长度约718~8kb 。
1.1 HPV 的基因序列结构[1,2]HPV 基因组有9个开放解读枢(ORF ),3个功能区即早期、晚期转录区和上游调控区(URR )。
早期转录区(E 区)由4500b p 组成,分别编码E1~E8等8个早期蛋白,参与病毒的DNA 复制、转录、翻译调控和细胞转化等功能。
E1涉及病毒DNA 复制,在病毒起始复制中起关键作用。
E2是一种反式激活蛋白,涉及病毒DNA 转录的反式激活。
HPV 211高度依赖于E1和E2。
体外研究提示E1为HPV 的复制因子,E2提供辅助功能。
HPV 211复制必需E2,而牛乳头瘤病毒21(BPV 21)的E2则抑制非特异性复制。
HPV16和18

人乳头瘤病毒HPV生物学特性、致病性与免疫性人乳头瘤病毒人乳头瘤病毒(humanpapillomavirus,HPV),归类于乳多空病毒科(Papovaviridae)的乳头瘤病毒属,是引起皮肤、黏膜的寻常疣、扁平疣和尖锐湿疣(生殖器疣/性病疣)的病原体,并与宫颈癌的发生有密切关系。
一、生物学特性HPV系无包膜球形病毒,直径为50nm;病毒的核心为双链DNA;病毒衣壳由两种结构蛋白构成的72个壳微粒组成,为20面体。
因为HPV的分离培养尚未成功,故其分类是基于DNA的同源性。
根据病毒的DNA测序,HPV至少可分为77个型,各型间的基因相似度小于50%;若相似度大于50%,而限制性内切酶谱不同者为HPV 亚型。
病毒基因组有三种存在形式,即共价结合的闭合环状DNA超螺旋结构、开放的环状结构和线状结构。
由三个基因区组成,包括含有7个早期开放读框的早期区(E),有2个晚期开放读框的晚期区(L)和无编码的上游调节区(URR)。
早期区编码与HPV复制、转录和细胞转化相关的蛋白(E5、E6、E7);晚期区编码HPV 的结构蛋白,诸如组成病毒衣壳的主要衣壳蛋白L1和次要衣壳蛋白L2。
E6和E7基因与受染细胞的转化和肿瘤发生有密切关系,发挥癌基因功能,其基因产物可与宿主细胞抑癌基因编码蛋白P53和Rb基因产物P110rh结合,阻碍P53和P110rh抑制细胞的分裂和增殖,使细胞从正常向恶性转变。
HPV对皮肤及黏膜上皮细胞具有高亲嗜性,病毒在细胞内的复制受其分化阶段的影响。
病毒的感染和复制,诱导上皮细胞增生,使表皮变厚、可伴有棘层增生和一定程度的表皮角质化,颗粒层可见核内嗜碱性包涵体。
上皮增生所形成的乳头状瘤即称为疣(warts)。
这种增生呈局部的且通常自发性退行性变,HPV的基因组存在于转化的细胞内,也可通过促进细胞增殖或延长上皮细胞的寿命,维持肿瘤生长。
目前,HPV的体外培养尚未成功。
二、致病性与免疫性HPV的传播,主要是通过与感染者病变部位或被污染物品的直接接触。
PCR法检测HPV

PCR法检测HPV引言PCR(聚合酶链反应)是一种常用的分子生物学技术,可以在短时间内扩增DNA分子。
本文将介绍PCR法在检测人状瘤病毒(HPV)中的应用。
HPV简介HPV是一类寄生病毒,可以感染人类的皮肤和黏膜,特别是性传播器官,其感染与许多疾病如人类状瘤、宫颈癌等密切相关。
因此,及早检测和诊断HPV感染对预防和治疗相关疾病具有重要意义。
PCR法在检测HPV中的应用PCR法可以通过扩增和检测HPV的DNA片段来确认HPV感染。
以下是PCR法检测HPV的步骤:1. 样本采集:从患者的皮肤或黏膜中采集病毒样本,例如宫颈脱落细胞样本。
2. DNA提取:使用化学方法将样本中的DNA提取出来,以便后续的PCR扩增。
3. PCR扩增:利用特定的引物和酶,将HPV DNA片段扩增为大量复制物。
4. 凝胶电泳:将PCR产物与DNA标准分子进行凝胶电泳分析,以确认是否存在HPV DNA。
PCR法检测HPV的疗效和限制PCR法具有以下优点:- 灵敏度高:可以检测到极低浓度的HPV DNA,即使在感染早期也能够准确诊断。
- 特异性强:由于引物的特异性,PCR法可以准确区分不同类型的HPV DNA。
- 结果快速:PCR法能够在几个小时内获得检测结果。
然而,PCR法也存在一些限制:- 假阳性结果:由于实验室操作和污染等因素的影响,有时可能出现假阳性结果。
- 无法区分活动感染和残留病毒:PCR法只能检测到HPV DNA的存在,无法确定感染是否处于活跃状态。
- 资源需求高:PCR法需要专业实验室和设备支持,对设备、试剂等资源有一定要求。
结论PCR法是一种常用、灵敏和可靠的方法来检测HPV感染。
该方法在早期诊断、预防和治疗相关疾病中具有重要作用。
然而,为了提高检测准确性,减少假阳性结果的发生,操作者应严格控制实验条件,并采取相应的对照试验和质量控制措施。
hpv诊断金标准

hpv诊断金标准
人乳头瘤病毒(HPV)的诊断通常使用多种方法,其中包括病理学、分子生物学和临床表现等。
HPV感染的金标准通常是分子生物学检测,特别是聚合酶链式反应(PCR)检测。
以下是一些用于HPV诊断的常见方法和金标准:
1.PCR检测:PCR是HPV感染的金标准诊断方法。
它可以检测
和鉴定HPV DNA的存在,包括不同型号的HPV。
PCR通常分
为定性PCR(检测HPV是否存在)和定量PCR(测定HPV DNA
的数量)。
PCR方法的高灵敏度和特异性使其成为金标准。
2.病理学检测:组织活检和液体基因检测(如液基细胞学)用于
检测与HPV相关的疾病,如宫颈癌前病变。
这些方法可以通过
检查组织或细胞中的异常细胞来诊断HPV感染。
3.HPV疫苗接种记录:对于预防HPV感染的疫苗接种,可以通
过查看接种记录来确认疫苗接种状态,但这并不直接检测当前
感染的存在。
4.临床表现:临床医生可以通过观察患者的症状和病史来怀疑
HPV感染,但这通常需要进一步的实验室检测以确认。
需要注意的是,不同的HPV型号与不同的疾病有关,有些型号与宫颈癌和其他癌症有关,而其他型号与生殖器疣等非癌症疾病有关。
因此,HPV的诊断方法可以根据具体的病情和病史来选择。
最终,如果存在HPV感染的疑虑,建议咨询医疗专业人员,他们可以根据病情选择适当的诊断方法,以确定感染的类型和严重程度。
早期的诊断和干预对于预防HPV相关的疾病至关重要。
子宫颈HPV感染的分子生物学检测

8 5 , . 9 7 ) ; 此外 , H P V 6 和一 - 1 l 属于 0 【 一 1 0种 , 它们不 能归类 到 可引起 人 致 癌 的组 别 中 , 属于“ 低危 型”
H P V( L R. H P V) 。
在全 球 范 围 内 , 最 常见 的 H R . H P V是 一 1 6 / 1 8, 大约 7 0 % 的子 宫颈 癌与之 有关 ; L R . H P v, 主 要 为- 6/ 1 1 , 常 可参 与 生殖 器 疣 的形 成 J 。子 宫 颈 癌 是 女性 发 病 率 居 第 二 位 的 常 见 癌 症 , HR — H P V 持
析, 已经被 愈来 愈 多地 推荐 。 尽 管通 过 形 态 学 、 血 清 学 或 临 床 检 查 可 以推
治疗便可 自然消退 , 因此 , 子宫颈癌筛查 的主要挑 战在于能够检测到那些进展到子宫颈癌风险高 的 病变 。子宫颈细胞学筛查尽管 已经降低了子宫颈 癌的发病率 , H P V相关子宫颈病变 , 包括恶化前病
随访 ; ③子宫颈上皮 内瘤 变 ( C I N ) 治疗后治疗 结
果的预测 ; ④H P V D N A初步筛检 , 单独或结合 巴 氏涂片 , 以检测及宫颈癌前病变; ⑤获得某些 H P V 基 因型持续感染 的有用信息 ; ⑥探究在地 区或 国
家 流行 的相 关基 因型 H P V, 为H P V疫苗 的全球 应 用 提供 基础 参考 。 目前可 购买 的 HP V疫苗有两种 : 二 价体 ( 基 因型 1 6 / 1 8 ) 与 四价体 ( 基 因型 - 6, 1 1 , 一 1 6和一 l 8 ) 。
HPV检测技术的研究进展

HPV检测技术的研究进展摘要:宫颈癌是常见的女性生殖系统恶性肿瘤。
严重危害女性的生命健康。
据不完全统计,我国每年死于宫颈癌的人数近5万之多。
宫颈癌及宫颈癌前病变(宫颈CIN)的发展需要很长的时间。
所以,宫颈癌及癌前病变筛查是预防宫颈癌的有效措施。
高危型人乳头瘤病毒感染及持续性人乳头瘤病毒感染是导致宫颈癌的主要原因,因此,HPV檢测是临床上筛查宫颈癌及癌前病变的主要手段之一。
现就,近些年HPV检测方法及研究情况进行整理概括作一综述。
人乳头瘤病毒(HPV)是一种嗜上皮性病毒,在人类皮肤角质形成细胞粘膜鳞状上皮细胞是其天然宿主,主要通过性传播感染,长期以来,已知HPV感染可引起人类良性肿瘤和疣。
目前已发现超过200种不同的HPV亚型,根据其致病性分为高危型和低危型。
与宫颈癌有关的高危型HPV有16,18,31,33,35,39,45,52,56,58,59,68。
低危型有6,11,42,43,44。
还有HPV6,11,42型与生殖道疣有关。
近些年来,我国对宫颈癌越来越重视,其防治方法也在不断更新发展,HPV疫苗迅速崛起,只是我国还没有广泛普及。
目前,宫颈癌的筛查仍是主要预防,控制宫颈癌的手段,根据美国妇产科医师学会(AmericanCollegeofObstetriciansandGynecologisists,ACOG)最新的宫颈癌筛查和预防实践指南,强调以下几点:1、宫颈癌筛查应从21岁开始。
HIV感染女性除外。
年轻女性感染HPV后几乎均可通过免疫系统在1-2年内清除病毒而不发生病变。
过早的筛查可能会增添患者的焦虑及花费,导致过度随诊。
2、21-29岁女应单独行细胞学检查,每3年筛查1次。
30-65岁女性建议每5年行细胞学和HPV联合筛查。
3、以前筛查结果阴性且无HSIL及更高级别病变的女性,65岁以后停止宫颈癌前筛查。
4、已行子宫全切且以前没有HSIL及更高级别病变的女性应停止宫颈癌筛查。
5、有HIV感染、免疫缺陷、子宫内己烯雌酚暴露及既往HSIL或更高级别病变的女性,可能比常规筛查指南推荐的需要更频繁的筛查。
应用分子生物学方法检测宫颈液基细胞残液中HPV16/18感染的对比研究

( .Tah 1 ec.& R s i fP to. e.Dv .o ah 1,& Dp f P to fte1 f l t o .o hn d nv ,Sey n 10 1 e.o ah1 .o h “A i e H s fC iaMe .U i i ad p . hnag 10 0 :
微 生物 学 杂 志 20 年9 08 月第2 卷5 JU N L F I O ILG p 20 V1 8 o 8 期 O R A C B O YS t 08 o2 N. OM R O e. . 5
6 5
应 用分 子 生物 学 方 法检 测 宫 颈 液基 细胞 残 液
中 HP 1/ 8感 染 的对 比研 究 V 61
Co pa i o f H PV1 / 8 I f c i n i sdu lFl i f Ce v c l m rs n o 6 1 n e to n Re i a u d o r i a Li i ba e ls Te tng Ap y n o e u a o o i a e h d qu d- s d Ce l s i pl i g M l c l r Bi l g c lM t o
要
对 比免 疫 蛋 白 印迹 及 斑 点 杂 交检 测 人 乳 头瘤 病 毒 H V 6 1 P 1/ 8的检 出率 , 期 找 到 子 宫 颈 癌 早 期 筛 查 以
的 最佳 方 法 。采 用免 疫 蛋 白印 迹 与 斑 点 杂 交 分 别 对 1 3份 宫 颈 液 基 细胞 进行 H V 6 1 7 P 1 / 8检 测 。1 0 例 经 宫 颈 5
HPV检测方法范文

HPV检测方法范文HPV(人乳头瘤病毒)是一种常见的性传播病毒,可以导致生殖器疣和多种恶性肿瘤,包括宫颈癌、阴茎癌、肛门癌和口咽癌等。
因此,早期的HPV检测对预防和治疗相关疾病至关重要。
1.细胞学检查:细胞学检查是通过显微镜观察细胞样本中的形态学变化来判断是否存在异常细胞。
经典的细胞学检查方法是宫颈刮片涂片,通过染色技术将细胞染色,然后将其观察和评估。
这种方法可以检测到宫颈癌和其他与HPV感染相关的病变,但其敏感性相对较低,易产生假阴性结果。
因此,通常需要与其他检测方法结合使用。
2.分子生物学检测:分子生物学检测可以检测宫颈和其他部位的病毒DNA或RNA,是目前常用的检测方法之一、主要的分子生物学检测方法包括PCR(聚合酶链式反应)、LAMP(簇扩增反应)和In situ hybridization(原位杂交)等。
-PCR:PCR是一种敏感和特异的方法,可检测和定量HPVDNA。
该方法通过扩增病毒DNA来增加其检测的敏感性。
PCR可以分为定性PCR和定量PCR,前者主要用于检测是否存在病毒感染,后者可用于估计感染的病毒载量。
PCR的优点是敏感性高,但其缺点是需要设备和专业知识,且结果可能受到污染和其他因素影响。
-LAMP:LAMP是一种基于酶反应的方法,可在简单的设备和条件下进行。
相较于PCR,LAMP具有更高的特异性和敏感性,可以快速筛查大量样本。
- In situ hybridization:该方法使用与病毒DNA或RNA互补的探针标记来检测组织中的病毒存在。
它可以提供关于感染范围和局部病变的详细信息。
3.免疫学检测:免疫学检测方法利用抗体检测体液中的抗原,来判断是否存在HPV感染。
常用的免疫学检测方法包括酶联免疫吸附试验(ELISA)和免疫组织化学染色。
-ELISA:ELISA利用酶标记的抗体与目标病原体结合,并通过颜色反应来检测是否存在感染。
这种方法适用于大规模筛查,但其特异性和敏感性相对较低。
HPV病毒的发现及其分型的方法和依据
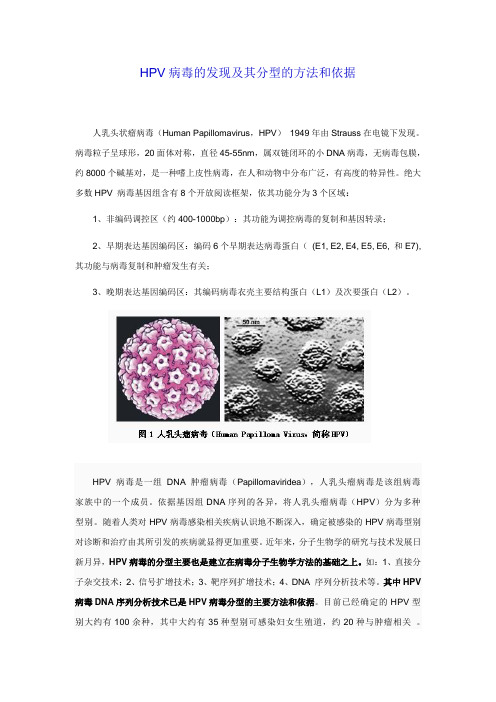
HPV病毒的发现及其分型的方法和依据人乳头状瘤病毒(Human Papillomavirus,HPV)1949年由Strauss在电镜下发现。
病毒粒子呈球形,20面体对称,直径45-55nm,属双链闭环的小DNA病毒,无病毒包膜,约8000个碱基对,是一种嗜上皮性病毒,在人和动物中分布广泛,有高度的特异性。
绝大多数HPV 病毒基因组含有8个开放阅读框架,依其功能分为3个区域:1、非编码调控区(约400-1000bp):其功能为调控病毒的复制和基因转录;2、早期表达基因编码区:编码6个早期表达病毒蛋白((E1, E2, E4, E5, E6, 和E7), 其功能与病毒复制和肿瘤发生有关;3、晚期表达基因编码区:其编码病毒衣壳主要结构蛋白(L1)及次要蛋白(L2)。
HPV 病毒是一组DNA 肿瘤病毒(Papillomaviridea),人乳头瘤病毒是该组病毒家族中的一个成员。
依据基因组DNA序列的各异,将人乳头瘤病毒(HPV)分为多种型别。
随着人类对HPV病毒感染相关疾病认识地不断深入,确定被感染的HPV病毒型别对诊断和治疗由其所引发的疾病就显得更加重要。
近年来,分子生物学的研究与技术发展日新月异,HPV病毒的分型主要也是建立在病毒分子生物学方法的基础之上。
如:1、直接分子杂交技术;2、信号扩增技术;3、靶序列扩增技术;4、DNA 序列分析技术等。
其中HPV 病毒DNA序列分析技术已是HPV病毒分型的主要方法和依据。
目前已经确定的HPV型别大约有100余种,其中大约有35种型别可感染妇女生殖道,约20种与肿瘤相关。
依据不同型别HPV与肿瘤发生的危险性高低,可分为低危险型别和高危险型别HPV。
其中15种型别被鉴定为高危型HPV病毒,其与宫颈癌及宫颈上皮内高度病变(CIN II/III)的发生相关,尤以HPV16和18型为甚;3种被鉴定为疑似高危型HPV病毒;12种被鉴定为低危型HPV病毒,包括HPV 6、11、42、43、44等型别,常引起外生殖器湿疣等良性病变包括宫颈上皮内低度病变(CIN I);3种HPV病毒是否高危或低危未定。
宫颈HPV感染分子生物学检测技术的比较性研究进展

间检 测结 果 的一致 性均 不 高 , 分 别 只有 8 4 . 4 %( K=
0 . 6 4 1 9 ) 和8 4 . 0 %( K= 0 . 6 3 4 1 ) 。而 A MP和 L A之
6 8 )和 5 个 低 危 H P V( L o w — r i s k , L R — H P V)型 别 ( H P V 6、 1 1 、 4 2、 4 3和 4 4 ) ¨ J 。但 该检 测 不 能 对 H P V
进行 分 型 , 也不 能确 定患 者是 否为 多型 别感 染 。 1 . 1 研究 用检 测试 剂 盒对 HC 2的检测 评 价 本 文
盒扩 增 区段 (~ 4 5 0 b p ) 也在 H P V L 1区段 内 , 用 一
1 对 二 代 杂 交捕 获 检 测 试 剂 盒 的评 价
二代 杂交 捕获 检测 试剂 盒 ( H y b r i d C a p t u r e 2
A s s a y , HC 2 ) 是 已获得 美 同 F D A认 证 的 HP V检测 试
间的一 致性 却 达 到 了 9 7 . 8 %( K=0 . 9 4 4 1 ) 。结
果 显示 . H C 2在检 测敏 感 性 和 检测 特 异 性 方 面 并 不 十分理 想 。
付 冰冰 肖长 义 ( 三峡 大 学医学 院 , 宜昌4 4 3 0 0 2 )
中 国 图 书分 类 号 R 3 9 2 文献标识码 A 文 章 编 号 1 0 0 0- 4 8 4 X( 2 0 1 3) 1 0 ・ l l 0 6 - 0 5
分子生物技术在hpv分型中的应用

分子生物技术在hpv分型中的应用
随着分子生物技术的发展,越来越多的研究表明,分子生物技术在HPV分型中具有广泛的应用前景。
HPV是一种人类乳头
瘤病毒,是导致宫颈癌等恶性肿瘤的主要病因之一。
因此,对于HPV的分型和检测具有重要的临床意义。
传统的HPV分型方法主要基于PCR扩增和Sanger测序技术,但这种方法存在着一些局限性,如需要大量的样本和时间,而且无法检测出未知类型的HPV病毒。
而分子生物技术则可以
通过高通量测序、芯片技术和PCR-RFLP等方法来实现HPV
的快速、准确和高通量检测。
其中,高通量测序技术是目前最为先进的HPV分型方法之一。
通过对HPV基因组进行测序,可以快速鉴定出所有已知的
HPV亚型和新型。
此外,芯片技术也可以实现多个HPV亚型
的同时检测,具有高效、快速、准确等优点。
而PCR-RFLP
则是一种简单、经济、易于操作的分型方法,可用于常见
HPV亚型的检测。
除了在HPV分型方面的应用,分子生物技术还可以用于HPV
感染的预防和治疗。
例如,利用分子生物技术可以筛选出具有高效抗病毒活性的化合物,并进一步开发为新型抗病毒药物。
此外,分子生物技术还可以用于HPV疫苗的研发和优化。
总之,分子生物技术在HPV分型中具有广泛的应用前景,可以为临床医学提供更加准确、快速和高效的诊断手段。
随着技术的不断发展和进步,相信分子生物技术在HPV研究领域中将会发挥越来越重要的作用。
hpv检测方法

hpv检测方法HPV检测方法。
人乳头瘤病毒(HPV)是一种常见的性传播病毒,它可以引起生殖器疣和多种癌症,包括宫颈癌、阴茎癌、肛门癌和口咽癌。
因此,对HPV进行及时的检测对于预防相关疾病的发生至关重要。
下面将介绍几种常见的HPV检测方法。
首先,常见的HPV检测方法之一是宫颈细胞学检查,也称为宫颈涂片。
这是一种简单而有效的检测方法,通过取样宫颈细胞进行显微镜检查,可以发现细胞异常变化和HPV感染。
宫颈细胞学检查通常作为常规妇科检查的一部分,适用于30岁以上的女性。
其次,HPV DNA检测是一种通过分子生物学技术检测宫颈细胞中HPV DNA的方法。
与宫颈细胞学检查相比,HPV DNA检测更加敏感和准确,可以帮助医生及时发现HPV感染,尤其是高危型HPV的感染情况。
这种检测方法适用于30岁以上的女性,尤其是在宫颈细胞学检查结果异常或不确定的情况下。
另外,HPV RNA检测是一种检测HPV感染的新方法,它可以检测HPV感染的活跃程度。
相比于DNA检测,RNA检测可以更好地判断HPV感染是否处于活跃状态,对于宫颈病变的判断有一定的辅助作用。
这种检测方法通常适用于宫颈细胞学检查和HPV DNA检测结果阳性的女性。
最后,HPV病毒学检测是一种通过培养细胞或PCR技术检测HPV 病毒的活性和种类的方法。
这种检测方法对于研究HPV感染的病毒学特性和对不同型号HPV的鉴定有一定的帮助,但在临床诊断中使用较少。
总的来说,针对HPV的检测方法有多种选择,可以根据具体情况选择合适的检测方法。
无论采用何种方法,及时发现和治疗HPV 感染对于预防相关疾病的发生至关重要。
建议女性朋友定期进行妇科检查,特别是30岁以上的女性,以便及时发现和处理HPV感染。
人乳头瘤病毒分子生物学研究进展

人乳头瘤病毒分子生物学研究进展Ξ邓燕飞 综述 卢永德 审校(湖南医科大学附属第二医院耳鼻喉科湖南长沙410011)摘要:人乳头瘤病毒(HPV )是一种小DNA 病毒,不仅感染十分普遍,而且可能与人类多种肿瘤的发生密切相关。
HPV 的分子生物学研究对了解其感染机制、致瘤机制、免疫机制及指导相关疾病的防治均有重要意义。
关键词:乳头状瘤病毒; 人; 肿瘤病毒感染; 肿瘤; 流行病学; 免疫学中图分类号:R730.2 文献标识码:A 文章编号:100121773(2000)022******* 目前克隆鉴定的HPV 已超过100个型别[1],且发现宫颈癌、外阴癌、阴茎癌、肛门癌、前列腺癌、膀胱癌、食管癌、胃癌、大肠癌、口腔癌、喉癌、鼻腔鼻窦癌、肺癌、乳腺癌、皮肤癌、恶性黑色素瘤等恶性肿瘤的发生与HPV 感染有关。
HPV 与人类恶性肿瘤的关系已引起广泛注意。
1 HPV 概况1.1 结构及功能 HPV 属乳多空病毒科乳头瘤病毒属,病毒颗粒直径约为55nm ,核壳呈20面体对称,有72个壳粒。
HPV 是小型DNA 肿瘤病毒,无包膜,具双链闭环DNA 基因组,7.2~8kb ,相对分子量(Mr )为5×106。
基因组分三个功能区:①早期区(E ),约4.5kb ,含E1,E2,E4~76个亚区;②晚期区(L ),约2.5kb ,含L1,L2两个亚区;③长调控区(LCR ),位于L 区末端与E 区起始端之间,一般为800~900bp 。
E1参与病毒复制,其编码蛋白具ATP 依赖性解旋酶活性;E2参与转录调节,E2蛋白是主要的病毒转录因子;E4编码晚期胞质蛋白,与病毒成熟有关;E5具较弱的转化活性;E6,E7主要与细胞转化及致瘤性有关;L 区编码主要衣壳蛋白L1和次要衣壳蛋白L2,L1Mr 约为55×103,是主要的种特异性抗原,L2Mr 约为75×103,是型特异性抗原,L1或L1/L2在真核细胞中能组装成病毒样颗粒(V LP );LCR 含DNA 复制、表达调控元件。
hpv检测方法

hpv检测方法HPV(人乳头瘤病毒)是一类广泛存在于人类体内的病毒,它是引发人类最常见的性传播感染的病原体之一。
HPV感染可引起各种疾病,包括生殖器疣、宫颈癌等。
由于HPV感染可能在早期不引起任何症状,因此及早进行HPV检测对于预防和治疗相关疾病具有重要意义。
对于女性来说,宫颈癌是与HPV感染关联最密切的疾病之一。
高风险的HPV类型与宫颈癌的发生密切相关,因此,进行HPV检测可以帮助早期发现感染,从而采取相应的治疗措施。
目前,HPV检测方法主要包括细胞学检测和分子生物学检测两种。
细胞学检测是一种常用的HPV检测方法,也被称为宫颈细胞学筛查。
该方法通过局部采集宫颈上皮细胞的样本,经过特殊染色和显微镜观察以检测是否存在异常细胞。
这种方法简单、易行,而且成本较低。
但是,细胞学检测的准确性相对较低,且容易出现假阳性或假阴性结果。
因此,它通常需要结合其他检测方法来提高检测准确性。
分子生物学检测是一种更为准确的HPV检测方法。
通过检测HPV的DNA或RNA片段,可以直接确定是否存在HPV感染。
目前常用的分子生物学检测方法有聚合酶链反应(PCR)、DNA杂交、免疫组织化学等。
PCR技术以其高灵敏度和高特异性而被广泛应用于HPV的检测。
与细胞学检测相比,分子生物学检测的准确性更高,能够检测到低水平的HPV感染,但同时也存在一定的操作复杂性和较高的成本。
除了宫颈癌,HPV感染也与其他多种疾病存在关联。
在男性方面,HPV感染可引发尖锐湿疣、肛门和肛周癌等疾病。
近年来,HPV相关口咽癌的发病率也呈逐年上升趋势。
因此,对于男性进行HPV检测同样具有重要意义。
对于男性,HPV感染的检测主要包括尿液中的病毒颗粒检测、口腔拭子采集以及肛门样本的检测等。
HPV感染的检测不仅对于个人健康重要,也对公共卫生产生广泛影响。
尤其是针对那些有高风险因素的人群,及早进行HPV感染的检测以及疫苗接种非常重要。
性生活开始的年龄早、性伴侣多、不使用避孕措施、吸烟等因素都会增加感染HPV的风险。
低危型HPV致癌性及分子生物学检测局限性探讨

摘要:制定良好的 HPV 感染筛查策略和拥有可信、可用的 HPV 检测方法是保障宫颈癌有效预防不可或缺的两个方面。围绕这两方面的问题, 本文就低危性 HPV 致病性的流行病学研究及人群 HPV 感染易感性的研究、就二代杂交捕获技术和一些具有表性的 HPV 分子生物学检测方面 的研究,进行了文献调研。希望通过对这些文献的串联分析,取得一些有用的信息,以期对未来宫颈癌预防性筛查策略的制定、新的 HPV 检 测方法的研制均会有所帮助。 关键词:人乳头瘤病毒;致癌;宫颈癌;易感个体;分子生物学检测 中图分类号:R73 文献标识码:A DOI: 10.19613/ki.1671-3141.2019.37.019 本文引用格式:占再禄 , 易慕华 , 肖长义 . 低危型 HPV 致癌性及分子生物学检测局限性探讨 [J]. 世界最新医学信息文摘 ,2019,19(37):42-44.
HPV病毒结构特征和功能

HPV病毒结构特征和功能尖锐湿疣又称为生殖器疣Genital Warts,是一种主要发生在男女性外生殖器和肛门部位皮肤粘膜的疾病。
由于生殖器疣的临床表现大多为尖刺状,其表面又潮湿,所以又叫做尖锐湿疣。
疣的感染性早在60多年以前就已经被证实。
1949年,Strauss等首先在电子显微镜下从寻常疣(俗称瘊子)的浸出液中观察到病毒颗粒。
1968年,Dunn等进一步证明,人生殖器疣组织内有病毒颗粒存在。
1970年,Oriel等在此基础上又进一步证明,所有引起疣的病毒都属于含DNA的HPV病毒。
乳头瘤病毒科的成员主要包括人乳头瘤病毒、牛乳头瘤病毒、狗口腔乳头瘤病毒、棉尾兔乳头瘤病毒、多乳房小鼠乳头瘤病毒和鹿乳头瘤病毒。
目前已经弄清楚引起尖锐湿疣的病因是乳头瘤病毒中的人乳头瘤病毒(humanpapillomavims,HPV)。
Dunn等首先描述了人乳头瘤病毒的形态:HPV呈球形,无包膜,20面体立体对称结构,直径约为45-55nm。
多年来经过大量研究已逐渐弄清楚HPV是一种最小的DNA病毒,该病毒直径约为50-60nm,呈无包膜的20面体对称的核衣壳结构,表面有72个壳微粒,内含8000个碱基对(bp),分子量为5×106D,其中88%是病毒蛋白。
HPV基因组是双链环状DNA,以共价闭合的超螺旋结构、开放的环状结构、线性分子3种形式存在。
HPV基因组编码为9个开放读码框架,分为3个功能区即早期转录区、晚期转录区和非转录区(控制区)。
早期转录区又称为E区,由4 500个碱基对组成,分别编码为E1、E2、E3、E4、E5、E6、E7、E8等8个早期蛋白,具有参与病毒DNA的复制、转录、翻译调控和细胞转化等功能。
E1涉及病毒DNA复制,在病毒开始复制中起关键作用。
E2是一种反式激活蛋白,涉及病毒DNA转录的反式激活。
E3功能不清。
E4与病毒成熟胞浆蛋白有关。
E5与细胞转化有关。
E6和E7主要与病毒细胞转化功能及致癌性有关。
HPV亚型分子生物学特征与治疗靶点研究

HPV亚型分子生物学特征与治疗靶点研究人乳头瘤病毒(Human Papillomavirus,简称HPV)是一种常见的病毒,被认为是引起生殖系统疾病的重要原因之一。
HPV感染主要通过性接触传播,且存在多个不同的亚型。
不同的亚型具有不同的分子生物学特征,这些特征可以为治疗疾病提供重要的靶点。
首先,HPV亚型具有不同的致病特性。
一些亚型对细胞的侵染性更高,能够引发宫颈癌等恶性肿瘤。
另一些亚型则相对较温和,可能只引起生殖器疣等良性病变。
研究不同亚型的分子生物学特征,可以了解其感染方式、侵袭机制以及对宿主细胞的影响,从而为疾病的治疗策略提供依据。
其次,HPV亚型分子生物学特征的研究有助于发现治疗靶点。
研究发现,HPV 感染会改变宿主细胞的信号传导通路、基因表达模式以及细胞周期调控等生物学过程。
这些变化为寻找治疗靶点提供了线索。
例如,HPV E6和E7蛋白是宫颈癌相关的亚型中的重要致癌因子,因此可以作为潜在的治疗靶点。
研究人员可以通过干扰E6和E7蛋白的表达,抑制其对细胞内信号通路的作用,从而达到抑制肿瘤生长的效果。
此外,分子生物学特征的研究还可以为HPV疫苗的开发提供指导。
目前已经有多款HPV疫苗上市,用于预防特定亚型的感染。
研究不同亚型的分子生物学特征,可以更好地了解它们的免疫逃逸机制、抗原特性以及宿主免疫反应。
这可以帮助科学家开发更加有效的疫苗,提高对各亚型的防护效果。
最后,HPV亚型分子生物学特征与治疗靶点的研究对于个体化治疗也具有重要意义。
不同亚型的HPV感染可能导致不同的疾病发展路径和治疗响应。
通过对个体患者的分子特征进行分析,可以实现个体化治疗,即根据患者的亚型及其分子特征,选择合适的治疗靶点和制定个体化的治疗方案。
总结起来,HPV亚型分子生物学特征与治疗靶点的研究对于理解HPV的感染机制、治疗策略以及疫苗开发都具有重要意义。
通过深入研究不同亚型的分子生物学特征,可以为治疗提供更好的靶点选择,并为个体化治疗提供依据,最终改善临床治疗效果,减少疾病的发生和传播。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
分泌物的检测规范化的指标 —内标
HPV检测在临床各阶段中的意义
分泌物检测的规范化
—内标的意义
现在已经世界卫生组织采用和确认的标准为
β-globin gene(β-球蛋白基因)
β-球蛋白基因(β-globin gene)是一种存在于上 皮细胞中的管家基因,可作为宫颈上皮细胞的身份证, 它的存在标志着临床所取标本中一定含有宫颈上皮细 胞,从而规范地避免了因临床取样未获得足够的(针
★高、中、低危型不是依据其致癌性划分,而是依
据其致癌的可能性划分的。
所以说,高危型不代表是致癌型,只是表示其致 癌的危险性高。
高、中、低危型HPV
HPV的致癌性研究的历史回顾
人们最早发现的HPV型别是HPV6(Gissmann and zur
Hausen,1980)和HPV11 (Gissmann et al.,1982) ,但它们并不
高、中、低危型HPV
HPV的致癌性研究
致癌因子可能包含所有的高危型HPV, 但并不是所有的高危型HPV都已被确认为有 必然的致癌性。 目前确认的是HPV16、18、31、45。
高、中、低危型HPV
高危型HPV病毒致病机理 —L1、L2 、E6、E7基因的功能
L1基因:HPV病毒晚期基因,编码的蛋白为病毒颗粒的主要衣 壳蛋白,为型特异性蛋白 L2基因:HPV病毒晚期基因,编码的蛋白为病毒颗粒的次要衣 壳蛋白,为组特异性蛋白 E6基因:高危型HPV病毒早期基因 1、E6蛋白结合p53 (一种肿瘤抑制基因)编码的蛋白, 并使其降解,从而抑制了p53 的作用 2、抑制p21(一种细胞周期蛋白依赖性激酶抑制剂)起 作用,从而失去对细胞生长周期的正常调控,引起细胞无 限增殖并向恶性转化 E7基因: 高危型HPV病毒早期基因,编码的蛋白与Rb(一种 肿瘤抑制基因)蛋白作用,使之失活,导致细胞周期调节 返回 紊乱
HPV检测在临床各阶段中的意义
HPV检测在临床各阶段中的意义
检测对象:宫颈分泌物中的脱落细胞
HPV检测采用的是分泌物标本,根据医生取样时用力的轻 重等,每次取到的宫颈上皮细胞数量会存在差异,甚至 有可能没有取到宫颈脱落细胞。 为了避免因取样不当而导致的假阴性结果。就必须有一 个指标确认是否已经取到了宫颈脱落细胞并且能够测定 取样量的多少。
HPV16型病毒载量远远高于甲,且乙患宫颈癌的风
险属高度。
HPV的检测
分型的同时定量
返回
HPV的检测
一种即高效又实用的临床检测方法
双色荧光,一管检测多个型别
每个标本用3次实时平行扩增反应,通过两种荧光基团 对八种高危型HPV进行检测。
基因分型:
主要高危型: HPV16,18, 45, 31.
对分子生物学实验)宫颈上皮细胞而导致实验结果的
假阴性问题。
HPV检测在临床各阶段中的意义
阶段 预防阶段 组织涂片 准确率低 活检组织 HPV分型不 定量 HPV定量不 分型 无法判断感 染的风险程 度 不能判断 HPV分型又定量 可判断感染的程 度及风险程度 最大限度的给临 床医生提供实验 室结果 非一般性预防 无法判断感 手段 染程度 不能判断轻 重
HPV的检测
分型的同时定量
而但由于取样等因素导致取到可检测的宫颈脱落细胞 不同,相应的病毒载量完全无可比性。而当我们引入 内标后,通过相对定量值和内标值之间的换算,可得 到该患者病毒载量的绝对定量值,甲为2×103拷贝数, 乙为2×106拷贝数。
HPV的检测
分型的同时定量
此时我们可得到准确的结果提示:乙患者感染
有研究证明,肿瘤细胞中的病毒量很少,由此可推断,即使 绝对定量值小于1,也是有意义的。
HPV的检测
一种即高效又实用的临床检测方法
一种即高效又实用的临床检测方法
结果提示: 1、宫颈上皮细胞参考量为0拷贝(内标没有起跳),提示为该标本内无宫颈上皮细胞,即 该标本取样不合格。若HPV检测的相对定量值>1.0E+2,提示可能为阴道HPV感染。 2、绝对定量值>1.0E+5时,提示为高度感染该型别高危型HPV,病毒量极大,提示患宫颈癌 的风险属高度; 3、绝对定量值<1.0E+5时,提示为感染该型别高危型HPV,有宫颈癌的风险; 4、宫颈上皮细胞参考量>0拷贝(内标起跳),相对定量值<1E+2时,提示为未感染高危型 HPV16/18/31/33/45/52/58/67,高危HPV感染检验阴性; 本例结论:该患者(标本编号为33)HPV16型为阳性,提示为HPV16型感染,由于绝对定量 值<1.0E+5,提示该患者有宫颈癌风险。
HPV的检测
一种即高效又实用的临床检测方法
不仅分型,而且定量
1. 实时定量 检测范围: 病毒拷贝量10E+2和以上(10E+2---10E+8)
2. 相对定量,只反映了当次标本所含病毒载量的情况, 因取样因素导致病毒载量无对比性; 绝对定量,引入内标,进行绝对定量,就可比较不同 标本或同一标本不同时间的病毒载量,起 到疗效监控的作用。
能导致宫颈癌。 在研究HPV6和HPV11的致癌性过程中,才发现 了真正的宫颈癌元凶HPV16 (Dü rst et al.,1983)、HPV18
(Boshart et al.,1984)
。
——摘自《Infections Causing Human Cancer》Harald zur Hausen
1.确认时,已 经很严重; 2.误判 不能
不能判断
愈后跟踪 阶段
能,但不能对 不能 整个宫颈的愈 后情况进行评 估
不能
HPV的检测
分型的同时定量
例:甲乙两患者均感染HPV16型,甲患者相对定量值 2×105拷贝数,乙患者为2×103拷贝 数。如果仅 通过相对定量值,该结果提示甲高度HPV16型感染, 患宫颈癌的风险属高度。乙轻微HPV16型感染。
(建议对阳性患者进行下一步的检查,如: TCT,阴道镜,或病理活检)
次要高危型: HPV33,52,58,67.
(建议关注阳性患者的病毒量)
该试剂HPV的八种分型的重要性在2005年《科学》(Science, Vol. 308 (April 2005))及《新英格兰医学杂志》(NEJM 2005)上有专文论证
目前真正通过体外病理模型确认的只有HPV16,可导致宫颈癌。 并且在HPV这一病毒种属中真正致癌的具体病毒型别仍尚待研 究,已确认的致癌型别有,HPV16,18,31,45.
(其中HPV16经体外病理模型证实,HPV18,45,31经流行病学证实。)
高、中、低危型HPV
HPV的分型
高危型HPV 中危型HPV 低危型HPV
HPV病毒的分子生物学 探究
杨永强
目录
一、高、中、低危型HPV
二、HPV检测在临床各阶段中的意义
三、HPV的检测
什么是HPV?
HPV的分型
高、中、低危型HPV
高、中、低危型HPV
目前研究中, 与人类癌症存在相关性的病毒包括:
EBV——Nasopharyngeal carcinomas 鼻咽癌
患病阶段
判断不准,取 判断准确 到的病变细胞 (金标准) 可能不能准确 反映病情 无法跟踪
对药物治 疗效果的 判定 癌变阶段
可跟踪,但程 无法跟踪 序复杂,无实 用性 判断准确 不能判断
无法跟踪
可跟踪并给临床 医生提供准确的 治疗效果依据 不能判断,但可 提供量化的判断 指标 能,且可对整个 宫颈的愈后情况 进行评估
HPV的检测
双荧光图
HPV31,
HPV16型 HPV18/45型 内标 次要高危型 (HPV33/52/58/67型) HPV31型 内标
HPV33/52/58/67
HPV16, HPV18/45
祝
深圳市医学会检验医学专业委员会 第十届年会 暨 第四届深港澳检验医学学术研讨会
圆满成功!
HBV——Liver cancer 肝癌
Human herpesvirus type 8——Kaposi’s sarcoma 考伯希肉瘤 Human T-lymphotropic retrovirus(HTLV-1)
√
——adult T-cell leukemia(ATL) 成人T细胞白血病
HPV(16,18,45,31, )——cervical cancer 宫颈癌 ?
