梅毒血清学试验的结果解释
梅毒螺旋体感染测定结果的报告与解释

梅毒螺旋体感染测定结果的报告与解释1梅毒螺旋体感染的检测方法1.1概述由于梅毒螺旋体侵入机体可产生非特异的反应素和抗密螺旋体抗体等两种抗体,因而免疫测定方法可根据所使用的抗原分为非密螺旋体抗原血清学试验和密螺旋体抗原血清学试验两大类,前者以心磷脂为抗原检测血清中抗心磷脂抗体,也就是所谓的反应素;后者则是以密螺旋体或其成分为抗原检测血清中特异的抗密螺旋体抗体。
1.2非密螺旋体抗原血清学试验非密螺旋体抗原血清学试验基本原理就是采用从牛心中提取的心磷脂作为抗原,梅毒螺旋体在破坏机体组织的过程中,体内释放一种心磷脂抗原,这种抗原可刺激机体产生相应的抗体即反应素,其与牛心中提取的心磷脂在体外可产生免疫结合反应。
此类试验主要包括VD RL(venereal disease research laboratory test)、RPR(rapid plasma regain circle card test)和甲苯胺红不加热血清试验(TRUST)等。
非密螺旋体抗原血清学试验操作简便快速,但是由于其所用的抗原是类脂质抗原,而不是密螺旋体抗原,因此特异性较差,可在多种疾病中出现假阳性的结果,例如麻风、结核、红斑狼疮、类风湿关节炎、猩红热等,据报道上述实验在没有梅毒感染史的正常人群中阳性率达0.1%。
此外,由于感染梅毒螺旋体后,机体血循环中心磷脂抗体的出现要晚于特异性的抗梅毒螺旋体抗体,并且三期梅毒这类抗体还有可能转阴。
基于以上原因,通常不推荐采用非密螺旋体抗原血清学试验作为梅毒的筛查试验,可用于梅毒疾病活动性的判定、疗效检测等。
1.3密螺旋体抗原血清学试验密螺旋体抗原血清学试验又称为梅毒特异性抗体检测试验。
目前较为常用的有:荧光密螺旋体抗体吸收试验(fluoresent treponemal a ntibody-absorption test, FTA-ABS)、梅毒螺旋体血球凝集试验(treponema pallidum hemagglutination assay, TPHA)、梅毒螺旋体明胶颗粒凝集试验(treponema pallidum particle agglutination assay, TPPA)、酶联免疫吸附试验(ELISA)、化学发光免疫分析(CLIA)和蛋白印迹技术(Western blotting,WB)。
梅毒检验知识科普

梅毒检验知识科普对我们普通百姓来说,梅毒可谓是最令人闻风丧胆的疾病类型之一,因为它和性息息相关,很多人总是担心自己患上感染病毒又不好意思到意愿进行检查。
梅毒实际上是一种有梅毒螺旋体感染引起的一种慢性系统性的性传播疾病,除了会通过性接触传播之外,也会通过母婴和血液进行传播。
那么如果在怀疑自己感染梅毒之后,应该如何到医院进行检查呢?如何看懂检测报告单呢?本文将给你答案。
什么是梅毒?梅毒是一种由梅毒螺旋体感染导致的疾病,最常见的传播方式为性接触传播,同时血液和母婴之间也会传播。
感染梅毒之后,人体全身脏器和器官都会出现多种症状,但也可能会出现无症状的潜伏梅毒。
一般情况下梅毒的潜伏期在2—4周之间,分期发作,一期梅毒主要症状表现为硬下疳,患者生殖器位置会出现溃疡,腹股沟淋巴结肿大,二期梅毒主要症状表现为皮肤黏膜受到损害,可能出现全身性的皮疹,三期梅毒除了会伤害到皮肤黏膜之外,还可能会对心血管、关节、眼部乃至全身神经系统造成损害。
如果发现自己存在以上疑似症状之后,应该立即到医院进行检查,排出风险,尽早治疗梅毒怎样诊断?当前对梅毒进行诊断的方式主要是通过梅毒血清实验进行的,但也可以通过暗视野显微镜进行检查。
患者早期出现皮肤黏膜受损的时候,在破损位置也能检查到梅毒螺旋体。
血清学实验分为,梅毒非特异试验(RPR或USR)及梅毒特异试验(TPHA或FTA—ABS)。
在经过治疗之后,可以再次通过RPR或者USE滴度变化的情况,对治疗的效果进行判断。
在人体感染梅毒之后的4—10周左右,血清当中就会产生一定的抗类脂质抗原的非特异性反应素,主要包括了lgM,lgG以及抗梅毒螺旋体抗原的特异性抗体,这些抗体都是能够通过免疫学检查显示出来的,因此目前最常用的检测梅毒的方式就是血清学检查。
1.梅毒非特异试验这类试验也被称为非梅毒螺旋体抗原血清试验,主要包括了VDRL玻片试验、USR玻片试验、RPR试验、TRUST试验等,这些试验都能够对梅毒进行初期筛查,还能够对治疗的效果进行检验。
我院梅毒血清学检测结果解释
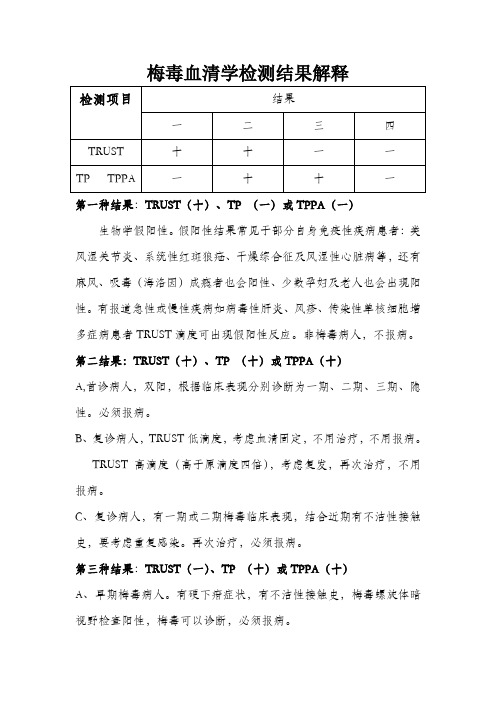
梅毒血清学检测结果解释第一种结果:TRUST(十)、TP (一)或TPPA(一)生物学假阳性。
假阳性结果常见于部分自身免疫性疾病患者:类风湿关节炎、系统性红斑狼疮、干燥综合征及风湿性心脏病等,还有麻风、吸毒(海洛因)成瘾者也会阳性、少数孕妇及老人也会出现阳性。
有报道急性或慢性疾病如病毒性肝炎、风疹、传染性单核细胞增多症病患者TRUST滴度可出现假阳性反应。
非梅毒病人,不报病。
第二结果:TRUST(十)、TP (十)或TPPA(十)A,首诊病人,双阳,根据临床表现分别诊断为一期、二期、三期、隐性。
必须报病。
B、复诊病人,TRUST低滴度,考虑血清固定,不用治疗,不用报病。
TRUST高滴度(高于原滴度四倍),考虑复发,再次治疗,不用报病。
C、复诊病人,有一期或二期梅毒临床表现,结合近期有不洁性接触史,要考虑重复感染。
再次治疗,必须报病。
第三种结果:TRUST(一)、TP (十)或TPPA(十)A、早期梅毒病人。
有硬下疳症状,有不洁性接触史,梅毒螺旋体暗视野检查阳性,梅毒可以诊断,必须报病。
B、复诊病人。
梅毒病人TP、TPPA终生阳性,不用治疗,不报病。
C、初诊病人。
无任何临床症状和体征,既往无梅毒诊疗史,仅TP、TPPA阳性,TRUST阴性者,该病例暂不报病,需要在1~3 个月后随访复查,如果TRUST转阳则要报病(如果随访病例仍然无任何症状和体征,报告为隐性梅毒确诊病例;如果出现临床表现,按临床表现特征对梅毒病例进行分期报告)。
如果仍为阴性不报病。
建议预防性、规范性治疗。
D、前带现象。
首诊病人,非梅毒螺旋体特异性试验(TRUST)中,有时血清中存在高浓度的抗体时出现的弱阳性或阴性反应结果,而临床上又像二期梅毒,此时,将血清稀释后再进行试验,出现了阳性结果,该现象称之为"前带现象"。
原因是此血清中抗体的量多于抗原,使抗原抗体量的比例不合适,抑制了阳性反应的出现。
第四种结果:TRUST(一)、TP (一)或TPPA(一)不是梅毒病人,不报病。
梅毒螺旋体血清学试验常用方法

梅毒螺旋体血清学试验常用方法标题:深度解析梅毒螺旋体血清学试验常用方法梅毒螺旋体血清学试验是检测梅毒感染的常用方法之一,其结果对于梅毒的诊断有重要意义。
本文将深度解析梅毒螺旋体血清学试验的常用方法,包括其原理、操作流程、结果解读以及临床应用,并对梅毒螺旋体血清学试验的意义进行探讨。
1.梅毒螺旋体血清学试验的原理梅毒螺旋体血清学试验是通过检测患者血清中的抗梅毒螺旋体抗体来判断是否感染了梅毒。
常用的方法包括不同类型的血清学试验,如血浆凝集试验(RPR)、螺旋体血清凝集素试验(TPPA)和梅毒血清酶免疫吸附试验(EIA)。
这些方法可以检测患者的血清中是否含有特异性的抗梅毒螺旋体抗体,从而进行梅毒的诊断。
2.操作流程及常用方法梅毒螺旋体血清学试验的操作流程包括标本采集、标本处理、试剂配置、反应操作等步骤。
常用的方法包括RPR、TPPA和EIA。
RPR是一种快速筛查试验,可以在诊断初期进行使用,但其结果需要进一步确认。
TPPA是一种高度特异性的确认试验,可以用来确认疑似梅毒感染的患者。
EIA是一种定量检测方法,可以检测血清中特异性的抗体水平,有助于判断患者的感染程度。
3.结果解读及临床意义梅毒螺旋体血清学试验的结果需要进行准确解读。
阴性结果可以排除梅毒感染的可能,但也有假阴性的风险;阳性结果需要结合临床症状、病史及其他检测结果进行综合分析。
对于梅毒感染的患者,早期诊断和治疗至关重要,可以避免并发症的发生,同时也有助于阻断梅毒的传播。
4.个人观点和理解在进行梅毒螺旋体血清学试验时,我们需要充分理解不同方法的原理和操作流程,以确保结果的准确性。
梅毒螺旋体血清学试验的结果需要综合分析,结合临床情况进行判断,避免假阳性或假阴性结果的影响。
对于梅毒患者,及时的诊断和治疗对于控制疾病的传播和预防并发症的发生至关重要。
总结梅毒螺旋体血清学试验是诊断梅毒的重要方法之一,其结果对于患者的治疗和预后有重要意义。
通过深度解析梅毒螺旋体血清学试验的常用方法,我们可以更加全面地理解梅毒的诊断和治疗,为临床工作提供重要参考。
梅毒螺旋体血清学试验常用方法

梅毒螺旋体血清学试验常用方法梅毒螺旋体血清学试验常用方法梅毒是一种由梅毒螺旋体感染引起的性传播疾病,其在世界范围内广泛存在。
为了准确诊断梅毒,血清学检测是一种常用的方法。
本文将介绍梅毒螺旋体血清学试验的常用方法,旨在帮助读者更全面、深入地了解这一主题。
1. 微量血试验微量血试验是常用的梅毒螺旋体血清学试验之一。
它的优势在于只需要很少的血液样本,却能提供准确可靠的结果。
该试验通过检测患者血液中的抗梅毒螺旋体抗体来诊断梅毒。
这些抗体在感染后数周内开始产生,并持续存在于血液中。
微量血试验通常采用凝集试验、免疫层析试验或酶联免疫吸附试验等方法进行。
2. 血清螺旋体沉降率试验血清螺旋体沉降率试验是另一种常用的梅毒螺旋体血清学试验。
该试验可以评估患者血清中的梅毒螺旋体抗体的水平。
试验原理是将患者血清与一定量的抗原(梅毒螺旋体)混合,并在一定时间内观察螺旋体与血清中的抗体结合沉降形成的沉降率。
沉降率越高,说明血清中的抗体水平越高,暗示患者可能存在梅毒感染。
3. 链球菌溶血试验链球菌溶血试验是一种常见的反应型血清学试验,也可用于梅毒的检测。
该试验基于患者血清中的抗链球菌溶血素抗体与试剂中的链球菌溶血素结合的反应。
通过测定溶血素结合率,可以评估患者血清中的抗体水平。
一旦患者感染了梅毒螺旋体,抗链球菌溶血素抗体的水平会升高,从而反映出可能存在梅毒感染。
总结回顾:梅毒螺旋体血清学试验是诊断梅毒的常用方法。
微量血试验、血清螺旋体沉降率试验和链球菌溶血试验是其中常见的三种方法。
微量血试验通过检测患者血液中的抗梅毒螺旋体抗体来诊断梅毒;血清螺旋体沉降率试验通过观察螺旋体与血清中的抗体结合沉降形成的沉降率评估抗体水平;链球菌溶血试验则是通过测定抗链球菌溶血素抗体的结合率进行评估。
这些试验的目的都是为了准确诊断梅毒感染,帮助患者尽早接受治疗以防止疾病的进展和传播。
个人观点和理解:虽然梅毒螺旋体血清学试验在梅毒的诊断中发挥着重要的作用,但我们也需要意识到这些试验对梅毒感染的早期诊断有一定的局限性。
梅毒实验室检测

张国军(首都医科大学附属北京天坛医院实验诊断中心)写在课前的话梅毒是一种慢性、系统性疾病.学员通过本课件的学习,要熟悉梅毒的定义、传播途径及临床分期;掌握不同时期梅毒的治疗方法;掌握梅毒实验室检测方法和梅毒免疫学反应;掌握梅毒血清学实验的原理、特点及各自优缺点;掌握先天性梅毒和神经梅毒的诊断方法。
一.梅毒概况及临床分期梅毒是由梅毒螺旋体引起的一种慢性、系统性性传播疾病。
人体受感染后,螺旋体很快播散到全身,可侵犯全身各组织与器官,临床表现多样,且时隐时显,病程较长.梅毒早期主要侵犯皮肤及粘膜,晚期除侵犯皮肤、粘膜外,还可侵犯心脏血管系统及中枢神经系统等全身各个系统;另一方面,梅毒又可多年无症状而呈潜伏状态.主要传播途径:性接触传染是最主要的传播方式;其次是垂直传播。
随着梅毒在人群中流行率升高,母婴垂直传播发生率日益上升,并伴随着包括诊断、治疗、阻断等在内的一系列问题;第三,输血传播.输血传播曾经是梅毒重要的传播方式.但随着血液筛查的广泛开展及输血的减少,梅毒经输血传播已很少发生。
但近年来,由于艾滋病的流行,梅毒仍然是输血安全的威胁。
临床分期:一期梅毒:主要表现为单个、无痛性的硬下疳,通常在感染梅毒螺旋体后3 — 4 周出现;二期梅毒:一期梅毒不经治疗,梅毒螺旋体在几周到几个月后会播散到血液中,引起二期梅毒。
二期梅毒的临床表现多样,常见发热、淋巴结病、弥漫性皮疹、生殖道或会阴湿疣等.一、二期梅毒统称为早期梅毒;三期或晚期梅毒:在最初感染的数年至十数年后发生,可累及任何器官,常见梅毒瘤性梅毒、心血管梅毒以及神经梅毒。
隐性梅毒:无症状但梅毒血清学试验呈阳性.分为早期隐性梅毒(病程一般在一年以内)和晚期隐性梅毒(病程一般在一年以上)。
二.梅毒的治疗非口服途径的青霉素可用于各期梅毒的治疗.早期梅毒的治疗首选240 万单位苄星青霉素G单次肌肉注射.对青霉素过敏者,替代治疗方案有强力霉素,口服,每次100 mg,每日2 次,持续2 周,或四环素,口服,每次500 mg,每日4 次,持续2 周.早期隐性梅毒的治疗方案与早期梅毒相同。
102.梅毒血清学检验

梅毒的血清学试验参考范围:性病研究实验室试验(VDRL)阴性不加热血清反应素试验(USR)阴性快速血浆反应素试验(RPR)阴性荧光密螺旋体抗体吸收试验(FTA-ABS)阴性梅毒螺旋体血凝试验(TPHA)1:25以下为阴性梅毒螺旋体制动试验试验标本活动螺旋体数为对照标本的40%为阴性梅毒螺旋体抗体试验(TP-Ab)阴性临床评价:1.梅毒螺旋体也称苍白密螺旋体,是性传播疾病梅毒的病原体。
机体对梅毒螺旋体感染可产生体液和细胞免疫反应,梅毒螺旋体血清学试验是诊断梅毒的依据之一。
血清学试验主要有两个类型,一类是VDR L,USR和RPR.属非螺旋体抗原试验,是用正常牛心类脂质作为抗原,测定血清中的反应素,为筛查试验。
另一类是FTA-ABS,TPHA和TPl,属螺旋体抗原试验,是用梅毒螺旋体作为抗原,检测血清中的特异性抗体,为确证试验。
2.非螺旋体抗原试验(VDRL,USR,RPR)敏感性高,其反应素效价与病变活动性有关。
第一期梅毒病灶出现后1~2周即可测出反应素,第二期梅毒病人血清中反应素效价最高,阳性率可达99%,经药物治疗后可转阴。
先天性梅毒80%~100%阳性。
但此类试验特异性不高,常有假阳性反应,在分析结果时应注意结合病史、临床症状及特异性试验作出正确判断。
FTA-ABS的敏感性和特异性均高,在早期梅毒首先出现阳性,病人经药物治疗后反应仍不转阴,故不能用作疗效的评价,常用于梅毒的确定诊断。
TPI是一种经典的特异性较高的梅毒血清学反应,假阳性不到1%,主要用于晚期梅毒及疑难病人的诊断。
TPHA具有敏感、快速、简便等特点,但特异性不及FTA-ABS和TPI。
采取脑脊液标本进行特异性抗体检测,对中枢神经系统的梅毒具有诊断价值。
3.暗视野检查法对梅毒的诊断有重要意义。
此法系采取病灶组织渗出液、淋巴穿刺液或组织悬液制成涂片,在暗视野显微镜下直接检查梅毒螺旋体,主要适用于初期梅毒的检查,有一定局限性。
暗视野检查法一次阴性结果不能否定梅毒的存在,一般连续检查3天阴性才能予以排除。
梅毒血清学检查的方法和临床意义的简述

梅毒血清学检查的方法和临床意义的简述梅毒血清学检查是一种常见且有效的检测方法,用于诊断和监测梅毒感染。
通过检测人体对梅毒螺旋体所产生的抗体反应,可以确定是否存在梅毒感染,并评估感染的程度和治疗效果。
本文将对梅毒血清学检查的方法和临床意义进行简要介绍。
一、梅毒血清学检查的方法梅毒血清学检查主要包括结核试验(Treponemal tests)和非结核试验(Non-treponemal tests)两类。
1. 结核试验结核试验是通过测量患者体内特异性的抗体反应来确认梅毒感染。
最常用的结核试验方法包括:(1)梅毒螺旋体颗粒凝集试验(Treponema pallidum particle agglutination assay,TPPA):该试验基于抗体和抗原的凝聚反应,通过检测血清中是否存在梅毒抗体来确定感染情况。
(2)补体结合试验(Complement fixation test,CFT):该试验通过补体结合反应来检测患者血清中特异性抗体的存在。
阳性结果显示患者体内存在梅毒抗体,可能存在梅毒感染。
(3)荧光抗体试验(Fluorescent treponemal antibody-absorption test,FTA-ABS):该试验通过检测患者体内的抗梅毒抗体,使用荧光标记的抗体来确认感染情况。
2. 非结核试验非结核试验主要用于初筛梅毒感染和监测治疗效果。
最常用的非结核试验方法包括:(1)梅毒血清反应素试验(Venereal Disease Research Laboratory test,VDRL):该试验基于血清中患者对梅毒螺旋体组织破坏产生的反应素,通过测量血清的滴度来评估感染的程度。
(2)快速测定试验(Rapid Plasma Reagin test,RPR):该试验与VDRL类似,通过观察血清与梅毒抗原接触后是否发生凝集反应来判断感染情况。
需要注意的是,结核试验(Treponemal tests)通常被认为是高度特异性的,但对于监测治疗效果并不敏感;而非结核试验(Non-treponemal tests)则具有较高的敏感性,但特异性较低。
梅毒检验知识科普

梅毒检验知识科普对于普通民众而言,提到梅毒,很容易就让人联想到两性生活不检点的问题,而且此病具有一定的传染性,又与性生活有关,因此,很多人总是羞于提起,即便是怀疑自己得了这个病,也不好意思到医院进行诊治。
实际上,梅毒确实是一种传染性疾病,不仅可以通过性接触的途径传播,也可以通过母婴及血液传播。
那么,如果您一旦不幸被传染了梅毒以后,或是怀疑自己被传染了梅毒,您应该如何到医院接受检查和诊治呢?如何才能看懂各种密密麻麻的检验报告单呢?今天笔者就带大家了解一下。
一、什么是梅毒?梅毒,是因感染了梅毒螺旋体感染所致的一种疾病,性接触传播、母婴传播以及血液传播是此病的主要传播途径。
一旦感染梅毒以后,全身多个脏器都会出现一系列症状。
而且在发病前还会有一定的潜伏期,一般情况下,这个潜伏期可长达2-4周,而且会呈分期发作的形式,一期梅毒发作时的主要表现症状为硬下疳,患者的生殖器位置会有破损、溃疡的情况,还会伴有腹股沟淋巴结肿大的情况。
二期梅毒主要表现症状为全身性的皮疹。
三期梅毒患者除了皮肤黏膜会受到损害以外,其心血管、眼部、关节、周身神经系统均可受到不同程度的损害。
如果您在发现自己有上述症状以后,需要立即到正规医院接受检查和诊治。
一旦确诊应该及时接受规范性治疗。
如何诊断梅毒?目前,临床上在诊断受检者是否感染了梅毒时,采取的主要的诊断方式即是梅毒血清实验,除此之外,还可以配合暗视野显微镜检验。
此外,患者早期出现皮肤黏膜破损的情况时,在溃破处也可以检查出梅毒螺旋体。
血清学实验又可分为以下几种:一是梅毒非特异试验(RPP/USR),二是梅毒特异试验(TPHA/FTA-ABS)。
在经过规范性治疗以后,还可以通过RPP试验或是USR试验来对治疗的效果进行评价。
人体一旦感染了梅毒以后,在4到10周左右时血清中就会有一些抗类脂质抗原的非特异性反应素生成,这其中包括IgG、IgM和抗梅毒螺旋体抗原的特异性抗体。
由于这些抗体均可通过免疫学检验显示,因此,目前临床上仍主要采取血清学检验的方式来检测是否有梅毒感染。
关于梅毒的实验室检测
关于梅毒的实验室检测成都商报在2007年5月9日第5版中有这样一篇文章—“是梅毒,是没‘毒’女大学生考警蹊跷被刷”。
讲的是小梅在淮南市第一人民医院进行考警体检中被误诊(或是错诊)为梅毒的事。
其报道中对梅毒的实验室检查部份的叙述存在一定程度的误导,因此我们针对梅毒的病原体、实验室检查及检验方法等相关内容进行了组稿。
来进一步加深对梅毒实验室诊断的认识。
一、螺旋体的分类、寄生部位螺旋体的分类及传播方式二、生物学特性梅毒螺旋体即苍白密螺旋体的苍白亚种,人是其唯一宿主。
直径0.1—0.15μm,全长7--8μm。
在电镜下可见有细胞壁和细胞膜。
新鲜标本在暗视野显微镜下可观察其形态和活泼的运动方式。
梅毒螺旋体主要有两种抗原:1、密螺旋体抗原即梅毒螺旋体表面的特异抗原,与雅司、地方性梅毒、品他病等3种密螺旋体有共同抗原,可交叉反应。
2、非螺旋体抗原即磷脂类抗原,可刺激机体产生反应素,其与牛心肌的心脂质抗原发生反应,此法敏感性高,但有假阳性。
梅毒螺旋体对外界的抵抗力极弱,离体后1—2小时即死亡,对热和干燥特别敏感,在体外干燥环境下1—2小时或加1.5℃经1小即死亡。
血液中4℃放置3天可死亡,因此4℃血库存放3天以上的血液无传染梅毒的危险。
对肥皂水和常用化学消毒剂亦敏感,1%--2%石炭酸内数分钟就死亡。
梅毒的免疫属感染性免疫,有梅毒螺旋体感染时才有免疫力,一旦螺旋体被杀灭,其免疫力随之消失。
机体对梅毒螺旋体感染可产生细胞免疫和体液免疫反应,体液免疫中有两种抗体:一种是梅毒特异性抗体,主要是IgG、IgM,对螺旋体有制动作用,当有补体存在时,可将其杀死和溶解,对机体的再感染有保护作用。
另一种是抗脂质抗体的反应素,为IgG和IgM的混合物,对机体无保护作用。
三、送检标本和检验方法Ⅰ期梅毒病人取硬下疳渗出液,Ⅱ期梅毒取梅毒疹渗出液或局部淋巴抽出液。
对Ⅰ期梅毒末期以后(大约感染3—4周以后)的病人可分离血清检查有无梅毒螺旋体抗体和反应素。
慎重解释梅毒检验报告单

慎重解释梅毒检验报告单河南省传染病医院皮肤性病科副主任医师赵会亮小李婚后十月怀胎,即将成为人母的她沉浸在喜悦的期盼中。
但到医院产前检查中有一项化验RPR结果是阳性,医生告知小李可能感染了梅毒,可能会影响到孩子。
这可吓坏了小李,她从来没有什么不洁性行为怎么会感染梅毒呢?进一步检查证实,小李的化验属于假阳性,随后小李在医院顺利地生下一个健康的宝宝。
这件事提醒我们,梅毒以及梅毒血清学检验比较复杂,在对患者解释时应慎重。
梅毒筛查的常用指标梅毒由于临床表现多样性而被皮肤科医师称为“模拟大师”,目前诊断因暗视野或荧光显微镜等设备不太普及而主要靠血清学检测来判定。
检验方法因抗原制备方法不同分为非螺旋体抗原试验和螺旋体抗原试验,前者主要包括:VDRL、USR、RPR 等,后者主要包括:FTA-ABS、TPHA、TPPA等。
初筛试验中VDRL因操作麻烦在大多数医院没有开展,USR、RPR是在VDRL基础上经过改良后的实验方法,操作简单且可以肉眼判定结果,有同样的特异与敏感性,因而被广泛应用。
确认试验中由于TPHA、TPPA操作简单且特异性、敏感性优于FTA-ABS而被广泛开展。
一般来讲,排除假阳性原因,确认试验所作为抗-IgG螺旋体抗体,即使足够规范的治疗,结果仍可为阳性,因此不作为疗效观察、复发、再治疗的依据。
假阳性假阴性都很“常见”因技术原因所限,两类梅毒血清学试验都存在生物学假阳性以及假阴性问题。
如:系统性红斑狼疮、风湿性心脏病、关节炎、肝硬化、结肠癌、静脉吸毒、妊娠、糖尿病、风疹、丝虫病、结核病等急慢性感染性疾病均可以导致假阳性。
这类假阳性结果,通过倍比稀释后滴度都很低,一般在1:8以下,两类试验结合来看即可明确。
由于试验敏感性、前带现象(血清梅毒螺旋体抗体浓度过高而抑制抗原抗体凝集)、梅毒感染时间长短等原因可以导致试验结果的假阴性,如:RPR在一期、三期梅毒阳性率分别为85%、80%。
假阳性和假阴性结合临床资料以及复检,一般情况下可以排除。
梅毒血清学检测的操作规范

TPPA操作步骤
试剂准备:恢复室温 加稀释液:每份样本做4孔,加标本稀释液 加至微量反应板孔内,第1孔100μL,第2~4 孔各25μL 样本稀释:取血清25μL加至第1孔,混匀后 取25μL至第2孔,混匀后取25μL至第3孔,混 匀后取25μL至第4孔,混匀后弃去25μL 加对照液:第3孔加未致敏颗粒25μL,第4孔 加致敏 颗粒25μL 混合:将反应板置振荡器振荡30秒 反应:孵育2h观察结果
TPPA结果判读
观察第3孔,不出现凝集为有效试验
TPPA结果判断
观察凝集反应强度:分级如下
4+~3+:颗粒光滑覆盖整个孔底,有时边缘有折叠
2+:颗粒光滑集聚覆盖孔底,周围有一颗粒环
1+: 颗粒光滑集聚覆盖孔底,周围有一明显颗粒环
±:颗粒模糊覆盖,边缘有明显的小环
一:颗粒紧密沉积孔底中央或形成一小点
50.0
-
50.0
抗原悬液(ul) 16.7 16.7 16.7 16.7 16.7 16.7 16.7 16.7
非梅毒螺旋体抗原检测意义
早期梅毒硬下疳出现1~2周后,血清学可 呈阳性 梅毒患者经治疗后血清滴度可下降并转 阴性,故可作为疗效观察、判愈、复发 或再感染的指征 为什么要做定量检测?
滴度常与病情活动相关,滴度改变4倍具有 临床意义
梅毒血清试验假阳性因素:
技术性
标本的污染 溶血 操作失误 患者有其他疾病,使梅毒血清试验出现阳性 生理机能发生变化:少数孕妇也可发生生物 学假阳性
梅毒报告单,你会看吗

梅毒报告单,你会看吗刘水桂病人手术、输血前,医生一般会给病人开梅毒检测,但检测结果出来,对于非皮肤科医生看这梅毒结果报告单,也有点纳闷了,这报告单上TPPA阳性,但RPR阴性,病人是否感染梅毒了?带着以上的问题,我们回顾下梅毒的有关知识。
梅毒是由苍白密螺旋体苍白亚种(又名梅毒螺旋体)感染人体所引起的一种慢性、系统性性传播疾病,可引起人体多系统多器官损害,产生多种临床表现,导致组织破坏,功能失常,甚至危及生命。
梅毒血清学检查是诊断梅毒的重要依据,对梅毒早期诊断,发现传染源及控制梅毒传播具有重要意义。
因此,全面的认识和了解梅毒抗体检测对指导临床诊断和疗效观察具有重要意义。
当人体感染梅毒螺旋体后4-10周,血清中可产生一定数量的抗类脂质抗原的非特异性抗体和抗梅毒螺旋体抗原的特异性抗体。
根据检测所用抗原不同,可以分为二类检测方法:表1 梅毒检测实验方法分类上述的实验方法中,医院一般只检测非梅毒螺旋体血清学实验(VDRL、RPR、TRUST三种方法中一种),梅毒螺旋体血清学试验(TPPA、TPHA、FTA-ABS、ELISA、CLIA、RT六种方法中一种),大多数医院常见的检查方法为RPR和TPPA。
下面介绍一下两种实验方法的实验原理。
梅毒非特异性抗体试验原理梅毒螺旋体一旦感染人体,人体迅速对被损害的宿主细胞以及梅毒螺旋体细胞表面所释放的类脂物质作出免疫应答,在3周-4周产生抗类脂抗原的抗体(亦称为反应素),这些抗体主要是IgG和IgM型混合抗体。
非梅毒螺旋体试验是使用心磷脂、卵磷脂及胆固醇作为抗原的絮状凝集试验。
反应素与卵磷脂遇水形成胶体溶液,胆固醇遇水形成结晶。
当抗原与抗体(反应素)混合发生反应时,后者即粘附胶体微粒的周围,形成疏水性薄膜。
由于摇动、碰撞,使颗粒与颗粒互相粘附而形成肉眼可见的颗粒凝集和沉淀,即为阳性反应。
RPR试验是VDRL试验的一种改良方法。
该法是在抗原中加入活性炭颗粒作为指示物,加入了氯化胆碱,因此血清不需灭活。
TRUST和ELISA在梅毒血清学试验中的检测结果分析

明胶颗粒与人体感染梅毒螺旋体后产生 的特异性抗体结合产生
可见 的凝集反应 ) 具有极高的敏感性和特异性 , 特别适用于潜伏 期梅毒和非螺旋体试验 阴性而又高度怀疑的患者[ 3 1 。但该方法反 应时间长、 试剂价格昂贵 , 因而不能普及 。E IA法和 T U T法 LS RS 简单适 用 , 备常规使用方 法 的特点 , 具 因此如两者联合 运用 , 可
表2 TP A、 RU T、 LS P T S E IA三法梅毒血清学试验 结果 比较
热 的反应素试验 ( S 、 U R)快速血浆反应试 验等 ; 另一类 是使用梅 毒螺旋体抗原 , 包括梅毒螺旋体明胶颗粒凝 集试 验(1P 、 1 A)梅毒 P 螺旋体制运试验( P ) E IA试验等 。 T I及 LS
我院主要 采用 T U T和 E IA两种 不 同类 型的方法 进行 R S LS
2 9 9
2 3 14 O
4 6
2
3 l4 1
梅毒常规筛查 , 必要时用 T P P A法来 验证 。本文根据近 2年来我 院 的术前患者、需输血患者及 门诊疑似 患者 所进行的梅毒血清
【 关键词】梅毒抗体 ;LS ; R S ;P A E IA T U T T P
【 中图分类号】 461 R4 . 1
【 文献标识码】 A
[ 文章编号】17—7 120 )49—2 6390(0 83—10
梅毒螺旋体能通 过输 血而感染 人体 ,为 了输血安全 和减少
医疗纠纷 , 必须对献 血者和受血者作梅毒血清学试验 。目前检测
( 1/28 3 ; LS 181 0 )E IA法检出 14 ,检出率为 1 %(5 /28 3。 5例 . 141 0 ) 2
梅毒结果解释

梅毒结果解释梅毒血清学检测方法(1) 非梅毒螺旋体抗原血清学试验(非特异性梅毒抗体)(2) 梅毒螺旋体抗原血清学试验(特异性梅毒抗体)两类方法。
非梅毒螺旋体抗原血清学试验原理梅毒螺旋体一旦感染人体,宿主可对螺旋体表面的脂质作出免疫应答,产生抗类脂抗原的抗体(非特异性抗体)。
未经治疗的病人,其血清内的非特异性抗体可长期存在。
经正规治疗后,非特异性抗体可以逐渐减少滴度至转为阴性。
方法包括:(1)快速血浆反应素环状卡片试验 (RPR)(2)甲苯胺红不加热血清试验(TRUST)(3)性病研究实验室试验 (VDRL)等。
基本成分是心磷脂卵磷脂和胆固醇,抗原抗体结合形成复合物,凝集成网状沉淀颗粒被肉眼所见上述方法的敏感性和特异性都基本相似甲苯胺红不加热血清试验(TRUST)反应:将卡片置水平旋转仪上,转速:100±2r/min,转幅2cm,旋转8分钟非梅毒螺旋体抗原血清试验临床意义早期梅毒(一期、二期)经正规治疗后3个月,TRUST抗体滴度可下降2个稀释度,6个月可下降4个稀释度。
一期梅毒一般约1年后可转为阴性,二期梅毒2年后可转为阴性。
存在一定的假阳性简单、快速、敏感性和特异性较好。
适用于大量人群的筛查。
治疗后血清滴度可下降并阴性定性试验可用于现症梅毒诊断。
定量试验可用于疗效观察和判愈。
非梅毒螺旋体抗原血清学试验特点假阳性反应技术性假阳性反应一般是由于操作错误引起的假阳性反应,经过重复试验即可排除。
生物学假阳性反应(一般滴度小于1:8),应采用梅毒螺旋体抗原血清学试验如TPPA等进行排除。
前带现象指非梅毒螺旋体抗原血清试验中,有时血清中存在高浓度的抗体时导致出现抗体浓度不匹配,出现弱阳性或阴性反应的结果。
初诊病人TPPA强阳性,而TRUST/RPR呈弱阳性或阴性结果,并且临床上符合梅毒症状。
将血清稀释后再进行试验,则出现阳性的结果。
有前带现象的病人在临床治疗中应注意“贾赫氏反应”。
耐血清性(血清固定)指经抗梅毒治疗后,非梅毒螺旋体抗原血清试验在一定时期内不阴转,而保持低滴度阳性(1:4以内)的反应。
梅毒血清学检验中不同方法检定的结果评价

梅毒血清学检验中不同方法检定的结果评价发表时间:2018-08-02T10:21:08.760Z 来源:《中国结合医学杂志》2018年3期作者:李艺芳[导读] 梅毒是一种常见的性传播性疾病,梅毒病是由梅毒螺旋体所导致的一类慢性、系统性传播疾病。
湖南省洪江市疾病预防控制中心检验科 418200【摘要】目的:对梅毒血清学检验中不同方法检定的结果进行评价分析。
方法:选取本中心2016年、2017年怀化市强制戒毒所哨点监测血样953人份,用梅毒螺旋体双抗原夹心法的酶联免疫吸附试验(ELISA)进行初检,初检阳性的,再用梅毒螺旋体甲苯胺红不加热血清试验(TRUST)进行复检。
对比2种检测方法的阳性率、敏感性与特异性。
结果:ELISA检测结果阳性率10.80%,特异性100%、敏感性100%;TRUST检测结果阳性率37.86%、特异度94.12%、敏感度90.70%。
检验效果对比上,ELISA检测与TRUST检测存在显著差异,P<0.05具统计学的意义。
结论:梅毒螺旋体双抗原夹心法的酶联免疫吸附试验(ELISA)检测结果相比梅毒螺旋体抗体甲苯胺红不加热血清试验(TRUST)敏感性、特异性更高。
适合大批量标本检测,可作为梅毒抗体检测筛查较理想的方法。
【关键词】梅毒;血清学检验;检定结果梅毒是一种常见的性传播性疾病,梅毒病是由梅毒螺旋体所导致的一类慢性、系统性传播疾病,其传播的主要途径是性传播[1]。
梅毒一般分为后天性(获得性)和先天性两种,前者通过性接触传染,称为性病梅毒,后者从母体通过胎盘传染给胎儿,称为胎传梅毒。
获得性梅毒临床上分为三期,表现为发作、潜伏和再发作交替的现象。
梅毒患者通常会对自身及患者的伴侣造成一定程度的影响,所以,对梅毒疾病的检测及及早治疗相对更为重要[2]。
以往的梅毒检查诊断中,采取的方法操作相对复杂,并且准确度更低,因此其诊断的结果准确度相对较低[3]。
本次研究通过对梅毒患者的血清学检验分别采取不同的方法检定分析,并评价分析结果,现作报道如下文。
性病诊断标准2018版解读

二期梅毒
三期梅毒的诊断标准
确诊病例
1. 病史:性接触史/性伴感染史 2. 临床表现:病期2年以上,皮肤粘膜损害:结节梅毒疹、树胶肿,
梅毒病例报告中的分期与分型
根据临床症状分期分型 一期梅毒 二期梅毒 三期梅毒 隐性梅毒 胎传梅毒
诊断原则
病史、临床表现、实 验室检测结果三者结 合起来综合判断
一期梅毒的诊断标准
确诊病例
1. 病史:性接触史/性伴感染史 2. 临床表现:硬下疳、腹股沟淋巴结肿大 3. 实验室检查:3个实验室条件任意满足一个 TP暗视野检查见梅毒螺旋体;或 TPPA/TPHA/TP-ELISA阳性 + RPR/TRUST阳性;或 梅毒螺旋体核酸检测阳性
IgM抗体阳性
确诊病例 (婴儿规范
治疗)
确诊病例
双阳
未治疗 或治疗 不明
可有, 可无
皮损组织取材: 梅毒螺旋体核酸 检测;或镜检查 见螺旋体
立即报告为 确诊病例 (婴儿规范 治疗)
胎传梅毒:立即报告为“疑似病例”
病例分类
疑似 病例
母亲实验室检 查结果
“双阳”
母亲治疗情 况
未治疗; 或非青霉 素治疗; 或在分娩 前最后1月 内治疗; 或治疗不 明
一期梅毒的诊断标准
疑似病例
1. 病史:性接触史/性伴感染史 2. 临床表现:硬下疳、腹股沟淋巴结肿大 3. 实验室检查:2个实验室条件任意满足一个 梅毒非特异性抗体试验阳性,未做特异性抗 体试验;或 梅毒特异性抗体试验阳性,未做非特异性抗体试验
梅毒实验检查-cl

传染途径
性接触
• 是主要的传染途径 • 未经治疗的患者在感染后的1年内最具有传染性 • 随着病期的延长,传染性越来越小
• 到感染后4年,通过性接触一般无传染性
传染途径
胎传
• 在妊娠任何阶段,梅毒螺旋体均可通过胎盘传染 • 未经治疗者,虽已无性传播(病期>2年),但妊 娠时仍可传染给胎儿,病期越长,传染性越小 • 早期梅毒的母亲发生流产、死产、胎儿先天性梅 毒或新生儿死亡率高于晚期梅毒的母亲
方法
1、非特异性血清学试验
心磷脂为抗原检测患者血清中抗心磷脂抗体,可定 性、定量实验,包括
a 性病研究实验室试验(venereal disease research laboratory,VDRL) b 不加热血清反应素试验(unheated serum reagin test,USR) c 快速血浆反应素环状卡片试验(rapid plasma reagin circle card test,RPR) d 甲苯胺红不加热血清反应素实验(Toluidine red unheated serum test.TRUST)
非梅毒螺旋体抗原血清试验的优缺点:
优点: *敏感性特异性好 *不需要昂贵设备,简单易行 *适用于大量人群的血清筛查 *有效治疗后血清滴度可下降并阴转,故可作疗效观察、 判愈、复发。 *20分钟可获得实验结果。 *试剂与方法均已标化,各实验室间结果可比较。 *试验可被内部质控和外部质控监控进行。 缺点:
意义:
1、非特异性血清学试验阳性可能表示:现症感染、接受 或未接受过治疗的近期感染,以及生物学假阳性; 2、 特异性血清学试验阳性结果表示:现症感染、接受或 末接受过治疗的近期感染,既往曾经感染。
3、非特异性血清学试验敏感性高,特异性低,可出现假 阳性;早期梅毒患者经充分治疗后,滴度逐渐下降,
2450例梅毒血清学结果分析

的确诊需采用TPPA法。
[关键词]梅毒;RPR;ELISA;TPPA .
ห้องสมุดไป่ตู้
【中图分类号】R714.25
【文献标识码】A
【文章编号]1673-016x(2008)03-0064—02
梅毒是由苍白螺旋体(Treponema pallidum, TP)所引起的一种慢性性传播疾病,有较强的传染 性和复杂的病程。梅毒是我国目前主要的性传播疾 病之一,如治疗不及时,几乎可侵犯全身各个器官、 系统并最终引起衰竭和死亡。近年来梅毒的发病率 呈逐年上升趋势,预计全球每年有1200万的新增病 例。为此,选择理想的检测方法显得尤为重要,本文 采用RPR、ELISA和TPPA三种方法对2450例住院 病人进行了检测,现报告如下:
万方数据
syphilis[J].C,enitoudn Med,1985,61(2):88-94.。 [2]eL—Zaatari MM,Martens MG.False—negative syphilis
screening due to change in temperaaLre[J].Sex Transm Dis,1994,21(5):243—246. [3]Fujimura K,Ise N,Ueno E,et a1.aea击,ity of recombi· nant Treponema pallidum(r—rp)anfigem with anti一
标本的检测。 综上所述,随着梅毒的发病率逐年增高,及时、
准确地对梅毒进行诊断非常迫切。对于临床实验室 可将RPR法和ELISA法作为梅毒的过筛试验,佃- PA法作为梅毒的确证试验。但必须结合临床加以 综合分析,从而作出正确诊断∞1。
参考文献: [1]Wasley GD./nternal quality control in mrol00cal test for.
梅毒的诊断及治疗

青霉素治疗注意
首选,至今无明确耐药报告 血药浓度须持续大于0.03u/ml,以保证杀灭 螺旋体,如低于此浓度,并超过18-24小时, 梅毒螺旋体增殖,故应选长效青霉素。 青霉素剂量不宜加大。 吉海氏反应
梅毒的治疗
吉海氏反应:首次使用青霉素治疗梅毒的 病人,由于TP被迅速杀死,释放出大量的 异种蛋白,引起急性变态反应,在治疗后 数小时出现寒战、高热、头痛、肌肉骨骼 疼痛、皮肤潮红、恶心、心悸、多汗等全 身症状,或者各种原有梅毒损害的症状也 加重,这就是吉海氏反应。
二期梅毒诊断依据
病史:详细追询病史 临床表现 实验室检查 暗视野显微镜检查 血清学试验 脑脊液检查
二期梅毒的处理原则
二期梅毒损害及血液中均有梅毒螺旋体, 对他人及下一代均有很大的传染性,处理 原则与一期梅毒的处理相同,但预后较一 期略差,因此更应给予充分治疗。
二期梅毒损害特点
一期梅毒的处理原则
确诊后立即给予充分而正规治疗
必须检查患者的配偶,以便找出传染源和 被传染者,减少传播 填写性病病例及报告卡,及时上报
临床表现
二期梅毒 在感染后7-10周(下疳消退后3-4周),出现全身 各系统损害,包括皮肤、粘膜,可低热头痛,肌 肉和关节痛等,全身淋巴结肿大。
全身皮疹、斑疹、丘疹、脓疱、蛎壳状疹等,铜 红色,少量鳞屑附着。常对称分布,密集不融合。 不痛不痒,这种梅毒如发生在掌跖部具有诊断意 义。梅毒疹可自然消退,又可复发。
非梅毒螺旋体抗原试验临床意义
早期梅毒(一期、二期)经足量规则抗梅 毒治疗后3个月,RPR/TRUST试验抗体滴度 下降2个稀释度,6个月下降4个稀释度。 一期梅毒1年后转为阴性。 二期梅毒2年后转为阴性。 晚期梅毒 治疗后血清滴度下降缓慢,2年 后约50%病人血清反应仍为阳性。
