一例左心衰的个案护理
急性左心衰个案护理范文

急性左心衰个案护理范文一、患者基本情况。
老张,男,65岁,那可是个“老烟枪”,烟龄都有40多年了。
平时呢,就有点高血压,也没太当回事儿。
结果有一天,突然就喘得不行,脸也憋得紫紫的,被家人紧急送到了我们医院。
一检查,好家伙,急性左心衰。
二、护理评估。
# (一)身体状况。
1. 呼吸困难。
老张刚送来的时候,那喘气就像拉风箱似的,大口大口地喘着粗气。
半卧位都不行,非要坐起来,还把床头摇得高高的,整个人就像刚跑完马拉松似的,累得不行。
2. 面色和皮肤。
脸色紫绀,就像被人掐住了脖子一样。
皮肤呢,又湿又冷,感觉就像刚从水里捞出来的一样,可把我们吓坏了。
3. 生命体征。
血压也不听话了,忽高忽低的。
心率呢,快得像打鼓,都快130次/分了。
呼吸频率更是吓人,达到了30 40次/分,感觉他每呼吸一次都用尽了全身的力气。
# (二)心理状况。
1. 焦虑恐惧。
老张躺在病床上,眼睛里满是恐惧。
他一直拉着我的手说:“护士啊,我是不是快不行了?”看得出来,他特别担心自己的病情,毕竟这种突然的重病,换谁都害怕。
三、护理措施。
# (一)一般护理。
1. 体位安置。
我们赶紧把老张安置在一个舒适的体位,让他坐在床边,双腿下垂。
这就像给心脏减轻了负担一样,让他能稍微舒服点。
老张还开玩笑说:“这个姿势像个大虾米,不过还真感觉喘得没那么厉害了。
”2. 休息与活动。
告诉老张现在得好好休息,啥事儿都别想。
在病情稳定之前,活动范围就只能在床上了。
老张开始还不乐意,说自己闲不住,我们就耐心地给他解释:“张大爷,您现在就像一辆破了胎的汽车,得先把胎补好才能跑啊。
”3. 饮食护理。
饮食上可不能马虎。
给他安排了低盐、低脂、易消化的食物。
老张开始还抱怨说没味道,我们就跟他说:“大爷,您现在身体里的‘小河流’(血液循环)都堵住了,盐吃多了就更堵了,等病好了,您再吃点好的。
”# (二)病情观察。
1. 生命体征监测。
我们就像老张的小跟班一样,密切观察着他的生命体征。
心衰病人个案护理范文

心衰病人个案护理范文一、个案基本情况。
老张,男,65岁,是一位有着多年高血压病史的大爷。
这老张啊,平时就喜欢吃点咸的,还不爱运动,就像个老顽童一样,总觉得自己身体还硬朗着呢。
结果呢,有一天突然就觉得喘不上气,腿还肿得像个大萝卜,这可把家人吓坏了,赶紧送到医院,一检查,被诊断为心力衰竭。
二、护理评估。
1. 身体状况。
老张刚入院的时候,那呼吸就像拉风箱似的,又急促又费劲,嘴唇都有点发紫了。
这心跳也不规律,像个调皮的孩子,一会儿快一会儿慢的。
血压也不稳定,忽高忽低的,就像坐过山车。
而且那双腿啊,一按一个坑,肿得可厉害了。
他的体力也差得很,稍微活动一下,就累得不行,感觉像刚跑完一场马拉松似的。
2. 心理状况。
老张这心里可不好受啊,整天愁眉苦脸的。
他觉得自己怎么就突然成了个病秧子,以后不能像以前那样自在了。
而且还担心给子女添麻烦,就像个做错事的小孩,心里满是愧疚和担忧。
3. 生活习惯。
老张之前的生活习惯那真是不太健康。
饮食上,特别爱吃咸菜,每顿饭没有咸菜就觉得没味。
这盐分摄入过多,对他的心脏可没一点好处。
运动方面呢,他就爱坐在家里看看电视,偶尔出去和老伙计下下棋,根本没有什么规律的运动。
三、护理措施。
1. 病情观察。
我就像个小侦探一样,时刻关注着老张的生命体征。
每隔一会儿就去看看他的血压、心率、呼吸情况,还仔细观察他的面色、口唇颜色。
只要有一点不对劲,就像发现宝藏一样,立马报告医生。
比如说有一次,老张的呼吸突然变得更加急促了,我一量血压,发现有点偏高,就赶紧告诉医生,医生调整了用药后,老张就慢慢稳定下来了。
对老张的出入量也得严格记录,这就好比是家庭理财一样,得清楚每一笔收支。
喝了多少水,尿了多少尿,都得记清楚,这样才能更好地掌握他身体的水液平衡情况。
2. 休息与活动。
刚开始的时候,老张必须得好好休息,就像个被保护起来的小宝贝。
给他安排了一个安静、舒适的病房,让他尽量卧床休息。
但是呢,也不能一直躺着不动,容易长血栓啊。
心衰康复护理个案汇报

-
XXX
谢谢观看
汇报人:xxxx
我管理技巧
8 7
监测病情变化:密切监测患 者的病情变化,及时发现并 处理可能出现的心律失常等
心脏事件
6 5
进行个体化的运动康复:根 据患者的具体情况,进行个 体化的运动康复计划,避免
过度运动导致的不良反应
制定全面的护理计划:根据患者的 具体情况,制定全面的护理计划, 包括心理、饮食、运动、药物等多 个方面
1 2
建立良好的医患关系:与患者建立 良好的医患关系,增加患者的信任 度,提高患者的依从性
3 4
提供专业的心理支持:为患 者提供专业的心理支持,帮 助他们克服焦虑、恐惧等不 良情绪
注重饮食管理:根据患者的病 情和医生的建议,制定合理的 饮食计划,控制饮食摄入量, 保持营养均衡
总结与建议
通过以上措施的综合应 用,我们可以有效地提 高心衰患者的治疗效果
控制总热量摄入:以低脂、低盐、低糖为原则
给予高蛋白、高维生素、高纤维素的饮食:如瘦肉 、鱼、蔬菜等
限制钠盐的摄入:每日不超过2克
避免刺激性食物和饮料:如辛辣、油腻、咖啡等
护理过程
运动康复
在心衰患者的康复过程中,适当的运动可以 帮助改善心肺功能。我们根据患者的具体情 况,制定了以下运动计划
起始阶段:以轻松的散步为主,每次2030分钟,每周3-4次
提供心理支持:向患者及其家属提供心理支持,鼓 励他们积极面对疾病,树立信心,配合治疗和护理
4 总结与建议
总结与建议
总结与建议
增强家庭支持和关爱:为患 者提供家庭支持,让他们在 情感上得到充分关爱和支持,
增强信心和勇气面对疾病
提供健康教育和自我管理培 训:为患者提供健康教育和 自我管理培训,帮助他们了 解心衰的防治知识,掌握自
一例透析患者急性左心衰个案护理课件

症状
突发呼吸困难、端坐呼 吸、胸闷、气短、心悸、
频繁咳嗽、咳粉红色泡 沫痰。
体征
心电图显示
血压升高、心率加快、 双肺布满湿啰音。
急性左心衰竭,心肌缺血。
既往病史
高血压病史10年,未 规律服药。
长期吸烟史,戒烟2年。
糖尿病史5年,饮食 控制。
02
急性左心衰概述
定义与分类
定义
急性左心衰竭是指由于急性心脏 病变引起的心排血量显著降低, 导致组织器官灌注不足和急性淤 血的综合征。
目标五
建立良好的护患关 系,提高患者满意 度
患者满意度调查
01
02
03
调查内容
护理技术、服务态度、沟 通交流、环境设施等方面
调查方式
采用问卷调查、电话随访 或面对面交流等方式进行
调查结果
根据调查结果,对护理效 果进行评价,并针对不足 之处进行改进。
护理效果总结与反思
总结
对本次个案护理的效果进行总结,包括护理目标的达成情况、患者满意度调查结 果等方面。
诊断
根据患者症状、体征及实验室检查,如心电图、心肌酶谱等,可对急性左心衰 竭进行诊断。
03
个案护理过程
护理评估
01
02
03
04
患者基本信息
姓名、年龄、性别、病情状况 等。
健康状况
评估患者的身体状况,包括体 重、血压、心率等指标。
生活习惯
了解患者的饮食、运动、作息 等情况。
心理状态
评估患者的情绪和心理状况, 了解其对疾病的认知和态度。
药物治疗
遵医嘱给予患者药物治疗,如 利尿剂、强心剂等。
心理护理
关注患者心理状况,提供心理 支持和疏导,增强其信心和配
急性左心衰个案护理范文

急性左心衰个案护理范文英文回答:Acute left heart failure is a medical emergency that requires prompt and appropriate nursing care. The primary goal of nursing care for a patient with acute left heart failure is to stabilize the patient's condition, relieve symptoms, and prevent complications. Here is a nursing care plan for a patient with acute left heart failure:1. Monitor vital signs: Regularly assess the patient's blood pressure, heart rate, respiratory rate, and oxygen saturation. Any significant changes should be reported immediately.2. Administer oxygen therapy: Provide supplemental oxygen to maintain adequate oxygenation. Monitor thepatient's oxygen saturation levels and adjust the oxygen flow rate as needed.3. Assess respiratory status: Monitor the patient's respiratory effort, breath sounds, and oxygen saturation. Auscultate lung sounds for crackles or wheezes. Administer prescribed bronchodilators or diuretics to relieve pulmonary congestion.4. Monitor fluid balance: Assess the patient's intake and output, including urine output, to evaluate fluid status. Administer diuretics as prescribed to promote diuresis and reduce fluid overload.5. Elevate the head of the bed: Position the patient ina semi-Fowler's position to promote optimal lung expansion and reduce dyspnea.6. Administer medications as prescribed: Administer medications such as vasodilators (e.g., nitroglycerin) or inotropic agents (e.g., dobutamine) to improve cardiac function and reduce preload and afterload.7. Provide emotional support: Assess the patient's emotional status and provide reassurance and support.Encourage the patient to express feelings and concerns.8. Educate the patient and family: Provide education about the condition, including signs and symptoms of worsening heart failure, medication management, andlifestyle modifications such as a low-sodium diet andregular exercise.中文回答:急性左心衰竭是一种需要迅速和适当护理的医疗急症。
心衰病人个案护理范文

心衰病人个案护理范文一、个案基本情况。
老张,男,65岁,是个退休老工人。
他呀,胖胖的,平时就爱抽烟,还总喜欢吃那些油腻腻的东西。
这不,被诊断为心力衰竭了。
刚入院的时候,老张那脸蜡黄蜡黄的,喘得像个小风箱似的,走两步就得停下来大喘气。
二、护理评估。
# (一)身体状况。
1. 呼吸方面。
老张呼吸特别困难,每分钟呼吸频率都达到30多次了。
就像有个大石头压在他胸口上,吸气呼气都费劲。
他只能半躺在床上,靠着好几个枕头才能勉强喘顺点气,这就是典型的心衰导致的呼吸困难,肺里都淤血了。
2. 水肿情况。
他的腿和脚肿得像个大馒头似的,用手指一按,就一个大坑,半天都弹不起来。
这是因为心脏功能不好,血液循环不畅,液体都积在身体的低垂部位了。
3. 体力状况。
老张以前还能出去遛弯儿呢,现在连从床边走到厕所这几步路都走得晃晃悠悠的,没走两步就累得不行。
感觉他身上那点力气啊,就像被抽走了一样。
# (二)心理状况。
老张刚知道自己得了心衰,整个人都焉儿了。
他老是唉声叹气的,担心自己好不了,还害怕给家里人添麻烦。
有时候还莫名其妙地发脾气,就像个小孩子似的。
三、护理措施。
# (一)休息与活动。
1. 休息的重要性。
我就跟老张说:“老张啊,你现在就像个需要充电的手机,得好好休息才行。
”让他尽量卧床休息,减少身体的耗氧量。
把他的床头抬高了一点,大概30 45度的样子,这样能让他呼吸更顺畅一些。
2. 循序渐进的活动。
在老张病情稍微稳定一点之后,我就鼓励他活动活动。
不过可不是让他一下子就去跑步啊,而是先从床边坐一会儿开始。
我跟他说:“老张,咱先坐一会儿,就像小婴儿学走路,得一步一步来。
”每天逐渐增加坐的时间,然后再慢慢试着在床边站一站,走几步。
# (二)饮食护理。
1. 控制盐和水的摄入。
我跟老张说:“你呀,现在不能再像以前那样吃咸菜就馒头了,盐吃多了,你这身体里的水就更排不出去了。
”每天给他控制盐的摄入量在2克左右,就相当于小半勺盐。
水呢,也不能喝太多,每天大概1500毫升,这包括了喝水、喝汤还有吃水果的水分。
一例心衰的个案护理

PART 3
三、护理问题与护理措施
护理措施
四、皮肤护理 1、保持床单元整洁、平整,定时翻身,及时清除排泄物。 2、每日温水擦浴,温水擦浴时避免水温过高,忌用肥皂和刺激性沐浴液,擦浴 后使用润肤乳,皮肤瘙痒避免挠抓,以免皮肤损伤造成感染。 3、观察有无皮肤黏膜出血,有无散在出血点、瘀斑。 4、指导患者避免碰撞皮肤引发皮下瘀斑。
容量管理老大难:动态管理、综合护理、个性化原则
一、精准评估:1容量状态评估:包括总体容量状态(容量正常、容量超负荷或容量不足); 判断容量分布(肺循环淤血为主、体循环淤血为主)
2根据临床症状和体征进行评估 3常规检查和化验进行评估 4有创检查进行评估:右心管道和肺动脉导管检查 5容量管理关口前移,随访+调整 二、液体和钠摄入管理:强调患者健康教育的重要性,进行心衰基础知识、饮食和生活方式 指导 三、利尿剂治疗及其他降低容量负荷的药物、肾脏替代治疗 四、教会患者居家自我护理和自我检测病情的技能
2、告知患者:按医嘱服药,未经医生同意不能擅自停药;避免过度劳累及体力活动 、情绪激动及精神紧张;避免感冒、呼吸道感染;避免饮食不当。
3、观察出血倾向:皮肤黏膜、牙龈,尿液、大便;预防血栓,告知不同体位哪些部 位易发生血栓。
4严格做好出院前风险评分与居家指导,必要时血液内科随诊。
PART4
难题1:病人高龄耳聪,家属又不重视, 容量管理如何是好?
一、病人整体情况
目前初步诊断: 1慢性心功能不全急性加重 心功能4级 2.心律失常 心房纤颤 3.血小板减少原因待查
一、病情进展及护理情况
日期 住院第一日 住院第二日 住院第三日 住院第四日 住院第五日
一例透析患者急性左心衰的个案护理PPT课件

如低血压、肌肉痉挛等,影响透析效果,加重患 者负担。
3
患者心理问题忽视
焦虑、抑郁等心理问题可能影响患者配合度和康 复效果。
问题识别方法和技巧分享
密切观察患者生命体征
定期监测血压、心率、呼吸等指标,及时发现异常情况。
加强与患者沟通交流
了解患者主诉和不适,关注患者心理变化。
提高专业知识水平
本次个案护理成果总结
成功稳定了患者病情
通过及时的抢救和精心护理,患 者急性左心衰症状得到有效控制 ,生命体征恢复平稳。
提高了患者生活质量
在透析治疗过程中,关注患者的 心理和生活需求,提供全方位的 护理支持,使患者的生活质量得 到显著提高。
增强了团队协作能力
本次个案护理过程中,医护人员 之间密切配合,协同作战,共同 应对各种挑战,增强了团队协作 能力。
防营养不良。
预防措施制定和执行效果评价
严格控制水盐摄入
限制患者每日水和盐的摄入量,定期监测体 重和血压变化。
预防感染措施
加强手卫生和环境消毒,避免使用不洁物品 ,降低感染风险。
维持电解质平衡
定期监测血钾、血钙等电解质水平,及时调 整透析液成分。
营养支持
制定个性化饮食计划,补充优质蛋白质、维 生素和矿物质等营养素。
血气分析
可能出现低氧血症、酸中毒等。
影像学检查辅助诊断价值
胸部X线
肺水肿时可看到蝶形肺门,严重肺水肿时,为弥漫满肺的大片阴影。
超声心动图
可了解心脏的结构和功能、心瓣膜状况、是否存在心包积液等,是诊断心衰的 重要检查手段。
危险因素评估与预防措施
评估危险因素
包括高血压、冠心病、糖尿病、瓣膜病等基础疾病,以及感染、心律失常、血容 量增加、过度劳累或情绪激动等诱发因素。
一例透析患者急性左心衰个案护理

病理机制
左心室肥厚
长期高血压、心脏瓣膜疾 病等导致左心室肥厚,心 肌收缩和舒张功能受损。
冠状动脉粥样硬化
冠状动脉狭窄或闭塞,导 致心肌缺血、缺氧,诱发 急性左心衰。
心脏负荷过重
慢性心衰患者心脏长期承 受过重负担,容易发生急 性左心衰。
生理机制
心肌收缩力下降
心脏瓣膜功能障碍
心脏骤停
严重心衰可能导致心脏骤停, 危及生命。
03
个案护理过程
护理评估
患者基本信息
健康状况
病史
生活习惯
姓名、年龄、性别、病 情状况等。
患者的生理、心理和社 会状况。
患者是否有其他疾病, 以及既往病史。
饮食、运动、睡眠等生 活习惯。
护理诊断
诊断结果
根据评估结果,确定患者是否存 在急性左心衰。
诊断依据
一例透析患者急性左 心衰个案护理
目录
CONTENTS
• 患者情况概述 • 急性左心衰的病理和生理机制 • 个案护理过程 • 护理效果与反思 • 参考文献
01
患者情况概述
患者基本信息
患者姓名: 张三
年龄:65岁
民族:汉族
婚姻状况: 已婚
性别:男
职业:退休 工人
病情状况
01
02
03
诊断
慢性肾功能衰竭尿毒症期 、高血压3级(极高危) 、冠状动脉粥样硬化性心 脏病、急性左心衰竭
症状
呼吸困难、端坐呼吸、咳 粉红色泡沫痰、夜间阵发 性呼吸困难等
体征
双肺可闻及湿啰音,心尖 搏动向左下移位,心界向 左下扩大,心率增快等
既往病史
01
高血压病史20年,最高血压达 220/110mmHg,长期服用降压 药物治疗,血压控制不理想。
急诊科护理个案-急性左心衰的护理
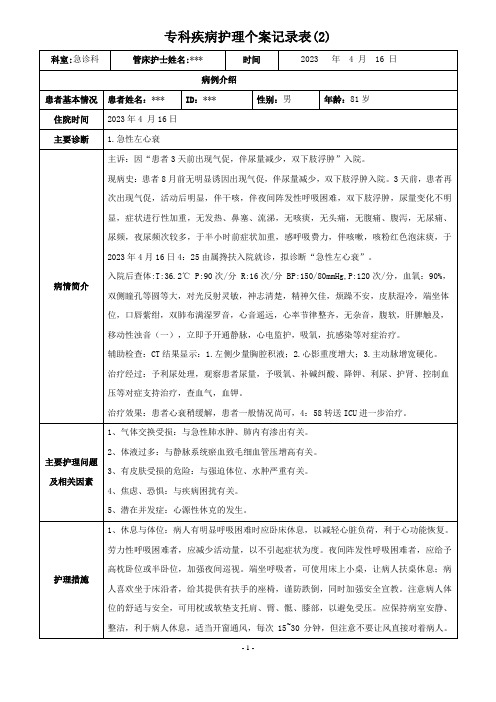
科室:急诊科
管床护士姓名:***
时间
2023 年 4 月 16 日
病例介绍
患者基本情况
患者姓名:***
ID:***
性别:男
年龄:81岁
住院时间
2023年4 月16日
主要诊断
1.急性左心衰
病情简介
主诉:因“患者3天前出现气促,伴尿量减少,双下肢浮肿”入院。
现病史:患者8月前无明显诱因出现气促,伴尿量减少,双下肢浮肿入院。3天前,患者再次出现气促,活动后明显,伴干咳,伴夜间阵发性呼吸困难,双下肢浮肿,尿量变化不明显,症状进行性加重,无发热、鼻塞、流涕,无咳痰,无头痛,无腹痛、腹泻,无尿痛、尿频,夜尿频次较多,于半小时前症状加重,感呼吸费力,伴咳嗽,咳粉红色泡沫痰,于2023年4月16日4:25由属搀扶入院就诊,拟诊断“急性左心衰”。
2、体液过多与静脉系统瘀血致毛细血管压增高有关。
3、有皮肤受损的危险:与强迫体位、水肿严重有关。
4、焦虑、恐惧:与疾病困扰有关。
5、潜在并发症:心源性休克的发生。
护理措施
1、休息与体位:病人有明显呼吸困难时应卧床休息,以减轻心脏负荷,利于心功能恢复。劳力性呼吸困难者,应减少活动量,以不引起症状为度。夜间阵发性呼吸困难者,应给予高枕卧位或半卧位,加强夜间巡视。端坐呼吸者,可使用床上小桌,让病人扶桌休息;病人喜欢坐于床沿者,给其提供有扶手的座椅,谨防跌倒,同时加强安全宣教。注意病人体位的舒适与安全,可用枕或软垫支托肩、臂、骶、膝部,以避免受压。应保持病室安静、整洁,利于病人休息,适当开窗通风,每次15~30分钟,但注意不要让风直接对着病人。病人应衣着宽松,盖被轻软,以减轻憋闷感。氧疗护理:对于有低氧血症者,纠正缺氧对保护心脏功能、减少缺氧性器官功能损害有重要的意义。氧疗方法包括鼻导管吸氧、面罩吸氧、无创正压通气吸氧等,应根据病人血氧饱和度及动脉血气分析结果进行选择。保持呼吸道通畅,给予酒精温化、高流面罩吸氧。密切观察生命体征,监测咳嗽咳痰情、尿量、皮肤情况等。
一例透析患者急性左心衰病人的个案护理

限钠盐
钠 盐 每 天 摄 入 1~2 克 , 可 以 减少口渴的发生,低钠盐含 钾较高。
限钾盐
每 天 摄 入 1~2 克 , 忌 食 : 香 蕉、柑桔、香菇、花生、葡 萄等。
21
三、健康教育
饮食指导
限磷 补钙
限制磷的摄入,但不宜盲目补钙,防 止血钙过高。
控制液 体入量
每天总进液体量(包括:水、牛奶、豆浆、 汤、固体中的水分)限制在1000毫升,每天 体重增加最好保持在1公斤以内,且两次透析 之 间 体 重 的 增 加 应 控 制 在 2~2.5 公 斤 为 宜 , 即最多不超过干体重的4%。体重增加过多会 增加心、脑血管发生意外的概率。
而单纯超滤脱水尽管清除了大量水分,血容 量减少,但属于等脱水,外周血管阻力升高
因此
保持了血压稳定,不引起低 血压等不良反应,并进一步 阐明把透析过程中的超滤与 透析分开,先后地进行,可 防止由于快速脱水而引起的 不耐受。
所以,序贯透析则是急性左心衰的最佳选择。
14
二、护理问题及措施
05
防治及护理对策
一例透析患者急性左心衰的
个案护理
肾内(风湿内分泌)科: cly
个案 讲解
目录
CONTENT
一例透析患者急性左心衰的
个案护理
1
2
患者的基本情况
第一部分
护理问题及措施
第二部分
3
健康教育
第三部分
1
患者的基本情况
第一部分
一例透析患者急性左心衰的
个案护理
一、患者的基本情况
基本信息
李某,女,74岁
病情概述 检查情况
患者服用降压药效果不佳,没有及时调整;
患者透析不充分,而钠潴留,引起高血压;
透析患者左心衰护理个案PPT课件

根据患者病情和液体平衡情况 ,调整治疗方案和护理措施。
并发症预防措施落实
加强患者皮肤护理,预防压疮和感染等并 发症发生。
密切监测患者电解质和酸碱平衡情况,及 时纠正紊乱。
给予患者心理支持和护理,缓解其焦虑和 恐惧情绪。
落实各项安全防护措施,预防患者跌倒、 坠床等意外事件发生。
04
康复期护理干预策略
药物治疗方案执行与观察记录
准确执行医嘱,给予 患者药物治疗。
及时记录用药情况, 包括药物名称、剂量 、给药途径和用药时 间等。
密切观察患者用药反 应,包括心率、血压 、呼吸等指标变化。
液体平衡管理策略部署
严格控制患者液体摄入量,避 免过量饮水和输液。
准确记录患者出入量,包括尿 量、呕吐物、引流量等。
分级护理策略
根据风险评估结果,制定针对性的护理措 施,如一级护理、二级护理等。
预防措施
针对左心衰的危险因素,采取有效的预防 措施,如控制血压、血糖等。
辅助检查结果解读
心电图检查
了解患者心律、心率及心肌供血情况 ,判断有无心律失常、心肌缺血等异 常表现。
实验室检查
检测血液生化指标,如电解质、肾功 能等,了解患者内环境情况,为治疗 提供依据。
影像学检查
通过X线、超声心动图等影像学检查 ,了解心脏结构、功能及血流动力学 变化,评估左心衰的严重程度。
03
急性期护理措施实施
保持呼吸道通畅和氧疗支持
确保患者呼吸道通畅,及时清除呼吸道分 泌物。
给予患者合适的氧疗支持,根据病情调整 氧流量和氧浓度。
密切观察患者呼吸频率、节律和深浅度, 评估氧疗效果。透析Biblioteka 者左心衰护理个案汇报人:xxx
2024-02-07
急性左心衰的个案护理

• 心理、社会情况 患者因病情突然加重,易产生濒死恐惧心理,极度烦躁。
急性左心衰的个案护理
第6页
【护理问题】
1、焦虑、恐惧 2、气体交换受损 3、潜在并发症:心源性休克
急性左心衰的个案护理
第7页
【护理办法】
• 体位 帮助患者马上取端坐位,双下肢下垂,以降低回心血量, 减轻肺水肿。
• 专科工作年限:
• 本人能熟练掌握门急诊工作流程及程序, 含有扎实专科理论知识及操作技术,有良 好沟通能力及协调能力,在平时工作中主 动参加科室护理管理,负担科室带教工作 。
急性左心衰的个案护理
第3页
【病史资料】
• 患者何某,女,78岁,诊疗:急性左心衰。患者于 昨晚约22:00出现胸翳不适,自行服药无缓解,于 今天0:35自觉症状加重,伴气促,面色苍白,出 大汗,家人呼叫我院救护车接回,查体:患者神 志含糊,烦燥不安,皮肤湿冷,口唇发绀,脉搏 :130次/分,呼吸:32次/分,血压: 150/80mmHg,端坐呼吸,spo2:56%,心脏听诊 呈奔马律,两肺充满湿罗音,既往有相同发病史 。入院后即予吸氧,上心电监护、建立静脉通道 遵医嘱对症治疗。约1:45症状稍缓解,在医护 人员陪同下送入ICU深入治疗。
急性左心衰的个案护理
第8页
【护理办法】
• 用药护理 注意观察药品疗效以及药品不良反应
• 心理护理 护理人员应镇静,抚慰、勉励患者,多陪同患者,在每项 操作前与患者做好沟通,减轻患者恐惧和焦虑。
• 安全转运 做好安全转运评定,防止过分搬动患者引发不适,能够用 抢救床转运,保持管道通畅,备好转运箱,医护双人护送 至ICU并做好交接班。
急性左心衰竭 个案

护理目标:患者能说出心衰的病因以及诱因,采取预 防措施。 1、向患者及家属讲解心衰的病因和诱因 2、注意防寒保暖,避免呼吸道感染 3、在心功能允许的情况下可适当运动,以不出现胸闷 为宜,如有不适及时就医 4、因其他疾病到医院就诊,应告知医务人员有心脏病 史,以便护士在输液时控制滴速
【护理措施】
活动无耐力:与心搏出量减少、呼吸困难有关 护理目标:能遵循活动计划,并主诉活动耐力增加
III级 心脏病患者体力活动明显受限,小于平时一般活动即引起 上述的症状。
IV级 心脏病患者不能从事任何体力活动。休息状态下出现心衰 的症状,体力活动后加重。
【健康指导】
1、注意休息,劳逸结合 应避免过度劳累和精神刺激,注意休息、劳逸结
合,在医生指导下做有氧运动,并要注意天气变化, 及时添减衣物。 2、心衰患者可限制钠盐,合理饮食
急性肺水肿 心源性休克
皮肤苍白 脉搏细速 血压持续下降 意识障碍
辅助检查
1、X 线胸片
可见肺门有蝴蝶形态片状阴影并向
周围扩展的肺水肿征象,心界扩大,心尖搏动减弱
等。
2、心电图
窦性心动过速或各种心律失常,
心肌损害,左房、左室肥大等。
鉴别
本病需与支气管哮喘、成人呼吸窘迫综合征 相鉴别。
急性左心衰个案护理范文

急性左心衰个案护理范文一、患者基本情况。
咱这个患者呀,是个挺和蔼的大叔呢。
大叔今年六十岁啦,有高血压病史好多年了。
那天呀,大叔突然就感觉喘不上气来,可把家里人吓坏了。
被紧急送到咱们医院的时候,大叔的脸都是煞白煞白的,整个人特别难受,就像被什么东西紧紧勒住了一样,大口大口地喘气。
二、病情观察。
1. 呼吸方面。
大叔的呼吸那叫一个急促呀,就像刚刚跑完马拉松似的。
咱得时刻盯着他的呼吸频率,那数字就像调皮的小精灵一样,一会儿快一会儿慢的。
有时候一分钟能达到三十多次呢,可把咱紧张坏了。
而且呼吸还特别浅,感觉就像没吸进去多少空气似的。
2. 血压监测。
大叔本来就有高血压,这时候血压更是像坐过山车一样不稳定。
咱得小心翼翼地给他量血压,一会儿高一会儿低的。
高的时候能达到一百八、一百九呢,低的时候又让人担心得不行。
这血压呀,就像个不听话的小娃娃,得时刻关注着。
3. 心率变化。
大叔的心率也乱了套了。
像小兔子在心里乱蹦跶一样,快得很。
每分钟能有一百多次呢。
每次看到那个心率数字,都感觉大叔的心脏在拼命地工作,可心疼了。
三、护理措施。
1. 体位护理。
咱得赶紧让大叔采取半卧位或者端坐位,就像坐在椅子上那样,但是要更舒服一点。
这样能让大叔呼吸稍微顺畅一点,就像给被堵住的河道开了个小口一样。
大叔一开始还不太习惯这个姿势呢,咱就耐心地给他调整,还跟他开玩笑说,这可是专属的舒服姿势,能让他快快好起来。
2. 吸氧护理。
氧气对于大叔来说就像救命的甘露一样。
咱们给他接上了高流量的氧气面罩,那氧气呼呼地往大叔鼻子里灌。
刚开始大叔还觉得这个面罩有点闷,咱就哄着他说,这可是能让他呼吸顺畅的神奇面罩呢。
而且要时刻注意氧流量,可不能让这宝贵的氧气供应不足呀。
3. 药物护理。
大叔得打好多针,吃好多药呢。
像那些利尿的药,能让大叔身体里多余的水分排出去,就像给身体做个大扫除一样。
但是这些药也有副作用呀,咱就得特别小心地观察大叔的反应。
给他打针的时候,大叔还有点害怕呢,咱就跟他说,这针就像小蚂蚁咬一口,很快就不疼了,打完针就会好很多的。
一例左心衰的个案护理

一例左心衰的个案护理一例急性左心衰患者的护理一、病情介绍患者钱某,女,79岁,诊断:急性左心衰。
患者由于“突发心悸、气促1小时。
”自觉症状加重,伴心悸,面色苍白,出大汗,于2015年5月15日16:50由家人呼叫我院120车接回抢救室,体查:患者神志清,面色苍白,烦躁不安,大汗淋漓,皮肤湿冷,鼻翼煽动,口唇发绀,颈软,颈静脉充盈,双肺呼吸音粗,两肺可闻及散在干、湿罗音,心尖听诊呈奔马律,有少许咳嗽,无咳痰,脉搏:122次/分,呼吸:35次/分,血压:178/101mmHg,端坐卧位,SPO2:56%。
既往有高血压,糖尿病病史。
入院后即于端坐卧位,高流量鼻导管吸氧(6L/分),持续心电监护、遵医嘱予单硝酸异山梨酯针10ml+0.9%NS100静脉微量泵入扩张冠状动脉、降压,并抽血常规、电解质、肾功六项、凝血四项等送检,患者气促症状缓解不明显,血压仍高,改予0.9%NS250+硝酸甘油40mg静脉滴注,20ml/h静脉微量泵入,予吗啡10mg+0.9%NS10ml静脉推注,予呋塞米20mg静脉推注,当血压降至140/80mmHg,予西地兰0.2mg+0.9%NS20ml缓慢推注,改予单硝酸异山梨酯针组液静滴扩冠、降压,同时再建立另一条静脉输液输注0.9%NS250+氨茶碱0.25g+地米10mg溶液进行平喘,约18:30症状逐渐缓解,在医护人员陪同下于车床送入ICU进一步治疗。
二、护理过程1.心输出量减少1.1评估患者神志清,面色苍白,烦躁不安,大汗淋漓,皮肤湿冷,口唇发绀,脉搏:122次/分。
1.2目标与计划患者经抢救后唇甲转红,皮肤温度回暖,每小时尿量大于40ml。
1.3措施(1)遵医嘱予单硝酸异山梨酯针10ml+0.9%NS100ml以30ml/h 静脉微量泵入扩张冠状动脉降压,并抽血常规、电解质、肾功六项、凝血四项等送检。
静滴10分钟后,患者气促症状缓解不明显,血压:175/100mmHg,R:34次/分,改予0.9%NS250+硝酸甘油40mg静脉滴注,20ml/h静脉微量泵入扩张小静脉及冠脉血管,降低心脏供氧,首次剂量10mgiv缓推,5分钟后测量一次血压,后渐行原嘱,每15—30分钟复测血压,并予吗啡10mg+10mlNS静脉推注,iv注射10分钟,过程中测心率、呼吸,防止呼吸抑制。
急性左心衰个案护理范文

急性左心衰个案护理范文一、病例介绍。
咱们这位患者呀,是个65岁的大爷,平时就有点高血压,也没太当回事儿。
那天呢,正吃着饭,突然就觉得喘不上气来,胸口像压了块大石头似的,脸也憋得通红,可把家里人吓坏了,赶紧就送医院来了。
二、护理评估。
# (一)身体状况。
1. 呼吸系统。
大爷那喘气就跟拉风箱似的,呼哧呼哧的,特别费劲。
口唇都紫绀了,就像涂了一层深紫色的口红,一点都不好看。
双肺满布湿啰音,就像水在肺里咕噜咕噜响呢。
2. 心血管系统。
心率快得像打鼓一样,每分钟都130多次了。
血压也高得吓人,都180/110 mmHg 了。
心脏听诊的时候,能听到奔马律,就像马在胸腔里奔跑一样,这可不是什么好兆头。
3. 其他。
大爷整个人精神状态特别差,烦躁不安的,感觉他特别难受又不知道怎么表达,只能在那哼哼唧唧的。
# (二)心理状况。
大爷心里肯定害怕呀,本来好好的突然这样了。
家里人也着急得不行,围在旁边团团转。
大爷就担心自己是不是得了什么绝症,以后是不是就好不了了。
三、护理诊断。
# (一)气体交换受损。
你想啊,大爷肺里那么多水,喘气都困难,氧气肯定进不去呀,所以这气体交换就受损了。
就像窗户被堵住了,新鲜空气进不来一样。
# (二)体液过多。
这急性左心衰的时候,心脏功能不好,血液就不能好好地循环,都淤积在身体里了,水就跑到组织间隙里了,所以大爷全身都有点肿肿的,这就是体液过多啦。
# (三)焦虑。
前面也说了,突然生病,又难受,不知道啥情况,大爷和家人能不焦虑嘛。
# (四)潜在并发症:心源性休克。
如果心脏功能一直不好,不能把血液泵出去供应全身,那身体各个器官就没血用了,就可能发生休克,这可是很危险的呢。
四、护理目标。
# (一)短期目标。
1. 让大爷呼吸能顺畅点,口唇紫绀减轻,肺里的啰音减少。
2. 减轻大爷的焦虑情绪,让他能安静点,别那么烦躁。
# (二)长期目标。
1. 控制大爷的体液量,让他的水肿慢慢消退。
2. 预防心源性休克等严重并发症的发生,让大爷慢慢好起来。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
一例急性左心衰患者的护理
一、病情介绍
患者钱某,女,79 岁,诊断:急性左心衰。
患者由于“突发心悸、气促1 小时。
” 自觉症状加重,伴心悸,面色苍白,出大汗,于2015年5月15日16:50由家人呼叫我院120 车接回抢救室,体查:患者神志清,面色苍白,烦躁不安,大汗淋漓,皮肤湿冷,鼻翼煽动,口唇发绀,颈软,颈静脉充盈,双肺呼吸音粗,两肺可闻及散在干、湿罗音,心尖听诊呈奔马律,有少许咳嗽,无咳痰,脉搏:122 次/分,呼吸:35次/分,血压:178/101mmHg端坐卧位,SP02 56%既往有高血压,糖尿病病史。
入院后即于端坐卧位,高流量鼻导管吸氧(6L/分),持续心电监护、遵医嘱予单硝酸异山梨酯针10ml+0.9%NS100静脉微量泵入扩张冠状动脉、降压,并抽血常规、电解质、肾功六项、凝血四项等送检,患者气促症状缓解不明显,血压仍高,改予
0.9%NS250硝酸甘油40mg静脉滴注,20ml/h静脉微量泵入,予吗啡10mg+0.9%NS10n 静脉推注,予呋塞米20mg静脉推注,当血压降至140/80mmHg予西地兰
0.2mg+0.9%NS20m援慢推注,改予单硝酸异山梨酯针组液静滴扩冠、降压,同时再建立另一条静脉输液输注0.9%NS250氨茶碱
0.25g+地米10mg溶液进行平喘,约18:30症状逐渐缓解,在医护人员陪同下于车床送入ICU 进一步治疗。
二、护理过程
1.心输出量减少
1.1评估患者神志清,面色苍白,烦躁不安,大汗淋漓,皮肤湿冷,口唇发绀,脉搏:122 次/分。
1.2目标与计划患者经抢救后唇甲转红,皮肤温度回暖,每小时尿量大于40ml。
1.3措施
(1)遵医嘱予单硝酸异山梨酯针10ml+0.9%NS100m以30ml/h静脉微量泵入扩
张冠状动脉降压,并抽血常规、电解质、肾功六项、凝血四项等送检。
静滴10 分钟后,患者气促症状缓解不明显,血压:175/100mmHg,R:34 次/分,改予
0.9%NS250硝酸甘油40mg静脉滴注,20ml/h静脉微量泵入扩张小静脉及冠脉血管,降低心脏供氧,首次剂量10mgiv 缓推,5 分钟后测量一次血压,后渐行原嘱,每15—30分钟复测血压,并予吗啡10mg+10mlN静脉推注,iv注射10分钟,过程中测心率、呼吸,防止呼吸抑制。
予呋塞米20mg静脉推注。
以达到利
尿的目的,从而减轻心脏的负担,使得循环的血量可以减少,静脉的回心血量得以降低。
同时还要注意电解质平衡的保持性,抑制低血钾的情况发生。
当血压降至140/80mmHg脉搏:165次/分,报告医生,遵医嘱予西地兰0.2mg+0.9%NS20ml 以30 分钟缓慢推注增强心肌收缩率,减慢心率,增加心排出量,过程中监测心律、心率及血甲等,并改予组液单硝酸异山梨酯针30ml/h 静脉微量泵入以扩张冠状动脉、降压。
严密观察病人用药前、中、后血压、心率、神志、呼吸和心电图变化,以随时处理可能存在的各种严重的心律失常,并及时准确记录,为医生提供用药信息,或修改治疗方案的依据。
(2)患者大汗淋漓,皮肤湿冷,体温:35.5 C,予协助更换衣服用干毛巾抹干身上汗液,将室温调至25C,积极保暖,经抢救后2小时患者体温升至36C, 嘴唇、耳垂与指甲转红,肢体温度回升。
限制钠盐的摄入。
(3)补充体液是速度不宜过快,约40ml/h ,准确记录24 小时出入量,保持大便通畅。
(4)向病人介绍用药的剂量、次数和副作用。
1.4评价在抢救后患者唇甲转红,尿量增多。
2.气体交换受损
2.1评估病人神志清,面色苍白,烦躁不安,大汗淋漓,皮肤湿冷,鼻翼煽动,口唇发绀,颈软,颈静脉充盈,双肺呼吸音粗,两肺可闻及散在干、湿罗音,心尖听诊呈奔马律,有少许咳嗽,无咳痰,脉搏:122 次/分,呼吸:35 次/ 分,血压:
178/101mmHg 端坐卧位,SP02 56%
2.2目标与计划通过治疗,病人呼吸困难明显改善或消失,使患者SPO2>90% 以上
2.3措施
(1 )按嘱建立异侧肢体双管静脉通道,予单硝酸异山梨酯针10ml+0.9%NS100m,l 0.9%NS250氨茶碱0.25g+地米10mg溶液进行积极平喘、降压治疗,配合医生迅速,准确实施各种平喘,降压治疗及用药等抢救措施。
(2)立即协助病人端坐卧位,两脚下垂,以减少回心血量,减轻肺水肿,抬高床头在病人背后放一软枕,胸前放一小桌板方便其支撑,以减少病人的体力负担,改善肺通气功能和减少静脉回流,安放床栏,以防跌倒。
用止血带结扎四肢,每隔15min 轮流放松一个肢体以减少静脉回流,减轻肺水肿。
(3)迅速有效的纠正低氧血症及代谢紊乱,保持呼吸道通畅,协助排出气道分泌物,予高流量鼻导管吸氧每分钟6~8L,吸氧前,先给病人负压吸痰,清理呼吸道分泌物,向患者及家属说明氧疗的目的以取得理解和支持。
(4)予患者上心电监护,严密观察患者血氧饱和度、呼吸、胸廓起伏、血压、心率、瞳孔、神志、血气分析值的变化,病情恶化时及时告知医生处理。
在观察病情的同时,还要注意患者咳嗽、紫绀、以及咳痰等情况,尤其是咳痰,要注意痰的性质、量与颜色,对血液动力学的改变进行严密的监测,从而更好的指导治疗。
2.4评价17 : 10患者血氧饱和度为70%,P:114 次/分,BP:178/100mmHg,、
面色、口唇、甲床颜色有所改善,神志清醒,
3. 恐惧、焦虑
3.1评估病人发病急,病情危重,呼吸困难,有窒息感,送入院后医护人员的紧张抢救场面等,意识到生命或健康受到威胁。
3.2目标与计划通过护理人员关心、理解病人,改善病房环境并让病人正确认识和了解本身疾病使恐惧感消失或有所减轻,能积极配合治疗与护理。
3.3措施
(1 )充分理解并指导病人保持平和的心情,正确对待自己的病情。
(2)解释安静休息有利于平喘,关心、安慰病人。
(3)抢救工作应迅速而不忙乱,以减轻病人的紧张情绪;经常巡视病人,必要时陪伴病人,使其有安全感。
(4)及时清除呼吸道分泌物,保持呼吸道通畅,更换污染的床单及衣物,以减少对病人的不良刺激。
(5)解释各项检查、治疗措施,听取并解答病人的提问,减轻病人的不良情绪。
3.4评价恐惧感有所减轻。
4. 知识缺乏
4.1评估病人既往有高血压、糖尿病病史仍喜高盐高脂饮食,平时并无口服降压药习惯,与病人交谈后,了解到病人对疾病的防治知识缺乏。
4.2目标与计划通过各种的健康宣教手段与有效沟通使病人能知道急性左心衰疾病的饮食要求及其防治的知识。
4.3 措施(1)帮助患者及时了解急性左心衰疾病的诱发因素,以免复发。
指导病人保持乐观情绪,规律生活,避免过渡紧张与劳累,保证足够的睡眠时间,选择合适的锻炼方式,提高机体抵抗力。
(2)急性左心衰发作期需禁食,病情稳定后应给予低热量,易消化饮食,少量多餐,尤其是晚餐最好八分饱,且忌食过饱,以防夜间心功能不全,饮食中应富含膳食纤维,预防大便干燥,从而避免用力大便所致心脏、胃肠道负荷加重,而诱发心脏、心律失常。
忌食高脂高盐及刺激性食物,并应戒烟限酒。
(3)教育患者按医嘱正确服药,学会观察药效及不良反应,高血压患者不应随便停药或减量,以免血压过高引起急性左心衰复发。
(4)定期复诊,如有心悸、气促要及时就医。
4.4评价病人能说出引起急性左心衰的相关因素和防治知识。
三、讨论急性左心衰主要表现为肺循环淤血和心排血量降低所致的临床综合征,急性弥漫性心肌损害、急性机械性梗阻、急性容量负荷过重、急性左室舒张受限都可能引起。
发病急,突然出现呼吸困难,烦躁不安,口唇发绀,大汗淋漓,心率加快,两肺广泛湿罗音及哮鸣音,心尖部奔马律,端坐呼吸等。
对于急性左心衰患者来说,急诊救护在整个治疗的过程中是非常关键的一步。
实施了正确有效的急救护理,急性左心衰患者才有可能最终抢救成功,从而提升了患者的生存率。
针对本文案例,在处理初期只建立一条普通静脉通道,当血压下降是才建立第二条静脉通道,不能及时保证纠正心输出量减少。
其实在临床工作中,护士评估病情时除了生命体征外,可结合患者的全身情况与医生沟通马上建立两条静脉通道,保证患者的治疗可同时进行;评估患者时应更全面、更细心,护士本身对于病情的进展要有预见性,采取预见性护理,使急性左心衰护理中能及早发现心律失常征兆,准确判断病情,及早采取预防措施,防止出现更为严重的后果;预见性护理是通过全面评估来了解病情的变化,能及早发现问题,及时采取预防措施,才能保证工作的顺利开展。
通过本病例,我体会到了作为一名合格的护士,不但要熟练掌握临床护理技能和基础医学理论知识,还要有较强的理论与实践相结合的能力。
临床观察仔细,综合分析判断能力和预见问题的能力强, 要能从患者的实际出发,能首先认识并解决急需解决问题,尤其能识别各种致命危象。
还必须具有护理研究的基本知识、方法等文献检查的能力,从大量护理研究文献中筛选出课本上未涉及到的,而又最适合病人个体的最科学的护理的新知识新技能, 灵活运用到临床护理工作中, 达到提高护理质量, 提高、医疗水平的目的。
