重叠综合征 ppt课件
合集下载
重叠综合征临床观察及护理PPT课件

重叠综合征临床观察 及护理ppt课件
目录
• 引言 • 临床观察 • 护理措施 • 药物治疗与护理 • 重叠综合征的预防与控制 • 结论与展望
01
引言
目的和背景
介绍重叠综合征的发病情况、危 害及目前临床观察和护理的不足。
分析重叠综合征患者护理需求, 强调临床观察和护理的重要性。
提出本ppt课件的目的,即提高 医护人员对重叠综合征的认识和
由于疾病的多样性和复杂性,பைடு நூலகம்叠 综合征患者的护理难度较大,需要
综合考虑多种疾病的护理要点。
02
临床观察
症状表现
01
02
03
04
呼吸困难
患者常感到呼吸困难,尤其是 在活动或躺下时。
咳嗽
患者常常咳嗽,尤其是在早晨 或夜间。
疲劳
患者感到疲劳,即使在充足的 休息后也无法缓解。
体重减轻
患者体重减轻,即使食欲正常 。
经济性原则
在保证药物效果和安全性的前提下, 选择价格较为合理的药物,降低患者 的经济负担。
药物治疗方案
01
02
03
04
根据患者的具体病情和医生的 诊断,制定个性化的药物治疗
方案。
在治疗过程中,密切关注患者 的反应和病情变化,及时调整
治疗方案。
药物治疗方案应包括药物的种 类、剂量、使用方法、治疗周
期等方面的内容。
密切观察患者的生命体征,如体温、呼吸、心率等,及时发现异常情况并处理。
心理护理
与患者建立良好的沟通关系, 了解患者的心理状态和需求。
给予患者心理支持和安慰,帮 助患者树立信心,积极配合治 疗。
鼓励患者家属参与护理,给予 患者情感支持和生活照顾。
目录
• 引言 • 临床观察 • 护理措施 • 药物治疗与护理 • 重叠综合征的预防与控制 • 结论与展望
01
引言
目的和背景
介绍重叠综合征的发病情况、危 害及目前临床观察和护理的不足。
分析重叠综合征患者护理需求, 强调临床观察和护理的重要性。
提出本ppt课件的目的,即提高 医护人员对重叠综合征的认识和
由于疾病的多样性和复杂性,பைடு நூலகம்叠 综合征患者的护理难度较大,需要
综合考虑多种疾病的护理要点。
02
临床观察
症状表现
01
02
03
04
呼吸困难
患者常感到呼吸困难,尤其是 在活动或躺下时。
咳嗽
患者常常咳嗽,尤其是在早晨 或夜间。
疲劳
患者感到疲劳,即使在充足的 休息后也无法缓解。
体重减轻
患者体重减轻,即使食欲正常 。
经济性原则
在保证药物效果和安全性的前提下, 选择价格较为合理的药物,降低患者 的经济负担。
药物治疗方案
01
02
03
04
根据患者的具体病情和医生的 诊断,制定个性化的药物治疗
方案。
在治疗过程中,密切关注患者 的反应和病情变化,及时调整
治疗方案。
药物治疗方案应包括药物的种 类、剂量、使用方法、治疗周
期等方面的内容。
密切观察患者的生命体征,如体温、呼吸、心率等,及时发现异常情况并处理。
心理护理
与患者建立良好的沟通关系, 了解患者的心理状态和需求。
给予患者心理支持和安慰,帮 助患者树立信心,积极配合治 疗。
鼓励患者家属参与护理,给予 患者情感支持和生活照顾。
重叠综合征诊治策略ppt课件

肺动脉高压:最严重的肺并发症 不同于硬皮病 通常继发于肺间质纤维化 由于肺小动脉内膜增生和中膜肥大所致
8.肾脏
25%患者有肾脏损害
高滴度抗U1RNP抗体 弥漫性肾小球肾炎和实质间质性病变很少发生 通常为膜性肾小球肾炎 有时也可引起肾病综合征 多数患者没有症状 有些患者出现肾血管性高血压危象 与硬皮病肾危象类似
9.消化系统
胃肠道受累是有SSc特征患者的主要表现 约见于60~80%患者
表现: 上消化道运动异常 食道上部和下部括约肌压力降低,食道远端2/3蠕动 减弱,进食后发噎和吞咽困难 可有腹腔出血、胆道出血、十二指肠出血、巨结肠 、胰腺炎、腹水、蛋白丢失性肠病、原发性胆汁性 肝硬化、自身免疫性肝炎、吸收不良综合征 腹痛:可能由肠蠕动减退、浆膜炎 肠系膜血管炎、结肠穿孔或胰腺炎等所致
高滴度斑点型ANA和抗U1RNP抗体
临床综合征
雷诺现象、双手肿胀、多关节痛或关节炎、 肢端硬化、肌炎、食道运动功能障碍、肺动 脉高压等
临床表现
组成的各CTD(SLE, SSc, PM/DM或RA)的临床症 状多种临床表现并非同时出现 重叠的特征可以相继出现 不同的患者表现各异
1.早期症状 多有易疲劳、肌痛、关节痛和雷诺现象 手或手指肿胀+高滴度斑点型ANA- 仔细随诊 UCTD+高滴度抗U1RNP抗体→MCTD MCTD急性起病少见,表现 --PM、急性关节炎、无菌性脑膜炎、指趾坏疽、 高热、急性腹痛和三叉神经病
35%进展为某种DCTD 一种DCTD→另一种DCTD
Spliceosomes Nucleosomes Proteasomes
自身免疫应答
DCTDs自身免疫的靶抗原-剪接体
snRNP
U1 snRNP
8.肾脏
25%患者有肾脏损害
高滴度抗U1RNP抗体 弥漫性肾小球肾炎和实质间质性病变很少发生 通常为膜性肾小球肾炎 有时也可引起肾病综合征 多数患者没有症状 有些患者出现肾血管性高血压危象 与硬皮病肾危象类似
9.消化系统
胃肠道受累是有SSc特征患者的主要表现 约见于60~80%患者
表现: 上消化道运动异常 食道上部和下部括约肌压力降低,食道远端2/3蠕动 减弱,进食后发噎和吞咽困难 可有腹腔出血、胆道出血、十二指肠出血、巨结肠 、胰腺炎、腹水、蛋白丢失性肠病、原发性胆汁性 肝硬化、自身免疫性肝炎、吸收不良综合征 腹痛:可能由肠蠕动减退、浆膜炎 肠系膜血管炎、结肠穿孔或胰腺炎等所致
高滴度斑点型ANA和抗U1RNP抗体
临床综合征
雷诺现象、双手肿胀、多关节痛或关节炎、 肢端硬化、肌炎、食道运动功能障碍、肺动 脉高压等
临床表现
组成的各CTD(SLE, SSc, PM/DM或RA)的临床症 状多种临床表现并非同时出现 重叠的特征可以相继出现 不同的患者表现各异
1.早期症状 多有易疲劳、肌痛、关节痛和雷诺现象 手或手指肿胀+高滴度斑点型ANA- 仔细随诊 UCTD+高滴度抗U1RNP抗体→MCTD MCTD急性起病少见,表现 --PM、急性关节炎、无菌性脑膜炎、指趾坏疽、 高热、急性腹痛和三叉神经病
35%进展为某种DCTD 一种DCTD→另一种DCTD
Spliceosomes Nucleosomes Proteasomes
自身免疫应答
DCTDs自身免疫的靶抗原-剪接体
snRNP
U1 snRNP
重叠综合征PPT课件
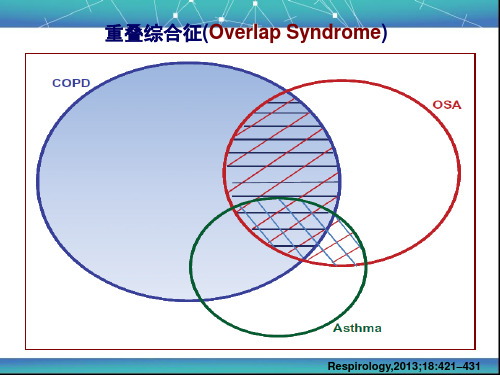
心脏疾病等因素外, 重叠综合征患者的睡眠效率分别于 AHI(P<0.01)和肺过度充气(P<0.03)相关。
其确切的机制尚不清楚,推断重叠综合征患者降低肺部过
度通气有可能会改善睡眠质量。
Kwon JS, et al. COPD. 2009;6:441-445.
OSA与重叠综合征的氧化应激反应
COPD与OSA存在氧化应激反应,反应产生大量ROS. 过量
1.49
Results.
治疗组 慢波睡眠时间%延长 (27.9±2.7 vs 42.3±4.2; p<0.01) 睡眠效率改善 (90.8±1.3 vs 94.4±1.5; p<0.05). AHI减低 (61.2±8.5 vs 43.1±8.6; p<0.05), 暂停相关觉醒 (22.2±7.6 vs 11.6±4.7; p<0.05), 最长呼吸暂停时间(S) (54.9±7.1 vs 37.8±5.6; p<0.01), 每小时低氧事件 (51.8±7.7 vs 37±7.8; p<0.01) 、 Epworth 评分(16.6±0.8 vs 9.2±0.9; p<0.001) 显著减低. 这些变化对照组未能见到. N-乙酰半胱氨酸显著减低血脂质过氧化物,增加抗氧化指标(谷胱 甘肽).
Lo´pez-Acevedo,et al.报告OSA患者中有10–20%为 重叠综合征。
最近的一篇综述指出,COPD与OSA共存的患者在成 年人群中近1%。
Lee R, et al. Curr Opin Pulm Med 2011,17:79–83 McNicholas WT. Am J Respir Crit Care Med 2009; 180:692–700.
其确切的机制尚不清楚,推断重叠综合征患者降低肺部过
度通气有可能会改善睡眠质量。
Kwon JS, et al. COPD. 2009;6:441-445.
OSA与重叠综合征的氧化应激反应
COPD与OSA存在氧化应激反应,反应产生大量ROS. 过量
1.49
Results.
治疗组 慢波睡眠时间%延长 (27.9±2.7 vs 42.3±4.2; p<0.01) 睡眠效率改善 (90.8±1.3 vs 94.4±1.5; p<0.05). AHI减低 (61.2±8.5 vs 43.1±8.6; p<0.05), 暂停相关觉醒 (22.2±7.6 vs 11.6±4.7; p<0.05), 最长呼吸暂停时间(S) (54.9±7.1 vs 37.8±5.6; p<0.01), 每小时低氧事件 (51.8±7.7 vs 37±7.8; p<0.01) 、 Epworth 评分(16.6±0.8 vs 9.2±0.9; p<0.001) 显著减低. 这些变化对照组未能见到. N-乙酰半胱氨酸显著减低血脂质过氧化物,增加抗氧化指标(谷胱 甘肽).
Lo´pez-Acevedo,et al.报告OSA患者中有10–20%为 重叠综合征。
最近的一篇综述指出,COPD与OSA共存的患者在成 年人群中近1%。
Lee R, et al. Curr Opin Pulm Med 2011,17:79–83 McNicholas WT. Am J Respir Crit Care Med 2009; 180:692–700.
自身免疫性肝病-PPT

肝功能:ALT、AST早期可升高,一般不会达 上千,胆红素及ALP多轻到中度升高
高γ球蛋白血症,IgG升高明显 自身抗体:
I型:ANA和/或抗SMA阳性 II型:抗LKM-1和/或LC1阳性 III型:抗SLA和/或抗LP阳性
大家学习辛苦了,还是要坚持
继续保持安静
诊断标准
1. 排除病毒性肝炎,酒精,药物和化学物质,遗传代 谢疾病所致肝脏损伤
原发性硬化性胆管炎
治疗
激素及免疫抑制剂效果差 熊去氧胆酸有一定价值 肝移植
自身免疫性胆管炎(AIC)
总的特点 慢性迁延疾病. 女性多见。 自身抗体:ANA(+),AMA(—),SMA (+)。 实验室检查和组织学:呈淤胆的表现。 AIC 曾被称为AMA阴性的PBC。 目前认为AIC为自身免疫性肝病的局外综合征。
诊断 中年女性,慢性病程,有皮肤瘙痒,黄疸,
肝大,伴胆汁淤积性黄疸的生化改变而无梗阻 证据需考虑本病 美国肝病研究会标准: 1.胆汁淤积的生化指标如碱性磷酸酶等升高大 于6个月 2.影像学提示胆管正常 3.AMA或亚型 阳性 4.AMA及亚型阴性,肝穿刺符合PBC
原发性胆汁性肝硬化
鉴别诊断:
AIH:ALT、AST升高、IgG升高,病理肝细 胞损害为主。可重叠。
治疗无法获得缓解或治疗后复发预后较差, 多数患者最终发展为肝硬化
原发性胆汁性肝硬化
是一种病因未明的慢性进行性胆汁淤积 性肝脏疾病。 病理以肝内细小胆管的慢性非化脓性破 坏或肉芽肿性胆管炎,汇管区炎症,慢 性胆汁淤积,肝纤维化为特征 是一种自身免疫疾病,细胞免疫及体液 免疫均参与其发病
机制尚不清楚
纤维性胆管炎,大小胆管均可受累 典型改变:纤维闭塞性胆管炎(上皮细胞变
高γ球蛋白血症,IgG升高明显 自身抗体:
I型:ANA和/或抗SMA阳性 II型:抗LKM-1和/或LC1阳性 III型:抗SLA和/或抗LP阳性
大家学习辛苦了,还是要坚持
继续保持安静
诊断标准
1. 排除病毒性肝炎,酒精,药物和化学物质,遗传代 谢疾病所致肝脏损伤
原发性硬化性胆管炎
治疗
激素及免疫抑制剂效果差 熊去氧胆酸有一定价值 肝移植
自身免疫性胆管炎(AIC)
总的特点 慢性迁延疾病. 女性多见。 自身抗体:ANA(+),AMA(—),SMA (+)。 实验室检查和组织学:呈淤胆的表现。 AIC 曾被称为AMA阴性的PBC。 目前认为AIC为自身免疫性肝病的局外综合征。
诊断 中年女性,慢性病程,有皮肤瘙痒,黄疸,
肝大,伴胆汁淤积性黄疸的生化改变而无梗阻 证据需考虑本病 美国肝病研究会标准: 1.胆汁淤积的生化指标如碱性磷酸酶等升高大 于6个月 2.影像学提示胆管正常 3.AMA或亚型 阳性 4.AMA及亚型阴性,肝穿刺符合PBC
原发性胆汁性肝硬化
鉴别诊断:
AIH:ALT、AST升高、IgG升高,病理肝细 胞损害为主。可重叠。
治疗无法获得缓解或治疗后复发预后较差, 多数患者最终发展为肝硬化
原发性胆汁性肝硬化
是一种病因未明的慢性进行性胆汁淤积 性肝脏疾病。 病理以肝内细小胆管的慢性非化脓性破 坏或肉芽肿性胆管炎,汇管区炎症,慢 性胆汁淤积,肝纤维化为特征 是一种自身免疫疾病,细胞免疫及体液 免疫均参与其发病
机制尚不清楚
纤维性胆管炎,大小胆管均可受累 典型改变:纤维闭塞性胆管炎(上皮细胞变
重叠综合征诊断与治疗PPT

重叠综合征诊断与治疗
目录
单击此处添加文本 重叠综合征的诊断 重叠综合征的治疗 重叠综合征的预防与护理 重叠综合征的科研进展
诊断标准
症状:呼吸困难、咳嗽、胸痛等 体征:肺部X线检查、肺功能检查等 实验室检查:血常规、生化检查等
影像学检查:CT、MRI等
病理学检查:肺组织活检等
诊断标准:符合上述症状、体征、实验室检查、 影像学检查和病理学检查中的一项或多项,并排 除其他疾病可能。
定期进行身体 检查,及时发 现并治疗潜在
的疾病
加强个人卫生, 加强社交活动, 保持室内空气 保持良好的人 流通,避免接 际关系,避免 触有害物质和 孤独和抑郁
过敏原
学习并掌握一 些基本的急救 知识和技能, 以应对突发情
况
护理方法
保持良好的生活习惯,如规律 作息、合理饮食等
加强体育锻炼,提高身体素质
消化系统并发症:如胃炎、肠炎等
神经系统并发症:如头痛、头晕等
内分泌系统并发症:如糖尿病、甲状腺 功能异常等
免疫系统并发症:如免疫功能低下、过 敏反应等
药物治疗
非甾体抗炎药:用于缓解疼痛和炎症 抗风湿药物:如甲氨蝶呤、来氟米特等,用于控制病情 生物制剂:如肿瘤坏死因子抑制剂、白介素-1受体拮抗剂等,用于治疗严重的重叠综合征 糖皮质激素:用于控制病情,但需谨慎使用,避免副作用
非药物治疗
饮食调整:低盐、低脂、高纤维饮食 运动锻炼:有氧运动、力量训练、柔韧性训练 心理治疗:认知行为疗法、心理支持、放松训练 睡眠管理:保持良好的睡眠习惯,避免熬夜和过度疲劳
手术治疗
手术方法:关节镜下清理、 关节融合、关节置换
手术风险:感染、出血、神 经损伤、关节僵硬
手术适应症:严重疼痛、功 能障碍、保守治疗无效
目录
单击此处添加文本 重叠综合征的诊断 重叠综合征的治疗 重叠综合征的预防与护理 重叠综合征的科研进展
诊断标准
症状:呼吸困难、咳嗽、胸痛等 体征:肺部X线检查、肺功能检查等 实验室检查:血常规、生化检查等
影像学检查:CT、MRI等
病理学检查:肺组织活检等
诊断标准:符合上述症状、体征、实验室检查、 影像学检查和病理学检查中的一项或多项,并排 除其他疾病可能。
定期进行身体 检查,及时发 现并治疗潜在
的疾病
加强个人卫生, 加强社交活动, 保持室内空气 保持良好的人 流通,避免接 际关系,避免 触有害物质和 孤独和抑郁
过敏原
学习并掌握一 些基本的急救 知识和技能, 以应对突发情
况
护理方法
保持良好的生活习惯,如规律 作息、合理饮食等
加强体育锻炼,提高身体素质
消化系统并发症:如胃炎、肠炎等
神经系统并发症:如头痛、头晕等
内分泌系统并发症:如糖尿病、甲状腺 功能异常等
免疫系统并发症:如免疫功能低下、过 敏反应等
药物治疗
非甾体抗炎药:用于缓解疼痛和炎症 抗风湿药物:如甲氨蝶呤、来氟米特等,用于控制病情 生物制剂:如肿瘤坏死因子抑制剂、白介素-1受体拮抗剂等,用于治疗严重的重叠综合征 糖皮质激素:用于控制病情,但需谨慎使用,避免副作用
非药物治疗
饮食调整:低盐、低脂、高纤维饮食 运动锻炼:有氧运动、力量训练、柔韧性训练 心理治疗:认知行为疗法、心理支持、放松训练 睡眠管理:保持良好的睡眠习惯,避免熬夜和过度疲劳
手术治疗
手术方法:关节镜下清理、 关节融合、关节置换
手术风险:感染、出血、神 经损伤、关节僵硬
手术适应症:严重疼痛、功 能障碍、保守治疗无效
ACOS

哮喘、慢阻肺、ACOS的鉴别
哮喘
慢阻肺
发病年龄<20岁 症状随时间(分、小时、天)变动 症状在夜间或清晨加重 诱发因素:运动、情绪变化、尘灰、过
敏原暴露 气流受限可变度大 曾诊断哮喘 有哮喘家族史或其它过敏性疾病 症状不同季节可能有变化,但不会逐年
加重 可自发缓解,支气管舒张剂吸入即缓解
吸入激素数周后好转 X线胸片无异常
支气管哮喘慢性阻塞性肺疾病 重叠综合征 (ACOS)
Luo Yong
2014.11.19
慢阻肺概念演变
• 气流受限 • 不可逆性 • 不完全可逆 • 持续气流受限
ACOS逐级诊断
确定是否存在慢性气道疾病 哮喘、慢阻肺、ACOS鉴别
肺功能检测 调整治疗策略 进一步评估
ACOS逐级诊断
确定是否存在慢性气道疾病 哮喘、慢阻肺、ACOS鉴别
ACOS逐级诊断
确定是否存在慢性气道疾病 哮喘、慢阻肺、ACOS鉴别
肺功能检测 调整治疗策略 进一步评估
ICS
LABA
ACOS逐级诊断
确定是否存在慢性气道疾病 哮喘、慢阻肺、ACOS鉴别
肺功能检测 调整治疗策略 进一步评估
进一步评估
• 治疗后症状不缓解,甚至加重 • 拟似慢性气道疾病,但哮喘或慢阻肺均不典型 • 出现其它症状与体征(发热、咯血等)
肺功能检测 调整治疗策略 进一步评估
确定是否存在慢性气道疾病
• 慢性咳嗽、咳痰、喘息 • 反复呼吸道感染 • 曾诊断哮喘?慢阻肺? • 曾使用过吸入性药物 • 吸烟史 • 环境污染史 • 肺气肿体征,哮鸣音 • 胸部CT异常
ACOS逐级诊断
确定是否存在慢性气道疾病 哮喘、慢阻肺、ACOS鉴别
肺功能检测 调整治疗策略 进一步评估
医学信息学论文ICD-10第十三章肌肉骨骼系统和结缔组织疾病ppt课件

• 主动脉弓综合征(高安病)M31.4 主导词--综合征 P1442页 高安病[无脉病] P343页
21
பைடு நூலகம்
谢 谢!
22
18
例1:腔隙综合征
• 阅读病历确定: 创伤性(临床常见),非创伤性,胫前综合征
• 查:综合征 P1437页 -腔隙(深部)(后部)T79.6 --非创伤性 M62.2
• 又查:综合征 P1434页 -胫 --后 M76.8 --前 M76.8
核对一卷,编码准确
19
例2:进行性全身性硬皮病
• 全身性硬皮病(侵犯身体各部位结缔组织 的全身疾病),主导词-硬化
9
关节病 M00-M25
二、非感染性关节病 M15-M19 包括骨性关节炎、骨关节病 查找编码的主导词: 关节病(非炎性) 骨关节病 例:膝骨关节炎 主导词:膝关节病 -原发性(单侧)M17.1
核对卷一,编码准确
10
系统性结缔组织疾患 M30-M36
• 包括:自身免疫疾病:系统性,NOS 胶原病,结缔组织(血管性)疾病
关节炎
8
关节病 M00-M25
(3)M05-M14 炎性多关节病 M08 幼年型关节炎--16岁以下的幼年的类风湿
性关节炎 M08 分类轴心为临床表现
过敏性亚败血症(幼年型斯蒂尔病-Still病), 一种特指的幼年型关节炎 主导词: 斯蒂尔病
关节炎 -幼年型 M08.9(未特指) --伴有全身发病 M08.2
例:同时有干燥综合征和系统性红斑狼疮 主要编码 M35.1 附加编码 35.0和 32.1
12
背部病 M40-M54
• 颈椎病--广义的诊断,包括颈椎任何疾病 例:颈椎骨性关节炎(或颈椎关节强硬),
21
பைடு நூலகம்
谢 谢!
22
18
例1:腔隙综合征
• 阅读病历确定: 创伤性(临床常见),非创伤性,胫前综合征
• 查:综合征 P1437页 -腔隙(深部)(后部)T79.6 --非创伤性 M62.2
• 又查:综合征 P1434页 -胫 --后 M76.8 --前 M76.8
核对一卷,编码准确
19
例2:进行性全身性硬皮病
• 全身性硬皮病(侵犯身体各部位结缔组织 的全身疾病),主导词-硬化
9
关节病 M00-M25
二、非感染性关节病 M15-M19 包括骨性关节炎、骨关节病 查找编码的主导词: 关节病(非炎性) 骨关节病 例:膝骨关节炎 主导词:膝关节病 -原发性(单侧)M17.1
核对卷一,编码准确
10
系统性结缔组织疾患 M30-M36
• 包括:自身免疫疾病:系统性,NOS 胶原病,结缔组织(血管性)疾病
关节炎
8
关节病 M00-M25
(3)M05-M14 炎性多关节病 M08 幼年型关节炎--16岁以下的幼年的类风湿
性关节炎 M08 分类轴心为临床表现
过敏性亚败血症(幼年型斯蒂尔病-Still病), 一种特指的幼年型关节炎 主导词: 斯蒂尔病
关节炎 -幼年型 M08.9(未特指) --伴有全身发病 M08.2
例:同时有干燥综合征和系统性红斑狼疮 主要编码 M35.1 附加编码 35.0和 32.1
12
背部病 M40-M54
• 颈椎病--广义的诊断,包括颈椎任何疾病 例:颈椎骨性关节炎(或颈椎关节强硬),
COPD与OSA重叠综合征

7.49±11.87*
9.13±12.59
4.51 (1.36,11.59)
28.86 18.63
3.51 (1.35,8.81) *
22.32* 13.97*
Am J Respir Crit Care Med 2003;167:7–14
经过BMI校正后,两组无显著性差异
近期研究:OSAHS和COPD共存 可能是巧合
• 较长时间(常数分钟)的低氧和较缓慢 的恢复可以与OSA的间歇低氧鉴别,后 者的低氧很少超过1分钟,并且往往很快 就恢复到正常水平。
COPD
OSA
COPD睡眠低氧与OSA睡眠低氧
COPD与OSAHS睡眠低氧的异同
重叠综合征的流行病学研究
• 早期研究:认为两者同时存在的可能性非常 高
– Guilleminault 等研究了26例COPD患者,发现 其中22例伴呼吸暂停(85%)(因嗜睡而在睡眠 门诊就诊患者) – Bradley 等和Chaouat 等观察了OSA患者(n = 50和265)的COPD发生率,结果发现分别为 14% 和11% (40岁以上人群)
OSAHS影响 1、Sanders等发现与单纯阻塞性肺疾病患 者相比,重叠综合征者有较高的Epworth 睡眠评分,总睡眠时间缩短,睡眠效率下 降,觉醒指数增加 2、而重叠综合征与单纯SAHS患者相比, 两者的差别并不明显 —— 提示重叠综合征睡眠质量的下降主要 受SAHS的影响,而并非气流受限的程度 影响。
• 睡眠质量下降 1、总睡眠时间缩短、睡眠效率下降、微觉 醒指数增加 2、ESS评分增加 3、打鼾、夜间憋醒
• 睡眠质量下降原因 COPD的影响: 1、许多COPD患者睡眠质量差,EEG检查 也发现睡眠质量下降的证据,尤其是重 度COPD者。 2、另一方面,轻度COPD可能不影响睡眠 质量。在上面SHHS研究中观察到1138 例不伴OSA的轻度COPD患者,睡眠较 少受到影响,睡眠结构与FEV1水平无明 显相关性。
9.13±12.59
4.51 (1.36,11.59)
28.86 18.63
3.51 (1.35,8.81) *
22.32* 13.97*
Am J Respir Crit Care Med 2003;167:7–14
经过BMI校正后,两组无显著性差异
近期研究:OSAHS和COPD共存 可能是巧合
• 较长时间(常数分钟)的低氧和较缓慢 的恢复可以与OSA的间歇低氧鉴别,后 者的低氧很少超过1分钟,并且往往很快 就恢复到正常水平。
COPD
OSA
COPD睡眠低氧与OSA睡眠低氧
COPD与OSAHS睡眠低氧的异同
重叠综合征的流行病学研究
• 早期研究:认为两者同时存在的可能性非常 高
– Guilleminault 等研究了26例COPD患者,发现 其中22例伴呼吸暂停(85%)(因嗜睡而在睡眠 门诊就诊患者) – Bradley 等和Chaouat 等观察了OSA患者(n = 50和265)的COPD发生率,结果发现分别为 14% 和11% (40岁以上人群)
OSAHS影响 1、Sanders等发现与单纯阻塞性肺疾病患 者相比,重叠综合征者有较高的Epworth 睡眠评分,总睡眠时间缩短,睡眠效率下 降,觉醒指数增加 2、而重叠综合征与单纯SAHS患者相比, 两者的差别并不明显 —— 提示重叠综合征睡眠质量的下降主要 受SAHS的影响,而并非气流受限的程度 影响。
• 睡眠质量下降 1、总睡眠时间缩短、睡眠效率下降、微觉 醒指数增加 2、ESS评分增加 3、打鼾、夜间憋醒
• 睡眠质量下降原因 COPD的影响: 1、许多COPD患者睡眠质量差,EEG检查 也发现睡眠质量下降的证据,尤其是重 度COPD者。 2、另一方面,轻度COPD可能不影响睡眠 质量。在上面SHHS研究中观察到1138 例不伴OSA的轻度COPD患者,睡眠较 少受到影响,睡眠结构与FEV1水平无明 显相关性。
混合结缔组织病和重叠综合征

很少发生。 • 有时也可引起肾病综合征,但大多数患者没有
症状。 • 有些患者出现肾血管性高血压危象,与硬皮病
肾危像类似。 • 长期肾脏病变可引起淀粉样变和肾功能不全。
神经系统
• 中枢神经系统病变并不是MCTD显著的临床特 征,约占10%左右。
• 最常见的表现是三叉神经病变。
• 头痛是常见症状,多数患者可能是血管性头 痛。有些患者头痛伴发热、肌痛,类似病毒 感染后遗症,出现脑膜刺激征。
• 面部皮肤可有硬皮样改变,但真正硬皮病 面容则少见。
• 少数患者有典型的皮肌炎皮肤改变,如眶 周水肿性紫红色皮疹,关节伸侧皮疹。
• 某些患者在表皮-真皮交界处有免疫球蛋 白沉积。
关节
• 几乎所有患者都有关节疼痛和发僵。60%的 患者最终发展为明确的关节炎,临床特点 与RA相似,易受累关节为掌指关节、近端 指间关节和腕关节,但通常无关节变形, 如尺侧偏斜,天鹅颈畸形和钮扣花畸形, 放射学检查缺乏严重的侵蚀性病变,但有些 患者也可见关节边缘侵蚀和关节破坏。少 数患者可出现皮下结节。
发病机制
• 目前认为MCTD的可能发病机制为B淋巴细胞 功能亢进和T抑制性淋巴细胞功能减低。 Palaeios(1981)等发现患者T细胞免疫调 节异常,循环Tar细胞数正常或增高,但对 T淋巴细胞反馈抑制受损,此功能异常不能 以血清胸腺因子纠正,或认为患者Th细胞 接受Ts细胞的抑制信号减少或由于抗U1RNP 抗体通过Fc受体穿透单核细胞,造成抑制 性T细胞缺陷。
皮肤黏膜
• 雷诺现象伴手指肿胀、变粗,全手水肿 有时是MCTD患者最常见和最早的表现
• 约40%患者的皮肤病变表现为狼疮样皮 疹,尤其是颧部红斑和盘状红斑。
• 黏膜损害包括颊黏膜溃疡,干燥性复合 性口、外生殖器溃疡和鼻中隔穿孔。
症状。 • 有些患者出现肾血管性高血压危象,与硬皮病
肾危像类似。 • 长期肾脏病变可引起淀粉样变和肾功能不全。
神经系统
• 中枢神经系统病变并不是MCTD显著的临床特 征,约占10%左右。
• 最常见的表现是三叉神经病变。
• 头痛是常见症状,多数患者可能是血管性头 痛。有些患者头痛伴发热、肌痛,类似病毒 感染后遗症,出现脑膜刺激征。
• 面部皮肤可有硬皮样改变,但真正硬皮病 面容则少见。
• 少数患者有典型的皮肌炎皮肤改变,如眶 周水肿性紫红色皮疹,关节伸侧皮疹。
• 某些患者在表皮-真皮交界处有免疫球蛋 白沉积。
关节
• 几乎所有患者都有关节疼痛和发僵。60%的 患者最终发展为明确的关节炎,临床特点 与RA相似,易受累关节为掌指关节、近端 指间关节和腕关节,但通常无关节变形, 如尺侧偏斜,天鹅颈畸形和钮扣花畸形, 放射学检查缺乏严重的侵蚀性病变,但有些 患者也可见关节边缘侵蚀和关节破坏。少 数患者可出现皮下结节。
发病机制
• 目前认为MCTD的可能发病机制为B淋巴细胞 功能亢进和T抑制性淋巴细胞功能减低。 Palaeios(1981)等发现患者T细胞免疫调 节异常,循环Tar细胞数正常或增高,但对 T淋巴细胞反馈抑制受损,此功能异常不能 以血清胸腺因子纠正,或认为患者Th细胞 接受Ts细胞的抑制信号减少或由于抗U1RNP 抗体通过Fc受体穿透单核细胞,造成抑制 性T细胞缺陷。
皮肤黏膜
• 雷诺现象伴手指肿胀、变粗,全手水肿 有时是MCTD患者最常见和最早的表现
• 约40%患者的皮肤病变表现为狼疮样皮 疹,尤其是颧部红斑和盘状红斑。
• 黏膜损害包括颊黏膜溃疡,干燥性复合 性口、外生殖器溃疡和鼻中隔穿孔。
自身免疫性肝病pptppt课件

– 病理:
桥接坏死、纤维隔形成、再生结节
原发性胆汁性肝硬化
临床表现
– 早期瘙痒症状 – 胆汁淤积表现 – 中晚期肝硬化、门脉高压表现 – 常伴其他自身免疫性疾病:SS(80%)、桥本氏
甲状腺炎(25%)、SLE、溶贫、ITP
原发性胆汁性肝硬化
实验室检查
– 肝酶:ALP、GGT、5-核苷酸酶升高 – 血清免疫球蛋白水平增高,以IgM增高为主 – AMA(98%),esp.AMA-M2
目标:减轻胆汁淤积导致的细胞毒作用 用药:熊去氧胆酸、秋水仙碱、MTX – 肝移植
原发性硬化性胆管炎
临床表现:
– 男性多见(>65%),任何年龄段 – 波动性黄疸、瘙痒、腹痛、乏力,也可无任何症状 – 常伴胆系感染 – 常伴发IBD(75%),UC明显多于CD。
原发性硬化性胆管炎
实验室检查:
何诊断?
– 流行病学:PBC发病率极低 – 生存率:有症状PBC平均生存时间6年 – Ig:IgM升高4例,IgG升高10例 – ACA:阳性情况与AMA不平行 – 伴发症状:无一例伴发SSc、甲状腺炎、RA、SLE
对SS合并胆汁淤积症的探讨
结论:我国应以原发SS的肝损害情况多见 对于SS+胆汁淤积+AMA(-),应行胆管造影UC
自身免疫性肝炎
实验室检查
– 肝酶:ALT、AST升高明显 – 高γ球蛋白血症,IgG升高明显 – 自身抗体:
I型:ANA和/或抗SMA阳性 II型:抗LKM-1阳性,ANA、抗SMA阴性 III型:抗SLA阳性,ANA、抗SMA、抗LKM-1阴性
原发性胆汁性肝硬化
病理:
– 肉芽肿性胆管炎,主要累及中等胆管 – 早期非化脓性破坏性胆管炎 – 晚期肝硬化
桥接坏死、纤维隔形成、再生结节
原发性胆汁性肝硬化
临床表现
– 早期瘙痒症状 – 胆汁淤积表现 – 中晚期肝硬化、门脉高压表现 – 常伴其他自身免疫性疾病:SS(80%)、桥本氏
甲状腺炎(25%)、SLE、溶贫、ITP
原发性胆汁性肝硬化
实验室检查
– 肝酶:ALP、GGT、5-核苷酸酶升高 – 血清免疫球蛋白水平增高,以IgM增高为主 – AMA(98%),esp.AMA-M2
目标:减轻胆汁淤积导致的细胞毒作用 用药:熊去氧胆酸、秋水仙碱、MTX – 肝移植
原发性硬化性胆管炎
临床表现:
– 男性多见(>65%),任何年龄段 – 波动性黄疸、瘙痒、腹痛、乏力,也可无任何症状 – 常伴胆系感染 – 常伴发IBD(75%),UC明显多于CD。
原发性硬化性胆管炎
实验室检查:
何诊断?
– 流行病学:PBC发病率极低 – 生存率:有症状PBC平均生存时间6年 – Ig:IgM升高4例,IgG升高10例 – ACA:阳性情况与AMA不平行 – 伴发症状:无一例伴发SSc、甲状腺炎、RA、SLE
对SS合并胆汁淤积症的探讨
结论:我国应以原发SS的肝损害情况多见 对于SS+胆汁淤积+AMA(-),应行胆管造影UC
自身免疫性肝炎
实验室检查
– 肝酶:ALT、AST升高明显 – 高γ球蛋白血症,IgG升高明显 – 自身抗体:
I型:ANA和/或抗SMA阳性 II型:抗LKM-1阳性,ANA、抗SMA阴性 III型:抗SLA阳性,ANA、抗SMA、抗LKM-1阴性
原发性胆汁性肝硬化
病理:
– 肉芽肿性胆管炎,主要累及中等胆管 – 早期非化脓性破坏性胆管炎 – 晚期肝硬化
OSAS和COPD重叠综合征的诊治PPT课件

❖ OS患者睡眠呼吸紊乱以低通气为主,出现持续 肺泡低通气的情况较多,低通气指数在呼吸紊 乱指数中所占比例较大,单纯发生呼吸暂停的 患者较少。
❖ OS患者出现与睡眠相关的低氧是由肺泡通气不 足引起,而非呼吸暂停。
❖ Sleep and sleep-disordered breathing in adults with predominantly mild obstructive airway disease.Am精J选Rpepst2p0i2r1C最r新it Care Med.2003,167:7一14.8
❖ 睡眠结构破坏更为严重,睡眠质量更差,嗜睡更明显,交通发生肺动脉高压、心律失常等心血管疾病。 ❖ 死亡率增加。
❖ Diagnostic and therapeutic approach to coexistent chronic obstructive pulmonary disease
16
Respiratory Research.2013,14:66.
OSAS和COPD认知损伤
4
OS病理生理学
精选ppt2021最新
5
❖ COPD是指具有气流受限为特征的疾病,患者由于 慢性气道炎症,形成下呼吸道的阻塞性改变,通气 /血流比例失调,晚期更合并弥散功能减退,故低 氧血症为COPD的常见并发症。
❖ OSAS是以上气道的狭窄或阻塞,睡眠中严重打鼾 、反复发生呼吸暂停和低通气、睡眠结构紊乱、白 天嗜睡为特征的疾病,伴有间断的低氧血症和(或) 高碳酸血症。
15
Obstructive Sleep Apnea .Sleep Disord, 2014; ID 508372.
OS步行能力
❖ Nocturnal CPAP improves walking capac精ity选inppCtO20P2D1最pa新tients with obstructive sleep apnoea.
❖ OS患者出现与睡眠相关的低氧是由肺泡通气不 足引起,而非呼吸暂停。
❖ Sleep and sleep-disordered breathing in adults with predominantly mild obstructive airway disease.Am精J选Rpepst2p0i2r1C最r新it Care Med.2003,167:7一14.8
❖ 睡眠结构破坏更为严重,睡眠质量更差,嗜睡更明显,交通发生肺动脉高压、心律失常等心血管疾病。 ❖ 死亡率增加。
❖ Diagnostic and therapeutic approach to coexistent chronic obstructive pulmonary disease
16
Respiratory Research.2013,14:66.
OSAS和COPD认知损伤
4
OS病理生理学
精选ppt2021最新
5
❖ COPD是指具有气流受限为特征的疾病,患者由于 慢性气道炎症,形成下呼吸道的阻塞性改变,通气 /血流比例失调,晚期更合并弥散功能减退,故低 氧血症为COPD的常见并发症。
❖ OSAS是以上气道的狭窄或阻塞,睡眠中严重打鼾 、反复发生呼吸暂停和低通气、睡眠结构紊乱、白 天嗜睡为特征的疾病,伴有间断的低氧血症和(或) 高碳酸血症。
15
Obstructive Sleep Apnea .Sleep Disord, 2014; ID 508372.
OS步行能力
❖ Nocturnal CPAP improves walking capac精ity选inppCtO20P2D1最pa新tients with obstructive sleep apnoea.
COPD与OSA重叠综合征ppt课件

Am J Respir Crit Care Med 2003;167:7–14
SHHS研究结果
表1: 有或无COPD者RDI情况
无COPD者 (n=4816)
有COPD者 (n=1138)
RDI (平均数+标准差) RDI (中位数及范围) RDI>10/h率(%) RDI>15/h率(%)
9.13±12.59 4.51 (1.36,11.59) 28.86 18.63
低氧时期: COPD:主要出现在白天,但夜间也可加重 OSA:夜间睡眠时发生 临床表现: COPD:肺动脉高压、呼吸衰竭和右心衰 OSA:白天嗜睡、心脑血管并发症(高血压) 诊断: COPD:肺功能 OSA:睡眠监测 治疗 COPD:扩张支气管+抗炎+呼吸支持 OSA:CPAP或手术
有关重叠综合征的几个问题
SandersMH, Newman AB, Haggerty CL. Am J Respir Crit Care Med 2003;167:7–14.
白天低氧血症
Chaouat发现17/30例(57%)OS患者PO2≤65 mmHg,明显高于SAHS者(54/235,23%);OS高碳酸血症者(PaCO2 ≥45 mmHg)有8/30例(27%),也明显多于SAHS者(19/235,8%)。 这个结果与Alford观察到的重叠综合征类似,他们观察到的重叠综合征者PaO2 为65±6.8 mmHg,PaCO2 为 45.2±6.6 mmHg。
Sleep Heart Health Study (SHHS) 研究
Sleep Heart Health Study (SHHS) 研究:年龄大于40岁,n=5954,均行便携式睡眠监测 COPD组 (n = 1,138, 19%) 平均FEV1/FVC 为 63.8 ± 6.6% 无COPD组 (n = 4,816, 81%)平均FEV1/ FVC 为 78.3 ± 5.3%
SHHS研究结果
表1: 有或无COPD者RDI情况
无COPD者 (n=4816)
有COPD者 (n=1138)
RDI (平均数+标准差) RDI (中位数及范围) RDI>10/h率(%) RDI>15/h率(%)
9.13±12.59 4.51 (1.36,11.59) 28.86 18.63
低氧时期: COPD:主要出现在白天,但夜间也可加重 OSA:夜间睡眠时发生 临床表现: COPD:肺动脉高压、呼吸衰竭和右心衰 OSA:白天嗜睡、心脑血管并发症(高血压) 诊断: COPD:肺功能 OSA:睡眠监测 治疗 COPD:扩张支气管+抗炎+呼吸支持 OSA:CPAP或手术
有关重叠综合征的几个问题
SandersMH, Newman AB, Haggerty CL. Am J Respir Crit Care Med 2003;167:7–14.
白天低氧血症
Chaouat发现17/30例(57%)OS患者PO2≤65 mmHg,明显高于SAHS者(54/235,23%);OS高碳酸血症者(PaCO2 ≥45 mmHg)有8/30例(27%),也明显多于SAHS者(19/235,8%)。 这个结果与Alford观察到的重叠综合征类似,他们观察到的重叠综合征者PaO2 为65±6.8 mmHg,PaCO2 为 45.2±6.6 mmHg。
Sleep Heart Health Study (SHHS) 研究
Sleep Heart Health Study (SHHS) 研究:年龄大于40岁,n=5954,均行便携式睡眠监测 COPD组 (n = 1,138, 19%) 平均FEV1/FVC 为 63.8 ± 6.6% 无COPD组 (n = 4,816, 81%)平均FEV1/ FVC 为 78.3 ± 5.3%
重叠综合症ppt课件

Step-wise approach to diagnosing ACOS
Asthma ACOS
• childhood asthma with persistent wheeze from the first years of life into adulthood
• Longstanding asthma without taking ICS
asthma
ACOS
COPD
Prevalence of ACOS
Different criteria different outcome
Burden of ACOS
Andersen H. High hospital burden in overlap syndrome of asthma and COPD. Clin. Respir. J. 2013; 7: 342–6.
呼吸内科
材料来源
Main teaching points
重叠综合征是同时具有哮喘和慢 阻肺特点的气流受限性疾病
除了吸入激素和支气管扩张药物外, 有必要明确和排除可避免的危险因素,
比如吸烟。
肺功能快速下降的重叠综合征 病人多见于哮喘合并吸烟的患
者
引言
ACOS
Phenotype of COPD ?
thorough interview
Eos
Spirometry
ACOS
GINA and GOLD. Diagnosis of diseases of chronic airflow limitation:asthma, COPD and asthma-COPD overlap syndrome
(ACOS) (updated 2015). Available from URL: http:// /. Accessed: 13 April 2015.
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
国外一项研究观察了重叠综合征的临床和气道炎症特点, 发现有重叠综合征的患者多有吸烟史,重叠综合征患者痰 中性粒细胞数和白细胞总数最高,中性粒细胞绝对值比单 纯哮喘患者高5倍。单纯的哮喘患者与健康对照者比较, 痰嗜酸粒细胞数显著增加,但与COPD或重叠综合征比较 则无差异。研究提示重叠综合征在年长患者(55岁以上) 比较常见,气道炎症类型更像COPD。
哮喘和COPD重叠的治 疗策略
2013年5月
重叠综合征
哮喘于COPD
是气道慢性炎症疾病是两种不同的疾病 共同的病理生理特点是气流受限
重叠综合征
哮喘于COPD
两者的区别似乎显而易见。但在临床中, 要做到不将哮喘误诊为COPD,或不将 COPD 误诊为哮喘,有时并非易事。更复 杂的是哮喘与COPD并存的情况,即“哮喘 与COPD重叠综合征”(简称重叠综合征)。
重叠综合征
COPD和哮喘的危险因素
重叠综合征
二者区别
1.COPD气流受限不完全可逆,并呈进行性发展, 与气道和肺的异常炎症反应有关,主要发生在小 气道,气道炎症以中性粒细胞、巨噬细胞、 CD8+Th1淋巴细胞为主。使用支气管舒张剂缓解 气道阻塞所导致的COPD相关症状是治疗COPD的 基础。 2.哮喘为气道慢性非特异性炎症疾病,许多炎症细 胞和炎症因子参与哮喘的发病,慢性炎症导致气 道高反应性。炎症部位主要在大气道,属于过敏 性气道炎症,以嗜酸性粒细胞、肥大细胞、 C上D腺4+素T受h2体淋激巴动细剂胞是为治主疗。哮单喘独的使一用线IC用S或药联。合β2肾
重叠综合征
诊断
1.病理生理:重叠综合征患者应具有不完全可逆性气流阻塞的证据, 即支气管舒张剂后第一秒用力呼气量/用力肺活量(FEV1/FVC) <70%,伴FEV1降低。此外还应具有气流变异度增加的证据,即支气 管舒张剂反应性增加或支气管高反应性
2.气道炎症
重叠综合征
诊断
三个主要标准: 1.支气管舒张试验强阳性(FEV1增加
>15%或FEV1超过基线值400ml以上) 2.痰嗜酸性粒细胞增加 3.个人哮喘史(40岁之前)
重叠综合征
诊断
三个次要标准 1.总IgE水平升高 2.个人过敏史 3.2次以上支气管舒张实验阳性反应
(FEV1增加>12%或FEV1超过基线值200ml 以上)
重叠综合征
诊断
吸烟的哮喘患者、发展为不完全可逆性气流阻塞的哮喘患 者、非吸烟COPD患者三组人群中,吸烟的哮喘患者具有 与COPD相似的特征,包括对糖皮质激素反应较差、气道 中性粒细胞增多,而嗜酸粒细胞炎症不突出。而且中性粒 细胞增多程度与FEV1下降相关。
重叠综合征
诊断
对于典型病例鉴别不困难。 哮喘与COPD同时存在的情况:高龄哮喘患
者、难治性哮喘、吸烟的哮喘患者会出现 COPD的特点:
症状反复加重、固定气流受限,嗜酸性粒 细胞和中性粒细胞浸润气道,大小气道均 受累,气道结构发生纤维化、平滑肌增生 改变,甚至肺泡结构发生破坏。对糖皮质 激素以及β2受体激动剂不敏感。
重叠综合征
治疗
1.推荐尽早使用ICS 2.ICS的剂量应根据症状的控制、肺功能和
痰中嗜酸性粒细胞进行调整 3.对于严重COPD以及COPD合并哮喘患者,
建议使用3种药物联合治疗,即ICS、 LABA、 吸入长效抗胆碱能药物。
重叠综合征
治疗
重叠综合征
治疗
重叠综合征
重叠综合征
重叠综合征
பைடு நூலகம்因和发病
重叠危险因素多,合并发生率不统一,哮喘与 COPD并存的原因是多方面的。 1.两者均为常见病,重叠概率必然较大。更重 要的是,两种疾病可能具有共同的危险因素或起源 相近,即一种疾病可能会演变成另一种。 2.过敏是哮喘的危险因素,而吸烟是COPD最主要的 危险因素。 3.支气管高反应性是共同特点(共同危险因素)。
哮喘和COPD重叠的治 疗策略
2013年5月
重叠综合征
哮喘于COPD
是气道慢性炎症疾病是两种不同的疾病 共同的病理生理特点是气流受限
重叠综合征
哮喘于COPD
两者的区别似乎显而易见。但在临床中, 要做到不将哮喘误诊为COPD,或不将 COPD 误诊为哮喘,有时并非易事。更复 杂的是哮喘与COPD并存的情况,即“哮喘 与COPD重叠综合征”(简称重叠综合征)。
重叠综合征
COPD和哮喘的危险因素
重叠综合征
二者区别
1.COPD气流受限不完全可逆,并呈进行性发展, 与气道和肺的异常炎症反应有关,主要发生在小 气道,气道炎症以中性粒细胞、巨噬细胞、 CD8+Th1淋巴细胞为主。使用支气管舒张剂缓解 气道阻塞所导致的COPD相关症状是治疗COPD的 基础。 2.哮喘为气道慢性非特异性炎症疾病,许多炎症细 胞和炎症因子参与哮喘的发病,慢性炎症导致气 道高反应性。炎症部位主要在大气道,属于过敏 性气道炎症,以嗜酸性粒细胞、肥大细胞、 C上D腺4+素T受h2体淋激巴动细剂胞是为治主疗。哮单喘独的使一用线IC用S或药联。合β2肾
重叠综合征
诊断
1.病理生理:重叠综合征患者应具有不完全可逆性气流阻塞的证据, 即支气管舒张剂后第一秒用力呼气量/用力肺活量(FEV1/FVC) <70%,伴FEV1降低。此外还应具有气流变异度增加的证据,即支气 管舒张剂反应性增加或支气管高反应性
2.气道炎症
重叠综合征
诊断
三个主要标准: 1.支气管舒张试验强阳性(FEV1增加
>15%或FEV1超过基线值400ml以上) 2.痰嗜酸性粒细胞增加 3.个人哮喘史(40岁之前)
重叠综合征
诊断
三个次要标准 1.总IgE水平升高 2.个人过敏史 3.2次以上支气管舒张实验阳性反应
(FEV1增加>12%或FEV1超过基线值200ml 以上)
重叠综合征
诊断
吸烟的哮喘患者、发展为不完全可逆性气流阻塞的哮喘患 者、非吸烟COPD患者三组人群中,吸烟的哮喘患者具有 与COPD相似的特征,包括对糖皮质激素反应较差、气道 中性粒细胞增多,而嗜酸粒细胞炎症不突出。而且中性粒 细胞增多程度与FEV1下降相关。
重叠综合征
诊断
对于典型病例鉴别不困难。 哮喘与COPD同时存在的情况:高龄哮喘患
者、难治性哮喘、吸烟的哮喘患者会出现 COPD的特点:
症状反复加重、固定气流受限,嗜酸性粒 细胞和中性粒细胞浸润气道,大小气道均 受累,气道结构发生纤维化、平滑肌增生 改变,甚至肺泡结构发生破坏。对糖皮质 激素以及β2受体激动剂不敏感。
重叠综合征
治疗
1.推荐尽早使用ICS 2.ICS的剂量应根据症状的控制、肺功能和
痰中嗜酸性粒细胞进行调整 3.对于严重COPD以及COPD合并哮喘患者,
建议使用3种药物联合治疗,即ICS、 LABA、 吸入长效抗胆碱能药物。
重叠综合征
治疗
重叠综合征
治疗
重叠综合征
重叠综合征
重叠综合征
பைடு நூலகம்因和发病
重叠危险因素多,合并发生率不统一,哮喘与 COPD并存的原因是多方面的。 1.两者均为常见病,重叠概率必然较大。更重 要的是,两种疾病可能具有共同的危险因素或起源 相近,即一种疾病可能会演变成另一种。 2.过敏是哮喘的危险因素,而吸烟是COPD最主要的 危险因素。 3.支气管高反应性是共同特点(共同危险因素)。
