感染性休克抢救流程图
各种抢救流程

各种抢救流程感染性休克的救护紧急处理:1、平卧位/低半卧位;2、保暖或物理降温;3、吸氧;4、心电监护;5、建立静脉通路;6、心理安慰。
确认有效医嘱并执行:1、补液抗炎;2、药物治疗:激素、血管活性药、强心药;3、维持水电解质及酸碱平衡;4、积极治疗原发病;5、必要时做好术前准备。
监测:1、意识;2、体温;3、呼吸、脉搏、血压;4、24小时及每小时尿量;5、皮肤黏膜出血、出汗、皮疹;6、中心静脉压、血气阐发。
坚持舒适:1、坚持病室安静、空气清洁;2、口腔和皮肤救护;3、坚持营养供应;4、提供心理支持。
立即通知医生.感染性休克症状:感染根蒂根基;T>39℃或不升、畏寒、寒战、皮肤湿冷嗜睡、躁动、脉搏细速、脉压减小。
开端评估过敏性休克的救护紧急处置惩罚:1、切断过敏源,如药物过敏者,停药。
更换输液器,保留静脉通路;2、平卧/低半卧位;3、保暖;4、心电监护;5、心理慰藉。
确认有效医嘱并执行:1、肾上腺素0.5mg,皮下打针;2、吸氧;3、抗过敏药如激素、非那根、葡萄糖酸钙等;4、呼吸兴奋剂应用;5、血管活性药应用;6、纠正酸中毒药物。
监测:1、意识;2、呼吸;3、心率、心律、脉搏、血压、心电图;4、尿量;5、皮肤粘膜出血、出汗、皮疹。
保持舒适:1、保持病室安静、保持空气清洁;2、口腔和皮肤清洁;3、保持营养供给;4、提供心理支持;5、告之过敏源,并在住院、门诊病历上作出标志。
立刻通知大夫过敏性休克初步评估症状|:接触药品、食品或物品后;突然胸闷、气促、面色苍白或紫绀、嗜睡、肢体湿冷、意识丧失、脉搏细速、血压下降。
低血容量性休克的救护症状:面色惨白、表情冷淡口渴、肢体湿冷脉搏细速、脉压减小、血压降落初步评估立即通知医生低血容量性休克紧急处理:1、低半卧位或平卧位、保暖2、建立静脉通路3、吸氧4、心电监护5、心理安慰确认有效医嘱并执行:1、快速补液,需要时备血、输血2、药物治疗;扩容剂、血管活性药3、维持水电解质及酸碱平衡4、主动处置惩罚原病发监测:1、意识、生命体征2、尿量3、皮肤粘膜出血、出汗、皮肤弹性4、CVP坚持舒适:同“感染性休克的救护”心源性休克的救护症状:焦虑、烦躁不安、表情淡漠、嗜睡或昏睡面色苍白、四肢湿冷、脉搏细速尿量<30ml/h收缩压<80mmHg,脉压差<20mmHg呼吸急促,有原发心脏病史初步评估立即通知医生心源性休克紧急处理:1、去枕平卧位2、吸氧3、保暖4、迅速建立静脉通路5、心电监护6、心理慰藉确认有效医嘱并执行:1、血管活性药2、强心药3、糖皮质激素4、坚持水电解质及酸碱平衡5、病因处理监测:1、生命体征2、意识、神志、面色3、颈静脉及末梢循环4、尿量5、中心静脉压6、血气分析保持舒适:1、避免过多搬动2、休息、削减滋扰3、原发病的治疗输液反应的救护发烧反应的救护症状:在输液进程中出现发冷、寒噤、发烧,T >38℃恶心、呕吐、头痛、脉速开端评估立刻通知大夫发烧反应紧急处置惩罚:1、立即停止输液2、保留剩余液体和输液器3、保持有效静脉通畅4、寒战时保暖5、心理慰藉确认有效医嘱并执行:1、抗过敏药物或激素2、降温3、对症处置惩罚监测:1、生命体征2、发冷、寒噤、发烧、恶心、吐逆,头痛等伴随症状急性肺水肿的救护症状:在输液进程中出现突发胸闷、呼吸急促、端坐呼吸、发绀、咳嗽、咳痰、咳泡沫样血痰、面色苍白、大汗淋漓心前区榨取感或痛苦悲伤肺部广布湿XXX,心率快、心律不齐初步评估立刻通知大夫急性肺水肿紧急处理:1、立即停止输液,保留静脉通路2、危坐呼吸,双腿下垂3、高流量吸氧,酒精湿化4、心电监护5、必要时四肢轮扎6、心理安慰确认有效医嘱并执行:1、平静剂2、扩血管药‘3、强心利尿4、平喘及减低肺泡表面张力5、激素监测:1、生命体征2、痰的颜色、性质及量3、输液量及速度4、血氧饱和度5、肺部体征6、心脏体征7、尿量空气栓塞的救护症状:输液、输血时胸部反常不适,立刻产生呼吸艰巨和严重紫绀听诊心前区可闻及一个响亮的、持续的水泡声开端评估立刻通知大夫空气栓塞紧急处理:1、关闭输液、输血通路2、左侧卧位、头低足高位、快速叩背3、立即回抽,并检查输液管道是否处于密闭状态4、吸氧5、心电监护6、心理安慰确认有效医嘱并执行:1、用激素2、用气管解痉剂3、镇静剂4、对症处理监测:1、生命体征2、血氧饱和度3、肺部呼吸音4、心脏听诊5、面色、胸闷、气促、出汗等心脏骤停的救护症状:忽然意识损失或伴随抽搐XXX叹息样呼吸,呼吸停止大动脉搏动消逝,血压测不到瞳孔散大,紫绀明显XXX听诊心音消逝心电图:室扑、室颤、心脏停搏;心机电器星散,无脉搏的室速初步评估立刻通知大夫心脏骤停紧急处理:1、立刻心前区扣击2、心脏胸外按压3、开放气道、人工气道、供氧4、酌情直流电除颤5、心电监护6、建立静脉通道7、床边特护确认有用医嘱并执行:1、抢救药物:肾上腺素、利多卡因、阿托品、碳酸氢钠、多巴胺、激素2、配合完成电击除颤3、积极治疗原发病。
严重感染及感染性休克的抢救流程

严重感染及感染性休克的抢救流程第一步:快速评估和处理1.迅速评估患者的意识状态和呼吸状态,保持通畅的气道,并促进氧合和通气。
2.进一步评估患者的血压、心率、呼吸频率和体温,并记录生命体征。
尽快建立静脉通路,进行输液和静脉置管。
3.进行常规实验室检查,包括血常规、电解质、动脉血气分析和凝血功能等,以评估患者的生理状况和判断可能存在的感染。
4.必要时,进行快速成像检查,如胸部X线或CT、腹部超声等,以评估患者的感染情况和并发症。
5.根据患者的病情评估,迅速进行合适的抗生素治疗,通常是以广谱静脉抗生素开始。
这样可以尽快阻止感染的进展,改善患者的生理状态。
第二步:血流动力学支持1.对于休克或低血压的患者,首先将进行补液治疗。
开始时,可以给予特定的液体,如晶体液或胶体液,以迅速扩充血容量。
同时,需要密切监测患者的血压、心率和尿量等生命体征,以评估补液治疗的效果。
2.如果患者仍然无反应或血压不稳定,可以考虑使用升压药物,如多巴胺、肾上腺素或去甲肾上腺素。
在使用这些药物时应密切监测患者的血压和心率,并根据需要调整剂量。
3.如果血流动力学情况仍然不能得到改善,可以考虑使用血管加压素或去甲肾上腺素。
这些药物可以提高血管收缩和血压,进一步稳定患者的状态。
4.病情严重的患者可考虑使用血液净化技术,如连续肾脏替代治疗(CRRT)或血液灌流。
这些技术能够清除体内的毒素和炎性介质,改善患者的代谢功能和血流动力学状态。
第三步:感染的定位和控制1.在抢救流程中,需要尽快确定感染的定位,并进行相应的处理。
常见的感染部位包括肺部、腹部、泌尿系统和血液等。
通过详细的体格检查和辅助检查,如胸部X线、腹部CT或尿液分析等,可以确诊感染的位置和严重程度。
2.对于确定的感染,根据患者的病情和感染严重程度,可以通过手术或经皮引流等方法进行病灶的清除。
同时,需要根据药敏结果选择合适的抗生素治疗,并进行持续观察和评估。
第四步:继续监测和评估在进行抢救流程的同时,需要密切监测患者的生命体征和病情变化,以及治疗效果。
休克抢救流程图
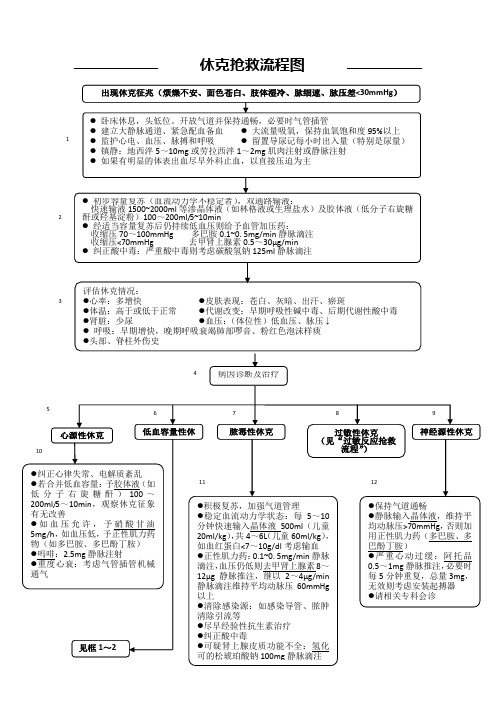
7 6 休克抢救流程图出现休克征兆(烦燥不安、面色苍白、肢体湿冷、脉细速、脉压差<30mmHg ) ● 卧床休息,头低位。
开放气道并保持通畅,必要时气管插管 ● 建立大静脉通道、紧急配血备血 ● 大流量吸氧,保持血氧饱和度95%以上 ● 监护心电、血压、脉搏和呼吸 ● 留置导尿记每小时出入量(特别是尿量) ● 镇静:地西泮5~10mg 或劳拉西泮1~2mg 肌肉注射或静脉注射 ● 如果有明显的体表出血尽早外科止血,以直接压迫为主 病因诊断及治疗 ●保持气道通畅 ●静脉输入晶体液,维持平均动脉压>70mmHg ,否则加用正性肌力药(多巴胺、多巴酚丁胺) ●严重心动过缓:阿托品0.5~1mg 静脉推注,必要时每5分钟重复,总量3mg ,无效则考虑安装起搏器 ●请相关专科会诊 心源性休克 评估休克情况: ●心率:多增快 ●皮肤表现:苍白、灰暗、出汗、瘀斑 ●体温:高于或低于正常 ●代谢改变:早期呼吸性碱中毒、后期代谢性酸中毒●肾脏:少尿 ●血压:(体位性)低血压、脉压↓ ● 呼吸:早期增快,晚期呼吸衰竭肺部啰音、粉红色泡沫样痰 ●头部、脊柱外伤史 ●纠正心律失常、电解质紊乱 ●若合并低血容量:予胶体液(如低分子右旋糖酐)100~200ml/5~10min ,观察休克征象有无改善 ●如血压允许,予硝酸甘油5mg/h ,如血压低,予正性肌力药物(如多巴胺、多巴酚丁胺) ●吗啡:2.5mg 静脉注射 ●重度心衰:考虑气管插管机械通气 ●积极复苏,加强气道管理 ●稳定血流动力学状态:每5~10分钟快速输入晶体液500ml (儿童20ml/kg ),共4~6L (儿童60ml/kg ),如血红蛋白<7~10g/dl 考虑输血 ●正性肌力药:0.1~0. 5mg/min 静脉滴注,血压仍低则去甲肾上腺素8~12µg 静脉推注,继以2~4µg/min 静脉滴注维持平均动脉压60mmHg 以上 ●清除感染源:如感染导管、脓肿清除引流等 ●尽早经验性抗生素治疗 ●纠正酸中毒 ●可疑肾上腺皮质功能不全:氢化可的松琥珀酸钠100mg 静脉滴注● 初步容量复苏(血流动力学不稳定者),双通路输液: 快速输液1500~2000ml 等渗晶体液(如林格液或生理盐水)及胶体液(低分子右旋糖酐或羟基淀粉)100~200ml/5~10min ● 经适当容量复苏后仍持续低血压则给予血管加压药: 收缩压70~100mmHg 多巴胺0.1~0. 5mg/min 静脉滴注 收缩压<70mmHg 去甲肾上腺素0.5~30µg/min ● 纠正酸中毒:严重酸中毒则考虑碳酸氢钠125ml 静脉滴注 神经源性休克 低血容量性休克 过敏性休克 (见“过敏反应抢救流程”) 脓毒性休克 见框1~2 1 2 3 4 5 8 9 10 11 12仅供个人用于学习、研究;不得用于商业用途。
休克抢救流程图

休克抢救流程图休克是一种严重的生命威胁,它可能是由于失血、感染、严重过敏、心脏问题或其他原因引起的。
在面对休克患者时,正确的急救措施可以挽救患者的生命。
下面将介绍休克抢救的流程图,希望能够帮助大家在紧急情况下做出正确的处理。
1. 判断休克的迹象。
皮肤表现,苍白、湿冷。
血压下降,测量血压,如果低于正常范围,可能是休克的迹象。
心率加快,脉搏快速,超过正常范围。
神志改变,意识模糊、烦躁不安。
2. 呼叫急救。
立即呼叫急救电话,告知患者的症状和情况。
在等待急救人员到达之前,开始进行急救措施。
3. 保持患者平卧。
让患者平躺在地面或硬板上。
抬高患者的双腿,帮助血液回流。
4. 给予氧气。
如果条件允许,给患者吸氧。
保持呼吸道通畅,确保患者能够正常呼吸。
5. 控制出血(如果有)。
如果休克是由失血引起的,要尽快控制出血。
使用压迫止血法或包扎伤口。
6. 给予液体。
如果患者血压过低,需要给予输液。
使用盐水或葡萄糖溶液,帮助提高血压。
7. 监测患者状况。
持续观察患者的呼吸、脉搏和意识状态。
及时调整急救措施,根据患者的反应做出相应处理。
8. 等待急救人员到达。
在进行急救措施的同时,尽快等待急救人员到达。
将患者的症状和处理情况告知急救人员,协助他们进行后续处理。
休克抢救流程图,是在面对休克患者时的一种指导性流程,希望大家能够在紧急情况下清楚地知道应该采取哪些措施。
但需要注意的是,每个休克患者的情况可能不尽相同,因此在实际急救中,需要根据患者的具体情况做出灵活的处理。
同时,及时呼叫急救人员也是非常重要的,他们具有专业的医疗知识和设备,能够为患者提供更全面的救治。
总之,对于休克患者的抢救,及时、正确的急救措施至关重要。
希望大家能够掌握休克抢救流程图,并在紧急情况下冷静应对,挽救更多的生命。
感染性休克抢救的程序精品PPT课件

1.1 良好通气 (V)
● 体位 平卧 / V体位 ● 呼吸道通畅
● 吸氧
● 其后, 若有呼衰低氧血症存 在则应尽早施行气管插管和 机械通气
小潮气量(6ml/kg)+PEEP
1.2 快速灌注
感染性休克时,均有血容量不足
●输液种类和顺序
第一根V
第二根V
首液 5%NaHCO3 250ml
低右 500ml
续液 NS/平衡液 500ml NS/5%GNS 500ml 本方特点: 高渗 晶胶 含钠 纠酸 抗凝
一般不用纯糖水(低血糖可用)
葡萄糖的应用
20世纪90年代对葡萄糖进了很多研究。人 体当严重感染时,葡萄糖的利用率明显增加, 并远远超过代谢率所增加的比率。而狗实验性 内毒素性休克时可产生低血糖。临床上亦常见 于低血容量休克应用高渗葡萄糖后,病人的血 压及脉压升高。所以,对感染性休克的病人应 注意观察其血糖变化。并及时应用高渗葡萄糖 治疗其并发的低血糖。
纳洛酮是β-EP的特异拮抗剂,可阻断β-EP 的降压作用使血压回升,同时还有稳定细 胞膜、降低心肌抑制因子的作用使心排 血量增加。剂量 0.4- 2mg 静注,其后28mg + 5%GNS 250ml静滴。
2. 本步要求:
2.1 程序要求: 边诊断边治疗-----
在诊断中治疗, 在治疗中诊断。
③ 具体参考方案有:氧哌嗪青霉素 +邻氯青霉素;一种头孢三代类;亚胺 配能;氨曲南+万古霉素。必要时尚 可在以上任一处方上加用一种氨基 糖甙类(在估计肾功后)。
④ 注意保证药物达到感染部位, 时 间依赖性、浓度依赖性
二. 其后(48-72h), 根据所获得的病原 学证据和药敏结果作出调整,换为针 对性的目标抗生素 。特别注意耐药
的休克抢救流程图

最新的休克抢救流程图(总1页)本页仅作为文档封面,使用时可以删除This document is for reference only-rar21year.March卧床休息,头低位。
开放气道并保持通畅,必要时气管插管 建立大静脉通道、紧急配血备血大流量吸氧,保持血氧饱和度95%以上 监护心电、血压、脉搏和呼吸留置导尿/中心静脉置管测中心静脉压(CVP ),记每小时出入量(特别保持气道通畅静脉输入晶体液,维持平均动脉压>70mmHg ,否则加用正性肌力药(多巴胺、多巴酚丁胺)严重心动过缓:阿托品~1mg 静脉推注,必要时每5分钟重复,总评估休克情况:血压:(体位性)低血压、脉压↓ 心率:多增快皮肤表现:苍白、灰暗、出汗、瘀斑 体温:高于或低于正常呼吸:早期增快,晚期呼吸衰竭肺部啰音、粉红色泡沫样痰 肾脏:纠正心律失常、电解质紊乱若合并低血容量:予胶体液(如低分子右旋糖酐)100~200ml/5~10min ,观察休克征象有无改善如血压允许,予硝酸甘油5mg/h ,如血压低,予正性肌力药物(如多巴胺、多积极复苏,加强气道管理 稳定血流动力学状态:每5~10分钟快速输入晶体液500ml (儿童20ml/kg ),共4~6L (儿童60ml/kg ),如血红蛋白<7~10g/dl 考虑输血正性肌力药:多巴胺5~20µg/(kg ·min ),血压仍低则去甲肾上腺素8~12µg 静脉推注,继以2~4µg/min 静脉滴注维持平均动脉压60mmHg 以上初步容量复苏(血流动力学不稳定者),双通路输液:快速输液20~40ml/kg 等渗晶体液(如林格液或生理盐水)及胶体液(低分子右旋糖酐或羟基淀粉)100~200ml/5~10min经适当容量复苏后仍持续低血压则给予血管加压药: 收缩压70~100mmHg 多巴胺~20µg/(kg ·min )。
11、休克抢救流程

抗组胺药
镇静止痛
补充血容量
肾上腺素
↓↓↓↓↓
纠正酸中毒
激素
控制心力衰竭
输血
扩充血容量
↓↓↓↓↓
补充血容量
扩充血容量
抗心律失常
血管活性药
升压药
↓↓↓↓
血管活性药
升压药
纠正血容量
纠正酸中毒
↓↓↓
激素
葡萄糖酸钙
血管活性药
↓
保护心肌药物
休克抢救流程图↓
脉率>100次/分,周围循环不良表现,收缩压<90mmHg,脉压差<20mmHg,尿量减少(每日<400ml)
↓
休克
↓
建立静脉输液通道,生命体征监护
↓
判定休克类型
↙↙↓↘↘感染性休克Βιβλιοθήκη 过敏性休克心源性休克
低血容量性休克
神经源性休克
↓↓↓↓↓
消除感染灶
肾上腺素
心电监护
控制大出血
止痛
↓↓↓↓↓
