32例窦镰旁脑膜瘤手术策略分析
显微外科手术治疗矢状窦中后部窦旁和镰旁脑膜瘤

剖学特点 , 即腋毛 区外 围尚可能遗 留部分 分泌 汗液 组织 , 会导 致 除臭不尽 。所 以手术 中将腋 毛区周 围 2~3c m皮 下组 织予 以分离 修剪l 。腋 毛范 围边 缘要剥 离到 位 , 6 ] 以免残 存毛囊 及
显 微 外 科 手术 治 疗 矢 状 窦 中后 部 窦 旁 和 镰 旁 脑 膜 瘤
王 波, 汪 [ 摘 平, 宏 , 王 杨彦平 ( 陕西省西安 市中心医院神经外科 , 陕西 西安 70 0 ) 10 3
要 ] 目的: 探讨 矢状窦中后部窦旁和镰 旁脑膜瘤的显微外科手术治疗疗效 。方 法 : 回顾 分析 2 例 上矢状窦 中后部窦 1
不 同程度 的水 肿带 。肿瘤直 径 3—7e 平均 3 4c 肿 瘤位 m, . m;
于一侧 窦旁 1 例 , 1 双侧 窦旁 3例 , 一侧 镰旁 5例 , 双侧 镰旁 2
例 ;5例患者进行 了 D A检查 ,3例患者矢状窦窦腔受侵 犯 , l S 1
5例通畅 , 6例狭窄 , 2例矢状 窦完全 闭塞 , 侧枝循环 良好。
无腋下淋 巴结 肿大 , 非瘢痕体质 , 部无湿疹 或局部化脓 性感 腋
⑥可见 , 方法简单 、 本 可靠 , 无明显不利方 面 , 特别适用 于爱美 女性腋臭患者 。
染, 女性手术时应避开月经期 。
4 参考文献
治疗 中的注 意事项 : ①通过本组病例 实践操作 经验证 明 ,
只要左手配合得 当 , 有腋 毛根部均可暴 露 , 除毛囊及 汗腺 所 去
切 口过 中线 ; 跨窦脑膜瘤采用“ ” 工 字形皮瓣 , 也可采用跨 中线 马蹄形皮瓣 。开颅 时要求暴 露肿 瘤前后正 常矢 状窦及 肿瘤周 围约 2e m范 围内正常皮层 。沿肿瘤边缘 1e m剪 开硬 脑膜 , 翻
显微外科手术治疗功能区矢状窦镰旁脑膜瘤的疗效观察

显微外科手术治疗功能区矢状窦镰旁脑膜瘤的疗效观察作者:李凌来源:《中国当代医药》2012年第35期[摘要] 目的探讨显微外科手术治疗功能区矢状窦镰旁脑膜瘤的临床疗效。
方法对本院2010年9月~2012年10月收治的84例功能区矢状窦镰旁脑膜瘤患者的临床资料进行回顾性分析,将患者随机分为显微手术组和对照组,显微手术组(42例)采用显微外科手术进行治疗,而对照组(42例)采用常规的手术进行治疗,比较两组患者在术中输血量、肿瘤全切除率、症状改善率的变化。
结果显微手术组患者术中输血量明显低于对照组,而肿瘤全切除率、症状改善率均明显高于对照组,差异有统计学意义(P < 0.05)。
结论显微外科手术能够明显减少功能区矢状窦镰旁脑膜瘤患者的术中出血,显著提高肿瘤全切除率及改善症状率,使致残率明显降低,可以作为治疗功能区矢状窦镰旁脑膜瘤的首选方法。
[关键词] 矢状窦镰旁脑膜瘤;功能区;显微外科手术;疗效观察[中图分类号] R742 [文献标识码] A [文章编号] 1674-4721(2012)12(b)-0063-02矢状窦大脑镰旁脑膜瘤是最常见的颅内脑膜瘤,占脑膜瘤总数的30%以上,已经对患者的身心健康构成了严重威胁。
该病是指肿瘤的底部附着在矢状窦(SSS)、大脑镰上并充满整个矢状窦角,由于肿瘤生长过大,对上矢状窦和大脑镰都有侵犯,因此临床将其称之为“窦镰旁脑膜瘤”[1]。
由于该功能区血管供应丰富,并且与上、下矢状窦、桥静脉及重要皮质功能区关系密切,再加上瘤体大、位置深,如果手术中损伤或阻断中1/3以上的上矢状窦或其他大的皮层静脉回流血管等,都将造成严重并发症,增加手术风险和难度,甚至危及生命[2]。
因此,手术中应当妥善处理受累的上矢状窦(SSS)和大脑皮层重要的静脉血管,这样就会增加手术的难度[3]。
近年来,随着显微外科技术的不断发展和手术经验的不断积累,对于治疗功能区矢状窦镰旁脑膜瘤也有了很大的突破,本研究采用显微外科手术对2010年9月~2012年10月收治的42例功能区矢状窦镰旁脑膜瘤患者进行治疗,取得了较好的临床效果,现报道如下:1 资料与方法1.1 一般资料本组功能区矢状窦镰旁脑膜瘤患者共84例,术前均进行CT或MRI检查,肿瘤直径大于10 cm 15例,5~10 cm 56例,小于5 cm 13例。
大脑镰旁脑膜瘤

1.单侧的镰旁脑膜瘤手术切除可采用半坐位一侧开颅。
由于肿瘤深埋于大脑纵裂内,肿瘤显露比较困难,因此手术切口设计时一定要达中线,骨窗内缘也要在中线上,但开颅时要注意保护上矢状窦,硬膜切口也应尽量达到矢状窦边缘并翻向中线。
有时手术操作在大脑上静脉之间,深入大脑纵裂内进行,原则上对大脑上静脉应尽量保留,但当其影响肿瘤的显露时,为避免过度牵拉脑组织,可以选择1~2条次要的静脉切断,但中央沟静脉绝不能切断,以免影响皮质中央区的静脉回流,引发严重的术后并发症。
2.对于较小的肿瘤,可先找到肿瘤基底并切断其血液供应,然后分离瘤体与周围脑组织的粘连,完整取出肿瘤后电灼位于大脑镰上的基底。
若肿瘤体积较大,则需先分离瘤体与周围脑组织粘连,逐一电凝进入瘤内的血管,并从内向外分块切除肿瘤大部,再处理肿瘤基底。
基底广泛,瘤细胞在大脑镰内呈浸润性生长时,应绕肿瘤基底切开大脑镰,将受累及的大脑镰一并切除,以减少术后肿瘤的复发率。
3.对于双侧生长的镰旁脑膜瘤,手术可以从肿瘤较大的一侧开颅,切口及骨窗均过中线,用吸收性明胶海绵(明胶海绵)及棉片保护上矢状窦。
先切除一侧肿瘤,然后切开大脑镰,暴露并切除对侧肿瘤。
若肿瘤两侧体积均比较大,手术也可采用双侧开颅,先切开一侧硬膜,分块切除一侧肿瘤,再切开对侧硬膜,分块切除对侧肿瘤,术中应特别注意避免损伤矢状窦,避免损伤渗入肿瘤供血的胼周动脉和枕动脉主干。
应彻底将肿瘤基底部位的大脑镰切除,并注意处理大脑镰切口处的出血,较粗大的血管需用银夹夹闭。
4.无论是哪种开颅,对中央静脉都应加以保护,防止损伤造成术后肢体运动障碍。
为此,可采用自中央静脉或前或后方入路,避开中央静脉,在手术显微镜下操作,可以达到保护中央静脉的作用。
大脑镰旁脑膜瘤一经确诊,大脑镰旁脑膜瘤的治疗原则上应行手术治疗。
有颅内压增高者,应尽早手术治疗。
大脑镰旁脑膜瘤手术治疗的基本要点如下。
1、体位:前1/3者取仰卧位,头平放或略抬高;中1/3者仰卧,头前屈;后1/3者取半价值位或俯卧,头前屈并以头架固定。
大脑镰旁脑膜瘤病人的护理

并发症的护理
进行康复护理,帮助病人恢复神经功能 ,包括物理治疗、语言治疗等。
出院指导
出院指导
给予病人及家属详细的出院指 导,包括饮食、用药、伤口护 理等方面的注意事项。 定期复诊,进行定期随访,观 察病情变化。
谢谢您的观赏聆听
术后护理
术后护理
病人转入恢复室,监测生命体 征,观察瞳孔大小和反应,以 及神经功能的变化。 注意麻醉后觉醒期的护理,保 持呼吸道通畅,维持正常体温 ,监测麻醉恢复情况。
术后护理
定期转变病人体位,防止并发症如压疮 的发生。 保持病人的环境安静舒适,降低刺激, 减少病人的不适感。
并发症的护理
并发症的护理
大脑镰旁脑膜瘤病人的护理
目录 引言 术前护理 术后护理 并发症的护理 出院指导
引言
引言
脑镰旁间的脑沟中。 手术切除是治疗该疾病的主要方法 ,护理关键是保护病人术后的神经 功能和减少并发症的发生。
术前护理
术前护理
详细了解病人的病史及症状,评估病人 的神经功能,并进行必要的检查。 做好病人术前宣讲,让病人及家属充分 了解手术的风险、操作过程以及术后护 理措施。
矢状窦旁及大脑镰 (1)

结果
根据simpson切除分级标准:Ⅰ级:肿瘤全切除并切 除肿瘤累及的硬脑膜、大脑镰、颅骨和静脉窦壁;Ⅱ 级:肿瘤全切除并电凝烧灼受累的硬脑膜、大脑镰及 静脉窦处肿瘤基底;Ⅲ级:肿瘤全切除,硬膜附着处 及硬膜外蔓延(如增生的骨质)未切除或凝固处理 (电灼或激光);Ⅳ级:部分切除,原位有肿瘤残留; Ⅴ级:单纯减压(±活检);0级切除:在Ⅰ级的基 础上同时切除肿瘤周围2-4cm的硬膜。本组54例患者, 0级切除4例;Ⅰ级切除11例;Ⅱ级切除 32例;Ⅲ级 切除5例;Ⅳ级切除2例;Ⅴ级切除0例。全部病例无 手术死亡。术后随访至今,4例复发,其中2例再次手 术,2 例行伽玛刀治疗。
5、硬膜切开与肿瘤切除
显微镜下沿肿瘤包膜与正常脑组织及蛛网膜间隙分离 瘤体,由浅入深,逐一电凝,切断供血动脉,将肿瘤 向内上方牵引并翻起。肿瘤较小者整块游离直达矢状 窦,肿瘤较大者先行分块瘤内切除,待瘤体逐步缩小 后再分离肿瘤包膜,切除窦外及镰旁肿瘤,最后对受 累矢状窦及大脑镰作相应处理,应妥善处理受累的矢 状窦和大脑镰。如肿瘤已侵犯矢状窦,位于前1/3者可 给予结扎后一并切除;位于中后1/3者,如矢状窦已完 全闭塞,亦予以结扎后一并切除,如未完全闭塞,则 根据具体情况处理。术中注意保护中央沟静脉,显微 镜下在蛛网膜层仔细游离中央静脉及粗大的回流静脉, 并用棉片妥善保护。
矢状窦旁及大脑镰旁脑膜瘤的 外科治疗
绍兴市人民医院神经外科 俞学斌 金国良
前言
矢状窦旁脑膜瘤指起源于大脑凸面硬膜的肿瘤累及上 矢状窦壁窦腔,而大脑镰旁脑膜瘤起源于大脑镰,肿 瘤完全隐藏于大脑皮质之下。此两种疾病在临床表现 方面表现相似,在肿瘤巨大或广泛扩展时经常同时影 响到矢状窦与大脑镰,两种疾病在外科手术方面存在 许多共同点。自2009年1月至2014.8,我科采用显微 手术方法切除矢状窦旁及大脑镰旁脑膜瘤54例,效果 满意,现对患者的病例资料作一回顾性分析,报道如 下。
矢状窦旁脑膜瘤32例显微手术治疗体会

量。
【 关键词 】 上 矢状 窦 ; 脑膜 瘤; 显微手术
矢状窦旁脑膜 瘤约 占颅 内脑 膜瘤 的 1% ~2 % , 7 0 其基底位 于矢状窦壁 , 瘤体 突向大脑半球 , 因其 常侵犯 上矢状窦及 引流静脉 , 肿瘤难 以全切 , 别是位 于上矢 特 状窦 中、 13者 , 后 / 手术根治较为 困难 …。 自2 0 0 2年 6 月至 2 0 0 8年 6月 , 我们采用显微 外科技 术切除矢 状窦
按 Sm sn i po 脑膜瘤 切除分 级标 准 , 级 切除 2 I 1例
查而 获得诊 断。C T平扫肿瘤呈高密度 1 , 2例 等密度 7
例 , 密度 4例 , 低 混杂密度 9例。本组患者行 MR 检查 I
2 例 , 强扫描肿 瘤呈 均 匀 强化 , 8 增 周边 有 不 同程 度水
( 8 8% ),l级 切 除 4例 ( 2 5 ) , 级 切 除 1 ( . % ) 无 手 术 死 亡 , 1. l I 1. % Ⅳ 例 31 , 随访 2个 月 至 3年 , 复发 。结 论 2例
充分的术前影像 学检 查及评估 , 有效控制术 中出血 , 运用显微手术切 除 矢状 窦 旁脑膜 瘤 , 中保护好 中央沟静脉 、 术
广 东 省 梅 州 市人 民 医 院 神 经 外 一 科 ( 10 1 543 )
【 摘要 】 目的 提 高 矢状 窦旁脑膜瘤 的显微 手术疗 效。方法 回顾 分析 3 2例上 矢状 窦 旁脑膜瘤 患者 的I 临
床表现 、 影像 学资料 、 显微手 术及 其疗效。结果 按 Sm sn切除标准 , I i po 级切除 2 例 ( 56 ),Ⅱ级切 除 6例 1 6.%
矢状窦旁脑膜瘤显微外科手术治疗32例体会

布, 以减轻患者 术后 无菌性脑炎及脑积水 的发生 。
参考文献 :
[] 王忠诚 . 经 外科 手术 学 [ ]北 京 : 学 出版 社 ,00 1 神 M . 科 20 .
1 8. 0
[] 季学 满 , 鹏 , 2 王俊 卢光 明 . 四脑室肿 瘤 的 C 和 MR 诊 第 T I 断[]中国医学影像学杂志 ,04 1()9 —11 J. 20 , 2 : 4 7 0. [] 丁兴华 , 良辅 , 3 周 杜固宏 . 中枢神经 系统 血管母细胞瘤 32 1 例临床分析及长期 随访 [ ] 中华 神经 外科杂 志 ,0 5 2 J. 20 ,1
起阻塞性 脑积水 , 切除该部位肿瘤 时势 必造成侧 脑室脑 脊液 的 快速释放 , 有引起幕上桥静脉断裂形成术后血肿之虞 , 遇此情 况我们对 硬脑膜均做到不透水缝 合 , 术后平 稳移动 病人 。⑤ 肿 瘤切除后 我们 严格 要求 止 血彻 底 , 遗 留异 物 如无 菌 止 血 纱 不
矢 状 窦旁 脑 膜瘤 显微 外 科 手 术治 疗 3 体 会 2例
黄冠斌 , 黄纯 真 , 建 荣 , 毅 , 黄 黄 刘凯 ( 西壮 族 自治 区 民族 医院神 经外 科 , 西 南 宁 50 0 ) 广 广 30 1
摘 要 :目的 总结矢状 寞旁脑膜瘤 的显微 外科手术方法及 临床效果 。方 法 回顾性分析 3 2例 矢状 窦旁脑膜瘤行 显 微镜 直视下分块 切 除肿瘤 的临床 资料。结果 3 2例 矢状宾 旁脑膜瘤 中 I级切 除 2 6例 (1 2 %) Ⅱ级切 除 6例( 8 8 .5 , 1. 7 %) 5 。结论 选择适 当的手术入路和显微外科技 术, 可最大 限度地减 轻对 脑组织和脑血管 的损伤 。 关键词 :脑膜肿瘤 / 矢状霎旁 ; 显微 外科 手术 中图分类号 :R7 9 4 3 .1 文献标识码 :B 文章编号 :10 —5 1 (0 6 0 —0 8 —0 0 1 87 2 0 ) 1 0 0 2 的硬膜予 以切 除。剥 离硬 膜及切 除肿 瘤 的操作 均在 显微镜 下
大脑镰旁脑膜瘤显微外科手术治疗

Ab s t r a c t : 0b j e c t i v e T o e x p l o r e t h e s u r g i c a l me t h o d s a n d t e c h n i q u e s o f c e r e b r a l f a l x
张相 双 , 汤德 刚 , 王 维 东, 童加谋
【 摘要】 目的 探讨大脑镰旁脑膜瘤的手术方法和技巧。方法 对 1 6 例经手术治疗的大脑镰旁脑膜
瘤 的临床治疗进行 回顾性分析 。结果 手 术全切肿瘤 1 3例 , 其中S i m p s o n I级切 除 9例 , S i m p s o n l I 级切 除 4 例, 其余 3例 S i m p s o n l I I 级切除 。术后随访 6— 7 2月 , 2例复 发 , 无 手术死 亡 。结 论 大脑 镰旁脑 膜瘤手 术治
临床神经外科 杂志 2 0 1 3年第 1 O卷第 2 期
1 1 3
d o i : 1 0 . 3 9 6 9 / j . i s s n . 1 6 7 2 - 7 7 7 0 . 2 0 1 3 . 0 2 . 0 1 6
・
论 外 科 手 术 治 疗
o p e r a t i o n f o r pa t i e nt s . Ke y wo r d s: f a l x; me n i n g i o m a; mi c r o s u r g e r y
矢状窦旁和大脑镰旁脑膜瘤的手术治疗

摘 要 目的 : 总结 手术治疗矢 状窦旁 和大 脑镰 旁脑膜 瘤 的经验 和技 巧 。方 法 : 回顾性 总结 分析 我 院 自 1 7 9 6年 3月至
窦壁 和大 脑镰 , 瘤 生长 缓慢 , 肿 早期 常 缺 乏神 经 系统 局灶 症状 ,只有 当肿 瘤体 积较 大时 , 患者 才表 现 出颅 内高 压 或神经 系统 定位 症状 , 主要 表现 是慢 性 颅 内压 升 高 、 痫 、 体麻 木 、 癫 肢 肌力 减弱 或偏 瘫 。本文 回
出血 和 术 后 病 残 率 的关 键 。; 常规 手术 ; 显微手术
R 7 9 4 3 . 1 文 献标 识码 A 文 章 编 号 1 0 0 4—0 8 ( 0 7 0 18 2 0 )4—0 4 0 4 4— 3
中 图分 类号
矢状 窦旁 脑 膜 瘤 和 大 脑镰 旁 脑 膜 瘤 分 别 约 占全 部脑 膜瘤 的 1 . 和 7 1 左 右 , 基底 均位 于矢 状 80 . 其
的5 8例采 用在 显微 镜下 手术 , 中 2 O 其 O 2年 以后 收 治 的 1 均使用 了神 经 导航 。显微 手 术 方 法 (8例 ) 9例 5 :
1 1 一 般资 料 .
矢状 窦旁 脑膜 瘤 和大脑 镰旁 脑膜 瘤 12例 , 中矢 状 1 其
窦旁 脑 膜瘤 7 8例 ( 3 ,女 4 ) 前 1 3份 2 男 5 3, / 6例 , 中
术后 死 亡 率 1 7 , 均 输 血 量 40ml与 常 规 手 术 组 比较 , 项 指 标 均 有 显 著 差 异 ( < O 0 ) 结 论 : 微 外 科 手 术 能 . 平 0 , 3 P . 5。 显
脑膜瘤手术的术中配合及护理体会

脑膜瘤手术的术中配合及护理体会摘要】目的探讨脑膜瘤切除术的配合及患者手术室内的的护理。
方法对本组60例患者进行回顾性的分析手术中护理的配合及术前、术中的护理情况。
结果本组60例手术切除,治愈42例,11例好转,8例出现并发症,经采取相应的治疗和护理措施缓解。
结论脑膜瘤一般为单发,少数多发,好发部位为矢状窦旁,大脑镰,大脑凸面等,临近颅骨有增生或被侵蚀的迹象,手术切除脑膜瘤是治疗的最理想方法,手术室的配合和有效的护理是手术成功和病人康复的关键。
【关键词】巨大脑膜瘤手术护理体会脑膜瘤是颅内常见的一种良性肿瘤,约占颅内肿瘤总数的20%,包括嗅沟、鞍结节、蝶骨嵴、岩骨尖、小脑桥脑角及枕骨大孔区,其病程长,生长缓慢,瘤体与相邻的硬脑膜有紧密粘连,构成肿瘤的蒂,蒂可接受来自颈内动脉和颈外动脉的双重血液供用[1]。
所以术中出血多,手术中要顾及脑组织、血管、神经功能的保护和改善,因此手术难度大。
通过研究表明手术成功的关键除了精湛的手术技巧之外,还需要密切娴熟的护理配合工作。
现将2003年~2009年来收治并经手术病理证实的颅底脑膜瘤60例总结报告如下。
1 临床资料我院2003年1月~2009年1月收治脑膜瘤患者60例男37例,女23例,年龄15~72岁,平均年龄43.5±3.4岁。
临床表现:头痛、头晕、恶心呕吐、癫痫、视力减退、嗅觉或听觉及肢体功能障碍。
本组42例手术切除,18例手术次切除,治愈42例,11例好转,8例出现并发症,经采取相应的治疗和护理措施缓解。
2 手术护理及结果2.1 术前心理护理及物品准备2.1.1 常规对手术病人进行术前详细的访视,建立术前访视病历记录,对病人个体的情况进行评估,制定护理计划,通过访视了解其需求,包括意识状态、皮肤情况、静脉穿刺条件等,同时对病人及家属进行心理护理,减轻病人的紧张和恐惧心理,树立战胜疾病的信心,愉快接受手术。
2.1.2 手术间的准备本组手术均在显微镜下操作,手术时间较长,病人风险大,因此要求手术间要保持安静,严格限制参观人员,术中所用仪器较多,手术间选择在60cm2倍以上洁净度高的百极层流手术间,室温22℃,湿度50%,手术间的物品和仪器摆放要求合理。
大脑镰旁脑膜瘤手术记录随访报告

术后情况
在德国INI手术后, 身体逐渐康复的王阿姨与巴特朗菲教授合影
术后随访——术后一年多
王阿姨2019年4月复诊, 特意赠送INC巴特朗菲教授自己的书法作品表示感谢祝福
感谢信:王阿姨写给INC和巴特朗菲教授的感谢信原文
德国INI图集
术前MR
脑膜瘤钙化和瘤周压迫、 水肿效应明显,且已侵袭 矢状窦,压迫运动功能区
巴特朗菲对王女士病情和手术的评估
由于王阿姨年事已高,家人努力要帮她寻求有把握的专家来做手术。 后通过INC国际神经外科远程咨询得到了德国巴特朗菲教授诊疗意见。
术后情况
手术结果:肿瘤全切、矢状窦成功重 建、运动功能区无损伤。术后当天即 拔插管,术后1天迁出ICU,术后第2 天,可以在护理人员搀扶下走路康复 训练,术后5天已经可以独自走路, 无需陪同,肢体肌力明显好转,术后 1周+,恢复地和正常人一样,精神状 态很好。
大脑镰旁脑膜瘤手术记录随访
全切、不瘫痪、不复发
简要病史
王女士,60+岁,退休老师,2012年就检查出有“左侧额部 大脑镰旁脑膜瘤”,由于肿瘤不到3cm加上无症状,先进行 了保守治疗。2018年复查,脑膜瘤已大于5cm,逐渐出现 肢体无力,复查MR显示肿瘤侵犯静脉窦、压迫功能区。
国内各大医院求诊,均被告知手术难度大,肿瘤因为靠近大 静脉窦难以全切,且肿瘤靠近运动功能区,术后瘫痪可能极 大(60-100%不等),而这对于人和一个人和家庭都是惨痛 的,除了生活难以自理的经济负担,对于病人和家人也是巨 大心理负担。
38例显微外科手术治疗窦旁脑膜瘤的临床效果分析
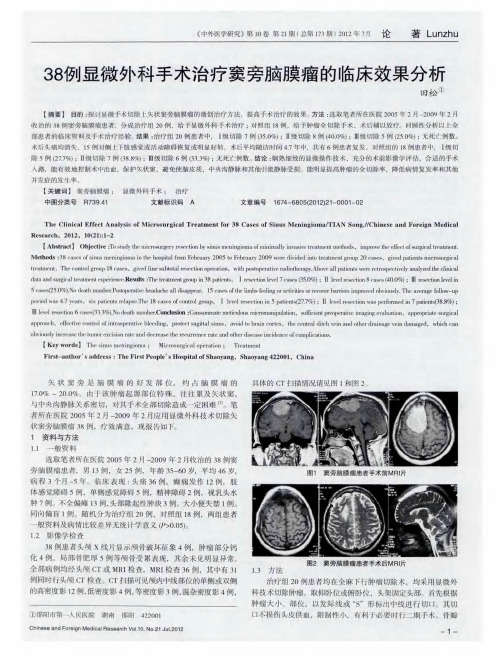
肿瘤分块切除,保护脑功 能。尽量减少 开颅 时出血。切口、骨瓣 要跨越 肿瘤范 围,骨 窗内缘须跨 过矢状窦外缘 或双侧骨瓣开颅 。 在做好充分术前 准备 的基础上争取肿瘤全切 【。术前常规准备 硬 4 】 脑膜修补材料 、E C医用胶、明胶海绵 ,备 8 0ml 血。位 于一 0 全 侧 的中央区矢状窦旁脑膜瘤可行单侧 开颅,切 口应在 中线上 或稍
血流,残 余肿瘤 烧灼。D A检 查显示 中央区皮层静 脉经侧 裂静 过 中线 ,骨瓣 也应抵 中线 ,以便于矢状 窦严重出血时压 迫或悬 吊 S 脉和下矢状窦进入深部静脉循环 ,表 明深静脉侧支循 环建立,手 止 血。肿瘤 切除过程 中,将肿瘤及受 累硬 脑膜 以及 距 肿瘤边 缘
术仅切除闭塞段矢状窦,包绕中央沟静脉肿瘤行伽玛刀治疗。
术中出血是决定手术成功的重要 因素 [ 3 1 。
有利于肿瘤切除。最后硬脑膜缺损用骨膜修补,对颅骨外板无 明 显破坏的受侵颅骨瓣经高温煮沸 3 i 0mn后还纳。术中必须轻柔娴 熟地进行操作并注意保护蛛网膜 间隙、皮质静脉和脑组织,彻底
止血后严密关颅,并且留置瘤腔及硬膜外引流 2 ~ 8 。 4 4 h
与传统 的颅脑手术相 比, 显微外科手术具有十分 明显 的优势。
血量 fo .± 2 . m 。术后头痛均 消失,有 1 4 0 2 02 l 7 ) 0例出现一 过性下 在手术过程 中,可以对肿瘤进行全面的观察和探查 ,有效的提高
肢瘫痪 ,水肿期过后恢复。8 例对侧上下肢感觉或活 动障碍恢 复
了肿瘤 的全 切除率 ; 在手术过程中,可以更好 的控制术中的出血
或 明显好 转。2 加重 ,其他 神经功能缺失均得 以缓解。4例 精 量 ,以最少 的出血 量完成手术 ,对患者的脑组织 的影 响较小,患 例 手术治疗后,患者的症 状恢复 隋况也要 明显优 神症状 明显,对症治疗 2周后恢复 。术后并发瘤腔 出血 1 ,予 者的痛 苦也较小 ; 例 脱 水等 治疗 1 周后再 次复查 C ,血肿 消失 。手术后 随访 中 5例 T 失访。平均 随访时间 47 .年。1 年及 1 2 年 个月未见 肿瘤复发 。5 例于 1 6个月和 2年 8 年 个月复发 ,除 1 例患者家属不 同意进 行 二次手术 ,其余 4例均 行了二次手术后,恢 复正常生活。1 患 例 者 5 内因多次肿瘤复发而再 手术切 除达 3次和行 刀等放疗。 年
30例窦镰旁脑膜瘤的显微外科治疗体会

2 ・ 0
中 国 实 用 神经 疾 病 杂 志 2 1 0 0年 9月 第 1 3卷 第 1 期 C ieeJ un l f rci l ev U iessS p 2 1 , 11 . 7 7 hn s o ra o at a N rO SDsae e . 0 0 Vo. 3No 1 P c
理 检 查 方 法 各 有 其 局 限 , 联 合 脑 电 图 、 AE 、 E 而 B P S P检 测 可
[ 3 潘 映辐 .1 诱 发 电 位 学 [ .第 2版 .北 京 : 民 卫 生 出 版 8 临床 M] 人
社 ,0 0 6 — 5 . 20 :52 3
[ ] 黄 华 品 , 安 , 春 晖 , , 态 脑 电 图 对 皮 层 或 脑 干 病 变 昏迷 9 郑 车 等 动 病 人 预 后 的评 估 价 值 [ ] J .福 建 医 科 大 学 学 报 ,0 5 3 ( ) 20,9 7 :
crei o o ep t ns J . i Ne rp yil2 0 ,1 ot cmals ai t E ] Cl uo h s , 0 3 1 n e n o
( ):1 6 5 1 6 7 4 1 - 2 .
1 ] O uaM , k Ozk F E t d rl pn l odsi lt n - 7 gr Na aD, a i xr ua sia cr t ai a mu o
I级 , E G 为 Ⅲ~ Ⅳ级 , 但 E 最后 死 亡 或 植 物 状 态 。文 献 报 道
E 3 王家良 .临床流行病学[ .北京 : 民卫生出版社 ,0 0 6— 4 M] 人 2 0 :5
7 . O
[] D mer d sD,Ku c 5 e ta e i n i E,MuryJ e a r ra ,t 1 .Motlype i r i rdc at —
大脑镰旁脑膜瘤切除手术记录

大脑镰旁脑膜瘤切除手术记录英文回答:I underwent a surgical procedure to remove a meningioma located in the falx cerebri, which is the membrane that separates the two hemispheres of the brain. The tumor was causing symptoms such as headaches, seizures, and cognitive difficulties, so the decision was made to remove it surgically.The surgery was performed under general anesthesia, and I was positioned in a supine position with my head slightly elevated. The surgical team made an incision in my scalp, creating a flap to expose the skull. They then used a drill to create a burr hole in the skull, through which they accessed the brain.Once the brain was exposed, the neurosurgeon carefully dissected the surrounding tissue to reach the tumor. The falx cerebri was gently retracted to provide better accessto the tumor. The surgeon used a combination of microsurgical techniques and electrosurgical tools to remove the tumor, taking care to preserve the surrounding healthy brain tissue.During the procedure, the surgical team monitored my brain activity using electroencephalography (EEG) and evoked potential monitoring. This allowed them to assess the integrity of the surrounding brain tissue and make any necessary adjustments to minimize the risk of damage.After the tumor was completely removed, the surgical team meticulously closed the incision using sutures and staples. A sterile dressing was applied to the wound, and my head was wrapped with a bandage to provide support and protection.I was closely monitored in the postoperative period to ensure that there were no complications. I experienced some pain and discomfort, which was managed with medication. I also received physical therapy and rehabilitation to help me regain strength and function.Overall, the surgery was successful in removing the meningioma and relieving my symptoms. I am now in the recovery phase and undergoing regular follow-up appointments to monitor my progress and ensure that there are no signs of tumor recurrence.中文回答:我接受了一项手术,切除了位于大脑镰旁的脑膜瘤,这是一种位于大脑两个半球之间的膜。
巨大矢状窦镰旁脑膜瘤显微外科治疗

Mi c r o s u r g e r y Tr e a t me n t o f Me n i n g i o ma s i n t h e La r g e Pa r a s a g i t t a l S i n u s a n d Ce r e b r a l F a l x/ / HE L i mi n , L g 1 U B a o g u o , XI A 0
s u p e r i o r p a r a s a g i t t a l s i n u s a n d c e r e b r a l f a l x . Me t h o d s 3 2 p a t i e n t s wi t h l a r g e me n i n g i o ma s i n t h e s u p e r i o r p a r a s a g i t t a l s i n u s a n d c e r e b r a l f a l x
[ Ab s t r a c t 1 O b j e c t i v e T o i n v e s t i g a t e t h e a p p l i c a t i o n o f mi c r o s u r g i c a l t e c h n i q u e s i n t h e o p e r a t i o n o f b i l a t e r a l l a r g e me n i n g i o ma s i n t h e
脑膜瘤术后并发癫痫30例临床分析

损害检测 同样敏 感 。
3 钱 小 青 ,何 祚 光
d J l炎 血 清 肌钙 蛋 白 I的 研 究 ,Lbi e
实 用 儿科
临床杂志 ,2 0 0 0,1 ( ) 5 5 3 :13
4 Kh e , La HR , Ec e . Ex e in e wih c d a r p n n T rrK r k rM p r c t a ic to o i e r
MB略高 ,但 经统计学处理 差异无 显著性 意义 。故对 于早期
诊断 的敏感性 二者差 异无显 著性 意 义。C n 阳性 率 略高 的 TI 原 因可 能 与其分子 量较 C K—MB小 ,更 容易从心 肌 细胞弥
散 释 出 有 关 。 生 后 第 l天 轻 、重 度 窒 息 组 的 C — MH及 K C n 检 测 阳性 率 差 异 均 有 显 著 性 意 义 ,重 度 窒 息 组 的 心 肌 TI 损 害 率 明 显 高 于 轻 度 窒 息 组 ,说 明 C I C —MB对 心 肌 Tn 与 K
存在于骨骼肌 中 ,且在肌钙蛋 白系统 中无交叉反应 ,至今未 发现假 阳性 。 ,故对心肌损害 的诊 断特异性极 高。对 于早期 ]
( 生后 第 l )新 生 儿 窒 息 的 检 测 ,C n 阳 性 率 虽 较 C — 天 TI K
rlt .Ci uai e e as r l o c t n,l 9 ,9 ( ) 1 3 97 5 1: 6
手术讲解模板:大脑镰旁脑膜瘤切除术

手术资料:大脑镰旁脑膜瘤切除术
术前准备:
要与矢状窦旁脑膜瘤、大脑半球上部的神 经胶质瘤鉴别,并查清肿瘤是一侧性的还 是双侧性的,范围大小以及血液供应等情 况,以便做出合理的手术设计。
手术资料:大脑镰旁脑膜瘤切除术
术前准备:
1.摄颅骨平片,了解有无颅骨局部增生或 破坏;有无增粗和纡曲的血管压迹引向骨 质增生或破坏区,有无颅内压增高的颅骨 改变。
手术资料:大脑镰旁脑膜瘤切除术
手术步骤:
,电凝分离、切除,反复进行,直至基底 面完全分离,将肿瘤完全切除(图 1.3.4.6-6)。若肿瘤在大脑镰浸润生长, 可围绕肿瘤周边切开大脑镰,将肿瘤和病 变大脑镰一并切除。由于肿瘤位置深在, 如用超声外科吸引或激光气化肿瘤组织, 则可减少操作上的困难。对于穿过大脑镰 而向对侧生长的哑铃形镰旁
手术资料:大脑镰旁脑膜瘤切除术
术后处理:
麻醉未清醒前应仰卧或侧卧。清醒后应予 床头抬高20°~30°,以利于头部血液回 流,减轻水肿反应。为防止坠积性肺炎和 褥疮,应定时翻身,这对瘫痪或昏迷病人 尤为重要。
手术资料:大脑镰旁脑膜瘤切除术
术后处理:
手术切口有引流者,术后24~48h内应严 密观察引流量,敷料湿时应及时更换。拔 除引流后,无菌切口一般无需再换药,直 至拆线。但有感染征象或已感染切口,或 有渗漏者应及时更换敷料。
手术资料:大脑镰旁脑膜瘤切除术
注意事项: 3.肿瘤深在,一般难以完整切除,必须耐 心地分块切除。忌用手指盲目地分离和强 行摘除肿瘤。
手术资料:大脑镰旁脑膜瘤切除术
注意事项: 4.由于位置深,手术要求良好的照明。应 准备深部照明灯或在手术显微镜下操作。
手术资料:大脑镰旁脑膜瘤切除术
术后处理:
大脑镰旁脑膜瘤手术切除的治疗体会

3 0例大 脑 镰旁脑 膜 瘤 患 者 手术 均顺 利进 行 .术 后 随 访 治愈 2 9例 , 亡 1例 , 死 死亡 原 因为 并 发冠 心 病 。组织 病 理 学
分型: 纤维母 细胞 型 l 4例 , 内皮 型 7例 , 管 母 细胞 型 7例 . 血
西南 国防医药,0 71(1 4 4 . 2 0 ,74: 4 46 4 【】赵鹏来, 3 陈永严, 波, 矢状 窦旁脑膜瘤 的外科 治疗硼. 胡 等. 中国临床神
度 影 2例 。大 脑 镰 左 侧 1 4例 , 侧 1 右 3例 , 侧 3例 。肿 瘤 直 双
血 的病灶 , 注意 钻孔 过 程 中 , 1孔尽 量 选择 脑膜 中动 脉 , 第 利
于结扎 , 中线颅骨 钻孔 时常规 呈 串珠样钻 一排 孔 , 开形成 骨 咬
槽 , 骨蜡 封 闭板 障渗 血 。 用 有效地 控制低 血压 可 以有 效地减 少
杂 志,0 83 () 2 - 2 . 2 0 ,63: 7 4 8 4
采 用统 计 学分 析 软件 S S 20建 立数 据 库 ,通 过 t P S1 . 检
验 分析 ,< .5为差 异有 统计 学 意义 。 P 00
2 结 果
【】 邓 聪 颖 , 礼 均 , 志 , . 状 窦 旁 和 大 脑 镰 旁 脑 膜 瘤 的 手 术 治 疗 叨. 2 张 陈 等矢
参 照美 国国立 卫 生 院神 经 功 能缺 损 评分 ( I S 标 准 : N HS ) 对 患者 治疗前 后 意识 水平 、 视 、 野 、 凝 视 面瘫 、 肢 运动 、 上 下肢 运 动 、 济失 调 、 共 感觉 、 言 、 音 障碍 、 语 构 忽视 症 、 端 运 动 功 远 能等 项 目进行 评估 。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
32例窦镰旁脑膜瘤手术策略分析
摘要目的分析窦镰旁脑膜瘤的手术策略。
方法32例窦镰旁脑膜瘤患者,随机分为对照组和观察组,各16例。
对照组采用常规手术治疗,观察组采用显微外科手术治疗,比较两组患者的临床效果。
结果观察组的肿瘤全切除率为87.5%,明显高于对照组的62.5%,差异具有统计学意义(P<0.05)。
同时,观察组的术区出血率、术中出血量、术后复发率均明显低于对照组患者,差异均具有统计学意义(P<0.05)。
结论显微镜外科手术切除窦镰旁脑膜瘤,可取得满意的治疗效果,治疗安全、可靠。
关键词窦镰旁脑膜瘤;手术策略
肿瘤基底附着于大脑镰、矢状窦的脑膜瘤即为矢状窦旁大脑镰旁脑膜瘤,该肿瘤在脑组织下方隐藏,约占内脑膜瘤的18%,且表现一定的向双侧生长性[1]。
在窦镰旁脑膜瘤治疗中,手术治疗是重要途径,但由于窦镰旁区结构复杂,起源部位特殊,累及静脉、矢状窦等,肿瘤切除术存在较大难度,并具有手术残障、并发症严重等风险。
因此,在窦镰旁脑膜瘤手术实施中,应根据患者具体情况采用有效手术方式。
本文分别对本院同期收治的窦镰旁脑膜瘤患者实施常规手术和显微外科手术,观察治疗效果。
现报告如下。
1 资料与方法
1. 1 一般资料本科收治的32例窦镰旁脑膜瘤患者为本次研究对象,所有患者均符合窦镰旁脑膜瘤诊断标准,均经CT及磁共振成像(MRI)检查证实,患者表现头痛、偏瘫、神经障碍等症状。
随机分为对照组和观察组,各16例。
对照组患者中,男9例,女7例,年龄22~63岁,平均年龄(38.2±10.0)岁,病程2~10个月,平均病程(5.2±1.8)个月。
观察组患者中,男8例,女8例,年龄21~63岁,平均年龄(38.0±10.1)岁,病程2~11个月,平均病程(5.4±1.9)个月。
同时,在32例患者中,18例肿瘤位于右侧,12例位于左侧,2例位于双侧;16例肿瘤直径8 cm。
两组一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1. 2 方法在所有患者入院后,对其进行头颅CT及MRI检查,实施术前麻醉,以最大程度切除肿瘤、尽量减少出血为原则,取患者平卧位实施手术[2]。
对照组患者开颅后用常规手术机械切除肿瘤。
而对观察组患者,如患者为单侧窦镰旁脑膜瘤,切口过中线,骨瓣大小大于肿瘤右边界2 cm,并确保骨瓣内侧略过中线。
然后,通过硬脑膜触知瘤-脑边界,在与肿瘤边界相距2 cm处将硬膜切开,并翻开硬膜,切除肿瘤侵犯的硬脑膜。
其次,通过显微镜观察,利用显微器械将肿瘤暴露、分块切除。
同时,在肿瘤暴露、切除过程中,医生应严格按照操作步骤,脑组织间蛛网膜与肿瘤界面实施分离,并对静脉进行保护,不可强行切除紧密粘连引流静脉的肿瘤。
最后,为了避免肿瘤复发,还应在与肿瘤基底部距离约2 cm处切除大脑镰,并切除闭塞的矢状窦[3]。
而对于双侧窦镰旁脑膜瘤患者,则通过MRI检查先切除体积较大的侧肿瘤,然后再将受
累的大脑镰切除,利用大脑镰缺损处,将另一侧肿瘤切除。
1. 3 疗效评定标准在所有患者手术过程中,观察两组患者术区出血率,并在术后在24 h内对其进行复查,MRI检查头颅,观察记录患者的肿瘤残留情况,全面了患者的临床症状及并发症情况。
同时,按照脑膜瘤切除分级标准,统计记录两组患者的肿瘤切除情况。
其中,Ⅰ级:肿瘤肉眼切除,且处理静脉窦、硬脑膜、颅骨[4]。
Ⅱ级:肿瘤肉眼切除,且对累及的静脉窦、硬脑膜、颅骨进行电凝;Ⅲ级:静脉窦、硬脑膜、颅骨,但并没有处理累及的静脉窦、硬脑膜、颅骨;Ⅳ级:切除部分肿瘤;全切除=(Ⅰ级+Ⅱ级)/总例数×100%。
1. 4 统计学方法采用SPSS17.0统计学软件对数据进行统计分析。
计量资料以均数±标准差(x-±s)表示,采用t检验;计数资料以率(%)表示,采用χ2检验。
P<0.05表示差异具有统计学意义。
2 结果
2. 1 比较两组患者肿瘤切除情况观察组患者中,肿瘤切除Ⅰ级为8例,Ⅱ级6例,Ⅲ级1例,Ⅳ级1例,全切除率为87.5%;对照组患者中,肿瘤切除Ⅰ级4例,Ⅱ级6例,Ⅲ级2例,Ⅳ级4例,全切除率为62.5%,两组差异具有统计学意义(P<0.05)。
见表1。
2. 2 比较两组临床情况观察组的术区出血率、术中出血量、术后复发率均明显低于对照组患者,差异均具有统计学意义(P<0.05)。
见表2。
3 讨论
实施窦镰旁脑膜瘤手术的关键是保护重要脑皮层、中央沟静脉,处理好矢状窦。
雍成明等[5]对28例矢状窦及镰旁脑膜瘤患者进行显微手术切除,效果显著。
在具体窦镰旁脑膜瘤手术中,医生需要术前对患者进行头颅进行MRI检查,全面了解肿瘤部位、矢状窦受累情况,必要时行静脉磁共振血管成像(MRV)检查了解上矢状窦通畅情况,最大限度切除肿瘤,减少并发症。
在本次研究中,对本院收治的32例窦镰旁脑膜瘤患者进行研究,分别各对16例进行常规手术和显微镜外科手术,结果,显微镜外科手术的肿瘤全切除率为87.5%,且术区出血率为6.3%,治疗效果明显优于常规手术患者,研究结果与以往研究报告一致。
因此,在窦镰旁脑膜瘤手术中,结合显微镜技术,应根据患者具体情况,合理设计手术切口、注意保护静脉系统及对脑组织的副损伤等措施。
①在术中出血控制方面。
由于窦镰旁脑膜瘤供血充足,由颈内外动脉双重供血,因此,开颅手术中,出血量较大。
这样,在手术过程中,医生应注意熟悉掌握开颅技巧,迅速、轻柔开颅,如在掀开颅骨时,应先从远离上矢状窦侧开始。
而在骨片掀开过程中,则需要从颅骨内板上将硬脑膜剥离下来,从而避免脑皮层血管损坏。
②在肿瘤切除中,在显微镜直视下进行手术操作,全
面观察大脑镰、矢状窦、引流静脉与肿瘤的关系,结合具体情况处理手术。
如对于基底较宽、体积较大瘤体,由于其具有较大张力的脑组织回流静脉,不利于将周围脑组与肿瘤过早分开,以免造成严重损伤。
在此情况下,可采用瘤内分块切除法,先分块瘤体,逐渐缩小肿瘤体积,从而逐渐降低周围脑组织张力。
然后对肿瘤包膜进行轻柔牵拉,准确确认脑组织、肿瘤包膜界面,对肿瘤包膜进行烧灼,在包膜皱缩情况下向瘤腔内牵引,逐渐分离包膜,减少出血[6]。
综上所述,显微外科手术切除窦镰旁脑膜瘤,根据患者具体情况,采取有效的手术策略,可提高全切除率,改善预后,具有较高的临床应用价值。
参考文献
[1] 易勇,周世军,王东.矢状窦中部巨大窦镰旁脑膜瘤的显微外科手术治疗.四川医学,2014,35(7):818-821.
[2] 毛庆,孙鸿,毛伯镛,等.矢状窦旁脑膜瘤的手术治疗.中华神经外科疾病研究杂志,2004(1):33-35.
[3] 刘希光,李爱民,李宁,等.中央回区矢状窦镰旁脑膜瘤的手术策略及并发症防治.中国综合临床,2009,25(12):1290-1292.
[4] 杨岳炜,彭思民,黄俏春,等.矢状窦、镰旁脑膜瘤显微手术治疗(附28例报告).浙江创伤外科,2012,17(5):646-647.
[5] 雍成明,黄录茂,杨代明,等.显微手术切除矢状窦及镰旁脑膜瘤28例临床体会.安徽医学,2010,31(12):1443-1445.
[6] 泮双军.矢状窦旁脑膜瘤的显微手术治疗.重庆医科大学,2008.。
